Лучевая диагностика уриномы
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Лучевая диагностика
достаточно «молодая» область медицины. Ее история началась 125 лет назад с открытия
рентгеновских лучей. Наиболее бурное развитие лучевой диагностики в виде
появления и внедрения в клиническую практику принципиальной новых методов получения медицинских изображений происходило в течение последних 40 лет. Внедрение практически всех основных методов лучевой диагностики отмечено Нобелевскими премиями. Первая премия была присуждена В.К. Рентгену, основателю рентгенологии, в дальнейшем премии присуждались основателям радиоинуклидной диагностики, ангиографии, компьютерной томографии, магнитно–резонансной томографии. И есть все основания надеяться, этот список будет продолжен.
Вклад лучевой диагностики в становление и развитие современной медицины трудно ереоценить. Специалисты, работающие в этой области, сегодня имеют в своих руках целый спектр современных методов исследования. На сегодняшний день ведущими являются методы, позволяющие получать изображения внутренних органов в виде «анатомических» срезов в различных плоскостях – ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ). При этом, в связи с лавинообразным увеличением арка диагностической аппаратуры наиболее быстро растет объем исследований на компьютерных и магнитно-резонансных томографах.
Появление и внедрение новых
технологий получения изображений позволило занять лучевым исследованиям ведущую
диагностическую роль в большинстве разделов клинической медицины. Традиционная
рентгенология, например, позволяет получить практически всю диагностическую
информацию при патологии костей и суставов. При этом в диагностике заболеваний
и повреждений головного и спинного мозга информативность метода в подавляющем
большинстве случаев сравнительно низкая и недостаточная для определения характера морфологических
изменений.
Изменение
значимости лучевых методов исследования можно проследить на примере внедрения
новых визуализирующих технологий в диагностику заболеваний почек и мочевыводящих
путей.
Рентгенологическое исследование.
Несмотря на появление
новых высокотехнологичных методов лучевого исследования
традиционная рентгенодиагностика не потеряла свою актуальность, благодаря своей
доступности, простоте и высокой информативности в обследовании
мочевыводящих путей.
Обзорная урограмма,
выполняемая в условиях естественной контрастности, охватывает область от верхнего
края почек до начала мочеиспускательного канала. В случае умеренно выраженной
внутрибрюшной и забрюшинной жировой клетчатки на обзорных урограммах визуализируются контуры почек, по
которым можно оценить их форму, размеры и расположение. Обзорная урография
позволяет обнаружить рентгеноконтрастные конкременты в почке или мочеточнике.
Но в большинстве случаев данных обзорной урографии
недостаточно. В основном обзорный снимок лишь указывает на наличие
«лишних» теней, свидетельствующих о той или иной патологии. С помощью
обзорной урографии невозможно оценить состояние тканей внутри почки или оценить
степень нарушения оттока мочи. Обнаружив на обзорном снимке камень в проекции
почки или мочеточника, врач не может определить его точное расположение.
Эти проблемы
удается решить с помощью экскреторной (внутривенной) урографии.
Для проведения
экскреторной урографии в вену пациента вводятся рентгенконтрастные вещества
– препараты, содержащие йод. Через определенные промежутки времени после
введения контрастного вещества выполняется серия снимков. Почки выделяют (экскретируют) рентгенконтрастное вещество,
в результате чего на урограммах визуализируются мочевыводящие пути –
полостные системы почек, мочеточники и мочевой пузырь. Почечная паренхима при
внутривенном введении йодсодержащих препаратов визуализируется менее отчетливо,
что не позволяет достоверно определить наличие или отсутствие в ней морфологических
изменений.
Положительной
стороной внутривенной урографии является возможность оценки выделительной функции
почек. К сожалению оценка функции почек при
внутривенной урографии приблизительная и не очень точная.
Экскреторная
урография противопоказана людям с повышенной чувствительностью к йоду, тяжелыми
заболеваниями печени, почечной недостаточностью.
Внутривенная
урография требует определенной подготовки пациента. Перед исследованием
необходимо очистить кишечник, что достигается либо приемом медикаментов (например фортранса), либо очистительными клизмами. Также в
течение 2—3 суток перед исследованием рекомендуется диета с ограничением углеводов.
Исследование проводится натощак.
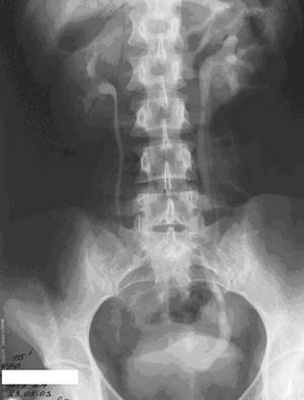
Удвоение почек и мочевых путей.
Стеноз пиелоуретрального сегмента правой почки с супрастенотическим расширением лоханки.
Конкременты в лоханке правой почки и правом мочеточнике
Ультразвуковое исследование
Современная диагностика заболевания почек и мочевыводящих путей
невозможна без ультразвукового исследования (УЗИ) – доступного, сравнительно
недорогого и не требующего применения ионизирующего излучения и внутривенного
введения контрастных препаратов метода.
При УЗИ оценивается расположение почек, форма, контуры, размеры,
состояние чашечно-лоханочной системы, наличие дополнительных образований и
включений. В отличие от рентгеновского метода исследования УЗИ дает возможность
визуализации паренхимы почек, оценки ее структуры и выявлении в ней
морфологических изменений. Наиболее часто при проведении УЗИ почек и мочевого
пузыря выявляются аномалии развития, признаки воспалительных заболеваний (острого
и хронического пиелонефрита, гнойных поражений почек). При мочекаменной болезни
УЗИ почек высокоэффективна в выявлении конкрементов.
При УЗИ визуализируются камни любого химического состава, в то время для
рентгенологических методик камни, состоящие из мочевой кислоты, остаются невидимыми.
Также УЗИ информативно при определении уровня локализации конкремента,
уродинамических осложнениях мочекаменной болезни – обструкции, супрастенотическом
расширении мочевых путей.
При проведении УЗИ врач оценивает выраженность диффузных изменений
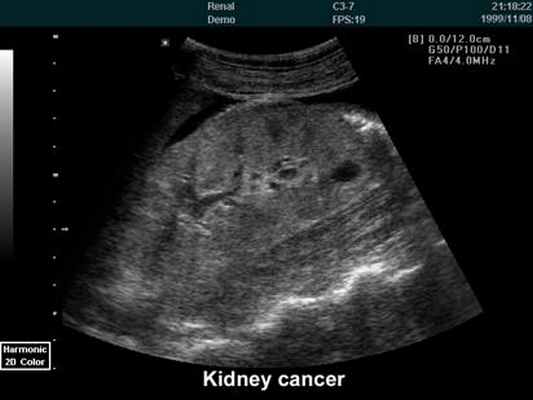
почечной паренхимы, выявляет кисты, доброкачественные и злокачественные опухоли. УЗИ информативна
в выявлении патологических изменений надпочечников и предстательной железы –
гиперплазии, воспалительных изменений, кист и опухолей. УЗИ мошонки позволяет детально
изучить состояние яичка, его придатков и семенного канатика.
Для УЗИ предстательной железы (простаты) могут использоваться датчики, вводимые
в прямую кишку. Непосредственная близость от простаты позволяет более точно изучить
морфологию ткани железы и семенных пузырьков.
В связи с большой распространенностью аденомы и рака предстательной
железы рекомендуется проводить ее УЗИ мужчинам старше 50 лет при недержании
мочи, учащенном либо замедленном мочеиспускании, ослаблении напора струи мочи,
ночных позывах к мочеиспусканию.
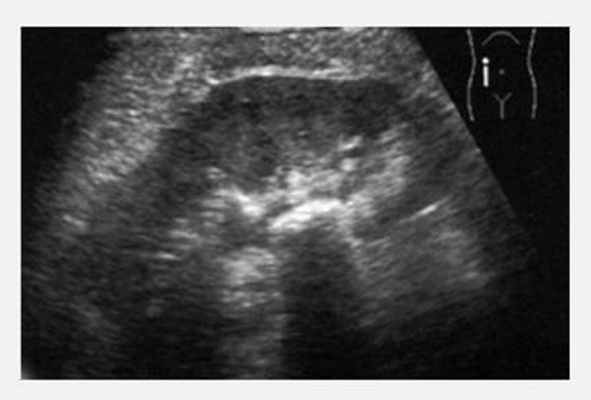
Мочекаменная болезнь, конкремент в лоханке почки.
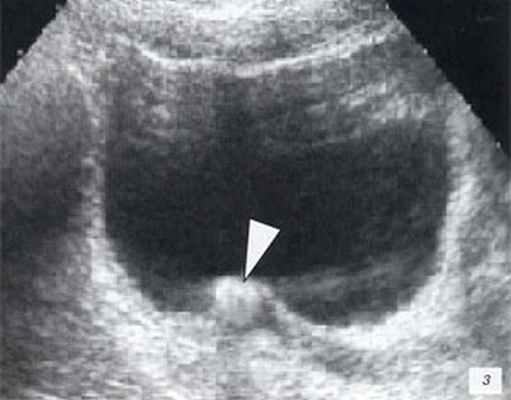
Конкремент в устье мочеточника
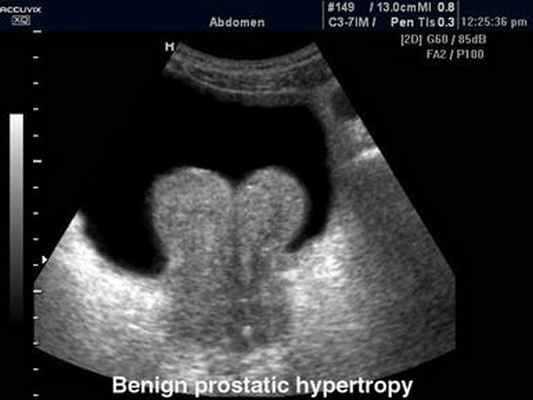
Доброкачественная гиперплазия предстательной железы.
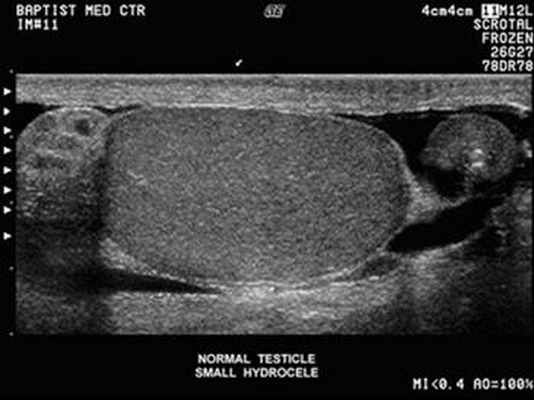
УЗИ мошонки, воспаление яичка.
Радионуклидное исследование.
При радионкулидном исследовании в организм пациента вводится индикаторное (предельно
малое) количество радиофармацевтического препарата, который включается в обменные
процессы. Радиоактивная метка позволяет при помощи специальной аппаратуры
определить скорость поступления и выведения, особенности распределения радиофармпрепарата
в различных органах.
В недалеком прошлом существовало 3 основных
метода радионуклидного исследования – радиометрия, радиография и сканирование.
На сегодняшний день возможности всех этих методов объединяет в себе сцинтиграфия
-метод исследования позволяющий получать динамические изображения почек и
мочевыводящих путей.
В отличие от других методов лучевого исследования сцинтиграфия позволяет
получить исчерпывающую информацию о функции почек. Возможности сцинтиграфии в
выявлении природы морфологических изменений более скромные, чем у УЗИ, КТ и
МРТ. Для сцинтиграфии почек не требуется никакой подготовки. При с цинтиграфии используются радиоактивные
вещества, поэтому она противопоказана беременным, кормящим и детям до 1 года.
Короткий и ультракороткий период полураспада применяемых при сцинтиграфии
радиоактивных препаратов определяет их активность только во время исследования
и короткое время после него. Поэтому пациенты могут вернуться к привычному образу жизни сразу после сцинтиграфии. Большинство
радиофармпрепаратов выводятся через мочевую систему, поэтому увеличение
потребления жидкости после сцинтиграфии помогает быстрее
вывести их из организма. Индикаторные дозы радиофармпрепаратов практически исключают
возможность осложнения при их введении, что делает сцинтиграфию безопасным для
пациента методом исследования.
Динамическиеp сцинтиграммы почек с радиоренографическими кривыми.
Особенностью
магнитно-резонансной томографии (МРТ) является возможность визуализации
мягкотканных структур в условиях естественной контрастности, что позволяет
использовать метод для изучения паренхимы почек. Также МРТ позволяет выявить морфологические
изменения мочевого пузыря, предстательной железы, семенных пузырьков, мочевого
пузыря и мошонки. Также следует отметить высокую информативность метода в
выявлении заболеваний матки и придатков.
Для проведения МРТ
подготовка пациента не требуется. При МРТ не используется ионизирующее излучение,
что также является его положительной стороной.
К недостаткам
метода можно отнести его относительно высокую стоимость (а
следовательно, недостаточную доступность) и наличие противопоказаний. К
абсолютным противопоказаниям относятся наличие в организме пациента
искусственных водителей ритма и металлических инородных тел (в том числе и
трансплантатов).
МРТ позволяет на
ранних стадиях выявлять опухоли почек и предстательной железы, диагностировать
аномалии развития, выявлять патологию кровеносных сосудов (почечных артерий,
яичковых вен). При уродинамических нарушениях МРТ позволяет визуализировать
расширенные мочеточники, определять степень и причину их обструкции. Для
изучения особенностей опухолевого поражения стенок мочевого пузыря и степени распространения
патологического процесса за их пределы МРТ также обладает наибольшими
диагностическими возможностями.
Недостатком МРТ является
низкая информативность в выявлении обызвествлений и конкрементов, невозможность
оценки функции почек.
Расширение полостной системы левой почки, гипоплазия правой почки.
Опухоль левой почки с распространением патологического
процесса на нижнюю полую вену
Компьютерная томография.
Компьютерная
томография (КТ) – метод исследования, при котором тонкий коллимированный веерообразный
пучок рентгеновского излучения проходит через тело пациента в разных
направлениях. Степень ослабления интенсивности излучения на выходе из тела
пациента измеряется детекторами, полученная информация анализируется, синтезируется
и выводится на экран в виде изображения.
На сегодняшний день
КТ является ведущим, наиболее значимым методом лучевого исследования в урологии,
поэтому мы считаем нужным посвятить возможностям этого метода исследования
отдельную статью, которая выйдет в следующем номере газеты.
Д.м.н., профессор Дергилев А.П.
Зав. отделением лучевой диагностики ЗАО МЦ «Авиценна» Кривушкина Е.В.
Зав. отделением УЗИ-диагностики ЗАО МЦ «Авиценна» Варнавская Д.Г.
Добавить комментарий Отменить ответ
Этот сайт использует Akismet для борьбы со спамом. Узнайте, как обрабатываются ваши данные комментариев.
Лучевые методы диагностики и лечения
Лучевые методы диагностики и лечения применяются врачами для определения изменений в почках и мочевыводящих путях. Почки представляют собой парный орган, бобовидной формы, главной функцией которых — мочеобразование и мочевыделение.
В современном мире многие урологические заболевания требуют ранней и полноценной диагностики, что позволяет избежать губительных последствий для жизни пациента.
Лучевые методы диагностики и лечения почек в основном использует рентгенографические исследования. Для визуализации анатомических особенностей почки используют специальные контрастирующие вещества.
Основным противопоказанием к проведению ионизирующей диагностики является наличие кардиостимуляторов и металлических имплантатов в теле пациента. Но и некоторые особенности состояния организма могут стать причиной отказа проведения исследований, которые включает в себя группа лучевых методов диагностики и лечения.
Лучевые методы диагностики и лечения в современном мире используются квалифицированными специалистами для подтверждения точного диагноза и назначения правильного и эффективного лечения.
Лучевые методы диагностики проводятся на базе отделения рентгенологии и рентгеноэндоваскулярных методов диагностики и лечения НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина. Врачи отделения проводят весь спектр рентгенодиагностических исследований, как для взрослых, так и для детей, включая в себя:
Обзорная рентгенография представляет собой метод лучевой диагностики, который охватывают область от верхнего края почек до мочевыводящих путей. На урограмме возможно оценить форму, размеры и расположение почки.
Показания к проведению:
- диагностика положения и величины почки и надпочечников;
- диагностика мочекаменной болезни.
Противопоказания: противопоказания отсутствуют. Условным противопоказанием считается проведение обзорной рентгенографии при беременности.
Данный метод исследования позволяет оценить не только форму, размеры и расположение почек, но и контрационную и мочевыделительную функцию мочевыводящих путей.
Методика исследования заключается во внутривенном введении специального констатирующего раствора, после которого проводятся снимки. Так через 5-7 минут после введения, потом спустя 15-20, третий снимок производится на 25-30 минуте. Сравнение снимков позволяет оценить функцию мочеотделения.
Показания:
- ; ;
- примесь крови в моче неясного характера;
- травмы почек; ; ;
- туберкулез.
Противопоказания:
- непереносимость лекарственных веществ, входящих в контрастирующий раствор;
- шок;
- почечная и сердечная недостаточность.
- Ретроградная пиелоуретерография
Особенностью метода является, что с помощью специального препарата (контраста), введенного в лоханку через устья мочеточника, путем цистографии, можно отследить строение органа, даже при потере функций почки. Негативным последствием проведения ретроградной пиелоуретерографии является возможное занесение инфекции в стерильную лоханку.
Показания:
- невозможность проведения урографии через внутривенные вливания; ;
- исследование возможных аномалий почки;
- туберкулез.
Противопоказания:
- ;
- нарушения оттока мочи из лоханки.
- Почечная ангиография
Метод лучевой диагностики сосудистой системы почки проводится при её заболеваниях. Проведение ангиографии проводится двумя способами. Введение специального раствора (контраста) возможно через пункцию аорты в поясничной области, или путем пункции бедренной аорты.
Почечная ангиография проводится под местным наркозом.
Показания:
- невозможность проведения ретроградной пиелографии;
- неясная гематурия;
- необходимость дифференцирования опухоли от кисты;
- нефрологическая гипертония; ;
- сложные аномалии почек.
Противопоказания:
- атеросклероз аорты;
- прогрессирующая почечная недостаточность;
- туберкулез легких;
- сердечно-сосудистая недостаточность.
- Цистография
Методика цистографии заключается в исследовании мочевого пузыря, с помощью специального раствора (контраста), который вводится внутрь катетером. Существует нисходящий и восходящий способ цистографии. При восходящей цистографии раствор вводится через уретру, при нисходящей внутривенно.
Показания:
Противопоказания:
- острые воспалительные заболевания почек, уретры, мочевого пузыря.
- Рентгеновская компьютерная томография
Компьютерная томография (КТ) проводится с помощью рентгеновского стола, который заводится в арку-сканер. При проведении метода происходит движение сканера вокруг пациента. Если необходимо, то после первого снимка внутривенно вводится контрастирующее вещество.
Показания:
Противопоказания:
- беременность;
- непереносимость веществ контрастирующего раствора;
- масса тела более 150 кг;
- неадекватное поведение больного.
- Ультразвуковые исследования
Наиболее безопасный метод исследования почек и мочевыводящих путей. Проведение УЗИ заключается в обследовании мочевыделительной системы с помощью датчика мощностью 3,5-6 МГц в параллельных, продольных, поперечных и косых срезах.
Показания:
- изменение клинических анализов мочи;
- профилактика;
- острых и хронические нефрологические заболевания;
- травмы и ушибы;
- боли в почках;
- диагностика новообразований в почках.
Противопоказания: нет.
Метод исследования заключается в применении магнитного поля и радиочастотных импульсов. Использование магнитно-резонансной томографии позволяет рассмотреть самые мельчайшие изменения в тканях почки. Для проведения контрастирования производится внутривенное вливание специального парамагнитного раствора, и сразу после происходит снимок. Для осуществления изменений и реакций снимки повторяются через 90 секунд после вливания, и по истечению 10 минут.
Показания:
- анатомическое исследование почки;
- кисты и доброкачественные опухоли; ;
- поражение почечных сосудов;
- поражение мочевых путей.
Противопоказания:
- почечная недостаточность;
- кардиостимуляторы и слуховые импланты;
- беременность;
- клаустрофобия.
- Радионуклидная диагностика.
Способ данной диагностики заключается во введении специального контраста внутривенно, затем с помощью гамма-камеры производятся многочисленные снимки в период всего исследования.
Показания:
- выявление осложнений после трансплантации почки;
- выявление закупорки мочеточников;
- оценка функционирования почек.
Противопоказания:
- беременность и период грудного вскармливания;
- масса тела больше 120 кг.
Применение компьютерной томографии особенно незаменимо при мочекаменной болезни, новообразованиях в почках и забрюшинном пространстве, и аномалиях развития верхних мочевыводящих путей.
Целью лучевой диагностики в урологии является исследование функциональности и морфологических изменениях в почках и появление возможных патологий. Для эффективной оценки работы почек, а также их изменений используется группа лучевых методов диагностики и лечения.
Лучевая диагностика уриномы
Лучевая диагностика уриномы
а) Определение:
• Ограниченное скопление мочи, вследствие ее затека
б) Визуализация:
1. Общие особенности:
• Лучший диагностический критерий:
о Скопление жидкости, содержащее экстравазат контрастного материала из собирательной системы, мочеточника или мочевого пузыря в экскреторную фазу КТ/МРТ, или экстравазация контраста на цистограмме
• Локализация:
о Походу мочевыделительного тракта: околопочечное пространство, в забрюшинном пространстве вдоль мочеточника, внебрюшинный отдел таза, прилежащий к мочевому пузырю
о Локализация в интра- или внебрюшинном отделе таза, вследствие разрыва мочевого пузыря
2. Рекомендации по визуализации уриномы:
• Лучший метод диагностики:
о КТ с контрастированием в экскреторную фазу; цистограмма при подозрении на затек из мочевого пузыря
• Советы по протоколу исследования:
о Получение изображений на 10-й минуте, в экскреторную фазу внутривенной пиелографии или КТ с контрастированием
о Цистограмма: тугое наполнение мочевого пузыря; введение по крайней мере 250 мл контраста для визуализация затека из купола
3. УЗИ при уриноме:
• Гипоэхогенное скопление жидкости с тонкими стенками в околопочечном пространстве, забрюшинном пространстве или в тазу:
о Можно обнаружить несколько тонких перегородок
о Повышенная сложность (толстые перегородки/стенки, прилежащий детрит/внутреннее эхо) может указывать на суперинфекцию
4. КТ при уриноме:
• КТ без контрастирования: скопление жидкости водной плотности в забрюшинном пространстве или в тазу
• КТ с контрастированием: в экскреторную фазу определяется затек контраста в уриному:
о Различное контрастирование тонкого контура в венозную фазу
5. МРТ при уриноме:
• Гомогенное, гипоинтенсивное скопление жидкости на Т1-ВИ и гиперинтенсивное на Т2-ВИ
• Характеристики контрастирования схожи с КТ
6. Рентгенография при уриноме:
• Внутривенная пиелография:
о В экскреторную фазу можно обнаружить затек контраста в уриному
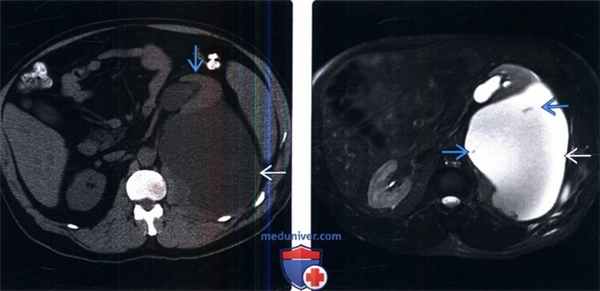
(Слева) КТ без контрастирования после частичной нефрэктомии, аксиальный срез. Уринома больших размеров гомогенной водной плотности, окруженная капсулой. Обратите внимание на смещение левой почки кпереди и гидронефроз, вследствие эффекта сдавливания.
(Справа) МРТ, Т2-ВИ, режим подавления сигнала от жира, аксиальный срез: гомогенная, гиперинтенсивная уринома: визуализируются несколько тонких перегородок.
в) Дифференциальная диагностика уриномы:
1. Гематома:
• УЗИ: разная эхоструктура в зависимости от давности и размера сгустка
• КТ без контрастирования: обычно > 30 HU
• МРТ: различная ИС в зависимости от давности компонентов крови, но чаще гетерогенная
2. Абсцесс:
• УЗИ: толстая/неравномерной толщины стенка с различным цветовым потоком, толстые перегородки, низкоуровневое внутреннее эхо, ± уровень жидкости
• КТ с контрастированием: контрастируемая толстая/неравномерной толщины стенка, гетерогенный детрит ± уровень жидкости, и/или внутренние пузырьки с газом
• МРТ: скопление жидкости с контрастируемым ободком, с различным уровнем ИС внутри, в зависимости от содержимого и наличия белка
3. Лимфоцеле:
• Диссекция лимфатического узла в анамнезе; возможно двусторонней
• УЗИ/КТ/МРТ: ограниченное кистозное образование с водным содержимым по данным визуализации, выявленное в месте диссекции лимфатического узла:
о Может иметь несколько тонких перегородок
г) Патология:
1. Общая характеристика:
• Этиология:
о Разрыв собирательной системы или мочеточника
о Разрыв свода чашечки (например, острая обструкция камнем)
о Внутри- или внебрюшинный разрыв мочевого пузыря
• Сопутствующие аномалии:
о Травма почки с глубоким повреждением или отрывом
2. Макроскопические и хирургические особенности:
• В редких случаях имеет фиброкапиллярную капсулу; в случае хронического процесса, могут присутствовать пристеночные кальцинаты
д) Клинические особенности:
1. Клиническая картина уриномы:
• Наиболее частые признаки/симптомы:
о Боль, вследствие эффекта сдавливания, лихорадка при инфекции
• Другие признаки/симптомы:
о Кишечная непроходимость, нарушение электролитного баланса
2. Демография:
• Любой возраст, М=Ж
3. Течение и прогноз:
• Небольшие уриномы, как правило, могут разрешиться спонтанно
4. Лечение уриномы:
• Уриномы больших размеров требуют чрезкожного или хирургического дренирования
е) Диагностическая памятка. Советы по интерпретации изображений:
• КТ или МРТ в экскреторную фазу (с задержкой 10 минут)
Разрыв чашечно-лоханочной системы почки
Введение
Спонтанный разрыв (апоплексия) чашечно-лоханочной системы (ЧЛС) является редко встречающимся осложнением различных урологических заболеваний [1].
В научной литературе описаны единичные наблюдения случаев развития идеопатической апоплексии ЧЛС, которые рядом ученых ставятся под сомнение [2].
По мнению большинства авторов, употребление термина «спонтанный» касательно разрыва (апоплексии) полостной системы почки допустимо при отсутствии внешней травмы; ранее перенесенных эндоурологических манипуляций/операций; внешнего воздействия на мочеточник (опухоль и т. п.); деструктивного заболевания почек, а также при отсутствии в анамнезе у пациента предшествующих операции в забрюшинном пространстве со стороны поражения [3].
Несмотря на то что спонтанный разрыв ЧЛС является ургентным урологическим заболеванием и требует незамедлительных действий, до настоящего времени отсутствуют единые диагностические алгоритмы и лечебная тактика. Встречаются случаи несвоевременной диагностики и неоправданной отсрочки хирургического вмешательства.
Материалы и методы исследования
В период с 2010 по 2018 г. нами наблюдались и были оперированы 649 пациентов с мочекаменной болезнью (МКБ), осложнившейся развитием почечной колики и/или обструктивным пиелонефритом. Мужчин было 358 (55,2%), женщин — 291 (44,8%). Возраст больных колебался от 18 до 86 лет, средний возраст составил 41,1 года. Из них у 2 (0,3%) пациентов при поступлении в стационар был выявлен спонтанный разрыв ЧЛС на фоне уретеролитиаза. Приводим одно из таких клинических наблюдений.
Пациент К. 53 лет был доставлен в приемный покой клиники с диагнозом правосторонней почечной колики. Из анамнеза известно, что в течение недели пациент К. находился в одной из районных больниц Ленинградской области, где получал анальгетическую терапию на фоне имевшего место нетипичного болевого синдрома, а также курс антибактериальной терапии в связи с выявленными воспалительными изменениями в анализах крови и мочи.
При поступлении в нашу клинику пациент предъявлял жалобы на сохраняющиеся распирающие боли в поясничной области справа, с иррадиацией по правому фланку живота, увеличение правой половины мошонки, вздутие живота.
При физикальном осмотре были выявлены болезненность в правой половине живота, выраженная слабость. По данным лабораторного обследования количество лейкоцитов в крови составляло 9,39 х 109/л без выраженных изменений со стороны лейкоцитарной формулы. Отмечалось повышение уровня С-реактивного белка до 56,96 мл/л, уровня креатинина — до 230,66 мкмоль/л и мочевины — до 12,31 ммоль/л. Ранее лабораторных признаков почечной недостаточности у пациента не выявлялось. В общем анализе мочи диагностированы микрогематурия и лейкоцитурия.
При ультразвуковом исследовании определено скопление жидкости в правом периренальном пространстве, выявлена гидронефротическая деформация правой почки. Левая почка обычных размеров с единичными простыми кистами. Для уточнения диагноза было проведено рентгенологическое обследование, по результатам которого диагностированы МКБ, конкремент правого мочеточника в верхней трети, дефект стенки лоханки правой почки в области пиелоуретерального сегмента с затеком контрастированной мочи в паранефральную, парауретеральную и забрюшинную клетчатку (рис. 1 а, б).
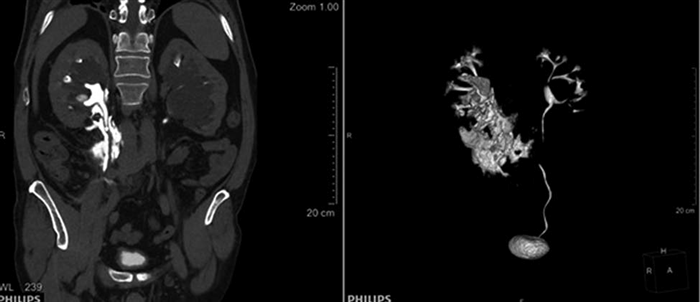
Рис. 1. Компьютерная томография:
а — конкремент верхней трети правого мочеточника, уринома справа; б — разрыв ЧЛС правой почки, уринома справа.
В условиях общей анестезии было проведено дренирование правой почки путем чрезкожной перкутанной нефростомии и стентирования правой почки (рис. 2). Уринома дренирована пункционно. В послеоперационном периоде отмечались уменьшение выраженности болевого синдрома, значительное улучшение общего состояния и лабораторных показателей (креатинин — 99,54 мкмоль/л; мочевина — 7,02 ммоль/л; С-реактивный белок — 37,84). Контрольная компьютерная томография показала отсутствие экстравазации контрастного вещества из почечной лоханки. Конкремент из верхней трети правого мочеточника смещен краниально и визуализируется в верхней группе чашечек правой почки.
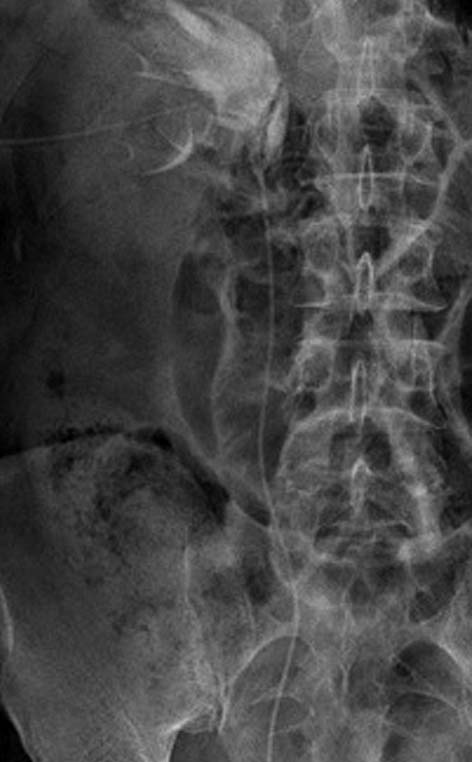
Рис. 2. Рентгенограмма. Дренированная правая почка
Пациент выписан на 5-е сутки из стационара в удовлетворительном состоянии. Через месяц ему выполнена перкутанная мининефролапаксия через имеющийся нефростомический ход. Пациент выписан на 2-е сут после операции в удовлетворительном состоянии.
Результаты и их обсуждение. Научные публикации, описывающие единичные случаи спонтанного разрыва паренхимы почки вследствие наличия сосудистых аномалий, опухоли, кист или других патологических изменений почки, встречаются достаточно часто [4]. В то время как разрыв (апоплексия) полостной системы почки является редким урологическим заболеванием, которое, как правило, возникает как осложнение после ранее перенесенных травм и/или оперативных вмешательств [1, 5, 6]. Стоит отметить возможность развития разрыва ЧЛС не только в ближайшем, но и в отдаленном посттравматическом периоде. Подтверждением этому служит наблюдение H. Zhang et al., которые представили случай разрыва лоханки почки с развитием обширной забрюшинной уриномы через месяц после неосложненной, интраоперационно и в раннем послеоперационном периоде, трансуретеральной контактной лазерной литотрипсии [7].
Гораздо реже встречаются случаи спонтанного разрыва (апоплексии) ЧЛС, не обусловленные внешним травматическим воздействием. Подобные состояния могут развиться у пациентов с уролитиазом на фоне почечной колики. Апоплексия ЧЛС возникает в области лоханочно-мочеточникового сегмента [2, 8, 9]. Однако риск развития апоплексии ЧЛС как осложнения МКБ крайне низкий. По данным С. М. Алферова и соавт., спонтанный(ое) повреждение ЧЛС наблюдается в 0,31% случаев от общей совокупности больных с МКБ [1]. Помимо МКБ к подобным состояниям могут привести и другие патологические изменения. В 2014 г. G. H. Chen et al. опубликовали описание 18 случаев спонтанного разрыва ЧЛС, из которых в 56% имела место обструкция мочеточника конкрементом, у 17% больных диагностирована стриктура мочеточника, а 22% наблюдений были расценены как идеопатическая апоплексия лоханки [2]. Интересным представляется клиническое наблюдение ученых из Южной Кореи, которые описали случай спонтанного разрыва мочеточника у пациента на фоне хронической задержки мочи [10].
Клиническая диагностика спонтанного разрыва ЧЛС представляет существенную сложность, так как может сопровождаться стертой клинической картиной, о чем свидетельствуют описанный нами клинический пример, а также публикации ряда авторов [2, 11].
При отсутствии признаков гнойно-септических осложнений основным методом лечения подобных состояний является срочное дренирование почки и уриномы. Некоторые ученые утверждают, что больным с апоплексией ЧЛС почки требуется только срочное стентирование. Проведение чрез- кожного дренирования почки авторы считают нецелесообразным. В обоих наших наблюдениях проводилось как ретроградное, так и перкутанное дренирование почки и уриномы, что позволило достигнуть удовлетворительных результатов лечения в кратчайшие сроки. Удаление конкремента проводилось вторым этапом не ранее чем через месяц. Подобной хирургической тактики придерживается и ряд других клиник.
Заключение
Спонтанный разрыв ЧЛС почки является крайне редким осложнением различных урологических заболеваний. Наиболее частым провоцирующим фактором является нарушение уродинамики верхних мочевыводящих путей конкрементом.
С целью успешного лечения пациентов с данной нозологией применяется методика немедленного отведения мочи. Удаление камней следует отложить до полного восстановления целостности полостной системы почки.
Список литературы:
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Ультразвуковые методы диагностики обструктивных уропатий
СТРУКТУРА УЧЕБНОГО СОДЕРЖАНИЯ
1. Краткая информация
1.1 Определение
1.2 Этиология и патогенез
1.3 Эпидемиология
1.4 Кодирование по МКБ 10
1.6 Клиническая картина
2. Ультразвуковая диагностика обструктивных уропатий
2.1 Общие принципы ультразвукового исследования
2.3 Пиелоэктазия
2.4 Гидронефроз
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
СТРУКТУРА УЧЕБНОГО СОДЕРЖАНИЯ
2.5 Мегауретр
2.6 Синдром задних уретральных клапанов
2.7 Принципы диагностики обструкции на уровне лоханочно-мочеточникового с
2.8 Принципы диагностики обструкции на уровне пузырно-мочеточникового сое
2.9 Принципы диагностики низкой обструкции
2.10 Уринома (осложнение обструктивныхмуропатий)
3. пренатальная тактика и прогноз
Заключение
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Определение
Обструктивные уропатии – это группа заболеваний, которые
характеризуются
наличием
структурного
или
функционального препятствия нормальному оттоку мочи,
приводящего к нарушению функции почек.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Определение
Вследствие
нарушения
оттока
мочи
у
плода
появляется
расширение почечной лоханки, чашечек.
Пиелоэктатзия (ПЭК) – расширение почечной лоханки.
Гидронефроз – расширение почечной лоханки и чашечек.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Этиология и патогенез
Нарушение оттока мочи из почки приводит к повышению
внутрилоханочного давления, постепенному увеличению полостной
системы почки от пиелоэктазии до выраженного расширения и
деформации чашечно-лоханочной системы, возникновению
внутрипочечных тубулярных, пиеловенозных или пиелолимфатических
рефлюксов, нарушению кровоснабжения (ишемии), постепенной
атрофии почечной паренхимы.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Этиология и патогенез
Причины гидронефроза:
- обструктивное поражение лоханочно-мочеточникового соединения
(одностороннее или двустороннее);
- обструктивное поражение пузырно-мочеточникового соустья;
- мегауретер;
- дисгенезия клоак;
-пузырно-мочеточниковый рефлюкс;
- задние уретральные клапаны;
-
мегацистис-микроколон-интестинальный
гипоперистальтический
синдром и др
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Эпидимиология
Врожденные пороки развития (ВПР) мочеполовой системы составляют
15-20
%
в
структуре
пренатально
диагностируемых
ВПР.
Обструктивные уропатии – наиболее частые ВПР мочеполовой
системы.
Частота гидронефроза 10,57:10000 новорожденных.
ПЭК в 5 раз чаще встречается у плодов мужского пола.
ПЭК может возникать под действием генетических факторов и
влиянием окружающей среды.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Кодирование по МКБ 10
Q 62 Врожденные нарушения проходимости почечной лоханки и
врожденные аномалии мочеточника
Q62.0 Врожденный гидронефроз
Q62.1 Атрезия и стеноз мочеточника
Q62.2 Врожденное расширение мочеточника [врожденный мегалоуретер]
Q62.3 Другие врожденные нарушения проходимости почечной лоханки и
мочеточника
Q62.4 Агенезия мочеточника
Q62.5 Удвоение мочеточника
Q62.6 Неправильное расположение мочеточника
Q62.8 Другие врожденные аномалии мочеточника
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Классификация
• Исходя из степени нарушения оттока мочи из почки, расширение
лоханки
-
пиелоэктазия,
расширение
лоханки
и
чашечек
-
гидронефротическая трансформация, расширение лоханки и чашечек с
уменьшением толщины паренхимы – гидронефроз.
• Существует несколько классификаций обструктивных уропатий.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Классификация
Обструкция мочевого тракта у плода может наблюдаться на любом
уровне:
– высокая обструкция,
– обструкция на уровне лоханочно-мочеточникового соустья (50%)
(ОЛМС),
– обструкция на среднем уровне (мочеточник),
– обструкция на уровне пузырно-мочеточникового соединения (ОПМС),
– низкая обструкция (уретра).
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Классификация
Американское общество фетальных урологов в 1993 г. предложили
классификацию
гидронефроза
с
учетом
расширения
лоханки,
деформации чашечек и степени истончения паренхимы.
степень гидронефроза 0 - отсутствие гидронефроза
гидронефроз 1-й степени - лоханка едва визуализируется ,
2-й степени - определяются несколько групп увеличенных чашечек
наряду с расширением лоханки,
3-й степени - определяются все группы увеличенных чашечек наряду с
расширением лоханки,
4-й степени - диагностируется расширение всех чашечек наряду с
уменьшением толщины паренхимы.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Классификация
Отсутствуют единые ультразвуковые критерии ПЭК у плода.
Диагноз пиелоэктазии устанавливается, если переднезадний размер
почечных лоханок при поперечном сканировании:
- во II триместре (В. Вenacerraf) : - в 15-20 нед ≥ 4 мм (N 4 мм);
- в 20 – 30 нед ≥ 5 мм
- в III триместре (М.В. Медведев) - > 7 мм (N 5-6 мм).
Переднезадний размер почечных лоханок > 10 мм – ставится диагноз
гидронефроза.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
УЛЬТРАЗВУКОВАЯ
ДИАГНОСТИКА
ОБСТРУКТИВНЫХ
УРОПАТИЙ
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
- Используются поперечные и продольные плоскости сканирования при
исследовании почек.
- Оценивается их форма, размеры, локализация, состояние паренхимы и
чашечно-лоханочного комплекса.
- Измерение почечных лоханок проводится в поперечном срезе на
уровне верхней трети брюшной полости плода.
- Измеряется передне-задний размер почечных лоханок.
- Измеряется минимальная толщина паренхимы от сосочка до наружной
границы.
- Длина почек измеряется в продольной плоскости сканирования, ширина
и толщина в поперечной плоскости.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
Поперечное сканирование на уровне верхней трети брюшной полости
плода. Отчетливо видны почечные лоханки
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
Поперечное
сканирование
–
II
триместр,
почки
вместе
с
позвоночником занимают 1/3 от
общей площади поперечного сечения
живота.
Поперечное
сканирование – III
триместр
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
Почка бобовидной формы, с четкими ровными контурами-зеленая
стрелка. Надпочечник треугольной формы, гипоэхогенный– желтая
стрелка
Продольная
плоскость
сканирования – II триместр
Продольная плоскость
сканирования – III триместр
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
В норме при поперечном сканировании брюшной полости плода (на
уровне верхней трети) соотношение площади почек, которую они
занимают вместе с позвоночником, к площади поперечного сечения
живота составляет 1/3.
После 20 нед беременности четко различимы корковый и мозговой
слой.
Оценивается кровоток в почках (в норме прослеживается до коркового
слоя).
Надпочечники расположены в забрюшинном пространстве выше и
медиальнее почек, треугольной формы при продольном сканировании.
Мочеточники плода в норме не визуализируются.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
Мочевой пузырь – анэхогенное образование округлой формы,
визуализируется в подавляющем большинстве с 12 нед. (при
трансвагинальной эхографии возможно с 10 нед ).
- Продольный размер мочевого пузыря в 10-14 нед не более 8 мм.
Мегацистис в 11-14 нед беременности диагностируется, когда
продольный размер свыше 15 мм.
- Периодическое опорожнение мочевого пузыря происходит примерно 1
раз в 30-45 мин.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
Сагиттальная плоскость сканирования – беременность 12 нед 5 дн,
мочевой пузырь указан стрелкой.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Общие принципы ультразвукового
исследования
Сагиттальная плоскость сканирования, I триместр, увеличенный
мочевой пузырь (указан стрелкой),
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Пиелоэктазия
Для пренатальной ультразвуковой диагностики пиелоэктазии следует
обследовать почки плода как при поперечном, так и продольном
сканировании.
О дилатации почечной лоханки судят на основании ее передне-заднего
размера при поперечном сканировании почки, мочеточник не расширен.
В случаях двустороннего процесса необходимо проводить измерение
лоханок обеих почек.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Пиелоэктазия
Двустороннее расширение
почечных лоханок (поперечное
ПЭК левой почки плода
(поперечное
сканирование)
сечение)
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Гидронефроз
Почки плода исследуются в поперечном и продольном
сечении, оценивается их локализация, симметричность,
форма,
размеры,
эхогенность
паренхимы,
чашечно-
лоханочный комплекс.
По степени увеличения передне-заднего размера лоханки в
поперечном сечении судят о выраженности гидронефроза.
Необходимо
исключить
мегауретер,
провести
анализ
состояния мочевого пузыря и количество амниотической
жидкости.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Гидронефроз
Расширение почечной лоханки
более 15 мм (поперечный срез)
Продольное сканирование почки
плода – расширение чашечнолоханочной системы
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Гидронефроз
Расширение почечной лоханки
более 15 мм (поперечный срез)
Продольное сканирование почки
плода – расширение чашечнолоханочной системы
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Гидронефроз, мегауретер
А. гидронефроз
(поперечное сечение)
Б. гидронефроз (продольное сечение,
тот же плод)
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Гидронефроз, мегауретер
В. Мегауретр, указано
стрелкой (продольное
сечение, тоже клиническое
наблюдение)
Г. мочевой пузырь
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Мегауретр
Расширение мочеточника в виде тубулярной анэхогенной структуры
более 2 мм , м.б. в виде кистозных образований в нижних отделах
живота
Может отмечаться эпизодическое расширение мочеточника до 1,5 мм.
Констатируется наличие перистальтики мочеточника.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Мегалоуретра
Расширение дистального отдела уретры из-за дисплазии вентральных
мезенхимальных составляющих полового члена.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Синдром задних уретральных клапанов
(СЗУК)
СЗУК характеризуется нарушением прохождения уретры.
Наблюдается у плодов мужского пола, крайне редко у плодов женского
пола.
В случаях выраженной обструкции наблюдается маловодие, которое может
приводить к гипоплазии легких, деформациям лицевых структур и
конечностей, фиброзу и дисплазии почечной паренхимы.
Визуализируется дилатированная уретра проксимальнее места обструкции.
Мочевой пузырь дилатирован, стенки утолщены (более 2 мм).
Двустороннее расширение мочеточников.
Гидронефроз или кистозная дисплазии (Поттер IV).
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Принципы диагностики ОЛМС
- Дилатация почечной лоханки с или без расширения чашечек;
- мочеточники не визуализируются;
- мочевой пузырь может иметь обычные размеры или в некоторых
случаях не визуализируется.
- При раннем возникновении полной обструкции формируется почечная
дисплазия с потерей функции.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Принципы диагностики ОПМС
Расширение мочеточника.
Пиелоэктазия.
Мочевой пузырь обычно имеет нормальные размеры.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Принципы диагностики низкой
обструкции
Наиболее частой причиной являются задние уретральные клапаны.
В случаях выраженной обструкции наблюдается маловодие, которое
может приводить к гипоплазии легких, деформациям лицевых структур
и конечностей, фиброзу и дисплазии почечной паренхимы.
Эхографическая картина:
– дилатированная уретра проксимальнее места обструкции;
–увеличение мочевого пузыря;
– мочеточники расширены с обеих сторон;
– расширение почечной лоханки различной степени тяжести.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Уринома (осложнение обструктивных
уропатий)
Уринома
–
инкапсулированное
скопление
жидкости,
вследствие
излияния мочи через периренальные пространства или разрывом почки
и ее фасции.
Уринома является осложнением при ОЛМС или задних уретральных
клапанах. Реже причиной служит мегауретр.
Эхографическая картина:
кистозное образование эллипсоидной формы или в виде полумесяца,
прилегающее к почке или позвоночнику;
при
больших
размерах
уриномы
форма
меняется,
происходит
смещение почки.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Уринома (осложнение обструктивных
уропатий)
О.Н. Иваницкая, Е.Н. Андреева в 2015 г. опубликовали случай
пренатальной диагностики уриномы. Заключение: «Беременность 20,2
нед. ВПР мочеполовой системы: УЗ-признаки обструктивной уропатии двусторонняя уринома, мегацистис» - было сделано на основании
выявленных изменений при ультразвуковом исследовании.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Уринома (осложнение обструктивных
уропатий)
Других изменений со стороны мочеполовой системы ими не было
выявлено (мочеточники не лоцировались, надпочечники и мочевой
пузырь соответствовали ультразвуковой норме). Приведенный
авторами анаманез пациентки – без особенностей.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Пренатальная тактика и прогноз
Зависит от срока беременности, наличия маловодия и сочетанных
аномалий, функционального состояния почек.
В случаях умеренно выраженной и непрогрессирующей пиелоэктазии
следует придерживаться консервативной тактики.
При прогрессировании обструктивных повреждений обосновано
родоразрешение с возможной хирургической коррекцией порока для
предупреждения выраженных нарушений почек у плода.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Пренатальная тактика и прогноз
Прогноз при изолированной ПЭК как правило благоприятный.
В большинстве случаев отмечается спонтанное исчезновение ПЭК: 1/3
– в пренатальном периоде, в 25% - нормальная эхографическая
картина после рождения.
При
специализированном
урологическом
обследовании
новорожденных в случаях пренатально выявленной пиелоэктазии
обнаруживают
обструкцию
лоханочно-мочеточникового
соустья,
пузырно-мочеточниковый рефлюкс, задние уретральные клапаны,
мегалоуретер, уретероцеле и эктопию мочеточника.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Пренатальная тактика и прогноз
В некоторых случаях при обструкции мочевыводящих проводится
пренатальное хирургическое лечение.
Для выбора правильной тактики оценивается функция почки на
основании анализа фетальной мочи, полученной при пункции выше
места обструкции.
Наличие мегауретра снижает благоприятный прогноз в 8,2 раза, в 5,5
раз чаще требуется хирургическая коррекция.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Заключение
- Ультразвуковое исследование почек плода предусмотрено протоколом
исследования беременных.
- Для повышения диагностической ценности эхографии необходимо
выполнять
последовательность
при
исследование
почек
плода:
получать изображения в продольном и поперечном сечении, оценивать
размеры, форму, чашечно-лоханочный комплекс, толщину паренхимы,
кровоснабжение почки, наличие мегауретра, размеры мочевого пузыря,
количество околоплодных вод.
- Эхография при выявлении патологии почек плода способствует
оптимальному выбору тактики ведения беременности и проводится
новорожденному для подтверждения пренатального диагноза и оценки
мочевого тракта.
НЕПРЕРЫВНОЕ ОБРАЗОВАНИЕ СПЕЦИАЛИСТОВ ЗДРАВООХРАНЕНИЯ
Читайте также:
- Рентгенограмма, МРТ многодольчатого надколенника
- Эпилепсии с миоклоническими припадками у новорожденных, младенцев
- Хроническая микротравма костной ткани. Патологическая перестройка костной ткани
- Гломерулонефрит. Лекарственная терапия гломерулонефрита и диализ
- ЭхоКГ левого желудочка при инфаркте миокарда
