Лучевые признаки карциноида яичника
Добавил пользователь Skiper Обновлено: 29.01.2026
Карциноидные опухоли – гормонально активные новообразования, происходящие из клеток APUD-системы. Заболевание относится к группе нейроэндокринных опухолей, развивается в органах дыхательной и пищеварительной системы. Карциноид рассматривают, как потенциально злокачественную неоплазию.
Симптомы развития карциноида связаны с выбросом в кровь большого количества гормонально активных клеток. Проявляются в основном диареей, кожной сыпью, болями в животе, приливами, одышкой. Симптомы нельзя оставлять без внимания, чтобы заболевание не приняло осложненные формы.
Симптомы карциноида
При трансформации опухолевых клеток секреторные функции становятся нерегулируемыми, что приводит к развитию яркой клинической картины карциноидного синдрома. Данный этап заболевания предполагает наличие метастазов и свидетельствует о далеко зашедшем процессе.
Клиническая картина заболевания:
- приступы приливов крови (лицо, затылок, верхняя часть туловища, шея);
- жжение, жар, онемение;
- покраснение глаз во время приливов;
- обильное слезоотделение;
- отек лица;
- тахикардия, понижение АД;
- гиперсаливация;
- персистирующая диарея;
- одышка;
- бронхоспазмы.
На начальных стадиях заболевания появление приливов происходит редко, бывает даже 1 раз в течение 3 месяцев. Позже приливы повторяются ежедневно и могут беспокоить пациента более 10 раз в день. Появление приступов может быть на фоне нарушения диеты, распития спиртных напитков, приема лекарств, которые способствуют выработке серотонина. Приливы могут быть спровоцированы психологическим стрессом и непомерными физическими нагрузками.
Характерно и беспричинное появление приступов. При длительно протекающей патологии отмечается сонливость, быстрая утомляемость, сухость кожи, жажда, потеря веса. В особо осложненных случаях начинаются трофические трансформации кожных тканей, появляются отеки, анемия, остеомаляция.
Причины карциноидных опухолей
Конкретных причин, которые способствуют зарождению новообразований, до сих пор не обнаружено. Существует ряд предрасполагающих факторов, которые могут привести к формированию карциноида:
- предрасположенность на генетическом уровне;
- чрезмерное пристрастие к курению и алкоголю;
- некоторые из видов нейрофиброматоза;
- болезни ЖКТ в анамнезе;
- расовая принадлежность.
Характерно, что карциноидный синдром развивается не при всех карциноидных опухолях. Распространенные формы заболевания опасны летальным исходом. Причиной смерти может стать сердечная недостаточность, спаечный процесс в брюшной полости, крайняя степень истощения, а также дисфункция органов, пораженных метастазами.
Методы диагностики карциноида
Для выявления заболевания пациенту назначаются следующие диагностические процедуры:
пациент проглатывает капсулу со встроенной видеокамерой и источником света, она проходит через ЖКТ, снимая стенки изнутри; выходит капсула естественным путем
Профилактика и программы лечения карциноида в клинике Хадасса
Лечение карциноида проводится в клинике «Хадасса» по доступным ценам в Москве. В медицинском центре используются следующие методы лечения:
- хирургическая операция (лапаротомическая и лапароскопическая);
- химиотерапия (эндолимфатическое введение цитостатиков);
- артериальная эмболизация (перекрытие артерий, питающих опухоль);
- деструкция (радиочастотная, криодеструкция);
- таргетная терапия (используемые препараты блокируют метаболические процессы в образовании);
- радиотерапия (кибер-нож, SIRT-терапия, радионуклидное таргетное воздействие);
- гормональная терапия (назначение локаторов соматостатина).
Лечение назначается на основании полученных результатов после проведения комплексной диагностики. Стоимость зависит от стадии заболевания, размера и количества патологических очагов, используемой лечебной тактики и объема проведенных исследований.
Карцинома яичников
Карцинома яичников – опухоль соответствующего органа, которая растет из эпителиальной ткани. Заболевание длительное время не вызывает симптомов, поэтому поздно обнаруживается у 75% пациентов, но эффективное лечение возможно на любых стадиях онкологического процесса. При карциноме яичников в клинике СОЮЗ выполняются радикальные, циторедуктивные и паллиативные операции, а также используется химиотерапия.
Причины карциномы молочной железы
Установленные факторы риска рака яичников:
- возраст старше 40 лет (большинство случаев заболевания развивается после менопаузы);
- индекс массы тела более 30 кг/м2 (ожирение 1 степени и выше);
- первая доношенная беременность после 35 лет или отсутствие родов в анамнезе;
- заместительная гормональная терапия в менопаузе;
- курение (увеличивает вероятность только муцинозной карциномы).
Каждый четвертый случай рака яичников связан с наследственными синдромами.
Классификация карциномы яичников
В основном используется классификация карциномы яичников по стадии и гистологическому типу. ВОЗ выделяет такие варианты заболевания: серозная карцинома яичника (более половины всех случаев заболевания), эндометриоидная, плоскоклеточная, недифференцированная, светлоклеточная, муцинозная, переходноклеточная, смешанная, а также злокачественная опухоль Бреннера.
Стадии карциномы яичника:
- 0 – отсутствие инвазии в яичник.
- 1 – не выходит за пределы яичника.
- 2 – распространяется на малый таз.
- 3 – распространяется в брюшную полость или на регионарные лимфатические узлы.
- 4 – появляются отдаленные метастазы за пределами полости брюшины или в паренхиме печени.
По результатам морфологического исследования может быть констатирован 1, 2 или 3 тип опухоли. Первый тип (G1) характеризуется самым медленным ростом, дает меньше симптомов, но плохо поддается химиотерапии. Опухоли 2 типа (G2) растут быстрее, но лучше реагируют на химиотерапию. Худшим прогнозом при карциноме яичника характеризуются опухоли 3 типа (G3). Они самые агрессивные, быстро растут и рано дают метастазы.
Симптомы карциномы яичника
В большинстве случаев при карциноме яичника симптомы появляются поздно и не являются специфичными (встречаются также при многих других заболеваниях). Кроме того, не все обнаруженные в ходе медицинской визуализации опухоли являются злокачественными.
Основные клинические проявления патологии:
- боль в животе;
- вздутие живота (может быть связано с асцитом - скоплением жидкости);
- частые позывы к мочеиспусканию.
Пройти диагностику для исключения или подтверждения рака стоит в случаях, когда указанные симптомы появляются 12 раз в месяц или чаще.
Только на поздних стадиях появляются кровотечения из половых путей, боль при половом акте, боль пояснице, запор или диарея, потеря веса.
Диагностика карцинома яичников
УЗИ – основной метод первичной диагностики любых заболеваний яичников. Методика позволяет отличить кисту от опухоли, но не отличает разные типы плотных новообразований.
Более информативные методы неинвазивной диагностики, которые используются после УЗИ в случае подозрения на рак: КТ и МРТ. Чаще используется КТ. Метод позволяет дифференцировать доброкачественные и злокачественные опухоли и имеет важное значение в определении стадии патологии. На снимках можно увидеть увеличенные лимфоузлы, метастазы в брюшную полость, прорастание опухоли в соседние органы (мочевой пузырь, почки).
Биопсия обычно не проводится. Опухоль исследуют уже после хирургического удаления. Проведение биопсии целесообразно, только если хирургическое лечение не планируется.
Дополнительные методы диагностики карциномы яичников:
- ПЭТ;
- рентгенография грудной клетки;
- лапароскопия;
- колоноскопия;
- пункция брюшной полости с исследованием асцитической жидкости;
- анализ крови на онкомаркер CA-125, иногда – на другие онкомаркеры (ХГЧ, АПФ, ЛДГ);
- генетическое тестирование (определение мутаций BRCA1 и BRCA2, MSI или MMR, NTRK).
Лечение карцинома яичника
Основные методы лечения карциномы яичников – хирургическая операция и химиотерапия. У большинства пациентов поочередно используются обе методики. Лучевую терапию применяют редко.
Хирургическое лечение карциномы яичника
Стандартное лечение карциномы яичника 1-2 стадии предусматривает выполнение гистерэктомии – удаления матки с придатками. В ходе операции врач также удаляет большой сальник, лимфоузлы, а при муцинозной карциноме – аппендикс.
Выполнение органосохраняющих операций возможно только при неагрессивных опухолях (G1) на 1 стадии карциномы яичника. Удаляются придатки матки на стороне поражения (яичник и маточная труба), а также часть яичника на противоположной стороне. В дальнейшем требуется тщательный мониторинг: пациентка периодически обследуется, и в случае выявления признаков рецидива получает радикальное хирургическое лечение (удаление матки) с химиотерапией.
На 3-4 стадии лечение эпителиальной карциномы яичников обычно начинается с циторедуктивной операции. Врач удаляет матку с придатками, а также видимые очаги опухолевого процесса в тазу и брюшной полости. По возможности выполняется оптимальная циторедукция – удаление всех опухолевых очагов. Если это невозможно, проводится субоптимальная циторедукция – удаление очагов, превышающих 1 см в диаметре.
При рецидиве рака хирургическое лечение иногда проводится повторно. Оно возможно, только если:
- предыдущая операция была выполнена в объеме оптимальной циторедукции;
- асцит не более 500 мл;
- в течение последних 6 месяцев не использовались препараты платины;
- нет тяжелых сопутствующих заболеваний.
Химиотерапия при карциноме яичника
После операции химиотерапия проводится всем женщинам со стадией карциномы яичников, за исключением стадий 1А и 1В первого типа опухоли (G1). Обычно требуется не менее 6 курсов с обязательным включением в схему препаратов платины.
На 3-4 стадии лечение может начинаться с химиотерапии, если врач считает, что невозможно выполнить циторедукцию в оптимальном или субоптимальном объеме. Причиной может быть как большая распространенность опухолевого процесса, так и сопутствующие соматические заболевания.
Многие опухоли яичников хорошо реагируют на химиотерапию. После уменьшения опухолевых очагов может быть проведена операция. Её стараются выполнить как можно раньше, желательно после 2-3 курсов химиотерапии. Оставшиеся 3-4 курса проводятся после операции.
При неоперабельных формах рака химиотерапия становится основным методом лечения. Она может сочетаться с таргетной терапией.
Лучевая терапия при карциноме яичника
При карциноме яичников лучевая терапия применяется редко. Иногда её назначают при:
- опухолях запущенных стадий, не реагирующих на химиотерапию;
- остаточных опухолях, если противопоказана повторная операция по их удалению;
- наличии единичных отдаленных метастазов в центральной нервной системе.
Куда обратиться при карциноме яичника
Пройти лечение карциномы яичников вы можете в онкологическом отделении клиники СОЮЗ. Несколько причин, почему вам стоит обратиться в наш центр:
- Опытные специалисты выполняют гистерэктомию, циторедуктивные и паллиативные операции любой сложности.
- Точная диагностика позволяет идеально спланировать лечение.
- У некоторых пациентов хирургическое вмешательство может быть выполнено малоинвазивным лапароскопическим методом.
- Во время операции выполняется срочное морфологическое исследование образца опухолевой ткани, чтобы установить степень злокачественности (тип) опухоли и определиться с оптимальным объемом хирургического вмешательства.
- Тщательный осмотр брюшной полости, получение мазков из брюшины для цитологического исследования, биопсия брюшины позволяет точно установить стадию онкологического процесса.
- Во время операции выполняется селективное удаление тазовых и парааортальных лимфатических узлов. Процедура дает возможность у некоторых пациентов (при отсутствии метастазов) избежать тотальной лимфаденэктомии (удаления всех лимфоузлов).
- У молодых пациенток с начальной стадией карциномы возможно проведение органосохраняющей операции при желании сохранить репродуктивную функцию.
- Выявление генетических мутаций и оценка чувствительности опухоли к препаратам позволяет лучше спланировать медикаментозное лечение.
Чтобы пройти лечение в клинике СОЮЗ, запишитесь на прием к онкологу или гинекологу. Для этого позвоните нам по телефону или закажите обратный звонок через специальную форму.
Карциноид яичника
Карциноид яичника – это опухоль женских гонад, склонная к продуцированию гормонов и гормоноподобных веществ. Именно их синтезом обусловлены различные синдромы (чаще карциноидный), нередко являющиеся единственными внешними проявлениями болезни. Диагноз устанавливается на основании данных анамнеза, результатов лучевых методов визуализации, лабораторных исследований (морфологического, иммуногистохимического, анализов крови и мочи на маркёры). Основной метод лечения карциноида хирургический. В зависимости от типа новообразования, его гормональной активности может применяться фармакотерапия.
МКБ-10
Общие сведения
Карциноид яичника – доброкачественная или злокачественная овариальная неоплазия, относящаяся к нейроэндокринным опухолям (НЭО). Заболевание регистрируется у пациенток 14-80 лет, чаще всего встречается в возрасте пери- и постменопаузы. Первичный карциноид яичника – редкое, обычно одностороннее образование, составляющее до 1,7% в структуре эндокринных опухолей. Среди всех новообразований гонад доля карциноида составляет менее 0,1%. Яичниковая локализация наиболее распространена среди НЭО женских половых органов.
Причины
Этиология карциноида яичника пока не выяснена. У большинства пациенток не удаётся выявить общие причины, приводящие к развитию неоплазии. Установлена связь отдельных случаев карциноида с генетическими факторами – мутациями, передавшимися по наследству или возникшими впервые. К факторам риска относятся:
- Множественная эндокринная неоплазия (МЭН). Овариальный карциноид возникает при синдроме МЭН-1 (первого типа), связанном с мутацией гена-супрессора MEN1. Синдром характеризуется возникновением НЭО околощитовидных желёз, пищеварительного тракта, аденогипофиза. К группе риска относятся женщины с установленным МЭН-1, их дочери, матери, родные сёстры.
- Изолированный карциноид яичника у родственниц. По мнению ряда авторов, существует нерезко выраженная связь возникновения овариального карциноида с наличием аналогичного новообразования у ближайших кровных родственниц. Мутация, отвечающая за опухолевый рост, неизвестна, как и признак её наследования.
Патогенез
Овариальные НЭО представляют собой новообразования из различных тканей тератомы яичника (дермоидной кисты). Их размеры варьируются от микроскопических до 15-20 см. Механизм развития карциноидов неизвестен. Общая черта, объединяющая эти опухоли – способность к синтезу биологически активных соединений, избыток которых в крови приводит к развитию определённой симптоматики со стороны различных органов и систем.
В настоящее время известно более 30 соединений, продуцируемых разными видами НЭО (среди них серотонин, тахикинины, гистамин). Функциональная активность (выработка гормонов, гормоноподобных веществ) неоплазии может существенно отличаться в каждом конкретном случае. От происхождения карциноида зависит клиническая картина заболевания, прогноз лечения, исход.
Классификация
По степени злокачественности выделяют 3 класса карциноида: I, II класс – относительно доброкачественные высокодифференцированные опухоли, III – злокачественные, имеющие низкую дифференцировку. По микроскопическому строению, особенностям секреции различают следующие типы карциноида яичника:
- Инсулярный. Самый распространённый вид карциноида. Неоплазия развивается из эпителия органов дыхания, пищеварительного тракта в составе зрелых овариальных тератом. Имеет благоприятный прогноз, в трети случаев сопровождается карциноидным синдромом (при опухолях размером более 7 см отмечается у 66% пациенток).
- Трабекулярный. Высокодифференцированная овариальная НЭО, редко сопровождающаяся карциноидным синдромом. Течение болезни, как правило, носит доброкачественный характер с благоприятным прогнозом (метастазирование является большой редкостью).
- Струмальный (овариальная струма, яичниковый зоб). Неоплазия содержит включения ткани щитовидной железы, имеет специфическую симптоматику, обусловленную повышенным синтезом тиреоидных гормонов. Отличается относительно благоприятным прогнозом (особенно на ранних стадиях), малигнизируется в 10-20% случаев.
- Муцинозный. Редкий вид карциноида яичника (1,5% в структуре НЭО женской репродуктивной сферы). Его клетки содержат муцин и нейроэндокринные гранулы. Эта опухоль более агрессивна, чем перечисленные выше, отличается склонностью к лимфогенному, гематогенному метастазированию.
- Смешанный тип. Смешанные карциноиды состоят из двух и более компонентов (обычно аденокарциномы и плоскоклеточного рака). К ним относят мелкоклеточную карциному лёгочного типа, немелкоклеточную нейроэндокринную карциному. Их отличает высокая степень злокачественности, агрессивность, плохой прогноз (часто вне зависимости от стадии заболевания).
Симптомы карциноида яичника
Овариальный карциноид не имеет специфической симптоматики, в течение 10-15 лет может существовать бессимптомно, его внешние проявления чаще всего схожи с симптомами других заболеваний. Нередко болезнь дебютирует задолго до обнаружения опухоли рядом признаков различных ассоциированных с опухолью синдромов (эндокринных, ревматологических, общих паранеопластических симптомов). Толчком к манифестации часто служит климакс.
Чаще всего регистрируется карциноидный синдром. Его проявления – диарея, «приливы» (эпизоды интенсивного покраснения лица, верхней части тела с ощущением жара, слабости), возникновение телеангиэктазий в области лица, цианоз конечностей. Иногда наблюдается синдром Мейгса (увеличение живота за счёт асцита, гидроторакс, сопровождающийся одышкой, затруднением дыхания). Активно функционирующий яичниковый зоб приводит к синдрому тиреотоксикоза.
Для злокачественных форм сначала характерны общие проявления паранеопластического синдрома – повышение температуры тела, ночная потливость, похудание. Иногда отмечаются симптомы ревматологических патологий (склеродермии, красной волчанки, дерматомиозита). По мере роста опухоли любой степени злокачественности развиваются нарушения менструации (альгодисменорея, менометроррагия), эпигастральный дискомфорт, неопределённые тазовые боли.
Осложнения
Любой карциноид может осложниться перекрутом ножки опухоли или яичника. Кульминацией карциноидного синдрома, тиреотоксикоза может стать карциноидный или тиреотоксический криз. Перечисленные состояния несут угрозу жизни. Малигнизированная струма яичника нередко становится причиной патологических переломов в результате множественных метастазов в кости. Метастатическим поражением костей, печени, лимфоузлов часто сопровождается смешанный карциноидный рак.
Диагностика
Диагностика карциноида яичника затруднена ввиду длительного бессимптомного течения, отсутствия патогномоничных симптомов, многообразия признаков, «маскирующихся» под заболевания, не имеющие явной связи с патологией гонад. В современной онкогинекологии применяются следующие обязательные методы:
- Клинический осмотр. Карциноид можно заподозрить на основании жалоб, сведений о наличии заболевания у ближайших родственниц. Общий осмотр позволяет выявить симптомы тиреотоксикоза, асцит. Гинекологическое исследование обнаруживает наличие объёмного образования.
- Инструментальное исследование. Посредством УЗИ яичников можно определить даже некрупные новообразования женских гонад, предположить их характер. Для уточнения диагноза используют КТ, МРТ органов малого таза.
- Анализы мочи и крови. Назначают с целью биохимической идентификации опухоли. Выполняют исследование уровня маркёров в сыворотке или плазме крови (хромогранина A, нейронспецифической енолазы, соматостатина), определяют концентрацию серотонина, метанефринов в суточной моче.
- Пункция дугласова пространства. Кульдоцентез с забором содержимого прямокишечно-маточного углубления, цитологическим исследованием биоптата является единственным методом верификации диагноза на дооперационном этапе. Его основная ценность – возможность отличить доброкачественную неоплазию от малигнизированной.
Окончательный диагноз выставляют поле операции, по результатам гистологического и иммуногистохимического исследования новообразования. Карциноид яичников дифференцируют с:
- метастатической опухолью (раком щитовидной железы, карциноидом ЖКТ);
- другими неоплазиями яичника (муцинозной кистой, лейдигомой, опухолью Бреннера);
- болезнями щитовидной железы.
Лечение карциноида яичника
Лечение НЭО яичников проводится под руководством онкогинеколога с привлечением в случае необходимости эндокринолога, эндокринного хирурга, радиолога. Основным методом является операция, в некоторых случаях до или после оперативного вмешательства проводят химиотерапию. При необходимости назначают фармакотерапию синдромов.
Консервативная терапия
Карциноид яичника – редкая опухоль, диагностировать её научились относительно недавно, поэтому единые протоколы лечения пока не разработаны. Консервативная терапия направлена на устранение остатков опухолевой ткани, метастазов, облегчение общего состояния больных и включает:
- Полихимиотерапию. Пациенткам со злокачественным течением овариальных НЭО показана адъювантная химиотерапия (этопозид в сочетании с препаратами платины, противоопухолевыми антибиотиками, циклофосфамидом). При наличии выпота в брюшную и плевральную полости химиотерапию проводят до операции.
- Радиойодаблацию. Это метод лучевой (радионуклидной) терапии, показан при злокачественной струме яичника. Препарат радиоактивного йода принимают внутрь. Применение радиойодтерапии позволяет сохранить непоражённый яичник, но требует предварительной тиреоидэктомии.
- Симптоматическое лечение. Назначается для повышения качества жизни, предотвращения осложнений при синдромах, сопутствующих разным видам НЭО. В лечении карциноидного синдрома применяют синтетические аналоги соматостатина. Для временного устранения симптомов тиреотоксикоза используют тиреостатические препараты.
Хирургическое лечение
Разные виды карциноида яичника существенно различаются морфологическим строением, течением, степенью злокачественности. Объём и тип операции выбирается индивидуально и зависит от особенностей опухоли, возраста пациентки. К основным видам хирургических операций при НЭО яичников относятся:
- Органосохранная. Вмешательство включает удаление поражённого яичника и резекцию большого сальника. Рекомендуется при односторонних карциноидах яичника c доброкачественным течением у молодых пациенток, желающих сохранить менструальную и детородную функцию. Для исключения карциномы во время операции проводят срочное гистологическое исследование опухоли.
- Полная циторедуктивная. В ходе операции удаляют матку, оба яичника, большой сальник. Лечение назначают пациенткам в пери- и постменопаузе при карциноидах любого класса злокачественности, женщинам в репродуктивном возрасте - при карциноидном раке яичника. При мелко- и крупноклеточной карциноме дополнительно выполняют тотальную тазовую лимфаденэктомию.
Прогноз и профилактика
Пятилетняя выживаемость пациенток со всеми формами карциноида яичника в среднем составляет 67-82%. На момент диагностики опухоли у 13% пациенток имеются метастазы. Исход зависит от гистологического типа, степени распространённости и дифференцировки новообразования. Первичной профилактики заболевания не существует. Для раннего обнаружения опухоли пациенткам группы риска необходимо комплексное обследование раз в 3-5 лет.
1. Клинико-морфологическая характеристика нейроэндокринных опухолей яичника/ Никогосян С.О., Секерская М.Н., Тагибова Т.Ш., Анурова О.А.// Опухоли женской репродуктивной системы – 2019 – том 15 – №1.
2. Рак щитовидной железы из струмы яичника и метастазы аналогичного рака в яичники: трудности диагностики и единой лечебной тактики/ Гарбузов П.И., Родичев А.А, Тимохина О.В., Бородавина Е.В.// Вестник хирургии – 2015 – том 174 – №3.
3. Биохимические маркеры нейроэндокринных опухолей: общие представления и клиническое значение/ Любимова Н.В., Чурикова Т.К., Томс М.Г. Кушлинский Н.Е.// Вестник Тамбовского университета. Серия Естественные и технические науки. Медицина – 2016 – Т. 21 – №2.
Рак яичников. Симптомы, диагностика и лечение.
Рак яичников – злокачественное поражение женских половых желёз. Это серьёзное онкологическое заболевание, чаще всего, встречается среди женщин среднего и старшего возраста. У молодых пациенток недуг, обычно, имеет наследственную природу. Причины возникновения рака яичников до конца не изучены, однако считается, что провоцирующими факторами являются гормональные нарушения, отсутствие беременностей и родов, а также генетическая предрасположенность.
Классификация рака яичников
Самым распространённым типом заболевания считается эпителиальный рак яичников. Он возникает в 9 из 10 случаев, формируясь из клеток, расположенных на поверхности органа. Злокачественные клетки быстро распространяются по брюшине. Метастазирование возможно также в область пупка, мочевого пузыря или кишечника, лимфатические сосуды тазовых и паховых узлов. Очаги поражения могут появиться в печени, селезёнке, лимфоузлах в области шеи и под ключицами. У некоторых пациенток первичная опухоль наблюдается в молочной железе, кишечнике, матке (опухоль Крукенберга).
Существует несколько видов эпителиальной патологии:
Серозная аденокарцинома яичников. Это наиболее агрессивный вид рака, поражающий, чаще всего, оба яичника. Опухоль имеет многокамерную, кистозную структуру. Злокачественные клетки вырабатывают серозную жидкость.
Эндометриоидная аденокарцинома яичника. Образование напоминает карциному эндометрия. Опухоль имеет кистозное строение и ножку. Развивается медленно, характер роста неагрессивный. Имеет благоприятный прогноз.
Светлоклеточная аденокарцинома яичников. Редкий вид карциномы. Опухоль состоит из содержащих гликоген прозрачных клеток и клеток, напоминающих по форме гвозди. Новообразование имеет высокую способность к метастазированию.
Опухоль Бреннера – доброкачественная, фиброэпителиальная опухоль с возможным перерождением в злокачественное образование.
Муцинозная аденокарцинома яичника. Многокамерное опухолевидное новообразование, заполненное муцином – слизеподобной жидкостью, которую вырабатывают эпителиальные клетки кистомы.
Смешанные опухоли яичников состоят из злокачественных образований разного гистологического типа.
Неклассифицированные опухоли яичников
Клиническую картину течения болезни, согласно международной классификации, принято разбивать на стадии (Т – первичная опухоль, М – отдалённые метастазы):
Первая стадия (Т1, I) характеризуется развитием новообразования в одном или обоих яичниках
Вторая стадия (Т2, II) характеризуется распространением опухоли в матку, трубы или соседние органы малого таза
Третья стадия (Т3, III) характеризуется метастазированием в брюшину
Четвёртая стадия (М1) отличается от предыдущих наличием опухоли в отдалённых органах
Симптомы рака яичников
На начальном этапе заболевания пациентка длительное время не испытывает никаких дискомфортных ощущений. Они появляются в момент, когда злокачественное новообразование достигает значительных размеров, а также начинаются процессы его распространения в другие органы. Прогрессирование рака яичников, чаще всего, происходит очень быстро.
Первичные проявления недуга могут вызывать периодические боли в животе, чувство сдавленности и тяжести. По мере развития рака яичников происходит нарастание слабости и усталости, ухудшение аппетита, небольшое повышение температуры тела, нарушение функций ЖКТ. Появляются острые, внезапные боли, связанные с разрывом капсулы яичника и последующим воспалением вокруг него. Пациентку могут беспокоить увеличение размеров живота из-за скапливающейся в его полости жидкости (асцит), одышка, проявления сердечно-сосудистой недостаточности, отёки конечностей, нарушение мочеиспускания, изменение характера менструаций (скудные выделения).
Стоимость консультации при при раке яичников?
| Наименование услуги | Цена (руб.) |
| Прием врача-онколога первичный | 2000 руб. |
| Приём врача-онколога повторный | 1500 руб. |
| Прием врача-терапевта первичный | 2000 руб. |
| Прием врача-терапевта повторный | 1500 руб. |
| Назначение лечения (составление индивидуальной схемы лечения) | 1500 - 3000 руб. |
Диагностика и лечение рака яичников
Диагностика рака яичников происходит в ходе визуального осмотра, гинекологического, инструментального и лабораторного исследований. При пальпации брюшной полости специалист определяет наличие асцита – одного из симптомов болезни. При гинекологическом обследовании выявляется наличие образований, однако определить степень их доброкачественности можно только с помощью аппаратного исследования и анализов. Среди основных методов инструментальной диагностики – УЗИ трансвагинальное (внутреннее) и трансабдоминальное (через поверхность брюшины), УЗИ щитовидной железы, МРТ органов малого таза, маммография. Для контроля отдалённых метастазов, в случае необходимости, пациентке назначают рентген лёгких, колоноскопию (эндоскопическое исследование толстой кишки), цистоскопию (исследование мочевого пузыря).
В области малого таза имеется более 100 лимфоузлов, и каждый из них может быть поражён на микроскопическом уровне. Для подтверждения наличия патологии рекомендуется диагностическая лапароскопия – осмотр брюшной полости с помощью эндоскопа. Аппарат вводится через небольшой разрез в брюшной стенке. Нарушения функций кроветворной системы, печени и почек определяются по анализам крови.
Лечение рака яичников включает в себя оперативное вмешательство и химиотерапию. Лучевая терапия в данном случае малоэффективна. Программа медицинских манипуляций зависит от стадии недуга, возраста пациентки и её общего самочувствия.
При I стадии удаляют матку, яичники и сальник. Выявленные в ходе операции очаги, напоминающие метастазы, отправляются на срочную биопсию. Если молодая женщина настаивает на сохранении детородной функции, удаляют только поражённый яичник. Из второго берут материал на гистологическое исследование. Основное условие – ранняя стадия рака, отсутствие метастазов в брюшину и другие органы.
При II-IV стадиях рака яичников производится циторедуктивное вмешательство – удаление максимального количества поражённых тканей и сопутствующих им метастатических очагов. Для уменьшения опухоли перед хирургическими манипуляциями часто назначается химиотерапия.
При неоперабельных состояниях ограничиваются биопсией опухолевого материала и химиотерапией, которая в этом случае, является самостоятельным методом борьбы с заболеванием.
Пациенткам, перенесшим операцию по удалению яичников, проводится химиотерапия. Она включает несколько курсов, сроки и продолжительность которых зависят от показателей эффективности лечения. Обычно препараты вводят внутривенно. Их дозировка подбирается строго индивидуально. Медикаменты подавляют рост злокачественных клеток и снижают риск возникновения рецидивов, однако их применение сопровождается появлением тошноты, рвоты, изменениями в составе крови. Во время прохождения сеансов и в период реабилитации желательно придерживаться щадящей диеты. В состав ежедневного меню следует добавить больше овощей и фруктов, нежирное мясо, яйца, молочные продукты, орехи, овсяную и гречневую каши, мёд, соки и морсы. Необходимо отказаться от алкогольных напитков, консервированных и копчёных продуктов, острых приправ, а также ограничить потребление сахара и сдобной выпечки.
Профилактика рака яичников
После окончания лечебных мероприятий пациентка должна каждые 3 месяца в течение первых двух лет наблюдаться у гинеколога с контролем уровня онкомаркера СА-125. Это необходимо для выявления повторного развития заболевания – увеличенные показатели СА-125 в крови могут свидетельствовать о рецидивирующем онкологическом процессе. Если состояние больного стабильно, режим посещения специалиста может постепенно меняться.
Специфических мер профилактики рака яичников нет. Рекомендуется выполнять некоторые правила:
Женщины, имеющие повышенный риск развития рака яичников, должны раз в полгода делать УЗИ органов малого таза и сдавать анализ крови на онкомаркер СА-125. Это позволит диагностировать опухоль на ранней стадии, когда эффективность терапии достаточна высока.
Записаться на обследование при раке яичников
Где пройти обследование при при раке яичников в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете пройти обследование при при раке яичников. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.

Тимонина Екатерина Сергеевна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗД (УЗИ)
Стаж работы более 13 лет
Карциноид дыхательных органов
Карциноид — нейроэндокринная опухоль, способная продуцировать более 30 биологически активных субстанций, в том числе гормоны, влияющие на работу сосудов. Карциноид легкого или бронха часто не дает симптомов или они проявляются в атипичной форме, что приводит к ошибкам при постановке диагноза.
Карциноид — опухоль, относящаяся к классу нейроэндокринных. Новообразование формируется вследствие генной мутации, при которой клетки беспрепятственно растут и размножаются. Опухоль развивается в течение долгого времени. Она может возникнуть в любом возрасте, но чаще всего карциноиды обнаруживаются у людей в возрастном диапазоне от 40 — до 50 лет.
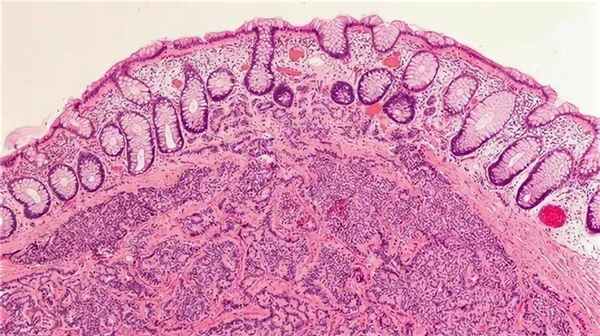
Нейроэндокринное новообразование продуцирует большое количество биологически активных веществ, среди которых:
- серотонин;
- инсулин;
- кортизол;
- гистамин.
Карциноид зачастую располагается в брюшной полости, может поражать сердце, давать метастазы в другие части тела. Карциноид легкого и бронхов метастазирует очень редко.
Виды карциноида
Нейроэндокринные опухоли различают по их локализации:
- в желудочно-кишечном тракте;
- в органах респираторной системы;
- в мочеполовых органах.
Среди карциноидов дыхательных органов по гистологическим признакам выделяют:
- типичные опухоли с высокой степенью дифференциации клеток и низким риском роста;
- атипичные опухоли с высоким риском роста и некротическими очагами.
Оба вида карциноида продуцируют вещества, которые удается выявить при иммуногистохимическом анализе.
Симптомы карциноидных опухолей
Карциноид легкого и бронха очень часто протекает бессимптомно. Выявляют опухоль случайно, при обследовании пациента на предмет других патологий или во время плановой диспансеризации. Из-за атипичной симптоматики респираторный карциноид часто путают с бронхиальной астмой, бронхообструктивным синдромом.
Заподозрить карциноид легкого или бронхов можно по таким симптомам:
- сухой кашель без мокроты;
- нарастающая бронхообструкция;
- кровохарканье;
- частые пневмонии.
При типичном карциноиде бронха может возникнуть симптомокомплекс, при котором человек испытывает:
- приступы жара;
- покраснение кожи лица, верхней части туловища;
- бронхоспазм, одышку;
- приступы поноса;
- спазмы и боли в животе.
Прорастание карциноида бронха или легкого за пределы капсулы и распространение его на сердце может вызывать тахикардию, резкое снижение артериального давления.
Спровоцировать очередной приступ может употребление алкогольных напитков, острых блюд. Учащаются приступы на фоне приема медикаментов, активизирующих синтез серотонина. Провокатором приступа также может стать стресс, чрезмерная физическая нагрузка.
Когда карциноид легкого или бронха начинает быстро расти, приступы возникают внезапно. Патология вызывает общую слабость, снижение работоспособности. У больного человека резко снижается масса тела, становится сухой кожа, он испытывает постоянную жажду. В тяжелых случаях возникает некроз кожи, быстро снижается плотность костной ткани, кости становятся хрупкими.
Опухоль вызывает нарушение работы органов, сильное истощение.
Карциноид бронха или легкого метастазами в другие органы грозит смертельным исходом. Человек, больной карциноидом, может погибнуть от дыхательной или сердечной недостаточности, спаек в брюшной полости.
Причины карциноидных опухолей
Врачи пока не могут назвать точные причины, которые вызывают карциноид. Считается, что новообразование возникает из-за нарушений в ДНК нейроэндокринных клеток. Из-за мутации клетки растут, делятся, но, в отличие от нормальных, не погибают в конце жизненного цикла.
Известно, что риск возникновения карциноида выше у людей:
- имеющих генетическую предрасположенность;
- злоупотребляющих алкоголем, курильщиков;
- страдающих некоторыми видами фиброматоза.
Проблемы со стороны пищеварительных органов и дыхательной системы могут предшествовать карциноиду.
У женщин вероятность появления карциноида выше, чем у представителей сильного пола. В группу риска относительно опасности возникновения нейроэндокринного новообразования входят также люди старше 60 лет.
Диагностика карциноида
Наличие типичных для карциноида бронха или легкого симптомов — повод обратиться за консультацией к врачу-пульмонологу или онкологу. Перед визитом к специалисту стоит понаблюдать за рационом, записать симптомы, постараться вспомнить, когда они впервые появились и как они меняются со временем.
Диагностика при карциноиде легкого, бронха подразумевает:
- — назначаются анализы крови, мочи на гормоны и продукты их метаболизма; — компьютерную или магнитно-резонансную томографию, рентгенографию для выяснения точного расположения опухоли; с забором материала для гистологического исследования.
Полученный при бронхоскопии образец ткани отправляют в лабораторию. Там определяют тип аномальных клеток, степень их агрессивности.
Лечение карциноида легкого
Выбор методов терапии карциноида легкого зависит от размеров и гистологической характеристики новообразования. Типичный карциноид бронха и легкого растет очень медленно, редко метастазирует. Его удаление дает возможность навсегда забыть о проблеме более, чем в 80% случаев.
Пациентам операция проводится методом:
- сегментэктомии — во время вмешательства удаляют патологическое новообразование с прилегающие к нему здоровые ткани;
- лобэктомии — удаляют полностью всю долю в которой имеется патологический очаг.
Если опухоль достигла больших размеров, назначается процедура:
- билобэктомии — во время операции удаляют часть дыхательного органа, которая по объему больше доли с патологическим очагом;
- пульмонэктомии — полного удаления пораженного легкого.
При карциноиде бронхов удаление может быть проведено эндоскопическим способом.
Медикаментозное лечение предполагает использование препаратов, блокирующих синтез гормонов, других биологически активных веществ. Больным назначают подкожные инъекции Окреотида, Ланреотида.
Для лечения карциноида также применяются препараты, влияющие на иммунную систему. Инъекции альфа-интерферона активизируют собственные защитные силы организма, дают толчок иммунной системе к атаке опухоли. В результате курса уколов новообразование замедляет рост, а состояние больного человека улучшается.
При распространении метастазов карциноида легкого в другие органы (особенно часто — в печень) проводится лечение, направленное на снижение симптоматики и улучшение качества жизни больного человека.
Тип лечения подбирается индивидуально:
- удаление части печени, в котором имеется метастатическая опухоль;
- эмболизация печеночной артерии — во время процедуры происходит намеренное закупоривание кровеносного сосуда, в результате которого прекращается питание кровоснабжение опухоли. Здоровые гепатоциты получают питание из других сосудов;
- термическое воздействие — проводится уничтожение опухоли при помощи радиоволн или их замораживание; проводится в случае распространения метастазов в кости, мозг.
После операции по удалению карциноида респираторной системы необходимо наблюдение у онколога в течение 10 лет. Дважды в год пациентам рекомендуется сдавать кровь на опухолеассоциированные маркеры.
Читайте также:
