Уколы ботулотоксина в лечении сходящегося косоглазия (инфантильной эзотропии)
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Паралитическое косоглазие — серьезная патология, которая наиболее надежно и радикально устраняется хирургической операцией. Но существуют случаи, когда оперативное лечение применять нельзя:
- детям до трех лет;
- при внезапно возникшем косоглазии — обычно это происходит при денервации ( разообщение органа или тканей с нервной системой ) глазодвигательных мышц у взрослых пациентов;
- во время острого периода паралича или при парезе глазодвигательной мышцы.
Однако невозможность проведения операции не означает бездействие. Наоборот, зачастую стоит, не теряя времени, попытаться максимально реабилитировать пораженные глазодвигательные мышцы уже сейчас. Для этого существует новая эффективная безоперационная методика устранения косоглазия — хемоденервация экстраокулярных мышц.
Как она проводится?
В глазодвигательную мышцу делают инъекцию ботулотоксина (ботокса). Он расслабляет мышцу, спазм которой удерживает глазные яблоки в асимметричном положении, и угол косоглазия значительно уменьшается.
Результаты процедуры
Во многих случаях дефект бывает полностью устранен. Окончательный результат виден через 10-12 дней после операции, но призматическая коррекция (ношение очков) длится до 5-6 месяцев в зависимости от изначального положения глазных яблок и других особенностей ситуации пациента.
В случае если эффект хемоденервации был хорошим, но недостаточным, спустя не менее чем три месяца может быть проведена повторная инъекция. Для пациентов, которым показано хирургическое лечение косоглазия, оно бывает доказано более эффективным, если ему предшествует хемоденервация.
Перед операцией обязательна консультация офтальмолога, стоимость приема 3500 рублей. Записаться на консультацию

Офтальмолог, Врач высшей категории, Кандидат медицинских наук
Записаться на приём
Отзывы пациентов Euromed Clinic
Был от организации, сдавал на ковид , быстро , оперативно , персонал вежлив и услужлив
Ответ клиники:
Здравствуйте, Николай! Спасибо за Ваши комментарии и высокую оценку. Мы рады, что Вы высоко оценили нашу услугу по диагностике COVID-19 и работу персонала. Мы всегда рады помочь!
С заботой о Вас,
Впервые обратилась к Владимиру Александровичу в феврале этого года. Нужна была срочная консультация гематолога по поводу прогрессирующей анемии. Обращения к другим врачам ничего не дали. После беседы было назначено полное обследование. В результате выяснилась причина анемии и было назначено правильное лечение. Сейчас гемоглобин пришел в норму, и чувствовать я себя стала отлично. Огромная ему благодарность за то, что разобрался в проблеме, которая мучила меня с детства! Побольше таких докторов. Никаких лишних вопросов, все четко и по делу. А главное, найдена и устранена причина заболевания. До этого врачи просто безрезультатно пытались вылечить последствия, не разбираясь в причинах.
Ответ клиники:
Здравствуйте! Благодарим Вас за развернутый отзыв и историю выздоровления. Ваша обратная связь очень ценна для нас. С удовольствием передадим ему Ваши слова благодарности. Желаем Вам крепкого здоровья!
Применение ботулотоксина типа А при лечении сходящегося косоглазия различной этиологии у детей
Лечение косоглазия, целью которого является восстановление бинокулярных функций, традиционно включает комплекс разнообразных мероприятий: коррекцию рефракционных нарушений, плеопто-ортоптическое лечение, хирургическое вмешательство или химическое ослабление мышц ботулиническим токсином А.
Несмотря на высокую эффективность, классическое хирургическое лечение косоглазия имеет недостатки, такие как рубцы конъюнктивы, снижающие косметический эффект, ограничения подвижности глаза, гипо- или гиперэффекты, требующие проведения повторных хирургических этапов лечения [4, 5, 9]. Кроме того, нередки случаи развития обратных видов косоглазия в отдаленных послеоперационных периодах, также препятствующих развитию бинокулярных функций и снижающих эффективность лечения. По этой причине все большее внимание страбизмологами во всем мире уделяется препаратам ботулотоксина типа А, которые способствуют изменениям в биомеханике мышц, чего невозможно достичь хирургическим путем [8]. Механизм действия ботулотоксина заключается в модуляции мышечной силы без изменения анатомии глазодвигательных мышц [1, 3].
Оценить клинико-функциональные результаты применения ботулотоксина типа А при лечении сходящегося косоглазия различной этиологии у детей.
Материал и методы
В ходе исследования был проведен анализ результатов применения препарата ботулотоксина типа А в лечении различных видов сходящегося косоглазия у 12 детей в возрасте от 3-х до 15 лет.
Содружественное сходящееся косоглазие наблюдалось у 7-ми детей. У 3-х из них оно было остро возникшим и носило частично-аккомодационный характер. Величина горизонтального угла варьировала от 7°до 25°по Гиршбергу. Преобладала гиперметропическая рефракция в сочетании с гиперметропическим астигматизмом.
У 5-ти детей эзотропия сочеталась с парезами или параличами черепно-мозговых нервов. В одном случае наблюдался посттравматический паралич n. abducens в остром периоде (до 3-х мес.), у 3-х детей – после перенесенной черепно-мозговой травмы (ЧМТ) в подостром периоде (от 3-х до 6-ти мес.) (рис. 1а, б), у 1-го – паралич n. abducens был врожденный, неясной этиологии. У 4-х пациентов после ЧМТ и развития эзотропии наблюдалась мучительная диплопия, не устраняющаяся призматической коррекцией, сопровождающаяся компенсаторным поворотом головы.
Всем пациентам была выполнена инъекция препарата ботулотоксина типа А в прямые глазодвигательные мышцы. У 2-х пациентов с острой эзотропией инъекции препарата выполнялись во внутреннюю прямую мышцу билатерально, остальным – монолатерально. Троим пациентам проведена двухэтапная хемоденервация экстраокулярных мышц.
В качестве препарата ботулотоксина типа А использовался Ботокс, производимый фирмой Allergan (Франция) (регистрационный номер: П № 011936/01). Вводимая доза препарата – от 1 до 5 ЕД в зависимости от величины угла косоглазия, степени поражения парализованной мышцы, возраста пациента, давности заболевания.
Инъекции выполнялись интраоперационно в условиях общей седации с использованием смеси севофлюрана и воздуха под непосредственным визуальным контролем.
У всех пациентов с содружественной формой косоглазия была достигнута ортотропия уже через 1 мес. после введения препарата. На 14-е сутки после инъекции у 4-х пациентов была зафиксирована экзотропия от 5-ти до 10-ти градусов с ограничением приведения, полностью сменившаяся ортотропией к концу первого месяца. У 2-х из них инъекция ботулотоксина выполнялась билатерально. Через 1 год наблюдений у 2-х пациентов с частично-аккомодационной формой эзотропии вновь была выявлена микроэзодевиация (до 5-ти градусов), полностью носящая аккомодационный характер.
У всех 5-ти пациентов с поражением n. abducens было получено уменьшение величины первичного и вторичного углов косоглазия, а также увеличение подвижности глаза в сторону действия пораженной глазодвигательной мышцы, полное исчезновение диплопии и вынужденного поворота головы. Наилучшие результаты были получены у пациентов, которым была выполнена инъекция в острый и подострый периоды после полученной травмы. У 3-х из них была зафиксирована ортотропия уже спустя 3 мес. после лечения, отводящая функция наружной прямой мышцы при этом полностью восстановилась (рис. 2а, б).
Менее положительный результат у одного ребенка выражался в уменьшении эзотропии и увеличении объема отведения глаза в сочетании с его ограничением, что можно объяснить возникшими контрактурами в мышцах антагонистах парализованной мышцы. Инъекция ботулотоксина в этом случае проводилась на 6-м мес. с момента получения травмы.
У пациента с врожденным параличом n. abducens также был получен положительный эффект в виде уменьшения величины первичного и вторичного углов девиации, однако восстановления подвижности пораженного глаза кнаружи зафиксировано не было. Через 6 мес. после хемоденервации пациенту было проведено классическое хирургическое лечение.
У 7-ми пациентов было зафиксировано развитие транзиторного птоза верхнего века 1-2 степени в промежутках между 4-ми и 10-ми сутками. Полный регресс данного состояния был зафиксирован уже через 1,5 мес. после инъекции. В 5-ти случаях лечение проводилось детям в возрасте до 5-ти лет.
Хемоденервация глазодвигательных мышц является эффективным, патогенетически обоснованным способом лечения сходящегося косоглазия и серьезной альтернативой традиционным хирургическим методам в детской офтальмологической практике.
Учитывая малый клинический опыт проведенного исследования, требуется дальнейшая разработка стандартизации методики в определении показаний, сроков, дозировок введения препаратов ботулотоксина типа А у детей при различных формах содружественного и паралитического косоглазия.
Косоглазие
Косоглазие (гетеротропия, страбизм) - дефект бинокулярного зрения. Лечением заболевания занимается детский офтальмолог.
При нормальном положении глаз (ортофории) глазные мышцы двигаются синхронно, зрительные оси обоих глаз остаются параллельными. Они объединяют середину глазной щели и сетчатки. За счет этого зрительные образы совпадают между собой и обрабатываются анализатором в единую картинку. Таким образом реализуется бинокулярное зрение.
При косоглазии глазные мышцы работают несогласованно, что визуально заметно по несинхронному движению радужки. Картинки, которые головной мозг получает от глаз, не совпадают между собой. Нервная система не в состоянии объединить их в единый образ. Центральный отдел зрительного анализатора с целью защиты блокирует изображения от косящего глаза. Постепенно его зрительная функция снижается.

Виды косоглазия
Выделяют врожденную и приобретенную формы патологии. Врожденная развивается на фоне генетических заболеваний и аномалий внутриутробного развития, что на деле бывает довольно редко. Чаще родители встречаются с инфантильной формой, когда ребенок косит не из-за заболевания, а из-за естественных несовершенств в работе зрительного аппарата.
Глазные мышцы становятся сильнее к 3-4 месяцам жизни, и такая особенность проходит. Приобретенное косоглазие (формируется в процессе жизни) может развиться у ребенка любого возраста. Выделяют следующие виды патологии:
- Горизонтальное или вертикальное косоглазие. Глаза расходятся в стороны, сближаются к центру, смещаются вверх-вниз.
- Монокулярное или альтернирующее. Косит только один глаз или, если оба, то попеременно.
- Содружественное. Мышцы обеих глаз остаются подвижными, угол наклона косящего глаза равен таковому для здорового.
- Паралитическое. Поражаются двигательные мышцы – утрачивают способность сокращаться и расслабляться.
- Связанное с нарушениями аккомодации (неаккомодационное, частично аккомодационное или аккомодационное). Эти формы обусловлены аномалиями рефракции, поражением мышц или нервов.
- Атипичное. Выявляют довольно редко, но вариантов существует множество. Например, проявление косоглазия возникают только при взгляде вдаль.
Выделяют постоянное и переходящее косоглазие (если симптомы возникают только иногда), а также истинное и мнимое. Истинное является следствием патологии, мнимое не связано с болезнью (инфантильное косоглазие, расхождение глаз при затрудненной фокусировке взгляда).
Симптомы
Самодиагностика косоглазия требует внимательного наблюдения за ребенком. Чтобы проверить зрение, родителям стоит взять яркий, интересный для малыша, предмет и фонарик.
О наличии нарушения можно говорить лишь в том случае, если возраст ребенка 6 месяцев и больше. Подозревать патологию можно, если:
- ребенок не задерживает взгляд на ярком предмете, который перемещает родитель;
- при слежке за предметом глаза двигаются не синхронно;
- ребенок поворачивает голову вслед за интересующей его игрушкой;
- малыш не может оценить расстояние от себя до предметов (безуспешно тянется за игрушками, натыкается на вещи и мебель);
- при свечении в лицо фонариком, один глаз «уплывает» в сторону.
Родителям не стоит делать выводы, исходя лишь из самодиагностики. Если есть признаки заболевания, даже подозрение на них, нужно идти к детскому офтальмологу.
Причины косоглазия
Врожденное косоглазие может развиваться у деток с синдромом Дауна, ДЦП, а также нарушениями внутриутробного развития. Для формирования приобретенной формы заболевания существует масса причин:
- сопутствующие дефекты зрения (дальнозоркость, близорукость, глаукома, астигматизм);
- травмы (черепно-мозговые, удары по голове, падения с высоты);
- патологии головного мозга (воспалительного или опухолевого характера);
- опухоли глаз, инфекционные заболевания;
- тяжелые системные инфекции (грипп, корь, скарлатина);
- нервное перенапряжение;
- стрессовые ситуации.
Но не всегда удается установить точные причины болезни. Склонность к данной патологии определяется генетически. В зоне риска находятся дети, родители которых тоже страдали косоглазием, а также недоношенные малыши, родившиеся с малым весом, дети с расстройствами иммунитета и перенесшие нейроинфекции.
Диагностика косоглазия
Врачи-офтальмологи Центра «СМ-Доктор» имеют огромный опыт в диагностике косоглазия и лечении этой патологии у детей. Специалисты прилагают все усилия, чтобы выявить и устранить причину заболевания, поскольку от этого зависит результат лечения.
Диагностика косоглазия у ребенка начинается со сбора анамнеза. Врач должен знать:
- когда родители заметили нарушение;
- как сильно оно проявляется;
- постоянно ли наблюдается;
- что предпринимали родители ранее;
- особенности семейного анамнеза;
- какие есть сопутствующие заболевания у ребенка;
- имеют ли место ситуации, которые могли спровоцировать болезнь.
Далее начинается общее обследование. Врач изучает сенсорные и моторные функции обоих глаз, задействует различные приборы и методики. При диагностике косоглазия активно используют гаплоскопию, метод Гиршберга. Дополнительные процедуры назначают в индивидуальном порядке, исходя из особенностей клинического случая. По результатам обследования врач ставит окончательный диагноз и подбирает оптимальное лечение.

Лечение косоглазия
Специалисты центра «СМ-Доктор» прилагают все усилия, чтобы восстановить зрение маленького пациента без вмешательств и в короткие сроки. Успешность лечения во многом зависит от времени, когда родители впервые привели малыша к врачу. Чем раньше будет начата терапия, тем больше шансов добиться полного выздоровления. При некоторых формах косоглазия вылечиться без операции невозможно.
Чаще всего лечение детского косоглазия происходит с помощью окклюзии (закрывания) здорового глаза и специальных нагрузок на косящий, при этом регулярно проверяют остроту зрения. Чаще назначают очки с бифокальными, призматическими линзами, линзами Френеля. С их помощью мозг «учится» воспринимать и анализировать изображения, полученные от косящего глаза. Очки обеспечивают тренировку глазных мышц. Постепенно угол наклона выравнивается.
Лечение с помощью очков дополняют аппаратными методиками. Ортоптические методики направлены на тренировку бинокулярного зрения. Плеоптические – обеспечивают нагрузку на косящий глаз, за счет чего улучшается его работа.
Для повышения эффективности лечения назначают медикаменты (исходя из особенностей клинического случая). Препараты улучшают трофику тканей, расслабляют мышцы, предотвращают спазм зрачка и т.д.
Хирургическое лечение рекомендуется детям старше 4 лет, если консервативные методики не принесли желаемого результата. После операции подбирают тренировочные упражнения и проводят аппаратные процедуры.
Новым методом лечения косоглазия является хемоденервация (уколы ботулотоксина в спазмированную глазную мышцу). Методику применяют при паралитическом косоглазии, а также если все остальные способы противопоказаны.
«СМ-Доктор» - специализированный центр, в котором оказываются все виды помощи детям с косоглазием. Обращайтесь к профессионалам, чтобы ваш ребенок четко и ясно видел окружающий его мир, такой прекрасный и яркий!
Ботулинотерапия в лечении посттравматического косоглазия и диплопии

В статье представлен собственный опыт лечения паретического посттравматического косоглазия с помощью препарата ботулотоксин типа А. Проведён анализ изменения угла косоглазия и выраженности диплопии.
Ключевые слова
Полный текст
Ботулинотерапия — это область клинической медицины, изучающая теоретические вопросы и механизмы действия препаратов ботулинического токсина, а также разрабатывающая методики лечения ботулотоксином различных заболеваний, проявляющихся мышечным спазмом, болью и вегетативной дисфункцией.
В современной офтальмологии инъекции ботулотоксина типа А активно применяются в лечении косоглазия, в том числе и после очагового поражения головного мозга, наряду с такими методами лечения, как хирургическая транспозиция экстраокулярных мышц и коррекция линзами Френеля. В данной статье обобщён собственный опыт лечения травматического паралитического косоглазия с помощью инъекций ботулотоксина типа А (препарата Ботокс).
Актуальность
Ежегодно в России более 400 000 человек получают черепно-мозговые травмы (ЧМТ) разной степени тяжести, порядка 50 000 погибают и ещё столько же становятся глубокими инвалидами [1]. Наибольшии уровень травматизма отмечается в возрасте 20–40 лет (около 65 % от общего числа пострадавших). Высокая распространённость последствий ЧМТ среди наиболее активной и трудоспособнои части населения имеет большое социально-экономическое значение [1]. Черепно-мозговые травмы являются одной из самых частых причин развития тяжёлого комбинированного неврологического дефицита и поражения глазодвигательной системы. Одним из последствий травматического поражения глазодвигательного аппарата является косоглазие, которое возникает при поражении отводящего нерва, в результате чего возникает диплопия. Двоение приводит к появлению выраженного зрительного дискомфорта и значительно ухудшает качество жизни пациента.
На сегодняшний день существует несколько способов устранения травматического паралитического косоглазия и диплопии вследствие пареза глазодвигательных мышц. Одним из методов является хирургическая дислокация мышц глазного яблока. Однако он имеет недостатки:
- парализованная экстраокулярная мышца после оперативного лечения остаётся в неактивном состоянии, и угол девиации постепенно возвращается к исходному из-за механического перетягивания её мышцей-антагонистом [3, 5, 6, 10];
- хирургия косоглазия недоступна многим пациентам в ранний восстановительный период ЧМТ в связи с их общим соматическим состоянием и часто сопряжена с риском развития осложнений.
Другим способом устранения косоглазия является призматическая коррекция с помощью линз Френеля. Однако она эффективна лишь при небольшом угле девиации глазного яблока. У пациентов с большим углом косоглазия бинокулярность может оказаться недостижимой из-за большой толщины требуемой призматической линзы.
Одним из альтернативных методов коррекции посттравматического косоглазия является ботулинотерапия, которая как метод снятия фокального мышечного спазма зарекомендовала себя эффективным и безопасным способом, применяемым в лечении большого количества заболеваний, в том числе и в офтальмологии. Уникальность механизма действия ботулотоксина позволяет использовать его в целях восстановления нормальных движений глазного яблока при введении его в экстраокулярные мышцы. Частота возникновения редких побочных явлений, таких как птоз и офтальмоплегия, зависит от методики введения и дозы препарата.
В литературе широко представлена информация о терапевтическом применении ботулотоксина типа А в офтальмологии при различных видах косоглазия [2–4, 7–9].
Анатомо-физиологические особенности
Движения глазного яблока осуществляются при помощи хорошо скоординированной работы шести глазодвигательных мышц: четырёх прямых: наружной, внутренней, верхней и нижней (mm. recti superior, inferior, medialis et lateralis) и двух косых: верхней и нижней (mm. obliqui superior et inferior). Линия прикрепления сухожилий внутренней и наружной мышц (их мышечная плоскость) совпадает с плоскостью горизонтального меридиана глаза, что обеспечивает горизонтальные движения глаз, приведение и отведение, поворот к носу и поворот к виску. Эти мышцы по характеру действия являются антагонистами. Верхняя и нижняя прямые мышцы глаза осуществляют в основном вертикальные движения глаза. Линия прикрепления верхней и нижней прямых мышц располагается несколько косо, их височный конец находится дальше от лимба, чем носовой. Вследствие этого мышечная плоскость этих мышц не совпадает с плоскостью вертикального меридиана глаза и образует с ним угол в 20°. Такое прикрепление обеспечивает поворот глазного яблока при действии этих мышц не только кверху или книзу, но и одномоментно и кнутри. Помимо горизонтальных и вертикальных движений, верхняя и нижняя прямые глазодвигательные мышцы осуществляют торсионные движения глазных яблок по часовой стрелке и против неё.
Среди прямых мышц глаза наиболее широкое сухожилие имеет внутренняя прямая мышца, которая играет основную роль в осуществлении сведения зрительных осей, то есть в процессе конвергенции.
Косые мышцы глаза имеют сложный механизм действия. Так, верхняя косая мышца опускает глазное яблоко и производит его отведение кнаружи, а нижняя косая мышца поднимает и также отводит глазное яблоко кнаружи и осуществляет торсионные движения глазных яблок.
Иннервацию экстраокулярных мышц осуществляют три черепно-мозговых нерва:
- глазодвигательный нерв (III пара) иннервирует верхнюю, внутреннюю и нижнюю прямые мышцы, а также нижнюю косую мышцу и мышцу, поднимающую верхнее веко;
- блоковый нерв (IV пара) иннервирует верхнюю косую мышцу глаза;
- отводящий нерв (VI пара) иннервирует наружную прямую мышцу глаза.
Глазодвигательные мышцы обеспечивают моторную функцию глазодвигательного аппарата, сенсорная же функция проявляется в формировании бинокулярного зрения, которое возможно только при условии чётких содружественных движений глазных яблок. Глазные мышцы устанавливают глазные яблоки на объект фиксации так, чтобы его изображение попадало на идентичные точки сетчатки обоих глаз. При попадании изображения объекта фиксации на различные точки сетчатки возникает двоение (диплопия). Самой частой причиной диплопии является нарушение функции глазодвигательного аппарата в виде косоглазия. Косоглазие сопровождается нарушением стереоскопического зрения, вызывает мучительную диплопию, затрудняя зрение и ограничивая профессиональные возможности человека, а также является грубым косметическим недостатком, снижающим качество жизни.
Материалы и методы
За период с 2014 по 2016 г. в ФГАУ «Лечебно-реабилитационный центр» МЗ РФ под наблюдением невролога и офтальмолога находилось 6 пациентов с последствиями ЧМТ средней и тяжёлой степеней тяжести давностью не более трёх месяцев и формированием помимо неврологического дефицита посттравматического пареза отводящего нерва, проявляющегося сходящимся косоглазием с углом девиации около 45° по Гиршбергу (рис. 1), частичной офтальмоплегией и диплопией.
Рис. 1. Схема измерения угла косоглазия по методу Гиршберга
После ЧМТ пациенты проходили обследование, лечение и реабилитацию в условиях отделения неврологического стационара и имели неврологический дефицит различной степени выраженности (моторный и немоторный).
Офтальмологическое обследование пациентов включало стандартные методы: визометрию, рефрактометрию, оценку угла девиации, тонометрию, оценку периферического поля зрения и офтальмоскопию. Для оценки угла косоглазия нами использовался простой и доступный метод Гиршберга (см. рис. 1).
После комплексного обследования неврологом и офтальмологом, установления диагноза и при условии стабильного соматического состояния пацинтам в экстраокулярные мышцы глаза вводился ботулотоксин типа А (Botоx Allergan Pharmaceutical Ireland). Использовался трансконъюнктивальный метод введения препарата без контроля электромиографии. Фиксация век осуществлялась с помощью темпорального векорасширителя Либермана. Использовалась местная капельная анестезия раствором проксиметакаина 0,5 %.
Методика введения ботулотоксина в медиальную прямую мышцу:
- с помощью глазного анатомического пинцета глазное яблоко максимально отводится в сторону виска;
- вторым пинцетом производится захват внутренней прямой мышцы с конъюнктивой над ней;
- трансконъюнктивально по бранше пинцета в проекцию средней трети мышечной сумки глазного яблока на расстоянии 7,5–8,5 мм от лимба (рис. 2) под углом 45o инсулиновым шприцем (1 мл) вводился препарат Ботокс в дозе 15 ЕД (рис. 3) (табл. 1).
Рис. 2. Топография прикрепления сухожилий прямых мышц глаза (в мм)
Рис. 3. Схема введения препарата во внутреннюю прямую мышцу
Для улучшения распределения введённого препарата по мышечным волокнам после инъекции и в качестве тренировки повреждённой мышцы пациенту рекомендовались упражнения для глаз (рис. 4) с акцентом на выполнение максимального объёма движений глазных яблок в сторону пареза или осуществлялся подбор сложных призматических очков.
Рис. 4. Гимнастика для глаз
Результаты и обсуждение
Офтальмологический осмотр пациентов после хемоденервации внутренней прямой мышцы глаза проводился через 2 недели и через 3 месяца (см. табл. 1). Катамнестические данные собраны о всех пациентах в период 9–12 месяцев после первой инъекции. На каждом осмотре проводилось комплексное офтальмологическое обследование пациентов с оценкой угла девиации поражённого глаза и субъективной оценкой пациентом изменений выраженности двоения.
У всех пациентов уменьшился угол косоглазия, увеличился объём движения глаза в сторону поражённой экстраокулярной мышцы. Результаты лечения представлены в табл. 1.
Результаты осмотра через 2 недели после инъекции:
- наблюдалось уменьшение угла девиации глазного яблока у всех пациентов в среднем до 15–20° по Гиршбергу;
- 7 из 8 пациентов отмечали уменьшение выраженности двоения, но субъективно недостаточное (см. табл. 1).
Результаты через 3 месяца после инъекции:
- зафиксировано стойкое уменьшение угла девиации глазного яблока в среднем до 10–15° по Гиршбергу от исходного состояния до инъекции у всех пациентов;
- все пациенты отметили уменьшение выраженности диплопии до состояния возможности просмотра телепередач и уменьшения шаткости при ходьбе.
Всем пациентам через 3 месяца была предложена повторная инъекция препарата Botox в дозе 20 ЕД. Два пациента из 6 отказались от повторной хемоденервации в связи с достигнутым стойким положительным результатом, который их полностью удовлетворял.
Осмотр пациентов после повторной хемоденервации осуществлялся через 6–9 месяцев (в зависимости от возможности пациентов приехать на повторный осмотр) и включал в себя комплексную оценку зрительных функций и выраженность неврологического дефицита больного (см. табл. 1).
Таблица 1. Сравнительная характеристика изменений угла девиации глазного яблока и выраженности диплопии после введения ботулотоксина
Table 1. The results of deviation angle` change after introduction of the BTA into m. rectus medialis
Угол девиации глазного яблока по Гиршбергу и наличие диплопии до инъекции
Доза Ботокса во внутреннюю прямую мышцу глаза, ЕД
Угол девиации и субъективная оценка диплопии через 2 недели после инъекции
Инъекции ботулотоксина в экстраокулярные мышцы при косоглазии у взрослых
Инъекции ботулотоксина, которые хорошо зарекомендовали себя в сфере anti-age, также могут быть эффективны при косоглазии.
Если по определенным причинам хирургическую операцию провести невозможно, или же пациент предпочитает менее инвазивную процедуру, введение ботулинического токсина во внешние мышцы глаз может стать отличной альтернативой.
В данной статье estet-portal.com хирург-офтальмолог Джоанн Хэнкокс (Joanne Hancox) рассказывает о применении ботулотоксина типа А (BoNT-A) для терапии косоглазия у взрослых пациентов.
- Что такое косоглазие, виды и причины страбизма
- В каких случаях инъекции ботулотоксина эффективны при косоглазии
- Лечение косоглазия ботулотоксином типа А: механизм действия и результаты
- Какие осложнения могут возникать после инъекций ботулотоксина в экстраокулярные мышцы
Что такое косоглазие, виды и причины страбизма
Страбизм или косоглазие – это состояние, при котором один или оба глаза при взгляде прямо отклоняются от центральной оси.
Косоглазие диагностируют примерно у 4% взрослого населения.
Среди пациентов распространено ошибочное мнение, что решить данную проблему в зрелом возрасте невозможно.
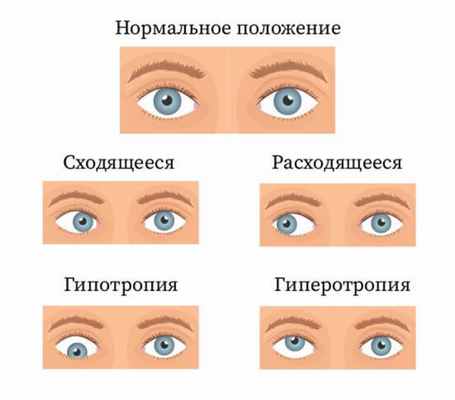
В зависимости от направления отклонения различают следующие виды косоглазия:
- Горизонтальное:
- Сходящееся (эзотропия) – поворот глаза внутрь;
- Расходящееся (экзотропия) – поворот глаза наружу.
- Вертикальное:
- Гипертропия – смещение глаза вверх;
- Гипотропия – смещение глаза вниз.
- Ротационное – торсионный страбизм.
Среди пациентов распространено ошибочное мнение, что избавиться от косоглазия в зрелом возрасте невозможно.
На степень выраженности асимметрии влияют движения глаз и направление взгляда.
Среди причин развития косоглазия у взрослых пациентов называют:
- заболевания мышц;
- паралич черепных нервов;
- травмы глаз;
- травмы голо вы.
В каких случаях инъекции ботулотоксина эффективны при косоглазии
Хирургическая операция на сегодняшний день остается самым часто применяемым и эффективным методом лечения страбизма, который обеспечивает длительные результаты.
В случае технических сложностей или невозможности провести операцию, а также по желанию пациента, можно прибегнуть к менее инвазивной процедуре ботулинотерапии, которая не нарушает привычный ритм жизни.
Читайте нас в Telegram!
В научной литературе описаны случаи успешного применения инъекций ботулотоксина при косоглазии у взрослых в случаях:
- дефектов, которые являются следствием детского косоглазия, вторичных или остаточных отклонений;
- нарушений положения глаз из-за слабого зрения – сенсорные или вторичные отклонения;
- паралича III, IV и V пар черепных нервов;
- косоглазия после офтальмологической операции;
- врожденного страбизма (синдром Дуэйна);
- малоуглового отклонения;
- комплексных патологий (прогрессивная внешняя офтальмоплегия, офтальмопатия Грейвса, миастения грав ис).
Лечение косоглазия ботулотоксином типа А: механизм действия и результаты
Как и при работе с другими мышцами, механизм действия инъекций ботулотоксина при косоглазии заключается в блокировке нервно-мышечных соединений целевой экстраокулярной мышцы.
Но для лечения страбизма используют намного меньшие дозы препарата – всего 1–5 единиц, в зависимости от конкретного случая.
Полная парализация мышцы-мишени не является конечной целью при лечении косоглазия, поскольку это чревато нарушением подвижности глаза. Желаемый эффект – ослабление целевой мышцы до восстановления нормального выравнивания глаз без нарушения их подвижности.
Эффект после инъекций ботулотоксина проявляется ослаблением обработанной экстраокулярной мышцы только через пару дней после процедуры.
Пиковый результат наблюдается через 2 недели после ботулинотерапии, а на протяжении следующих 3–4 месяцев эффект постепенно ослабевает.
У некоторых пациентов результаты коррекции ботулотоксином сохраняются дольше.
Введение BoNT-A в экстраокулярные мышцы при косоглазии – процедура, требующая специальной подготовки хирурга-офтальмолога, поскольку во время инъекции мышцы не визуализируются, а слишком глубокое введение препарата может спровоцировать перманентную потерю зрения.
В целях снижения риска инъекции выполняются под контролем электромиографии.
На этапе подготовки поверхность глаза обрабатывают анестезирующими каплями.
Вводят ботулотоксин при помощи шприца с иглой-электродом, подсоединенной к электромиографу.
Сначала пациента просят посмотреть в сторону, а затем – в направлении мышцы-мишени. Во время движения целевой мышцы раздается сигнал электромиографа, который свидетельствует о нахождении иглы в мышце.
Чтобы минимизировать риск осложнений, препарат вводится в момент максимального сигнала аппарата.
Через две недели после процедуры пациенты приходят на повторный осмотр, в ходе которого определяют необходимость повторных инъекций, если эффект при лечении косоглазия был недостаточно выраженным после первоначального введения.
Следующие визиты планируют через 3–4 месяца после терапии.
Количество разделенных адекватными временными промежутками инъекций ботулотоксина при косоглазии не ограничено.
Согласно результатам исследований, при длительном применении BoNT-A средний угол страбизма со временем значительно уменьшается и частота требуемых инъекций соответственно снижает ся.
Какие осложнения могут возникать после инъекций ботулотоксина в экстраокулярные мышцы
Потенциальные осложнения после инъекций ботулотоксина в экстраокулярные мышцы включают в себя: птоз при диффузии токсина в мышцу, которая поднимает верхнее веко, или нежелательные отклонения глазного яблока, обусловленные распространением препарата в другие экстраокулярные мышцы.
Чтобы снизить риск развития указанных осложнений, доктор не удаляет иглу из места введения на протяжении 30 секунд после инъекции токсина.
Возможно появление кровоизлияний (субконъюнктивальной геморрагии) на поверхности глаза или синяков в периорбитальной области – эти явления временны.
Риск перфорации глазного яблока при коррекции косоглазия ботулотоксином довольно низок – данное осложнение возникает примерно в 1 из 10000 случаев.
Читайте также:
