Лучевые признаки склерозирующей стромальной опухоли яичника
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Цистаденома яичника — доброкачественная опухоль кистозного строения. Цистаденома представляет собой гладкое подвижное новообразование с эластичными плотными стенками, содержащее прозрачную серозную жидкость. В среднем её размер составляет от 3 до 15 см, но в отдельных случаях встречаются гигантские цистаденомы размером 30 см и более. Цистаденома встречается чаще всего у женщин репродуктивного возраста и в пременопаузе, реже в постменопаузе.
Причины развития цистаденомы
Причина развития цистаденомы на данный момент точно не установлена. Превалирует мнение, что основной причиной развития кистозных новообразований яичника служит нарушение процесса заживления функциональных кист, образующихся в результате овуляции. В норме фолликулярная киста, образовавшаяся на месте фолликула, подвергается обратному развитию и исчезает; при наличии факторов риска нарушается отток жидкости из полости кисты, и таким образом формируется доброкачественное новообразование. Отмечено, что у женщин, перенесших ранее оперативное вмешательство на яичниках, доброкачественные новообразования встречаются чаще, что может быть связано с компенсаторной гипертрофией яичника.
К факторам риска развития цистаденомы, помимо выполненного ранее оперативного вмешательства, относятся:
- Сопутствующие гинекологические патологии, в первую очередь воспалительного характера,
- Раннее менархе,
- Поздняя менопауза,
- Раннее начало половой жизни,
- Генетическая предрасположенность,
- Гормональные нарушения, например, избыточная продукция организмом эстрогенов или же заболевания щитовидной железы, сопровождающиеся нарушениями секреции её гормонов,
- Хронические воспалительные процессы в малом тазу,
- Высококалорийная диета, вредные привычки.
Виды цистаденом
Выделяют несколько видов цистаденом согласно их строению:
- Простая серозная цистаденома. По частоте встречаемости составляет 10% от всех видов кистозных новообразований и около половины серозных новообразований. Преимущественно встречается однокамерная цистаденома, но могут выявляться цистаденомы с двумя и более камерами. Чаще поражается левый яичник, так как в нём в течение репродуктивного периода чаще созревают яйцеклетки, но примерно в 10% эти новообразования двусторонние.
- Папиллярная серозная цистаденома. Основная отличительная особенность этого вида — наличие на внутренней поверхности папилломоподобных выростов, которые растут от стенок к центру цистаденомы. Хотя папиллярные цистаденомы растут медленнее, нежели простые, они имеют склонность к озлокачествлению. Согласно потенциалу к злокачественному перерождению серозные папиллярные цистаденомы подразделяют на доброкачественные, злокачественные и пограничные.
- Муцинозная цистаденома. Отдельная разновидность доброкачественной эпителиальной муцинозной опухоли, особенностью которой является высокое содержание слизи и белка муцина в жидкостном содержимом кисты. Составляет до 30% всех доброкачественных опухолей яичников. Чаще (в 50-70% случаев) эти опухоли односторонние, многокамерные благодаря росту многочисленных перегородок, достигают крупных размеров — до 10-50 см. Муцинозные цистаденомы, в отличие от серозных, возникают в более старшем возрасте — 50-60 лет. Характеризуются быстрым ростом. При разрыве стенки образования возникает асцит и псевдомиксома брюшины.
Симптомы цистаденомы яичника
Цистаденома, как и любая другая опухоль яичника, может в течение очень длительного срока никак себя не проявлять. Появляющиеся по мере роста цистанденомы симптомы имеют неспецифический характер и могут быть следующими:
- увеличение живота в объёме (при одностороннем поражении — асимметричное), чувство его переполнения или вздутия;
- чувство быстрого насыщения при приеме пищи или потеря аппетита;
- хроническая боль или тянущие ощущения в животе, особенно в нижних его отделах;
- ощущение инородного тела,
- учащенное мочеиспускание или ложные позывы к мочеиспусканию,
- запоры,
- болезненность при половом акте,
- нарушения менструального цикла, появление дисфункциональных маточных кровотечений.
В случае возникновения осложнений, таких, как перекрут ножки, разрыв цистаденомы, кровоизлияние в полость кисты, нагноение, возникают симптомы «острого живота» — резкая боль в нижних отделах живота, усиливающаяся при пальпации, небольшое повышение температуры, появление большого количества лейкоцитов в крови. Возможно развитие синдрома Мейгса — появление асцита или гидроторакса (выпот в брюшную и грудную полости соответственно).
Диагностика цистаденомы яичника
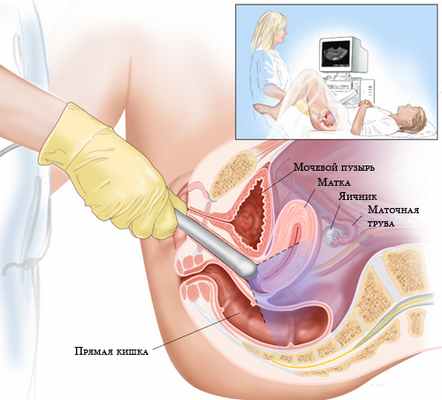
Диагностика начинается с подробного сбора анамнеза с особым вниманием к семейному, так как существует генетическая предрасположенность к развитию цистаденом. Показан осмотр в зеркалах, бимануальное ректовагинальное исследование. Проводится трансвагинальное ультразвуковое исследование, при выявленных больших размерах опухоли оно дополняется трансабдоминальным исследованием. Также возможно выполнение КТ или МРТ органов малого таза в случае подозрения на наличие злокачественного процесса или при малой информативности данных ультразвукового исследования.

Пункция образований яичника кистозного строения, к которым относится цистаденома, с диагностической целью не рекомендована, так как, по данным современной литературы, достаточно часты ложноотрицательные результаты; кроме того, возможно развитие осложнений, связанных с данной манипуляцией.
Для исключения злокачественного процесса может быть назначен анализ крови на онкомаркеры, в первую очередь СА125 и СА19-9. Однако следует помнить, что повышение маркера СА125 не всегда однозначно свидетельствует о развитии рака — уровень может повышаться и при наличии активного воспалительного процесса.
В качестве дополнительных методов обследования следует упомянуть гастроскопию и колоноскопию. Выполнение гастроскопии позволит исключить рак желудка, так как для него характерно метастазирование в яичник (так называемый метастаз Крукенберга).
Проведение колоноскопии дозволит исключить поражение нижних отделов кишечника в случае, если произошло озлокачествление цистаденомы.
Лечение цистаденом
Цистаденома, будучи обнаруженной на ранней стадии своего развития, может быть оставлена под наблюдением, так как кисты яичника с самопроизвольному регрессу. Обычно выжидательная тактика применяется при размере образования менее 10 см и без явных признаков злокачественной опухоли по результатам УЗИ. Контроль осуществляется путём ультразвукового исследования.
В случае отсутствия положительной динамики при наблюдении или же выявления кист большего размера назначается консервативная терапия, в первую очередь приём гормональных контрацептивов, для уменьшения размеров кисты или предотвращения её дальнейшего роста. Механизм действия заключается в снижении уровня эстрогенов и подавлении овуляции. Дополнительно могут быть назначены витамины (А, Е, С, В1, В6, фолиевая кислота) и общеукрепляющие препараты (лимонник, элеутерококк), физиотерапия.
В случае, если в течение 2-3 менструальных циклов консервативная терапия не оказала значимого влияния на рост кисты, а также в случае изначально большого размера кисты (5 см и более) показано хирургическое лечение. На данный момент такие операции проводятся преимущественно лапароскопическим путём в силу его меньшей травматичности, но цистаденомы гигантских размеров требуют выполнения стандартной лапаротомии. Во время операции проводится вылущивание кисты или резекция поражённого участка яичника с максимально возможным сохранением здоровой ткани у пациенток репродуктивного возраста. У женщин с цистаденомой размером более 3 см или же в постменопаузе возможно удаление всего яичника вместе с соответствующей маточной трубой или без неё. Во время операции вне зависимости от доступа требуется тщательный осмотр прилежащей брюшины, так как её поражение может быть признаком наличия злокачественного компонента.
При цистаденоме, которая проявляется болевым синдромом, нарушением функции яичников, которая сохраняется более двух менструальных циклов, является однокамерной и не имеет признаков опухолевого процесса, возможна пункция и аспирация её содержимого под контролем ультразвукового исследования или под визуальным контролем при лапароскопическим доступом. С помощью вагинального ультразвукового датчика и пункционной насадки в полость кисты вводят иглу. Содержимое кисты аспирируют и отправляют на цитологическое исследование, а в полость вводят 10-15 мл этилового спирта, обладающего склерозирующим действием. Аспирационная методика предназначена преимущественно для женщин репродуктивного и пременопаузального возраста, в постменопаузе она применяется только для купирования симптомов при сопутствующем высоком операционном риске. При несомненной малой травматичности данной операции она обладает существенным недостатком — весьма высок риск рецидива цистаденомы.
В случае выявления папиллярной серозной цистаденомы удалённое образование подлежит срочному гистологическому исследованию. В случае, если была выявлена пограничная опухоль, выполняется удаление яичника в комплексе с маточной трубой со стороны кисты, биопсия второго яичника и удаление части брюшины.
В ряде случаев муцинозная цистаденома яичника является не самостоятельным заболеванием, а метастазом высокодифференцированной муцинозной аденокарциномы аппендикса, не диагностированной ранее. Поэтому в клиническом руководстве рекомендуется обязательное проведение срочного гистологического исследования удалённой цистаденомы с целью решения вопроса о целесообразности аппендэктомии.
Развитие осложнений является показанием к экстренному хирургическому вмешательству в силу их жизнеугрожающего характера.
Особенности лечения цистаденом во время беременности
Серозные цистаденомы яичников, особенно небольших размеров, не являются препятствием к зачатию и вынашиванию плода, поэтому могут быть случайной находкой при выполнении скринингового УЗИ в рамках ведения беременности.
Частота встречаемости цистаденом во время беременности невысока и составляет около 2%. В большинстве случаев образования обнаруживаются в течение первого триместра и способны к спонтанной регрессии в 80-95% случаев.
Сами по себе цистаденомы не вредят беременности, но, во-первых, при значительных размерах могут стать механическим препятствием во время процесса родов, а, во-вторых, хоть частота развития осложнений невысока, таковой риск существует. Поэтому, принимая решение о тактике лечения цистаденомы, необходимо соотнести риски развития осложнений от операции и риски развития осложнений со стороны кисты.
Операция проводится с применением лапароскопического доступа, в процессе её проведения обязательно требуется контроль сердцебиения плода. Показаниями к удалению цистанденом во время беременности являются:
- Сохраняющаяся после 16 недель беременности цистаденома,
- Размеры образования не более 12 см,
- Отсутствие признаков злокачественности,
- Поражение обоих яичников,
- Высокий риск перекрута ножки кисты или разрыва капсулы.
Противопоказаниями, соответственно, являются срок беременности более 18 недель, размер новообразования более 12 см и признаки озлокачествления цистаденомы.
Прогноз
Поскольку цистаденома яичников является доброкачественным новообразованием, прогноз в абсолютном большинстве случаев благоприятный. Пристального контроля требуют пограничные папиллярные серозные цистаденомы, так как они обладают потенциалом к злокачественному перерождению. Кроме того, цистаденомы имеют склонность к рецидивированию, особенно, если не устранены факторы риска, способствующие их образования. Поэтому женщинам, у которых были выявлены доброкачественные новообразования яичника, необходимо не только регулярное наблюдение у гинеколога, но и терапия, направленная на коррекцию сопутствующих заболеваний: приём комбинированных оральных контрацептивов, лечение хронических воспалительных заболеваний органов малого таза, нормализация диеты.
До недавнего времени наличие объёмного образования яичника, к которым относится и цистаденома, являлось показанием к его оперативному удалению. На данный момент выделены клинические ситуации, в которых предпочтительнее активное динамическое наблюдение или консервативное лечение. Таким образом, очень важна грамотная оценка рисков и разработка индивидуализированной тактики ведения пациенток с цистаденомами, и именно это готовы вам предложить врачи «Евроонко».
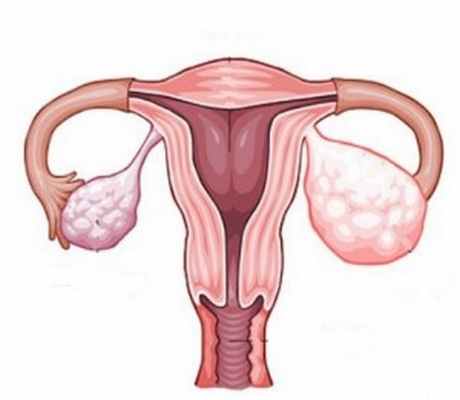
Стромальные опухоли яичников
- Рак (карцинома) развивается из эпителия. Этот вид опухолей составляет 85-90% всех злокачественных новообразований яичника. Рак яичников чаще развивается у женщин старше 50 лет.
- Герминоклеточные опухоли происходят из эмбриональных предшественников половых клеток. У взрослых эти новообразования встречаются редко.
- Стромальные опухоли яичников происходят из клеток стромы («поддерживающих» клеток яичника). Эти клетки вырабатывают половые гормоны – эстроген, прогестерон и андрогены. Стромальные опухоли обычно производят избыточное количество этих гормонов.
Стромальные опухоли яичников - опухоли низкой степени злокачественности (растут и распространяются достаточно медленно). Эти новообразования составляют до 7% всех злокачественных опухолей яичника. В большинстве случаев они развиваются у женщин младше 40 лет, иногда встречаются у девочек-подростков и молодых девушек.
- Гранулёзоклеточная опухоль – самая частая (90%) из стромальных опухолей яичников. Большинство гранулёзоклеточных опухолей возникает в репродуктивном возрасте. Выделяют гранулёзоклеточную опухоль взрослого типа, чаще эта опухоль возникает у женщин в период менопаузы. Второй тип – ювенильная гранулёзоклеточная опухоль, встречается у детей и подростков.
- Опухоли из клеток Сертоли (также известные как андробластомы, опухоли Сертоли-Лейдига) могут состоять только из клеток Сертоли или из клеток Сертоли и клеток Лейдига. Первые чаще выявляются у молодых женщин, вторые у подростков, причём эти опухоли продуцируют большое количество мужских половых гормонов (андрогенов), что приводит к огрубению голоса и избыточному оволосению.
- Опухоли из стромы полового тяжа с аннулярными трубочками очень редки. Эта группа представляет собой отдельный вид опухолей, подразделяющийся на два подтипа – один из них ассоциирован с синдромом Пейтца-Егерса, такие опухоли, как правило, отличаются доброкачественным поведением и обнаруживаются в обоих яичниках. Второй подтип не связан с синдромом Пейтца-Егерса, а опухоли обычно имеют более крупный размер и чаще являются злокачественными.
- Гинандробластомы - обычно крупные опухоли, сочетающие в себе компоненты гранулёзы и клетки Сертоли. Это очень редкий вид опухолей, гинандробластомы составляют менее 1% от всех стромальных опухолей яичников. Чаще их обнаруживают у женщин от 20 до 50 лет.
- Стероидноклеточные опухоли очень редки, составляют менее 0,1% от всех опухолей яичников. Их подразделяют на 3 типа в зависимости от гистологического строения : доброкачественные стромальная лютеома и опухоль из клеток Лейдига, злокачественная неспецифицированная стероидноклеточная опухоль.
Симптомы стромальных опухолей яичников могут быть такими же, как и при остальных новообразованиях этой локализации: аномальные маточные кровотечения, пальпируемое образование в брюшной полости, частое мочеиспускание, запоры, изменение аппетита, тошнота, изжога, слабость, чувство распирания в животе, боль в ногах, спине, тазу или животе, болезненность при половом акте.
Кроме того, признаками, характерными именно для стромальных опухолей яичников, являются преждевременное половое созревание, напряженность и увеличение молочных желез, нерегулярные менструации, кровотечения после менопаузы, появление мужских вторичных половых признаков (избыточное оволосение лица и тела, огрубение голоса, облысение по мужскому типу, увеличение клитора).
Обследование при стромальных опухолях яичника аналогично таковому при раке яичника.
Считается, что прогноз при данном виде новообразований более благоприятный, чем при раке. Поэтому иногда (при I стадии опухоли при условии, что ее размер менее 10 см) лечение включает в себя только операцию. Во всех остальных случаях проводится химиотерапия , а в отдельных случаях и лучевая терапия.
Рак яичников
Рак яичников - онкологическое заболевание, развивающееся в парном женском половом органе. Яичники отвечают за выработку гормонов и созревание половых клеток. На функциях данного органа лежит ответственность за выработку гормонов, а также за управлением беременностью и менструацией.
Классификация опухоли в яичниках выражается в трех типах: доброкачественная, пограничная и злокачественная.
Рак яичников - доброкачественная опухоль
Доброкачественные опухоли подразделяются на:
- опухоли эпителиальной ткани;
- фиброма яичника;
- герминогенные опухоли.
Опухоль способна вырабатывать гормоны, а может быть не активной.
Симптомы рака яичников проявляются локализованной, то есть односторонней, болью с ощущением тяжести. Вздутие кишечника и диарея происходит из-за надавливания опухоли на соседние органы. Нарушение менструации, клиническое бесплодие, кровотечения в период постменопаузы - симптомы, которые важно отслеживать и обязательно рассказать лечащему врачу.
Диагностировать рак яичников удается при использовании ультразвуковых исследований, а также компьютерной томографии. Постоянное наблюдение за состоянием органов половой системы у врача гинеколога позволяет женщинам обнаружить изменения и начать лечение на ранних стадиях.
Лечение доброкачественных новообразований начинается после определения размера опухоли, ее подвижности и локализации внутри яичника. В зависимости от возраста женщины, сопутствующих заболеваний принимается решение об удалении только опухоли или самого яичника. Доступная практика лапароскопического удаления новообразования позволяет снизить уровень осложнений, а также сократить срок восстановления после операции.
Пограничные опухоли
Такая модель опухолевого процесса включает в себя признаки и злокачественных, и доброкачественных опухолей. Особенность данного типа раковых клеток в том, что они не имеют развития.
Рак яичников - злокачественная опухоль
Новообразования данного типа активно размножаются и поражают яичники, а также метастазируют в другие органы. Лечение такой опухоли определяются стадией развития заболевания и раннем обнаружении.
Виды опухолевого процесса в яичниках:
- серозная карцинома;
- эндомитриодная карцинома;
- муцинозная карцинома;
- светлоклеточная карцинома;
- опухоль Бреннера.
Причины рака яичников и факторы риска
Данный диагноз «рак яичников» преобладает у людей с генетической наследственностью и может возникнуть случайным образом. Причинами возникновения злокачественного образования является: не наступление беременности, употребление алкоголя и табака, большая масса тела, прием эстрогенной терапии, наступление ранней и поздней менструации. Также на практике существуют и профилактические факторы: прием оральной контрацепции, роды и кормление грудью перевязка маточных труб.
Классификация рака яичников
Существует первичное, вторичное и метастатическое поражение. Рак яичников первичного характера развивается непосредственно в железе. Опухоль развивается в эпителиальной ткани, преимущественно с двух сторон. Поражение первичным типом рака чаще проявляется у женщин в возрасте тридцати лет. Вторичный тип рака яичников развивается в тератоидных, серозных и псевдомуцинозных кистах яичника. Поражение случается у женщин шестидесяти лет. Метастатическое поражение случается из-за распространения раковых клеток через кровь, лимфу к другим органам. Опухоли данного типа отличаются быстрым развитием и поражением органов.
Стадии рака яичников
Стадийность заболевания зависит от развития и роста опухоли, а также попаданию раковых клеток в лимфу и кровь.
1 стадия - опухоль ограничена яичниками,
2 стадия - прорастание рака в соседние ткани и органы,
3 стадия - попадание раковых клеток в лимфатические узлы и кровь,
4 стадия - метастазы во вне брюшной полости.
Диагностика рака яичников
Диагностика рака яичников начинается с консультации врача. При гинекологическом обследовании происходит ректовагинальный осмотр, который помогает оценить проникновение опухолевого процесса в ткани. Также происходит пальпация живота, позволяющая оценить размеры опухоли.
Описанные симптомы и анализ семейного анамнеза позволяют врачу выявить риск возможности появления рака яичников. Для подтверждения или опровержения заключения гинеколога назначается ультразвуковые и компьютерные исследования. А также лабораторные анализы на уровень онкомаркеров.
Лечения рака яичников
Рак яичников лучше поддается лечению в комплексе из химиотерапии и хирургического вмешательства . Этапы лечения зависят от стадии развития онкологии, сопутствующих недугов, возраста пациента и чувствительности к лекарствам.
Одним из методов лечения рака яичников является хирургическое вмешательство. Частичное или полное удаление органа зависит от возраста пациента и метастазирования опухоли. Для молодых женщин возможна заморозка яйцеклетки перед операцией, что позволяет продуцировать будущую возможность материнства.
Химиотерапия при постановке диагноза «рак яичников» показывает положительную динамику. Пациенту назначается внутривенное вливание токсичных веществ, воздействующих на опухолевые клетки. Подавление развития онкологии в яичниках может сопровождаться нежелательными побочными эффектами, такими как, рвота, диарея, тошнота, артериальная гипертензия и мышечные, суставные боли. За решением данной проблемы и снятию симптомов необходимо обратиться с жалобами к лечащему врачу для изменения программы химиотерапии.
- Неоадъювантная химиотерапия - проводится для пациентов, которым нельзя провести хирургическое удаление опухоли.
- Адъювантная химиотерапия - необходима пациентам для закрепления результата после операции.
Суть химиотерапии при раке яичников заключается в введении комбинации лекарств на основе платины. Если рецидив возникает во время приема химиотерапии или в течении полугода после ее окончания, то такую опухоль называют платинорезистентной. Если развитие стадий опухолевого процесса происходит на фоне лечения, то такой эффект имеет название - платинроефрактерный. Такие противостояния осложняют картину лечения и общее самочувствие пациента.
Реабилитация
Важным условием в сохранении ремиссии после лечения - это соблюдение рекомендаций врача, проведение ультразвукового исследования каждые три месяца и лабораторные исследования для отслеживания уровня онкомаркеров в крови, а также внимательный контроль за здоровьем. При проявлении симптомов необходимо сразу обратиться к врачу.
Профилактикой в возникновении опухоли в яичниках является постоянный прием оральных контрацептивов.
Гастроинтестинальная стромальная опухоль ЖКТ
Гастроинтестинальная стромальная опухоль — это вид онкологического заболевания, поражающее ЖКТ. Она относится к опухолям эпителиального происхождения. На долю ГИСО приходится около 1% всех онкологических патологий органов пищеварения. Средний возраст пациентов с диагностированной ГИСО — от 60 лет и старше.
Акции
Полное обследование на онкологические заболевания для мужчин и женщин.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
ГИСО (гастроинтестинальная стромальная опухоль, GIST) — это новообразование, которое локализуется в подслизистом слое органов ЖКТ. Гастроинтестинальные стромальные опухоли встречаются довольно редко и составляют менее 1% от всех случаев рака ЖКТ Источник:
Снигур П.В. Гастроинтестинальная автономная нейрогенная опухоль желудка / П.В. Снигур [и др.] // Вестник РОНЦ им. Н. Н. Блохина РАМН. - 2005. . Чаще всего заболевание развивается после 40 лет. Пик приходится на возраст 55-60 лет Источник:
Котляров П.М. Лучевая диагностика гастроинтестинальных стромальных опухолей / П.М. Котляров [и др.] // Вестник Российского научного центра рентгенорадиологии Минздрава России. - 2012. .
GIST могут развиваться в любом отделе пищеварительного тракта, но с разной частотой: в желудке – 60%; в тонкой кишке – 25%; в толстой кишке - 8%; в прямой кишке – 5%; в пищеводе – 2% Источник:
Климентов М.Н. Гастроинтестинальная стромальная опухоль (клиническое наблюдение) / М.Н. Климентов [и др.] // Academy. - 2016. .
На момент выявления некоторые новообразования могут выглядеть доброкачественными, однако онкологи всегда рассматривают опухоли ГИСО как потенциально злокачественные. Злокачественный потенциал опухоли зависит от ее локализации, размера и показателя митотической активности клеток. Опухоли размером 2-5 см обладают низким злокачественным потенциалом, образования диаметром более 10 см – высоким Источник:
Климентов М.Н. Гастроинтестинальная стромальная опухоль (клиническое наблюдение) / М.Н. Климентов [и др.] // Academy. - 2016. .
Заболевание может протекать агрессивно. В этом случае у пациентов выявляют метастазы в брюшине (30%), печени (60%). Реже GIST опухоли дают метастазы в органы дыхания (2%), кости (6%) Источник:
Климентов М.Н. Гастроинтестинальная стромальная опухоль (клиническое наблюдение) / М.Н. Климентов [и др.] // Academy. - 2016. .
Терапию заболевания проводят специалисты в области ГИСО онкологии.
Причины и факторы риска ГИСО
Одной из основных причин развития заболевания является наследственная предрасположенность. Некоторые ученые указывают на связь между видом генетической мутации и уровнем локализации неоплазии.
Гастроинтестинальные опухоли кишечника образуются, когда нарушается работа клеток гладкомышечной ткани. Это происходит вследствие мутации генов и приводит к злокачественному перерождению собственных здоровых клеток и их аномальному разрастанию. Провоцировать генные мутации могут следующие факторы риска:
- хронический стресс, нервное перенапряжение;
- пониженный иммунитет;
- табакокурение, злоупотребление алкоголем;
- неправильное питание;
- воздействие радиации;
- наличие хронических заболеваний органов пищеварения и ряд других.
Симптомы GIST
В 20% случаев ГИСО брюшной полости обнаруживают случайно, при проведении планового обследования или диагностики других патологий. В течение долгого времени заболевание протекает бессимптомно и никак не проявляет себя даже, когда опухоль уже довольно большая. 50% случаев GIST диагностируют на поздних стадиях развития в связи с отсутствием специфических симптомов и трудностью гистологической верификации опухоли Источник:
Якубов Ю.К. Гастроинтестинальная стромальная опухоль. Клинические наблюдения / Ю.К. Якубов [и др.] // Norwegian Journal of Development of the International Science. - 2021. - № 69. - С. 25-34. .
Основная причина отсутствия симптомов – подслизистый рост новообразования, когда опухоль распластывается в стенке внутреннего органа и выбухает в брюшную полость. К моменту выявления образования примерно у каждого третьего пациента уже имеются метастазы в печени, брюшине, иногда в легких. Никаких специфических симптомов при этом нет. Клиника похожа на картину других заболеваний желудочно-кишечного тракта.
К наиболее частым клиническим проявлениям относятся боль в животе без четкой локализации (20–50%), острые кровотечения из различных отделов ЖКТ (50%) и кишечная непроходимость (10–30%). В спектре симптомов также увеличение в объеме живота, слабость, анемия, чувство быстрого насыщения, потеря массы тела, тошнота, рвота, пальпируемые опухолевые массы Источник:
Корнилова А.Г. Гастроинтестинальные стромальные опухоли: что нового в терапии? / А.Г. Корнилова [и др.] // Сибирский онкологический журнал. - 2015. - № 2. - С. 81-87. .
От появления первых неприятных симптомов до выявления опухоли обычно проходит около полугода.
Боли бывают не у всех. Они несильные, ноющие, клинической картины «острого живота» не наблюдается. ГИСТ не прорастает в соседние органы, как другие виды рака, а просто оттесняет их с анатомического места. На поздних стадиях примерно у 50% пациентов появляются симптомы желудочного кровотечения (черный жидкий стул, анемия, общая слабость).
Классификация гастроинтестинальных стромальных опухолей ЖКТ
Согласно Международной классификации опухолей ЖКТ 3-го пересмотра выделяют:
- доброкачественную GIST;
- GIST с неуточненным потенциалом злокачественности;
- злокачественную GIST.
Согласно международной гистологической классификации различают следующие виды ГИСО:
- Веретеноклеточные опухоли (70%):
- склерозирующие;
- саркоматозные;
- гиперклеточные;
- палисадно-вакуолизированные.
- склерозирующие, с синцитиальной структурой;
- саркоматозные;
- гиперклеточные;
- опухоли с гнездчатой структурой.
К редко встречающимся типам ГИСО относятся плеоморфный, перстневидно-клеточный, мезотелиомоподобный и онкоцитарный Источник:
Корнилова А.Г. Гастроинтестинальные стромальные опухоли: что нового в терапии? / А.Г. Корнилова [и др.] // Сибирский онкологический журнал. - 2015. - № 2. - С. 81-87. .В зависимости от молекулярно-генетических факторов выделяют Источник:
Якубов Ю.К. Гастроинтестинальная стромальная опухоль. Клинические наблюдения / Ю.К. Якубов [и др.] // Norwegian Journal of Development of the International Science. - 2021. - № 69. - С. 25-34. :- GIST с мутациями гена c-KIT. Имеет различные локализации, встречается большинстве случаев (85%), имеет солитарный характер.
- GIST с мутациями гена PDGFRa. Обычно поражает желудок, достигает гигантского размера, имеет благоприятного течение (5-8%), солитарный характер.
- Семейная форма GIST как проявление наследственных мутаций гена c-KIT или PDGFRa. Встречаются первично-множественные опухоли.
- GIST при наследственных синдромах в педиатрии, таких как множественная GIST, связанная с нейрофиброматозом тип 1, при которой встречается мутация гена NF, не связанная с мутациями генов c-KIT или PDGFRa, и GIST у детей с триадой Карнея: GIST желудка, параганглиома, хондрома легкого не связанная с мутациями генов c-KIT или PDGFRa.
Стадии
Выявляя стадию заболевания, специалисты оценивают степень распространения опухолевого процесса, который выявляют в результате проведенных диагностических исследований. Крайне важно правильно определить стадию ГИСО, так как от этого зависит выбор тактики лечения, здоровье и жизнь пациента.
Для стадирования ГИСО используют систему TNM, разработанную международным раковым союзом. Буквы в названии классификации означают разные критерии, по которым оценивают рост новообразования. Стадирование необходимо для четкой оценки прогноза и выбора оптимального метода терапии.
Наиболее важными для прогноза факторами при ГИСО являются локализация, размер новообразования, а также митотический индекс.
Символ T (оценивают размер новообразования):
- Т1 — в наибольшем измерении новообразование имеет размер не более двух сантиметров;
- Т2 — новообразование более двух сантиметров, но не более пяти сантиметров в наибольшем измерении;
- Т3 — опухоль имеет размер более пяти сантиметров, но не более десяти сантиметров в наибольшем измерении;
- Т4 — новообразование в наибольшем измерении имеет размер более десяти сантиметров.
Символ N (оценивают отсутствие или наличие метастазов в лимфоузлах):
- N0 — метастазов нет;
- N1 — у пациента имеются метастазы в регионарных лимфоузлах.
Символ М (оценивают наличие отдаленных метастазов в другие органы):
- М0 — метастазов нет;
- М1 — имеются отдаленные метастазы.
Помимо системы TNM при определении стадии ГИСО учитывают локализацию новообразования и митотический индекс (низкий или высокий). При локализации новообразования в желудке прогноз более благоприятный, поэтому все ГИСО дополнительно делят на две группы — внежелудочные и желудочные. Распределение по стадиям для каждой из этих групп проводится отдельно.
Диагностика ГИСО
Диагноз ставится по результатам данных анамнеза, осмотра пациента, клинической картины, лабораторных и инструментальных исследований.
Основные методы диагностики ГИСО:
- Эзофагогастродуоденоскопия (ЭГДС). Пациенту через рот вводят эндоскоп, при помощи которого исследуют пищевод, 12-ти перстную кишку, желудок. Если обнаружено новообразование, то одновременно с диагностикой берется небольшой кусочек опухоли (биопсия) для проведения гистологического исследования. с использованием контрастного вещества, которое принимают внутрь или вводят внутривенно. При помощи данного исследования определяют локализацию ГИСО на КТ, размеры новообразования, его распространенность, наличие метастазов.
- Эндосонография. Это ультразвуковое исследование, которое проводится через эндоскоп. С его помощью можно точно определить локализацию новообразования, выявить его характер. Эти данные нужны для определения тактики операции. . Обычно данное исследование назначают, если опухоль расположена низко.
При подозрении на наличие метастазов пациенту могут назначить рентгенографию, КТ грудной клетки, рентгенографию позвоночника, сцинтиграфию костей скелета, другие исследования.
Если есть возможность, то используют ПЭТ-КТ. При помощи этого метода диагностики можно точно выявить степень распространенности ГИСО, а также небольшие метастазы, которые не видны при проведении других исследований.
Окончательный диагноз ставится на основании данных иммунохимического и гистологического исследования образцов ткани опухоли, взятых во время проведения эндоскопии. Кроме этого проводится дифференциальная диагностика с другими новообразованиями органов пищеварения.
Методы лечения гастроинтестинальной стромальной опухоли
Основным методом лечения данного типа опухоли является операция. Объем хирургического вмешательства зависит от локализации и степени распространения новообразования. В большинстве случаев проводится радикальное удаление опухоли вместе с несколькими сантиметрами окружающей ее здоровой ткани.
Удаленную опухоль срочно отправляют на гистологию. При обнаружении раковых клеток осуществляют иссечение пораженного участка по линии разреза. При данном заболевании метастазы в лимфоузлы бывают крайне редко, поэтому удаления лимфатических узлов не производят (кроме ГИСО прямой кишки, которая дает метастазы в лимфоузлы в 30% случаев).
При наличии единичных метастазов в печени показано их оперативное удаление или проведение радиочастотной термоабляции.
Если опухоль неоперабельная, то пациенту назначают химиотерапию, после чего проводят повторное обследование. Если новообразование уменьшилось до нужных размеров, то проводят операцию. Во всех остальных случаях продолжают курс химиотерапии.
Прогнозы при ГИСО
Прогноз при ГИСО желудка и опухолях кишечника зависит от размера, локализации и распространенности новообразования. Средняя пятилетняя выживаемость при гисо составляет 48%. До пяти лет с момента операции удается дожить половине пациентов. Если опухоль имеет размер более 10 сантиметров, то показатель выживаемости снижается до 20%.
ГИСО имеет высокую вероятность рецидивирования. Примерно у 80% больных происходят рецидивы заболевания в течение двух лет после операции. При неоперабельных опухолях средняя продолжительность жизни составляет 10-21 месяц.
Профилактика GIST
Основной задачей наблюдения является ранняя диагностика заболевания, что существенно облегчает последующее лечение и улучшает прогноз. После проведения операции по удалению новообразования необходимо посещать врача для проведения планового обследования. В первые два года это нужно делать с периодичностью раз в 3-6 месяцев. Через 3-5 лет специалиста нужно посещать раз в 6-12 месяцев. После 5 лет с момента хирургического вмешательства достаточно посещать доктора раз в год или при появлении проблем со здоровьем.
Плановое обследование обычно включает в себя следующие этапы:
- сбор анамнеза, физикальное обследование;
- УЗИ брюшной полости — проводится каждые 3-6 месяцев;
- колоноскопия или ФГДС — проводится каждые 3-6 месяцев;
- рентгенография органов грудной клетки (раз в год);
- КТ органов малого таза и брюшной полости с использованием контрастного вещества — проводится раз в 6-12 месяцев.
Точные сроки определяет лечащий врач в зависимости от риска прогрессирования заболевания.
Источники:
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 21 год
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Опухоли яичников
Опухоли яичников – доброкачественные, злокачественные или пограничные овариальные образования, возникающие при нарушении дифференцировки и деления клеточных структур. Некоторые доброкачественные опухоли имеют склонность к малигнизации – перерождаются в рак яичников. Раковая опухоль в яичниках чаще всего не диагностируется на начальных
стадиях, а при отсутствии профилактических обследований выявляется преимущественно тогда, когда уже распространилась на брюшную полость и тазовое дно. По данным Минздрава, примерно у 2/3 больных раком яичников диагностируется метастатическая стадия, поэтому смертность от этого рака относительно высока по показателям заболеваемости.
Симптомы овариальных опухолей
Опухоли, диагностированные в яичниках, классифицируются в целом на три категории: эпителиальные, стромальные и зародышевые клетки. Различные виды рака яичников отличаются друг от друга происхождением раковых клеток, то же самое можно обнаружить при патологическом исследовании опухоли.
Симптомы овариальных опухолей зависят от их типа:
- Эпителиальный. Образован из клеток, выстилающих поверхность здоровых яичников. Существует несколько подтипов эпителиальных опухолей – серозные (развиваются в конце фаллопиевых труб), эндометриоподобные (имеют высокие шансы на выздоровление), муцинозные (возникают на одной стороне яичников).
- Неклассифицированный. В 10% случаев тип опухоли нельзя определить. Чаще всего речь идет о начальной стадии злокачественного перерождения.
- Пограничный. Диагностируется опухоль яичника, которая не развивается по направлению к стромальной ткани, стабилизирующей яичники. Чаще всего диагностируются на ранних стадиях и развиваются медленно.
- Стромальных клеток. Развивается из стромальной ткани, которая стабилизирует яичники и вырабатывает женские гормоны эстроген и прогестерон. Эта опухоль может развиться в любом возрасте.
Среди основных проявлений следует выделить наличие тянущих и ноющих болей внизу живота. Чаще всего дискомфорт локализуется с одной стороны. Также присутствуют нарушения со стороны менструального цикла.
При перекруте ножки опухоли отмечается развитие ишемии, которая сопровождается последующим некрозом тканей. При этом возникает резкая жгучая боль. Не исключены обморочные состояния, появление кровянистых выделений из влагалища и повышение температуры тела. Встречаются также перепады артериального давления.
Причины развития опухолей яичников
Среди предрасполагающих факторов следует выделить:
- позднее начало или раннее наступление месячных;
- механическое повреждение слизистой (аборты, регуляции);
- отягощенный семейный анамнез и эндокринные нарушения;
- хроническое воспаление в области половых органов;
- вирусные заболевания (ВПЧ, герпес);
- раннее начало менопаузального периода.
Способствовать развитию новообразований могут неблагоприятные факторы: частые стрессы и проживание в регионах с ухудшенной экологической обстановкой. Также не стоит сбрасывать со счетов злоупотребление вредными привычками (курение, алкоголь).
Методы диагностики овариальных опухолей
При выявлении новообразования на яичниках нельзя судить о ее природе без результатов гистологического анализа. Доброкачественные опухоли могут перерождаться в рак, поэтому каждая из них рассматривается в качестве потенциально опасной. Необходимы следующие диагностические мероприятия:
Методы лечения опухолей яичников
Терапия разрабатывается индивидуально для каждой женщины с учетом результатов проведенной диагностики овариальных опухолей. Самолечение в данном случае недопустимо. Схема лечения зависит от следующих факторов:
- природа новообразований;
- размеры и тип опухоли;
- степень вовлеченности соседних органов.
Лечение опухолей яичников проводится консервативным путем или хирургически. Медикаментозная терапия подразумевает прием антибиотиков, витаминно-минеральных комплексов, гормональных средств, спазмолитиков и противовоспалительных препаратов.
Операция подразумевает проведение пункции содержимого новообразования. При злокачественных опухолях возникает необходимость в комплексном лечении: операция, лучевая и химиотерапия.
Профилактика и программы лечения опухолей яичников в клинике «Хадасса»
Для предотвращения развития овариальных новообразований рекомендуется регулярно проходить гинекологические осмотры – не реже 1-2 раз в год. Также рекомендуется минимизировать воздействие неблагоприятных факторов на организм, таких как курение, стрессовые ситуации и вредное производство.
Читайте также:
