Мастоцитоз у новорожденного
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Мастоцитоз у детей в народе называется пигментной крапивницей. Это редкое заболевание, возникающее на фоне накопления гистамина в тканях и системах организма. При обильном поражении страдает не только кожный покров ребенка, но и лимфосистема, печень, костный мозг.
Характеристика заболевания
Мастоцитоз у детей возникает в результате повышенной активности тучных клеток – разновидности лейкоцитов, состоящих из гистамина и других источников воспаления. Задачей этих клеток является защита организма от воспалительного процесса. Они располагаются в непосредственной близости с лимфатическими узлами, кровеносными сосудами, кожным покровом.
Высвобождающийся в ткани гистамин приводит к разрастанию эпителия. Патология сопровождается воспаленным кожным покровом, в последствии на пораженной области остается пигментация. В 75 % случаев заболевание встречается до 3-х летнего возраста. Причем оно одинаково поражает и девочек, и мальчиков.
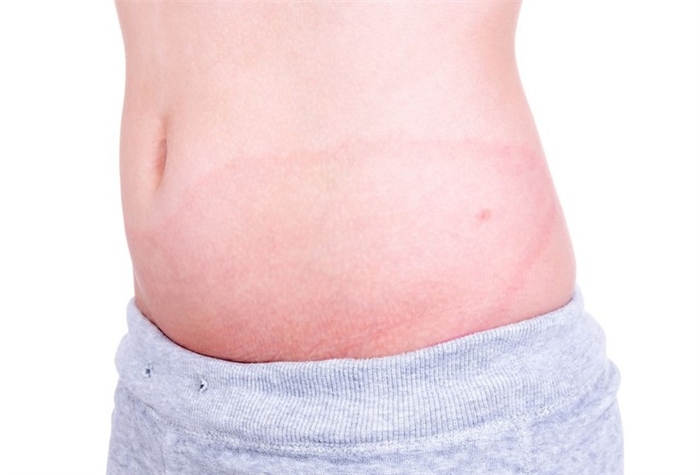
Чаще всего мастоцитоз у детей поражает наиболее чувствительные участки эпителия
Виды болезни
Выделяют две формы мастоцитоза: кожная и системная (кожно-висцеральная). Системный вид редко встречается у детей. Он характеризуется поражением эпителия и внутренних органов. Заболевание начинается с покраснения, пузырьков, желтоватых узлов на наиболее чувствительных участках тела.
Кожный вид имеет следующие формы:
- Пигментную. Данный вид встречается у детей до года. Заболевание длится до подросткового периода, после чего на фоне гормональных изменений в организме, проходит. В исключительных случаях временами проявляется в течение жизни.
- Узловатую, часто поражающую детей в первые два года. Ксантеломатозная форма характеризуется наличием желтовато-коричневой сыпи в виде узлов. Многоузловая форма – отдельными круглыми высыпаниями. Узловато-сливная форма характеризуется слиянием в большие очаги поражения нескольких локализованных сыпей. Подобный вид обычно образуется в паховой области, на ягодицах.
- Буллезную, которая диагностируется у ребенка до 3 лет. Патологию характеризуют узелки, пигментация на разных участках тела.
- Мастоцитому, часто поражающую ребенка до 3 месяцев. На кожном покрове грудничка образуется один опухолевидный очаг желтого цвета. Сыпь очерчена четкими границами, возникает на области шеи, плеч, конечностей. Редко сопровождается поражением внутренних органов.
- Диффузную, которая поражает детей любого возраста, проявляется большими коричневыми бляшками. Локализуется в складках эпителия.
- Пятнистую, проявляющуюся особой пигментацией кожного покрова, не возвышающуюся над непораженным эпителием.
Дерматологи выделяют злокачественный вид, представленный перерождением тучных клеток, влекущий за собой поражение внутренних органов.
Симптоматика
Не перепутать у детей мастоцитоз с другими патологиями кожного покрова поможет специфическая симптоматика:
- возникновение на коже пятен красно-коричневого оттенка приводит к развитию волдырей;
- на местах появления сыпи наблюдается покраснение;
- нестерпимый зуд на пораженной области;
- повышение температуры тела;
- головная боль;
- ощущение жара;
- учащенное сердцебиение;
- отеки в области локализации пигментации.
Системные симптомы связаны с выбросом гистамина.
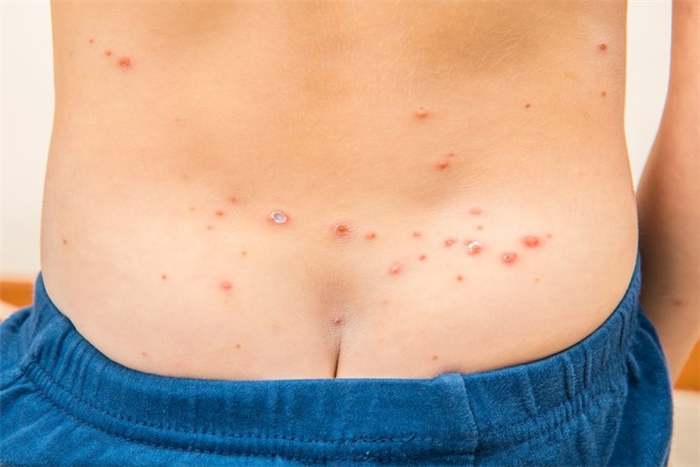
Мастоцитоз у детей начинается с образования красноватых бляшек ограниченного размера
Почему появляется заболевание
Наиболее распространенной причиной патологии являются генные изменения. На фоне чего в организме превышается количество тучных клеток.
К предрасполагающим факторам развития заболевания в течение первого года жизни относятся следующие причины:
- наследственность;
- несбалансированный температурный режим. Патология вызывается как перегревом, так и переохлаждением в помещении;
- несвоевременное начало прикорма. Включение пищи, которая не показана ребенку в соответствии с его возрастом;
- ношение тесной одежды, натирающей кожный покров;
- инфицирование болезнетворными микроорганизмами.
У детей старше года патология может развиться в результате воздействия следующих факторов:
- нахождения ребенка под солнцем;
- частых стрессов;
- лечения сильнодействующими медикаментами;
- ухудшения работы иммунной системы;
- пищевой аллергии;
- употребления подростками алкоголя, наркотиков;
- частого контакта с водой.
Мастоцитоз может вызвать привычка принимать горячие ванны.
Диагностика
Чтобы начать лечение, необходима комплексная диагностика, включающая в себя следующие методы:
- осмотр пораженного кожного покрова;
- биопсию патологической области для выявления инфильтрата;
- ОАК, результат которого позволяет определить число нейтрофилов;
- УЗИ, назначаемый для обнаружения патологий внутренних органов;
- рентген для исключения поражения костей;
- ОАМ на выявление гистаминов.
Показано проведение гистологии, чтобы исключить перерождение патологии в онкологию.
Терапия
Лечение кожного вида заболевания, который не вызывает поражение внутренних органов, симптоматическое. Необходимо облегчить состояние ребенка, снять зуд. Если в результате болезни возникло поражение внутренних органов, то назначается терапия следующими группами медикаментозных препаратов:
- антигистаминными средствами;
- цитостатиками;
- гормональными препаратами.
Одновременно с консервативной терапией назначается физиолечение в виде ПУВА, облучения ультрафиолетовыми лучами. Особое значение имеет специализированная противоаллергическая диета, которая обговаривается в индивидуальном порядке с лечащим врачом. Обычно советуют избегать употребления следующих продуктов:
- цитрусовых;
- жареной, жирной, копченой пищи;
- любых сладостей;
- газированных напитков.
Не следует ребенка с мастоцитозом возить на море. Важно ограничить контакт с водой, оберегать кожный покров от воздействия прямых солнечных лучей.
Народная медицина
При мастоцитозе любые народные методы необходимо согласовывать с лечащим врачом. Если нет противопоказаний, то они могут использоваться в качестве дополнения к основному лечению. Обычно для облегчения симптоматики используются следующие народные рецепты:
- пить трижды в день по 1 ч. л. свежевыжатого сока сельдерея;
- для улучшения сна, снятия зуда принимать на ночь настой валерианы;
- для успокоения воспалительного процесса приготовить компрессы из настоя дуба.
Для уменьшения зуда, ускорения заживления волдырей используется настой крапивы, на 1 ст. кипятка взять 1 с. л. сухой крапивы. Полученным настоем рекомендуется обрабатывать пораженную область до 3 раз в день.
Профилактика рецидивов
Если у ребенка диагностирован мастоцитоз, то увеличить период ремиссии помогут следующие рекомендации:
- избегайте пребывания на прямых солнечных лучах;
- не принимайте нестероидные противовоспалительные препараты;
- не давайте ребенку иммуностимуляторы;
- встаньте на учет к дерматологу;
- избегайте трения пораженного участка кожи с одеждой.
При данной патологии ребенку запрещены любые прививки, так как они способны вызвать аллергические реакции, которые ухудшат течение болезни.
Пигментная крапивница является серьезным заболеванием, которое успешно лечится при своевременном обращении к врачу. В противном случае возможно перерождение патологических клеток в онкологию.
Видео

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Мастоцитоз у новорожденного
Мастоцитоз у новорожденного
Мастоцитоз может впервые привлечь внимание при формировании в кожных очагах пузырей. Заболевание типично наблюдается при рождении или развивается в первые несколько месяцев жизни в форме одиночной мастоцитомы или множественных очагов пигментной крапивницы, известной также под названием кожный мастоцитоз.
Как правило, возникает спорадически, но сообщалось о редких случаях поражения нескольких членов семьи. Считается, что определенную роль в этногенезе мастоцитоза у детей играют самоактивирующиеся мутации C-kit, способствующие постоянному производству тучных клеток.
Хотя чаще всего поражается туловище, папулы и бляшки, содержащие скопления тучных клеток, могут возникать на любом участке кожи, а также в ЖКТ, костном мозге, легких, почках и нервной системе. Кожные очаги имеют диаметр около 1 см, могут представлять собой слияние крупных инфильтрированных бляшек, покрывающих всю поверхность груди или спины.
Хотя эпидермис при рождении может выглядеть нормальным, с возрастом локализованные очаги гиперпигментации прогрессируют, и текстура очагов становится жесткой.

Мастоцитоз:
а - признак Дарье наблюдался в единственном очаге на спине после трения
б - гиперпигментация выражена у этого здорового чернокожего ребенка с пигментной крапивницей.
Обратите внимание на пузыри на лбу девочки
в - этого ребенка с диффузными инфильтративными очагами образовались обширные пузыри с кровоизлияниями
г - везикулы и покрытые коркой папулы на красном основании с рождения присутствовали у этого новорожденного без симптомов.
После заживления корочек пузыри больше не рецидивировали
Неспецифические факторы, провоцирующие дегрануляцию тучных клеток, такие как трение, горячая вода, высокая физическая активность и некоторые препараты (например, аспирин, анестетики и рентгенологические контрастные средства), могут вызвать в кожных очагах уртикарную реакцию.
Надежным инструментом диагностики мастоцитоза при физикальном обследовании является признак Дарье, который проявляется образованием волдыря после поглаживания пораженной кожи. Если признак Дарье присутствует, то отпадает необходимость в выполнении биопсии кожи для подтверждения диагноза. Кожа детей грудного возраста особенно склонна к образованию пузырей, распространенное пузырное поражение кожи связано с потерями жидкости и электролитов и с повышенным риском инфекции.
В редких случаях высвобождение гистамина и других вазоактивных медиаторов из тучных клеток может спровоцировать появление острых или хронических симптомов, в том числе хроническую диарею, изъязвление тканей желудка, неконтролируемый зуд, кровотечение и гипотензию.
Зуд и системные симптомы обычно контролируются антигистаминными препаратами. Для младенцев с буллезным мастоцитозом и/или системным заболеванием спасительным может оказаться пероральный прием натрия кромолина 20-40 мг/ кг массы тела в день. В тяжелых случаях могут помочь топические КСП, такие как мазь Локоид (Астеллас), под окклюзионной повязкой, системные КСП или фотохимиотерапия (псорален + УФ-А = ПУВА).
У многих детей количество папул и бляшек возрастает в течение 1-2 лет. В период детства мастоцитомы обычно становятся менее реактивными, и темно-желтая или коричневая пигментация начинает медленно исчезать. Однако в некоторых случаях гиперпигментация, уртикарная реакция и системные симптомы могут персистировать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Педиатрия
Журнал имени Г.Н. Сперанского
издается с мая 1922 года
Каталог
2018 / Том 97 / № 4
Ю.Г. Федюкова, Э.Г. Бойченко, А.М. Попов, Т.А. Макарова, И.А. Гарбузова, С.А. Боронина, Н.А. Филатова, Г.Р. Шарапова, В.Н. Фокин, М.А. Раков, О.В. Макарова, А.Н. Шапочник, Л.И. Жарикова, Ю.В. Румянцева, А.И. Карачунский
О.В. Паина, Е.В. Семенова, П.В. Кожокарь, А.С. Боровкова, А.С. Фролова, А.Г. Хабирова, К.А. Екушов, Т.Л. Гиндина, А.Л. Алянский, И.М. Бархатов, Л.С. Зубаровская, Б.В. Афанасьев
Д.А. Евстратов, П.А. Жарков, А.В. Пшонкин, Ю.Г. Абугова, Ю.Ю. Дьяконова, Н.М. Ершов, Л.А. Потапенко, С.А. Радыгина, Е.В. Феоктистова, В.В. Фоминых, Д.В. Литвинов, В.В. Щукин, Н.В. Мякова
М.В. Тихонова, О.И. Быданов, А.С. Слинин, Н.А. Большаков, И. Мельхер, А.В. Ремизов, В.Ю. Рощин, Н.Г. Ускова, А.В. Нечеснюк, Д.В. Литвинов, М.В. Телешова, Н.С. Грачев, А.Е. Друй, Д.Ю. Качанов, А.И. Карачунский
Ю.И. Ровда, С.А. Шмулевич, А.В. Шабалдин, Е.В. Шабалдина, Н.Н. Миняйлова, И.Н. Сизова, Е.Б. Лукоянычева
Е.А. Сальникова, С.С. Озеров, А.Е. Самарин, М.В. Рыжова, И.Д. Бородина, А.В. Нечеснюк, О.И. Щербенко, Е.П. Ерега, А.П. Шапочник, М.Б. Белогурова, А.Н. Зайчиков, И.Э. Гербек, А.И. Карачунский, А.Г. Румянцев, Э.В. Кумирова
Т.В. Cергеева, Д.Ю. Качанов, А.В. Нечеснюк, Н.С. Грачев, М.В. Телешова, В.Ю. Рощин, Г.В. Терещенко, Т.В. Шаманская, С.Р. Варфоломеева
Е.В. Дерипапа, Ю.А. Родина, А.Л. Лаберко, Д.Н. Балашов, Н.В. Мякова, С.Б. Зимин, Н.В. Давыдова, М.А. Гордукова, Д.С. Абрамов, Г.В. Пай, Л.Н. Шелихова, А.П. Продеус, М.А. Масчан, А.А. Масчан, А.Ю. Щербина
Я.Я. Яковлев, Ф.К. Манеров, О.И. Андриянова, С.А. Дудкин, Н.В. Матвеева, Н.В. Селиванова, О.А. Загородникова, О.В. Доманская
М.Г. Кантемирова, А.А. Глазырина, С.Х. Курбанова, Ю.Ю. Новикова, О.А. Коровина, А.А. Лапшин, Д.А. Медянцева, Д.Ю. Овсянников, И.Е. Колтунов
Искать статью, автора
СТАТЬИ ПО НАЗВАНИЯМ
Архив журнала
Пресс-конференция к 100-летию журнала «Педиатрия» имени Г.Н. Сперанского»

Состоялся выпуск специальной программы на телеканале "Россия сегодня", посвященный 100-летию журнала «Педиатрия» имени Г.Н. Сперанского».
РУМЯНЦЕВ Александр Григорьевич - ЗАСЛУЖЕННЫЙ ВРАЧ РОССИЙСКОЙ ФЕДЕРАЦИИ
Указом Президента Российской Федерации, за заслуги перед государством и многолетнюю добросовестную работу присвоено почетное звание «ЗАСЛУЖЕННЫЙ ВРАЧ РОССИЙСКОЙ ФЕДЕРАЦИИ» РУМЯНЦЕВУ Александру Григорьевичу
Обновление разделов сайта
Российская научно-практическая конференция «Менингококковая инфекция - недооцененные проблемы. Другие бактериальные и вирусные поражения нервной системы» 15-16 февраля 2022 г

Мы приглашаем принять участие всех желающих 15-16 февраля в Российской научно-практической конференции «Менингококковая инфекция - недооцененные проблемы. Другие бактериальные и вирусные поражения нервной системы».
Материалы сайта предназначены для лиц 18 лет и старше.
Адрес для корреспонденции: 115054, Москва, М-54, а/я 32.
Индексы для индивидуальных подписчиков: 71458, 71695 (год)
Индексы для предприятий и организаций: 71459, 71696 (год)
Международный индекс:
ISSN 0031-403X (Print)
ISSN 1990-2182 (Online)
Импакт-фактор журнала можно уточнить на сайте: www . elibrary . ru
Мастоцитоз у детей. Проспективное исследование 163 пациентов с помощью дистанционного анкетирования родителей
Введение. Мастоцитоз — заболевание с разнообразными вариантами течения, характеризующееся клональной пролиферацией тучных клеток. Описание симптомов, терапии и прогноза в больших группах пациентов актуально в связи с редкостью заболевания.
Цель исследования — охарактеризовать половую и возрастную структуру, симптомы, терапию и прогноз мастоцитоза в группе детей на основании данных, полученных с помощью анкетирования родителей.
Методы. Проанализированы сведения о пациентах детского возраста с мастоцитозом, чьи родители обратились за консультацией к гематологу через социальную сеть «ВКонтакте» в период с ноября 2014 г. по август 2020 г. При первичном обращении выполнено анкетирование. Повторный опрос родителей проведен в период с мая по август 2020 г. Проанализированы возраст дебюта заболевания, семейный анамнез, симптомы, распространение сыпи, концентрация триптазы сыворотки крови, течение мастоцитоза и изменение симптомов после легкой естественной инсоляции.
Заключение. У большинства детей мастоцитоз дебютировал в течение первого года жизни. Наиболее частыми симптомами были зуд, реакция сыпи на различные триггеры. Терапия антигистаминными препаратами позволяла облегчить симптомы. Прогноз у большей части детей был благоприятным.
Ключевые слова
Об авторах
Потапенко Всеволод Геннадьевич - кандидат медицинских наук, врач-гематолог отделения онкогематологии и химиотерапии СПб ГБУЗ ГКБ № 31.
197110, Санкт-Петербург, проспект Динамо, 3.
Научно-исследовательский институт детской гематологии, онкологии и трансплантологии имени Р.М. Горбачевой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России
Россия
Доктор медицинских наук, профессор кафедры патологической анатомии, руководитель научно-клинического центра патоморфологии ПСПбГМУ им. акад. И.П. Павлова.
197022, Санкт-Петербург, ул. Рентгена, 12.
Детский городской многопрофильный клинический специализированный центр высоких медицинских технологий
Россия
Доктор медицинских наук, врач-гематолог, заведующая отделением онкологии, гематологии и интенсивной химиотерапии ДГМ КСЦ ВМТ.
198205, Санкт-Петербург, ул. Авангардная, 14, лит. А.
Доктор медицинских наук, профессор кафедры дерматовенерологии СПбГПМУ.
194100, Санкт-Петербург, ул. Литовская, 2.
Кандидат медицинских наук, доцент кафедры патологической анатомии с курсом судебной медицины СПбГПМУ.
194100, Санкт-Петербург, ул. Литовская, 2.
Северо-Западный государственный медицинский университет имени академика И.И. Мечникова Минздрава России
Россия
Доктор медицинских наук, профессор, заведующий отделением клинической молекулярной морфологии СЗГМУ им. И.И. Мечникова.
191015, Санкт-Петербург, ул. Кирочная, 41.
Научно-исследовательский институт детской гематологии, онкологии и трансплантологии имени Р.М. Горбачевой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России
Россия
Кандидат медицинских наук, врач-дерматолог НИИ ДОГиТ им. Р.М. Горбачевой ПСПбГМУ им. акад. И.П. Павлова.
197022, Санкт-Петербург, ул. Рентгена, 12.
Первый Московский государственный медицинский университет имени И.М. Сеченова Минздрава России (Сеченовский Университет)
Россия
Старший преподаватель кафедры промышленной фармации Первого МГМУ им. И.М. Сеченова.
119991, Москва, ул. Трубецкая, 8, стр. 2.
Врач-гематолог отделения онкогематологии и химиотерапии СПб ГБУЗ ГКБ № 31.
197110, Санкт-Петербург, проспект Динамо, 3.
Доктор медицинских наук, доцент, заведующий кафедрой предметов терапевтического направления № 4 ТашГСИ.
Ташкент, ул. Махтумкули, 103.
Кандидат медицинских наук, доцент кафедры факультетской терапии СПбГУ.
199034, Санкт-Петербург, Университетская наб., 7–9.
Список литературы
1. Branford W.A. Edward Nettleship (1845-1913) and the description of urticaria pigmentosa. Int J Dermatol 1994;33(3):214-6. doi: 10.1111/j.1365-4362.1994.tb04957.x.
2. Brockow K. Epidemiology, prognosis, and risk factors in mastocytosis. Immunol Allergy Clin North Am 2014;34(2):283-95. doi: 10.1016/j.iac.2014.01.003.
3. Azana J.M., Torrelo A., Mediero I.G., Zambrano A. Urticaria pigmentosa: a review of 67 pediatric cases. Pediatr Dermatol 1994;11(2):102-6. doi: 10.1111/j.1525-1470.1994.tb00560.x.
4. Потапенко В.Г., Скорюкова К.А. Мастоцитоз у детей и взрослых. Результаты анализа российской группы пациентов. Клиническая патофизиология 2017;3:54-60.
5. Schwartz L.B. Clinical utility of tryptase levels in systemic mastocytosis and associated hematologic disorders. Leuk Res 2001;25(7):553-62. doi: 10.1016/s0145-2126(01)00020-0.
7. Heide R., Beishuizen A., De Groot H., Den Hollander J.C., Van Doormaal J.J., De Monchy J.G., Pasmans S.G., Van Gysel D., Oranje A.P.; Dutch National Mastocytosis Work Group. Mastocytosis in children: a protocol for management. Pediatr Dermatol 2008;25(4):493-500. doi: 10.1111/j.1525-1470.2008.00738.x.
8. Carter M.C., Metcalfe D.D. Paediatric mastocytosis. Arch Dis Child 2002;86(5):315-9. doi: 10.1136/adc.86.5.315.
9. Vaughan S.T., Jones G.N. Systemic mastocytosis presenting as profound cardiovascular collapse during anaesthesia. Anaesthesia 1998;53(8):804-7. doi: 10.1046/j.1365-2044.1998.00536.x.
10. Горланов И.А., Леина Л.М., Милявская И.Р., Заславский Д.В. Болезни кожи новорожденных и грудных детей: краткое руководство для врачей. СПб: Фолиант, 2016. С. 170-174.
13. Hartmann K., Escribano L., Grattan C., Brockow K., Carter M.C., Alvarez-Twose I., Matito A., Broesby-Olsen S., Siebenhaar F., Lange M., Niedoszytko M., Castells M., Oude Elberink J.N.G., Bonadonna P., Zanotti R., Hornick J.L., Torrelo A., Grabbe J., Rabenhorst A., Nedoszytko B., Butterfield J.H., Gotlib J., Reiter A., Radia D., Hermine O., Sotlar K., George T.I., Kristensen T.K., Kluin-Nelemans H.C., Yavuz S., Hagglund H., Sperr W.R., Schwartz L.B., Triggiani M., Maurer M., Nilsson G., Horny H.P., Arock M., Orfao A., Metcalfe D.D., Akin C., Valent P. Cutaneous manifestations in patients with mastocytosis: Consensus report of the European Competence Network on Mastocytosis; the American Academy of Allergy, Asthma & Immunology; and the European Academy of Allergology and Clinical Immunology. J Allergy Clin Immunol 2016;137(1):35-45. doi: 10.1016/j.jaci.2015.08.034.
14. Horny H.P., Akin C., Arber D.A., Peterson L.C., Tefferi A., Metcalfe D.D., Bennett J.M., Bain B.J., Escribano L., Valent P. Mastocytosis. In: Swerdlow S., Campo E., Harris N. (eds.). WHO classification of tumours of haematopoietic and lymphoid tissues, 4th revise. Lyon, France: IARC Press, 2017.
15. Sebelefsky C., Voitl J., Karner D., Klein F., Voitl P., Bock A. Internet use of parents before attending a general pediatric outpatient clinic: does it change their information level and assessment of acute diseases? BMC Pediatr 2016;16:129. doi: 10.1186/s12887-016-0677-8.
16. Meni C., Bruneau J., Georgin-Lavialle S., Le Sache de Peufeilhoux L., Damaj G., Hadj-Rabia S., Fraitag S., Dubreuil P., Hermine O., Bodemer C. Paediatric mastocytosis: a systematic review of 1747 cases. Br J Dermatol 2015;172(3):642-51. doi: 10.1111/bjd.13567.
19. Schena D., Galvan A., Tessari G., Girolomoni G. Clinical features and course of cutaneous mastocytosis in 133 children. Br J Dermatol 2016;174(2):411-3. doi: 10.1111/bjd.14004.
20. Caplan R.M. The natural course of urticaria pigmentosa. Analysis and follow-up of 112 cases. Arch Dermatol 1963;87:146-57. doi: 10.1001/archderm.1963.01590140008002.
21. Ben-Amitai D., Metzker A., Cohen H.A. Pediatric cutaneous mastocytosis: a review of 180 patients. Isr Med Assoc J 2005;7(5):320-2. PMID: 15909466.
22. Valent P., Akin C., Escribano L., Fodinger M., Hartmann K., Brockow K., Castells M., Sperr W.R., Kluin-Nelemans H.C., Hamdy N.A., Lortholary O., Robyn J., van Doormaal J., Sotlar K., Hauswirth A.W., Arock M., Hermine O., Hellmann A., Triggiani M., Niedoszytko M., Schwartz L.B., Orfao A., Horny H.P., Metcalfe D.D. Standards and standardization in mastocytosis: consensus statements on diagnostics, treatment recommendations and response criteria. Eur J Clin Invest 2007;37(6):435-53. doi: 10.1111/j.1365-2362.2007.01807.x.
23. Hannaford R., Rogers M. Presentation of cutaneous mastocytosis in 173 children. Australas J Dermatol 2001;42(1):15-21. doi: 10.1046/j.1440-0960.2001.00466.x.
24. Matito A., Morgado J.M., Sanchez-Lopez P., Alvarez-Twose I., Sanchez-Munoz L., Orfao A., Escribano L. Management of Anesthesia in Adult and Pediatric Mastocytosis: A Study of the Spanish Network on Mastocytosis (REMA) Based on 726 Anesthetic Procedures. Int Arch Allergy Immunol 2015;167(1):47-56. doi: 10.1159/000436969.
27. Roupe G. Urticaria pigmentosa and sunlight. J Am Acad Dermatol 1987;16(2 Pt 1):387-8. doi: 10.1016/s0190-9622(87)80134-2.
Мастоцитоз
Мастоцитоз – инфильтрация тучными клетками кожи и других тканей и органов. Симптомы, главным образом, являются следствием высвобождения медиаторов и среди них выделяют зуд, покраснение и диспепсию, вследствие желудочной гиперсекреции. Диагноз ставится на основании биопсии кожи, костного мозга или, и того, и другого вместе. Лечение заключается в назначении антигистаминных препаратов и контроля за основным заболеванием.
Мастоцитоз – группа заболеваний, характеризующаяся пролиферацией тучных клеток и инфильтрацией ими кожи и других органов. Патогенез основан, главным образом, на высвобождении медиаторов тучных клеток, включая гистамин, гепарин, лейкотриены и различные цитокины воспаления. Гистамин является причиной многих симптомов, включая симптомы со стороны ЖКТ, но другие медиаторы также участвуют. Значительная инфильтрация органа приводит к его дисфункции. Высвобождение медиаторов запускается через физический контакт, физическую нагрузку, алкоголь, нестероидные противовоспалительные препараты (НПВП), опиоиды, укусы жалящих насекомых или пищу.
Этиология неизвестна, но может включать активацию процесса мутации (D816V) гена, кодирующего рецептор тирозинкиназы (c-kit) фактора стволовых клеток, присутствующего на тучных клетках. В результате возникает аутофосфорилирование рецептора, что вызывает неконтролируемую гиперпродукцию тучных клеток.
Классификация мастоцитоза
Мастоцитозы подразделяются на кожные и системные.
Мастоцитоз кожи
Мастоцитоз кожи обычно проявляется у детей. У большинства пациентов наблюдается пигментная крапивница, локальная или диффузная оранжево-розовая (цвета лососины) или коричневая пятнисто-папулезная кожная сыпь, которая является следствием множественных мелких скоплений тучных клеток. Также могут развиваться узловые повреждения и бляшки. Более редкими формами являются диффузный кожный мастоцитоз, который проявляется инфильтрацией кожи тучными клетками без дискретных поражений, и мастоцитома с крупными единичными (от 1 до 5 см) скоплениями тучных клеток.
У детей кожная форма редко прогрессирует в системную, но у взрослых такие случаи могут наблюдаться.

Поражения состоят из красновато-коричневых, нерегулярных бляшек, которые при трении вызывают ощущение жжения (симптом Дарье).
С разрешения издателя. Из Joe E, Soter N. В Current Dermatologic Diagnosis and Treatment , edited by I Freedberg, IM Freedberg, and MR Sanchez. Philadelphia, Current Medicine, 2001.
Младенец, показанный на этом фото, имеет обильные папулонодулярные и бляшечные очаги пигментной крапивницы.
© Springer Science+Business Media
На фотографии показаны красновато-коричневые пятна на спине у ребенка школьного возраста.
© Springer Science+Business Media
На этом изображении показаны желтовато-коричневый или красновато-коричневый пятна и папулы, возникающие при пигментной крапивнице.
Изображение предоставлено Карен Мак-Коу (Karen McKoy), доктором медицины
Пигментная крапивница может проявляться в виде красноватых бляшкоподобных образований на коже.
© Springer Science+Business Media
Системный мастоцитоз
Системный мастоцитоз чаще встречается у взрослых и характеризуется мультифокальными поражениями костного мозга; часто поражаются и другие органы, а именно – кожа, лимфоузлы, печень, селезенка или желудочно-кишечный тракт.
Системный мастоцитоз классифицируется как:
Безболезненный мастоцитоз, без органной дисфункции и с благоприятным прогнозом
Мастоцитоз, ассоциированный с другими гематологическими нарушениями (например, миелопролиферативными нарушениями, миелодисплазией, лимфомой)
Агрессивный мастоцитоз, характеризующийся значительной органной дисфункцией
Тучно-клеточная лейкемией с более, чем с 20% тучных клеток в мазке костного мозга, без поражения кожи, но с мультиорганными поражениями и неблагоприятным прогнозом
Симптомы и признаки мастоцитоза
Поражение кожи при мастоцитозе характеризуется зудом, причём вне зависимости от того, единичная ли это мастоцитома, или диффузное заболевание. Усугубление зуда возможно по следующим причинам:
Контакт с одеждой или другими материалами
Использование некоторых препаратов (включая НПВП)
Потребление горячих напитков, пряных продуктов или алкоголя
Поглаживание или растирание поражений кожи является причиной появления крапивницы и эритемы вокруг места поражения (симптом Дарье); эта реакция отличается от дермографизма, вызывающего поражение нормальной кожи.
Системные симптомы очень разнообразны. Наиболее часто отмечаются приступы лихорадки; тяжелыми являются анафилактические реакции с обмороками и шоком.
Среди других симптомов отмечаются эпигастральные боли в связи с язвенной болезнью, тошнота, рвота, хроническая диарея, артралгии, боли в костях, нейропсихиатрические изменения (например, раздражительность, депрессия, лабильность настроения). Инфильтрация печени и селезенки может привести к портальной гипертензии с последующим асцитом.
Диагностика мастоцитоза
Биопсии участков пораженной кожи и, при необходимости, костного мозга
Мастоцитоз диагностируют на основании клинических признаков. Диагноз подтверждается биопсиями участков пораженной кожи и, при необходимости, костного мозга. Присутствуют многоочаговые плотные инфильтраты тучных клеток.
Мочевая экскреция 5-гидроксииндолуксусной кислоты (5-ГИУК), для исключения карциноидного синдрома Карциноидный синдром Карциноидный синдром, наблюдающийся у некоторых людей с карциноидными опухолями, характеризуется покраснением кожи (горячие приливы), спазмами в животе и поносом. Через несколько лет может развиться. Прочитайте дополнительные сведенияЗдравый смысл и предостережения
Следует исключить расстройства, имеющие симптоматику, схожую с мастоцитозом (например, анафилаксию, карциноидный синдром, феохромоцитому, синдром Золлингера-Эллисона).
При трудностях в постановке диагноза измеряются уровни медиаторов тучных клеток и их метаболитов (мочевого N-метилгистамина; N-метилмедазол-уксусной кислоты) в плазме крови и моче; повышение уровней подтверждает диагноз мастоцитоза. Уровни триптазы (маркера дегрануляции тучных клеток) повышены при системном мастоцитозе, но обычно нормальны при кожном мастоцитозе.
Сканирование костного мозга, обследование желудочно-кишечного тракта, выявление мутации D816Vc-kit также полезны в случаях, когда диагноз требует дополнительного подтверждения.
Лечение мастоцитоза
При агрессивных формах – интерферон альфа-2b, глюкокортикоиды или спленэктомия
Мастоцитоз кожи
Мастоцитома обычно проходит самостоятельно и не требует лечения.
Системный мастоцитоз
Все пациенты должны принимать H1- и H2-блокаторы и иметь при себе наполненный адреналином шприц для самостоятельного проведения инъекции.
Аспирин помогает в случае повышения температуры, но может увеличивать продукцию лейкотриенов, таким образом, способствуя развитию других симптомов, связанных с самими тучными клетками; его не назначают детям из-за большого риска развития синдрома Рея.
Больным с агрессивными формами течения назначается интерферон альфа-2b 4 млн единиц подкожно 1 раз в неделю либо максимальная доза 3 млн единиц в день для купирования костных поражений. Могут потребоваться глюкокортикоиды (преднизон от 40 до 60 мг 1 раз в день в течение 2–3 недель). По некоторым ограниченным данным предполагается, что спленэктомия может улучшить выживаемость у пациентов с агрессивным течением заболевания.
Основные положения
У пациентов с мастоцидозом кожи, как правило у детей, обычно присутствует диффузная лососево-розовая или коричневая пятнисто-папулезная кожная сыпь.
Системные мастоцитозы вызывают многоочаговые поражения костного мозга, обычно у взрослых, часто поражаются другие органы.
Все типы вызывают системную симптоматику (чаще всего – лихорадку, но иногда и анафилатические реакции).
Убедитесь, что все больные мастоцитозом имеют при себе шприц для самостоятельного выполнения инъекций, наполненный адреналином.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
