Механизм развития бруцеллеза. Поражение бруцеллами
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Хронический бруцеллез – зоонозное инфекционно-аллергическое заболевание, вызываемое бактериями рода Brucella, протекающее свыше шести месяцев, характеризуется выраженным полиморфизмом клинических проявлений с преимущественным поражением опорно-двигательной, нервной, мочеполовой и др. систем, склонностью к рецидивирующему течению.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Хронический бруцеллез
Код протокола:
Код МКБ X:
А23 – Бруцеллез
А23.0 – Бруцеллез, вызванный Brucella melitensis
А23.1 – Бруцеллез, вызванный Brucella abortus
A23.2 - Бруцеллез, вызванный Brucella suis
A23.3 - Бруцеллез, вызванный Brucella canis
A23.8 - Другие формы бруцеллеза
A23.9 - Бруцеллез неуточненный
Дата разработки протокола: 22.04.2013 г.
Сокращения, используемые в протоколе:
ДНК – дезоксирибонуклеиновая кислота
ИФА– иммуноферментный анализ
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
ПЦР – полимеразно цепная реакция
РСК – реакция связывания комплемента
РЭГ - реоэнцефалография
СОЭ – скорость оседания эритроцитов
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
ЦНС – центральная нервная система
ЭКГ - электрокардиография
IgA – иммуноглобулины класса А
IgG – иммуноглобулины класса G
IgM – иммуноглобулины класса М
Категория пациентов: взрослые больные поликлиник и инфекционных стационаров/отделений, многопрофильных и специализированных стационаров, беременные, роженицы и родильницы родильных домов/ перинатальных центров.
Пользователи протокола:
- ВОП ПМСП, врач-терапевт ПМСП, врач-инфекционист ПМСП, врач-невролог ПМСП;
- врач-инфекционист инфекционного стационара/отделения, врач-терапевт, врач-невролог многопрофильных и специализированных стационаров, врач акушер-гинеколог родильных домов/перинатальных центров.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Клиническая классификация (Н.Д.Беклемишев (1957), дополнена К.Б.Курмановой, А.К.Дуйсеновой (2002)
Хронический бруцеллез - длительность заболевания свыше 6 месяцев.
Различают 2 формы:
- первично-хронический бруцеллез
- вторично-хронический бруцеллез
Стадии хронического бруцеллеза - определяют по степени нарушения трудоспособности:
- стадия компенсации – наличие симптомов бруцеллеза, не нарушающих трудоспособности больного;
- стадия субкомпенсации – наличие симптомов снижающих трудоспособности больного;
- стадия декомпенсации – наличие симптомов, делающих больного нетрудоспособным.
Органопатология
Опорно-двигательная система: артрит, пери- и параартрит, сакроилеит, остеоартрит, артроз, спондилоартрит, спондилит, спондилодисцит, спондилез, бурсит, тендовагинит фиброзит, периостит, остеохондроз и т.д.
Нервная система:
Центральная нервная система (менингит, энцефалит, миелит, васкулит сосудов головного мозга, вертебро-базилярная недостаточность, гипертензионный, диэнцефальный, гипоталамический синдромы и т.д.).
Периферическая нервная система (неврит, радикулит, плексит, солярит, корешковый синдром и т.д.).
Вегетативная нервная система (вегето-сосудистая дистония, нарушения микроцикуляции, атония кишечника и т.д.).
Психобруцеллез (астеноневротический синдром, депрессивный синдром, галлюциноз и т.д.).
Органы чувств (невриты зрительного и слухового нерва, увеонейрохориоретинит и т.д.).
Сердечнососудистая система (миокардит, перикардит, эндокардит, нарушения ритма и проводимости, миокардиодистрофия, флебит, тромбофлебит и т.д.).
Половая система (орхит, орхоэпидидимит, сальпингооофорит, нарушения менструального цикла, бесплодие и т.д.).
Мочевыделительная система (гломерулонефрит, мочевой синдром и т.д.).
Дыхательная система (бронхит, пневмония – редко).
Пищеварительная система (гепатит, холецистит, гастрит – редко).
Диагностика
ΙΙ. Методы, подходы и процедуры диагностики и лечения
Перечень диагностических мероприятий
Основные:
1. Общий анализ крови
2. Общий анализ мочи
3. Кровь на микрореакцию (сифилис)
4. Микроскопия кала для обнаружения яиц гельминтов
5. Исследование крови в реакции Хеддлсона-Райта
Дополнительные:
1. Исследование крови в РСК с бруцеллезными антигенами
2. ИФА крови для обнаружения Ig классов М, А, G к бруцеллам
3. ПЦР крови для обнаружения ДНК бруцелл
4. Бактериологическое исследование крови для выделения бруцелл
5. Биохимический анализ крови (общий билирубин, прямой билирубин, общий белок, белковые фракции, аланинаминотрансфераза, аспартатаминотрансфераза, ревматоидный фактор, С-реактивный белок).
6. Рентгенологическое исследование опорно-двигательного аппарата.
7. МРТ при поражении позвоночника.
8. КТ головного мозга при нейробруцеллезе.
9. РЭГ или УЗДГ сосудов головного мозга.
10. ЭКГ.
11. УЗИ органов брюшной полости и малого таза.
12. Консультации специалистов: невропатолог; кардиолог; уролог; офтальмолог; фтизиоостеолог; нейрохирург; психиатр; гинеколог; эндокринолог; физиотерапевт.
Обследования, которые необходимо провести до плановой госпитализации:
1. Общий анализ крови
2. Общий анализ мочи
3. Исследование крови в реакции Хеддлсона-Райта
Диагностические критерии
Жалобы и анамнез [2]:
- потливость, ознобы;
- болевой синдром (нейро-артро-миалгии);
- слабость;
- снижение работоспособности;
- эмоциональная лабильность.
Эпидемиологический анамнез:
- Участие в окоте и отеле
- Уход за животными (мелкий и крупный рогатый скот)
- Забой животных и разделка туш, потрошение кишок
- Контакт с сырым мясом, фаршем, внутренними органами животных (печень, почки, легкие, кишки и т.д.)
- Употребление сырого молока или молочных продуктов кустарного производства (брынза, сметана, сливки, творог)
- Употребление недостаточно термически обработанного мяса (шашлык, донер, шаурма и т.д.)
- Обработка шкур животных, пошив изделий из шкур (каракуль)
- Стрижка овец
- Работа с шерстью животных, первичная обработка и т.д.
- Уборка помещений для животных
- Производство мясокостной муки
- Работа на мясокомбинате, мясных рынках
- Работа на молочных комбинатах
- Работа поваром, шашлычником
- Эпидемиологическая связь с известной вспышкой бруцеллеза или подтвержденным случаем бруцеллеза у людей.
Физикальное обследование:
- волнообразная, чаще субфебрильная повышенная температура;
- болевой синдром (нейро-артро-миалгии);
- артриты и/или сакроилеиты и/или спондилоартриты;
- миозиты и/или невриты;
- полилимфоаденопатия;
- увеличение печени.
1) Первично-хронический бруцеллез
- Постепенное начало болезни.
- Наличие субфебрильной температуры, потливости при обострении процесса.
- Преобладают астеновегетативный синдром и локальные поражения.
- Длительность болезни свыше 6 месяцев.
- В анамнезе отсутствует указания на перенесенный острый или подострый бруцеллез.
- Возможность минимального инфицирования бруцеллами в течение длительного времени.
- Чаще первично-хроническим бруцеллезом болеют лица, длительно работающие в хозяйстве, не благополучном по бруцеллезу – ветврачи, доярки, чабаны; или лица, живущие в районе, неблагополучном по бруцеллезу.
2) Вторично-хронический бруцеллез
- Характеризуется субфебрильной температурой, потливостью при обострении процесса.
- Преобладают астеновегетативный синдром и локальные поражения.
- Длительность болезни свыше 6 месяцев.
- Является следствием перенесенного острого или подострого бруцеллеза.
Клиника хронического бруцеллеза
- Умеренная интоксикация – длительный субфебрилитет, слабость, повышенная раздражительность, плохой сон и аппетит, снижение работоспособности.
- Генерализованная лимфаденопатия.
- Изменение локомоторного аппарата – артралгии, бурситы, фиброзиты, целлюлиты. Поражается несколько суставов, в основном крупные.
- В патологический процесс вовлекаются различные отделы позвоночника, особенно пояснично-крестовое сочленение.
- Поражение нервной системы проявляется развитием невритов, плекситов, радикулитов, ишиорадикулитов.
- Возможно развитие бруцеллезного менингита, менингоэнцефалита, арахноидита.
- Нарушается половая функция – у мужчин наблюдаются орхиты, импотенция; у женщин – дисминорея, вторичное бесплодие.
Лабораторное обследование:
1. Общий анализ крови – нормо-лейкопения, гипохромная анемия, нейтропения, лимфоцитоз, моноцитоз, тромбоцитопения, СОЭ – в пределах нормы/незначительно увеличена (нормальные показатели крови: эритроциты: муж. 4-5·10 12 /л, жен. 3-4·10 12 /л; цветовой показатель вычисляется по формуле: гемоглобин (г/л) / число эритроцитов · 3 = 0,9-1,1; гематокрит: муж. 40-54%, жен. 36-42%, гемоглобин: муж. 130-150 г/л, жен. 120-140 г/л; лейкоциты 4-9·10 9 /л; нейтрофилы: палочкоядерные 1-6%; плазматические клетки – отсутствуют; сегментоядерные – 47-72%; моноциты 3-11%; тромбоциты180-320·10 9 /л; СОЭ 6-9 мм/ч).
2. Титр агглютинирующих антител к Brucella в реакции Райта одной или более пробах сыворотки крови, взятой у больного после начала заболевания 1:50 и более.
3. Титр антител в РСК 1:5 и более.
4. Выявление противобруцеллезных антител класса IgG и/или IgM и/или IgA методом ИФА.
5. Бактериологическое исследование крови (посев) для выделения бруцелл, при подозрении на ре- и суперинфицирование.
6. Положительный результат ПЦР [3].
Инструментальное исследование:
- Рентгенологическое исследование опорно-двигательного аппарата;
- МРТ при поражении позвоночника: спондилит, спондилодисцит, превертебральный натечник;
- КТ головного мозга при нейробруцеллезе;
- РЭГ или УЗДГ сосудов головного мозга при васкулите сосудов головного мозга;
- ЭКГ;
- УЗИ органов брюшной полости и малого таза.
Показания для консультации специалистов:
- Невропатолог – для исключения нейробруцеллеза: поражения ЦНС (менингит, энцефалит, миелит)
- Кардиолог (изменения на ЭКГ, эндокардит)
- Уролог (орхит)
- Офтальмолог (поражение органов зрения)
- Фтизиоостеолог (спондилит)
- Нейрохирург (спондилодисцит с пролабацией диска, эпидуральный натечник)
- Психиатр (психобруцеллез)
- Гинеколог (воспалительные процессы, бесплодие)
- Эндокринолог (бесплодие)
- Физиотерапевт (коррекция дополнительного лечения)
Дифференциальный диагноз
Дифференциальный диагноз
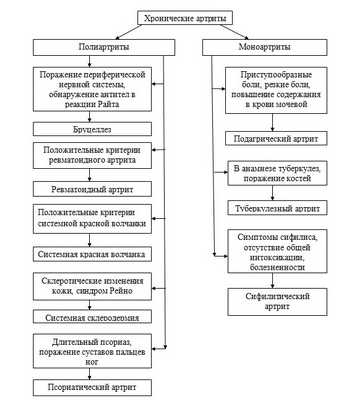
Алгоритм дифференциальной диагностики хронического бруцеллеза
Примеры формулировки диагноза:
A23.9 Первично-хронический бруцеллез, стадия субкомпенсации. Полиартралгии.
А23.0 Вторично-хронический бруцеллез, вызванный Brucella melitensis, стадия декомпенсации. Левосторонний гонит. Левосторонний орхит. Вторичное бесплодие.
Лечение
Цели лечения:
1. Купирование признаков обострения локальных процессов;
2. Снижение признаков астеновегетативного синдрома.
Тактика лечения: (Клинические рекомендации ВОЗ, 2006) [6]
Немедикаментозное лечение:
- режим в соответствие с выраженностью локальных проявлений;
- диета №15.
Медикаментозное лечение
Этиотропная терапия
Антибиотики назначают при наличии повышения температуры.
Требования к антибиотикотерапии бруцеллеза:
- Длительность курса не менее 6 недель.
- Комбинация 2-х препаратов, обладающих синергизмом.
- Преемственность стационарного и поликлинического этапов лечения с указанием названия препарата, дозы и длительности лечения.
Возможные антибактериальные препараты:
- Антибиотики тетрациклинового ряда: доксициклин (вибрамицин) в дозе 0,2 г однократно 1 день, в последующие дни по 0,1 г.
- Аминогликозиды: гентамицин по 80 мг через 8 часов в/м.
- Ансамицины: рифампицин по 300 млн ЕД 3 раза в сутки.
- Фторхинолоны: ципрофлоксацин по 500 мг 2 раза в сутки или офлоксацин по 200 мг 2 раза в день 30 дней.
- Комбинированные сульфаниламиды: сульфаметоксазол + триметоприм (бисептол, бактрим) 960 мг перорально 2 раза в сутки.
Лечение неосложненного бруцеллеза
- Ципрофлоксацин по 500 мг 2 раза в сутки + доксициклин 200мг/день (30 дней)
- Доксициклин 200мг/день (30 дней) + гентамицин 0,08 г 3 раза в сутки 1гр/день (7-10 дней)
- Офлоксацин по 200 мг 2 раза в день + доксициклин 200мг/день (30 дней )
Лечение осложненного бруцеллеза:
- Спондиллит – длительная терапия доксициклином – 8 недель и более.
- Нейробруцеллез – поскольку тетрациклины и аминогликозиды не проникают через гематоэнцефалический барьер, рекомендуется рифампицин или сульфаметоксазол+триметопримв комплексе с доксициклином.
Осложненный бруцеллез (эндокардиты, менингиты, септические остеоартриты, абсцессы)
- Доксициклин + 2 других препарата с хорошей активностью (рифампицин, фторхинолон, цефалоспорины III поколения в средних терапевтических дозах). Лечить до купирования симптомов локальных проявлений (до 12 недель).
Лечение бруцеллеза во время беременности:
- Рифампицин по 300 млн ЕД 3 раза в сутки в течение 45 дней.
Патогенетическая терапия:
- Нестероидные противовоспалительные препараты в течение 2-4 недель: диклофенак, кетопрофен.
- Стероидные противовоспалительные средства (в инъекционной форме на 3-7 дней) при поражения ЦНС, орхитах (преднизолон, дексаметазон, гидрокортизон).
- Седативные средства: экстракт валерианы 125 мг, мелиссы 25 мг, мяты перечной 25 мг по 1 таблетке 3 раза в день; настойка пустырника по 30-50 капель 3-4 раза в день.
- Дезинтоксикационная терапия: При легких и средних степенях тяжести процесса больным назначается обильное питье из расчета 20-40 мл/кг жидкости в сутки в виде чая, фруктовых и овощных соков, морсов, минеральной воды. В тяжелых случаях требуется применение парентеральной дезинтоксикации. С этой целью используют кристаллоиды (физиологический раствор, ацесоль, лактосоль, ди- и трисоль и т.п.) и коллоиды (реополиглюкин, раствор гидроксиэтилкрахмала). Кристаллоидные и коллоидные растворы в соотношении 3:1 – 2:1.
- Десенсибилизирующая терапия: лоратадин внутрь по 1 таблетке (10 мг) 1 раз в день, кетотифен по 1 мг 2 раза в сутки (утром и вечером).
- Профилактика дисбиоза кишечника: стерильный концентрат продуктов обмена кишечной микрофлоры (Хилак-форте) капли для приема внутрь по 40-60 капель 3 раза в день (возможно назначение совместно с антибиотиками).
Перечень основных медикаментов:
1. Доксициклин таблетки, 100 мг, 200 мг; капсулы 100 мг;
2. Ципрофлоксацин раствор для инфузий 0,2%, 200 мг/100 мл, концентрат для приготовления раствора для инфузий 100 мг/10 мл; таблетки, покрытые оболочкой 250 мг, 500 мг, 750 мг, 1000 мг;
3. Гентамицин по 80 мг, табл, сироп 240 мг/мл;
4. Рифампицин капсулы 150 мг, 300 мг; лиофилизат для приготовления раствора для инъекций 0,15 г;
5. Офлоксацин таблетки, покрытые (пленочной) оболочкой 200 мг, 400 мг, 800 мг; раствор для инфузий 200 мг/100 мл;
6. Сульфаметоксазол + триметопримтаблетки, 120 мг, 480 мг; таблетки, покрытые оболочкой 800 мг/160 мг; раствор для внутривенного введения 480 мг/5 мл; суспензия 120 мг/5 мл, 240 мг/5 мл; суспензия для перорального применения 240 мг/5 мл; сироп 200 мг/40 мг/5 мл.
Перечень дополнительных медикаментов:
1. Диклофенак, табл., драже 25 мг, 50 мг, 75 мг, 100 мг, 150 мг;мазь, гель; раствор для инъекций 75 мг/3 мл, 75 мг/2 мл;
2. Кетопрофен раствор для инъекций 100 мг/мл, 100 мг/2 мл; раствор для внутримышечных инъекций 50 мг/мл; капсула 50 мг, 150 мг; таблетки, таблетки покрытые оболочкой 100 мг, 150 мг;
3. Преднизолон раствор для инъекций в ампулах 25 мг/мл, 30 мг/мл;
4. Дексаметазон раствор для инъекций в ампулах 0,4%;
5. Глюкоза раствор для инфузий 5%, 10%
6. Натрия хлорид растворы для инфузий;
7. Натрия хлорида - 6,0; калия хлорида - 0,39, магния хлорида -0,19; натрия гидрокарбоната - 0,65; натрия фосфата однозамещенного - 0,2; глюкозы - 2,0 раствор для инфузий;
8. Гидроксиэтилкрахмал (пентакрахмал) раствор для инфузий 6%, 10%.
9. Стерильный концентрат продуктов обмена кишечной микрофлоры капли для приема внутрь 30 мл, 100 мл.
10. Лоратадин таблетки, 10 мг.
11. Кетотифен таблетки, 1 мг.
12. Экстракт валерианы 125 мг, мелиссы 25 мг, мяты перечной 25 мг; таблетки.
13. Настойка пустырника (1:5) на 70% спирте; во флаконах по 40 мл или флаконах-капельницах по 50 мл.
Другие виды лечения (назначаются консультантом физиотерапевтом):
- ультрафиолетовые лучи (УФО, соллюкс);
- электрофорез обезболивающих и противовоспалительных средств;
- ультразвук и фонофорез обезболивающих и противовоспалительных средств;
- массаж,
- индукторотерапия;
- магнитотерапия;
- УВЧ-терапия;
- лазеротерапия.
Хирургическое вмешательство: нет.
Профилактические мероприятия:
- лица, перенесшие бруцеллез, в течение 2-х лет состоят на «Д» учете в КИЗе поликлиники;
- в период диспансерного наблюдения проводят клинические осмотры, анализы крови, мочи, серологические исследования Хеддлсона-Райта, РСК с бруцеллезным антигеном;
- больных в фазе компенсации обследуют один раз в 6 мес., с латентной формой не реже 1 раза в год, в стадии субкомпенсации – ежемесячно и при необходимости – госпитализируются; при декомпенсации направляют на стационарное лечение.
Дальнейшее ведение:
Санаторно-курортное лечение показано не ранее, чем через 3 месяца после обострения – желательны курорты местного климата: Мерке (Жамбылская область), Муялды (Восточно-Казахстанская область), Жана-Курган (Кызылординская область), Алма-Арасан, Капал-Арасан (Алматинская область).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
1. Купирование признаков обострения локальных процессов.
2. Снижение признаков астеновегетативного синдрома.
Бруцеллёз
Бруцеллез - зоонозная инфекция, характеризующаяся полиорганными патологиями и склонностью к хронизации. Значимым патогенетическим компонентом бруцеллеза является аллергическая реактивность. Передача бруцелл происходит в основном пищевым и водным путем, наиболее часто через молоко и мясо зараженных животных. У скотоводов может реализоваться воздушный и контактный путь передачи бруцеллеза. Диагноз устанавливается при выявлении возбудителя в крови, пунктате лимфатического узла или цереброспинальной жидкости. Серологическая диагностика может считаться достоверной при положительном результате сразу нескольких различных способов: ИФА, РЛА, РНГА, РИФ, РСК и др.
Общие сведения
Бруцеллез - зоонозная инфекция, характеризующаяся полиорганными патологиями и склонностью к хронизации. Значимым патогенетическим компонентом бруцеллеза является аллергическая реактивность. Бруцеллез классифицируют по характеру течения, различая острую (продолжительность до полутора месяцев), подострую (не более четырех месяцев), хроническую (более четырех месяцев) и резидуальную (отдаленные последствия) формы.
Причины бруцеллеза
Бруцеллез вызывается неподвижными полиморфными грамотрицательными микроорганизмами рода Brucella. Вид бруцелл, вызывающих инфекцию, оказывает влияние на тяжесть течения, наиболее тяжело протекает бруцеллез, обусловленный заражением Brucella melitensis. Бруцеллы высокоинвазивны, размножаются внутри клеток организма хозяина, но способны сохранять активность и вне клетки. В окружающей среде устойчивы, сохраняются в воде более двух месяцев, три месяца – в сыром мясе (30 дней - в засоленном), около двух месяцев - в брынзе и до четырех – в шерсти животных. Губительно для бруцелл кипячение, нагревание до 60 °С убивает их через 30 минут.
Резервуаром бруцеллеза являются животные, источником заражения для человека преимущественно являются козы, овцы, коровы и свиньи. В некоторых случаях возможна передача от лошадей, верблюдов, некоторых других животных. Выделение возбудителя больными животными происходит с испражнениями (кал, моча), молоком, амниотической жидкостью. Передача инфекции осуществляется преимущественно фекально-оральным механизмом, чаще всего пищевым и водным путем, в некоторых случаях возможна реализация контактно-бытового (при внедрении возбудителя через микротравмы кожи и слизистых оболочек) и аэрогенного (при вдыхании инфицированной пыли) пути.
Значительную эпидемиологическую опасность представляют собой молоко, полученное от больных животных и молочные продукты (брынза, кумыс, сыры), мясо, изделия из животного сырья (шерсть, кожа). Животные загрязняют испражнениями почву, воду, корм, что также может способствовать заражению человека непищевым путем. Контактно-бытовой и воздушно-пылевой пути реализуются при уходе за животными и обработке животного сырья.
При бруцеллезе у беременных существует вероятность внутриутробной передачи инфекции, кроме того, возможна постнатальная передача при лактации. Люди обладают высокой восприимчивостью к бруцеллезу, после перенесения инфекции в течение 6-9 месяцев сохраняется иммунитет. Повторное инфицирование бруцеллами отмечается в 2-7% случаев.
Симптомы бруцеллеза
Инкубационный период бруцеллеза в среднем составляет 1-4 недели, но при формировании латентного носительства удлиняется до 2-3 месяцев. Острый бруцеллез обычно развивается быстро, у пожилых лиц начало может быть постепенным (в этом случае больные отмечают продромальные явления в виде общего недомогания, бессонницы, разбитости, артралгий и миалгий с постепенным нарастанием интоксикации на протяжении нескольких дней). Температура тела резко поднимается до высоких цифр, потрясающий озноб чередуется с проливным потом, развивается интоксикация, чаще всего умеренная, несмотря на выраженную температурную реакцию.
Лихорадочный период чаще всего составляет несколько дней, иногда затягиваясь до 3 недель или месяца. Больные отмечают расстройства сна, аппетита, головные боли, эмоциональную лабильность. На пике температурной кривой отмечается гиперемия и отечность лица и шеи на фоне общего побледнения. Выявляется умеренная полилимфоаденопатия – лимфатические узлы, преимущественно шейные и подмышечные, несколько увеличены в размерах и умеренно болезненные на ощупь. При острой форме также могут отмечаться более характерные для подострого течения бруцеллеза фиброзиты и целлюлиты – плотные болезненные образования по ходу сухожилий и мышц размером с горошину (иногда достигают размеров мелкого куриного яйца).
Подострый бруцеллез
Для подострой формы бруцеллеза характерно чередование рецидивов лихорадки с периодами нормальной температуры. Лихорадочные периоды могу быть различной продолжительности, повышение температуры колебаться в пределах от субфебрилитета до крайне высоких значений (в том числе в течение суток). Лихорадка имеет направленный характер. Повышение температуры сопровождается интоксикационными признаками: болью в мышцах и суставах, парестезиями (ощущения покалывания, «мурашек» в различных частях тела) общей слабостью, снижением аппетита и нарушением сердечного ритма (на высоте лихорадки имеет место относительная брадикардия – несоответствие частоты ритма температуре тела). При нормальной температуре может отмечаться учащение пульса. Сердечные тоны приглушены. Больные испытывают жажду, жалуются на сухость во рту, нередки запоры.
Данная форма заболевания часто сопровождается фиброзами и целлюлитами. При тяжелом течении возможно развитие инфекционно-токсического шока, осложнения в виде воспаления оболочек сердца (перикардит). Подострая форма бруцеллеза сопровождается проявлениями аллергии – высыпаниями, дерматитом, сосудистыми реакциями и т.п.). Первым делом обычно страдает суставной аппарат: развиваются реактивные полиартриты, бурситы и тендовагиниты. Для мужчин характерно поражение яичек и их придатков, у женщин возможны нарушения менструаций, эндометриты. Бруцеллез при беременности может способствовать ее преждевременному прерыванию.
Хронический бруцеллез
Протекает волнообразно, с проявлением симптоматики полиорганных поражений. При этом общеинтоксикационный синдром (лихорадка и интоксикация) обычно выражены умерено, температура редко превышает субфебрильные значения. Промежутки между обострениями заболевания могут продолжаться 1-2 месяца. В случае формирования нового инфекционного очага внутри организма происходит ухудшение общего состояния. Симптоматика хронического бруцеллеза зависит от преимущественного поражения той или иной функциональной системы возбудителем и выраженности аллергического компонента.
Часто развиваются воспаления суставов (артриты) и окружающих тканей, соединительнотканные патологии (фиброзы, целлюлит) в области поясницы и крестца, локтевых суставов. Иногда развивается спондилит, значительно ухудшающий состояние больных ввиду интенсивных болей и ограничения в движении. Суставы часто подвергаются деструкции и деформации.
Нередки у больных бруцеллезом невриты (в том числе воспаления зрительного и слухового нерва) и радикулиты, воспаления нервных сплетений, парестезии. Длительное течение заболевания способствует развитию реактивного невроза. При хроническом бруцеллезе также характерны аллергические воспаления половых желез и расстройства фертильности (бесплодие у женщин, импотенция у мужчин). Длительность заболевания может составлять 2-3 года и увеличиваться при повторном инфицировании.
Резидуальный бруцеллез
Резидуальный бруцеллез – отсроченные последствия инфекции – связан с формированием патологической реактивности. Ввиду перестройки иммунологической структуры организма возможны специфические реакции организма – субфебрильная температура тела, психологические девиации, патологии суставов, соединительнотканных образований.
Кроме того, бруцеллез может оставлять после себя серьезные дегенеративные изменения фиброзной ткани, в особенности значимые в области нервных стволов и сплетений – высока вероятность развития контрактур, возникновения неврологической симптоматики (парезы, нейропатии). Длительное течение заболевания способствует формированию стойких функциональных нарушений со стороны опорно-двигательных структур ввиду необратимой деструкции суставных тканей и связочного аппарата (анкилоз и спондилез, контрактуры, мышечные атрофии). Нередко такие последствия бруцеллеза являются показанием к хирургической коррекции.
Бактериологическая диагностика производится в условиях специализированных лабораторий, оборудованных для работы с возбудителями особо опасных инфекций. Бруцеллы выделяют из крови, ликвора, пунктатов лимфоузлов, производя бакпосев биологического материала на питательных средах. Ввиду значительных трудозатрат выделение возбудителя редко производят в диагностических целях, достаточным для подтверждения диагноза является определение антигенов к бруцеллам в крови пациента и серологических тестов.
Антигены выявляются с помощью ИФА, РКА, РЛА и РАГА. Исследованию подвергается обычно сыворотка крови, но возможно обнаружение антигенов и в спинномозговой жидкости. Определение антител осуществляют при помощи РА, РНГА, РСК, РИФ, а также реакции Райта и теста на взаимодействие бруцелл с сывороткой больного. Достаточным для диагностирования считается положительный результат не менее чем в 3-4 различных серологических тестах. Начиная с 20-25 дня болезни и в течение длительного периода (несколько лет) после выздоровления отмечается положительная реакция на кожную пробу Бюрне (подкожное введение бруцеллина).
Лечение бруцеллеза
Амбулаторное лечение показано при легком течении инфекции. В случае тяжелого течения и угрозы осложнений производят госпитализацию. На период лихорадки больным показан постельный режим. Этиотропная терапия подразумевает назначение антибиотиков различных групп, один из препаратов обязательно должен обладать способностью проникновения сквозь клеточную стенку. Эффективно применение следующих антибиотиковых пар: рифампицин с доксициклином или офлоксацином, доксициклин со стрептомицином. В случае развития рецидива назначают повторный курс антибиотикотерапии.
В дополнение к базовой терапии назначают патогенетические и симптоматические средства: дезинтоксикационную терапию (в зависимости от тяжести интоксикации), иммуностимулирующие средства (экстракт тимуса крупного рогатого скота, пентоксил), новокаиновые блокады при спондилите и интенсивном радикулите, противовоспалительные средства (нестероидные препараты и кортикостероиды в зависимости от течения и суставных проявлений).
Ранее в комплексной терапии бруцеллеза применяли лечебную вакцину, но в настоящее время от этой практики отказываются ввиду выраженного подавления иммунитета и способности вакцины провоцировать аутоиммунные процессы. Во время ремиссий больным рекомендовано санаторно-курортное лечение, физиотерапевтическое воздействие (УВЧ, кварц, радоновые ванны и др.) и лечебная физкультура.
Прогноз и профилактика
Обычно бруцеллез не становится причиной смерти больных, прогноз, как правило, благоприятен. В случаях длительного течения и развития стойких деструктивных дефектов суставного аппарата возможно ограничение трудоспособности.
В комплекс профилактических мер, направленных на снижение заболеваемости бруцеллезом людей включается ветеринарный контроль за состоянием здоровья сельскохозяйственных животных, а также санитарно-гигиеническое нормирование условий производства, хранение и транспортировки пищевых продуктов, ежегодные профилактические обследования работников сельского хозяйства.
Сельскохозяйственный скот подлежит плановой вакцинации, Также специфическая профилактика с помощью прививок живой бруцеллезной вакциной показана лицам, непосредственно работающим с животными. К средствам индивидуальной профилактики также относится спецодежда для работы с животным сырьем, строгое следование правилам личной гигиены.
Бруцеллезный увеит
Бруцеллезный увеит – это бактериальное воспаление сосудистой оболочки глаза, вызванное микроорганизмами рода бруцелл. Основными симптомами заболевания являются гиперемия конъюнктивы, светобоязнь, снижение остроты зрения, появление «плавающих помутнений» и «мушек» перед глазами. Для постановки диагноза применяется биомикроскопия, офтальмоскопия, бесконтактная тонометрия, визометрия, УЗИ и лабораторные тесты (РИФ, ПЦР, проба Бюрне). Этиотропное лечение сводится к назначению местной и системной антибиотикотерапии. Симптоматически используются гипотензивные препараты, НПВС и глюкокортикостероиды.
МКБ-10
Бруцеллезный увеит – это воспалительный процесс, развивающийся непосредственно в увеальной оболочке. В 1886 году английский ученый Дэвид Брюс обнаружил неизвестную ранее группу бактерий – бруцеллы, а также описал симптомы инфицирования ими основных органов и систем. Поражение глаз при бруцеллезе наблюдается у 26% пациентов. Патология распространена повсеместно, однако уровень заболеваемости наиболее высок в сельскохозяйственных регионах. Около 74% больных указывают на контакт с животными, 70% – на потребление свежего молока, сыра или печени. В 38% случаев отмечается положительный семейный анамнез бруцеллеза.
Причины
Этиология заболевания связана с непосредственным инфицированием сосудистой оболочки глаз бактериями рода бруцелл. Представители микроорганизмов этого класса являются мелкими грамотрицательными аэробными коккобактериями. Благодаря способности к внутриклеточному размножению патологические агенты сохраняются в организме длительное время. Оптимальная температура жизнедеятельности микробов – 37°С. Бактерии очень требовательны к условиям питательной среды. Возбудителями заболевания считаются три основных патогенных для человека вида бруцелл: мальтийская (Brucella melitensis), бычья (Brucella abortus), свиная (Brucella suis).
Патогенез
Для бруцелл характерна высокая проникающая способность. Они проходят через конъюнктиву и вызывают поражение оболочек переднего сегмента глаза с непосредственным переходом на хориоретинальную зону. Также бактерии проникают через участки микротравматизации кожи и даже неповрежденные слизистые оболочки органов дыхательной и пищеварительной систем. Далее с током лимфы они распространяются по организму и оседают в лимфатических узлах. Последующая гематогенная диссеминация микроорганизмов становится причиной инфицирования сосудистой оболочки без первичного воспаления конъюнктивы.
Бруцеллы могут находиться внутри фагоцитов и ингибировать слияние фагосом с лизосомами. Бактерии образуют L-формы, продолжительное время персистируют в организме, что приводит к образованию гранулем. При обратном переходе в исходную форму возникает рецидив бруцеллезного увеита. Для заболевания характерна выраженная гиперчувствительность замедленного типа. При бруцеллезе в патологический процесс могут вовлекаться все структуры глазного яблока, наибольшую опасность представляет развитие панувеита. Морфологический субстрат болезни – гранулематозное воспаление со склонностью к формированию множественных экссудатов хориоидеи.
Симптомы бруцеллезного увеита
Клиническая картина заболевания во многом зависит от вида возбудителя. При заражении мальтийской бруцеллой для патологии характерно тяжелое затяжное течение с высокой вероятностью хронизации. Другие виды микроорганизмов вызывают более легкие формы воспаления сосудистой оболочки глазного яблока. При изолированном бруцеллезном увеите патологические изменения выявляются с одной стороны. По истечении определенного промежутка времени аналогичное поражение обнаруживается в области второго глаза. Если заболевание развивается на фоне генерализованного бруцеллеза, симптоматика всегда симметрична.
При переднем увеите больные предъявляют жалобы на дискомфорт и болезненность в периорбитальной области, покраснение глаз, выраженную светобоязнь и слезотечение. В случае интермедиарной локализации процесса основными симптомами болезни являются «затуманивание» зрения, появление «мушек» и «плавающих помутнений» перед глазами. Прогрессирование заболевания приводит к снижению остроты зрения. При осложненном течении бруцеллезного увеита возникают неестественные темные пятна в поле зрения. Из-за сильной боли пациенты смыкают веки и закрывают глаза руками. Яркий свет потенцирует усиление клинической симптоматики.
Осложнения
При передней форме увеита часто отмечается лентовидная дистрофия радужки и кератопатия, образуются задние синехии. Повышение внутриглазного давления (ВГД) становится причиной офтальмогипертензии. При нарушении внутриглазной гидродинамики существенно возрастает риск развития вторичной глаукомы. При сопутствующем поражении хрусталика прогрессирует заднекапсулярная катаракта. Наиболее грозное осложнение бруцеллезного увеита – экссудативная отслойка сетчатки. У некоторых пациентов бруцеллезный увеит сочетается с выраженным реактивным воспалением стекловидного тела и отеком макулярной зоны сетчатки. Распространение патологического процесса на все структуры увеального тракта приводит к панувеиту (иридоциклохориоидиту).
Постановка диагноза осуществляется инфекционистом и врачом-офтальмологом, базируется на анамнестических сведениях, данных физикального обследования, результатах инструментальной и лабораторной диагностики. Дополнительно проводится пальпация лимфатических узлов, УЗИ органов брюшной полости и рентгенография грудной клетки для исключения генерализованной формы бруцеллеза. Назначаются следующие методы исследования:
Визуально определяется гиперемия и отечность переднего отдела глаз, мацерация кожи в окологлазничной области. При одностороннем процессе наблюдается анизокория за счет сужения диаметра зрачкового отверстия на пораженной стороне. Для подтверждения специфических изменений при бруцеллезном увеите применяются следующие методы инструментальной диагностики:
- Офтальмоскопия. При осмотре глазного дна видны признаки отека диска зрительного нерва и внутренней оболочки. В периферических отделах обнаруживаются хориоретинальные очаги воспаления с четко очерченными границами. При выраженной экссудации отмечается отслойка сетчатки.
- Осмотр переднего сегмента. При биомикроскопии глаза визуализируется перикорнеальная инъекция, гранулематозные очаги радужки и задние синехии. Определяется клеточная реакция стекловидного тела. При хроническом течении просматриваются локальные утолщения радужки.
- Визиометрия. При легком течении болезни острота зрения соответствует референтным значениям. Для тяжелых форм бруцеллезного увеита характерна выраженная зрительная дисфункция, тип клинической рефракции соответствует миопии высокой степени.
- Измерение внутриглазного давления. Различают увеиты с гипо- или гипертензией. Тонометрия осуществляется бесконтактным способом. Значение внутриглазного давления напрямую зависит от проходимости трабекулярной сети. При нарушении циркуляции водянистой влаги ВГД существенно повышается.
- УЗИ глаза. Ультразвуковое исследование применяется при помутнении оптических сред глазного яблока и невозможности выполнения офтальмоскопии. В режиме АВ-сканирования выявляется отек структур увеального тракта, клеточные взвеси в полости стекловидного тела.
- Осмотр передней камеры. Гониоскопия проводится при повышении ВГД. Визуально определяются передние синехии, признаки неоваскуляризации радужки и угла передней камеры. При затяжном течении видны очаги организовавшегося экссудата.
Лечение бруцеллезного увеита
Терапевтическая тактика зависит от особенностей течения заболевания. Этиотропная терапия базируется на назначении антибиотиков из группы тетрациклинов и аминогликозидов. Для достижения необходимого эффекта помимо указанных препаратов применяют лекарственные средства, способные проникать внутрь клеток – сульфаниламиды (нетилмицин). Самой действенной схемой лечения принято считать комбинацию доксициклина и нетилмицина. Продолжительность курса составляет 21 день. Далее на протяжении 1 недели показан прием только антибиотика тетрациклинового ряда.
При отсутствии эффекта от назначенной терапии рекомендовано введение препаратов из группы резерва. К ним относятся следующие представители класса фторхинолонов: ципрофлоксацина гидрохлорид, норфлоксацин, офлоксацин. Данные медикаменты используются самостоятельно или в сочетании с доксициклином. Дополнительно в комплекс лечения включают местные нестероидные противовоспалительные средства. При тяжелом течении показаны инстилляции глюкокортикостероидов. Системное введение гормональных препаратов оправдано только при выраженной аллергической реакции (крапивница, отек Квинке). При развитии симптомов офтальмогипертензии в программу лечения добавляют инстилляции гипотензивных капель.
Прогноз при бруцеллезном увеите сомнительный. Хронизация процесса сопровождается образованием плотных соединительнотканных гранулем на структурах увеального тракта, становящихся причиной стойкого снижения остроты зрения. После излечения формируется нестойкий иммунитет, спустя 3-5 лет возможна реинфекция. С целью специфической профилактики населения из группы риска разработана специальная вакцина, однако она эффективна только на протяжении 10-12 месяцев, поэтому каждый год показано повторное проведение прививки. Неспецифические превентивные меры сводятся к мытью рук с мылом или обработке антисептиками перед прикосновениями к окологлазничной области. Рекомендуется пить пастеризованное или кипяченое молоко, потреблять термически обработанное мясо.
1. Современные подходы к комплексному лечению увеитов бруцеллезной этиологии/ Костромина Т.Ю.// Вопросы науки и образования. – 2018.
3. Диагностика и клинико-морфологическая картина бруцеллеза глаза: Автореферат диссертации/ Долгатова Э.И. – 1992.
Нейробруцеллез
Нейробруцеллез — патология нервной системы, возникающая на фоне бруцеллезной инфекции. Клиническая картина полиморфна, в зависимости от локализации патологического процесса представлена невритами, радикулитами, менингитом, энцефалитом, миелитом. Диагностируется нейробруцеллез на основании эпидемиологического анамнеза, неврологического осмотра, бактериологических, серологических исследований, анализа ликвора, нейровизуализации, ЭНМГ. Лечение включает антибиотикотерапию, симптоматические средства (мочегонные, стероидные, сосудистые, антихолинэстеразные, психотропные препараты), физиотерапию.
Бруцеллез — зоонозное инфекционное заболевание, актуальное для животноводческих регионов. В 80% случаев острая форма инфекции принимает хроническое течение, обусловленное внутриклеточным персистированием бруцелл. Нейробруцеллез встречается у 3-5% больных бруцеллезом, чаще развивается на фоне хронической формы заболевания, иногда является первым клиническим проявлением. Поражаются преимущественно периферическая и вегетативная нервная система (НС). Нейробруцеллез распространён в местностях, где расположены животноводческие хозяйства. В России повышенная заболеваемость отмечается на Урале, Северном Кавказе, в Сибири. Риск заболевания повышен у работников животноводства, людей, связанных с обработкой шкур, разделкой туш. Пик заболеваемости приходится на наиболее трудоспособный возраст — 25-45 лет.
Причины нейробруцеллеза
Патологический процесс в нервной системе является частью генерализованного инфекционного поражения организма бруцеллами. Последние представляют собой устойчивые в окружающей среде грамположительные бактерии. Резервуаром бруцелл выступают домашние животные: овцы, крупный рогатый скот, козы, свиньи. Проникновение возбудителей в организм человека происходит следующими путями:
- Алиментарным. Контаминированы бруцеллами могут быть вода, пищевые продукты. Особую опасность представляет молоко, кисломолочные продукты из непастеризованного сырья (брынза, кефир, сливки), термически плохо обработанное мясо. Попадание бруцелл в пищу возможно с загрязнённых рук, одежды.
- Контактным. При уходе за животными, обработке сырья бактерии могут проникать через микротрещены, ранки на коже. Попадая в кровь, они разносятся по организму. Контактный механизм заражения реализуется значительно реже алиментарного.
- Воздушно-пылевым. Бруцеллы переносятся по воздуху пылинками, представляющими собой частички земли, шерсти, испражнений животных. Заражение человека происходит при вдыхании воздуха, содержащего обсеменённые бруцеллами пылевые частицы.
Проникшие в организм бруцеллы подвергаются атаке защитных иммунных агентов и могут быть уничтожены. Развитие инфекционного процесса происходит при инфицировании большим количеством бактерий, сниженном иммунитете, гиповитаминозе, ослабленном состоянии вследствие частых ОРВИ, хронических заболеваний, переутомлений.
Нейробруцеллез возникает вследствие гематогенного, лимфогенного заноса возбудителей в нервные ткани. Благодаря антилизоцимной активности бруцеллы способны длительно персистировать в нервных клетках. Периневральное распространение бактерий обуславливает постепенное прогрессирование поражения. Инфекционный процесс сопровождается сенсибилизацией, вызывающей срабатывание аутоиммунных механизмов. В остром периоде в поражённых нервных стволах, тканях ЦНС доминирует серозное инфекционно-аутоиммунное воспаление. Вовлечение в воспалительный процесс сосудов с развитием васкулита обуславливает геморрагический компонент — петехиальные кровоизлияния вследствие повышенной проницаемости сосудистой стенки. В хронической фазе преобладают дегенеративные изменения. Микроскопически отмечается патология цитоплазмы нейронов (вакуолизация, тигролиз), набухание и фрагментация нервных волокон.
Нейробруцеллез не имеет общепринятой классификации. Отечественные специалисты в области неврологии предпочитают использовать клинико-топографическое разделение различных форм заболевания. Соответственно данному подходу выделяют 4 основных варианта нейробруцеллеза.
- Поражения периферической НС. Наиболее типичный вариант заболевания. Включает невриты, полиневропатии, плекситы, радикулиты. Первое место по частоте встречаемости занимают неврит седалищного нерва, пояснично-крестцовый плексит.
- Бруцеллезные поражения ЦНС. Возможны следующие клинические формы: менингит, энцефалит, менингоэнцефалит, миелит, энцефаломиелит. Нейробруцеллез ЦНС встречается в 1,6% случаев бруцеллезной инфекции.
- Сосудистые поражения ЦНС. Возникают в результате церебрального васкулита. К ним относятся субарахноидальные кровоизлияния, вазомоторные расстройства (ПНМК, ТИА), ишемические инсульты, паренхиматозные кровоизлияния.
- Поражения вегетативной НС. Наблюдаются у 90% больных. Возможен гипергидроз, сухость кожи, вегетативные боли, вегето-сосудистая дистония, нарушения секреторной и моторной функции ЖКТ.
Симптомы нейробруцеллеза
Инкубационный период длится 1-4 недели. Возможно продолжающееся несколько месяцев первично латентное течение инфекции, которое может сопровождаться вегетативными расстройствами. В остром септическом периоде нейробруцеллез возникает в форме менингита, сосудистых поражений. Бруцеллезный менингит проявляется менингеальным синдромом, появлением триггерных точек на голове, шее. В отдельных случаях менингит имеет скрытое течение, диагностируется только по анализу спинномозговой жидкости. Вазомоторные мозговые нарушения отличаются преходящим характером очаговой симптоматики (парезов, расстройств речи, зрительной функции). Субарахноидальное кровоизлияние протекает с интенсивной головной болью, оболочечной симптоматикой, дисфункцией черепно-мозговых нервов. Инсульты характеризуются типичной клинической картиной.
Нейробруцеллез с поражением периферических нервов дебютирует после уменьшения лихорадки в острой фазе инфекции или на стадии хронического течения. Отмечаются моно- и полиневриты, невралгии, плекситы, корешковые синдромы, чаще с воспалением седалищного нерва, сплетений и корешков поясничной локализации. Отличительной особенностью бруцеллезного поясничного плексита и радикулита является разлитой болевой синдром, охватывающий всю ягодичную область. Полиневриты бывают асимметричны, не обязательно распространяются на все конечности, сопровождаются вегетативной симптоматикой: похолодание, синюшность, потливость, отёчность дистальных отделов конечностей.
Нейробруцеллез может протекать с поражением черепных нервов. Наиболее часто воспаление затрагивает оптический и преддверно-улитковый нервы. В первом случае наблюдается снижение остроты зрения, ощущение «тумана перед глазами», во втором — снижение слуха. Тугоухость носит двусторонний характер, может выступать единственным симптомом нейробруцеллеза после перенесённого острого периода инфекции.
Бруцеллезное воспаление церебральных тканей (энцефалит) отличается полиморфной симптоматикой. Наблюдаются спастические парезы, проводниковые расстройства чувствительности, мозжечковый синдром, вестибулярная атаксия, нарушения речи. Реже возникают миоклонии, экстрапирамидные нарушения (хореические гиперкинезы, паркинсонизм), психические расстройства (психомоторное возбуждение, галлюцинаторный синдром, эйфорические состояния, бред).
Нейробруцеллез в форме миелита характеризуется двигательными расстройствами, умеренной выраженностью сенсорных и тазовых нарушений. Чаще встречается поперечный миелит грудной локализации с нижним центральным парапарезом. Возможно сочетанное поражение спинного мозга и зрительного нерва — бруцеллезный оптикомиелит.
В отсутствие своевременного лечения воспалительные изменения нервных стволов приводят к необратимому нарушению функции поражённого нерва: развитию пареза, стойких нарушений зрения, слуха. Наиболее тяжёлые остаточные явления (парезы, параличи, контрактуры суставов) сопровождают церебральный и спинальный нейробруцеллез. Грозным осложнением является отёк головного мозга, развивающийся вследствие диффузных воспалительных изменений церебральных тканей, внутричерепного кровоизлияния, обширного ишемического инсульта. Происходящее в результате выраженного отёка смещение мозговых структур опасно ущемлением продолговатого мозга с угнетением локализующихся в нём витальных центров.
Важным диагностическим моментом является сбор анамнестических данных: эпидемиологических (профессиональная деятельность, место проживания, контакт с животными), клинических (предшествующая волнообразная лихорадка, артралгии, миалгии, лимфоаденопатия, гепатоспленомегалия). Обследование пациента включает консультации смежных специалистов: инфекциониста, невролога, офтальмолога, ревматолога. В перечень диагностических исследований входят:
- Клинические анализы: общий анализ крови и мочи, биохимический анализ крови. Для исключения ревматизма проводится определение уровня ревматоидного фактора, С-реактивного белка.
- Бактериологическая диагностика. С целью выявления инфекционного агента проводится бакпосев крови, спинномозговой жидкости, пунктата лимфоузла (при аденопатии), синовиальной жидкости (при артрите).
- Серологические исследования. Экспресс-диагностика проводится при помощи реакции агглютинации на стекле Хеддельсона. Более достоверна реакция агглютинации Райта. Оба анализа дают положительный результат у ранее переболевших людей, привитых от бруцеллеза пациентов.
- Проба Бюрне. Специфическая кожная аллергопроба с бруцеллином положительна к концу первого месяца болезни у 70-85% больных.
- Исследование цереброспинальной жидкости. Нейробруцеллез с поражением ЦНС сопровождается увеличением концентрации белка, лимфоцитарным плеоцитозом. Прозрачность ликвора свидетельствует о серозном характере воспаления, наличие крови — о субарахноидальном кровоизлиянии.
- Методы нейровизуализации. КТ, МРТ, МСКТ головного мозга выявляют диффузные неспецифические изменения белого вещества. Позволяют диагностировать инсульт, интракраниальные кровоизлияния, исключить очаговую патологию мозга (опухоль, кисту).
- Электромионейрография. Выявляет снижение проводящей способности поражённых нервов. Помогает установить характер и уровень поражения периферической НС.
Дифференцировать нейробруцеллез следует с целым рядом заболеваний. Дифдиагностика осуществляется с нейроревматизмом, нейросифилисом, туляремией, энцефалитами, менингитами, миелитами вирусной этиологии. Бруцеллезные поражения нервов, спинальных корешков и сплетений необходимо отличать от вертеброгенных синдромов, опухолей нервов, дисметаболических осложнений (например, диабетической нейропатии).
Лечение нейробруцеллеза
Терапия направлена на элиминацию возбудителя, предупреждение осложнений, восстановление утраченных нервных функций. Нейробруцеллез острой и подострой фазы требует стационарного лечения с долечиванием в амбулаторных условиях. Лечение проводится длительно (в течение нескольких месяцев), включает следующие составляющие:
- Антибактериальная терапия. Проводится комбинацией двух антибиотиков, широко применяется сочетание рифампицина с гентамицином, доксициклином. При менингите, энцефалите осуществляется парентеральное введение препаратов с последующим переходом на пероральный приём. Хроническая форма является показанием к введению противобруцеллезной вакцины.
- Симптоматическое лечение. Профилактика отёка мозга осуществляется диуретиками, осмодиуретиками. В тяжёлых случаях назначают глюкокортикостероиды. Восстановлению двигательной сферы способствуют антихолинэстеразные фармпрепараты (неостигмин). Сосудистые нарушения корректируются вазоактивными, антиагрегантными средствами; психические отклонения — психотропными препаратами.
- Физиотерапия. Эффективна в лечении патологии периферической НС. Применяются УВЧ, электрофорез, парафинотерапия, грязелечение. В реабилитационном периоде для восстановления объёма движений используется массаж, лечебная физкультура, рефлексотерапия.
Исход заболевания зависит от его формы. При энцефалитах, церебральной сосудистой патологии прогноз серьёзный. Своевременная этиотропная терапия способствует выздоровлению большей части пациентов. В ряде случаев у перенёсших нейробруцеллез наблюдаются стойкие резидуальные последствия: расстройства зрения, тугоухость, парез и т. п. Персистирование бруцелл обуславливает возможность рецидивов. Профилактические мероприятия идентичны профилактике бруцеллеза, включают: ветеринарный контроль, регулярные обследования животноводов, контроль пищевой продукции. Специфическая профилактика проводится бруцеллезной вакциной, которая вводится животным в плановом порядке. Людям вакцинация против бруцеллеза производится по эпидемическим показаниям.
Читайте также:
