Мелазма. Диагностика и лечение
Добавил пользователь Skiper Обновлено: 09.01.2026
Заметили на коже коричневые пятнышки, похожие на веснушки. Скорее всего, это мелазма, безвредное состояние, которое, однако, не всегда проходит само по себе. Какие способы помогут вернуть коже первоначальный вид и с чем связано возникновение мелазмы?
Что такое мелазма?
Мелазма (или меланодермия) – это довольно часто возникающее кожное заболевание. Характерными признаками становятся коричневые или серые пятна на коже. Пятна эти плоские, похожи на веснушки. Как правило, они появляются на лице и предплечьях, но могут поражать и другие участки кожи, подверженные солнечному свету. Часто мелазма возникает у беременных женщин (развивается у 15% - 50%). Наиболее подвержены развитию заболевания женщины случается в репродуктивном возрасте от 20 до 40 лет.
Существует три вида меланодермии:
· Эпидермальная: пятна имеют темно-коричневый цвет и четко очерченную границу.
· Кожная: светло-коричневые или светло-голубые пятнышки с размытой границей, которые с трудом поддается лечению.
· Смешанная: обычно самый распространенный тип заболевания, который иногда хорошо реагирует на лечение.
Мелазма никак не связан со злокачественными образованиями на коже, она безобидна, не зудит и не вызывает дискомфорта. Но это хроническое заболевание, которое может длится годами и обостряться в летние месяцы.
Что вызывает мелазму?
Меланодермия образуется из-за двух основных факторов: ультрафиолетовое или инфракрасное излучение и гормоны. Другие возможные причины развития мелазмы включают:
· Генетическая предрасположенность (наследственность).
· Гипотиреоз: проблемы с щитовидной железой.
· Беременность: влияет повышенный уровень эстрогена, прогестерона и меланоцитостимулирующих гормонов.
· Фототоксические препараты (повышают чувствительность к солнечному свету): к таким лекарствам относятся, например, нестероидные противовоспалительные препараты, некоторые антибиотики, диуретик и так далее.
· Средства по уходу за кожей.
Каковы признаки мелазмы?
Как мы уже рассказали, это заболевание кожи в первую очередь характеризуется появлением пятен на лице и предплечьях, которые могут иметь светло- или темно-коричневый оттенок.
Мелазма вызывает появление на коже светло-коричневых, темно-коричневых и/или голубоватых пятен или пятен, похожих на веснушки. Иногда пятна могут стать красными или воспаленными. Точно определить, есть ли у вас меланодермия или другое кожное заболевание, может только врач. Поэтому не нужно заниматься самолечением, а стоит проконсультироваться у специалиста.
Диагностика
Для консультации лучше всего обратиться напрямую к дерматологу или для начала записаться на прием к терапевту.
Для определения заболевания врач использует лампу Вуда (лампа черного света), чтобы увидеть изменения цвета кожи. Также в некоторых случаях стоит проверить работу щитовидной железы, потому что существует связь между болезнями щитовидной железы и меланодермией.
Если диагноз не удается поставить сразу, то врач может выполнить биопсию, безопасную процедуру, которая позволит точно определить, каким заболеванием страдает пациент. Состояния кожи, которые обычно путают с меланодермией, включают:
· Красный плоский лишай
· Пигментация, обусловленная действием лекарств
· Лентиго (пигментные пятна)
Лечение
От мелазмы не так просто избавиться. Для начала необходимо определить, что именно вызывает появление пятен: ультрафиолетовое излучение, наследственность или проблемы с щитовидной железой.
В зависимости от причины и пациента меланодермия может исчезнуть сама по себе, стать хронической или поддаваться лечению и пройти спустя несколько месяцев. К сожалению, конкретного метода, который избавит от меланодермии, не существует.
Есть некоторые процедуры, которые помогут привести кожу в порядок.
· Процедуры на основе света: интенсивное импульсное световое излучение или фракционное лазерное омоложение.
Хотите вернуть коже здоровый вид? В Медицинском центре Елены Малышевой можно воспользоваться 20% скидкой на 4D омоложение лица ProFacial . Это косметологический аппарат нового поколения, сочетающий в себе 4 технологии: аквапилинг, ионофорез, ультразвук и радиочастотный лифтинг.
Мелазма. Диагностика и лечение
а) Пример из истории болезни. При осмотре молодой женщины-латиноамериканки в первый день после родов врач обратил внимание на явления мелазмы. При опросе пациентки выяснилось, что гиперпигментированные очаги на лице впервые возникли во время первой беременности, но в этот раз потемнели, став более выраженными. При осмотре гиперпигментированные пятна наблюдались на щеках и над верхней губой. Так как пациентка надеялась на спонтанное побледнение пигментированной кожи, она не изъявила желания лечиться от мелазмы.
Мелазма (хлоазма) с типичной локализацией у женщины после вторых родов («маска беременных») Крупный план мелазмы с гиперпигментированными пятнистыми бляшками на щеках и над верхней губой
б) Распространенность (эпидемиология):
• Мелазма относительно распространенное заболевание, поражающее отрытые воздействию солнца участки кожи, чаще всего на лице. Считается, что мелазма наблюдается примерно у 75% беременных женщин.
• Обычно встречается у женщин с темным цветом кожи (особенно латиноамериканок), живущих в регионах с интенсивным солнечным излучением.
в) Этиология (причины), патогенез (патология):
• Мелазма («маска беременности») проявляется локальной гиперпигментацией на лице, наиболее частой причиной которой считаются беременность или половые стероидные гормоны, входящие в состав пероральных контрацептивных препаратов.
• Мелазма, вызванная беременностью, обычно регрессирует в течение года, однако гиперпигментация не всегда исчезает полностью. Мелазма усиливается с каждой последующей беременностью, при этом очаги становятся все более заметными.
• Точная причина мелазмы не установлена. На это состояние влияют многочисленные факторы, такие как беременность, прием пероральных контрацептивов и противоэпилептических средств, генетическая предрасположенность, дисфункция щитовидной железы, воздействие солнца и применение косметических средств.
• У женщин, страдающих мелазмой, не связанной с беременностью или иероральными контрацептивами, возможно, имеются гормональные отклонения, вызванные невыраженной дисфункцией яичников.
• Мелазма у мужчин имеет примерно такие же клинические признаки, как и у женщин, однако неизвестно, играют ли при этом какую либо роль гормональные факторы.
Мелазма у 39-летней латиноамериканки, не беременевшей в последние годы и не принимавшей пероральные гормональные контрацептивы. Обратите внимание, что гиперпигментация достигает области бровей, но не наблюдается над верхней губой Мелазма у мужчины
г) Клиника и диагностика. Диагноз мелазмы основывается на клинических проявлениях. Поражение кожи проявляется очагами неправильной формы на лице, состоящими из гиперпигментированных пятен. При естественном освещении эпидермальная мелазма имеет вид очагов светло- или темно-коричневого цвета, а очаги дермальной мелазмы окрашены в голубой или серый цвет.
д) Типичная локализация мелазмы. Очаги обычно наблюдаются на участках, открытых воздействию солнца. Выделяются три зоны типичной локализации мелазмы: 1) центрофациальное поражение щек, лба, верхней губы, носа и подбородка; 2) поражение малярной области щек и носа; 3) поражение нижнечелюстной области.
е) Биопсия при мелазме. При гистологическом исследовании отмечается повышение количества меланоцитов с дополнительным отложением меланина на фоне солнечного эластоза. Выделяются две главные гистологические разновидности мелазмы - эпидермальная и дермальная, в зависимости от пораженного слоя кожи.
ж) Дифференциальная диагностика мелазмы:
• Сыпь на лице при системной красной волчанке можно принять за мелазму, так как при обоих заболеваниях отмечается симптом «бабочки». Однако мелазма представляет собой гиперпигментацию, в то время как высыпания на лице при волчанке обычно носят воспалительный характер. Тест на антинуклеарные антитела (AHA) положительный при системной красной волчанке и отрицательный при мелазме.
Ложноположительные антинуклеарные антитела обычно отмечаются в низких титрах, кроме того, у пациентов отсутствуют другие волчаночные симптомы.
• Дискоидная или кожная волчанка может отмечаться но обеим сторонам лица, однако в таких случаях обычно наблюдается рубцевание. Тест на AHA при этом состоянии часто отрицательный.
• Контактный дерматит на лице иногда напоминает мелазму, однако воспаление при данном заболевании выражено сильнее.
з) Лечение мелазмы:
• Лечение мелазмы проводится только в случаях, когда гиперпигментация сильно беспокоит пациента. У всех пациентов эффективны солнцезащитные препараты, и их применение всегда полезно перед началом терапии.
• Важно сформировать у пациента реальное представление об ожидаемом исходе лечения. Терапевтические мероприятия могут частично уменьшить (осветлить) гиперпигментацию, но обычно не устраняют ее полностью.
• Основными средствами местной терапии являются третиноин (0,1% крем наноситься один раз в день перед сном) или отбеливающий препарат гидрохинон (2% или 4%). Комбинация третиноина и гидрохинона может усилить терапевтический эффект.
• Отбеливающие препараты можно применять только после накожного тестирования па каком-нибудь другом участке тела. В целях профилактики еще больших поствоспалительных изменений и последующей гиперпигментации они не рекомендуются при явлениях воспаления кожи. Препараты применяются два раза в день в течение 2-3 месяцев с постепенным снижением частоты аппликаций.
• Весьма эффективным при лечении мелазмы является новый препарат Три-Лума, содержащий 0,05% третиноин, 4% гидрохинон и 0,01% флгооцинолона ацетонид.
• Азелаиновая (20%), койевая и альфа-гидроксильные кислоты (например, гликолевая кислота) также эффективны при лечении мелазмы.
• Побочные эффекты любого метода местного лечения включают аллергический и контактный дерматит, депигментацию окружающей нормальной кожи и поствоспалительную гиперпигментацию. Третиноин никогда не используется при беременности.
• Химический пилинг является еще одним методом лечения пациентов с умеренно и сильно выраженной мелазмой, у которых отбеливающие препараты неэффективны.
и) Рекомендации пациентам с мелазмой. Для контроля над заболеванием очень важно неукоснительно избегать воздействия солнечного излучения. Необходимы солнцезащитные препараты широко спектра действия (с защитой от ультрафиолета В и ультрафиолета А), такие как двуокись титана, микронизированная окись цинка или авобензон (Парсол).
к) Наблюдение пациента врачом. Наблюдение целесообразно, если используются отбеливающие препараты. Необходим постоянный контроль мер по ограничению воздействия солнца.
Хлоазма ( Мелазма )
Хлоазма — это очаговая гиперпигментация кожи различного размера, располагающаяся чаще всего на лице и имеющая четкие границы. Хлоазма имеет вид пятна светло-коричневого, коричневого или буроватого цвета. Может носить множественный характер. Диагноз устанавливается по типичной клинической картине и локализации пигментации, дополнительно проводят сиаскопию, дерматоскопию, исследуют состояние печени, гинекологической сферы и органов ЖКТ. Лечение хлоазмы сводится к использованию косметологических способов уменьшения насыщенности ее окраски. Применяются отшелушивающие и отбеливающие средства, дермабразия, лазерный пилинг, фотоомоложение, мезотерапия и криотерапия.
МКБ-10

Общие сведения
По своей сути хлоазма (мелазма) является приобретенным пигментным пятном. Ее образование обусловлено избыточным отложением пигмента меланина в ограниченном участке эпидермиса и расположенной под ним дермы. Наряду с веснушками, возрастными пигментациями и вторичными гиперпигментациями после перенесенных ожогов и глубоких дерматитов, хлоазма относится к наиболее часто встречаемым нарушениям пигментации кожи. У женщин хлоазма возникает значительно чаще, чем у мужчин (90% и 10% соответственно). Более широкая распространенность мелазмы отмечается среди народов азиатской и восточной групп.
Причины хлоазмы
На сегодняшний день клиническая дерматология не может назвать точные причины появления хлоазмы. Большинство исследователей склонны считать, что избыточное отложение меланина при хлоазме обусловлено происходящими в организме эндокринными и метаболическими нарушениями. Эту точку зрения подтверждает частое появление хлоазм у следующих групп людей:
- беременных;
- пациентов с хроническими заболеваниями печени (вирусный гепатит В, хронический гепатит, цирроз печени);
- женщин, имеющих воспалительные процессы гинекологической сферы (аднексит, сальпингит, оофорит, эндометрит) или использующих препараты для оральной контрацепции;
- лиц, испытывающих избыточное воздействие на кожу солнечных лучей или искусственных источников ультрафиолета (например, при частом посещении солярия);
- использующих косметические средства, содержащие салицилаты, линолиевую кислоту, консерванты.
Симптомы хлоазмы
Хлоазма представляет собой усиленную пигментацию ограниченного участка кожи. Она имеет четкие неровные границы и не возвышается над окружающим кожным покровом. Окраска хлоазмы может колебаться в пределах различных оттенков коричневого цвета: светло-коричневая, желтоватая, темно-коричневая, буровато-коричневая. Размер хлоазм сильно варьирует. В одних случаях он составляет не более 1 см в диаметре, в других — хлоазма может занимать целые области на лице.
Излюбленное расположение хлоазм — это кожа лица: лоб, верхняя губа, переносица, щеки, периорбитальная область. Кожа век и подбородка, как правило, не затрагивается. В более редких случаях хлоазмы встречаются на внутренней поверхности бедер, в области средней линии живота и на груди. Пигментации чаще имеют одиночный изолированный характер, но могут быть множественными и при близком расположении сливаются друг с другом, образуя довольно обширные пигментированные зоны. Появление хлоазм не сопровождается зудом или болезненностью. Эстетический и психологический дискомфорт является единственным субъективным ощущением, которое хлоазма доставляет пациенту.
Отдельно выделяют околоротовую хлоазму девушек и пигментный околоротовый дерматоз, которые наблюдаются в основном у лиц женского пола. Эти заболевания характеризуются появлением вокруг рта симметричных коричневых пятен. Типично длительное течение, изменение насыщенности пигментации с течением времени и возникновение аналогичных пигментаций на коже носогубных складок и подбородка.
К хлоазме также относят «пигментную линию» - дисхромию, имеющую вид пигментированной полосы шириной 10 мм, идущей через лоб и иногда через щеку доходящей до боковой стороны шеи. Этот вариант хлоазмы часто является первым признаком тяжелого поражения нервной системы (опухоли головного мозга, болезни Паркинсона, сирингомиелии, менинговаскулярного сифилиса).
В станах Азии распространена «бронзовая хлоазма», получившая такое название благодаря специфическому бронзовому окрашиванию. Она встречается как у коренного населения, так и у проживающих в Азии европейцев. При переезде последних обратно на родину отмечается постепенное снижение интенсивности окраски хлоазмы и ее самопроизвольное исчезновение.
Диагностика
Для диагностики хлоазмы врачу-дерматологу достаточно провести осмотр образования, при опросе исключить его врожденный или поствоспалительный характер. Сиаскопия и дерматоскопия позволяют определить распространенность и глубину хлоазмы, что имеет значение для выбора метода лечения.
При выявлении хлоазмы необходим целый ряд дополнительных обследований, направленных на исследование желудочно-кишечного тракта и печени пациента. К ним относятся:
- биохимические пробы печени, копрограмма, анализ на дисбактериоз;
- гастроскопия, УЗИ органов брюшной полости и УЗИ печени;
- женщинам рекомендована консультация гинеколога для исключения заболеваний половой сферы и подбора контрацепции.
Дифференциальную диагностику хлоазмы проводят с профессиональной меланодермией, вторичными гиперпигментациями, монгольским пятном, пограничным пигментным невусом, при особо больших размерах хлоазмы — с гигантским пигментным невусом.
Лечение хлоазмы
Пациентам с хлоазмами рекомендовано избегать излишнего ультрафиолетового облучения и применять солнцезащитные средства с SPF 25-30. Необходима коррекция существующих обменных и гормональных нарушений. С целью нормализации обмена меланина назначают витаминотерапию: аскорбиновую и фолиевую кислоту, рибофлавин, витамины группы В.
Следует отметить, что специфических методов коррекции пигментного обмена или удаления хлоазм пока не существует. В лечении применяются в основном косметологические способы уменьшения интенсивности пигментации. Они имеют два направления: уменьшение выработки меланина в коже и отшелушивание рогового слоя эпидермиса в зоне пигментации.
Лечебная косметика
Уменьшению меланинообразования способствуют следующие группы веществ: ингибиторы тирозиназы (койевая кислота, арбутин); ингибиторы синтеза пигмента в меланоцитах (азелаиновая кислота, гидрохинон); производные витамина С. Большинство этих веществ токсичны, особенно гидрохинон. Однако их применение продолжается, поскольку дает заметный эффект. Указанные средства входят в состав различных отбеливающих кремов и мазей. Серные мази и белая осадочная ртуть также обладают отбеливающим действием.
Методы профессиональной косметологии
К отшелушивающим средствам относятся: лимонная и молочная кислота, альфа-гидроксикислоты, гликолиевая кислота. Эти вещества используются для проведения химического пилинга. При хлоазме применяется:
Хороший эффект дают аппаратные методы: дермабразия, лазерный пилинг. Устранению хлоазмы, как и других пигментаций, способствуют фотоомоложение, лазерная косметология, криомассаж, Биоревитализация кожи с применением гиалуроновой кислоты и мезотерапия отбеливающими коктейлями приводят к нормализации обменных процессов кожи, в том числе и пигментного.
Все используемые в лечении хлоазмы методы требуют неоднократного и комплексного применения. При хлоазме беременных лечение лучше не проводить, поскольку в этот период существует масса противопоказаний, а после родов такая хлоазма обычно проходит самостоятельно.
Хлоазма (мелазма) - признаки, диагностика и лечение
Синоним: хлоазма.
Определение. Гиперпигментация кожи, расположенная, как правило, у женщин в области лица и шеи и обусловленная генетической предрасположенностью и эндокринными нарушениями.
Этиология и патогенез хлоазмы. Причины возникновения мелазмы различны: беременность, прием эстрогенных препаратов, опухоли яичников, соматическая патология, метаболические нарушения и другие. Основной провоцирующий фактор — инсоляция. Мелазму у женщин можно наблюдать и при воспалительных заболеваниях половых органов (метриты, аднекситы).
Обнаружено, что меланоциты содержат рецепторы эстрогенов, через которые данный гормон стимулирует гиперактивность меланоцитов. Это способствует повышенному образованию меланина в коже. Также выявлено, что у пациентов с мелазмой (в том числе у мужчин) обнаруживается повышение лютеинизирующего гормона. Кроме того, у мужчин с мелазмой выявляется снижение уровня тестостерона.
В климактерическом периоде может развиться климактерическая мелазма. У женщин, пользующихся пероральными контрацептивами, часто возникает мелазма. У предрасположенных к пигментации субъектов тип контрацепции значения не имеет. Солнечное облучение усиливает пигментацию. Клинические формы мелазмы, которые встречаются у обоих полов, развиваются при заболеваниях печени (печеночные пятна), при гельминтозах, патологии щитовидной железы, а также после длительного приема гидантоина и хлорпромазина.
Возраст и пол. Мелазма встречается, как правило, у женщин, в 10% случаев — у мужчин.
Элементы сыпи мелазмы. Четко очерченные пятна, величина которых различна. Очаги могут даже занимать кожу почти всего лица. Воспаление, шелушение и субъективные ощущения в очагах поражения отсутствуют.
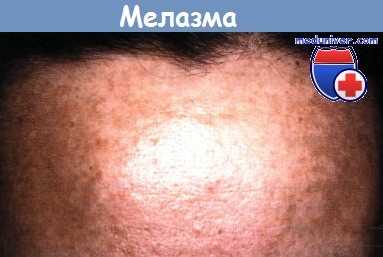
Мелазма в области лба у пациентки 36 лет.
Во время беременности три года назад появились гиперпигментированные пятна в области боковых поверхностей лба и на животе.
После родов пигментация на животе исчезла самостоятельно, а на лбу, несмотря на применение различных косметических средств, сохраняется.
Летом пигментация усиливается.
Цвет. От желтого до темно-коричневого.
Локализуются часто симметрично в области кожи лица (лоб, щеки, верхняя губа, изредка — веки, подбородок). При мелазме, связанной с беременностью, пигментируются, помимо лица, другие участки кожного покрова (соски и околососковые кружки молочных желез, белая линия живота, наружные половые органы). У женщин с мелазмой, вызванной приемом противозачаточных препаратов, шея не поражается.
Гистология кожи при хлоазме. Отмечается накопление зерен меланина в клетках базального и шиповатого слоев эпидермиса и увеличение количества меланофоров в поверхностных слоях дермы.
Диагноз ставят по анамнестическим и клиническим данным.
Дифференцируют с веснушками, вторичными гиперпигментациями кожи, развивающимися на месте воспалений кожи, в том числе после воздействия косметических средств.
Течение и прогноз хлоазмы. Мелазма у беременных появляется со 2-го месяца беременности. После отмены пероральных контрацептивов гиперпигментация держится очень долго. В зимнее время и при устранении патогенетических факторов мелазма может бледнеть и полностью исчезать.
Лечение хлоазмы. Для устранения мелазмы применяют: 2-4% гидрохинон; 2—4% гидрохинон в сочетании с гликолевой кислотой или ретиноидами; койевую кислоту с гликолевой; крем, содержащий 20% азелаиновую кислоту с 15% гликолевой кислотой, или лосьон (20% азелаиновая кислота и 2% гидрохинон); гликолевую кислоту в концентрации 50% и выше; дермабразию, лазерную шлифовку.
Кроме того, проводят коррекцию гормональных сдвигов. Назначают на длительный срок витамины группы В, С и препараты кальция. Применяют отшелушивающие мази (1—2% салициловая), 3—5% раствор перекиси водорода. В летнее время необходимо использовать фотозащитные крема.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гиперпигментация
Гиперпигментация – диффузное или очаговое отложение пигмента в коже, приводящее к потемнению окраски всей поверхности тела или отдельных участков кожного покрова. Гиперпигментация кожи может быть обусловлена различными физиологическими и патологическими причинами, в связи с чем выделяют следующие ее виды: веснушки, меланодермия, хлоазма, околоротовой пигментный дерматит, вторичная гиперпигментация и др. Для установления причин гиперпигментации требуется консультация дерматолога, эндокринолога, гастроэнтеролога. Устранение гиперпигментации может включать терапию основных заболеваний и косметические процедуры (химический и лазерный пилинг, фотоомоложение и др.).

Термином «гиперпигментация» обозначается чрезмерно интенсивная окраска отдельных участков кожи по сравнению с цветом кожного покрова. Это состояние возникает вследствие повышенной концентрации пигментных веществ, содержащихся в клетках эпидермиса.
Цвет кожных покровов человека зависит от ряда факторов: наполнения кровеносных сосудов, толщины эпидермиса, кожного рисунка и т. д. Важнейшим фактором, влияющим на окраску кожных покровов, является наличие и концентрация особых красящих веществ – пигментов, определяющим из которых является пигмент меланин. В зависимости от количества меланина, содержащегося в коже, ее цвет может быть от телесного до темно-коричневого. Меланин вырабатывают специальные клетки эпидермиса – меланоциты. Под влиянием особого фермента тирозиназы происходит окисление аминокислоты тирозина и образование меланина. Меланин накапливается в специальных клетках эпидермиса – меланофорах и, благодаря своей способности поглощать тепловые лучи, обеспечивает защиту организма от воздействия ультрафиолетовых и инфракрасных лучей.
Таким образом, меланин служит основным средством защиты кожи от ожогов и перегревания организма. Процесс синтеза меланина регулируется нервно-гуморальным механизмом, обеспечивающим единство всех органов и систем. Нарушение одной функции ведет к нарушению общего баланса организма.

Причины гиперпигментации
Повышенное содержание меланина на отдельных участках кожи может быть вызвано разными причинами: эндокринными нарушениями, изменением гормонального фона женщины во время беременности или климактерического периода, некоторыми заболеваниями желудочно-кишечного тракта, нарушением обменных процессов, вызванных недостаточностью или избытком витаминов и минералов. Нередко причинами гиперпигментации служит тяжелая интоксикация организма, травмы и воспалительные процессы кожных покровов, чрезмерное пребывание на солнце. Спровоцировать появление очагов гиперпигментации могут некоторые лекарственные средства: антибиотики группы тетрациклинов, препараты салициловой кислоты, экстракт зверобоя и т.д. В появление очагов гиперпигментации немалую роль играют наследственный фактор и нервно-психические расстройства.
Излюбленными местами локализации пигментных пятен являются лицо, руки и грудь. Гиперпигментация кожи может быть врожденной (веснушки) и приобретенной (хлоазмы, мелазмы). Веснушки – множественные мелкие, округлой формы пигментные пятна бледно- или темно-коричневого цвета. Под влиянием инсоляции веснушки приобретают более ярко выраженную окраску.
Хлоазмы – темно-коричневые пигментные пятна неправильной округлой формы, локализуются чаще в области лица. Нередко возникают на фоне гормональной перестройки организма во время беременности, а также при ряде патологий печени (печеночная хлоазма), надпочечников, глистных инвазиях. Могут исчезнуть с устранением причины возникновения или сохраняться длительное время.
Мелазмы – коричневые, часто симметрично расположенные пигментные пятна с преимущественной локализацией на лице, шее, плечах, появляющиеся в результате совокупного действия лучей солнца и гормонов. Чаще всего мелазма возникает у беременных и женщин, принимающих гормональные контрацептивы.
Вторичная гиперпигментация кожи появляется вследствие исхода травматических или воспалительных заболеваний кожи – инфильтратов, нейродермитов, экзем и т.д.
Методы лечения гиперпигментации

Гиперпигментация кожи является косметическим дефектом, не представляющим серьезной опасности для жизни и здоровья. Однако, она представляет серьезную эстетическую проблему и, как следствие, психологический дискомфорт, связанный с неудовлетворением своей внешностью. Необходимость лечения гиперпигментации связана еще и с тем обстоятельством, что располагаясь на лице, шее, руках, груди, т. е. открытых участках тела, она многократно подвергается воздействию солнечных лучей, вызывающих увеличение размера элементов и интенсивность их окраски.
В лечении гиперпигментации важен комплексный подход и наблюдение врача-дерматокосметолога. Не следует прибегать к самолечению: использование скрабов и косметических средств с отбеливающим эффектом не принесут желаемого результата и могут лишь ухудшить ситуацию.
Лечение пигментных пятен начинается с установления причин меланоза. Для этого необходимо обследование у врачей-специалистов: гастроэнтеролога, гинеколога, терапевта, онколога. В некоторых случаях гиперпигментация кожи исчезает после адекватного лечения основного заболевания, явившегося причиной появления пигментных пятен. Если этого не происходит, то проводится курс лечения витаминами: аскорбиновой, фолиевой, никотиновой кислотой и др. Из средств местного применения широко используются депигментирующие средства: перекись водорода, лимонная кислота, лосьоны и мази на основе салициловой кислоты, хинина, ртути, танина, салола, пергидродя.
Прекрасный результат в борьбе с пигментными пятнами дают косметические процедуры. При помощи поверхностного и срединного химического пилинга кожи происходит отшелушивание верхнего слоя эпидермиса. Воздействие пилинга на кожу довольно грубое, поэтому после подобных процедур коже нужен специальный восстановительный уход. Похожее действие оказывает и процедура дермабразии – лазерной шлифовки кожи. Действие этого аппаратного метода основано на разрушении клеток с избыточным содержанием меланина за счет их быстрого нагревания. Этот метод дает успешные результаты в лечении веснушек и хлоазмов.
Метод фототерапии или фотоомоложения не только борется с пигментацией кожи, но и улучшает общее состояние кожи, стимулируя выработку коллагена и эластина. Фотоомоложение помогает избавиться от мелких морщин, кожа становится более упругой и подтянутой. От вторичной гиперпигментации, имеющей посттравматический или воспалительный генез, помогает избавиться озонотерапия. Она оказывает стимулирующее действие на иммунитет, местное рассасывающее и противовоспалительное действие.
Комплексный подход к лечению гиперпигментации заключается использовании косметических препаратов, снижающих синтез пигмента меланина в клетках и максимальную защиту кожи от солнечного фактора при помощи специальных кремов и лосьонов. После прохождения курса лечения необходимо постоянно соблюдать правила ухода за кожей: исключить загар в солярии и под прямыми солнечными лучами, защищать открытые участки тела при помощи пудры или средств с солнцезащитным фактором.
Прогноз лечения гиперпигментации
Читайте также:
