Менингиома - патология, морфология
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Менингиома — доброкачественная опухоль головного мозга и позвоночника, развивается из паутинной оболочки, окружающей нервные структуры. Составляет четвертую часть всех первичных новообразований мозга. Достаточно редко встречаются ее злокачественные формы — по разным данным 10-15% от всех выявленных случаев.
менингиома
Менингиома — доброкачественная опухоль головного мозга и позвоночника, развивается из паутинной оболочки, окружающей нервные структуры. Составляет четвертую часть всех первичных новообразований мозга. Достаточно редко встречаются ее злокачественные формы — по разным данным 10-15% от всех выявленных случаев.
Чаще всего менингиома является единичной опухолью, значительно реже диагностируют множественные опухоли, растущие из разных очагов и располагающиеся в разных зонах спинного или головного мозга.
Факторы риска
Точные причины развития опухоли неизвестны. Существуют факторы риска, которые могут привести к заболеванию:
- Возраст старше 40 лет. Чаще всего опухоль в головном или спинном мозге появляется в возрасте от 40 до 70 лет.
- Женский пол. Риск развития заболевания у женщин в 3 раза выше, что связано с влиянием на рост менингиомы женских половых гормонов. Однако у мужчин чаще встречаются злокачественные варианты опухоли.
- Ионизирующее излучение в высоких дозах, которое способствует возникновению различных внутричерепных опухолей. По последним исследованиям рост может спровоцировать и низкодозовое облучение.
- Генетические заболевания. Например, нейрофиброматоз 2 типа.
- Черепно-мозговые травмы или травмы позвоночника.
Симптомы менингиомы
Менингиома головного мозга и позвоночника, как и большинство доброкачественных опухолей, отличается медленным ростом и иногда протекает без выраженных симптомов. Бывает так, что опухоль становится случайной находкой во время МРТ или КТ головы.
Несмотря на доброкачественность, образование нарушает работу головного мозга.
Ее проявления разделяют на общемозговые, вызванные повышением внутричерепного давления, а также местные, возникающие при давлении опухоли на различные анатомические структуры головного или спинного мозга.
Среди общемозговых симптомов часто встречаются следующие:
- Головная боль, которая постепенно становится сильнее, обостряется ночью.
- Нарушение зрения, в частности двоение и потеря его остроты.
- Тошнота и рвота.
- Нарушение памяти, изменение психики.
- Эпилептические припадки.
- Слабость в руках или ногах, чаще с одной стороны.
- Головокружения, нарушения координации.
Основные признаки при различных локализациях опухоли:
- Односторонняя или двусторонняя слепота — при поражении бугорка турецкого седла.
- Нарушение обоняния и нарушения психики — при риноольфакторной форме.
- Слабость в ногах и нарушение мочеиспускания — симптом парасагитальной опухоли парацентральных локализаций.
- Глазодвигательные нарушения и двоение в глазах — при поражении крыла основной кости.
- Один глаз выпирает наружу (экзофтальм) — при новообразовании орбиты глаза.
- Нарушения речи и слуха — при локализации в височной доле.
- Слабость в руках и ногах — при опухоли в области большого затылочного отверстия.
Из-за многообразия симптомов часто возникают затруднения с постановкой диагноза. У пожилых пациентов проявления опухоли иногда связывают с возрастными изменениями мозга.
Классификация менингиом
В подавляющем большинстве случаев менингиома представляет собой доброкачественную опухоль, однако, возможны и злокачественные варианты.
Согласно действующей классификации ВОЗ, существует три типа менингиом:
- Grade-1 — 1-я степень злокачественности, составляет 94,5 % от всех случаев. Это доброкачественные, медленно растущие образования, не поражающие окружающие ткани. Характеризуются благоприятным прогнозом и низкой частотой рецидивов.
- Grade-2 — 2-я степень злокачественности, 4,7 % случаев. Характеризуются более агрессивным и быстрым ростом, высокой частотой рецидивирования и менее благоприятным прогнозом.
- Grade-3 — 3-я степень злокачественности, 1% случаев. Злокачественные новообразования с неблагоприятным прогнозом, высокой частотой рецидивирования, быстро растущие и вовлекающие окружающие ткани мозга в процесс.
Методика лечения опухолей головного и спинного мозга, а также прогноз выживаемости зависят от степени злокачественности, расположения и размера.
Диагностика менингиомы
Диагноз ставится по данным КТ, МРТ или ПЭТ/КТ. МРТ с контрастом считается наиболее информативным методом для обнаружения доброкачественных менингиом позвоночника и головного мозга. Оно позволяет увидеть взаимоотношение опухоли с окружающими тканями и оценить состояние сосудов. КТ выявляет до 90% опухолей, показывает изменения костей и кальцинаты в новообразовании.
ПЭТ/КТ применяют для обнаружения злокачественных форм, обследование помогает оценить скорость обмена веществ в опухоли, а значит определить вероятность ее злокачественного перерождения.
Нужна дополнительная информация по ПЭТ КТ диагностике? Получите бесплатную консультацию наших специалистов
Лечение менингиомы
Существует несколько методов лечения заболевания:
- хирургическое удаление менингиомы — оперативное лечение позволяет удалить опухоль, но может быть травматичным для пациента. Исход операции зависит от близости новообразования к жизненно важным структурам головного мозга. При доброкачественных формах, как правило, удается добиться полного излечения.
- классическая лучевая терапия — малоэффективна для лечения опухоли. При ее использовании могут повреждаться соседние участки головного мозга и спинной мозг при новообразованиях позвоночника. Иногда используется совместно с хирургическим удалением, чтобы разрушить очаги в неоперабельных зонах или снизить риск рецидива.
- лучевая терапия на установке Кибер-Нож — современный и малотравматичный метод лечения образований размером до 3.5-4 см. На опухоль воздействуют направленным потоком ионизирующего излучения. Окружающие ткани при этом практически не повреждаются.
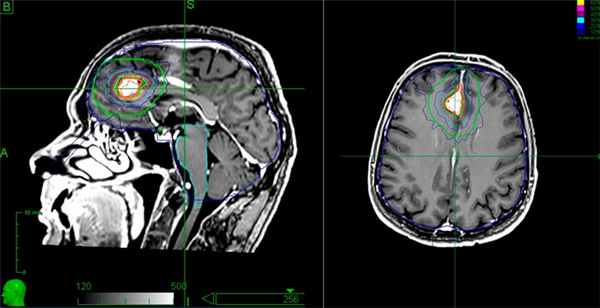
Лечение менингиомы. Этапы подготовки мишени для облучения на системе "Кибер-нож”
Кибер-Нож позволяет удалить опухоль без боли и повреждения важных структур мозга. Процедура проводится в амбулаторных условиях без госпитализации пациента, после терапии пациент сразу может ехать домой. В ПЭТ-центре план лечения составляется врачами радиологом и онкологом, что позволяет выбрать наиболее эффективную тактику для конкретного пациента.
Лечение на Кибер-Ноже в Уфе доступно не только для жителей региона, но и для иногородних и иностранных пациентов — для них разработаны специальные программы.
Остались вопросы по лечению на Кибер-ноже? Вы можете получить бесплатную консультацию наших специалистов.
Последствия и прогноз
В случае, когда у пациента была выявлена доброкачественная менингиома без прорастания в окружающие ткани, ее удаление часто означает полное выздоровление. Выживаемость пациентов в течение 5 лет составляет около 70-90%.
Однако даже доброкачественные образования могут рецидивировать в 3% случаях. Атипичные — рецидивируют в 38% случаях, злокачественные — в 78%. Тяжесть последствий зависит от размеров, расположения и злокачественности опухолевого очага.
Менингиома - патология, морфология
Менингиома - патология, морфология
Менингиомы — часто встречающиеся опухоли мозговых оболочек. Они составляют 15-25% первичных внутричерепных опухолей, возникают чаще у пожилых людей в специфической локализации и некоторые морфологические подгруппы имеют выраженное преобладание среди женщин.
Менингиомы возникают в типичных местах, которые могут быть связаны с определенными неврологическими синдромами, так менингиомы ольфакторной ямки приводят к ранней аносмии, а парасагиттальные менингиомы могут сопровождаться параплегией, имитируя поражение спинного мозга. Большие менингиомы конвекситальной поверхности могут приводить к ипсилатеральному гемипарезу, в редких случаях встречается внутрижелудочковая локализация.
Большинство менингиом хорошо отграничены от мозга, они плотные, часто прикреплены к мозговым оболочкам и/или кости. Некоторые опухоли имеют дольчатое строение. Так называемая инфильтрация твердой мозговой оболочки и костей черепа имеет сомнительное значение в отношении злокачественного поведения. Некоторые менингиомы растут, напоминая плоские массы—бляшки.
Основной гистологической особенностью менингиомы является тенденция к «охватыванию»: практически все структуры, отдельные клетки и мелкие сосуды окружены слоями клеток. Таким образом, в целом ряде менингиом можно увидеть множество концентрических образований. Кроме этого, почти постоянной особенностью менингиомы является наличие клеток с бледными ядрами круглой или овальной формы и центральным положением. Несмотря на эти общие черты существует много подтипов, наиболее распространенными из которых являются эндотелиоматозная (менинготелиоматозная), фиброзная, переходная и ангиоматозная.
Менингиомы с обильным образованием кальция описываются как псаммоматозные для них типично преобладание определенной локализации среди женщин. Они встречаются у женщин, как правило, в возрасте от 60 до 70 лет и в основном расположены в грудном отделе спинного мозга. Такие подтипы как кистозные менингиомы, секреторные (псевдопсаммомные тельца), менингиомы, богатые лимфоплазмацитами и метапластические менингиомы с очаговой мезинхимальной дифференциацией встречаются реже. Все эти подгруппы классифицируются как класс I по ВОЗ в случае отсутствия явных признаков выраженного роста. Есть несколько подтипов, которые по своему гистологическому характеру классифицируются как класс II.
К ним относятся хордоидные менингиомы, отчасти напоминающие хордому и чистоклеточные менингиомы, «пустая» цитоплазма которых содержит гликоген. Рабдоидные и папиллярные менингиомы классифицируются как класс III, но достаточно редки.
Таким образом, существует три класса. Наиболее распространенные менингиомы относятся к I классу; менингиомы II класса могут быть любой из вышеуказанных локализаций с признаками высокой пролиферативной активности, особенно митотической. Они называются атипичными менингиомами. Вместе с хордоидными и чистоклеточными они образуют группу II класса менингиом в классификации ВОЗ. Пролиферирующие или инвазивные менингиомы любого типа или рабдоидные и папиллярные подтипы включены в класс III (анапластические или злокачественные менингиомы).
Дифференциальный диагноз менингиомы включает мезодермальные и сосудистые опухоли. В мозговых оболочках, а иногда и в головном мозге встречаются доброкачественные и злокачественные мезодермальные опухоли. Несколько более часты гемангиоперицитомы мозговых оболочек, ранее известные как гемангиоперицитические менингиомы. Они соответствуют классу III по классификации ВОЗ.
Другая опухоль, выявляемая в оболочках мозга, характеризуется диффузным распространением— первичный диффузный меланоз головного мозга, состояние с плохим прогнозом.
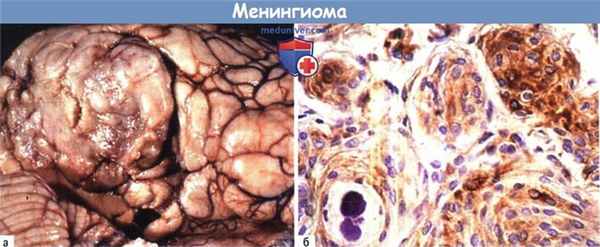
А, Б Менингиомы являются опухолями церебральных оболочек, такие новообразования растут в пределах внутричерепного пространства и могут значительно сдавливать мозг, но часто не инвазируя его (А).
На гистологической картине нередки образования в виде луковиц и псаммозные тельца. Клетки содержат промежуточные нити виментина (Б).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Менингиома - патология, морфология
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Московский клинический научно-практический центр Департамента здравоохранения Москвы, Москва, Россия
ФГБНУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко», Москва, Россия
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ГБУ НИИ нейрохирургии им. Н.Н. Бурденко
Менингиома с экстракраниальными метастазами
Журнал: Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2011;75(2): 62‑67
Шиманский В.Н., Ротин Д.Л., Шишкина Л.В., Отарашвили И.А., Кобяков Г.Л. Менингиома с экстракраниальными метастазами. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2011;75(2):62‑67.
Shimanskiĭ VN, Rotin DL, Shishkina LV, Otarashvili IA, Kobiakov GL. Meningioma with extracranial metastases. Zhurnal Voprosy Neirokhirurgii Imeni N.N. Burdenko. 2011;75(2):62‑67. (In Russ.).
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Обсуждается случай из практики рецидивирующей менингиомы основания задней черепной ямки с экстракраниальным метастазированием. Метастазы менингиомы распространяются через венозную систему, по лимфатическим путям и цереброспинальную жидкость, а также контактным (имплантационным) путем. Инвазия твердой мозговой оболочки венозных синусов приводит к попаданию клеток опухоли в легочный круг кровообращения, систему непарной и полунепарной вены, венозное сплетение позвоночника, откуда уже происходит дальнейшее распространение опухоли. Гистологическое исследование рецидивирующих менингиом требует дополнительного иммуногистологического исследования с уточнением пролиферативной активности опухоли.
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Московский клинический научно-практический центр Департамента здравоохранения Москвы, Москва, Россия
ФГБНУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко», Москва, Россия
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ГБУ НИИ нейрохирургии им. Н.Н. Бурденко
Менингиомы — в большинстве случаев доброкачественные опухоли, развивающиеся из оболочек головного или спинного мозга. Они составляют 15—20% от всех интракраниальных опухолей и характеризуются тенденцией к местному рецидивированию, частота и скорость которого зависят от гистологического типа и радикальности удаления. Метастазирование менингиом встречается очень редко и характеризуется распространением отдаленных вторичных очагов либо в легкие, либо в органы брюшной полости и очень редко — в трубчатые кости или в позвоночник. Как правило, оно наблюдается при анапластических менингиомах (Grade III по классификации ВОЗ), хотя и не является четким признаком злокачественной природы опухоли. Мы представляем случай рецидивирующей менингиомы основания задней черепной ямки с экстракраниальным метастазированием, а также обзор литературы по интракраниальным менингиомам, распространяющимся за пределы центральной нервной системы.
Больная Л., 62 лет, учительница, поступила в НИИ нейрохирургии 26.01.09. С осени 2008 г. стало беспокоить двоение предметов перед глазами при взгляде в правую сторону и почти одновременно шаткость походки. Несколько недель спустя появилось дрожание в правой руке, ежедневная утренняя тошнота. Тогда же обратила внимание на быструю утомляемость даже при незначительной физической нагрузке, что заставило оставить педагогическую деятельность. На произведенной магнитно-резонансной томографии (МРТ головы и шеи) выявлена опухоль задней черепной ямки справа, нейровизуализационная семиотика которой соответствовала менингиоме задней поверхности пирамиды височной кости (рис. 1, а—г). Рисунок 1. Вид опухоли при нейровизуализации и гистологические препараты после первой операции. а — МРТ, аксиальный срез до первой операции. Опухоль основания задней черепной ямки справа; б — спиральная компьютерная томография через 6 мес. После удаления менингиомы задней поверхности пирамиды височной кости справа. Данных, свидетельствующих о продолженном росте опухоли, нет; в — менингиома атипическая: гиперхромные ядра, фигуры митозов, единичные микронекрозы. Ув. ×200. Окраска гематоксилином и эозином; г — экспрессия пролиферативного маркера Ki-67 в ядрах опухоли, индекс мечения более 5%. Ув. 400. Необычным для менингиомы было наличие на медиальной ее поверхности кисты. Других новообразований в полости черепа и на шее на тот момент не выявлялось. При обследовании в институте при остроте зрения 1,0 с двух сторон не определялись какие-либо симптомы внутричерепной гипертензии. В неврологическом статусе выявлялось ограничение подвижности правого глазного яблока в правую сторону, что указывало на парез отводящего нерва, мозжечковая симптоматика в виде нарушения координации в правой руке и ноге и неустойчивости в пробе Барре, множественный спонтанный горизонтальный нистагм. Проведенное предоперационное обследование лимфатических узлов и внутренних органов не выявило какой-либо патологии. 28.01.09 произведена операция — удаление менингиомы задней поверхности пирамиды височной кости справа. Использован ретросигмовидный субокципитальный доступ, выполненный через парамедианный разрез кожи в шейно-затылочной области. Опухоль умеренно кровоточивая, мягкоэластичной консистенции, имела четкую границу со стволом мозга и признаки инвазии прилежащей к ней коры мозжечка. Киста на медиальной поверхности опухоли имела интратуморальное расположение. Матрикс опухоли располагался сразу же за внутренним слуховым проходом. Он иссечен вместе с измененной твердой мозговой оболочкой. Последняя была инфильтрирована опухолью кпереди от матрикса до канала отводящего нерва, книзу — до области яремного отверстия. Здесь оболочка коагулирована. Таким образом, опухоль удалена тотально. Гистологический диагноз: менингиома смешанного строения. Спустя 6 дней после операции в удовлетворительном состоянии выписана домой. При контрольном обследовании через 4 нед каких-либо неврологических симптомов не выявлялось. На контрольных спиральных компьютерных томограммах (СКТ) головного мозга без и с контрастным усилением, произведенных спустя 4 и 6 мес после операции, признаков рецидива опухоли нет. Состояние пациентки было удовлетворительным, планировала в сентябре вновь приступить к работе. Однако осенью вновь наступило ухудшение состояния. Как и прежде, отметила двоение предметов перед глазами, но уже при взгляде в разные стороны, шаткость походки, впервые появилось снижение слуха на правое ухо, онемение правой половины лица и жестокая сжимающая головная боль. Повторно госпитализирована в НИИ нейрохирургии в ноябре 2009 г. При неврологическом обследовании выявлена симптоматика поражения правого мостомозжечкового угла в виде снижения слуха на правое ухо, слабости лицевой мускулатуры (по классификации Хаус Бракмана 3-я степень), гипестезии в зоне иннервации тройничного нерва справа, мозжечковая и стволовая симптоматика. На контрольных МРТ головы и шеи определялись множественные узлы менингиомы области задней черепной ямки (рис. 2, а—г). Рисунок 2. Вид опухоли при нейровизуализации (рецидив и после курса радиохирургии), гистологические препараты после второй операции. а — МРТ, аксиальный срез, рецидив менингиомы через 10 мес после операции; б — МРТ, аксиальный срез после проведения курса радиохирургии; в — менингиома анапластическая: видны множественные очаги некрозов, митозы. Ув. 200. Окраска гематоксилином и эозином; г — экспрессия пролиферативного маркера Ki-67 в ядрах опухоли, индекс мечения около 15%. Ув. 400. Они располагались в задних отделах кавернозных синусов (справа узел большего размера), верхних отделах ската, области петрокливального сочленения, внутреннего слухового прохода, задней поверхности пирамиды височной кости на стороне бывшей операции. По внутренним органам патологии не выявлено. 30.11.09 с использованием прежнего оперативного доступа произведена повторная операция удаления множественных узлов менингиомы основания задней черепной ямки справа: задней поверхности пирамиды височной кости, внутреннего слухового прохода и петрокливальной области справа (гистологический диагноз: анапластическая менингиома). Узлы менингиомы, расположенные в области кавернозных синусов, верхних отделов ската, не удалялись. Таким образом, произведено частичное удаление опухоли. В послеоперационном периоде отмечен регресс только мозжечковой симптоматики. Учитывая характер заболевания, объем оперативного вмешательства, распространение опухолей, через 1 мес после повторной операции в НИИ нейрохирургии проведено 7 сеансов курса радиотерапии с хорошим лечебным эффектом. Состояние пациентки постепенно улучшалось: уменьшилось двоение предметов перед глазами, исчезли головная боль, онемение лица, улучшилось общее самочувствие. На этом фоне в марте 2010 г. отметила появление плотного образования на шее справа в месте бывших оперативных вмешательств. Образование на протяжении нескольких недель увеличилось в размерах, стало выбухать в правой заушной области, вызывая напряжение и локальное побледнение кожи, было болезненным при его ощупывании, поворотах головы. Произведенная контрольная МРТ головы и шеи не выявила прогрессии интракраниальной опухоли. В мягких тканях шеи в месте бывшего парамедианного доступа выявлено два разноразмерных очага (рис. 3, а—в). Рисунок 3. Вид опухоли при нейровизуализации (экстракраниальное метастазирование менингиомы), гистологические препараты. а — МРТ, сагиттальный срез, стрелкой указан метастаз менингиомы в шейную область; б — анапластическая менингиома, инфильтрирующая жировую и мышечную ткани. Ув. 400. Окраска гематоксилином и эозином; в — экспрессия пролиферативного индекса Ki-67 в клетках опухоли, ИМ около 15%. Ув. 400. Пациентка вновь поступает в НИИ нейрохирургии, где 23.06.10 произведено удаление двух узлов менингиомы. Каждая опухоль свободно выделена из мышц шеи, в которых они располагались, и единым узлом каждая удалена. Гистологический диагноз: анапластическая менингиома. После операции самочувствие удовлетворительное. Изменений в неврологическом статусе не отмечено. Обследование лимфатических узлов, органов грудной клетки и брюшной полости не выявило каких-либо узлов. На 4-е сутки после операции выписана домой.
Менингиомы — обычно медленно растущие новообразования, составляющие до 20% всех первичных внутримозговых и спинальных опухолей [9, 38]. Внутрижелудочковые менингиомы встречаются реже, составляя от 0,5 до 3% всех менингиом [17]. Они, как правило, доброкачественные. Несмотря на свой доброкачественный характер, эти опухоли могут поражать стенки синусов, кости, мягкие ткани. Частота местных рецидивов менингиомы, по данным разных авторов, колеблется от 9 до 32% [8] и зависит от радикальности удаления и гистологического типа опухоли. Частота опухолей с более агрессивным биологическим видом (атипические и анапластические типы, соответственно Grade II и III по классификации ВОЗ) варьирует от 2 до 10% [25]. Метастазирование доброкачественных менингиом наблюдается редко — не более чем в 0,1% случаев [11, 18, 23, 32]. При злокачественных менингиомах частота возникновения метастазов существенно выше от 5 до 46% [6, 31]. Наиболее часто отдаленное метастазирование менингиом происходит в легкие (60%), внутренние органы брюшной полости, в первую очередь в печень (34%), шейные лимфатические узлы (18%), длинные трубчатые кости, кости черепа и кости таза (11%), плевру (9%), позвоночник (7%), центральную нервную систему (7%) и средостение (5%) [3, 5, 12, 14, 21, 36]. Почки, мочевой пузырь, щитовидная железа, молочная железа, сердце, кожа, надпочечники и глазное яблоко поражаются метастазами менингиом в единичных случаях [12]. Период между постановкой диагноза интракраниальной менингиомы и появлением метастазов очень вариабелен и колеблется от нескольких месяцев до 20 лет [20]. Он короче для злокачественных менингиом и длиннее для доброкачественных [4, 20, 29]. Таким образом, в случае метастазирования менингиомы должно быть обязательно проведено исследование внутренних органов, прежде всего легких.
В нашем случае этот период составил 17 мес, а метастазирование наступило в мягкие ткани шеи. Указаний на столь необычное место метастазирования в современной специальной литературе нами не найдено.
Считается, что метастазы менингиомы распространяются через венозную систему, по лимфатическим путям и цереброспинальную жидкость, а также контактным (имплантационным) путем. Инвазия твердой мозговой оболочки венозных синусов приводит к попаданию клеток опухоли в легочный круг кровообращения, систему непарной и полунепарной вены, венозное сплетение позвоночника, откуда происходит дальнейшее распространение опухоли в «привычные» места [37]. Первоначально считалось, что хирургия помогает формированию метастазов, позволяя опухолевым клеткам поступать в кровеносную и лимфатическую систему циркуляции [30]. В нашем случае имело место одновременное поражение обоих кавернозных синусов, верхнего каменистого синуса, области луковицы яремного отверстия, что, очевидно, имело патогенетическое значение для гематогенного метастазирования. Однако мы не исключаем, что первичным путем распространения метастазов у нашей пациентки было drop-метастазирование, т.е. по предшествовавшей хирургической траектории.
Менингиомы происходят из клеток паутинной мозговой оболочки (арахноидного эпителия) и естественным путем всегда попадают в цереброспинальную жидкость в процессе своего роста, или во время хирургического вмешательства. Диссеминация или обсеменение через цереброспинальную жидкость встречается реже, чем развитие гематогенных метастазов в экстракраниальных внутренних органах, но тем не менее тоже может иметь место [13]. Цитологический анализ ликвора в нашем случае не проводился, поэтому роль распространения метастазов на шею через спинномозговую жидкость остается только гипотетической.
Некоторые нейровизуализационные данные, такие как грибоподобный рост опухоли, негомогенное усиление, перитуморозный отек, остеолизис, внутренние кистозноподобные области и нечеткие границы опухоли, также могут рассматриваться как дополнительные факторы в отношении злокачественности и агрессивности опухоли, а также возможности ее метастазирования [11, 33]. В нашем случае на злокачественную природу менингиомы могли указывать такие данные МРТ, как перитуморозный отек, отсутствие ликворной щели, что ассоциируется с нечеткой границей с мозговой тканью, наличие кист на медальной, т.е. граничащей с мозгом поверхности опухоли. Но следует еще раз подчеркнуть, что они не являются признаками злокачественности менингиом. Место локализации матрикса опухоли, распространение ее относительно намета мозжечка суб- или супратенториально также не является прогностическим фактором для метастазирования [11, 18].
Гистологический тип менингиомы в большинстве случаев является прогностическим фактором не только в отношении возникновения рецидивов менингиом [1], но и для их метастазирования [2, 6, 7, 21, 27].
В последней классификации опухолей нервной системы ВОЗ (2007) приводятся 15 гистологических вариантов менингиомы, большинство из которых относятся к Grade I и имеют доброкачественный характер [10]. Атипические менингиомы имеют следующие гистологические признаки: повышенную митотическую активность, участки плотноклеточности, наличие мелких клеток с высоким ядерно-цитоплазматическим отношением, выраженными ядрышками, солидный характер роста с очагами «географических» или «спонтанных» некрозов. Для такого варианта возросшей митотической активностью считается наличие четырех или более митозов в 10 полях зрения при большом увеличении [25]. Анапластические менингиомы демонстрируют еще более злокачественные признаки по сравнению с атипическими менингиомами. Такие признаки включают или очевидно злокачественные цитологические признаки, или высокий митотический индекс (20 и более митозов на 10 полей зрения на большом увеличении) [26].
Тем не менее гистопатологические критерии злокачественности менингиом до настоящего времени полностью не изучены. Более трех фигур митоза на 10 полей зрения, по-видимому, на сегодняшний день наиболее надежный индикатор агрессивного биологического поведения опухоли, но все же не бесспорный [20]. Некоторые авторы [6, 16, 28, 31, 35] придерживаются мнения, что высокий индекс пролиферативной активности клеток не является основным прогностическим фактором ни метастазирования, ни рецидивирования менингиом, поскольку в редких случаях доброкачественные менингиомы также могут метастазировать. Учитывая, что 90% менингиом доброкачественные, но к ним относится до 60% всех отдаленных метастазов [4], гистологические признаки злокачественности менингиом, предложенные ВОЗ, не являются абсолютно достоверными. В отношении оценки типа опухоли и ее потенциала злокачественности в этой ситуации полезны такие иммуногистохимические маркеры, как Ki-67 и р53, или молекулярно-биологические исследования: делеции CDKN2A и 9р21 [6, 13, 24, 34]. Индекс мечения Ki-67 особенно показывает высокозначимое увеличение от доброкачественного (в среднем 3,8%), через атипическую (в среднем 7,2%), к анапластической менингиоме (в среднем 14,7%) [19]. Аналогичные результаты, подтверждающие важное значение уровня индекса мечения Ki-67 и делеции 9р21 для оценки злокачественности и вероятности развития рецидива опухоли, получены и для менингиом основания задней черепной ямки [1]. В нашем случае индекс мечения Ki-67 в материале от первой операции был относительно высоким — около 7%, что приближало эту опухоль к атипической менингиоме (Grade II).
При исследовании рецидива опухоли морфологическая картина (наличие множественных некрозов и митозов) и индекс мечения Ki-67, равный 15%, уже соответствовали анапластической менингиоме Grade III. Гистологическое исследование метастатической опухоли на шее выявило инфильтративно растущую в мышечную, фиброзную и жировую ткани анапластическую менингиому.
Таким образом, в представленном наблюдении имела место злокачественная прогрессия опухоли с последующим метастазированием в мягкие ткани.
Заключение
В случаях злокачественной трансформации рецидивирующей опухоли или признаков метастазирования в схему обследования пациента помимо МРТ-исследования головы целесообразно включать исследование органов грудной и брюшной полостей. Гистологическое исследование рецидивирующих менингиом требует дополнительного иммуногистологического исследования с уточнением пролиферативной активности опухоли.
Менингиома
Менингиома или арахноидэндотелиома – опухоль головного мозга и позвоночника, преимущественно доброкачественного характера, происходящая из паутинной мозговой оболочки, окружающей нервные структуры – арахноидальный эндотелий, не является новообразованием твердой оболочки. Чаще бывает одиночной. Термин “менингиома” был предложен нейрохирургом Кушингом еще в 1922 году.
О менингиоме – общеклинические аспекты
Менингиома – округлая, реже подковообразная, чаще доброкачественная опухоль, хорошо отграниченная, нередко спаянная с тканью твердой мозговой оболочки, размером до 15 мм и более. Локализация менингиомы – поверхность головного мозга, но иногда встречается на конвекситальной поверхности или на основании черепа. Крайне редко новообразование развивается в желудочках, костной ткани. Учитывая, что паутинная оболочка покрывает и спинной мозг, возможно развитие спинальных менингиом.
Для менингиомы характерно медленное развитие, часто она не дает о себе знать, пока не достигнет внушительных размеров. Поэтому и ранняя диагностика - редкость, обычно менингиому определяют случайно, при проведении исследования головного или спинного мозга.
Менингиома составляет 25% от всех опухолей ЦНС после глиом, лишь 5-10% носят злокачественный характер. Менингиомы обнаруживают чаще у женщин в возрасте 35-65 лет. У детей новообразования головного мозга встречаются лишь в 1,5% клинических случаев.
«Золотым стандартом» диагностики является МРТ или КТ-исследование.
Причины и факторы риска
Основная теория возникновения гемангиомы - генетическая: при проведении генетического теста обнаруживается дефект 22 хромосомы. Близость ее с нейрофиброматозным геном значительно повышает риск развития менингиомы.
Среди других причин и предрасполагающих факторов выделяют:
изменения в гормональном фоне у женщин;
рак молочной железы и яичников;
частое воздействие радиоактивного излучения (ионизирующее, рентгенологическое);
интоксикация, в том числе хроническая, сложного генеза;
Опухоль растет по экстенсивному типу – единым узлом, крайне редко возможен рост новообразования сразу из нескольких очагов.
Классификация – какой может быть менингиома
Менингиомы классифицируются по злокачественности и форме развития опухоли.
По степени злокачественности выделяют три основные формы:
Типичная или доброкачественная. Отличается медленным ростом, не прорастает в мозговую ткань. Локализация поверхностная.
Атипичная или потенциально злокачественная. Отличается митотической активностью, прорастаем в мозговые оболочки.
Злокачественная или апластическая. Проникает глубоко в ткани мозга, может иметь несколько очагов. Опухоль отличается быстрым ростом, провоцирует озлокачествление опухоли.
По гистологическому варианту существуют следующие формы менингиом:
Наибольшую опасность представляют опухоли с высокой митотической активностью и анапластические менингиомы (менингосаркомы), так как отличаются возможностью внутреннего роста, они могут прорастать в вещество головного мозга.
Диагностика
Наибольшую клиническую значимость имеют нейровизуализация (методы, позволяющие определить биохимические характеристики мозга), магнитно-резонансная и компьютерная томография, ПЭТ (позитронно-эмиссионная томография). Уточнить диагноз поможет рентгенография, ЭЭГ, другие инструментальные исследования. Комплексная диагностика может включать пункцию, лабораторно-клинические исследования.
Менингиому дифференцируют с другими опухолями оболочек головного мозга, кистами и другими новообразованиями.
Как проявляется менингиома
Чаще всего менингиома не сопровождается никакими клиническими проявлениями до тех пор, пока опухоль не достигнет внушительных размеров. Клинические проявления связаны со сдавливанием тканевых структур, сосудов. Симптомы различаются в зависимости от формы заболевания, но есть общие признаки:
тупая, ноющая головная боль, не связанная со временем суток и имеющая различную локализацию;
повышение внутричерепного давления из-за отека и сдавления мозговой ткани;
тошнота, рвота, не связанные с приемом пищи;
нарушение слуха, памяти;
снижение остроты зрения, выпадение полей зрения, опущение века;
Симптоматическая картина зависит от локализации и стадии патологического процесса. При менингиоме спинного мозга признаки опухоли отмечаются уже на стадии ее формирования.
Осложнения
Последствия менингиомы зависят от морфологической структуры и риска озлокачествления. Обычно после удаления доброкачественной опухоли наступает полное выздоровление и исчезновение симптомов. Присутствует вероятность рецидива.
Осложнения встречаются чаще у лиц с сердечно-сосудистыми патологиями, эндокринными нарушениями, сахарным диабетом, избыточным весом, органными
Лечение
Тактика лечения опухоли зависит от ее морфологической структуры, локализации, рисков осложнений и общеклинического состояния пациента.
Существует две принципиальные тактики:
пассивная – врач принимает решение о динамическом наблюдении с коррекцией образа жизни, приемом симптоматических препаратов;
активная – составляется план хирургического лечения.
Учитывая локализацию, решение об операции принимают в соответствии с потенциальной пользой, рисками и другими клинически значимыми критериями.
В лечении следует избегать народных методов, нетрадиционной медицины, сомнительных рецептов.
Лечение менингиомы:
Менинголиз – хирургическое вмешательство с доступом через основание черепа. Метод реализуется, если новообразование находится в пределах доступности хирургического инструментария. Менинголиз проводится только при крупных опухолях. Допускается частичное иссечение нароста. В дальнейшем за оставшейся частью наблюдают во избежание озлокачествления, рецидива, роста.
Лучевая терапия. Метод лечения используется при злокачественном течении опухоли. При раннем лечении удается добиться положительной динамики. Курс лечения состоит из нескольких сеансов. Среди побочных явлений: выпадение волос, снижение веса, лучевой дерматит. Лучевая терапия выполняется при невозможности реализовать хирургическое иссечение опухоли.
Радиохирургический метод. Опухоль удаляют при помощи гамма-ножа – мощного ионизирующего излучения. Здоровые клетки не затрагиваются. Метод эффективен при опухолях небольшого размера.
Методы лечения могут комбинировать между собой. Дополнительно назначаются симптоматические препараты, расписывается план посещений врача с контролем состояния головного мозга по результатам МРТ, компьютерной томографии.
Прогноз
При типичной форме опухоли прогноз благоприятный. Остальные виды новообразований могут рецидивировать, приводя к летальному исходу. Анапластическая форма опухоли имеет грозный прогноз, однако при адекватном лечении пятилетняя выживаемости достигает 30-45%. Сомнительный прогноз при множественных менингиомах. Рано происходит инвалидизация больного. Чем раньше начато лечение, тем выше шансы не только на выживаемость, но и сохранение качества жизни.
Литература
Архангельский В. В., Бродская И. А. Менингиома // Большая медицинская энциклопедия / под общей редакцией Б. В. Петровского. — 3-е издание. — М.: «Советская энциклопедия», 1981. — Т. 15 (Меланома — Мудров). — С. 26—27. — 576 с.
Батороев Ю. К. О новых нозологических формах ВОЗ-классификации опухолей центральной нервной системы (четвертое переиздание, 2007) //Сибирский медицинский журнал (Иркутск). – 2009. – Т. 84. – №. 1.
Куканов К. К. и др. Менингиомы большого затылочного отверстия: результаты хирургического и радиохирургического лечения //Российский нейрохирургический журнал им. профессора АЛ Поленова. – 2016. – Т. 8. – №. 4. – С. 26-35.
Менингиома головного мозга
Менингиома в голове - код по МКБ-10 - D32.0 - новообразование из паутинной оболочки головного мозга. Имеет четкие границы. Имеет вид шаровидного узла или подковообразная. Чаще всего срастается с твердой оболочкой головного мозга.

Содержание статьи
- Причины менингиомы
- Классификация новообразования
- Симптомы менингиомы головного мозга
- Диагностика заболевания
- Осложнение патологии
- Лечение менингиомы
- Реабилитация
Причины менингиомы
За развитие опухоли отвечает генетический дефект в 22 хромосоме. Выявлена связь между гормональными сбоями у женщин и развитие менингиомы. Провоцирующими факторами являются:
- ЧМТ;
- радиоактивное излучение;
- яды.
Растет опухоль экспансивно. Иными словами - единым узлом, при это раздвигая ткани. Возможен мультицентрический рост. Размер опухоли от 1 миллиметра до 15 сантиметров. Новообразование имеет плотную консистенцию, капсулу.
Запишитесь на онлайн консультацию, если вас беспокоит возможный риск развития менингиомы. Наши врачи расскажут о возможных причинах, факторах риска патологии, будут на связи в любое время суток.
Классификация новообразования
Менингиомы могут быть доброкачественные и злокачественные, атипичные. По локализации выделяют базальные, парасагиттальные, конвекситальные.
Согласно действующей классификацией, установленной ВОЗ различают следующие виды менингиом:
1 степень злокачественности
Это 94 процента от всех случаев. Является доброкачественной, медленно растет. не поражает окружающие ткани. Частота рецидивов низкая
2 степень злокачественности
Встречается в 5 процентах случаев. Имеют быстрый, агрессивный рост. Высокая частота рецидивов. Прогноз неблагоприятный
3 степень злокачественности
Наблюдается в 1 проценте всех случаев. Прогноз неблагоприятный. Прогрессирующий рост с вовлечением тканей головного мозга
Менингосаркомы могут проникать в ткани головного мозга, метастазировать в другие внутренние органы и вызывать частые рецидивы.
Менинготелиальная менингиома, фиброзная, смешанная псаммоматозная, ангиоматозная, секреторная, микрокистозная - такие типы выделяются специалистами по гистологическим характеристикам.
Мужчина обратился за консультацией к врачу. Он жаловался на частые головные боли в правой лобно-теменной доле, произвольные движения конечностями правой стороны затруднены, походка нарушена, испытывает сложности в произношении сложных фраз, слов. Был направлен к неврологу. На КТ выявлено обширное образование в правой теменной доле. Проведено полное обследование. По результатам установлено, что у пациента новообразование неопределенного характера с гипертензионным синдромом и синдромом центрального левостороннего гемипареза. Направлен на операцию по удалению опухоли.
Симптомы менингиомы головного мозга
Патология может протекать бессимптомно и не беспокоить проявлениями пациента. Клинические признаки зависят от размеров, локализации новообразования:
- менингиома намета мозжечка проявляется проблемами с координацией движений, нарушением памяти, головными болями. Могут возникать эпилептические припадки;
- менингиома теменной области чаще всего выражается в эпилепсии, гемипарезом, сниженной способностью к обучению;
- фалькс менингиома вызывает судороги, паралич ног, нарушение работоспособности органов таза;
- менингиома левой лобной области проявляется в нарушении речи: заикание, невнятная речь;
- менингиома правой теменной области характеризуется нарушениями чувствительности, эпиприпадками;
- ольфакторная менингиома или опухоль передней черепной ямки проявляется в виде снижения обоняния с последующей аносмией, эпилептическими припадками;
- петрифицированная менингиома характеризуется повышенной утомляемостью, слабость рук, ног, постоянно кружится голова, тошнота;
- анапластическая - является злокачественной;
- конвекситальная в височной области - проблемы с речевым, слуховым аппаратом, тремор конечностей;
- обызвествленная в теменной области проявляется дезориентацией в пространстве, ухудшается ассоциативное мышление, расстройствами психики, эпилептическими припадками;
- менингиома височной области способна стать причиной припадков, нарушения зрения, поведенческих расстройств, могут вызвать симптомы окклюзионной гидроцефалии.
Важно! Общемозговыми симптомами являются: тошнота, рвота, нарушения сознания, координации, головные боли, мышечная слабость, проблемы со слухом, обонянием, зрением.
Диагностика заболевания
Постановка диагноза порой невозможна, так как менингиома может не вызывать симптомов. Пациентам с клиническими признаками приписываются иные диагнозы. При проявлении первых признаков, пациент обязан пройти полное неврологическое обследование, консультация офтальмолога, отоларинголога.
Обязательными являются следующие методы диагностики:
- МРТ;
- МР спектроскопия;
- КТ головного мозга;
- ПЭТ головного мозга.
Постановка окончательного диагноза возможна после исследования биоптата. Оно определит морфологический тип новообразования.
Осложнение патологии
Злокачественная форма новообразования способна метастазировать в другие внутренние органы. Доброкачественные опухоли разрастаются до больших форм, сдавливают окружающие ткани мозга. Это приводит к необратимым неврологическим последствиям.
Последствия могут быть в виде:
- отека мозга вокруг новообразования;
- снижение зрения;
- гиперостоз;
- обезыствление опухоли или ее кальцификация;
- судороги;
- переход доброкачественной в злокачественную опухоль;
- блокировании движения спинномозговой жидкости.
После проведенных операций по удалению менингиомы встречаются последствия:
- деформация черепа;
- головные боли;
- инфаркт головного мозга;
- парез конечностей;
- поведенческие нарушения;
- повреждения обонятельных нервов.
Повторные операции необходимы при наличии рецидивов.
Запишитесь на онлайн консультацию, если вас беспокоят возможные последствия после оперативного вмешательства по удалению опухоли головного мозга. Наши врачи составят список клиник, где можно пройти обследование, подскажут какие анализы нужно сдать, предоставят второе мнение независимых экспертов.
Лечение менингиомы
Типичные и доброкачественные формы опухоли лечатся оперативным путем. Вскрывается черепная коробка, производится полное или частичное удаление новообразования. Сюда входит резекция капсулы, пораженных участков мозга.
Злокачественные и атипичные новообразования с инфильтративным типом роста не всегда поддаются удалению. В этом случае вырезается часть менингиомы. За остальной частью наблюдают. Менингиома кавернозного синуса лечится при помощи стереотаксической радиохирургии и фракционированной лучевой терапией. Радиохирургическая терапия дает возможность уменьшить размеры новообразования, удалить опухолевые ткани. При этом анестезия не требуется.
Медикаментозная терапия направлена на уменьшение отека мозга, уменьшение воспалительного процесса.
Основные противопоказания при менингиоме - химиотерапия. Это связано с доброкачественным течением патологического процесса.
Реабилитация
В этот период назначаются лекарственные средства, которые снижают внутричерепное давление, уменьшают отеки, воспалительный процесс. Для купирования болевого синдрома показаныа фихиотерапия. После выписки из больницы физические нагрузки противопоказаны. Требуется соблюдение диеты, режима дня. Через 2 месяца рекомендуется умеренная физическая активность в виде плавания, пешие прогулки, гимнастики.
Прогноз жизни благоприятный в случаях типичной и доброкачественной менингиомы. Остальные типы опухоли имеют неблагоприятный прогноз.
Частые вопросы
Это доброкачественное, медленно растущее новообразование в головном мозге. Возникает у основания черепа. Менингиома основания черепа лечится только хирургическим путем.
Осложнения могут быть самыми разнообразными как от самой патологии, так и от проведенной операции. Сюда входит парез конечностей, судороги, эпилептические припадки, переход из доброкачественной в злокачественную форму, сдавливание тканей мозга.
По данным ВОЗ продолжительность жизни со злокачественной формой менингиомы составляет не более двух лет при использовании всех методов терапии.
Нет, это опухоль которая растет из паутинной оболочки головного мозга. Может быть различных размеров и форм. Локализация в головном мозге так же разнообразна.
Заключение эксперта
Менингиома - объемное новообразование головного мозга. Для типичных и доброкачественных форм характерно небольшой размер, отсутствие симптомов. Поэтому диагностировать ее очень сложно. При злокачественном течении появляются головные боли, головокружения, ухудшение зрения, слуха, обоняния, тошнота, рвота. При отсутствии своевременного лечения приводит к летальному исходу. Лечение преимущественно - хирургическое.
Читайте также:
