Методы обследования абсцесса брюшной полости
Добавил пользователь Skiper Обновлено: 28.01.2026
а) Определение:
• Отграниченное скопление гноя или инфицированной жидкости в брюшной полости
б) Визуализация:
1. Общая характеристика:
• Лучшие диагностические критерии:
о Отграниченное инкапсулированное скопление жидкости с периферическим контрастным усилением в виде «ободка» ± пузырьки газа или уровень «жидкость-газ» при КТ с контрастным усилением
• Локализация:
о Может возникать в любом отделе брюшной полости, в т. ч. в полости брюшины, внебрюшинно, в паренхиме органов
• Размеры:
о Очень вариабельны:
- 2-15 см в диаметре, микроабсцессы
2. КТ внутрибрюшного абсцесса:
• Отграниченное инкапсулированное скопление гиподенсной жидкости с периферическим контрастным усилением в виде ободка:
о Может иметь «жидкостную» плотность (от 0 до +10 единиц Хаунсфилда) или быть чуть более гиперденсным
о Помутнение жировой ткани возле абсцесса, отек, утолщение фасциальных пластинок на фоне воспалительного процесса
о Интрапаренхиматозный абсцесс (в печени, почках, селезенке и т. д.) часто проявляется отеком паренхимы со снижением ее плотности
• Наличие газа внутри скопления жидкости (около 50% случаев) без указаний на оперативное вмешательство - признак, крайне подозрительный на инфекционную природу данной жидкости
• Под термином «абсцесс» понимается локальное скопление жидкости, которое можно дренировать: его необходимо дифференцировать с распространенным воспалительным процессом с наличием жидкости, не поддающейся удалению путем дренирования (например, флегмоной)
• Сложно дифференцировать со скоплениями жидкости неинфекционного характера (серома, лимфоцеле, гематома)
3. МРТ внутрибрюшного абсцесса:
• Центральное ядро абсцесса обладает типичными жидкостными сигнальными характеристиками (гипоинтенсивное на Т1-ВИ, гиперинтенсивное на Т2-ВИ):
о Неоднородность структуры абсцесса (например, с наличием кровоизлияний или белкового содержимого) может приводить к некоторому изменению сигнальных характеристик
• Периферическое контрастное усиление в виде «ободка» на Т1 ВИ с контрастированием
• Внутрибрюшные абсцессы любой локализации имеют тенденцию к ограничению диффузии (гиперинтенсивный сигнал на DVI с низкими значениями ADC):
о Более низкие значения ADC по сравнению с жидкостью неинфекционного характера:
- Однако отсутствие ограничения диффузии не исключает абсцесс (перекрытие значений ADC с некротическими опухолями и жидкостью неинфекционного характера)
• МРТ обычно служит подтверждением отека мягких тканей вокруг абсцесса (гиперинтенсивный сигнал на Т2 ВИ)
4. УЗИ внутрибрюшного абсцесса:
• Неоднородное скопление жидкости с включениями невысокой эхогенности, с наличием перегородок, септ, или многокамерное: о Эхогенные включения отражают наличие дебриса в абсцессе:
- Усложнение структуры абсцесса предполагает наличие более густого, вязкого содержимого
- Комплексная структура абсцесса при УЗИ предполагает затруднения при его дренировании (особенно при помощи тонкого катетера)
о Эффект дорсального усиления в значительной степени зависит от состава жидкости в структуре абсцесса:
- Абсцессы, содержащие вязкую, густую, белковую жидкость дают относительно небольшой эффект дорсального усиления
о Центр абсцесса лишен сосудов при цветовой допплерографии, с усилением кровотока по периферии о Жир вокруг абсцесса может выглядеть крайне эхогенным из-за воспаления:
- При цветовой допплерографии определяется усиление кровотока в воспаленной жировой ткани
- Внутренние эхогенные очаги с артефактами вследствие реверберации и «грязной» (размытой) акустической тенью позволяют предположить наличие газа
5. Рентгенологические данные:
• Рентгенография:
о Мягкотканное «объемное образование» или тень ± газ (около 50% случаев) или уровни «жидкость-газ»:
- Могут также выявляться потеря дифференцировки между жиром и (более плотными) мягкими тканями
о Растянутые петли кишки вследствие кишечной непроходимости
о Поддиафрагмальный абсцесс часто приводит к воспалению прилежащей части плевры и ателектазу нижней доли
6. Рентгеноскопия внутрибрюшного абсцесса:
• Абсцессоскопия:
о Применяется с целью обнаружения остаточных полостей абсцесса после установки чрескожного дренажа
о Оценка положения катетера, в т. ч. по отношению к абсцессу
о Выявляются свищи между абсцессом и прилежащими отделами кишечника, поджелудочной железой, органами билиарной системы
7. Радионуклидная диагностика:
• Сцинтиграфия с галлием-67:
о Чаще всего используется при хронических инфекциях и лихорадке неясного генеза
о Неспецифическое исследование, т. к. галлий-67 может накапливаться в опухолях, например лимфоме, и в гранулемах при гранулематозах (например, при саркоидозе)
• Исследование с введением лейкоцитов, меченых индием-111 или технецием-99m:
о Чаще всего используется при острых инфекциях или воспалительных заболеваниях кишечника
8. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с контрастным усилением
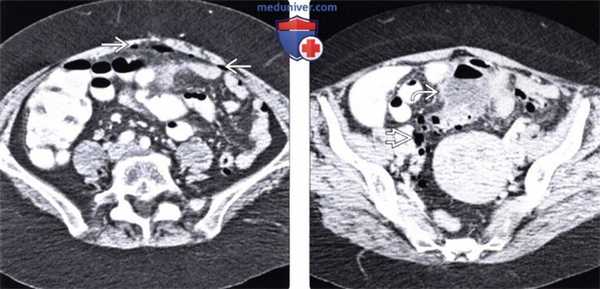
(Слева) На аксиальной КТ с контрастным усилением у пациентки с симптомами в виде умеренно выраженных болей в животе, лихорадки, болезненности определяется большое количество свободного газа внутри полости брюшины.
(Справа) На аксиальной КТ с контрастом у этой же пациентки выявлен многокамерный абсцесс, тесно прилежащий к сигмовидной кишке, измененной за счет выраженного дивертикулеза, что и послужило причиной свободного газа и абсцесса.
в) Дифференциальная диагностика внутрибрюшного абсцесса:
1. Послеоперационное лимфоцеле:
• Иссечение лимфатического узла в анамнезе, а также наличие клипс по ходу путей оттока лимфы
• Наличие простой жидкости типичной невысокой плотности без периферического контрастного усиления или включений газа
2. Билома:
• Скопление жидкости возле желчных протоков у пациента с оперативным вмешательством на печени или органах билиарной системы в анамнезе
• Обычно имеет типичную жидкостную плотность без периферического контрастного усиления или включений газа (за исключением суперинфекций)
3. Послеоперационная серома:
• Обладает типичными жидкостными характеристиками; не усиливается по периферии при контрастировании
• Может быть многокамерной, возможны также включения газа, обусловленные недавним оперативным вмешательством
4. Множественные отграниченные скопления жидкости (асцит):
• Чаще у пациентов с циррозом, хроническими заболеваниями печени, хронической почечной недостаточностью, или другими состояниями, приводящими к появлению асцита
• Типичные жидкостные характеристики, минимальное объемное воздействие, отсутствие периферического контрастного усиления, отсутствие включений газа
• Может иметь сложную структуру (например, перегородки) на УЗИ или МРТ, которая не определяется при КТ
5. Псевдокиста поджелудочной железы:
• Данные анамнеза или наличие лучевых признаков перенесенного панкреатита
• Локализация очень вариабельна, чаще всего: паренхима поджелудочной железы, малый сальник, переднее околопочечное пространство или брыжейка поперечной ободочной кишки
• Необходимо несколько недель, чтобы сформировалась псевдокапсула по периферии псевдокисты
6. Внутрибрюшная гематома:
• Плотностные характеристики в значительной мере зависят от времени, прошедшего с момента кровоизлияния. Так, сгусток крови в острую фазу имеет типичную высокую плотность (>45 HU), которая постепенно снижается со временем
• Может определяться слабое периферическое усиление (не обязательно при инфицировании гематомы)
7. Препараты на основе оксидированной целлюлозы (Сержисел):
• Используются при хирургических вмешательствах с целью остановки кровотечения, выглядят как множественные пузырьки газа и небольшое количество жидкости
• Могут симулировать абсцесс, хотя наличие отграниченного скопления жидкости в данном случае не совсем характерно
г) Патология. Общая характеристика:
• Этиология:
о Множество различных причин, в т. ч. перфорация кишечника (прободной аппендицит, дивертикулит), послеоперационные осложнения, сепсис и травма:
- Послеоперационный абсцесс может иметь различную локализацию в зависимости от области хирургического вмешательства, но чаще всего возникает внутрибрюшинно, в маточно-прямокишечном кармане, кармане Морисона, под диафрагмой
• Генетические изменения:
о Риск увеличивается при генетически обусловленных изменениях иммунного ответа
о У пациентов с сахарным диабетом повышен риск возникновения газовых абсцессов
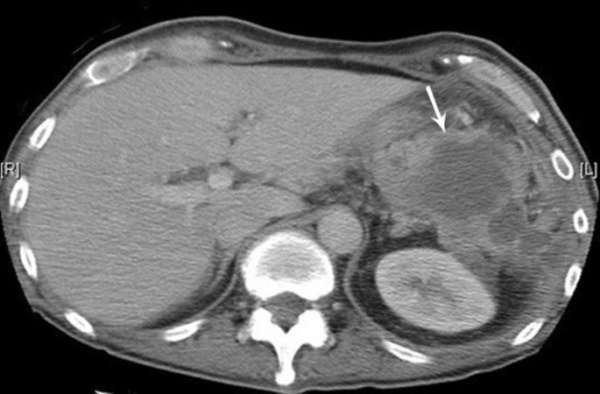
(Слева) На аксиальной КТ с контрастным усилением у пожилой женщины после РХПГ и пап ил-лотомии визуализируется большое скопление газа и жидкости в забрюшинном пространстве, особенно в переднем околопочечном пространстве и в области межфасциальной пластинки.
(Справа) При аксиальной КТ с контрастом у этой же пациентки выявлен забрюшинный абсцесс. Перфорация произошла во втором отделе двенадцатиперстной кишки в зоне оперативного вмешательства (папиллотомии). (Слева) При аксиальной КТ с контрастным усилением у молодой женщины с прогрессирующей лихорадкой и болью в животе в течение многих дней определяется большой периаппендикулярный абсцесс, оказывающий объемное воздействие на тонкую кишку, мочевой пузырь и матку, смещающий их в сторону.
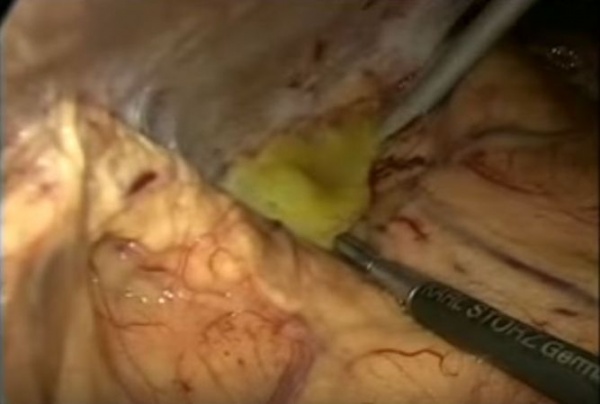
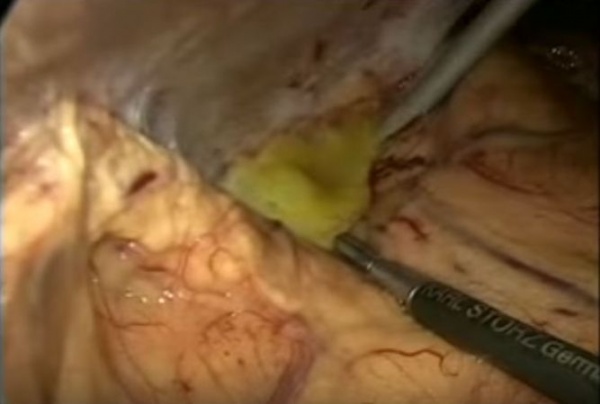
(Справа) На аксиальной КТ с контрастом у пациента после холецистэктомии в ложе удаленного желчного пузыря визуализируется скопление газа с крайне малым количеством жидкости. Также видны клипсы. Это не абсцесс; так выглядит препарат оксидированной целлюлозы (сержисел), помещенный в ложе желчного пузыря во время операции с целью остановки кровотечения.
д) Клинические особенности:
1. Проявления внутрибрюшного абсцесса:
• Наиболее частые признаки/симптомы: о Лихорадка, озноб, боль в животе
о Тахикардия и снижение артериального давления в результате сепсиса
• Клинический профиль:
о Лейкоцитоз, бактериэмия, повышение СОЭ
о У пожилых людей или у пациентов с иммунным дефицитом может не быть лихорадки или лейкоцитоза
2. Демография:
• Эпидемиология:
о Чаще всего после оперативных вмешательств
о Повышение частоты возникновения у пациентов с сахарным диабетом и иммунодефицитом
о Микроабсцессы, обусловленные грибковой инфекцией, у пациентов с иммунодефицитом
3. Течение и прогноз:
• Зависит от размеров абсцесса, иммунного статуса пациента, наличия других сопутствующих заболеваний
• Прогноз крайне благоприятный при адекватном лечении
4. Лечение внутрибрюшного абсцесса:
• Способы, риски, осложнения:
о Установка чрескожного дренажа:
- Эффективность составляет 80%, однако правильный подбор пациентов для вмешательства является решающим критерием успеха
- Наиболее подходящими для дренирования считаются инкапсулированные абсцессы с четко очерченной стенкой, заполненные жидкостью, больше 3 см, к которым можно безопасно подвести дренаж
- Дренирование может быть осуществлено под контролем КТ или УЗИ различными путями (транскутанным, трансглю-теальным, трансректальным, трансвагинальным)
- Абсцессы со сложной структурой (например, многокамерные) или абсцессы, сообщающиеся с кишечником посредством свищевого хода, могут потребовать для дренирования недели и даже месяцы, в то время как большая часть абсцессов дренируется за 10-14 дней
- Катетер удаляется, когда количество отделяемого станет менее 10 куб. см за сутки или когда полость абсцесса перестанет определяться на диагностических изображениях
о Противопоказания к чрескожному дренированию применительно к пациенту: нарушение свертываемости крови (повышение МНО или тромбоцитопения)
о Противопоказания к чрескожному дренированию применительно к абсцессу:
- Преобладание плохо отграниченной жидкости (например, при флегмоне) по сравнению с отграниченным жидкостным скоплением, которое можно дренировать
- Невозможность проведения катетера без повреждения кишечника, ближайших жизненно важных органов, плевры:
Нарушение целостности толстой кишки более опасно, чем тонкой кишки или желудка
Следует избегать вскрытия скоплений жидкости неинфекционного характера (гематома) или плеврального выпота в связи с риском суперинфекции
- Эхиннококковая киста (из-за риска утечки ее содержимого и развития анафилактического шока)
о Показания к оперативному вмешательству:
- Большие внутрибрюшинные абсцессы
- Удаление некротизированных, инфицированных тканей
- Несостоятельность чрескожного дренажа
о Малые абсцессы (
е) Диагностическая памятка. Следует учесть:
• Дифференциальная диагностика абсцесса и других скоплений жидкости неинфекционного характера после оперативных вмешательств (серома, лимфоцеле, гематома) может быть затруднительной и требовать сопоставления с клиническими симптомами инфекции или результатами цитологического исследования жидкости (после аспирации)
Забрюшинный абсцесс
Забрюшинный абсцесс – это обособленная полость в ретроперитонеальном пространстве, заполненная гнойным экссудатом. Проявления зависят от локализации и распространённости патологического процесса. Общими признаками являются недомогание, тошнота, лихорадка. Возникают боли на стороне гнойного поражения с иррадиацией в позвоночник, лопатку, тазобедренный сустав. Диагностика основывается на данных осмотра, рентгенографии органов брюшной полости, УЗИ и КТ забрюшинного пространства. Лечение комбинированное: чрескожное или оперативное дренирование абсцесса, антибиотикотерапия.
Общие сведения
Забрюшинный (ретроперитонеальный) абсцесс – ограниченное скопление гноя, расположенное между задним листком брюшины и внутрибрюшинной фасцией. Гнойники могут быть одиночными, при этом достигать значительных объемов, или множественными. Диагностика последних вызывает трудности в связи с малыми размерами образований и стёртой клинической картиной. Абсцессы могут образовываться вследствие травм, операций, перфорации полого органа, метастазирования инфекции из соседних структур. После плановых полостных операций гнойники возникают в 0,8% случаев, после экстренных - в 1,5%. Заболевание встречается преимущественно у лиц 20-40 лет.
Причины
Патогенная флора, участвующая в формировании гнойного процесса, представлена анаэробными и аэробными бактериями (стафилококк, стрептококк, кишечная палочка, клостридии и др.). Факторы, способствующие образованию гнойника, можно разделить на 2 группы:
- Первичные. Открытые ранения брюшной полости с загрязнением и недостаточной хирургической обработкой раны приводят к формированию ограниченной пиогенной полости. Закрытые травмы, сопровождающиеся повреждением забрюшинной части кишечника, могут способствовать развитию гнойного процесса и образованию абсцесса.
- Вторичные. Возникают вследствие гематогенного или лимфогенного (в 70% случаев) распространения инфекции из близлежащих органов. Ретроперитонеальный гнойник может возникать вследствие гнойного панкреатита, паранефрита, лимфаденита, абсцессов почек. Образование пиогенной полости может являться осложнением операций на органах забрюшинного пространства (мочеточнике, 12-перстной кишке, толстом кишечнике и др.). В этом случае инфекция развивается при недостаточной санации гнойного очага, нарушении правил асептики и антисептики, нерациональной АБ-терапии и неправильном уходе в послеоперационном периоде.
Классификация
В зависимости от местоположения гнойного процесса в ретроперитонеальном пространстве в абдоминальной хирургии выделяют:
1. Абсцессы переднего забрюшинного пространства. Расположены между париетальной брюшиной и предпочечной фасцией. К ним относятся:
- Панкреатические абсцессы. Образуются в результате деструктивного панкреатита, панкреонекроза.
- Околокишечные абсцессы. Формируются при перфорации 12-перстной кишки, восходящей и нисходящей части ободочной кишки в результате язвы, ранения или опухоли. Гнойник образуется при ретроперитонеальном расположении червеобразного отростка и затеке гноя в околоободочную клетчатку (параколон) при перитоните.
2. Абсцессы заднего забрюшинного пространства. Находятся между передней почечной фасцией и поперечной фасцией, выстилающей заднюю часть брюшной полости. Включают:
- Абсцессы околопочечного пространства. Располагаются с обеих сторон между передним и задним листками почечной фасции. Образуются при травмах паранефрона (околопочечной клетчатки), прорыве гнойников почек (пионефроз), при деструктивном ретроцекально расположенном аппендиците.
- Поддиафрагмальные абсцессы. Формируются непосредственно в клетчатке под диафрагмой. Отрицательное давление под куполом диафрагмы создает присасывающий эффект и способствует скоплению гнойного содержимого под диафрагмой при прободении аппендицита, разлитом перитоните, открытом и закрытом ранении брюшной полости.
Отдельно можно выделить псоас-абсцесс, образующийся при ограниченном гнойном воспалении поясничной мышцы. Формирование пиогенной полости происходит вследствие гематогенной передачи инфекции при остеомиелите позвоночника. Гнойники могут достигать больших размеров и вызывать расплавление мышцы.
Симптомы забрюшинного абсцесса
Клиническая картина заболевания зависит от размеров и локализации гнойника, длительности воспаления и этиологии патологического процесса. В начале болезни, при небольших размерах абсцесса, симптоматика может отсутствовать. По мере увеличения пиогенного образования нарастают симптомы интоксикации: озноб, лихорадка, недомогание, тошнота. Характер болей обусловлен локализацией воспалительного процесса и носит в основном разлитой характер. Болезненные ощущения чаще возникают в боку на стороне поражения. Боли могут иррадиировать в лопатку, грудной отдел позвоночника, ягодичную и ректальную область, тазобедренный сустав.
Неприятные ощущения возникают сначала во время движения (при ходьбе, попытках сесть, встать, перевернуться на бок), а затем и в покое. При забрюшинных абсцессах переднего отдела иногда пальпируется округлое образование живота. При околопочечных гнойниках боли отдают в спину, позвоночник и усиливаются при попытке согнуть ногу в тазобедренном суставе. Возникает нарушение мочеиспускания (дизурия). Затяжной характер болезни приводит к атрофии мышц поясничной и ягодичной областей. У пациентов возникает сколиоз, контрактура и внутренняя ротация бедра на стороне гнойника.
Осложнения
Длительное течение забрюшинного абсцесса может привести к прорыву гнойника в плевральную и брюшную полость. Это способствует развитию эмпиемы плевры и диффузного гнойного перитонита. Генерализация гнойного процесса с возникновением сепсиса представляет угрозу для жизни пациента. Летальность при ретроперитонеальных абсцессах варьирует от 10 до 30 %.
Диагностика
Диагностика забрюшинного абсцесса осуществляется абдоминальным хирургом, вызывает значительные трудности из-за отсутствия четко очерченной локализации боли и специфических признаков болезни. При предположении о наличие ограниченного гнойного образования ретроперитонеальной области проводят следующие обследования:
- Осмотр хирурга. Специалист проведет тщательный физикальный осмотр, сбор анамнеза жизни. Большое значение имеет наличие сопутствующей соматической патологии и оперативных вмешательств в прошлом. При подозрении на гнойный процесс в забрюшинной полости врач назначает дополнительное обследование.
- УЗИ брюшной полости и забрюшинного пространства. Выявляет воспалительные процессы в поджелудочной железе, почках, ретроперитонеальной клетчатке, жидкость в брюшной полости. При большом размере абсцесса удается визуализировать его как округлую гипоэхогенную тень.
- Обзорная рентгенография брюшной полости. Позволяет обнаружить округлое образование с уровнем жидкости.
- КТ забрюшинного пространства. Является наиболее современным и эффективным методом исследования. Позволяет определить местоположение, размеры абсцесса и выявить причину его образования.
- Лабораторные исследования. В ОАК определяются признаки бактериальной инфекции (лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево). При поражении поджелудочной железы увеличивается уровень ферментов (амилаза, липаза) в биохимическом анализе крови. При заболеваниях мочевыделительной системы отмечается лейкоцитурия, пиурия. Для выявления возбудителя проводят анализ крови или мочи на стерильность.
Для дифференциальной диагностики имеет значение локализация забрюшинного абсцесса. Начальные этапы болезни схожи с течением инфекционных заболеваний различной этиологии (брюшной тиф, грипп, малярия). При гнойнике переднего ретроперитонеального пространства дифференциальную диагностику проводят с панкреонекрозом, острым панкреатитом, язвенной болезнью 12-перстной кишки. Околопочечные абсцессы следует отличать от параненефрита, острого пиелонефрита.
Лечение забрюшинного абсцесса
Тактика лечения зависит от размера и местоположения гнойника. При небольших одиночных абсцессах проводят чрескожное дренирование и введение в полость антибактериальных препаратов с помощью катетера. Манипуляцию выполняют под контролем УЗИ или КТ. При неполном опорожнении пиогенной полости возможен рецидив болезни. При множественных, крупных одиночных абсцессах показано хирургическое вмешательство. Операция заключается во вскрытии, дренировании гнойника, санации очага воспаления и ревизии забрюшинного пространства. Выбор доступа зависит от местоположения абсцесса.
Околопочечные абсцессы вскрывают заднелатеральным или заднемедиальным доступом. При показаниях к нефрэктомии удаление почки проводят вторым этапом (после купирования гнойного процесса). При поддиафрагмальных абсцессах используют внебрюшинный или чрезбрюшинный доступ, при околокишечных - переднелатеральный. Вскрытие псоас-абсцесса производят из внебрюшинного доступа (разрез над паховой связкой вдоль гребня подвздошной кости). При остеомиелите подвздошной кости выполняют удаление секвестров.
При забрюшинном абсцессе неуточненной локализации проводят вскрытие ретроперитонеального пространства косым поясничным разрезом по Пирогову, Израэлю, Шевкуненко. Во всех случаях до и после хирургического вмешательства назначают курс антибиотикотерапии с учетом возбудителя инфекции. После операции показана дезинтоксикационная, противовоспалительная и обезболивающая терапия.
Прогноз и профилактика
Прогноз болезни зависит от запущенности гнойного процесса, общего состояния пациента. При грамотной диагностике и комплексном лечении забрюшинного абсцесса прогноз благоприятный. При порыве гнойника могут возникнуть жизнеугрожающие состояния (сепсис, перитонит). Профилактика заболевания направлена на рациональное лечение и послеоперационное ведение пациентов с острой хирургической патологией. Важную роль играет своевременное обнаружение и дренирование гнойника. Пациентам рекомендовано при первых симптомах болезни обратиться к хирургу.
Абсцесс брюшной полости ( Отграниченный перитонит )
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
МКБ-10
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% - внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников - одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
Симптомы
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц.
Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Для подтверждения диагноза проводятся следующие диагностические процедуры:
- Объективное обследование. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер.
- Рентгенологические исследования. Обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса.
- Другие визуализационные методики. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
- Лабораторные исследования. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Лечение абсцесса брюшной полости
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.

При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
Методы обследования абсцесса брюшной полости
а) Определение:
• Локализованное скопление гноя в брюшной полости
1. Общая характеристика:
• Основные диагностические признаки:
о Скопление жидкости, создающее эффект объемного образования ± пузыри газа или уровень газ-жидкость
• Локализация:
о В любой части брюшной полости
о Типичными местами формирования абсцесса в полости брюшины являются: дугласово пространство, карман Морисона и подциафрагмальные пространства
• Размеры:
о Варьируют в широких пределах; 2-15 см диаметром или диффузное скопление жидкости полости брюшины
• Морфология:
о Гипоэхогенное или анэхогенное скопление жидкости ± перегородки и детрит
2. УЗИ при абсцессе брюшной полости:
• Серошкальное исследование:
о Сложное скопление жидкости, содержащее источники низкоинтенсивных сигналов, мембраны или перегородки
о Оседающие книзу источники эхосигналов представляют собой детрит и могут формировать уровень жидкость-жидкость
о Яркие линейные эхосигналы, сопровождающиеся реверберационными артефактами, представляют собой пузырьки газа; такая картина очень характерна для инфекции о Прилегающая к абсцессу воспаленная жировая клетчатка отображается как эхогенное образование:
- Обычно наблюдается при абсцессах, вызванных аппендицитом, дивертикулитом, осложненным острым холециститом, воспалением кишечника и панкреатитом
о Бактериальный перитонит: первичный или вторичный, вызванный другими внутрибрюшными инфекциями или перфорацией внутреннего органа:
- Асцит, жидкость содержит источники эхосигналов-частицы детрита или гной, внутренние перегородки, газ, осумковывается
- Диффузное утолщение брюшины (париетальной и висцеральной), брыжейки и сальника
о Послеоперационный абсцесс брюшины:
- Вблизи места операции, вокруг конца дренажа (при его непроходимости), наиболее глубокие части полости брюшины (у лежачих пациентов)
о Туберкулезный перитонит: спаянные петли кишки, между ними - гетерогенный экссудат:
- ± некротическая лимфаденопатия (брыжеечные и забрю-шинные лимфоузлы), может происходить ликвификация и формирование абсцесса
о Склерозирующий перитонит: тяжелое осложнение непрерывного амбулаторного перитонеального диализа (continuous ambulatory peritoneal dialysis-CAPD), вызываемое вторичной инфекцией:
- Гиперпластические петли кишечника в сочетании как со свободной, так и с осумкованной асцитической жидкостью (более ранний симптом)
- Поздние изменения: образующие конгломерат спаянные петли кишечника, покрытые однородной эхогенной мембраной (толщиной 1-4 мм) и фиксированные ею к задней стенке живота
• Цветовая допплерография:
о Интенсивно васкуляризованная периферия, бессосудистый центр абсцесса; возможна гиперемия прилегающей воспаленной жировой клетчатки
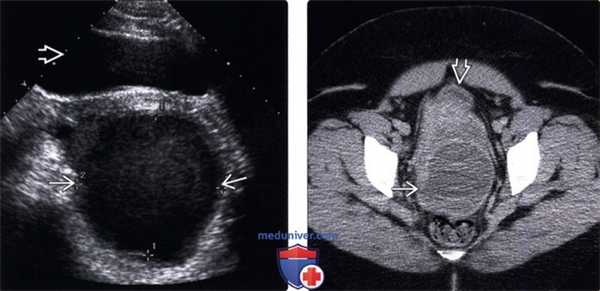
(Левый) Пациентка с диабетом после дилатации и кюретажа. На поперечном УЗ срезе таза в дугласовом пространстве позади мочевого пузыря определяется толстостенный абсцесс.
(Правый) У той же пациентки при КТ с контрастным усилением подтвержден толстостенный абсцесс. Мочевой пузырь пуст.
3. Рентгенологические данные:
• Рентгенография:
о Нечувствительна
о Патологические скопления газа с уровнем газ-жидкость
о Мягкотканное образование/местная кишечная непроходимость
о Поддиафрагмальный абсцесс: ателектаз нижней доли легкого и плевральный выпот
4. Рентгеноскопия при абсцессе брюшной полости:
• Абсцессография:
о Информативна после выполнения чрескожного дренирования, позволяет выявить остаточную полость
о Диагностика кишечных, желчных или панкреатических свищей
5. КТ при абсцессе брюшной полости:
• Скопление жидкости с низким коэффициентом ослабления и периферическим контрастным ободком
• ± газ/эффект объемного образования/исчерченность жировой клетчатки
6. МРТ при абсцессе брюшной полости:
• Т2-яркое скопление жидкости с ярким ободком в постконтрастную фазу
• ИнтенсивныйЛ сигнал указывает на геморрагическое, белковое или муцинозное содержимое
7. Внесосудистые инвазивные методы исследования:
• Диагностическая или терапевтическая аспирация и чрескожное дренирование абсцесса под контролем УЗИ
8. Сцинтиграфия при абсцессе брюшной полости:
• Предпочтительно использование лейкоцитов, меченых индием-111:
о Персистирующая аномальная активность, очаговая или диффузная
• Применение лейкоцитов, меченых технецием-99m НМРАО (гексаметилпропиленамин оксим): альтернативная методика, применяемая в педиатрической практике и при воспалительных заболеваниях кишечника
9. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ с контрастным усилением: более чувствительный метод, позволяет диагностировать более крупные более глубокие или содержащие газ скопления жидкости; также используется в качестве скринингового метода исследования
о УЗИ у постели больного: проводится при лечении тяжелобольных пациентов или в послеоперационном периоде, эффективный метод скринингового исследования, позволяющий локализовать абсцессы или скопления жидкости в полости брюшины:
- Ограничения УЗИ включают в себя малоподвижность пациента, наличие открытых ран, повязок, дренажных трубок, паралитической кишечной непроходимости
о МРТ: альтернатива КТ у пациентов с аллергией на контраст или нарушенной функцией почек
• Рекомендации по методике проведения исследования:
о КТ с контрастным усилением: пероральное и внутривенное введение контраста повышает точность исследования
о УЗИ: исследование глубоких отделов полости брюшины или зоны хирургического вмешательства с помощью трансабдоминального или трансвагинального датчика
о Надавливание датчиком вызывает боли в области абсцесса; УЗ-сканирование зоны болезненности повышает информативность исследования
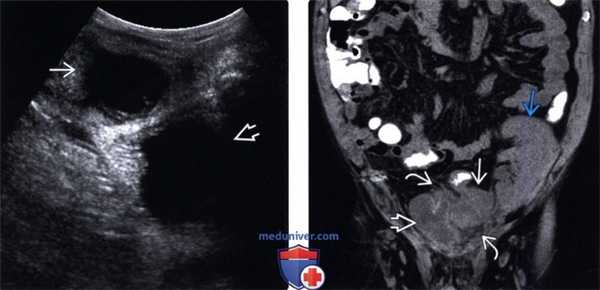
(Левый) У пациента после трансплантации почки на продольном УЗ срезе по средней линии таза определяется дивертикулярный абсцесс. Жировая клетчатка между абсцессом и мочевым пузырем воспалена.
(Правый) У этого же пациента при КТ без контрастного усиления на корональной томограмме визуализируется абсцесс, локализующийся между трансплантатом почки и мочевым пузырем. При КТ без контрастного усиления гораздо лучше визуализируется исчерченность воспаленной жировой клетчатки.
в) Дифференциальная диагностика абсцесса брюшной полости:
1. Осумкованный асцит:
• Признаки цирроза или хронического заболевания печени
• Повторяет очертания полости брюшины
• Может содержать перегородки и иметь более тонкие гладкие стенки
2. Лимфоцеле:
• В анамнезе-диссекция лимфоузла или вмешательство на сосудах в области трансплантированной почки
• Скопления жидкости могут формироваться вдоль путей лимфооттока по бокам от мочевого пузыря
• Обычно анэхогенные, но могут быть и многокамерными
3. Билома:
• А в анамнезе - вмешательство на желчных путях или печени
• Околопеченочное скопление жидкости, обычно в ямке желчного пузыря или пространстве Морисона
• Гипоэхогенные округлые скопления или сложные кистозные скопления
4. Другие скопления жидкости:
• Псевдокиста: анамнестические данные и признаки панкреатита, может иметь сложное строение, содержать детрит или кровь, может быть инфицированной
• Гематома: может быть неотличима от абсцесса, для исключения инфекции требуется аспирация
5. Некротизированная опухоль/канцероматоз брюшины:
• Наличие диагностированной первичной злокачественной опухоли, лихорадка отсутствует; сопровождается асцитом, появлением узелков на брюшине и формированием «сальникового пирога»
6. Госсипибома:
• Скопление жидкости и газа вокруг оставленной в брюшной полости марли или ваты; в анамнезе-хирургическое вмешательство на органах живота
• Может протекать бессимптомно или сопровождаться острой или подострой инфекцией
• Ультразвуковое исследование: гетерогенная, кистозная, содержащая линейные эхогенные структуры, или солидная, образованная гипоэхогенными участками и содержащая источники ярких эхо-сигналов; газ, кальциноз и фиброз создают акустическую тень
• При рентгенографии и КТ определяются характерные рентгеноконтрастные метки, окруженные вариабельным «образованием», содержащим жидкость или газ
7. Тампонада материалом с оксидированной целлюлозой или другими гемостатиками:
• В анамнезе в течение месяца-хирургическое вмешательство, в ходе которого использовался гемостатический материал
• Высокоэхогенное объемное образование, вызывающее реверберацию нижележащих структур
• Могут наблюдаться гипоэхогенный ободок или скопление жидкости
• При КТ или рентгенографии образование имеет плотность газа
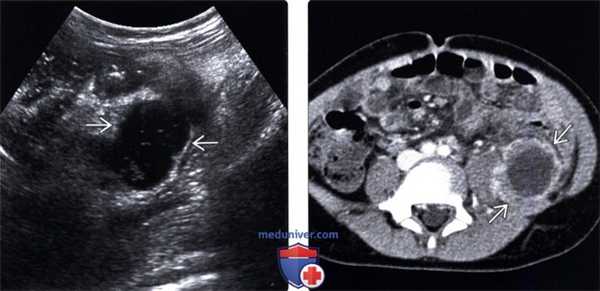
(Левый) У ребенка, недавно перенесшего оперативное вмешательство по поводу осложненного аппендицита, определяется однокамерное скопление жидкости, содержащее источники эхосигналов.
(Правый) У этого же пациента при КТ с контрастным усилением подтверждается наличие скопления жидкости; этот метод позволяет более детально рассмотреть толстую контрастную стенку и прилегающие структуры.
г) Патология:
1. Общая характеристика:
• Этиология:
о Послеоперационный (чаще всего) или посттравматический:
- Несостоятельность кишечного анастомоза или ишемия кишки
- Вышедшие в брюшную полость конкременты желчных путей; поздние осложнения-абсцесс или свищ
о Перфорация кишки:
- Аппендицит, дивертикулит, болезнь Крона, пептическая язва
о Осложнение панкреатита
о Распространение абсцесса внутреннего органа: печени, селезенки, желчного пузыря, почки, трубы яичника
о Осумкованный спонтанный бактериальный перитонит
о Вторичная инфекция при непрерывном амбулаторном перитонеальном диализе
2. Стадирование, степени и классификация абсцесса брюшной полости:
• Микрофлора: бактериальная, грибковая, амебная
• Определяется зоной первичного поражения (например, абсцесс печени)
• Интраперитонеальный или экстраперитонеальный
• Сообщающийся:
о Свищ с желудочно-кишечным трактом или желчным протоком/протоком поджелудочной железы
3. Макроскопические и хирургические особенности:
• Скопление гноя; зачастую смешанная флора тонкой кишки
• Часто отграничен подпаянным сальником или петлями кишки
• Может иметь отграничивающую фиброкапиллярную капсулу
4. Микроскопия:
• Полиморфноядерные нейтрофилы и лейкоцитарный детрит
• Бактерии, грибок или паразиты
1. Проявления абсцесса брюшной полости:
• Наиболее частые симптомы/жалобы
о Лихорадка, озноб, боли в животе, тахикардия, при сепсисе-↓ артериального давления
• Лабораторные показатели:
о Лейкоцитоз, положительные результаты посевов крови/пери-тонеальной жидкости, ↑ СОЭ
2. Эпидемиология:
• Встречаемость:
о Чаще всего в послеоперационном периоде
о Чаще встречается среди престарелых, больных диабетом и страдающих иммунодефицитом пациентов
3. Течение и прогноз:
• Вариабельны, в зависимости от размеров абсцесса, иммунного статуса и сопутствующей патологии пациента; при небольших отграниченных абсцессах прогноз хороший
• Может осложняться сепсисом, септическим шоком, системной воспалительной реакцией и полиорганной недостаточностью
4. Лечение абсцесса брюшной полости:
• В зависимости от этиологии, размеров абсцесса и клинической ситуации
• Антибиотики широкого спектра
• Чрескожное дренирование под контролем УЗИ или КТ
• Хирургическое дренирование и лаваж
е) Диагностическая памятка:
1. Следует учесть:
• Гемостатические материалы в брюшной полости (ятрогения) или расширенная кишка с ослабленной перистальтикой могут симулировать скопления жидкости и газа
• Другие осумкованные скопления жидкости, такие, как псевдокиста, билома, гематома
2. Советы по интерпретации изображений:
• Для постановки диагноза следует учитывать клиническую ситуацию, кроме того, требуется выполнение аспирации жидкости
ж) Список использованной литературы:
1. Weledji EP et al:Thechallengeof intra-abdominal sepsis. IntJSurg. 11(4):290-5, 2013
2. Tirkes T et al: Peritoneal and retroperitoneal anatomy and its relevance for cross-sectional imaging. Radiographics. 32(2):437-51, 2012
3. Manzella A et al: Imaging of gossypibomas: pictorial review. AJR Am J Roentgenol. 193(6 Suppl):S94-101,2009
4. Arnold AC et al: Postoperative Surgicel mimicking abscesses following cholecystectomy and liver biopsy. Emerg Radiol. 15(3): 183-5, 2008
Межкишечный абсцесс
Межкишечный абсцесс – отграниченный гнойник брюшной полости, формирующийся между кишечными петлями, брюшной стенкой, брыжейкой и сальником. Клиника межкишечного абсцесса характеризуется температурой гектического характера, интоксикацией, болью в брюшной полости, иногда отеком и гиперемией передней брюшной стенки. С целью диагностики межкишечного абсцесса используют обзорную рентгенографию брюшной полости, УЗИ и КТ. Лечение межкишечного абсцесса – оперативное: лапаротомия, вскрытие и дренирование полости гнойника; обязательно проведение антибактериальной терапии.
Межкишечный абсцесс рассматривается в гастроэнтерологии как частный вариант абсцесса брюшной полости. Брыжейка поперечно-ободочной кишки служит анатомическим барьером, препятствующим распространению гнойника на верхние этажи брюшной полости. Межкишечный абсцесс нередко сочетается с абсцессом дугласова пространства, аппендикулярным абсцессом. По количеству сформировавшихся гнойных полостей межкишечные абсцессы часто бывают множественными.
Причины формирования межкишечного абсцесса
Чаще всего развитие межкишечных абсцессов связано с перфоративной язвой желудка или 12-перстной кишки, острым прободным аппендицитом, осложненным дивертикулитом кишечника, холециститом, раком толстого кишечника, болезнью Крона. Иногда причиной образования межкишечного абсцесса служит несостоятельность швов кишки и анастомозов. Осумкованные гнойники в межкишечном пространстве формируются как остаточные явления, сопровождающие перенесенный диффузный перитонит.
Отграничение гнойной полости образуется при склеивании брюшины с последующими сращениями между отдельными петлями тонкого или толстого кишечника, их брыжейками и сальником.
Симптомы межкишечного абсцесса
Началу клинических проявлений межкишечного абсцесса, как правило, предшествует разлитой перитонит, вызванный осложненным течением первичного заболевания. Обычно на фоне кажущегося выздоровления у пациентов вновь появляются тупые абдоминальные боли, недомогание, метеоризм, рвота, запоры. Проекция болей в животе соответствует локализации межкишечного абсцесса. При межкишечных абсцессах, расположенных близко к поверхности передней брюшной стенки, наблюдается асимметрия живота, отек и гиперемия кожи, напряжение мышц.
Вначале гнойник может не определяться, позднее он пальпируется в виде мягкого, эластического опухолевидного образования, неподвижного и болезненного, иногда с флюктуацией (зыблением) в центре. Температурная кривая приобретает гектический характер со значительными суточными колебаниями температуры тела; на этом фоне ярко выражены симптомы интоксикации. Межкишечные абсцессы могут сопровождаться явлениями механической или динамической кишечной непроходимости.
При прорыве межкишечного абсцесса в просвет кишки может наступить самоизлечение или образоваться свищ. Чаще, однако, межкишечный абсцесс прорывается в свободную брюшную полость, что приводит к образованию новых осумкованных гнойников или развитию разлитого перитонита.
Диагностика межкишечного абсцесса
Ввиду неспецифичности проявлений межкишечного абсцесса диагностика представляет определенные трудности, особенно в тех случаях, когда не удается установить причинно-следственную связь с первичным заболеванием. Основаниями для подозрения на межкишечный абсцесс должны служить недавно перенесенный перитонит или операции на брюшной полости, наличие в анамнезе неспецифического язвенного колита, дивертикулита, язвы, болезни Крона и т. д.
Изменения в периферической крови характеризуются лейкоцитозом, сдвигом формулы влево, ускорением СОЭ. При пальпации живота определяется локальное напряжение мышц живота, резкая болезненность, неподвижный патологический тугоэластический инфильтрат с размягчением в центре.
При обзорной рентгенографии брюшной полости выявляется затемнение в проекции гнойника, уровень жидкости и признаки пареза кишечника; при рентгенографии пассажа бария видна деформация петель кишечника. Окончательно вопросы диагностики межкишечного абсцесса позволяют решить УЗИ органов брюшной полости, МСКТ брюшной полости.
Лечение межкишечного абсцесса
В инфильтративной стадии проводится консервативное лечение: назначаются антибактериальные препараты, дезинтоксикационная терапия, регуляция функции ЖКТ.
После отграничения межкишечного абсцесса производится оперативное вмешательство: лапаротомия, вскрытие и дренирование гнойной полости. Послеоперационная тактика включает смену тампонов, аспирацию гноя, промывание дренажей, внутрибрюшинное введение антибиотиков. Также продолжается системная противомикробная терапия, борьба с интоксикацией, обезвоживанием, гипопротеинемией.
В случае прорыва гнойника в брюшную полость или развития кишечной непроходимости, операция проводится в экстренном порядке. В некоторых случаях может потребоваться резекция части кишки.
При своевременном обнаружении и адекватной лечебной тактике прогноз чаще благоприятный. Множественные межкишечные абсцессы всегда являются неблагоприятным прогностическим фактором. Осложнениями межкишечных абсцессов может стать их прорыв в брюшную полость, перитонит, сепсис.
Профилактика формирования межкишечных абсцессов заключается в своевременном лечении заболеваний органов ЖКТ, тщательной ревизии брюшной полости при оперативных вмешательствах, внимательном послеоперационном ведении пациентов, перенесших перитонит.
Читайте также:
- Криптококкоз головного мозга на МРТ
- Развод и девичья фамилия. Как пережить трудности развода?
- Клинические варианты атеросклероза. Клинические проявления атеросклероза.
- Изменения плевры при легочном парагонимозе. Рентгенологическая динамика легочного парагонимоза
- Патологические реакции вестибулярного анализатора. Периферические вестибулярные синдромы
