Методы обследования псевдоаневризмы трансплантата почки
Добавил пользователь Alex Обновлено: 30.01.2026
Статья находится в разработке.
УЗИ трансплантата почки проводили методом УЭСВ, а также использовали стандартные режимы сканирования:
1) серошкальное сканирование: оценка состояния и топометрия трансплантата (размеры трансплантата, толщина коркового слоя, величина чашечно-лоханочной системы и т.д.), оценка состояния околопочечного пространства;
2) цветовое доплеровское картирование скорости и энергии кровотока;
3) спектральное доплеровское исследование.
При пересадке почки методом УЗИ оценивают возможные осложнения в пересаженной почке.
Обычно первое УЗИ проводят через 24-48 часов после трансплантации.
Часто выполняемый с помощью радионуклидной визуализации (йод-131 ортойодогиппурат, Tc-99m MAG3).
Важно знание хирургической техники, отчета об операции часто улучшает интерпретацию исследования.
Трансплантированная почка обычно располагается забрюшинно в подвздошной ямке, чаще справа.
При трансплантации трупной почки основную почечную артерию забирают с прикрепленной частью донорской аорты.
Затем анастомозируется из стороны в сторону к наружной подвздошной артерии реципиента.
Трансплантация живых доноров включает прямой сквозной трансплантат почечной артерии к наружной подвздошной артерии или сквозной анастомоз с внутренней подвздошной артерией.
Основная почечная вена почти всегда пересаживается реципиентной наружной подвздошной вене сквозным образом.
Мочевой дренаж обычно восстанавливается путем имплантации донорского мочеточника в купол мочевого пузыря (уретеронеоцистостомия).
Хотя он также может быть имплантирован в нативный мочеточник или почечную лоханку.
Структурная оценка
Общая структурная оценка включает: эхогенность, кортикомедуллярная дифференциация должна быть сохранена, размер почек.
Увеличение может указывать на отек, который неспецифичен, но изменение размера между исследованиями является признаком основного заболевания.
Хирургические осложнения: Обструктивная уропатия, гидронефроз,проксимальный гидроуретер
Коллекции жидкостей
Характер сбора жидкости после трансплантации не может быть надежно определен только по внешнему виду ультразвука, так как большинство из них безэховые с различными внутренними акустическими характеристиками.
Лучше всего это делать на основе шкалы времени, поскольку разные сборы жидкости имеют тенденцию представлять в разное время в послеоперационном периоде:
сразу после операции: гематома
1-2 недели после операции: уринома
3-4 недели после операции: перинефритический абсцесс
2-й месяц и далее: лимфоцеле
Оценка сосудов
тромбоз почечной вены или стеноз
изменение диастолического кровотока в почечной артерии
тромбоз почечной артерии или стеноз
высокие скорости потока в месте стеноза
пиковая систолическая скорость ≥2 м / с
разница скоростей между пре- и постстенотическими сегментами 2:1
постстенотическое расширение спектра
Форма волны Парвуса и Тардуса дистальнее стеноза
обычно развивается через месяцы или недели
псевдоаневризма: обычно после биопсии или другой почечной пункции
внутрипочечный артериовенозный свищ
Медицинские осложнения
Существует ряд медицинских причин дисфункции или отказа почечного трансплантата:
острый тубулярный некроз
отказ
сверхострый: сразу после операции
острый: 1-3 недели после пересадки
хронический:> 3 месяца после пересадки
лекарственная нефротоксичность
рецидивирующее заболевание, например рецидивирующая IgA нефропатия
пиелонефрит
встречается у 80% получателей в первый год
Ультразвуковое исследование при медицинских осложнениях трансплантата неспецифично и может включать:
повышенный резистивный индекс (RI)> 0,8
очаговый или диффузный паренхиматозный отек
В конечном счете, пациенты с подозреваемыми медицинскими причинами дисфункции трансплантата подвергаются биопсии для окончательного диагноза.
Главная » Методы диагностики заболеваний » Ультразвуковая диагностика »
Дергачев А.И., Котляров П.М., Абдоминальная эхография .Справочник, 2003
« предыдущая
к содержанию
следущая »
Трансплантация почки Ультразвуковое исследование трансплантированной почки
Трансплантированная почка обычно располагается вдоль поверхности подвздошнопоясничной мышцы, ее эхогенность совпадает с эхо- генностью обычной почки. Эхографические признаки отторжения трансплантата включают: патологическое увеличение размеров почки, гидронефроз, паранефральное скопление жидкости, гематомы, абсцессы и экстраренальные накопления мочи. При допплерографии почечного кровотока обычно определяется увеличение сосудистого сопротивления или полное прекращение кровотока в главной почечной артерии, междолевых артериях, дугообразных артериях (для исключения отторжения), почечной вене (для исключения перегиба почечной вены).
Способ диагностики острого отторжения пересаженной почки
Способ диагностики острого отторжения пересаженной почки путем определения в послеоперационном периоде индекса периферического сопротивления сосудистого русла трансплантата при допплеросонографии и, дополнительно, эхосканировании, определяют объем трансплантата, толщину его паренхимы, индекс примамид мозгового вещества,а индекс периферического сопротивления сосудистого русла пересаженной почки определяют по отношению разницы максимального пикового систолического допплеровского частотного сдвига в конце диастолы к максимальному пиковому систолическому допплеровскому частотному сдвигу и при индексе периферического сопротивления сосудистого русла пересаженной почки более 0,79, или объеме почки более 300 см3, или толщине паренхимы более 2 см и индексе пирамид мозгового вещества более 2,1, или толщине паренхимы меньше или равной 2,0 см и индексе пирамид мозгового вещества более 2,8 диагностируют острое отторжение пересаженной почки (Арутюнян С. М. и соавт., 1990).
Методы обследования псевдоаневризмы трансплантата почки
Методы обследования отторжения трансплантата почки
а) Визуализация:
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Отсутствуют четкие критерии визуализации
2. УЗИ при отторжении трансплантата почки:
• Серошкальное ультразвуковое исследование:
о Острое отторжение (00): неспецифический отек аллотрансплантата, утолщение уротелия
о Хроническое отторжение (ХО): атрофия коркового вещества, повышенная эхогенность, кальцинаты.
• Импульсно-волновая допплерография:
о Индекс резистентности (ИР), измеренный в сегментарных, междолевых и дугообразных артериях
о ОО: возможно повышение индекса резистентности, что не является специфическим признаком
о Повышенный ИР>0,80, коррелирующий с высоким риском нарушения функции или гибели почки вследствие хронической нефропатии трансплантата (ХНТ), может быть обусловлен факторами риска у самого реципиента
• Цветовая допплерография:
о Возможно снижение токов при ОО и ХО
3. Сцинтиграфия:
• При ренографии с 99 Тс-МАГЗ может визуализироваться неспецифическое снижение перфузии и поглощения
4. Рекомендации по визуализации:
• Важнейшие методы диагностики:
о Золотой стандарт-биопсия почки под УЗ контролем
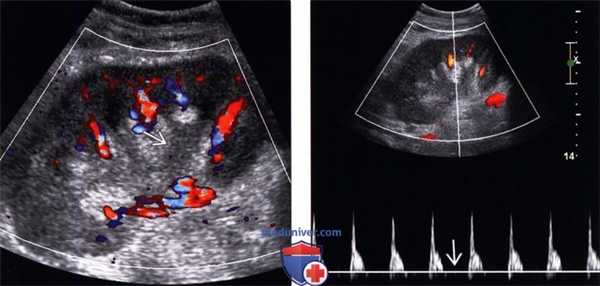
(Левый) На продольном УЗ срезе с цветовой допплерографией трансплантата почки с олигоурией в результате острого отторжения визуализируется диффузное снижение цветового потока. Уротелий почечной лоханки утолщен.
(Правый) На продольном УЗ срезе с импульсно-волновой допплерографией того же трансплантата почки визуализируется артериальная волна с высоким индексом резистентности и отсутствием тока в диастолу.
б) Дифференциальная диагностика отторжения трансплантата почки:
1. Острый тубулярный некроз/отсроченная функция трансплантата:
• Клинический диагноз
• Возможно снижение диастолического тока
2. Инфекция:
• Клинический диагноз, положительный посев мочи
• Утолщение уротелия, небольшая дилатация мочеточника и лоханки
3. Токсический эффект ингибиторов кальциневрина:
• Клинический диагноз
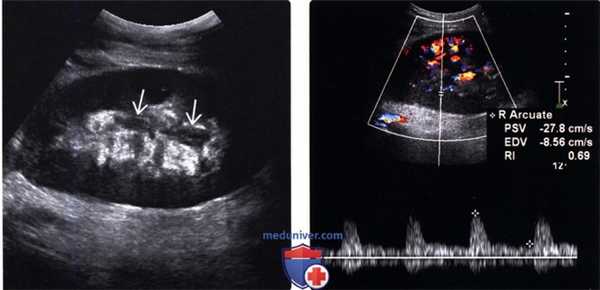
(Левый) Продольный ультразвуковой срез трансплантата почки от живого родственного донора с подтвержденным при биопсии острым клеточным отторжением средней степени тяжести. Изменения в почке, за исключением утолщения уротелия, отсутствуют.
(Правый) На продольном УЗ срезе с импульсно-волновой допплерографией у того же пациента визуализируется нормальный ток в диастолу, а индекс резистентности остается в пределах нормальных значений = 0,69.
г) Патология:
1. Общая характеристика:
• Острое клеточное отторжение: реакция, опосредованная Т-клетками
2. Стадирование, степени и классификации отторжения трансплантата почки:
• Острое клеточное отторжение: реакция, опосредованная Т-клетками
• Острое антителоопосредованное отторжение: «сверхострая» реакция немедленного типа или «ускоренная острая» реакция замедленного типа, опосредованная предсуществующими антителами:
о Вызвана активацией комплемента донор-специфическими антителами к микрососудам трансплантата
• Хроническая нефропатия трансплантата: конечная стадия различных заболеваний трансплантата, приводящих к прогрессирующему снижению его функции, включая хроническое отторжение
3. Макроскопические и хирургические особенности:
• Для получения адекватной биопсии требуется по меньшей мере 10 клубочков и 2 артерии в двух отдельных участках коркового вещества
• Острое клеточное отторжение: интерстициальная инфильтрация Т-лимфоцитами, тубулит и артериит
• Острое антителоопосредованное отторжение: диффузный артериит и фибриноидный некроз
• Хроническое отторжение: склероз сосудов, фиброз, атрофия канальцев
д) Клинические особенности:
1. Проявления отторжения трансплантата почки:
• Основные симптомы:
о Повышение уровня креатинина
о Олигурия или анурия
о Лихорадка, болезненность или отек трансплантата
2. Эпидемиология:
о Актуальность снизилась на фоне современной терапии
о Встречаемость в первые 3-6 месяцев - 14%
о В первую послеоперационную неделю чаще всего встречается острое клеточное отторжение
3. Течение и прогноз:
• Тяжесть варьирует
• Острое отторжение
4. Лечение отторжения трансплантата почки:
• Зависит от типа отторжения
5. Факторы риска:
• Иммунная сенсибилизация, АВО-несовместимая трансплантация, предшествующие трансплантации
е) Диагностическая памятка. Следует учесть:
• Солидным образованием малого таза (± кальцинаты) может быть нефункционирующий трансплантат почки
а) Терминология:
1. Аббревиатура:
• Псевдоаневризма (ПА)
2. Определение:
• Ограниченный разрыв вследствие дефекта артериальной стенки
б) Визуализация:
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Ограниченное выпячивание артерии
• Локализация:
о Обычно в паренхиме почки, редко внепочечная
• Размер:
о Обычно о Внепочечная ПА может быть крупнее
• Строение:
о Мешотчатая или веретенообразная
о Узкая или широкая шейка
2. УЗИ при псевдоаневризме трансплантата почки:
• Серошкальное ультразвуковое исследование:
о Имитирует простую или сложную кисту почки
о Пульсирующий или вихревой внутренний поток
о Крупные псевдоаневризмы могут тромбироваться
• Импульсно-волновая допплерография:
о Высокоскоростной поток в ПА
о Внутренний турбулентный поток
о Синусоидная форма волны в шейке
• Цветовая допплерография:
о Внутренний вихревой поток по типу «инь-ян»
о Дефект наложения в шейке
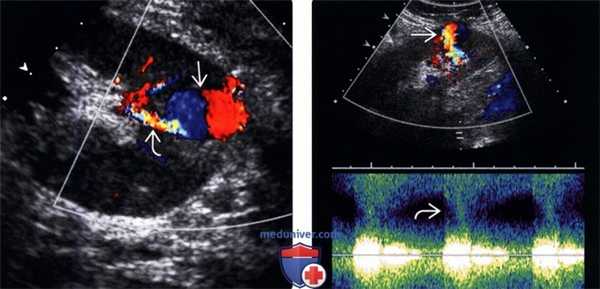
(Левый) На продольном УЗ срезе с цветовой допплерографией визуализируется псевдоаневризма в нижнем полюсе трансплантата почки. Представлен внутренний вихревой поток по типу «инь-ян». Цветовой дефект наложения питающей артерии.
(Правый) На продольном УЗ срезе со спектральной допплерографией псевдоаневризмы визуализируется хаотичный турбулентный кровоток в основании псевдоаневризмы.
3. Ангиография при псевдоаневризме трансплантата почки:
• Овальное или сферическое выпячивание артерии
• Возможно наличие внутрипросветного тромба
4. Рекомендации по визуализации:
• Важнейшие методы визуализации:
о Скрининг с помощью цветовой допплерографии
о Ангиография для подтверждения диагноза и эндоваскулярного вмешательства
• Рекомендации по исследованию:
о Всегда используйте цветовую допплерографию при исследовании кистозных образований почки
5. КТА и МРА:
• Выпячивание артерии с контрастированием в артериальную фазу
• Предоставляют дополнительную информацию о состоянии артериального русла, а также о размере и строении псевдоаневризмы
• Неинвазивные, но требуют внутривенного контрастирования
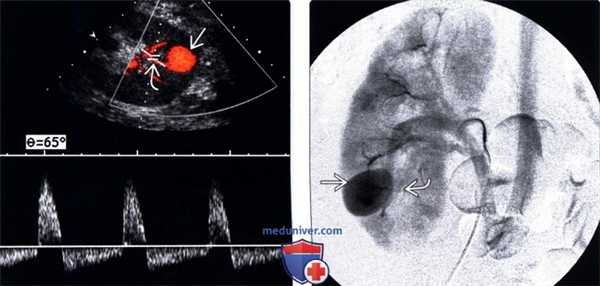
(Левый) На продольном УЗ срезе с допплерографией визуализируется псевдоаневризма в нижнем полюсе трансплантата почки. Характерная синусоидная форма волны в шейке.
(Правый) На цифровой субтракционной селективной артериограмме почки визуализируется псевдоаневризма , заполняющаяся из артерии нижнего полюса . Выполнена эмболизация.
в) Дифференциальная диагностика псевдоаневризмы трансплантата почки:
1. Киста:
• Анэхогенная, тонкостенная, с задним акустическим усилением
• Отсутствие тока при цветовой допплерографии
2. Артериовенозная фистула:
• Может сочетаться с ПА
• Низкорезистентная высокоскоростная волна
• Пульсация дренирующей вены
3. Околопочечное скопление жидкости:
• Кистозное образование с/без внутренних эхосигналов
• Аваскулярное
1. Общая характеристика:
• Этиология:
о Внутрипочечная: ятрогенное повреждение при биопсии или чрескожном вмешательстве
о Внепочечная: хирургическое осложнение при анастомозировании; инфекция (микоз)
о В редких случаях вследствие повреждения, воспаления или новообразования в трансплантате почки
• Сопутствующие заболевания:
о Артериовенозная фистула (АВФ) или множественные ПА
2. Микроскопия:
• Ограничена организованным тромбом или фиброзной тканью
1. Проявления псевдоаневризмы трансплантата почки:
• Основные симптомы:
о В большинстве случаев - бессимптомные
• Другие симптомы:
о Гематурия, снижение функции почки
о Боль, кровотечение/гипотензия при разрыве
о Плотное или пульсирующее образование при крупных размерах
2. Эпидемиология:
о Встречается реже, чем АВФ
о Внепочечные
3. Течение и прогноз:
• Небольшие ПА: ограничение прогрессирования при спонтанном тромбировании
• Крупные или растущие ПА: выше риск разрыва
4. Лечение псевдоаневризмы трансплантата почки:
• Селективная эмболизация
• Введение тромбина
е) Диагностическая памятка:
1. Следует учесть:
• Повышенный риск разрыва при внепочечных ПА и размере > 2 см
2. Советы по интерпретации изображений:
• Синусоидный поток в шейке-диагностический признак ПА
ж) Список использованной литературы:
1. Rodgers SK et al: Ultrasonographic evaluation of the renal transplant. Radiol Clin North Am. 52(6):1307-24, 2014
2. Glebova NO et al: Endovascular interventions for managing vascular complication of renal transplantation. Semin Vase Surg. 26(4):205-12, 2013
3. Aktas S et al: Analysis of vascular complications after renal transplantation. Transplant Proc. 43(2):557-61, 2011
4. Rivera M et al: Asymptomatic large extracapsular renal pseudoaneurysm following kidney transplant biopsy. Am J Kidney Dis. 57(1): 175-8, 2011
5. Jin KB et al: Delayed presentation of arteriovenous fistula and pseudoaneurysms in a renal transplant patient 10 years after percutaneous allograft biopsy. Transplant Proc. 40(7):2444-5, 2008
Рекомендации по методике УЗИ трансплантата почки
а) Анатомия. Трансплантат почки помещается в полость таза, где он легкодоступен для ультразвукового исследования. Почечную артерию трансплантата обычно анастомозируют по типу «конец в бок» с наружной подвздошной артерией, а почечную вену-с наружной подвздошной веной. Мочеточник трансплантата анастомозируют с верхушкой мочевого пузыря. Мочеточник, если он не расширен или не имеет стентов, как правило, не визуализируется. Стентирование выполняют, если хирург не уверен в состоятельности анастомоза мочеточника.
Первый или единственный трансплантат почки предпочтительно помещают на правую сторону, где подвздошные сосуды расположены более поверхностно и внебрюшинно. Второй трансплантат или трансплантат в сочетании странсплантатом поджелудочной железы, обычно размещают с левой стороны. Возможна одновременная двусторонняя трансплантация почек или последовательные трансплантации в обе подвздошные ямки. Почки от педиатрических доноров изымаются в блоке с отделом аорты и полой вены, оставляя интактной сосудистую ножку почки.
Они выглядят как две мелкие, близко прилежащие друг к другу почки водной подвздошной ямке с анастомозированием промежуточного отдела аорты и полой вены с подвздошными артерией и веной. Эти почки расположены внутрибрюшинно. Если пациент перенес множественные дисфункции трансплантата почки, новый трансплантат можно разместить внутрибрюшинно, сформировав анастомозы с аортой и полой веной.
Трансплантат почки выглядит как обычная почка, расположенная под углом. Положение ворот почки варьирует; они могут располагаться с медиальной или латеральной стороны в зависимости от соответствия размеров донора и реципиента. Почечные пирамиды хорошо визуализируются и гипоэхогенны корковому веществу почки и синусу почки. Цветовой поток должен визуализироваться до дугообразных артерий. При допплерографии визуализируется артериальная волна с низкой резистентностью и непрерывным током в течение сердечного цикла.
В почечной лоханке или чашечках может визуализироваться газ вследствие его рефлюкса из мочевого пузыря при катетеризации последнего.
б) Особенности визуализации трансплантата почки. Первоначально следует определить, имеются ли какие-либо особенности операции. К ним относятся добавочные почечные артерии, отдельно анастомозируемые с подвздошной артерией или реконструкция артерий в трансплантате аорты или вены. Добавочные вены встречаются гораздо реже.
(Левый) На продольном УЗ срезе визуализируются гипоэхогенные пирамиды, расположенные вокруг гиперэхогенного синуса почки в неизмененном трансплантате почки. Корковое вещество имеет промежуточную между пирамидами и клетчаткой пазухи эхогенность. У этого ребенка визуализируется подвздошная мышца.
(Правый) На продольном УЗ срезе визуализируется трансплантат почки взрослого. Хорошо выраженные пирамиды не следует путать с чашечками. Синус почки более эхогенный, чем корковое вещество. (Левый) На продольном УЗ срезе с цветовой допплерографией визуализируется цветовой поток от синуса почки до коркового вещества, указывающий на нормальное ветвление внутрипочечных сосудов от сегментарных до дугообразных артерий. Также хорошо визуализируются почечная вена и ее ветви.
(Правый) Энергетическая допплерография — более чувствительный метод исследования кровотока, лучше визуализируются междолевые артерии. Визуализируются анастомоз подвздошной и почечной артерий сегментарные и междолевые артерии. (Левый) На продольном УЗ срезе сосудистой ножки с цветовой допплерографией визуализируются подвздошная и почечная артерии, подвздошная вена и главная почечная вена.
(Правый) На косопоперечном срезе с цветовой допплерографией визуализируется ход главной почечной артерии. Угловой ход и извитость могут усложнить допплерографию. Трансплантат почки гиперэхогенный.
в) Патологические особенности. Патологоанатомическое исследование биоптата трансплантата почки служит золотым стандартом диагностики нехирургических, неинфекционных причин дисфункции трансплантата почки. Исследование включает гистологическое, иммунофлюоресцентное, иммуногистохимическое и электронную микроскопию.
В первые несколько дней после трансплантации наиболее распространенной причиной отсроченной функции трансплантата является острый тубулярный некроз. Сверхострое отторжение не характерно в этот период. Через 3-5 дней может развиться острое клеточное отторжение и острое антителоопосредованное отторжение. Патологическое исследование-ключевой метод установки точного диагноза отторжения, поэтому терапия отторжения должна подбираться индивидуально. Широко используется Banff-классификация отторжения. Токсическое действие ингибиторов кальциневрина (препятствующих развитию отторжения) может проявляться тубулопатией или тромботической микроангиопатией в биоптате.
Рецидивирующие гломерулярные болезни (такие как фокальный сегментарный гломерулосклероз) в первый год после трансплантации могут значительно повлиять на выживаемость трансплантата и диагностируются при биопсии. Полиомавирусная нефропатия, вызванная ВК- и JC-вирусами - частая причина хронической дисфункции трансплантата. Поздняя дисфункция трансплантата может развиваться вследствие сочетания всего вышеперечисленного, а также гипертензии, пиелонефрита и посттрансплантационного лимфопролиферативного заболевания.
г) Возможности визуализации. Методы визуализации нечувствительны и неспецифичны для дифференцирования паренхиматозных причин дисфункции; требуется биопсия.
(Левый) На косо-продольном УЗ срезе с цветовой допплерографией артериального анастомоза визуализируются две почечные артерии, отходящие от общего лоскута, соединенные с подвздошной артерией.
(Правый) При допплерографии визуализируется сегментарная почечная артерия с измерением индекса резистентности (ИР). ИР в норме (Левый) При спектральной допплерографии визуализируется монофазная кривая почечной вены в норме.
(Правый) При спектральной допплерографии визуализируется пульсирующая двухфазная кривая от почечной вены. Не следует путать с артериальной кривой. (Левый) На поперечном УЗ срезе через ворота трансплантата почки визуализируется анэхогенный просвет сегментарных почечной артерии и вены. Корковое вещество у этого ребенка изоэхогенно подвздошной мышце.
(Правый) На поперечном УЗ срезе с цветовой допплерографией через средний отдел трансплантата почки визуализируется неизмененный цветовой поток в сегментарных почечной артерии и вене.
д) Протоколы визуализации. Конвексные датчики идеально подходят для исследования, так как позволяют подобрать частоту, требуемую для конкретного телосложения и глубины расположения почки (обычно 2-5 МГц, но до 8 МГц при необходимости). Линейный датчик может использоваться для направленного исследования поражения. Использование составных и гармонических изображений позволяет улучшить качество изображения и уменьшить число артефактов.
Исследование обычно проводится в положении на спине, но положение на боку позволяет снизить помехи от внутрикишечного газа. Кроме того, в ранний послеоперационный период скобы на ране и повязки могут препятствовать оптимальному доступу. Серошкальное исследование трансплантата почки должно включать определение размера почек, эхогенности коры, наличие гидронефроза или гидроуретера и околопочечных скоплений жидкости. Также необходимо оценить степень растяжения мочевого пузыря, толщину его стенки и внутрипросветное содержимое (стент, тромб или взвесь).
Для визуализации сосудов и определения их проходимости и стенозов требуется цветовая допплерография. Подвздошные артерия и вена исследуются при цветовой допплерографии и спектральной допплерографии. Более детальное исследование спектрограммы подвздошной артерии может проводиться при подозрении на ее расслоение или атеросклероз.
Исследование главной почечной артерии (артерий) выполняется с помощью цветовой и спектральной допплерографии для оценки их проходимости и наличия стенозов. Стенозы чаще всего встречаются в области анастомоза почечной и подвздошной артерий и вызывают артефакт искажения при цветовой допплерографии с увеличением пиковой систолической скорости при спектральной допплерографии. Данные сравниваются с пиковой систолической скоростью в подвздошной артерии. Можно наблюдать постстенотические изменения, в частности, медленную и малую волну во внутрипочечных артериях, которая рассчитывается с помощью индекса ускорения и индекса резистентности.
Внутрипочечные артерии от ворот почки к корковому веществу разделяются на сегментарные, междолевые, дугообразные и междольковые артерии. Описаны доплерографические кривые этих артерий с измерением показателей индекса резистентности. Эти показатели можно получить в верхнем, среднем и нижнем полюсах, если имеется несколько кровоснабжающих артерий. Получены показатели и от почечных вен, однако они имеют меньшее значение.
(Левый) На продольном УЗ срезе почечной лоханки визуализируется стент в лоханке и мочеточнике. Стенты гораздо сложнее визуализировать, если мочеточник не содержит жидкости.
(Правый) На продольном УЗ срезе почечного трансплантата визуализируется утолщение уротелия и газ в чашечке. Артефакт реверберации позволяет обнаружить небольшие скопления газа, мигрировавшего из мочевого пузыря. Утолщение уротелия наиболее вероятно обусловлено инфекцией и отторжением. (Левый) На продольном УЗ срезе трансплантата почки визуализируется утолщение уротелия в расширенной почечной лоханке. Следует исключить инфекцию, отторжение и обструкцию и исследовать мочеточник на всем протяжении.
(Правый) На продольном УЗ срезе у пациента с симультанной трансплантацией почки и поджелудочной железы визуализируется диффузное концентрическое утолщение уротелия после экстракции стента мочеточника. Визуализируется гиперэхогенный трансплантат почки и околопочечная жидкость. (Левый) На продольном УЗ срезе с цветовой допплерографией визуализируется трансплантат почки с гидронефрозом. При цветовой допплерографии можно дифференцировать расширенные сосуды от заполненной жидкостью чашечно-лоханочной системы.
(Правый) На поперечном УЗ срезе с цветовой допплерографией визуализируется расширенный проксимальный отдел мочеточника. Следует проследить его ход до мочевого пузыря, чтобы определить уровень обструкции. Чашечка нижнего полюса расширена.
е) Клиническое применение. Ультразвуковое исследование - метод выбора визуализации трансплантата почки. Наиболее распространенное показание - снижение функции почки в виде повышения креатинина и снижения диуреза. К другим показаниям относятся лихорадка, мочеполовая инфекция, боль, лейкоцитоз и снижение гемоглобина и гематокрита. В некоторых случаях у пациента может появляться отек ложа трансплантата или отделяемое из раны. Гипертензия и сосудистые шумы - более поздние показания к УЗИ.
При УЗИ невозможно точно диагностировать отторжение. Основная цель ультразвукового исследования - исключить другие причины дисфункции почки и облегчить выполнение биопсии для постановки окончательного диагноза.
УЗИ позволяет быстро и точно диагностировать сосудистые осложнения. Это метод выбора визуализации при тромбозе, стенозе почечной артерии, артериовенозной фистуле; точность, однако, зависит от телосложения. Исследование аорто-подвздошного кровотока лучше всего проводить с помощью КТ или МРТ с контрастированием, если позволяет почечная функция. Скопления жидкости и гидронефроз легко диагностируются, однако УЗИ - ограниченный метод выявления инфекции и опухолей.
Осложнения трансплантации почки можно классифицировать по времени, прошедшему после операции. Непосредственные осложнения развиваются от начала операции до седьмых послеоперационных суток.
Наиболее частые непосредственные осложнения:
• Кровоизлияние
• Тромбоз трансплантата (артериальный или венозный)
• Отсроченная функция трансплантата/острый тубулярный некроз/первичная дисфункция трансплантата
• Сверхострое отторжение.
Ранние осложнения возникают между первой неделей и первым месяцем после трансплантации. К ним относятся:
• Острое отторжение
• Токсическое действие лекарств (ингибиторы кальциневрина)
• Сосудистые осложнения: тромбоз трансплантата, постбиопсийная артериовенозная фистула или псевдоаневризма
• Хирургические осложнения: утечка из мочеточника или его стриктура; околопочечная гематома, серома, лимфоцеле; системные инфекции или ИМПТ (могут возникать в любое время)
Поздние осложнения возникают после первого месяца. Наиболее частые:
• Осложнения биопсии: артериовенозная фистула и псевдоаневризма
• Стриктура мочеточника
• Стеноз почечной артерии
• Полиомовирусная нефропатия
• Хроническое отторжение
• Злокачественное перерождение: посттрансплантационное лимфопролиферативное заболевание, рак почки и мочевого пузыря
(Левый) На продольном УЗ срезе визуализируется конкремент, обтурирующий мочеточник трансплантата. Имеется умеренный гидронефроз.
(Правый) На продольном УЗ срезе трансплантата почки с низкой функцией визуализируется гиперэхогенное корковое вещество и снижение эхогенности клетчатки почечного синуса с выступающими пирамидами. При биопсии выявлено острое отторжение. (Левый) На поперечном УЗ срезе при выполнении биопсии в корковом веществе нижнего полюса визуализируется биопсийная игла. Для адекватной биопсии требуется захватить как минимум 10 клубочков и две артерии в двух отдельных участках коркового вещества.
(Правый) При допплерографии визуализируется трансплантат почки со сниженной функцией в раннем послеоперационном периоде. Отсутствие диастолического тока обусловлено острым тубулярным некрозом, приводящим к отстроченной функции трансплантата. (Левый) При энергетической допплерографии, выполненной по поводу низкой функции трансплантата, визуализируется почка нормальных размеров с отсутствием внутренних токов, что соответствует острому сосудистому тромбозу. Артефакты В следует перепроверить с помощью допплерографии, чтобы убедиться, что они не представляют собой истинный кровоток.
(Правый) На продольном УЗ срезе с цветовой допплерографией нефункционирующего трансплантата почки визуализируется выраженное истончение коркового вещества, липоматоз почечной пазухи и отсутствие цветового тока. Острый тромбоз исключен.
ж) Дифференциальный диагноз. Точный диагноз редко можно установить только по одному ультразвуковому исследованию, за исключением, например, тромбоза почечной артерии или вены. В большинстве случаев, знание клинических проявлений и лабораторных показателей имеет важное значение для сужения дифференциального диагноза и проведения подтверждающих исследований.
1. Утолщение уротелия:
• Инфекция
• Отторжение
• После разрешения обструкции
• Вследствие стентирования
• Уротелиальный рак
2. Расширенная почечная лоханка:
• Стриктура
• Конкремент
• Сдавливание снаружи
3. Аномальный кровоток:
• Артериальный или венозный тромбоз
• Стеноз артерии или вены
• Артериовенозная фистула
• Псевдоаневризма
• Острое или хроническое отторжение
• Острый тубулярный некроз
4. Скопление жидкости:
• Серома
• Уринома
• Лимфоцеле
• Гематома
5. Снижение функции почки при отсутствии изменений при УЗИ:
• Острый тубулярный некроз
• Острое и хроническое отторжение
• Лекарственная токсичность
• Вирусная нефропатия
• Инфекция
6. Новообразование трансплантата почки:
• Рак почки
• Спущенные сосочки
• Мицетома
• Уротелиальный рак
• Лимфома
• Посттрансплантационное лимфопролиферативное заболевание
• Инфекция: абсцесс без распада, гранулематозная инфекция
Отторжение почечного трансплантата ( Отторжение пересаженной почки )
Отторжение почечного трансплантата — это иммунная реакция организма реципиента на чужеродные антигены донорской почки. При остром течении проявляется гриппоподобным синдромом, олигоанурией, уплотнением и болезненностью пересаженного органа, артериальной гипертензией. Хроническое отторжение до появления ХПН обычно определяется только лабораторно. Патология диагностируется при помощи лабораторных анализов, УЗИ, УЗДГ, пункционной биопсии трансплантата. В ходе лечения применяют пульс-курсы кортикостероидов, противотимоцитарные глобулины, плазмаферез, плазмообмен. В тяжелых случаях требуется нефротрансплантатэктомия, ЗПТ, повторная трансплантация почки.
МКБ-10
Общие сведения
Пересадка почки — самая распространенная трансплантологическая операция, в проведении которой нуждается не менее 40 пациентов с ХПН на 1 млн. населения, однако дефицит донорских органов не позволяет удовлетворить эту потребность. Ситуация усугубляется риском потери пересаженного органа из-за различия антигенных структур реципиента и донора.
Причины
В основе патологического процесса лежит иммунный ответ организма на антигены донорского органа. Поскольку абсолютная антигенная совместимость тканей существует только у однояйцевых близнецов, во всех остальных случаях аллотрансплантации наблюдается повреждение элементов пересаженной почки факторами иммунитета. В современной урологии, нефрологии, трансплантологии определены следующие причины отторжения нефротрансплантата:
- Несовместимость тканей донора и реципиента. Еще до проведения трансплантации в организме реципиента могут присутствовать антитела к тканям донора. Индикаторами риска отторжения являются AB0-несовместимость, тканевая несовместимость, определяемая методом HLA-типирования, пресенсибилизация реципиента: титр предсуществующих антител (PRA) выше 30, наличие донор-специфических антител (DSA), повторная трансплантация.
- Повышенная иммуногенность трансплантата. Вероятность отторжения увеличивается при наличии изменений из-за неправильной консервации или длительной транспортировки донорской почки, полученной от трупа. Фактором риска считается период холодовой ишемии дольше 24 часов. Повышение иммуногенности связано с деструкцией тканей и высвобождением антигенов. Зачастую в таких случаях отмечается отсроченная реакция пересаженного органа.
- Некорректная иммуносупрессорная терапия. Важным условием приживления трансплантированной почки является превентивная иммуносупрессия при выявлении несовместимости тканей и прием иммунодепрессивных препаратов после операции. Кризы отторжения чаще возникают при ведении пациента без назначения индукционного агента, использовании циклоспорин-азатиопринового протокола (вместо такролимус-мофетилового) или протокола без стероидов.
Факторами риска считаются пожилой возраст донора почки, молодой возраст реципиента и его принадлежность к этническим афроамериканцам, отсроченное функционирование почечного трансплантата. Возникновение первого эпизода отторжения повышает вероятность повторных кризисов. Предпосылками к гиперергическому иммунному эффекту являются наличие аутоиммунной и атопической патологии, склонность к аллергическим реакциям.
Патогенез
Механизм отторжения почечного трансплантата основан на развитии реакций гуморального и клеточного иммунитета. При сверхострых и ускоренных кризах чужеродные антигенные структуры подвергаются атаке уже существующих антител, которые путем комплимент-зависимого лизиса повреждают капиллярный эндотелий нефронов пересаженной почки. Возможно быстрое развитие иммунокомплексного воспаления с осаждением в тканях почечного трансплантата комплексов антиген-антитело и активацией системы комплимента. Результатом ответа становятся гемокоагуляционные нарушения с тромбированием сосудов почечного аллотрансплантата, прекращением кровотока и отмиранием тканей вследствие ишемии.
Ключевую роль в развитии острой трансплантационной иммунной реакции играет Т-клеточный ответ. После распознавания донорских HLA-антигенов лимфоцитами реципиента возникает прямой быстрый эффект в виде созревания специфических Т-киллеров, разрушающих чужеродные клетки, и более поздняя дифференциация B-лимфоцитов в плазматические клетки, секретирующие иммуноглобулины. Вначале происходит очаговая клеточная инфильтрация почечного трансплантата лимфоцитами и плазмоцитами, в последующем пересаженный орган тотально инфильтрируется зрелыми лимфоцитарными клетками, на завершающем этапе отторжения в воспалительном процессе участвуют сегментоядерные клетки и макрофаги.
Патогенез хронического отторжения представлен гуморальной иммунной реакцией, при которой циркулирующие антитела реципиента связываются с HLA-антигенами донорских тканей. В воспалительный процесс вовлекаются преимущественно артерии, артериолы, капилляры клубочков и канальцев трансплантата, эндотелий которых подвергается альтерации с последующей постепенной облитерацией просвета. Возникающая ишемия приводит к отмиранию функциональной ткани почки, ее замещению соединительнотканными фиброзными волокнами, прогрессированию почечной недостаточности.
Классификация
Критериями для систематизации вариантов отторжения почки-трансплантата служат сроки возникновения и патогенетические особенности иммунного ответа. По скорости развития отторжение бывает сверхострым (происходящим на операционном столе или в первые часы после пересадки), ускоренным (спустя 12-72 часа после начала кровотока в пересаженном органе), острым (от 3 дней до 3 месяцев после операции), хроническим (развившимся по окончании острого периода). В международной морфологической классификации Banff-2007 нормальное приживление трансплантата определяется как реакция I типа, выделяются следующие сомнительные и патологические состояния:
- ТипII — антитело-опосредованные изменения. При отсутствии признаков активного отторжения сопровождается отложением Т-хелперов, наличием в сыворотке DSA. Иммунный ответ может проявляться острым канальцевым некрозом, поражением гломерулярных и перитубулярных капилляров, артериитом и фибриноидным некрозом.
- ТипIII— пограничные изменения. Служат маркером возможной Т-клеточной реакции отторжения. В биоптате почки отсутствуют признаки сосудистого поражения. У 7% пациентов выявляется тубулит без воспалительных изменений в интерстиции либо интерстициальное воспаление без значительного повреждения канальцев.
- ТипIV— Т-клеточно-опосредованное отторжение. Умеренное (1А) или тяжелое (1Б) тубулоинтерстициальное воспаление определяется у 51-52% реципиентов с отторжением трансплантата. В 10-11% случаев обнаруживается слабый, умеренный (2А) или тяжелый (2Б) артериит, в 1-2% — трансмуральный артериит, фибриноидный некроз.
II-IV типы реакций соответствуют сверхострым и острым расстройствам. Хроническое отторжение с атрофией канальцев и интерстициальным фиброзом отнесено к типу V. Тип VI включает другие изменения, возникающие при кризах отторжения почечного аллотрансплантата. Использование классификации Banff позволяет подобрать эффективную патогенетическую терапию иммунной реакции.
Симптомы
Клиника зависит от времени возникновения криза. При ускоренных и острых формах отторжения общее состояние ухудшается резко: нарастает слабость, общее недомогание, нарушается сон, возникают мышечные и суставные боли, при тяжелом течении обнаруживается кашель, тошнота, рвота, кожный зуд. Температура повышается до 38° С и более, отмечаются ознобы. Существенно, вплоть до полного прекращения мочевыделения, сокращается диурез.
В области почечного трансплантата определяется болезненное припухание или уплотнение. Повышается артериальное давление. Реакция позднего отторжения длительное время протекает бессимптомно и устанавливается преимущественно лабораторно. При значительном склерозировании паренхимы трансплантата могут наблюдаться быстрая утомляемость, снижение работоспособности, появление утренних отеков на лице, артериальная гипертензия, уменьшение объема суточной мочи.
Осложнения
Острая воспалительная деструкция или постепенное склерозирование паренхимы завершаются развитием почечной недостаточности и нарастанием признаков уремии. Интоксикация организма продуктами разрушения тканей трансплантата в сочетании с нарушением ренин-ангиотензиновой регуляции давления и коагулопатическими расстройствами может спровоцировать возникновение интоксикационного шока, ДВС-синдрома, тромбозов крупных сосудов (тромбоэмболии легочной артерии и др.), сердечной недостаточности с отеком легких, асцитом.
На фоне проводимой иммуносупрессорной терапии возможно усугубление иммунной реакции инфекционно-воспалительным процессом. Основными последствиями позднего синдрома отторжения являются стойкая артериальная гипертензия, анемия, остеопороз.
Диагностика
Диагностический поиск у пациентов с подозрением на отторжение почечного трансплантата направлен на верификацию иммуновоспалительного процесса. Проще диагностируются острые варианты трансплантологического кризиса, возникающие сразу либо в первые месяцы после операции. При хроническом синдроме отторжения в связи с отсутствием выраженной симптоматики требуется высокая диагностическая настороженность при оценке динамики лабораторных показателей. Рекомендованными методами обследования являются:
- Биохимический анализ крови. Признаками синдрома отторжения служат нарастание уровня креатинина, высокие концентрации мочевины, калия. Обычно увеличивается содержание лактатдегидрогеназы, С-реактивного белка. В пробе Реберга выявляется снижение скорости клубочковой фильтрации. Результаты исследования крови дополняют данными нефрологического комплекса.
- УЗИ трансплантата. При остром процессе пересаженная почка увеличена в размерах, чашечно-лоханочная система и мочеточник расширены. В паранефрии определяется выпот. Паренхима гипоэхогенна, характерен симптом «выделяющихся пирамид». Хроническое отторжение проявляется уменьшением размера почечного аллотрансплантата, гиперэхогенностью вследствие склероза.
- УЗДГ почечных сосудов. У пациента с острой реакцией снижается линейная скорость кровотока или обнаруживается его полное отсутствие. Индекс сопротивления превышает 0,7, выявляются аваскулярные зоны размерами более 0,3 см. Артериальный диастолический кровоток существенно уменьшен или отсутствует. При тяжелом отторжении возможен реверсивный кровоток в диастоле.
- Расширенное комплексное иммунологическое исследование. Позволяет определить отдельные субпопуляции лимфоцитов, их активность, содержание циркулирующих иммунных комплексов, иммуноглобулинов. Дополняется исследованием уровня комплемента и общим анализом крови, в котором отмечается лейкоцитоз (реже — лейкопения), эозинофилия, тромбоцитопения, ускорение СОЭ.
- Пункционная биопсия почечного трансплантата. Наиболее достоверный метод диагностики кризиса отторжения - биопсия почки. В полученном материале при остром воспалении обнаруживается инфильтрация лимфоцитами, плазматическими клетками, признаки поражения интимы сосудов. При позднем процессе выявляется тубулоинтерстициальный нефрит, фибропролиферативный эндартериит, гломерулосклероз.
Дополнительное проведение нефросцинтиграфии почечного трансплантата позволяет оценить функциональный резерв органа. Начавшийся эпизод ускоренного или острого отторжения дифференцируют с сохраняющейся отстроченной функцией нефротрансплантата, тромботической микроангиопатией, мочевым затеком, острым тубулонекрозом, другими хирургическими, сосудистыми, урологическими причинами дисфункции пересаженной почки. После исключения других видов почечной патологии проводят дифференциацию между острыми гуморальным и клеточным отторжениями.
При хроническом течении исключают возвратный гломерулонефрит, волчаночную нефропатию, пиелонефрит, полиомавирусное поражение почек, нефротоксичное действие ингибиторов кальциневрина. По назначению трансплантолога, врача-нефролога или уролога пациента консультирует анестезиолог-реаниматолог, гематолог, инфекционист, иммунолог, ревматолог.
Лечение отторжения почечного трансплантата
Врачебная тактика определяется клинико-морфологической формой трансплантационного криза. Диагноз сверхострого отторжения является основанием для проведения нефротрансплантатэктомии. При подозрении на ускоренную либо острую реакцию обеспечивается динамический мониторинг жизненных показателей, кислотно-щелочного состояния, водно-электролитного баланса, функциональной состоятельности почек. С учетом патогенеза патологического процесса назначают:
- При ускоренном отторжении. Требуется экстренная многокомпонентная антикризовая терапия. Для подавления иммунной реакции применяются кортикостероиды, антитимоцитарный глобулин, осуществляется плазмаферез. При отсутствии эффекта пораженный почечный трансплантат удаляется.
- При остром клеточном отторжении. Рекомендовано усиление или конверсия базовых иммуносупрессорных препаратов, пульс-терапия кортикостероидами, проведение 1-3 процедур плазмафереза или плазмообмена. При стероидной резистентности вводятся антитимоцитарные глобулины.
- При остром гуморальном отторжении. Назначается до 3-5 процедур плазмообмена или плазмафереза. После укороченной стероидной пульс-терапии и при гормональной резистентности показаны повторные курсы истощающих моноклональных и поликлональных антилимфоцитарных антител.
- При хроническом отторжении. Корректируется дозировка иммунодепрессивных средств, применяется пульс-терапия глюкокортикостероидами коротким курсом. Для снижения повышенного АД используются гипотензивные препараты. При нарастании ХПН возобновляется ЗПТ, возможна повторная трансплантация.
Прогноз и профилактика
Исход зависит от своевременности и адекватности терапии. Прогноз всегда считается серьезным. С помощью высокодозной пульс-терапии ГКС удается купировать до 75-80% эпизодов отторжения. Эффективное применение противотимоцитарных антител возможно при 5 и более первых трансплантационных кризах. Проведение повторных курсов истощающих антител обеспечивает сохранение почечного трансплантата у 40-50% реципиентов с острым гуморальным отторжением.
Для профилактики необходимо тщательное обследование реципиента на гистосовместимость с донором, выполнение предоперационной десенсибилизации при выявлении AB0-несовместимости, соблюдение правил забора органа, выбор подходящего режима индукционной и поддерживающей иммуносупрессорной терапии с периодическим биопсийным контролем состояния почечного трансплантата.
1. Причины дисфункции почечного трансплантата по данным нефробиопсии/ Дмитриев М.М.// 70-я Международная научно-практическая конференция студентов и молодых ученых «Актуальные проблемы современной медицины и фармации – 2016».
2. Подходы к лечению позднего острого и активного хронического отторжения почечного трансплантата: Диссертация/ Артюхина Л.Ю. – 2016.
4. Диагностика острой реакции отторжения почечного трансплантата на фоне отсутствия начальной функции: Автореферат диссертации/ Арзуманов С.В. – 2005.
Читайте также:
- Дифференциация стволовых клеток тонкой кишки - эмбриогенез, морфогенез
- Какой доступ при лапароскопической холецистэктомии? Методика
- Отравление гвоздичным маслом (Syzygium aromaticum, Eugenia caryophyllus)
- Лучевая диагностика острого пиелонефрита
- Механизм повышения проницаемости наружной мембраны митохондрий (МОМР)
