Микроэлектрофорез при нейроциркуляторной дистонии. Самомассаж активных точек при ВСД
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Адаптация к нагрузкам при нейроциркуляторной дистонии. ЛФК при вегето-сосудистой дистонии
Как следует из предшествующих данных, состояние дизадаптации больных нейроциркуляторной дистонией имеет большое значение в прогрессировании заболеваний, являясь нередко причиной обострения болезни. Любое проявление дизадаптации усугубляет клиническую картину болезни, как бы «расшатывает» состояние компенсации, временной стабилизации, имеет прямое отношение к причинам временной нетрудоспособности. В этой части главы мы остановимся на повышении адаптации к физическим нагрузкам и изменениям положения тела, к гипоксическим состояниям и метеофакторам, кратко затронем вопрос об адаптации к боли.
Методы профилактики и лечения физическими упражнениями делятся на 1) лечебную физкультуру, 2) комплексы различных гигиенических гимнастик (утренняя, вечерняя, производственная, как для лиц, занимающихся физическим, так и умственным трудом для снятия утомления), 3) малые спортивные формы: легкий бег, плавание, ходьба на лыжах, просто ходьба (обычная, ускоренная, дозированная или оздоровительная); чередование ходьбы с бегом и с упражнениями, прием солнечных и воздушных ванн.
Для больных нейроциркуляторной дистонией во время работы мы рекомендуем лечебно-оздоровительные паузы: через каждые 1,5—2 часа работы проводить легкие упражнения, дыхательную гимнастику с последующим расслаблением в течение 10—12 минут. Такой метод позволяет предотвратить переутомление и повысить эффективность труда. Лечебная физкультура может быть общеукрепляющей и для повышения функции отдельных органов и систем организма, а также для снятия головной боли, при болях в области сердца, при нарушении функции дыхания и др.
ЛФК при нейроциркуляторной дистонии направлена на повышение адаптации к физическим нагрузкам путем активации возбудимости нервной системы и повышения се регулирующей функции; влияние на интенсивность обмена веществ (как катаболических, так и анаболических процессов) с накоплением резерва энергообразования. ЛФК ведет к повышению активности капиллярного кровотока и транскапиллярного обмена. Лечебная физкультура и физические нагрузки в целом обладают еще малоизученными свойствами благоприятно влиять на организм: создавать внутренние волновые колебательные процессы, входящие в общий комплекс колебательных потоков организма, создавать дополнительное влияние на мембранный транспорт, а также воздействие на физиологическую дезагрегацию эритроцитов.
Нельзя не признать положительную роль влияния ЛФК на психическую и эндокринную функции организма.

Наиболее рациональные принципы ЛФК в лечении нейроциркуляторной дистонии:
1) постепенное нарастание динамического напряжения;
2) рациональное сочетание динамического и статического напряжения;
3) методы расслаблений;
4) сочетания ЛФК с элементами психотерапии и приема адаптогенов;
5) проведение ЛФК с использованием тренажеров. В нашей практике мы рекомендовали велотренажеры и тредмил (они были поставлены на ряде предприятий в залах физической подготовки). Использовался метод восходящего напряжения (постепенного повышения величины нагрузки), а также метод циклического напряжения, .когда в процессе тренировки последовательно предлагали повышение напряжения (до 150— 170 ватт) с последующим снижением (75—100 ватт) и повторением указанных режимов (Ю. В. Шобзин с соавт.);
6) сочетание лечебной физкультуры с дыхательной гимнастикой и элементами рациональной психотерапии.
Разрабатывая ЛФК с позиций саногенеза, мы пришли к выводу о целесообразности создания лечебно-оздоровительных программ, которые были бы направлены на восстановление конкретных функций и лечение ведущих синдромов.. С этой целью были разработаны лечебно-оздоровитсльные программы, в которых лечебная физкультура занимает доминирующее место: программы для предупреждения головных болей, болей в области сердца и распираторного синдрома. Наряду с ЛФК они включают элементы психотерапии, рефлекторной терапии, биоэлектрические стимуляторы. Каждый вид упражнений оказывает свое определенное, относительно специфическое действие как на организм в целом, так и отдельные его функции.
Использование комплекса физических упражнений показало, что при увеличении нагрузки по силе и длительности у ряда больных сопровождается ухудшением состояния. Вот почему этим лицам рекомендуется дополнительный прием адаптогенов. Адаптогены оказывают благотворное влияние при исполнении физических упражнений и подготавливают сердечно-сосудистую систему к тренировкам. Многие из них снижают ЧСС, имеют гипотензивный эффект и влияют на обменные процессы в условиях физической тренировки. Адаптогены оказывают влияние на иммунные процессы, повышая сопротивляемость, и тем самым создают условия для занятий на открытом воздухе и в неблагоприятную погоду.
Препараты не обладают токсичностью, не вызывают аллергических реакций, а иногда и тормозят их развитие. Однако не целесообразно применять их у лиц с резкой возбудимостью, высокой гипертонией и гиперкинезиен. С этой целью использовали элеутерококк, сапарал, настойку аралии, заманихи в обычно рекомендованных дозировках. Адаптогены применялись за неделю до начала лечебной физкультуры и в процессе первого этапа. С применением адапатогенов уменьшилось количество отказов от лечебной физкультуры, быстрее наступала хорошая ее переносимость. У ряда больных повышение адаптации к физическим нагрузкам достигалось курсовым или разовым (непосредственно для нагрузки) приемом b-адреноблокаторов. Они позволяли снизить реакции АД, ЧСС, улучшить переносимость напряжений.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Микроэлектрофорез при нейроциркуляторной дистонии. Самомассаж активных точек при ВСД
Лечебная фискультура при ВСД с ортостатическим синдромом. Адаптация к гипоксии при нейроциркуляторной дистонии
Значительные трудности при проведении лечебной физкультуры у больных НЦД наблюдались у лиц с ортостатическим синдромом, особенно при нагрузках, связанных с изменением положения тела. Вот почему встала необходимость разработки специального комплекса, который бы позволил перейти к ЛФК, а затем и к занятиям спортивного комплекса (наиболее часто ортостатический синдром наблюдался у больных с артериальной и венозной гипотонией). Упражнения сводились к постепенной тренировке изменять положение тела (лежа — сидя стоя; затем — лежа — стоя) с нарастающим ускорением; рекомендовались упражнения с постепенным наклоном положения головы (в полулежачем состоянии), рекомендовались вибрационные упражнений, суть которых в подъеме туловища на носки с последующим быстрым восстановлением положения тела на всю ступню с элементами вибрации туловища.
Ортостатическин синдром целесообразно лечить ЛФК в воде в условиях не только специальных бассейнов, но н домашней ванны. Дело в том, что в связи с изменением гравитационных отношений в воде, многие упражнения проводить легче (наклоны, повороты, положение вниз головой). Лечебная физкультура в воде позволяет выполнять такие упражнения, которые практически невозможны в обычных условиях. Мы рекомендовали сочетание упражнений с задержкой дыхания, что способствовало адаптации к гипоксии. Упражнения в воде позволяют увеличить объем движений при сопутствующем остеохондрозе и артрозах. Наконец, ЛФК в воде позволяет использовать воду как источник самомассажа путем создания больным волновых колебаний.
Подводя общие итоги результатов лечения ЛФК, можно сказать, что но субъективным и объективным признакам 62 % лечившихся имели положительные результаты: исчезали жалобы, улучшались показания артериального и венозного давления, восстанавливался нарушенный ритм и ЧСС, нормализовалась артерио-венозная разница по кислороду. Однако у 24 % больных полное восстановление не наступило, нежелательные симптомы периодически возникали. Особенно трудно восстанавлива лись нарушения ритма сердца (экстрасистолия, пароксизмальная тахикардия) и микроциркуляторные показатели. У 14 % больных с синдромом взаимного отягощения в сочетании с элементами фобических состояний с плохой общей адаптацией, особенно к гипоксическим состояниям, улучшение состояния не наступило.
Адаптация к гипоксии при нейроциркуляторной дистонии
Известно, что у больных сердечно-сосудистыми заболеваниями, начиная с ранних стадий, нередко отмечается плохая переносимость физических и психических нагрузок, пребывания в душных помещениях, перемены погоды. Подчас основные симптомы болезни у страдающих НЦД возникают только при воздействии различных факторов внешней среды. Обусловлено это ранним снижением компенсаторно-приспособительных механизмов сердечно-сосудистой и других систем.
К настоящему времени экспериментальными и клиническими исследованиями достоверно установлено благоприятное влияние адаптации к гипоксии: значительным физическим нагрузкам, высокой температуре, глубокому охлаждению, стрессовым ситуациям.

Врачами горных санаториев собран обширный материал об успешном использовании адаптации к умеренной непрерывной гипоксии с целью профилактики и лечения ряда заболеваний. Обоснована целесообразность применения адаптации к гипоксии для профилактики гипертонической болезни. Исследования М. М. Миррахимова. Е. М. Хватовой показали положительное влияние кратковременного курса (в течение 3—4 дней по несколько часов) барокамерной тренировки на развитие положительных адаптационных сдвигов энергетического обмена в экспериментах на животных. Улучшение состояния кислородтрапепортных систем при барокамерной тренировке показано в работах Е. А. Коваленко, Р. Д. Чибдаровой.
Однако повсеместно использовать естественные горные условия (или барокамеры) в превентивных целях нереально. Между тем, аналогичный тренирующий эффект наблюдается при воздействии прерывистой гипоксической нагрузки путем вдыхания газовых смесей с пониженным содержанием кислорода и повышенным содержанием углекислого газа при нормальном барометрическом давлении (П. В. Васильев, Н. Н. Углова, И. Р. Петров). Исследованиями Б. О. Яхонтова на спортсменах, Г. И. Косицкого, Л. В. Петровской — на экспериментальных животных и практически здоровых лицах показана эффективность кратковременного (по 10—30 минут ежедневно в течение месяца) дыхания через дополнительное мертвое пространство для улучшения тренировки спортсменов, повышения их работоспособности и переносимости дозированных физических нагрузок. В клинике гипоксические тренировки методом вдыхания газовых смесей с пониженным содержанием кислорода, применялись Ю. Д. Романовым, Б. В. Родионовым. Тем не менее, вопрос о применении прерывистого гипоксиче-ского воздействия при нормальном барометрическом давлении с целью профилактики и лечения внутренних болезней разработаны явно недостаточно.
Нами совместно с Г. Б. Фоминой, Н. П. Недуговой разработаны и внедрены в практику следующие методы адаптации к гипоксии: 1) последовательные гипоксические воздействия смесью воздуха и азота с общим содержанием 10 % кислорода; 2) вдыхание воздуха с помощью автономного аппарата со сниженным процентом кислорода; 3) создание дополнительного мертвого пространства, например, путем дыхания через контур различных трубок; 4) тренировка с обычной задержкой и поверхностным дыханием; 5) вызыванием местной гипоксии путем однотонных физических упражнений и накладыванием резиновых жгутов на конечности. Тренировку гипоксией большинство пациентов переносили хорошо, и только у единичных больных в процессе гипоксических сеансов отмечались преходящие головные боли, сердцебиение, чувство нехватки воздуха, головокружение. Эти явления потребовали применения методики постепенно нарастающей гипоксической нагрузки в течение первых 3—5 дней, и к концу тренировки субъективная переносимость стала хорошей.
- Вернуться в оглавление раздела "Кардиология"
Метод микроэлектрофореза проводился 38 больным с НЦД по гипертоническому и гипотоническому типу. В качестве точек были избраны хэ-гу, цюн-чи, ноу-сэнь-ли; нат-гуань и инь-цтань. Больным с гипотонией ток подавался со знаком «—», электрофорез с 1% раствором адреналина; больным с гипертонией — ток со знаком «+», электрофорез с 2% раствором дибазола, длительность процедуры 2 мин. в каждой точке.
Результаты оказались положительными, отмечалось снижение артериального давления при гипертоническом варианте НЦД и небольшое увеличение при гипотоническом варианте.
Последние годы мы проводили иглорефлексотерапию показаниям, связанным с выраженностью реперкуссивного синдрома (врач М. Ю. Санцнкова). Больных беспокоили упорные боли, трудноснимающиеся лекарственными средствами, с зонами гиперанальгезии, болезненностью в области грудино-ключичных сочленений, повышенной тоничностыо мышц передней грудной клетки. Из 18 больных у 12 наблюдались хорошие результаты, у 3 боли стихли, но сохранились, у 3 — сохранились. При положительном результате уменьшалась зона ги-пераналыезии, снижалось ЛД, ВД, улучшались показатели ЭКГ.
Наиболее сложные больные в терапевтическом плане — это больные НЦД с синдромом мигрени. Лекарственная терапия чаще всего дает временный успех. По данным Центрального НИИ рефлексотерапии из 160 больных мигренью, лечившихся ИРТ, 95 % получили положительный результат. Улучшение субъективного состояния сочеталось с нормализацией в крови гистамина, серотонина и дофамина, а также с показателями сосудистого тонуса.
С 1987 года в практику лечения больных НЦД мы включили действие портативных индивидуальных приборов: чрескожный стимулятор нервной системы (ЧСНС-И) и «Биоимпульс», обладающие стимулирующим, обезболивающим и рефлекторным действием, которые можно было приобрести самими больными (по рецептам) в магазине «Медтехника». Лечение в домашних условиях имеет ряд преимуществ, и первые отзывы о лечебном действии вполне обнадеживают. Аппараты прошли клинические испытания.
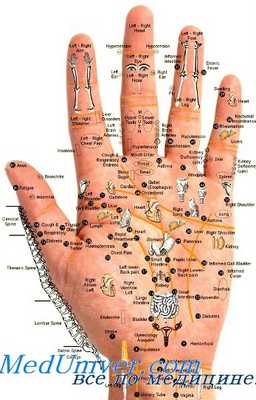
Самомассаж активных точек
Он рекомендовался больным после краткого обучения в клинике находить активные точки, а также производить саму процедуру (давление, вращение, растирание, поглаживание). Чаше всего этот метод включался в лечебную физкультуру для профилактики головных болей и болей в сердце в сочетании с различным рефлекторным воздействием: массажной щеткой, роликами-тренажерами и др. Самомассаж точек особенно показан при наличии зон гиперсгезии, триггерных зон (места повышения тонуса периферических мышц).
Комбинировался этот метод с мануальной терапией. При наличии триггерных зон врач рукой воздействует на болезненную или напряженную мышцу. Сам больной, помогая врачу, включается в активное движение грудными мышцами, создавая некоторое противодействие. После такой кинетодинамической и статической пальпации рекомендуется релаксация локальных мышц и всего организма в целом.
Еще в 1956 году была опубликована работа «О кожно-сердечном рефлексе Боткина и изменчивости размеров сердца», в которой было показано, что механическое раздражение рецепторов кожи в области сердца влечет за собой изменение размеров сердца в зависимости от его исходного состояния. Если размеры сердца увеличены за счет изменения тоничности, то под влиянием механического раздражения через 5—6 минут его размеры уменьшаются, и наоборот. В последние годы мы решили использовать этот рефлекс в терапевтических целях. Такая процедура входит в общий комплекс ЛФК со специальными упражнениями для регуляции функции сердца.
По мнению многих больных, такой метод давал субъективно положительные результаты.
Пример гипокинезии при нейроциркуляторной дистонии. Эффективность ЛФК при ВСД
Больной Б., 26 лет, диагноз: нейроцнркулиторная дистопия по гипертоническому тину, резистивный синдром. Поступил в клинику с жалобами на головные боли в затылочной, височных областях, возникающие после нервно-психического переутомления к концу рабочего дня. Считает себя больным около трех лет. Отмечено повышенное артериальное давление до 140/90— 150/90 мм рт. ст. В анамнезе хронический гайморит, отягощенная наследственность по сердечно-сосудистым заболеваниям, избыточное потребление поваренной соли. Гипокинезия составляет до 60 % дневного времени. Дома и на работе частые конфликтные ситуации Объективные данные: состояние удовлетворительное, рост 165 см, вес 69 кг. Тоны сердца ясные, ритмичные.
Артериальное давление 130/90 мм рт. ст., пульс 76 ударов в минуту, ритмичный, венозное давление 135 мм водн. ст. Тахоосциллограмма: систолическое давление — 140, диастолическое — 70, среднее гемодинамическое — 90, боковое — 120 мм водн. ст., ЭКГ-ритм синусовый, электрическая ось отклонена влево, признаки изменений процессов реполяризации в миокарде. Состояние микроцпркуляции: спастическое состояние артериол, соотношение артериол и венул 1:3, кровоток умеренно замедлен, фон мутный, агрегация эритроцитов.
При проведении ВЭП: в исходном состоянии ударный объем 91 мл, минутный объем — 7,2 л/мин, общее периферическое сопротивление 110 дин/см-5/с, потребление кислорода 630 мл/мин, двойное произведение 99 усл. ед. Проведена непрерывно возрастающая велоэргометрическая проба, первоначальная мощность нагрузки 150 кгм/мин увеличивалась каждые 5 минут на 100 %, скорость педалирования — 60 об./мин. Последняя ступень нагрузки — 600 кгм/мин. От дальнейшей работы отказался, т. к. сильно устал, появилась головная боль, одышка.

Результаты повторной велоэргометрической пробы: толерантность к нагрузке увеличилась, последняя ступень выполненной нагрузки составляла 750 кгм/мин. Чувствовал себя хорошо. Пульс был равен 176 ударов в минуту, артериальное давление 170/90 мм рт. ст., пульсовое — 80, среднее гемодинампческое — 117 мм рт. ст., ударный объем — 117 мл, минутный объем — 20 л/мин, общее периферическое сопротивление 467 днн/см-5/с, потребление кислорода — 2860 мл/мин, двойное произведение — 299 усл. ед. Артерио-венозная разность по оксигемоглобпну такая же, как и до лечения — 44 и 32%. Напряжение кислорода в подкожной клетчатке уменьшилось с 35 до 14 мм рт. ст.
Под действием лечения улучшилась регуляция сосудистого тонуса, артериальное давление нормализовалось в покое, при физической нагрузке величина прироста систолического давления не отличалась от прироста у здоровых лиц (на 55 мм рт. ст.), диастолнческое сохранялось на одном уровне — 90 мм рт. ст. Тенденции к улучшению тканевых процессов у данного больного мы не выявили, т. к. по-видимому, периферическое кровообращение более консервативно и нужен более длительный срок лечебного воздействия для его нормализации.
Как избавиться от ВСД?

Вегетососудистая дистония или ВСД – синдром, указывающий на разбалансированное состояние вегетативной нервной системы. Особенность приступов заболевания в том, что оно проявляется разнообразными симптомами, имитирующими патологию органов и систем организма.
Говорить о том, можно ли вылечиться самостоятельно в домашних условиях от вегетососудистой дистонии раз и навсегда, стоит только после полной диагностики в медицинском центре или поликлинике и подтверждении диагноза. Ведь синдром проявляется симптомами, совпадающими с серьезными патологиями [1].
Как снимать приступы?
Ценный навык, которым стоит овладеть не только самому человеку, страдающему от приступов ВСД, но и его близким, является первая помощь при кризах.
Иногда человеку становится настолько плохо, что необходима помощь посторонних [2].
Вариантов болезни и симптомов ВСД у взрослых – масса. И для каждого типа заболевания используются свои приемы. Но существуют способы снять криз, подходящие для разных вариантов проявления синдрома:
- Обеспечить приток в помещение свежего воздуха.
- Принять контрастный душ.
- Организовать больному мягкую постель так, чтобы ноги были подняты немного выше головы.
- Проследить, чтобы человеку было тепло, согреть конечности.

- Принять седативное средство на натуральной основе. Желательно использовать прописанный врачом препарат.
- Сделать согревающую ванночку для ног. Помещаем ступни до щиколоток в теплую, но не слишком горячую воду на 5-15 минут, пока человеку не станет легче.
После приступа желательно дать больному отдохнуть, заняться релаксацией, получить положительные эмоции, но не слишком сильные [3].
Лечение
На вопрос: «можно ли раз и навсегда вылечить вегетососудистую дистонию», врачи не дадут категорически положительного ответа.
Расстройство склонно к хроническому течению и искоренить его проявления практически невозможно. Но неврологи клиники знают, как уменьшить негативные проявления, снизить число приступов и повысить качество жизни пациента.
Чтоб достичь результата, придется приложить достаточно много усилий и пересмотреть распорядок, жизненный уклад. Ведь это – хронический синдром, приступы которого возникают из-за внешних и внутренних причин, сопровождающих нашу жизнь.
Лечение проводится комплексно. Используются разнообразные препараты, в основном успокаивающие нервную систему и укрепляющие сосуды.
Актуальны немедикаментозные виды лечения, включающие физиотерапию, пересмотр режима дня, физические занятия.
Допускаются проверенные народные рецепты, которые возможно применять в домашних условиях.
Главным условием результативного избавления от ВСД, урежения приступов до нуля, служит качественная диагностика. Цель обследований – подтвердить отсутствие других заболеваний. Второй этап – грамотное сочетание подходящих конкретному пациенту методик и препаратов в нужной, подобранной, дозировке.
Читайте также:
- Обзор фармакодинамики
- Признаки травмы вращателей и отводящих мышц бедра
- Рентгенограмма, КТ при язве желудка и двенадцатиперстной кишки
- Лекарства в терапии предменструального синдрома (ПМС). Медикаменты
- Регуляция клеточных функций. Регуляторные воздействия на клеточную мембрану. Мембранный потенциал.
