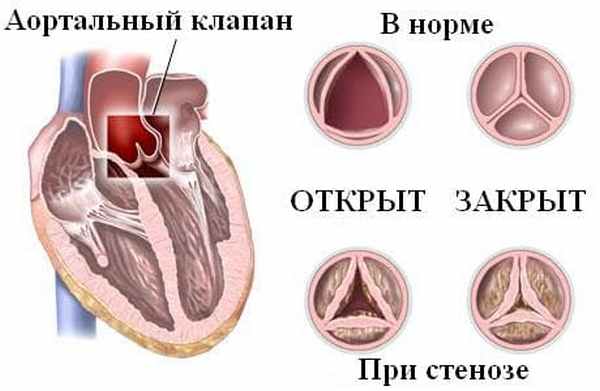
Митральная регургитация. Аортальный стеноз
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Здравствуйте. Будьте добры, подскажите что нам делать и делают ли у вас такие операции. Сыну 4 месяца, заключение с последнего обследования: ВПС. Корригированная транспозиция магистральных сосудов. ДМЖП перимембранозный диам.1,0 см. Выраженный стеноз клапана ЛА с пик.гр.давления 82мм.рт.ст. Открытое овальное окно, диам 0,4 см с лево-правым шунтированием, Увеличение ПЖ. Сократительная способность миокарда сохранена. Более подробно приложим все результаты обследования вам на почту, если вы с нами свяжитесь. Очень надеемся на вашу помощь. С уважением, Алтынбаев Р.
Здравствуйте! Да, операции о поводу данных пороков сердца выполняются у нас в Кардиоцентре. С уважением, Ильин А.
Здравствуйте Алексей Сергеевич! У моей дочери (2 года 4 мес.) ВПС ОАП. Данные последней ЭхоКГ (делаем каждые 3 месяца): Аорта 1,8. Градиент давления макс. 4 средний 2 (мм.рт.ст.) Левое предсердие 2,15. Полость левого желудочка 3,16 (см) КСР 2,08, ФВ 64%, ФУ 34%. Правый желудочек 1,5 (см) Легочная артерия. Диаметр кольца 1.4 (см) Ствола (1,8 см) Признаки легочной гипертензии: СДЛА 26 (мм.рт.ст.) ОАП 3-3,5 мм. Заключение: QP\QS =1,1. Лево-правосторонний сброс. Умеренное расщирение ЛА. Легочной гипертензии нет. Скажите, пожалуйста, имеются ли у дочери показания к оперативному эндоваскулярному вмешательству и закрытию протока в данный момент? Как попасть на прием именно к Вам? Заранее большое спасибо за ответ.
Здравствуйте! Вероятнее всего, показания для закрытия ОАП в Вашей ситуации есть. Однако, точнее можно будет сказать только после дообследования ребенка. Телефон регистратуры детской поликлиники 226-82-82. С уважением, Ильин А.
Здравствуйте. У нас ВПС Клапанный стеноз легочной артерии, створки уплотнены, ограничены в подвижности. Пиковый градиент давления в покое -53мм рт ст., при волнении -61мм рт ст., средний градиент давления -29 мм рт ст. НАП 0,17см с двунаправленным сбросом. Дефекты области овального окна 0,40-0,43 см с умеренным сбросом слева направо. Фиброз в миокарде базального отдела МЖП. Толщина миокарда ЛЖ до 0,42 см, КДОлж=6,5. Толщина миокарда ПЖ до 0,4см. Нередко расширена полость ПП (ПП немного больше ЛП, Vпп=4,9), ФВ=0,83. Диастолическая дисфункция желудочков. У меня к Вам вопрос. Нам пять с половиной месяцев, весим 4000 кг. Родились 13.04.17 в сроке 32 недели, с весом 1800. В общем итоге ребёнок за 5,5 месяцев набрал 2200. Скажите пожалуйста это из-за нашего диагноза ребёнок так мало набирает. Причина в ВПС. Очень вас прошу помочь. Наши врачи ни чего не могут нам сказать. (Хакасия, Абакан).
Здравствуйте! Вам необходимо пройти очную консультацию в детской поликлинике федерального Кардиоцентра. Телефон для записи на консультацию (391) 226-82-82. С уважением, Ильин А.
Здравствуйте! Моей внучке 3 месяца. В вашем центре проходила диагностику. Диагноз:Q21. Основной :ВПС. Дефект межпредсердной перегородки по типу sinus venosus. Осложнения: Высокая легочная гипертензия. ХСН 2 А стад.2017года.Планируется операция: Закрытие дефекта межпредсердной перегородки.. Пожалуйста,подскажите чем закрывается ДМПП при проведении орерации в вашем центре? Чем лучше закрыть данный дефект,чтобы решить проблему максимально эффективно.И какая это будет операция. Открытая или малоинвазивное вмешательство. За ранее спасибо за ответ. С уважением,Ирина
Здравствуйте! Выбор способа закрытия дефекта подбирается индивидуально в зависимости от возраста ребенка и анатомии дефекта. Для этого необходимо видеть данные эхокардиографии. С уважением, Ильин А.
Здравствуйте, Алексей Сергеевич! По результатам узи выявлено: ВПС: открытый артериальный проток 0,22-0,24 см с малозначимым аорто-пульмональным сбросом. Полости сердца не расширены. Глобальная сократительная функция левого желудочка не снижена. Митральная регургитация 1 степени. Трикуспидальная регургитация 1 степени. Лёгочная регургитация 1 степени. РСДЛА 23 мм.рт.ст. Фракция выброса 72%. Ребёнку 6 лет. С рождения наблюдаемся у кардиолога с шумами. Узи впервые. Ребёнок два года активно занимается спортом с высокой степенью нагрузок. Наблюдаемся у алерголога т.к. переодически появляется кашель непонятного происхождения. Астма под вопросом. С зимы и до сих пор кашель не поддающийся лечению. Усиливается при волнении. Скажите, показана ли нам операция. Может ли быть кашель как следствие ВПС. И нет ли противопоказаний к спорту? Спасибо!
Здравствуйте! Противопоказаний для занятия спортом у ребенка нет. Маловероятно, что причиной кашля является ВПС. Известно, что у некоторых лекарственных препаратов побочным эффектом может быть кашель. Ребенка нужно обследовать для исключения патологии ЛОР-органов. С уважением, Ильин А.
Здравствуйте, моему сыну, при прохождении УЗИ сердца, выявили Открытое Овальное Окно до 3.7 мм, сыну 12 лет, рост 156 см, вес 44 кг. Местный кардиолог в р. Тыва посоветовал, чтобы мы съездили к вам на консультацию. Врач выписал лекарства " Элькар" и" Аспаркам", но я прочитал, что при бессимптомном течении не надо принимать лекарства. Прав ли врач? Сына ничего не беспокоит, никаких болей в области сердца нет. Посоветуйте, стоит ли к вам ехать, с уважением.
Аортальный стеноз: лечение, операция, пластика аортального клапана
При патологии аортального клапана частота осложнения в виде инфекционного эндокардита выше, чем при патологии митрального клапана. Двустворчатый аортальный клапан – самый частый врожденный порок сердца (распространенность - 2%). При обнаружении данной аномалии в детском возрасте пациенты должны в течение всей жизни находиться под наблюдением кардиолога, а при появлении клинической симптоматики аортального стеноза - так же и кардиохирурга.
Этиология:
- Воспалительные поражения: ревматизм, системная склеродермия, аортоартериит.
- Дегенеративные процессы: миксоматозная дегенерация.
- Атеросклероз.
- Инфекционные процессы: инфекционный эндокардит.
- Врожденная патология: двустворчатый аортальный клапан.
Отмечается тенденция к увеличению частоты инволюционных (дегенеративно-атеросклеротических) причин аортального стеноза, что привело к увеличению возрастных пациентов старше 60-65 лет, нуждающихся в хирургической коррекции аортального порока.
При врожденном или ревматическом поражении клапана отмечается длительный латентный период без клинических проявлений. Летальность и риск осложнений существенно увеличиваются с появлением симптомов заболевания. При стенокардии, обмороках и проявлениях сердечной недостаточности, обусловленной систолической дисфункцией левого желудочка средняя продолжительность жизни 5, 3 и 2года соответственно. При бессимптомном течении риск внезапной смерти невелик (даже при тяжелом аортальном стенозе), тогда как при наличии симптомов 15 – 20% больных умирают внезапно.
Скорость прогрессирования поражения аортального клапана:
- легкий аортальный стеноз (площадь отверстия аортального клапана -1.2 – 2 см 2 ) становится тяжелым, требующим протезирования аортального клапана, за 10 лет – у 10% больных, за 25 лет – у 38%;
- при умеренном бессимптомном аортальном стенозе (площадь отверстия аортального клапана – 0.75 – 1.2 см 2 ) протезирование аортального клапана через 10 лет требуется в 25% случаев;
- бессимптомный тяжелый аортальный стеноз (площадь отверстия аортального клапана < 0,75 см 2 ) обычно прогрессирует быстрее; у 30 – 40% больных в течение 2-х лет появляются симптомы и возникает потребность в протезировании аортального клапана.
Мерцательная аритмия, аортальная недостаточность (спонтанная или вызванная инфекционным эндокардитом), митральная недостаточность и острый инфаркт миокарда ускоряют декомпенсацию.
При неосложненном течении аортального стеноза характерная аускультативная картина: систолический шум в точке Боткина и на основании сердца справа, проводится на сосуды шеи, ослабление 2-го тона за счет аортального компонента. Интенсивность систолического шума может уменьшаться при развитии систолической дисфункции левого желудочка и не является критерием тяжести порока. Часто течение аортального стеноза осложняется патологией митрального клапана («митрализация»).
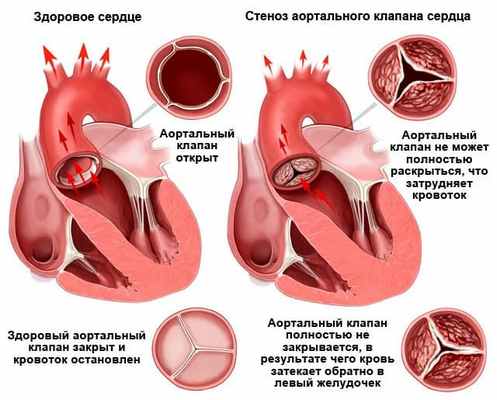
Диагностика аортального стеноза
- ЭКГ;
- Рентгенография грудной клетки;
- Коронароангиография - проводится при показаниях к хирургическому лечению или подозрении на коронарный атеросклероз;
- МСКТ восходящей аорты с контрастированием – показано при постстенотическом расширении корня аорты;
- ЭхоКГ. ЭХОКГ позволяет определить: структуру клапана (двустворчатый клапан, утолщение створок, фиброз, кальциноз, вегетации), характер его движения (подвижность створок, степень открытия) и площадь отверстия; изменения корня аорты (постстенотическая дилатация), объем левого желудочка, выраженность гипертрофии левого желудочка, нарушения локальной сократимости левого желудочка (указывающие на ИБС), ФВ, объем левого предсердия, состояние других клапанов. Доплеровское исследование позволяет с высокой точностью определить градиент давления между аортой и левым желудочком.
- умеренный стеноз 1 – 1.4см 2
- тяжелый стеноз < 1 см 2
- критический стеноз < 0,75 см 2
Средний систолический градиент между аортой и ЛЖ на уровне аортального клапана менее 50 мм рт. ст. – гемодинамически малозначимый аортальный стеноз, 50 – 80 мм рт.ст. – умеренный аортальный стеноз, более 80 мм рт.ст. – резкий аортальный стеноз.
Показания к хирургическому лечению (протезированию) аортального стеноза
(Американская Ассоциация сердца, Американская коллегия кардиологов)
- Класс I: Состояния, при которых есть доказательства и/или общее согласие, что процедура или метод лечения является благоприятным, полезным и эффективным.
- Класс II: Состояния, при которых есть противоречивые доказательства и/или расхождение во мнениях о полезности/эффективности процедуры или метода лечения.
- Класс IIА: Вес достоверность/мнение в пользу полезности/эффективности.
- Класс IIБ: Польза/эффективность менее хорошо установлены достоверностью/мнением.
- Класс III: Состояния, при которых есть доказательства и/или общее мнение, что процедура/метод лечения не полезны, не эффективны, а в некоторых случаях могут быть вредны.
Кроме того, уровни достоверности в поддержку рекомендаций изложены следующим образом:
- Уровень достоверности А: Данные получены из многочисленных рандомизированных клинических испытаний.
- Уровень достоверности В: Данные получены из единичных рандомизированных исследований или нерандомизированных испытаний.
- Уровень достоверности С: Только единодушное согласие экспертов, отдельные исследования случаев и стандарты лечения.
КЛАСС I
1. Протезирование аортального клапана показано симптомным пациентам с тяжелым аортальным стенозом (Уровень достоверности: B).
2. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции аорто-коронарного шунтирования (АКШ). (Уровень достоверности: С).
3. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции на аорте или других клапанах сердца. (Уровень достоверности: C).
4. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом и систолической дисфункцией ЛЖ (ФВ менее 50%). (Уровень достоверности: C).
КЛАСС IIА
Протезирование аортального клапана показано пациентам с умеренным аортальным стенозом, при операции АКШ, операции на аорте или других клапанах сердца. (Уровень достоверности: B).
КЛАСС IIБ
1. Протезирование аортального клапана показано асимптомным пациентам с тяжелым аортальным стенозом и патологическим ответом на нагрузку (например, развитие симптомов гипотензии). (Уровень достоверности: C).
2. Протезирование аортального клапана показано возрастным пациентам с тяжелым асимптомным аортальным стенозом, если существует высокая вероятность быстрого прогрессирования (возраст, кальциноз). (Уровень достоверности: C).
3. Протезирование аортального клапана показано пациентам с легким аортальным стенозом, при операции АКШ, когда есть признаки умеренной - тяжелой кальцинации клапана, способной привести к быстрому прогрессированию. (Уровень достоверности: C).
4. Протезирование аортального клапана показано асимптомным пациентам с крайне тяжелым аортальным стенозом (площадь аортального клапана менее 0.6 cм2, средний градиент более 60 мм рт.ст. и скорость потока более 5.0 м/с), когда ожидаемая операционная летальность пациентов составляет менее 1.0%. (Уровень достоверности: C).
КЛАСС III
1. Протезирование аортального клапана не показано для предупреждения внезапной смерти у асимптомных пациентов с аортальным стенозом у кого нет ни одного показателя из списка рекомендаций Классов IIА/IIБ. (Уровень достоверности: B).
2. У возрастных пациентов с тяжелым, симптомным, кальцинированным аортальным стенозом протезирование аортального клапана является единственным эффективным методом лечения.
3. Молодые пациенты с врожденным или ревматическим аортальным стенозом могут быть кандидатами на вальвулотомию. Хотя нет единого мнения относительно оптимального срока проведения операции у асимптомных пациентов, для большинства пациентов можно разработать рациональные рекомендации.
Протезирование аортального клапана
За последние годы в хирургическом лечении клапанов сердца наблюдался значительный прогресс. Усовершенствование техники (в т.ч. аппаратов искусственного кровообращения), разработка единых стандартов и протоколов как предоперационного обследования, так и хода операции позволили снизить риски периоперационных осложнений, сделав саму операцию на клапанном аппарате сердца более безопасной, чем отказ от операции и попытка жить с дисфункцией клапана.
Виды хирургического лечения: операции по замене клапана сердца
Принципиально существует два вида операции на клапанах сердца: протезирование искусственным или биологическим протезом и пластика собственного клапана. Вполне естественно, что собственный клапан человека после удачной реконструкции функционирует лучше, чем искусственный протез. Но в случае невозможности сохранения собственного клапана единственный выход – замена его на протез.
Виды клапанов, используемых при протезировании

- Биологические клапаны. Могут быть выполнены из тканей животного или человека (гетеротрансплантаты, гомотрансплантаты, аутотрансплантаты). Биологические клапаны могут содержать некоторые искусственные компоненты для обеспечения поддержки клапана и его размещения. Основное преимущество такого клапана в отсутствии необходимости в пожизненной антикоагулянтной терапии (постоянном строгом приеме препаратов, значительно разжижающих кровь и требующем постоянной сдачи анализов крови), а основной минус – ограниченный срок службы (15 – 20 лет).
- Механические клапаны. Состоят целиком из механических элементов (титана и пиролитического углерода) и разработаны таким образом, чтобы заменять пациенту функции его собственного клапана. Механический клапан очень надёжен и долговечен, предназначен для многолетней полноценной работы, что является основным преимуществом, однако требует от пациента постоянного приема антикоагулянтов.
При протезировании аортального клапана доступ к клапану осуществляется посредством рассечения аорты в восходящем отделе (поперечная аортотомия). После иссечения створок аортального клапана и тщательной декальцинации фиброзного кольца последнее прошивается П-образными швами. С целью предотвращения прорезывания фиброзного кольца швы укрепляют тефлоновыми прокладками. Для выбора размера имплантируемого протеза диаметр фиброзного кольца измеряют специальными калибраторами. Выбранный протез имплантируют в аортальную позицию путем прошивания его оплетки. После фиксации протеза оценивают подвижность запирательных элементов механического протеза или коаптацию створок биологического клапана. При отсутствии ограничений их подвижности рассеченную аорту герметизируют двумя рядами швов.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Болезни клапанов сердца
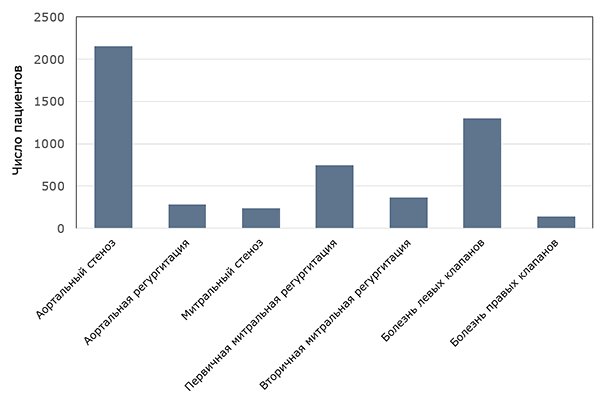
• Дегенеративная/кальцифицирующая болезнь клапанов (стеноз, регургитация).
• Двустворчатый аортальный клапан (стеноз, регургитация).
• Ревматическая болезнь сердца (стеноз, регургитация).
• Инфекционный эндокардит (регургитация).
• Коронарная болезнь с поражением папиллярных мышц (митральная регургитация).
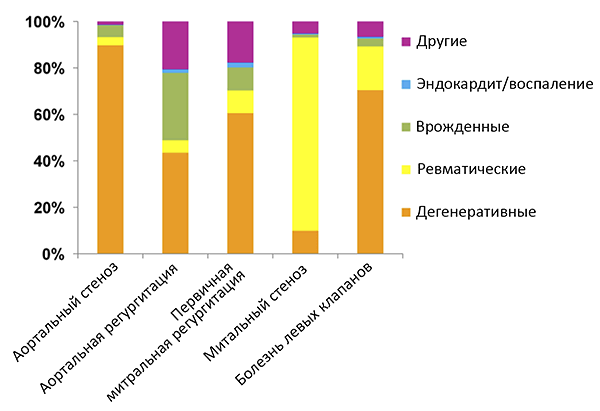
• Сердечная недостаточность, головокружение, обморок.
• Нарушения ритма сердца.
• Шум в сердце при аускультации.
• Перегрузка камер сердца по ЭКГ.
• Эхокардиография трансторакальная (динамика), чреспищеводная.
• Мозговой натрийуретический пептид.
• АСЛ-О, креатинин, рСКФ, билирубин, трансаминазы.
• Консультация отоларинголога, стоматолога.
• Шкалы EuroScore II, ACS NSQIP.
• Тест 6-минутной ходьбы.
• Легкая болезнь клапана: 3–5 лет.
• Умеренная болезнь клапана: 1–2 года.
• Тяжелая асимптомная болезнь клапана: 6–12 мес.
• Тяжелая симптомная, дилатация левого желудочка, значительное изменение размеров, близость критериев хирургического лечения: 2–6 мес.
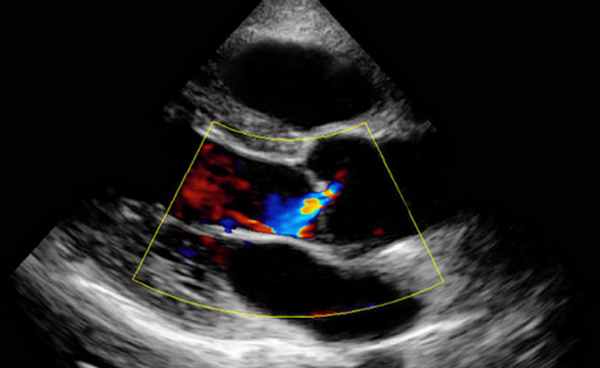
Аортальная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥30 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
• Дилатация левого предсердия.
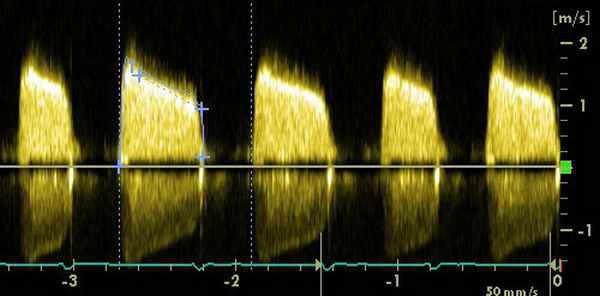
Аортальный стеноз
• Площадь отверстия • Пиковая скорость >4.0 м/с.
• Средний градиент давления >40 мм рт. ст.
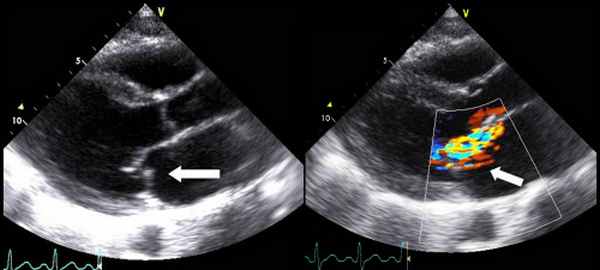
Митральная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
• Конечно-систолический диаметр левого желудочка ≥40 мм.
• Диаметр левого предсердия ≥55 мм или объем ≥60 мл/м².
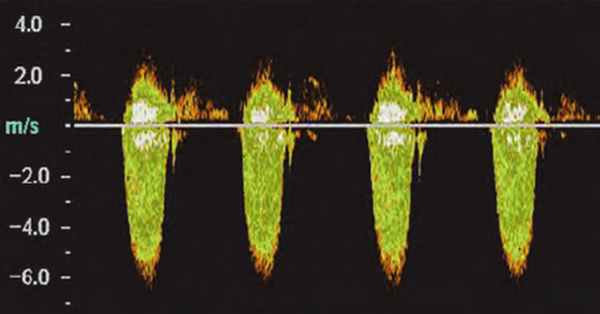
Митральный стеноз
• Площадь отверстия • Средний градиент давления >10 мм рт. ст.
Трикуспидальная регургитация
• Vena contracta ≥ 7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥45 мл.
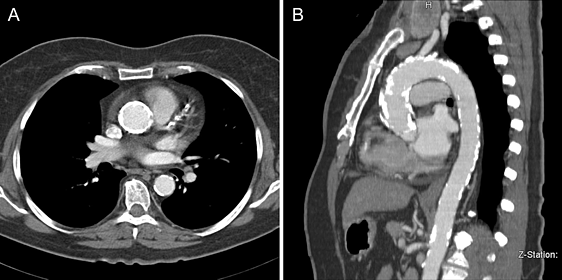
Распространенная кальцификация аорты со стенозом клапана. Предпочтительнее транскатетерная замена клапана.
□ Ревматический митральный стеноз (S 1.8 см²), аортальный стеноз и регургитация. ХСН III ФК, IIБ ст. [І08.0]
□ Инфаркт миокарда с подъемом ST передней стенки (12:45, 11.05.2019). Дисфункция папиллярных мышц, митральная регургитация (45 мл), Killip III. [I21.0]
□ Кальцифицирующий стеноз аортального клапана (ΔP 95 мм рт. ст.), обмороки, стенокардия II ФК, ХСН II ФК. [I35.0]
□ Аортальный стеноз тяжелый (0.4 см²) с низким градиентом и сохраненной ФВЛЖ. Транскатетерная имплантация клапана Edwards SAPIEN 3 (11.02.2019). ХСН II ФК. [I35.0]
□ Пролапс митрального клапана, выраженная регургитация (66 мл). Хроническая сердечная недостаточность III ФК. [I34.1]
□ Дегенеративный митральный стеноз и регургитация. Имплантация механического митрального клапана (2018). Хроническая сердечная недостаточность II ФК. [І34.9]
• Сердечная недостаточность: ИАПФ/БРА (регургитация), бета-блокаторы (регургитация), нифедипин (аортальная регургитация), диуретики, дигоксин.
• Контроль факторов риска аортального стеноза: гипертензия, диабет, курение, дислипидемия.
• Хирургическое лечение: пластика, имплантация клапана, коронарное шунтирование (митральная регургитация).
• Транскатетерные вмешательства: вальвулотомия, пластика клапана, имплантация аортального клапана (Cribier A, 2002).
• Фибрилляция предсердий: контроль ЧСС, варфарин.
• Профилактика тромбоэмболий: варфарин, аспирин.
• Профилактика ревматической лихорадки: бензатинпенициллин.
Механический клапан
• Варфарин МНО 2.5±0.5: аортальный клапан.
• Варфарин МНО 3.0±0.5: митральный клапан, аортальный клапан + факторы риска.
• + аспирин 75–100 мг после тромбоэмболии, несмотря на адекватное МНО.
Биологический клапан
• Варфарин (МНО 2.5±0.5) в течение 3 мес при хирургической имплантации митрального или трикуспидального биопротеза или пластики.
• Клопидогрел 75 мг или аспирин 75–100 мг/сут постоянно.
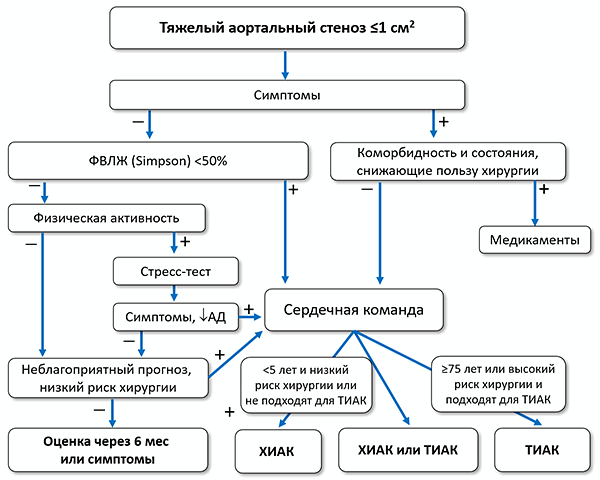
АД — артериальное давление, ТИАК — транскатетерная имплантация аортального клапана, ХИАК — хирургическая имплантация аортального клапана, ФВЛЖ — фракция выброса левого желудочка.
Показано
• Симптомный тяжелый аортальный стеноз с высоким градиентом (≥40 мм рт. ст., Vmax ≥4 м/с).
• Симптомный тяжелый аортальный стеноз с низким градиентом ( • Бессимптомный тяжелый аортальный стеноз и систолическая дисфункция (ФВЛЖ <50%), не связанная с другими причинами.
• Бессимптомный тяжелый аортальный стеноз и симптомы при стресс-тесте.
Целесообразно
• Симптомный аортальный стеноз с низким градиентом и потоком, нормальной ФВЛЖ, после надежного подтверждения тяжелого аортального стеноза.
• Симптомный тяжелый аортальный стеноз с низким градиентом и потоком, сниженной ФВЛЖ, без резерва потока, особенно когда тяжелый стеноз подтверждается оценкой кальциноза при компьютерной томографии.
• Бессимптомный тяжелый аортальный стеноз и систолическая дисфункция (ФВЛЖ <55%), не связанная с другими причинами.
• Бессимптомный тяжелый аортальный стеноз и устойчивое снижение АД (>20 мм рт. ст.) при стресс-тесте.
• Бессимптомный тяжелый аортальный стеноз с ФВЛЖ >55%, отсутствием симптомов и снижения АД при стресс-тесте, низким перипроцедурным риском и одним из следующих признаков: очень тяжелый аортальный стеноз (средний градиент ≥60 мм рт. ст., Vmax >5 м/с), тяжелая кальцификация клапана и скорость прогрессирования Vmax ≥0.3 м/с/год, повышение BNP более 3 раз, подтвержденное повторными измерениями, без других причин.
• Ожидаемая продолжительность жизни <1 года.
• Активный эндокардит.
• Неадекватные размеры клапанного кольца (29 мм).
• Одно- или двустворчатый врожденный аортальный клапан.
• Некальцифицированный клапан.
• Малое расстояние между клапанным кольцом и устьем коронарных артерий.
• Бляшка с мобильным тромбом в восходящей аорте.
• Доминирует выраженная аортальная регургитация.
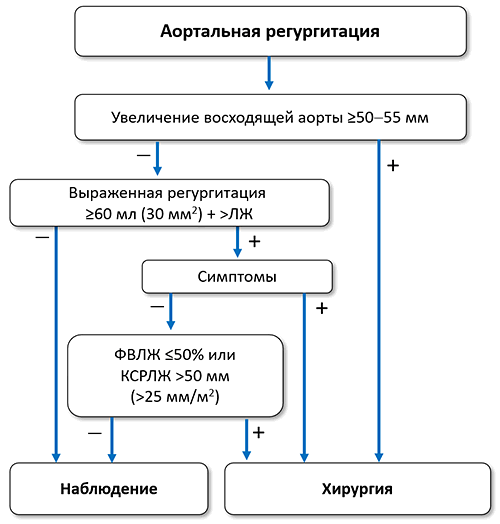
ЛЖ — левый желудочек, КСРЛЖ — конечносистолический размер левого желудочка, ФВЛЖ — фракция выброса левого желудочка.
Показано
• Симптомная тяжелая аортальная регургитация, независимо от функции левого желудочка.
• Бессимптомная тяжелая аортальная регургитация с конечным систолическим размером левого желудочка >50 мм (>25 мм/м 2 у маленьких людей) или ФВЛЖ ≤50%.
• Тяжелая аортальная регургитация при проведении коронарного шунтирования, хирургии восходящей аорты или других клапанов.
• Молодые пациенты с дилатацией корня аорты, если клапансохраняющая замена аорты выполняется в опытных центрах и ожидается стойкий эффект, независимо от тяжести регургитации.
• Синдром Марфана с расширением восходящей аорты ≥50 мм, независимо от тяжести регургитации.
Целесообразно
• Болезнь аорты с диаметром восходящего отдела ≥55 мм у всех пациентов, ≥45 мм при синдроме Марфана и дополнительных факторах риска (семейный анамнез расслоения аорты, выраженная аортальная или митральная регургитация, планируемая беременность, неконтролируемая гипертензия и/или увеличение аорты >3 мм/год) или мутации TGFBR1/TGFBR2, ≥50 мм при двустворчатом клапане с дополнительными факторами или коарктацией, независимо от тяжести регургитации.
• Если показана хирургия клапана целесообразна замена корня или восходящей аорты при диаметре последней ≥45 мм.
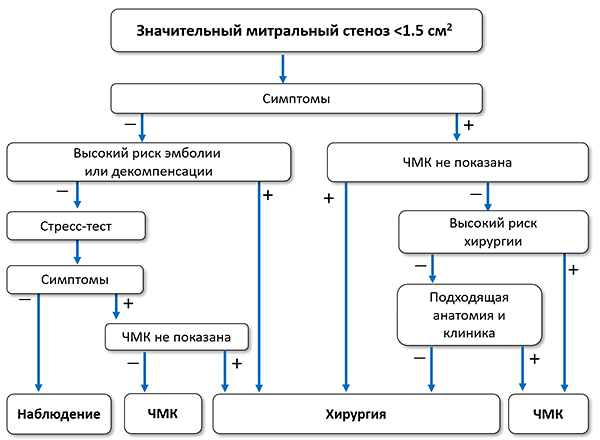
Показано
• Чрескожная митральная комиссуротомия показана показана при симптомном значительном митральном стенозе (S ≤1.5 см 2 ) с отсутствием признаков неблагоприятного прогноза после комиссуротомии (старческий возраст, анамнез комиссуротомии, NYHA IV, персистирующая фибрилляция предсердий, тяжелая легочная гипертензия, эхокардиографическая шкала >8, шкала Cormier 3, очень малая площадь митрального клапана, тяжелая трикуспидальная регургитация).
• Чрескожная митральная комиссуротомия показана при симптомном значительном митральном стенозе и противопоказаниях к хирургии или высоком хирургическом риске.
• Хирургия митрального клапана показана при симптомном значительном митральном стенозе, не подходящем для комиссуротомии, при отсутствии критериев неэффективности хирургии.
Целесообразно
• Чрескожная митральная комиссуротомия может использоваться как первоначальное лечение симптомного митрального стеноза с субоптимальной анатомией, но без клинических признаков, снижающих эффективность комиссуротомии.
• Чрескожная митральная комиссуротомия может использоваться при асимптомном митральном стенозе без клинических и анатомических признаков, снижающих эффективность комиссуротомии, в сочетании с высоким тромбоэмболическим риском (системные эмболии в анамнезе, плотное контрастирование левого предсердия, новая или пароксизмальная фибрилляция предсердий) и/или высоким риском декомпенсации (систолическое легочное давление >50 мм рт. ст., планируемая несердечная хирургия или беременность).
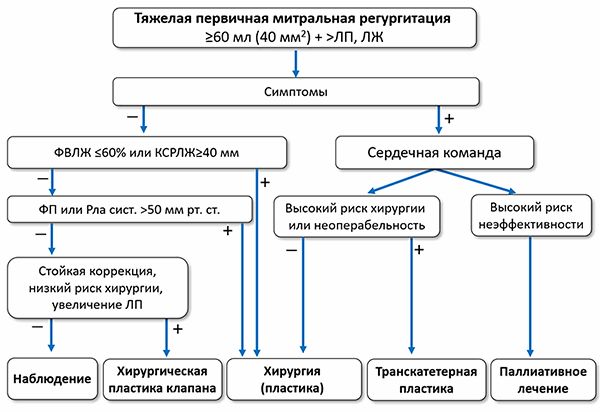
ЛЖ — левый желудочек, ЛП — левое предсердие, САДла — систолическое давление в легочной артерии, ФВЛЖ — фракция выброса левого желудочка, ФП — фибрилляция предсердий.
Показано
• Пластика митрального клапана является рекомендуемой хирургической техникой, когда ожидается стойкий эффект.
• Хирургия рекомендуется при симптомной тяжелой первичной митральной регургитации у операбельных пациентов без высокого риска.
• Хирургия рекомендуется при бессимптомной тяжелой первичной митральной регургитации c дисфункцией левого желудочка (ФВЛЖ ≤60% и/или конечный систолический размер левого желудочка ≥40 мм).
• Клапанная хирургия/вмешательство рекомендуется при хронической тяжелой вторичной митральной регургитации, когда симптомы сохраняются, несмотря на адекватное медикаментозное лечение и ресинхронизирующую терапию.
• Клапанная хирургия рекомендуется при хронической тяжелой вторичной митральной регургитации в случае проведения коронарного шунтирования или другой сердечной хирургии.
Целесообразно
• Хирургия возможна при бессимптомной тяжелой первичной митральной регургитации c сохраненной функцией левого желудочка (ФВЛЖ >60% и/или конечный систолический размер левого желудочка 50 мм рт. ст.).
• Хирургическая пластика митрального клапана возможна при бессимптомной тяжелой первичной митральной регургитации c ФВЛЖ >60%, конечным систолическим размером левого желудочка 60 мл/м 2 или диаметр >55 мм), если выполняется в опытных центрах и ожидается стойкий эффект.
• Коронарное вмешательство и/или ТИАК, возможно с последующей транскатетерной пластикой, при симптомной хронической тяжелой вторичной митральной регургитации по решению Сердечной команды с учетом индивидуальных особенностей, если пациенты не подходят для хирургии.
• Транскатетерная пластика возможна у выбранных пациентов с симптомной хронической тяжелой вторичной митральной регургитацией, не подходящих для хирургии, при наличии критериев возможного ответа на лечение.
• Противопоказания к антикоагулянтам.
• Порок трикуспидального клапана.
• Пациенты после 70 (50) лет.
Внезапная сердечная смерть и пороки митрального и аортального клапанов
Очень важно определить подгруппы пациентов с клапанными пороками сердца, имеющих высокий риск внезапной смерти, для которых своевременно должна быть рассмотрена стратегия хирургического лечения. Пациентов с симптомами аортального стеноза необходимо оперировать незамедлительно, при бессимптомном течении прогноз благоприятный, однако больных необходимо обследовать чаще и при первом появлении симптомов рекомендовать хирургическое вмешательство. Для оценки возможной скорости прогрессирования стеноза используют степень сужения отверстия, выраженность кальциноза клапана, гипертрофии ЛЖ. Легкий или умеренной аортальный стеноз в сочетании с ишемической болезнью сердца является независимым предиктором риска внезапной сердечной смерти (ВСС). Механизмы ВСС при аортальном стенозе недостаточно хорошо изучены, хотя имеются данные, свидетельствующие о роли патологического рефлекса Бетцольда–Яриша, желудочковых тахиаритмий, нарушения атриовентрикулярной проводимости, связанных с ишемией миокарда и переходом кальциноза на межжелудочковую перегородку, где проходят проводящие пути. Появление симптомов у пациентов с аортальной недостаточностью является основным независимым прогностическим фактором. Хирургическое лечение рекомендуется бессимптомным пациентам с тяжелой аортальной недостаточностью и дисфункцией ЛЖ (ФВ ЛЖ менее 50 %) и/или выраженной дилатацией ЛЖ. Полагают, что причиной ВСС при пролапсе митрального клапана (ПМК) являются аритмии (в большинстве случаев, по-видимому, фибрилляция желудочков). ПМК обычно протекает доброкачественно, хотя у таких пациентов описаны случаи ВСС. Но, несмотря на низкий риск осложнений, их число в популяции может оказаться большим благодаря высокой распространенности ПМК. Наиболее важными факторами риска ВСС в этой группе являются остановка сердца в анамнезе, случаи ВСС у родственников в молодом возрасте и удлинение створок митрального клапана. Независимыми детерминантами внезапной смерти были фракция выброса левого желудочка и фибрилляция предсердий (ФП). Основной причиной смерти при митральном стенозе является тромбоэмболия из левых камер сердца в систему большого круга кровообращения, риск развития которой увеличивается с возникновением ФП. Внезапной сердечной смерти при митральном стенозе не бывает. Отсутствие ремоделирования ЛЖ при митральном стенозе, вероятно, объясняет этот вывод. Развитие симптомов и признаков дисфункции ЛЖ является основным предиктором внезапной смерти и само по себе служит показанием к хирургическому вмешательству. Следует подчеркнуть, что база данных по внезапной сердечной смерти у больных с клапанными пороками сердца весьма ограничена по сравнению с информацией о пациентах с ишемической болезнью сердца и кардиомиопатиями. Некоторые вопросы, касающиеся предикторов ВСС и ее механизмов, в настоящее время остаются недостаточно изученными, что затрудняет профилактику развития ВСС, особенно у бессимптомных пациентов.
Бокерия О.Л., Базарсадаева Т.С. Внезапная сердечная смерть и пороки митрального и аортального клапанов. Анналы аритмологии. 2013. Т. 10. № 3. С. 162-170. DOI:10.15275/annaritmol.2013.3.6.
- Пациенты с неадекватным (нарушенным) ответом на физическую нагрузку: обморок, падение артериального давления, недостаточное повышение артериального давления.
- Пациенты с умеренным и тяжелым кальцинозом аортального клапана, с пиковой скоростью потока более 4 м/с или с быстрым нарастанием пиковой скорости (0,3 м/с и более в год).
- Пациенты с дисфункцией ЛЖ (фракция выброса ЛЖ менее 50 %). Эта ситуация, однако, редко встречается у бессимптомных пациентов.
Хирургическое лечение может также рассматриваться в следующих ситуациях (низкий уровень доказательности):
- Тяжелая гипертрофия миокарда ЛЖ (толщина стенки более 15 мм), если это не связано с гипертонией.
- Тяжелые желудочковые аритмии, причиной которых может быть идентифицирован только аортальный стеноз (исключены другие причины).
- Бессимптомные пациенты с признаками дисфункции ЛЖ (фракция выброса менее 60 % и/или конечный систолический размер более 45 мм).
- Пациенты с ФП и сохранной функцией ЛЖ.
- Пациенты с сохранной функцией ЛЖ и легочной гипертензией (систолическое давление в легочной артерии более 50 мм рт. ст. в покое или 60 мм рт. ст. при нагрузке).
Митральный стеноз
Митральный стеноз обычно является последствием ревматизма, приобретенного в детстве или юности, но иногда бывает и врожденным [1, 7, 30, 46]. У взрослых больных митральный стеноз может возникать вследствие дегенеративных изменений и кальцификации кольца митрального клапана. Редкой причиной митрального стеноза и патологии других клапанов сердца является радиационное повреждение у больных ходжкинской лимфомой или другими злокачественными новообразованиями после лучевой терапии органов грудной клетки.
Изолированный митральный стеноз встречается в 44–68 % случаев митральных пороков. Митральный стеноз формируется очень медленно, клинические симптомы появляются, как правило, через 10–12 лет после перенесенного ревмокардита (от 5 до 25 лет). Развивается постепенно прогрессирующая сердечная недостаточность [46].
Основной причиной смерти при митральном стенозе является тромбоэмболия из левых камер сердца в систему большого круга кровообращения (чаще из ушка левого предсердия), риск развития которой увеличивается с возникновением ФП.
Продолжительность жизни большинства больных от момента появления декомпенсации при соответствующем лечении в среднем равняется 3–5 годам. При эмболии сосудов мозга смертность составляет 50 %; она еще выше при эмболии мезентериальных сосудов. Присоединение коронарного склероза ухудшает прогноз. Очень часто причиной смерти, непосредствен- ной или в сочетании с сердечной недостаточностью, является пневмония (так называемая терминальная).
Продолжительность жизни при митральном стенозе в известной степени зависит от функционального состояния органов дыхания. Длительный застой крови, гипертензия малого круга кровообращения приводят к нарушению газообмена в альвеолах, уменьшению жизненной емкости легких.
Внезапной сердечной смерти при митральном стенозе не бывает. Отсутствие ремоделирования ЛЖ при митральном стенозе, вероятно, объясняет этот вывод.
Заключение
Внезапная сердечная смерть – не такое редкое осложнение у больных с клапанными пороками сердца. Очень важно определить подгруппы пациентов с клапанными пороками сердца, имеющих высокий риск внезапной смерти, для которых своевременно должна быть рассмотрена стратегия хирургического лечения.
С появлением жалоб у больного с приобретенным пороком сердца его жизненный прогноз становится сомнительным или неблагоприятным. После обследования подобный пациент должен быть направлен на консультацию к кардиохирургу для решения вопроса об адекватном хирургическом лечении. К этому нужно добавить, что ранняя послеоперационная смертность после аортального протезирования составляет 2,4 %, митрального – 4,3 %, многоклапанного вмешательства – 8,2 % и зависит от многих причин [47]. Близкие цифры приводятся и в других исследованиях [48, 49].
Развитие симптомов и признаков дисфункции ЛЖ является основным предиктором внезапной смерти и само по себе является показанием к хирургическому вмешательству.
В большинстве исследований, посвященных антиаритмической терапии и имплантируемым кардиовертерам-дефибрилляторам, пациенты с гемодинамическими пороками сердца были исключены. В настоящее время единственными показаниями для имплантации кардиовертера-дефибриллятора у пациентов с пороками сердца являются остановка сердца в анамнезе или симптоматическая желудочковая аритмия.
Следует подчеркнуть, что база данных по ВСС у больных с клапанными пороками сердца весьма ограничена по сравнению с информацией по пациентам с ишемической болезнью сердца и кардиомиопатиями. Некоторые вопросы, касающиеся предикторов ВСС, механизмов, в настоящее время остаются недостаточно изученными, что затрудняет профилактику развития ВСС, особенно у бессимптомных пациентов.
Конфликт интересов
Конфликт интересов не заявляется.
Бокерия Ольга Леонидовна - ФГБУ "НЦ ССХ им. А.Н. Бакулева" РАМН. Главный научный сотрудник, профессор, д. м. н.
Базарсадаева Татьяна Сономовна - ФГБУ "НЦ ССХ им. А.Н. Бакулева" РАМН. Старший научный сотрудник, к. м. н.
Хирургическое лечение приобретенных пороков сердца
Хирургическая коррекция аортального порока осуществляется с помощью его протезирования механическими, биологическими каркасными и бескаркасными протезами или криоконсервированными аллографтами.
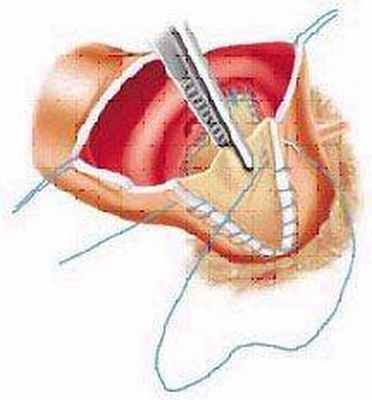 |
У некоторых пациентов возможно выполнение реконструкции аортального клапана. В случаях узких аортальных колец для достижения оптимальной гемодинамики выполняется пластика корня аорты биологическим материалом.
Операции проводятся как из стандартного так и миниинвазивного доступа.
Митральные пороки сердца.
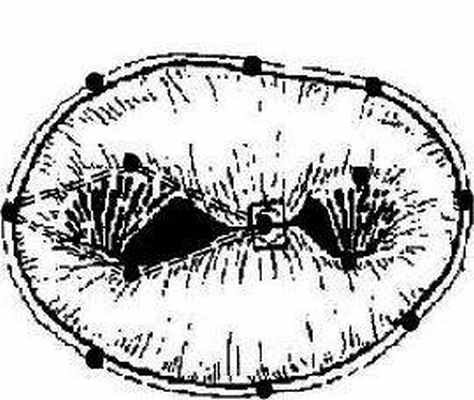
Показания к операции при митральном стенозе определяются площадью левого атриовентрикулярного отверстия. Митральный стеноз с площадью МК ≤1 см 2 считается критическим. У физически активных пациентов или больных с большой массой тела сужение отверстия 1,2 см 2 может также оказаться критическим. Таким образом, показанием к операции у больных с митральным стенозом является уменьшение площади МК < 1,5 см 2 и II и более функциональный класс NYHA.
Показанием к операции при митральной недостаточности является площадь эффективного отверстия регургитации > 20 мм 2 , II и более степень ругургитации и II-III функциональный класс NYHA. Оперативное лечение митральной недостаточности должно быть проведено до того как КСИ достигнет 40-50 мл/м 2 , так как увеличение его ≥ 60 мл/м 2 предполагает неблагоприятный прогноз.
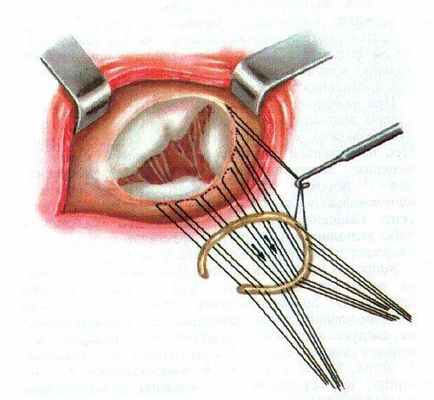
Хирургическая коррекция митрального порока осуществляется с помощью его протезирования искусственными механическими и биологическими протезами.
При имплантации протезов у пациентов с выраженной сердечной недостаточностью обязательно проводится сохранение естественного хордального аппарата или имплантация искусственных хорд из политетрафторэтилена.
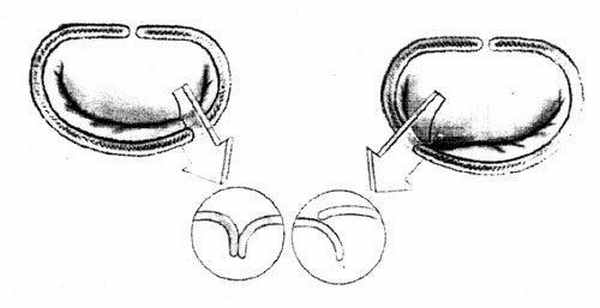 |  |
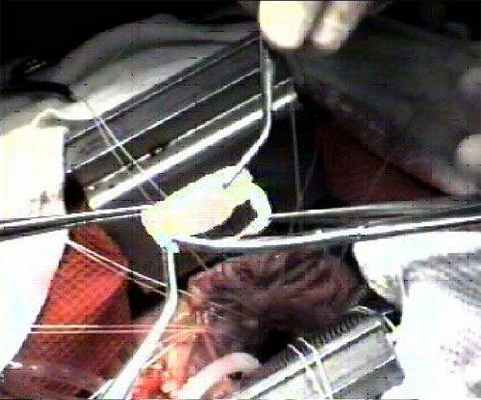
У 30-40% пациентов возможно выполнение реконструктивных операций на митральном клапане. Для этого используются различные методы реконструкции: аннулопластика на жестких и мягких кольцах, резекция створок, имплантация искусственных хорд, пластика «край в край». Восстановление нормальной функции митрального клапана у большинства пациентов в последующем не требует пожизненной антикоагулянтной терапии.
 |
Операции на митральном клапане выполняются как из стандартной стернотомии, так и из правосторонней миниторакотомии.
Пороки трехстворчатого клапана.
 |
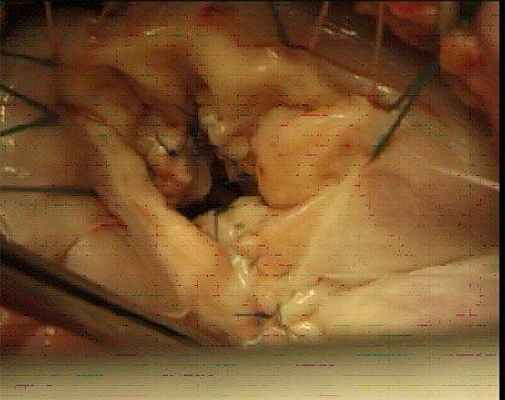
Основным методом коррекции относительной недостаточности трехстворчатого клапана является аннулопластика. Способы уменьшения диаметра кольца трехстворчатого клапана заключаются в проведении кисетной пластики и использовании жестких или гибких корригирующих колец. В некоторых случаях при невозможности выполнить корригирующую операцию используется биопротезирование клапана.
 |
Инфекционный и протезный эндокардит.
Этиология инфекционного эндокардита значительно изменилась вследствие активного применения антибиотиков во всем мире. В настоящее время основная роль отводится стафилококкам и грамотрицательной флоре, а также грибковой инфекции.
C точки зрения хирургии в патогенезе инфекционного эндокардита наибольшее значение имеет факт быстрого разрушения клапанного аппарата сердца. Это приводит к катастрофическому нарастанию сердечной недостаточности, так как миокард не успевает приспособиться к резкому нарушению гемодинамики.
Решение о необходимости хирургического лечения возникает, как правило, при развитии "осложненного инфекционного эндокардита": изменений гемодинамического статуса; персистенции и распространенности инфекции; развития метастатических очагов инфекции; системных эмболий. В этих случаях оперативное лечение оказывается более успешным, чем терапевтический подход.
Главной проблемой хирургического лечения является предотвращение рецидива инфекции и развития протезного эндокардита. Основой для выбора тактики являются анатомические изменения, выявленные на операционном столе: степень поражения фиброзного кольца и окружающих тканей, а также наличие вегетаций, абсцессов, фистул, отрывов протезов. Особое значение в последние годы отводится реконструктивным операциям, особенно при поражении эндокардитом митрального или трехстворчатого клапанов. Для замещения дефектов клапанов после хирургической обработки используется пластика собственными тканями, ауто- или ксеноперикардом.
 | 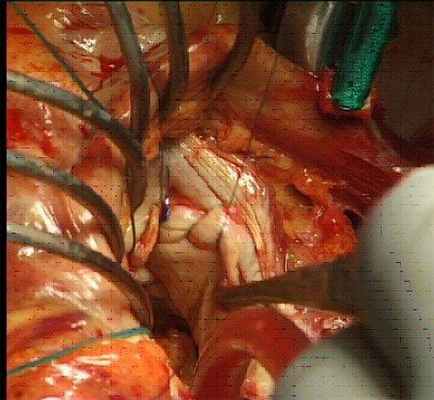 | 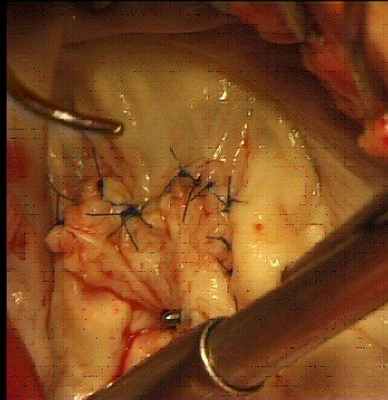 |
Искусственные клапаны сердца.
В настоящее время в клинике используются механические, биологические искусственные клапаны, а также аллографты.
Механические протезы.
 |  |
В РНПЦ разработаны и применяются в клинике две модификации двухстворчатых искусственных клапанов сердца: ПЛАНИКС-Т и ПЛАНИКС-Э. Отличие конструкции последней версии отечественного двухстворчатого искусственного клапана сердца от предыдущей модели состоят в том, что корпус протеза покрыт окисью титана, обеспечивающем высокую износоустойчивость и биологическую инертность. Большая высота поворотного механизма предотвращает заклинивание створок тканями сердца и позволила увеличить угол открытия створок до 90 0 .
Биологические протезы.
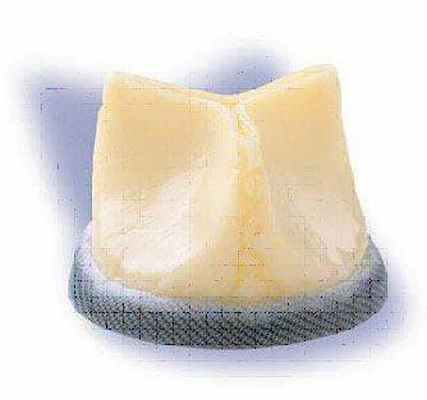 |
Створки протеза сформированы из биологических тканей: ксеноаортальный клапан, клапан из перикарда. Используются два типа биопротезов: каркасные (биологическая ткань фиксирована на жестком или гибком каркасе) и бескаркасные.
Аллографты.
Современным направлением в хирургическом лечении поражений клапанного аппарата является использование криоконсервированных аллографтов. Появление в последние годы современной криогенной техники позволило создать условия для длительного сохранения жизнеспособности биологических объектов, что обеспечивает их нормальную функцию в организме после имплантации.
Читайте также: