Многоформная эритема, синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Причины
Добавил пользователь Alex Обновлено: 30.01.2026
• При всех указанных заболеваниях наблюдается быстрое появление кожных высыпаний.
• Как при синдроме Стивенса-Джонсона, так и при токсическом эпидермальном некролизе, у пациентов отмечаюлся пузыри, развивающиеся из темных или пурпурозных пятен. Синдром Стивенса-Джонсона диагностируется, когда поражается менее 10% поверхности кожи, синдром Стивенса-Джонсона /токсический эпидермальный некролиз - при поражении 10-30%, и токсический эпидермальный некролиз - при поражении более 30% поверхности кожи.
- Высыпания могут распространяться, быстро прогрессируя с формированием центральных зон некроза, пузырей и оголенных очагов.
- Часто возникает лихорадка более 39°С.
- В дополнение к патологическим изменениям кожи отмечается поражение, слизистых оболочек, по крайней мере, двух органов или областей: глаз, полости рта, верхних дыхательных путей, пищевода, желудочно-кишечного тракта или слизистых ано-генитальной области.
- Новые очаги появляются группами, и для их разрешения требуется 4-6 недель.
- Наблюдаются также обширные участки отслойки эпидермиса.
- При изъязвлении слизистых оболочек может отмечаться сильная боль, но болевые ощущения на коже минимальные.
- Эрозии кожи приводят к потере крови и жидкости, кроме тото, повышается риск бактериальной суперинфекции и сепсиса.
- Для таких пациентов характерен высокий риск офтальмологических осложнений, которые могут привести к слепоте. Дополнительно могут развиваться такие осложнения как бронхит, пневмония, миокардит, гепатит, энтероколит, полиартрит, гематурия и острый трубчатый некроз.
- Летальность при синдроме Стивенса-Джонсона составляет 5-10%, при токсическом эпидермальном некролизе - свыше 30%.
Многоформная эритема с мишеневидными высыпаниями на ладони, центр которых тусклого темно-красного цвета Многоформная эритема на кистях, которая развилась после внезапного начала герпеса полости рта Многоформная эритема с везикулами и пузырями на мишеневидных очагах Многоформная эритема тыльной поверхности кисти с мишеневидными высыпаниями, слегка эрозивными в центре. Одним из критериев является наличие эрозий Синдром Стивенса-Джонсона у 14-летнего мальчика, получавшего пенициллин по поводу пневмонии Синдром Стивенса-Джонсона с вовлечением слизистых оболочек глаз и гнойным отделяемым Тот же пациент с синдромом Стивенса-Джонсона: поражение слизистой полости рта Токсический эпидермальный некролиз на лице Токсический эпидермальный некролиз с десквамацией кожи на кисти Токсический эпидермальный некролиз с обширными очагами десквамации на голени Уртикарная токсидермия с кольцевидными очагами, которые нередко ошибочно принимают за многоформную эритему. Обратите внимание, что признаки альтерации эпидермиса в виде везикул, пузырей или корок, как это наблюдается в других случаях, отсутствуют
б) Типичная локализация на теле:
• Сыпь при многоформной эритеме может быть распространенной.
- Как правило, сыпь возникает на разгибательных поверхностях.
- Чаще всего поражаются дистальные отделы конечностей, включая ладони и подошвы.
- Могут поражаться слизистые оболочки полости рта.
• При синдроме Стивенса-Джонсона и токсическом эпидермальном некролизе на слизистых оболочках наблюдаются более тяжелые и более обширные повреждения.
в) Анализы при заболевании:
• Лабораторные признаки, неизменно сопровождающие эти заболевания, отсутствуют. Диагноз обычно устанавливается на основании клинической картины.
• При анализе крови выявляется лейкоцитоз, повышенный уровень трансаминаз печени и повышенние СОЭ.
• При токсическом эпидермальном некролизе может отмечаться лейкопения.
г) Биопсия:
• Для подтверждения диагноза или для исключения других заболеваний выполняется трепапобиопсия кожи.
• К гистологическим признакам многоформной эритемы относятся наличие лимфоцитарного инфильтрата в зоне дермо-эпидермального соединения, характерная вакуолизация эпидермальных клеток и некротизированные кератиноциты в эпидермисе.
Многоформная эритема, синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Причины
а) Пример из истории болезни. Мать двухлетней девочки обратилась к врачу по поводу типичных мишеневидных высыпаний многоформной эритемы, возникших у ее дочери через одну неделю после начала лечения среднего отита сульфасодержащим антибиотиком. При этой легкой форме мпо гоформпой эритемы мишеневидные очаги наблюдались на разгибательной поверхности руки и на лице. Прием антибиотика был прекращен, и многоформная эритема разрешилась самостоятельно.

Многоформная эритема с типичными мишеневидными высыпаниями на разгибательной поверхности руки и на лице, возникшая вследствие реакции на лекарственный препарат. В центре каждого мишеневидного очага находится везикула
б) Распространенность (эпидемиология):
• Заболеваемость многоформной эритемой варьирует от 1 на 1000 до 1 на 10000 человек. Точные показатели заболеваемости неизвестны.
• Синдром Стивенса-Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН) - тяжелые кожные реакции, нередко вызванные лекарственными препаратами. Полагают, что оба состояния являются следствием того же патологического процесса, что и многоформная эритема, однако с более тяжелым течением; эти заболевания встречаются редко.
• Многоформная эритема (МЭ) чаще наблюдается в возрасте 10—30 лет и в 20% случаев отмечается у детей и подростков.
• Многоформная эритема у мужчин встречается несколько чаще, чем у женщин.
в) Этиология (причины), патогенез (патология):
• Идентифицировано несколько этиологических факторов многоформной эритемы.
1. Эритема многоформная:
• Вирус простого герпеса (ВПГ) I и II типа служит самой распространенной причиной заболевания, его влияние предполагается не менее чем в 60% случаев.
• Вирус выявляется в циркулирующей крови, а также в биоптате кожи при «малой» форме многоформной эритемы.
2. Синдром Стивенса-Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН):
• В 50% случаев причину установить не удается.
• Инфекционной причиной синдрома Стивенса-Джонсона (ССД) в большинстве случаев является Mycoplasma pneumoniae.
• К лекарственным препаратам, чаще других вы зывающим синдром Стивенса-Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН), относятся сульфаниламиды, антибиотики, аллопуринол, нестероидные противовоспалительные средства, аминовые противосудорожные препараты (фенитоип и карбамазепин) и ламотригин.
3. Другие, менее распространенные причины многоформной эритемы, синдрома Стивенса-Джонсона и токсического эпидермального некролиза:
- Инфекционные агенты, такие как микобактерия туберкулеза, стрептококки группы А, гепатит В, вирус Эпштейна-Барр, Francisella tularensis, иерсиния, энтеровирусы, гистоплазма и кокцидиоидия.
- Неопластические состояния, например, лейкемия и лимфома.
- Антибиотики, в частности пенициллин, изониазид, тетрациклины, цефалоспорины и хинолоны.
- Противосудорожные препараты, такие как фенобарбитал и вальпроевая кислота.
- Другие лекарственные средства, в том числе каптоприл, этопозид, аспирин и аллопуринол.
- Иммунизация с применением некоторых вакцин, таких как бацилла Кальметта-Жирена, токсоид дифтерийно-столбнячный, вакцины против гепатита В, кори-паротита-краснухи и полиомиелита.
- Другие агенты или провоцирующие факторы: лучевая терапия, солнечный свет, беременность, заболевания соединительной ткани, менструация.
• Патогенез многоформной эритемы, синдрома Стивенса-Джонсона и токсического эпидермального некролиза остается неизвестным, однако последние исследования показали, что эти заболевания могут индуцироваться специфичным клеточно-опосредоваппым иммунным ответом организма на антигенный раздражитель, который активирует цитотоксические Т-клетки, что приводит к альтерации кератиноцитов.
- Отслойка эпидермиса, наблюдаемая при синдроме Стивенса-Джонсона и токсическом эпидермальном некролизе, является результатом эпидермального некроза без выраженного воспаления дермы.
Многоформная экссудативная эритема (МЭЭ) - симптомы и лечение
Что такое многоформная экссудативная эритема (МЭЭ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фоминых Софьи Юрьевны, дерматолога со стажем в 23 года.
Над статьей доктора Фоминых Софьи Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Многоформная экссудативная эритема (МЭЭ) — это острое аллергическое заболевание, при котором на коже и слизистых оболочках появляются различные по виду высыпания — пятнистые, папулёзные и пузырные.
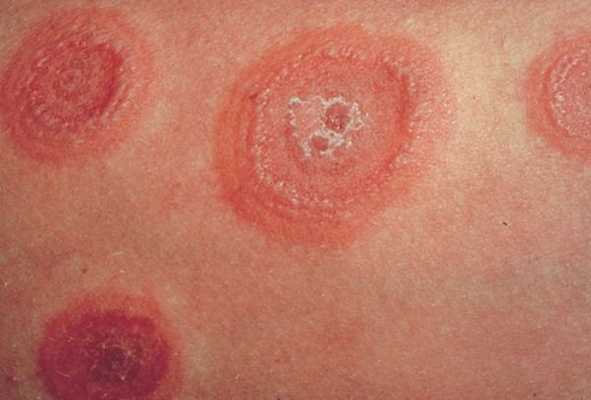
МЭЭ обычно болеют люди молодого и среднего возраста. У пациентов мужского пола это заболевание встречается несколько чаще, чем у женщин.
Известны две основные разновидности МЭЭ:
- инфекционно-аллергическая (идиопатическая или истинная) — составляет около 80 % всех случаев МЭЭ и является следствием аллергической реакции на хронический очаг инфекции в организме;
- токсико-аллергическая — развивается, как правило, на фоне применения некоторых лекарственных средств, таких как амидопирин, барбитураты, сульфаниламиды и тетрациклины [7] .
Для инфекционно-аллергической МЭЭ характерна весенне-осенняя сезонность. Одного очага хронической инфекции недостаточно, чтобы данное заболевание развилось или обострилось. Для этого необходимо определённое сочетание триггерных, т. е. провоцирующих факторов, например:
- иммунодефицит (обратимый, преходящий, циклический);
- переохлаждение;
- ультрафиолетовое облучение;
- некоторые консерванты в составе пищевых продуктов (бензоаты, формальдегид и т. д.);
- психоэмоциональный стресс;
- патология пищеварительного тракта (хронический гастрит, дисбактериоз);
- аутоиммунные заболевания и онкопатология; , ангина и другие заболевания.
Не исключается и наличие наследственной предрасположенности к ММЭ.
Причиной инфекционно-аллергической МЭЭ, которая приводит к развитию болезни, чаще всего является герпесвирус человека, вирус Эпштейна — Барр, цитомегаловирус, а также возбудители вирусных гепатитов, микобактерии, микоплазменная, стрептококковая и грибковые инфекции, паразиты. Наиболее распространённый вид инфекционно-аллергической МЭЭ — герпес-ассоциированная МЭЭ [4] [12] [13] .
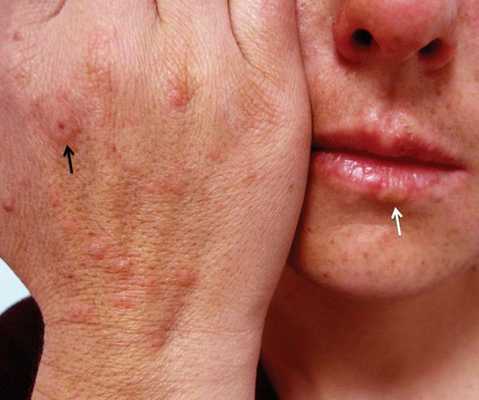
Считается, что герпесвирусная инфекция [1] [2] [5] становится причиной подавляющего большинства случаев МЭЭ. Чаще всего обнаруживается связь с вирусом простого герпеса первого типа [8] [10] [11] , реже — второго.
В пользу инфекционно-аллергической формы МЭЭ свидетельствует наличие продромального периода (предшествующего болезни), склонности к сезонности высыпаний и хроническое рецидивирующее течение.
Эксперты ВОЗ отмечают, что рост заболеваемости простым герпесом в настоящий момент заставляет рассматривать его в числе первоочередных проблем, наряду с ВИЧ-инфекцией и гриппом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы многоформной экссудативной эритемы
Для инфекционно-аллергической МЭЭ, включая герпес-ассоциированную [13] , характерно острое начало заболевания. Оно может проявляться повышением температуры, общей слабостью, ломотой в теле, головной болью, болезненными ощущениями в горле и другими симптомами.
Нередко за несколько дней до обострения МЭЭ у пациентов активируется герпетическая инфекция — проявляется герпес на губах или возникает рецидив генитального герпеса [8] .
Высыпания, характерные для МЭЭ, обычно начинают появляться через 1-2 дня после начала продромальных явлений. При этом общие симптомы обычно идут на спад.
Локализация сыпи весьма разнообразна. Она может появиться как на коже, так и на слизистых оболочках.
Кожные проявления
На коже обычно отмечаются чётко очерченные округлые красно-розовые пятна и плоские отёчные папулы, которые увеличиваются в размерах от 2-3 мм до 3 см в диаметре. При инфекционно-аллергической форме пятна обычно несколько мельче и не склонны к слиянию. Они могут доставлять зуд и жжение.
Преимущественная локализация высыпаний — на разгибательной стороне рук и ног, тыльной стороне стоп и кистей, на лице и в области гениталий. В основном они располагаются на теле симметрично, часто группами в виде дуг, гирлянд.

По мере роста папулы её центр начинает западать и менять окраску на более синюшную, по периферии остаётся красно-розовый ободок — таким образом элементы сыпи приобретают характерный вид "мишени" (иногда их сравнивают с "бычьим глазом" или "кокардой") [4] .
После в их центре образуются пузыри — везикулы и буллёзные элементы. Они содержат серозный или кровянистый экссудат. Лопаясь, пузыри формируют желтоватые или коричнево-бурые корочки, эрозированные поверхности.
В итоге на теле пациента одновременно присутствуют элементы разной степени развития — пятна, папулы и пузыри, переходящие в корочки и эрозии. Именно поэтому эритема именуется многоформной.
С интервалами в несколько дней могут образовываться новые группы высыпаний. Это может затянуть процесс. Но обычно окончательный регресс наступает приблизительно в течение двух недель.
Частота обострений может варьировать от 1-2 до 5-12 раз в год. В редких тяжёлых случаях одно обострение может переходить в другое, практически без светлого промежутка. За это время предыдущие высыпания полностью не разрешаются.
Высыпания на слизистых оболочках
Могут появляться единичные элементы на слизистой полости рта, который не причиняют особого беспокойства. В более тяжёлых случаях поражения бывают настолько обширными и болезненными. Они затрудняют речь и приём даже однородной и жидкой пищи [12] [13] .
Образующиеся пузыри лопаются довольно быстро, поэтому пациент не успевает их заметить — обычно обнаруживаются уже эрозии, на которых иногда можно увидеть плёнчатые фибринозные налёты светлого или бурого оттенка.
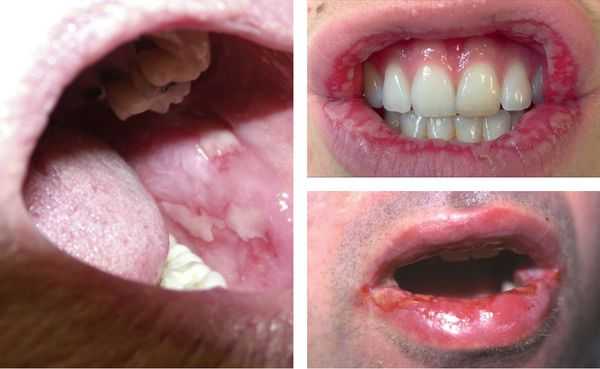
В области красной каймы губ могут возникнуть весьма болезненные, растрескивающиеся кровянистые корки, которые не позволяют больному полноценно открывать рот.
Реже высыпания обнаруживаются на слизистых глаз и половых органов. В осложнённых случаях возможно присоединение вторичной инфекции, образование рубцов и синехий (спаек).
Патогенез многоформной экссудативной эритемы
На современном этапе любая разновидность мультиформной экссудативной эритемы рассматривается как сдвиг адаптации защитных механизмов в сторону гиперчувствительности [4] .
МЭЭ — это смешанная аллергическая реакция, в которой просматриваются особенности, характерные для гиперчувствительности как немедленного, так и замедленного типа. Зачастую у пациента явно прослеживается так называемая общая атопическая предрасположенность — исходно у него могут отмечаться, к примеру, признаки пищевой аллергии, атопический ринит, бронхиальная астма и дерматит.
При герпес-ассоциированной МЭЭ у пациентов резко повышается уровень иммуноглобулинов класса Е (IgE) и снижается продукция иммуноглобулинов класса А (IgA), которые обеспечивают "первую линию" защиты кожи и слизистых оболочек. Также отмечается понижение выработки альфа- и гамма-интерферона и образование циркулирующих иммунных комплексов с вирусом простого герпеса.
Вирус повреждает генетический аппарат не только клеток эпидермиса, но и иммунокомпетентных клеток, изменяет состояние их рецепторов, выработку специфических ферментов и провоспалительных цитокинов. В то же время может наблюдаться Т-клеточный и нейтрофильный иммунодефицит, повышение количества В-лимфоцитов. Всё это нарушает связь между различными звеньями иммунитета, искажает нормальный иммунный ответ, заставляет организм проявлять агрессию к собственным тканям, в данном случае — к клеткам эпидермиса и эндотелия сосудов кожи.
Всё вышеперечисленное приводит к образованию лимфоцитарного инфильтрата вокруг кровеносных сосудов кожи, иногда с признаками геморрагии. В базальном слое эпидермиса развивается внутри- и внеклеточный отёк. Сам слой расслаивается, в нём возникают некротические изменения с образованием толстостенных булл.

Степень тяжести патологических проявлений при герпес-ассоциированной МЭЭ во многом зависит от выраженности имеющихся иммунных сдвигов, которые, в свою очередь, могут являться причиной наличия хронического инфекционного очага в организме.
Классификация и стадии развития многоформной экссудативной эритемы
В зависимости от степени выраженности симптомов [3] [12] выделяют две формы МЭЭ:
- малая — поражений слизистых нет или они очень слабо выражены, почти нет общих симптомов;
- большая — протекает с тяжёлым поражением слизистых оболочек, ярко выраженными общими симптомами.
По первичным элементам сыпи, преобладающим в клинической картине МЭЭ, различают пять форм заболевания:
- эритематозная — ограниченное покраснение кожи;
- папулёзная — появление красноватых плотных узелков;
- эритематозно-папулёзная — образование папул с ярко-красными краями и потемневшим центом;
- везикуло-буллёзная — формирование эритематозных бляшек с пузырьком в центре;
- буллёзная — превращение пузырьков в эрозии, которые покрываются корочками.
Воспалительный процесс в зависимости от гистопатологической картины поражения кожи разделяют на три типа [3] :
- эпидермальное воспаление — нарушается наружный слой кожи;
- дермальное воспаление — изменяется толстый слой кожи под эпидермисом;
- смешанное (эпидермо-дермальное) воспаление.
По степени тяжести МЭЭ может быть лёгкой, средней, среднетяжёлой и тяжёлой. В качестве критериев тяжести рассматривают количество и размер буллёзных элементов, наличие поражений слизистых оболочек полости рта и гениталий, температуру тела. Отдельно выделяют часто рецидивирующую форму.
Общепринятой классификации герпес-ассоциированной МЭЭ в настоящее время не существует. В её развитии, как и в развитии МЭЭ, различают два периода:
- продромальный — период активации вирусного процесса;
- буллёзный — период разгара заболевания.
Осложнения многоформной экссудативной эритемы
Осложнения чаще всего развиваются при тяжёлых формах заболевания, а также у людей, организм которых по различным причинам ослаблен [12] [13] .
При обширных поражениях слизистой полости рта резкая болезненность высыпаний затрудняет нормальный гигиенический уход. Когда во рту изначально присутствовали очаги инфекции, возможно развитие такого осложнения, как фузоспирохетоз. Это стоматологическое заболевание характеризуется образованием толстого желтоватого дурно пахнущего налёта на слизистой полости рта, языке и зубах.
Затруднённый приём пищи при генерализованном поражении слизистой полости рта может приводить к истощению пациента.
При локализации высыпаний на слизистой носа возможно развитие ринита с носовыми кровотечениями.
Эрозии на слизистой половых органов могут заживать с образованием синехий (спаек, сращений).
В 22% случаев через эрозивные дефекты покровов проникает вторичная бактериальная инфекция. Это чревато гнойно-септическими осложнениями, образованием более глубоких поражений, на месте которых в редких случаях могут образовываться рубцы.
Поражение слизистой оболочки глаз может осложняться конъюнктивитом и кератитом (кератоконъюнктивитом) [3] .
К числу редких и наиболее серьёзных осложнений можно также отнести постгерпетическую невралгию, пневмонию, почечную недостаточность.
Диагностика многоформной экссудативной эритемы
Для постановки диагноза "МЭЭ" в типичном случае врачу-дерматологу достаточно характерной клинической картины и данных опроса пациента. Имеют значение сведения о хронических очагах инфекции, недавних рецидивах герпетических высыпаний и провоцирующих факторах.
Лабораторные анализы (например, общий анализ крови) в нетяжёлых случаях могут не показать никаких отклонений. При тяжёлых формах отмечается повышение СОЭ и умеренный лейкоцитоз — небольшое повышение уровня лимфоцитов в крови.
Для уточнения диагноза нужно исключить другие, схожие по симптоматике заболевания — пузырчатку, узловатую эритему, системную красную волчанку, вторичный сифилис и другие. С этой целью выполняют цитологическое исследование мазков-отпечатков, взятых с поверхности высыпаний, а также изучение клеток поражённой ткани под микроскопом.
Наличие герпетической инфекции в организме при необходимости можно подтвердить несколькими способами:
- ПЦР-диагностика на инфекции, передающиеся половым путём;
- серологическое обследование на наличие антител к вирусу простого герпеса;
- оценка иммунного статуса.
Дифференциальную диагностику герпес-ассоциированной МЭЭ необходимо проводить с узловатой и кольцевидной эритемой Дарье, токсидермиями, вторичным сифилисом, системной красной волчанкой, герпетическим стоматитом, болезнью Кавасаки, уртикарным васкулитом, красным плоским лишаем (эрозивной формой).
Лечение многоформной экссудативной эритемы
Основные задачи лечения:
- уменьшить тяжесть общих проявлений и количество высыпаний во время обострений;
- сократить длительность рецидивов;
- предотвратить осложнения;
- в межрецидивный период повысить сопротивляемость организма, сократить частоту рецидивов.
При любой форме МЭЭ используют десенсибилизирующую терапию и антигистаминные (противоаллергические) препараты.
При поражении слизистых оболочек рта и половых органов назначаются орошения и полоскания составами, успокаивающими воспаление и подавляющими инфекцию — "Ротокан", настой ромашки и т. п.
Ускорить очищение эрозий от налётов и некротических тканей помогают местные ферментные препараты. Также применяются кератопластические средства и препараты, способствующие регенерации и ускорению эпителизации повреждений.
Показаниями для госпитализации может послужить тяжёлое течение заболевания, а также неэффективность амбулаторного лечения. В нетяжёлых случаях вполне допустимо лечение в домашних условиях, без особых ограничений.
Изоляции больного не требуется, так как он не представляет опасности для здоровья окружающих. Пациенту рекомендуется гипоаллергенная диета, химически и термически щадящая, гомогенная пища (особенно при высыпаниях на слизистой рта), пить достаточное количество воды.
Лечение герпес-ассоциированной МЭЭ
Тактика лечения при герпес-ассоциированной МЭЭ зависит от степени выраженности тех или иных симптомов, стадии развития процесса, частоты и тяжести обострений [3] [4] . Например, если рецидивы возникают часто, высыпания обильны и им характерны некротические изменения, то нередко применяются глюкокортикоиды [14] .
Когда в возникновении заболевания очевидна роль герпесвируса, показан приём синтетических ациклических нуклеозидов — ацикловир, валацикловир [14] , фамцикловир.
В случае торпидного (вялого) течения герпес-ассоциированной МЭЭ рекомендовано профилактическое, противорецидивное и превентивное (предупреждающее) лечение. Для этого длительными курсами применяют препараты, содержащие ацикловир.
Применение антибиотиков в лечении герпес-ассоциированной МЭЭ оправдано лишь при наличии признаков вторичной бактериальной инфекции — нарастание интоксикации и появление гнойного отделяемого.
Чтобы предупредить присоединение вторичной инфекции, эрозированные участки и пузыри обрабатывают растворами антисептиков, например, фукорцином, фурацилином или хлоргексидином.
Прогноз. Профилактика
В большинстве случаев МЭЭ прогноз для жизни и здоровья благоприятный, за исключением редких особо тяжёлых форм болезни у людей с пониженной резистентностью организма.
Рубцы при заживлении повреждений не образуются, за редким исключением. Иногда на месте бывших элементов сыпи изменяется окрас кожи.
Рецидивировать МЭЭ может приблизительно в 30 % случаев. Особое внимание следует уделять тяжёлым поражениям слизистой оболочки и бактериальной суперинфекции [15] .
В качестве первичной профилактики рекомендуется минимизировать риск заражения герпетической инфекцией:
- соблюдать нормы личной гигиены;
- избегать случайных половых связей;
- практиковать защищённый секс.
Чтобы сохранить сопротивляемость организма инфекциям в норме, нужно рационально питаться, соблюдать оптимальный режим труда и отдыха, полноценно спать, регулярно закаляться, отказаться от вредных пристрастий.
Меры неспецифической вторичной профилактики формируются с учётом возможных триггерных факторов. Целесообразно обратить внимание на следующие моменты:
- регулярное прохождение профилактических осмотров и своевременная санация (очищение) хронических очагов инфекции, при ассоциации с герпесвирусной инфекцией — противовирусная терапия;
- защита от избыточного облучения солнечным светом и ультрафиолетового облучения;
- уменьшение вероятности переохлаждения;
- исключение стрессовых воздействий и т. п.
Для предупреждения рецидивов герпес-ассоциированной МЭЭ применяется герпетическая поливакцина, которая вводится по особой схеме. Её эффективность достигает более 70 %: она в 2-4 раза уменьшает частоту рецидивов.
Сокращению числа рецидивов также способствует длительный превентивный приём синтетических ациклических нуклеозидов, препаратов интерферона [6] , его индукторов и целого ряда неспецифических иммуномодуляторов [9] .
Полиморфная экссудативная эритема. Синдром Стивенса—Джонсона. Токсический эпидермальный некролиз.
Полиморфную экссудативную эритему относят к везикулобуллёзным поражениям кожи и слизистых оболочек. Её обычно наблюдают у лиц молодого и среднего возраста, преимущественно мужчин, но встречают также у детей и пожилых людей. В типичных случаях появлению сыпи предшествуют субфебрильная температура, недомогание, головная боль, длящиеся от 3 до 7 дней. Причина полиморфной экссудативной эритемы не установлена. Накопленные данные свидетельствуют о роли в патогенезе заболевания циркулирующих в крови иммунных комплексов, вызывающих опосредованные комплементом цитопатические реакции, и повреждения сосудов, обусловленного лимфоцитами и нейтрофилами. К способствующим факторам относят инфекции, вызванные бактериями (например, Mycoplasma pneumoniae), грибами или вирусами (например, ВПГ), эмоциональный стресс, аллергию (особенно к сульфаниламидам и барбитуратам). Примерно в 50% случаев в поражённой ткани выявляют ДНК ВПГ.
В зависимости от клинических проявлений полиморфную экссудативную эритему делят на четыре типа. Приём некоторых препаратов отягощает течение полиморфной экссудативной эритемы.

Синдром Стивенса—Джонсона
Полиморфная экссудативная эритема полости рта.
Полиморфную экссудативную эритему полости рта считают малой формой полиморфной экссудативной эритемы. Поражение обычно затрагивает слизистую оболочку языка, губ или нёба. Анамнез во многих случаях позволяет выявить связь с приёмом препаратов или перенесённой инфекцией. У части больных наблюдают общие симптомы (субфебрильную температуру тела, анорексию, недомогание). Как подсказывает само название, клиническая картина заболевания вариабельна. Поражённые дёсны резко гиперемированы и напоминают десквамативный гингивит, в то время как на слизистой оболочке языка и губ с обеих сторон часто отмечают несколько язв неправильной формы. Края язв гиперемированы, но кровоизлияния, в отличие от пемфигоида, пузырчатки и других форм полиморфной экссудативной эритемы, наблюдают редко.
Основным признаком классической полиморфной экссудативной эритемы служат красно-белые концентрические кольцевидные пятна, напоминающие мишень, «бычий глаз» или радужку, которые появляются на разгибательной поверхности рук, голеней, коленных суставов и на ладонях. Эти элементы на туловище обычно отсутствуют, за исключением случаев тяжёлого течения заболевания. Поражение кожи вначале проявляется небольшими круглыми красными пятнами диаметром от 0,5 до 2,0 см. Пятна постепенно увеличиваются и в центральной части бледнеют. Вслед за этим появляются везикулы и пузыри. Везикулы могут оставаться незамеченными, пока не вскроются. Вскрывшиеся везикулы, сливаясь, образуют крупные поверхностные язвы, ограниченные пояском гиперемии. Дно язв покрыто фибринозно-некротической плёнкой. Возможно также образование уртикарных бляшек.
При осмотре полости рта на слизистой оболочке щёк, губ или языка могут быть выявлены эритематозные участки, множественные изъязвления и эрозии, покрытые серовато-белым фибринозным налётом. Иногда поражение охватывает также дёсны и нёбо. Характерные красно-коричневые геморрагические корочки на губах облегчают диагностику. Описанные элементы недолговечны и исчезают в течение 2 недель. Полиморфная экссудативная эритема редко длится более 1 мес. Рецидивы и переход в хроническую форму возможны, но их наблюдают редко. Наиболее часто пациенты жалуются на боль. Недостаточный уход за полостью рта, связанный с болью, способствует развитию вторичной бактериальной инфекции. Лечение симптоматическое и заключается в полосканиях полости рта. В некоторых случаях назначают глюкокортикоиды в малых дозах. Осложнения при полиморфной экссудативной эритеме наблюдают редко, и обычно они связаны с переходом в тяжёлую форму — синдром Стивенса—Джонсона.
Синдром Стивенса—Джонсона.
Синдром Стивенса—Джонсона — тяжёлая форма полиморфной экссудативной эритемы, которая названа так в честь исследователей, впервые описавших её в 20-х годах XX века. Заболевание часто наблюдают у детей и у лиц молодого и среднего возраста, главным образом у мужчин. Поражение полости рта при синдроме Стивенса— Джонсона развивается так же, как при полиморфной экссудативной эритеме, но имеет более распространённый характер и сопровождается более выраженной общей симптоматикой (лихорадка, головная боль, кашель, боль в груди, диарея, рвота, артралгия).
Классическая триада при синдроме Стивенса— Джонсона включает поражение глаз (конъюнктивит), гениталий (баланит, вульвовагинит) и стоматит. Из других проявлений следует отметить характерные мишеневидные поражения на лице, грудной клетке и животе, которые позднее переходят в мокнущие везикулы и пузыри. Как при полиморфной экссудативной эритеме, буллы на дёснах образуются реже, чем на участках, где эпителий слизистой оболочки не обнаруживает признаков ороговения. Распространённые язвенные и геморрагические поражения на губах и денудированные участки полости рта крайне болезненны и значительно затрудняют приём пищи и жидкостей, что приводит к обезвоживанию и истощению. Поэтому больных с синдромом Стивенса—Джонсона следует госпитализировать. Заживление язв длится до 6 недель.
Токсический эпидермальный некролиз.
Токсический эпидермальный некролиз — наиболее тяжёлая форма полиморфной экссудативной эритемы. Его наблюдают редко, обычно он бывает обусловлен приёмом препаратов. В отличие от других форм полиморфной экссудативной эритемы токсический эпидермальный некролиз обычно наблюдают у пожилых людей, чаще у женщин. Поражение затрагивает в основном кожу, глаза и полость рта. Наиболее выраженные изменения отмечают на коже, где в результате слияния крупных пузырей и отслойки эпидермиса образуются обширные мокнущие поверхности. Лечение проводят, как при ожогах, и оно включает внутривенное введение жидкостей, парентеральное питание, глюкокортикоидную, обезболивающую и антибактериальную (профилактика вторичной инфекции) терапию, обработку поражённых участков растворами антисептиков и местных анестетиков. Заживление эрозий длится несколько недель, после выздоровления часто остаются стойкие поражения глаз. Как синдром Стивенса— Джонсона, так и токсический эпидермальный некролиз могут привести к смерти.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Синдром Стивенса-Джонсона ( Злокачественная экссудативная эритема )
Синдром Стивенса-Джонсона — это острое буллезное поражение слизистых и кожи аллергической природы. Протекает на фоне тяжелого состояния заболевшего с вовлечением слизистой полости рта, глаз и мочеполовых органов. Диагностика синдрома Стивенса-Джонсона включает тщательный осмотр пациента, иммунологическое исследование крови, биопсию кожи, коагулограмму. По показаниям проводится рентгенография легких, УЗИ мочевого пузыря, УЗИ почек, биохимический анализ мочи, консультации других специалистов. Лечение осуществляется методами экстракорпоральной гемокоррекции, глюкокортикоидной и инфузионной терапией, антибактериальными препаратами.
МКБ-10
Общие сведения
Данные о синдроме Стивенса-Джонсона были опубликованы в 1922 году. Со временем синдром получил название в честь впервые описавших его авторов. Заболевание является тяжело протекающим вариантом многоформной экссудативной эритемы и имеет второе название — “злокачественная экссудативная эритема”. Вместе с синдромом Лайелла, пузырчаткой, буллезным вариантом СКВ, аллергическим контактным дерматитом, болезнью Хейли-Хейли и др. клиническая дерматология относит синдром Стивенса-Джонсона к буллезным дерматитам, общим клиническим симптомом которых является образование пузырей на коже и слизистых.
Синдром Стивенса-Джонсона наблюдается в любом возрасте, наиболее часто у лиц 20-40 лет и крайне редко в первые 3 года жизни ребенка. По различным данным распространенность синдрома на 1 млн. населения составляет от 0,4 до 6 случаев в год. Большинство авторов отмечает более высокую заболеваемость среди мужчин.
Причины
Развитие синдрома Стивенса-Джонсона обусловленно аллергической реакцией немедленного типа. Выделяют 4 группы факторов, которые могут спровоцировать начало заболевания: инфекционные агенты, лекарственные препараты, злокачественные заболевания и не установленные причины.
В детском возрасте синдром Стивенса-Джонсона чаще возникает на фоне вирусных заболеваний: простого герпеса, вирусного гепатита, аденовирусной инфекции, кори, гриппа, ветряной оспы, эпидемического паротита. Провоцирующим фактором могут быть бактериальные (сальмонеллез, туберкулез, иерсиниоз, гонорея, микоплазмоз, туляремия, бруцеллез) и грибковые (кокцидиомикоз, гистоплазмоз, трихофития) инфекции.
У взрослых синдром Стивенса-Джонсона, как правило, обусловлен введением медикаментов или злокачественным процессом. Из медикаментозных препаратов роль причинного фактора в первую очередь отводится антибиотикам, нестероидным противовоспалительным, регуляторам ЦНС и сульфаниламидам. Ведущую роль среди онкологических заболеваний в развитии синдрома Стивенса-Джонсона играют лимфомы и карциномы. Если конкретный этиологический фактор заболевания установить не удается, то говорят о идеопатическом синдроме Стивенса-Джонсона.
Симптомы
Синдром Стивенса-Джонсона характеризуется острым началом со стремительным развитием симптоматики. В начале отмечается недомогание, подъем температуры до 40°С, головная боль, тахикардия, артралгии и боли в мышцах. Пациента может беспокоить боль в горле, кашель, диарея и рвота. Уже через несколько часов (максимально через сутки) на слизистой рта наблюдается появление довольно больших пузырей. После их вскрытия на слизистой образуются обширные дефекты, покрытые бело-серыми или желтоватыми пленками и корками из запекшейся крови. В патологический процесс вовлекается красная кайма губ. Из-за тяжелого поражения слизистой при синдроме Стивенса-Джонсона пациенты не могут есть и даже пить.
Поражение глаз в начале протекает по типу аллергического конъюнктивита, но часто осложняется вторичным инфицированием с развитием гнойного воспаления. Для синдрома Стивенса-Джонсона типично образование на конъюнктиве и роговице эрозивно-язвенных элементов небольшой величины. Возможно поражение радужной оболочки, развитие блефарита, иридоциклита, кератита.
Поражение слизистой органов мочеполовой системы наблюдается в половине случаев синдрома Стивенса-Джонсона. Оно протекает в виде уретрита, баланопостита, вульвита, вагинита. Рубцевание эрозий и язв слизистой может приводить к образованию стриктуры уретры.
Поражение кожи представлено большим количеством округлых возвышающихся элементов, напоминающих волдыри. Они имеют багровую окраску и достигают в размере 3-5 см. Особенностью элементов кожной сыпи при синдроме Стивенса-Джонсона является появление в их центре серозных или кровянистых пузырей. Вскрытие пузырей приводит к образованию ярко-красных дефектов, покрывающихся корками. Излюбленная локализация сыпи — кожа туловища и промежности.
Период появления новых высыпаний синдрома Стивенса-Джонсона длится примерно 2-3 недели, заживление язв происходит в течение 1,5 месяцев. Заболевание может осложниться кровотечением из мочевого пузыря, пневмонией, бронхиолитом, колитом, острой почечной недостаточностью, вторичной бактериальной инфекцией, потерей зрения. В результате развившихся осложнений погибает около 10% больных с синдромом Стивенса-Джонсона.
Диагностика
Диагностировать синдром Стивенса-Джонсона клиницист-дерматолог может на основании характерных симптомов, выявляемых при тщательном дерматологическом осмотре. Опрос пациента позволяет определить причинный фактор, вызвавший развитие заболевания. Подтвердить диагноз синдрома Стивенса-Джонсона помогает биопсия кожи. При гистологическом исследовании наблюдается некроз эпидермальных клеток, периваскулярная инфильтрация лимфоцитами, субэпидермальное образование пузырей.
В клиническом анализе крови определяются неспецифические признаки воспаления, коагулограмма выявляет нарушения свертываемости, а биохимический анализ крови — пониженное содержание белков. Наиболее ценным в плане диагностики синдрома Стивенса-Джонсона является иммунологическое исследование крови, которое обнаруживает значительное повышение Т-лимфоцитов и специфических антител.
Диагностика осложнений синдрома Стивенса-Джонсона может потребовать проведения бакпосева отделяемого эрозий, копрограммы, биохимического анализа мочи, пробы Зимницкого, УЗИ и КТ почек, УЗИ мочевого пузыря, рентгенографии легких и др. При необходимости пациента консультируют узкие специалисты: окулист, уролог, нефролог, пульмонолог.
Дифференцировать синдром Стивенса-Джонсона необходимо с дерматитами, для которых типично образование пузырей: аллергическим и простым контактным дерматитом, актиническим дерматитом, герпетиформным дерматитом Дюринга, различными формами пузырчатки (истинной, вульгарной, вегетирующей, листовидной), синдромом Лайелла и др.
Лечение синдрома Стивенса-Джонсона
Терапия проводится высокими дозами глюкокортикоидных гормонов. В связи с поражением слизистой рта введение препаратов зачастую приходится осуществлять инъекционным способом. Постепенное снижение дозы начинают только после стихания симптомов заболевания и улучшения общего состояния больного.
Для очищения крови от образующихся при синдроме Стивенса-Джонсона иммунных комплексов применяются метода экстракорпоральной гемокоррекции: каскадная фильтрация плазмы, мембранный плазмаферез, гемосорбция и иммуносорбция. Производится переливание плазмы и белковых растворов. Важное значение имеет введение в организм пациента достаточного количества жидкости и поддержание нормального суточного диуреза. В качестве дополнительной терапии применяются препараты кальция и калия. Профилактика и лечение вторичной инфекции проводится при помощи местных и системных антибактериальных препаратов.
2. Синдром Стивенса - Джонсона – токсический эпидермальный некролиз у детей/ Т.П. Дюбкова, В. Ф. Жерносек. – 2013.
3. Синдром Стивенса—Джонсона (клиническое наблюдение)/ Головченко Д.Я., Киселевский В.М., Пасечникова О.В., Иванов С.В.// Украинский журнал дерматологии, венерологии, косметологии. - 2003 - №2.
4. Синдром Стивенса—Джонсона/ М.Г. Карташова, Т.Е. Сухова, С.С. Кряжева, Е.В. Макарова, Н.А. Меркулова// Российский журнал кожных и венерических болезней. - 2012 - №6.
Читайте также:
