Морфология дефекта межпредсердной перегородки. Гистология дефекта межпредсердной перегородки
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко симптоматические, но долгосрочные осложнения после 20 лет включают легочную гипертензию, сердечную недостаточность и аритмии. Взрослые и, реже, подростки могут страдать от непереносимости физических нагрузок, одышки, усталости и аритмий. Мягкий мезосистолический шум у верхнего левого края грудины с резким и постоянно раздвоенным 2-м тоном сердца (S2) является распространенным явлением. Диагноз устанавливают с помощью эхокардиографии. Лечение состоит из применения транскатетерного устройства для закрытия или хирургического вмешательства.
Дефекты межпредсердной перегородки составляют примерно 6–10% случаев врожденных пороков сердца. Большинство случаев отдельные и спорадические, но некоторые являются частью генетического синдрома (например, мутации хромосомы 5, синдрома Холта – Орэма). Сочетание дефекта межпредсердной перегородки и нарушение атриовентрикулярной проводимости Атриовентрикулярная блокада Атриовентрикулярная (АВ) блокада – частичное или полное прерывание проведения импульса от предсердий к желудочкам. Наиболее частой причиной является идиопатический фиброз или склероз проводящей. Прочитайте дополнительные сведения NKX2-5.
Классификация
ДМПП можно классифицировать по местоположению:
Ostium secundum - дефект в овальной ямке – в центре (или средней) части межпредсердной перегородки
Венозный синус - дефект, который расположен на задней стороне перегородки, вблизи верхней или нижней полой вены, часто связан с аномальным возвратом из правой верхней или нижней легочной вены в правое предсердие или полую вену
Патофизиология РАС
Нормальная циркуляция с репрезентативным правым и левым сердечным давлением (в мм.рт.ст.)
Репрезентативная сатурация O2 правых отделов сердца = 75%; репрезентативная сатурация O2 левых отделов сердца = 95%. Давление в предсердиях среднее.
АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
При дефекте межпредсердной перегородки изначально происходит шунтирование слева направо (см. рисунок Дефект межпредсердной перегородки [Atrial septal defect] Дефект межпредсердной перегородки ). Некоторые небольшие ДМПП часто представляют собой просто растянутое овальное отверстие, спонтанно закрывающееся в течение первых нескольких лет жизни. Постоянные умеренные-большие ДМПП приводят к развитию значительных шунтов, что в свою очередь приводит к перегрузке объемом правого предсердия и правого желудочка. Если эти большие шунты не устранены, они могут привести к гипертензии в легочной артерии, повышенному легочному сосудистому сопротивлению и гипертрофии правого желудочка к тому времени, когда люди достигнут возраста 30-ти или 40-ка лет. Также могут возникнуть предсердные аритмии, такие как суправентрикулярная тахикардия Пароксизмальная суправентрикулярная тахикардия (СВТ), включая синдром Вольфа-Паркинсона- Уайта В возникновении наджелудочковых тахикардий по механизму риентри (НЖТ) участвуют электрические проводящие пути, расположенные выше бифуркации пучка Гиса. У пациентов возникают эпизоды внезапного. Прочитайте дополнительные сведения (СВТ), трепетание предсердий Трепетание предсердий Трепетание предсердий – быстрый регулярный предсердный ритм, обусловленный циркуляцией предсердного возбуждения макрориентри. Симптомы включают: перебои в работе сердца и иногда – слабость. Прочитайте дополнительные сведения или фибрилляции предсердий Фибрилляция предсердий Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные. Прочитайте дополнительные сведения . Наличие предсердного шунта, даже если сброс крови идёт преимущественно слева направо, может быть связано с парадоксальной эмболией по причине имеющегося также транзиторного шунта справа налево. В конечном счете, повышение давления и сосудистого сопротивления в легочной артерии может привести к двунаправленному шунтированию предсердий с цианозом ( синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения ) во время зрелого возраста (чаще всего в возрасте старше 40 лет).
Дефект межпредсердной перегородки
Легочноый кровоток и объем правого предсердия (ПП) и правого желудочка (ПЖ) увеличиваются. (П римечание : внутрисердечное давление, как правило, остается в пределах нормы в течение всего детства). При большом дефекте давление в правом и левом предсердиях равное. АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
Симптомы и признаки РАС
Большинство случаев, у пациентов с дефектом предсердной перегородки малого или среднего размера, протекают бессимптомно. Даже значительный дефект межпредсердной перегородки у маленьких детей может протекать бессимптомно. Значительные шунты могут вызвать медленный набор веса в раннем детстве, непереносимость физической нагрузки, одышку при физической нагрузке, усталость и/или учащенное сердцебиение у старших пациентов. Прохождение микроэмболов из венозного русла через ДМПП (парадоксальная эмболия), часто связанное с аритмиями, может привести к церебральным или системным тромбоэмболическим явлениям, таким как инсульт. Редко, если дефект межпредсердной перегородки не был диагностирован и присутствовал без лечения на протяжении десятилетий, развивается синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения .
У детей аускультация обычно выявляет мезосистолический (систолического изгнания) шум класса 2–3/6 (см. таблицу Степень выраженности сердечного шума [Heart Murmur Intensity] Интенсивность шумов сердца ) и широко раздвоенный, фиксированный S2 в верхней части левого края грудины. Большой предсердный шунт слева направо может создавать диастолический шум низкой тональности (из-за повышенного тока через трехстворчатый клапан) по нижнему краю грудины. Эти отклонения могут отсутствовать у детей, даже имеющих большой дефект. Может выявляться заметный правожелудочковый сердечный импульс, проявляющийся как парастернальный спад или подъем.
Диагностика РАС
Рентгенография грудной клетки и ЭКГ
Диагноз дефект межпредсердной перегородки предполагают при кардиологическом обследовании, рентгене грудной клетки, ЭКГ и подтверждают двухмерной эхокардиографией с цветным потоком и доплеровским исследованием.
Если присутсвует значительный шунт, ЭКГ выявляет отклонение электрической оси сердца вправо, гипертрофию правого желудочка или задержку желудочковой проводимости (rSR ′ -паттерн в V1 с высоким R ′ ). Рентгенограмма органов грудной клетки выявляет кардиомегалию с расширением правого предсердия и правого желудочка, заметный основной сегмент легочной артерии и увеличение легочного сосудистого рисунка.
С помощью эхокардиографии возможно подтвердить наличие ДМПП, определить анатомическое расположение и размер дефекта, а также оценить степень перегрузки объемом правого предсердия и правого желудочка.
Катетеризация сердца требуется редко, если не планируется транскатетерное закрытие дефекта.
Лечение РАС
Наблюдение, транскатетерное закрытие или хирургическое вмешательство
Большинство малых ( < 3 мм), центрально расположенных дефектов межпредсердной перегородки закрываются самопроизвольно; многие дефекты размером 3–8 мм самопроизвольно закрываются к 3 годам. Эти дефекты, вероятно, представляют собой растянутость овального отверстия, а не истинные secundum ДМПП. ДМПП ostium primum и венозный синус спонтанно не закрываются.
Дети с бессимптомным проявлением с небольшим шунтом требуют только наблюдения и периодической эхокардиографии (обычно примерно каждые 3–5 лет). Хотя эти дети, теоретически, имеют риск развития парадоксальной системной эмболии, это событие редко встречается в детском возрасте. Таким образом, закрытие небольшого гемодинамически незначительного дефекта не является стандартной практикой.
Умеренно-большие ДПММ (признаки перегрузки объемом правого желудочка по данным эхокардиографии) должны быть закрыты, как правило, в возрасте 2–6 лет. Более раннее восстановление может рассматриваться для детей с хроническими заболеваниями легких. Транскатетерное закрытие с помощью различных коммерческих устройств (например, септальные окклюдеры Amplatzer ® или Gore HELEX ® ) допустимо в 85-90% случаев, и предпочтительно, если имеются соответствующие анатомические характеристики, такие как адекватные края ткани перегородки и расстояние от жизненно важных структур (например, корня аорты, легочных вен, трикуспидального кольца) ( 1 Справочные материалы по лечению Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко. Прочитайте дополнительные сведения ). В противном случае, показано хирургическое вмешательство. Дефекты венозный синус и ostium primum (тип атриовентрикулярной перегородки) не поддаются закрытию с использованием устройств. Если ДМПП устраняют в детстве, периоперационная смертность приближается к нулю, а длительная выживаемость – к таковой в общей популяции.
Профилактика эндокардита Профилактика Инфекционный эндокардит (ИЭ) – инфекция эндокарда, обычно бактериальная (чаще стрептококковая или стафилококковая) либо грибковая. Он может проявляться лихорадкой, шумами в сердце, петехиями. Прочитайте дополнительные сведенияСправочные материалы по лечению
Основные положения
Дефект межпредсердной перегородки (ДМПП) – отверстие в одной из нескольких частей межпредсердной перегородки, приводящее к шунтированию крови слева направо.
ДМПП могут пропускать эмболы из вен в системное кровообращение (парадоксальная эмболизация), приводящие к артериальной окклюзии (например, инсульт).
Аускультация обычно выявляет мезосистолический шум класса 2–3/6, резко разделенный, фиксированный S2; эти признаки могут отсутствовать у младенцев.
Умеренно-большие ДМПП должны быть закрыты, как правило, в возрасте 2–6 лет, используя при возможности транскатетерное устройство.
Дополнительная информация
Ниже следуют некоторые англоязычные ресурсы, которые могут быть информативными. Обратите внимание, что The Manual не несет ответственности за содержание этих ресурсов.
Американская ассоциация сердца: Распространенные пороки сердца: предоставляет обзор распространенных врожденных пороков сердца для родителей и опекунов
Американская ассоциация сердца: Инфекционный эндокардит: предоставляет для пациентов и медицинских работников обзор информации, касающейся инфекционного эндокардита, в том числе профилактическое использование антибиотиков
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Краткий обзор врожденных сердечно-сосудистых аномалий (Overview of Congenital Cardiovascular Anomalies)
Морфология дефекта межпредсердной перегородки. Гистология дефекта межпредсердной перегородки
Морфология дефекта межпредсердной перегородки. Гистология дефекта межпредсердной перегородки
Из большого числа направлении, в которых можно было повести разработку такой обширной и новой темы, какой является патогистологическое изучение сердца при врожденных пороках в до- и послеоперационном периоде, мы, учитывая прежде всего интересы хирургической кардиологической клиники, остановились на следующих:
1. Изучение микроскопического строения патологически измененных выходных трактов желудочков, а также стенок дефектов межпредсердной и межжелудочковой перегородок.
2. Клинико-анатомическое изучение поражений мышцы сердца с использованием для этих целей наиболее современного гистотопографического метода.
3. Исследование в эксперименте и на секционном материале изменений сердца при использовании некоторых методов, сопровождающих операции на сердце (электрическая дефибрилляция, прямой ручной массаж, гипотермия и др.).
Для практических нужд оперативной хирургии важно знать не только точное анатомо-топографическое, но и гистологическое строение стенок дефектов межпредсердной и межжелудочковой перегородок.
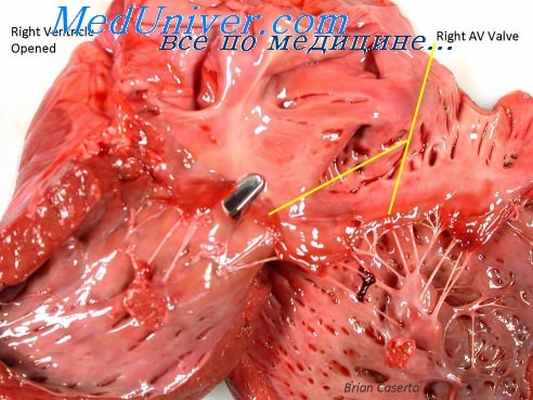
Топографическая анатомия и гистологическое строение стенок дефектов межпредсердной и межжелудочковой перегородок при большинстве врожденных пороков сердца почти одинаковы. Например, гистотопографическое строение стенок дефектов межжелудочковой перегородки при тетраде и пентаде Фалло, а также при изолированных дефектах межжелудочковой перегородки одинаково; гистотопографическое строение стенок дефектов межпредсердной перегородки при так называемых изолированных дефектах и при пентаде и триаде Фалло оказалось одинаковым.
Как было указано выше, дефект межпредсердной перегородки был обнаружен нами в 51 из 135 наблюдений (37,77%).
Дефект межпредсердной перегородки вне зависимости от его величины окружен слоем грубой волокнистой соединительной ткани, имеющим в среднем толщину около 1,5 мм, состоящим из пучков коллагеновых волокон. Коллагеновое кольцо, выстилающее стенки дефекта, не монолитно. В нем можно различить два слоя: внутренний (1/3 толщины)—рыхлый и наружный (2/3 толщины) — компактный. Во внутреннем слое коллагеновых волокон меньше, они тоньше, лежат на некотором (очень маленьком) расстоянии друг от друга. В наружном слое коллагеновые волокна толстые, с большим количеством завитков, лежат, тесно прилегая друг к другу. Во многих участках наружный и внутренний слои коллагена разделены тонким слоем мышечной ткани.
Тонкий слой мышечной ткани местами покрывает также стенки дефекта, лежа на соединительнотканном кольце и частично маскируя его. От соединительнотканного кольца в толщу миокарда по интерстициальным прослойкам направляются единичные коллагеновые «отростки», представляющие собой тонкие пучки коллагеновых волокон или только одно толстое коллагеновое волокно. Слой коллагена местами имеет гофрированный вид. Местами слой коллагена очень истончен из-за наличия в его толще мощных пучков мышечных волокон. Если лигатуру наложить на такое место, то она, по-видимому, будет держать хуже, чем в участке с мощным соединительнотканным кольцом.
Представляется малоцелесообразным захватывать лигатурой только тонкий, рыхлый, внутренний слой коллагена без наружного, толстого. Шов в этом месте будет держать не столь крепко, как после прошивания всей толщи коллагенового кольца, с его внутренним и наружным слоями.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Морфология дефекта межпредсердной перегородки. Гистология дефекта межпредсердной перегородки


- НИО хирургии аорты, коронарных и периферических артерий
- НИО новых хирургических технологий
- НИО хирургической аритмологии
- НИО эндоваскулярной хирургии
- НИО сосудистой и гибридной хирургии
- НИО онкологии и радиотерапии
- НИО ангионеврологии и нейрохирургии
- НИО анестезиологии и реаниматологии
- НИО лучевой и инструментальной диагностики
- Состав совета по защите докторских и кандидатских диссертаций
- Требования к соискателям
- Соискатели
- Апелляции
- ГОСТ по оформлению диссертации и автореферата
- Контакты совета
- Генеральный директор Центра
- Руководство Центра
- Миссия
- История
- Мероприятия
- Фотопроекты
- Истории пациентов
- Нормативные документы
- Структура отдела
- Организационно-методическая работа с регионами
- Развитие телемедицинских технологий
- Кадровая политика и повышение квалификации
- Публичный отчет
- Устав и регистрационные документы
- Лицензии
- Публичный отчет
- Сведения о медицинских работниках
- План развития Центра
- Политика обработки персональных данных
- Охрана труда
- Политика в области охраны труда
- Противодействие коррупции
- Учетная политика
При наличии отверстия кровь из левого предсердия во время сокращения частично попадает в правое, что приводит к переполнению сосудов легких кровью.
Новорожденные, грудные дети и дети раннего возраста в большинстве своем растут и развиваются абсолютно нормально, но могут быть склонны к частым простудам, быстро устают.
Симптомы заболевания, как правило, проявляются в подростковом возрасте или после 20 лет. Одышка, повышенная утомляемость, перебои сердечного ритма, которые постепенно становятся все чаще и приводят к неспособности выполнять обычные физические нагрузки - вот список того, что может испытывать пациент при ДМПП. У части пациентов симптомы отсутствуют.

Диагностика
Диагностировать у ребенка ДМПП можно несколькими методами.
- Эхокардиография (ЭхоКГ) дает исчерпывающие данные о состоянии сердца. Она позволяет визуализировать дефект и вторичное изменение геометрии сердца, визуализировать сброс с помощью цветной допплерографии, подсчитать отношение легочного кровотока к системному, оценить систолическое давление в правом желудочке, диагностировать сопутствующие пороки сердца.
Комплекс диагностических мероприятий назначает врач после консультации и изучения анамнеза пациента.
Методы лечения
Коррекция порока заключается в закрытии дефекта, что может быть выполнено различными путями:
1) Классический метод - открытая операция с выполнением срединной стернотомии, подключением аппарата искусственного кровообращения. В то время, как сердце на время выключается из кровообращения, выполняется ушивание дефекта или его закрытие заплатой (чаще всего из бычьего перикарда).
2) Миниинвазивная операция - в нашей клинике применяется в качестве альтернативы классическому методу. Отличием является применение щадящего хирургического доступа на правой половине грудной клетки (разрез 4-6 см) и более быстрая активизация и выписка пациента из стационара. При приведенной к телу правой руке рубец в послеоперационном периоде практически незаметен.
3) Роботассистированное торакоскопическое вмешательство - операция производится через несколько проколов в правой половине грудной клетки с использованием хирургического комплекса Da Vinci. При этом также необходимо искусственное кровообращение и временная остановка сердца. Эта методика также позволяет максимально быстро восстановиться после операции.
4) Эндоваскулярное вмешательство - через прокол в бедренной вене через систему специальных катетеров производится доставка и установка в дефект специального устройства - окклюдера. Это выполняется под рентгенологическим контролем.
Выбор метода коррекции зависит от анатомии порока у каждого конкретного пациента, его роста, веса, а также необходимости дополнительных вмешательств на вне- и внутрисердечных структурах.
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки представляет собой патологическое соустье между правым и левым предсердием. Он составляет около 20 % от всех врожденных пороков сердца. Дефект может располагаться в различных отделах перегородки, иметь различную форму и размеры. Условно различают первичные и вторичные (высокие) дефекты межпредсердной перегородки. Первичный дефект (рис. 5) возникает вследствие недоразвития в эмбриогенезе первичной перегородки. Отличительной его особенностью является локализация - на уровне фиброзного кольца атриовентрикулярных клапанов. Нижней стенкой такого дефекта являются фиброзные кольца митрального и трикуспидального клапанов. Дефект иногда сочетается с расщеплением митрального или тркуспидального клапанов, является компонентом так называемого открытого атриовентрикулярного канала. Вторичный дефект формируется вследствие нарушений эмбриогенеза вторичной перегородки. Нижний край такого дефекта составляет межпредсердная перегородка (рис. 5).
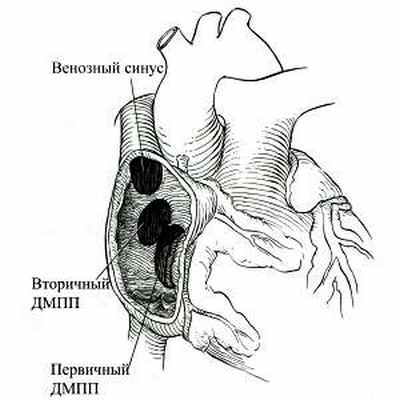 | Рис. 5 Схема локализации дефектов межпредсердной перегородки. При вторичном дефекте выражен нижний край. При первичном дефекте нижним краем является фиброзное кольцо митрального и трикуспидального клапана. |
Гемодинамическая сущность порока заключается в сбросе артериальной крови из левого предсердия в правое и перемешивании с венозной, что вызывает гиперволемию малого круга кровообращения, а в дальнейшем – развитие легочной гипертензии. Легочная гипертензия при дефекте межпредсердной перегородки носит весьма злокачественный характер, так как необратимые изменения в легких развиваются быстро и рано, приводя к тяжелой декомпенсации правого сердца. Частым осложнением такого порока является септический эндокардит.
Клиническая картина и диагностика. Обычно жалобы связаны с декомпенсацией кровообращения. Тяжесть ее зависит от выраженности перегрузки правых отделов и развития легочной гипертензии. Больные жалуются на быструю утомляемость, одышку, легкую подверженность простудным заболеваниям, особенно в раннем детском возрасте. Аускультативно дефект межпредсердной перегородки проявляется нежным систолическим шумом с эпицентром над легочной артерией. Шум обусловлен относительным стенозом основания легочного ствола, через который протекает избыточный объем крови. Второй тон над легочной артерией усилен и часто расщеплен. На ЭКГ имеются признаки перегрузки правых отделов сердца с гипертрофией правого желудочка и предсердия. Весьма часто обнаруживается неполная или полная блокада правой ножки пучка Гиса.
При рентгенологическом исследовании определяется увеличение сердца за счет правого предсердия, желудочка и ствола легочной артерии. Имеются также повышенная пульсация корней легких и усиление общего сосудистого рисунка легочной ткани.
С помощью эхокардиографического исследования возможно визуализировать дефект межпредсердной перегородки, уточнить его характер (первичный или вторичный), оценить направление сброса через дефект (рис. 6, 7).
При зондировании сердца обнаруживается повышение давления в правом предсердии, правом желудочке и легочном стволе. Зонд может переходить из правого предсердия в левое. Контрастное вещество, введенное в левое предсердие, через дефект межпредсердной перегородки попадает в правое предсердие и далее в малый круг кровообращения. На основании рентгенологических данных можно рассчитать объем сброса крови, определить локализацию и размеры дефекта. Продолжительность жизни при дефекте межпредсердной перегородки в среднем составляет около 25 лет.
Хорошие результаты операции могут быть получены лишь при выполнении ее в раннем детском возрасте. Выполнение операции в более поздние сроки не позволяет добиться всесторонней реабилитации пациентов вследствие формирования вторичных морфологических изменений в легких, миокарде и печени. Более того, развитие легочной гипертензии со сбросом справа-налево является противопоказанием к оперативному лечению.
© 2022 ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России. Использование материалов сайта полностью или частично без письменного разрешения строго запрещено.
Дефект межжелудочковой перегородки
Существует разные вариации ДМЖП: мышечный и мембра н озный, е д иничный и множественный, изолированный и в сочетании с другими патологиями (самый частый пример — тетрада Фалло).
Причиной появления болезни считается воздействие неблагоприятных факторов на эмбрион, и, как следствие, нарушение развития плода.
Патогенетической основой болезни является патологический сброс («шунт», «шунтирование слева направо») из области с высоким давлением в область с низким давлением — в случае ДМЖП из левого желудочка в правый. Количество крови, попадающее в легочную артерию становится больше, чем в норме, появляется легочная гипертензия. Правому желудочку становится сложнее продвигать кровь через область с таким высоким давлением и он гипертрофируется. Со временем в правой половине сердца давление становится настолько высоким, что кровь через дефект начинает течь в обратном направлении — в левый желудочек («обратный шунт», «шунтирование справа налево»). В левой половине сердца превалирует кровь из правого желудочка, бедная кислородом и богатая углекислым газом, которая разносится по сосудам организма, вызывая гипоксию. Также возникает застойная сердечная недостаточность.
Клинические симптомы зависят размеров и количества дефектов. Чаще встречаются непереносимость нагрузок, апатия, отставание в росте и развитии, одышка, бледность или цианоз видимых слизистых оболочек, обмороки, аускультативно — шумы (особенно в области 2-4 межреберья близко к грудине у собак и в области грудины у кошек), аритмии.
Диагноз ставят на основании результатов эхокардиографии. Определяют в В-режиме, цветном доплеровском картировании наличие, количество, размер и расположение дефектов, с помощью спектрального доплера можно определить скорость потока сквозь дефект, направление сброса и давление внутри камер сердца.

Р ис. 1 ДМЖП в В-режиме.

Рис.2 ДМЖП в В-режиме и режиме ЦДК.
В качестве дополнения можно также провести электрокардиографию и рентгенографию грудной клетки. На ЭКГ часто выявляются блокады левой и/или правой ножки пучка Гиса, АВ-блокады, или норма. На рентгеновских снимках выявляется кардиомегалия за счет левого или правого желудочка (в зависимости от прямого или обратного шунтирования).
При бессимптомном ДМЖП (единичный, небольшой размер дефекта), не вызывающем нарушения гемодинамики лечение не требуется.
Существует метод хирургического лечения — транскатетерное закрытие дефекта, а также установка бандажа на легочную артерию, предупреждающего развитие легочной гипертензии. Однако, при обратном шунтировании хирургическое лечение строго противопоказано. В качестве консервативного лечения могут использоваться диуретики, ингибиторы АПФ, селективный ингибитор цГМФ.
В случае значимых АВ-блокад необходимо также консервативное их лечение или установка кардиостимулятора.
Профилактика заболевания складывается из своевременного выявления проблемы, а также хорошие условия содержания и кормления самок до и во время беременности.
Читайте также:
