Неонатальная эпилепсия
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Введение. Неонатальные судороги – наиболее частый патологический неврологический симптом периода новорожденности, требующий безотлагательной терапии. В терапии судорог важно выделять 2 направления: купирование острых угрожающих жизни приступов и поддерживающая противоэпилептическая терапия хронического процесса. Фенобарбитал до сих пор во всем мире является препаратом первого ряда при неонатальных судорогах. Однако ряд ограничений в его применении часто требует выбора и назначения другой терапии как для купирования дебюта судорог, так и для поддерживающей терапии.
Цель исследования. Представить алгоритм стандартизированного поэтапного лечения неонатальных судорог от купирования острого дебюта до начала поддерживающей хронической терапии по клинико-электроэнцефалографическим показаниям.
Характеристика детей и методы исследования. Проведен ретроспективный анализ 449 историй болезни детей, рожденных в 2016 и 2017 гг. Критерием включения в исследование была доношенность новорожденных с клинической и/или энцефалографической верификацией судорог в неонатальном периоде. Исследованы параметры распределения по времени первичной реализации судорог от момента рождения, генеза судорожной активности, эффективности проводимой противоэпилептической терапии.
Результаты. Из пролеченных 449 детей (доношенные новорожденные с соматической, хирургической и кардиохирургической патологией) у 36 (8,0%) диагностированы неонатальные судороги, из них расценены как симптоматические у 35 (97,33%) детей. Неонатальная генетическая эпилепсия диагностирована у 1 (2,77%) ребенка (синдром Отахара). Выявлено превалирование первичной реализации судорожного синдрома у новорожденных в первые 4 сут жизни. Значительно реже первичный дебют судорог происходил в возрасте старше 7 сут: у детей с врожденными нарушениями обмена веществ, представленными аминоацидурией. Судороги были купированы без применения противосудорожных препаратов (коррекция транзиторных метаболических нарушений – гипогликемии, гипокальциемии) у 3 (8,33%) детей, с применением монотерапии фенобарбиталом у 5 (13,89%), монотерапии диазепамом – у 4 (11,11%), монотерапии тиопенталом натрия – у 5 детей (13,89%), препаратами вальпроевой кислоты – у 8 (22,22%), комбинацией препаратов первого и второго ряда (тиопентал натрия + диазепам; тиопентал натрия + фенобрабитал) – у 11 (30,56%). Поддерживающая противоэпилептическая терапия осуществлялась с применением монотерапии фенобарбиталом у 16 (44,44%) детей, препаратами вальпроевой кислоты – у 7 (19,44%), леветирацетамом – у 4 (11,12%), окскарбазепином – у 2 (5,56%); без поддерживающей противоэпилептической терапии выписаны 7 (19,44%) детей.
Заключение. В настоящее время монотерапия противосудорожными препаратами эффективна не более чем в половине случаев неонатальных судорог, а препаратами первого ряда остаются фенобарбитал или диазепам. У 1/3 пациентов требуется подбор комбинации противоэпилептической терапии. Большое значение имеют диагностика и коррекция транзиторных метаболических нарушений до назначения противосудорожной терапии.
Ключевые слова
Об авторах
Институт перинатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» Минздрава России
Россия
Новосельцев Дмитрий Владимирович – врач-анестезиолог-реаниматолог, врач-педиатр, зав. отделением анестезиологии и реанимации для детей детского лечебно-реабилитационного комплекса Института перинатологии и педиатрии Национального медицинского исследовательского центра им. В.А. Алмазова
197341 Санкт-Петербург, Коломяжский пр., д. 21, корп. 2
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» Минздрава России
Россия
Одинцова Галина Вячеславовна – к.м.н., ст. науч. сотр. научно-исследовательской лаборатории эпилептологии Российского научно-исследовательского нейрохирургического института им. проф. А.Л. Поленова Национального медицинского исследовательского центра им. В.А. Алмазова
191014 Санкт-Петербург, ул. Маяковского, д. 12.
Институт перинатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» Минздрава России
Россия
Горшков Дмитрий Викторович – врач-неонатолог, врач-анестезиолог-реаниматолог отделения анестезиологии и реанимации для детей детского лечебно-реабилитационного комплекса Института перинатологии и педиатрии Национального медицинского исследовательского центра
им. В.А. Алмазова
197341 Санкт-Петербург, Коломяжский пр., д. 21, корп. 2
Институт перинатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» Минздрава России
Россия
Щетинина Алена Михайловна – врач-педиатр детского лечебно-реабилитационного комплекса Института перинатологии и педиатрии Национального медицинского исследовательского центра им. В.А. Алмазова
197341 Санкт-Петербург, Коломяжский пр., д. 21, корп. 2
Список литературы
1. World Health Organization. Guidelines on neonatal seizures. Geneva: WHO; 2011; 95.
2. Неонатология. Национальное руководство. Краткое издание. Под ред. Н.Н. Володина. М.: ГЭОТАР-Медиа, 2019; 896. [Neonatology. National leadership. Brief Edition. N.N. Volodin (ed.). Moscow: GEOTAR-Media, 2019; 896. (in Russ.)]
3. Volpe J.J. Volpe’s neurology of the newborn. 6th ed. Philadelphia, PA: Elsevier, 2018; 1189.
4. Заваденко А.Н., Медведев М.И., Дегтярева М.Г., Рогаткин С.О., Заваденко Н.Н. Причины неонатальных судорог у детей различного гестационного возраста. Эпилепсия и пароксизмальные состояния. 2018; 10 (3): 19–30. [Zavadenko A.N., Medvedev M.I., Degtyareva M.G., Rogatkin S.O., Zavadenko N.N. Causes of neonatal seizures in children of different gestational age. Epilepsiya i paroksizmalnue sostoyaniya. 2018; 10 (3): 19–30. (in Russ.)] DOI: 10.17749/2077-8333.2018.10.3.019-030
6. Hart A.R., Pilling E.L., Alix J.J.P. Neonatal seizures. Part 2: aetiology of acute symptomatic seizures, treatments and the neonatal epilepsy syndromes. Arch Dis Child Educ Pract Ed 2015; 100: 226–232. DOI: 10.1136/archdischild-2014-306388
7. Pisani F., Facini C., Pavlidis E., Spagnoli C., Boylan G. Epilepsy after neonatal seizures: literature review. Eur J Paediatr Neurol 2015; 19 (1): 6–14. DOI: 10.1016/j.ejpn.2014.10.001
8. Mruk A.L., Garlitz K.L., Leung N.R. Levetiracetam in neonatal seizures: a review. J Pediatr Pharmacol Ther 2015; 20 (2): 76–89. DOI: 10.5863/1551-6776-20.2.76
10. Dizon M.L.V., Rao R., Hamrick S.E., Zaniletti I., DiGeronimo R., Natarajan G. еt al. Practice variation in anti-epileptic drug use for neonatal hypoxic-ischemic encephalopathy among regional NICUs. BMC Pediatr 2019; 19 (1): 67. DOI: 10.1186/s12887-019-1441-7
11. Pearl P.L. Amenable treatable severe pediatric epilepsies. Semin Pediatr Neurol 2016; 23 (2): 158–66. DOI: 10.1016/j. spen.2016.06.004
12. Hellstrom-Westas L., Boylan G., Agren J. Systematic review of neonatal seizure management strategies provides guidance on anti-epileptic treatment. Acta Paediatr 2015;104 (2): 123–129. DOI: 10.1111/apa.12812
13. Холин А.А. Применение инъекционных форм вальпроатов при эпилептическом статусе у взрослых и детей. Русский журнал детской неврологии 2014; 9 (3): 23–29. DOI:10.17650/2073-8803-2014-9-3-23-29 [Kholin A.A. The use of injectable forms of valproate with epileptic status in adults and children. Russkii zhurnal detskoi nevrologii 2014; 9 (3): 23–29 (in Russ.)]
Эпилепсия у детей: от чего возникает и как ее распознать?
В сознании большинства людей термин "эпилепсия" ассоциируется с термином конвульсивный или судорожный припадок. Такая ассоциация хоть и не является верной, все же отражает часть правды: одним из частых проявлению эпилепсии действительно являются судорожные припадки. Однако далеко не все судорожные припадки бывают вызваны эпилепсией. О том, что же такое эпилепсия, какие причины ее возникновения у детей рассказал Андрей Носырев, врач-невролог высшей квалификационной категории КККЦОМД.
Эпилепсия– расстройство головного мозга, характеризующееся стойкой предрасположенностью к эпилептическим приступам, а также нейробиологическими, когнитивными, психологическими и социальными последствиями этого состояния. Это определение эпилепсии предусматривает развитие хотя бы одного эпилептического приступа.
Эпилепсия – одно из самых распространённых заболеваний нервной системы, которое из-за своих характерных особенностей представляет серьёзную медицинскую и социальную проблему. Большинство людей, страдающих эпилепсией, могут жить практически без приступов, при условии, что они проходят соответствующее медицинское обследование и получают надлежащее лечение.
Распространенность эпилепсии в Красноярском крае на протяжении последних 10 лет составляет 6,7-7,9 на 1000 среди детей и 1-1,6 на 1000 среди подростков; мальчики страдают эпилепсией чаще (54%), чем девочки (46%). Дебют эпилепсии приходится преимущественно на возрастные группы от 0 до 1 года (26%) и 4–6 лет (24%), существенно реже манифестация наступает в подростковом возрасте (4%). В структуре эпилептических синдромов преобладают симптоматические фокальные (41% случаев) и криптогенные фокальные эпилепсии (28%); третье и четвертое место занимают соответственно идиопатические фокальные эпилепсии (18%) и идиопатические генерализованные эпилепсии (10%); менее многочисленная группа – эпилептические энцефалопатии (3%).
Фактором эпилептогенеза в детском возрасте выступает незрелость мозга, характеризующаяся преобладанием процессов возбуждения, необходимых для формирования функциональных межнейронных связей. Кроме этого, эпилептизации нейронов способствуют преморбидные органические поражения мозга (генетические или приобретенные), вызывающие повышенную судорожную готовность. В этиологии и патогенезе эпилепсии у детей немалую роль играют наследственная или приобретенная предрасположенность.
Развитие наследственных форм эпилепсии у детей в большинстве случаев связано с генетически обусловленной нестабильностью мембран нейронов и нарушением нейромедиаторного баланса. При наличии эпилепсии у одного из родителей, риск развития эпилепсии у ребенка составляет около 10%.
Эпилепсия у детей может быть ассоциирована с наследственными дефектами обмена веществ (фенилкетонурией, лейцинозом, гиперглицинемией, митохондриальными энцефаломиопатиями), хромосомными синдромами (болезнью Дауна), наследственными нейрокожными синдромами (нейрофиброматозом, туберозным склерозом) и др.
Среди пренатальных факторов ведущую роль играют токсикозы беременности, гипоксия плода, внутриутробные инфекции, фетальный алкогольный синдром (ФАС), внутричерепные родовые травмы, тяжелая желтуха новорожденных. Раннее органическое поражение мозга может быть связано с врожденными аномалиями мозга, перенесенными ребенком нейроинфекциями (менингитами, энцефалитами, арахноидитами), ЧМТ; осложнениями общих инфекционных заболеваний (гриппа, пневмонии, сепсиса и др.).
Необходимо отметить, что детская эпилептология чрезвычайно многолика, встречаются формы, которые не отмечаются у взрослых. Кроме того, у детей на проявления эпилепсии оказывают влияние множество специфических факторов. Именно у детей выделен целый ряд форм эпилепсии с дебютом в определенном возрасте (возраст-зависимые формы эпилепсии) – от периода новорожденности до подросткового возраста.- поясняет Андрей Носырев
Существуют также формы эпилепсии с наследственной предрасположенностью, например, юношеская миоклоническая эпилепсия. При этих формах риск рождения больного ребенка, если один из родителей болен эпилепсией, невысок, и составляет всего не более 8%. Крайне редко встречаются прогрессирующие наследственные формы эпилепсии, главным образом, в семьях с кровно - родственным браком или в определенных этнических группах. В этих семьях риск рождения больного ребенка может быть очень высок и достигать 50%.
- Распознать симптомы эпилепсии у детей не столь просто, если учесть, что некоторые формы эпилепсии иногда и не сопровождаются явными судорогами. Если поражена только часть мозга или часть мозговой коры, то судороги охватывают не все тело, а, например, только руку или ногу.
Для тех, кто впервые сталкивается с тем, как проявляется эпилепсия, может стать настоящим шоком. Припадок, особенно у детей или подростков, выглядит пугающе, например: неестественные и ритмичные конвульсии, периодические отключения сознания, перебои с дыханием, напряженность мышц, беспорядочные действия и движения, в том числе мимики, закатывание глаз за веко.
Симптомы дают знать о себе в детском садике, школе или в первые недели жизни у новорожденных. Однако могут долгое время оставаться незамеченными, так как воспитатели порой плохо доглядывают детей, а дома признаки могут вообще не проявляться.
- В лечении эпилепсии активную роль должны играть родители, так как лечение может длиться годы, а иногда и всю жизнь. Основная цель лечения - предотвращение возникновения приступов, либо, по меньшей мере, максимальное снижение их частоты и интенсивности. Выбор противоэпилептического препарата определяется типом припадка, данными электроэнцефалографии и индивидуальной переносимостью лекарства.
Задача врача эпилептолога – разобраться в сплетении фактов о болезни, сделать верные выводы, поставить правильный диагноз, подобрать эффективную терапию, дать письменные рекомендации, рассказать пациентам с родителями на приёме о болезни и методах её лечения в отведенные короткие временные рамки. Специалисту следует учесть сложность для понимания информации об эпилепсии, разный интеллектуальный уровень присутствующих, психологические особенности пациентов.
Эпилепсия чаще симптоматическая с наследственной предрасположенностью. С ней бороться трудно. Таким детям назначают лекарства, которые принимаются постоянно.
Во время приступа, лучшее, что вы можете сделать, это обеспечить приток воздуха больному. Не надо держать его, крепко фиксировать. Постарайтесь только оградить больного от возможной опасности нанесения себе реального вреда. Под голову лучше подложить что-нибудь мягкое, чтобы больной не поранился. Голову лучше повернуть, чтобы он не поперхнулся слюнной, если удастся между зубов нужно положить тряпку, чтобы человек с приступом эпилепсии не прикусил язык.
Многие родители пытаются создать ребенку, больному эпилепсией, чрезмерно комфортные условия существования, ограничивают его контакты с окружающими и сверстниками. Подобная гиперопека, а также само заболевание вызывает у детей чувство неполноценности и закомплексованности. Более правильным считается вселить оптимизм в ребенка и обеспечить ему гармоническое воспитание, так как это делается по отношению к здоровым детям. В результате такого подхода к воспитанию дети будут развиваться социально адаптированными и не будут чувствовать себя обреченными. Разумное решение - рассматривать ребенка как обыкновенного, нормального маленького человека, которому повышенная забота нужна только в области здоровья.
В заключение необходимо отметить, что детские эпилепсии весьма разнообразны. Необходимо с вниманием относиться как к пароксизмальным симптомам, так и к различным вариантам нарушений в высшей психической сфере. При любых подозрениях на эпилепсию необходимо направлять ребенка на консультацию и обследование к профильному специалисту.
Эпилепсия у новорожденных. Что делать?
У новорожденных происходит наибольшее количество приступов среди всех маленьких пациентов, страдающих эпилепсией, к чему приводят многочисленные причины. У недоношенных детей до 1500 грамм, приступы встречаются наиболее часто.
Как обнаружено в исследовании неонатальных приступов, произведенными неврологами с Кентукки (1995): у двух из трех новорожденных с эпилепсией, приступы проявляются в первые 2 дня жизни. У многих новорожденных, приступы прекращаются после короткого периода времени и не сопровождают ребёнка на продолжении жизни.
Причины приступов эпилепсии у новорождённых
Существует много причин эпилепсии у новорожденных. Выделяют следующие причины:
- Классические эпилептические энцефалопатии
К данным синдромом относят: синдром Отахара и раннюю миоклоническую энцефалопатия (РМЭ).
Ранняя миоклоническая энцефалопатия (РМЭ).
Эпилептические приступы начинаются в первые 3 месяца жизни младенца, но, в большинстве случаев, появляются впервые в течение первых 30 дней. При РМЭ у детей регистрируются комбинации двух эпилептических приступов: тонических и миоклонических, но чаще всего возникают миоклонические.
При проведении ЭЭГ проявляется такая же эпилептическая активность, как и в случае с синдромом Отахара. В большинстве случаев, причиной заболевания являются метаболические генетические заболевания. К сожалению, у синдрома неблагоприятный прогноз с высоким уровнем смертности и умственной отсталостью.
Эпилепсия младенчества с мигрирующими приступами.
Приступы начинаются у новорожденных спустя несколько дней после рождения или до 2-х месяцев. Синдром характеризуется фокальными (очаговыми) тоническими или клоническими приступами. Данный синдром связан с 7 генетическими мутациями. Прогноз у детей с данным синдромом не благоприятен, так как медикаментозное лечение не даёт результатов, а само заболевание сопровождается задержкой в развитии.
- Доброкачественные генетические заболевания
Доброкачественные семейные неонатальные приступы. Данный диагноз могут установить в том случае, когда в семейной истории пациента зафиксированы эпилептические приступы в раннем возрасте у родственников. Заболевание, в большинстве случаев, проявляется между 2 днями и 3 месяцами жизни малыша. Приступы в данном случае сопровождаются тахикардией с остановкой дыхания или без неё. В продолжении жизни появляются клонические движения, которые могут быть симметричными или же происходить на отдельных частях тела. При этом сторона, на которой происходит приступ, может изменяться.
С данным синдромом связаны 3 генетические мутации. В большинстве случаев, доброкачественные семейные неонатальные приступы хорошо поддаются лечению и проходят до 8 месяцев ребёнка. Однако, у детей есть шанс проявления эпилептической активности в будущем.
Доброкачественные несемейные неонатальные судороги или судороги пятого дня. Приступы начинаются у новорожденных на первой неделе жизни. У 90% детей они начинаются между четвертым и шестым днями. Именно поэтому они называются судороги 5 дня.
Заболевание проходит до 8 месяцев, а приступы фактически всегда асимметрически клонические, которые могут проявиться на одной стороне с генерализацией и продолжаться в течение 1-3 минут. В основном приступы частые и повторяющиеся, с проявлением эпилептического статуса. К синдрому приводит генетическая мутация KCNQ2.
У новорожденных с судорогами пятого дня прогноз развития болезни благоприятный, так как она проходит самостоятельно. У некоторой части детей на протяжении первого года жизни может появиться задержка в развитии, но они догонят своих сверстников через некоторое время и это не оставит негативного следа на их жизни.
- Злокачественные генетические заболевания
Речь идет об эпилептических энцефалопатиях с задержкой развития, которые происходят на фоне генетических мутаций.
При отсутствии явной причины заболевания на МРТ головного мозга, зафиксированных проблем при рождении и первичных метаболических исследований, следует выполнить генетические тесты, которые помогут определить более точный диагноз и назначить подходящее лечение.
Многочисленные метаболические заболевания могут привести к эпилепсии у новорождённых и неонатальным судорогам. Несмотря на многочисленное количество данных заболеваний, встречаются они крайне редко.
- Эпилептические судороги, вызванные различными повреждениями
Повреждения головного мозга у новорожденных может произойти в случае гипоксии во время родов, электролитных нарушений (гипогликемии, гипокальциемии, гипомагниемии), инфекционных заболеваний с вовлечением нервной системы и т.д.
Во время данных нарушений в головном мозге происходят патологические изменения церебральных сосудов, в результате чего нарушается кровообращение.
Данный синдром возникает в том случае, если во время беременности мать употребляла наркотические вещества.
Последствия неонатальных судорог у новорожденных
Примерно треть новорожденных детей с неонатальными приступами страдают какими-либо неврологическими расстройствами в более позднем возрасте. Также была установлена связь между интенсивностью неонатальных приступов и между неврологическими нарушениями.
Лечится ли эпилепсия у младенцев?
Обычно неонатальные судороги у новорожденных проходят после короткого времени, в результате чего можно прекратить медикаментозное лечение у большинства детей. Несмотря на то, что судороги могут пройти, лечение всё же требуется.
Если причинами появления неонатальных судорог являются метаболические нарушения – следует, прежде всего, лечить причину заболевания, т.е. привести в норму сахар, кальций, магний или витамины группы B.
Два самых используемых препарата при неонатальных судорогах, которые можно вводить внутривенно для быстрого достижения эффективного уровня препарата в крови – это фенобарбитал и фенитоин. Если эти препараты не помогают остановить приступы, рекомендуется попробовать мидазолам, лидокаин или леветирацетам, а затем и другие противоэпилептические препараты.
Хотите знать, что действительно помогает при эпилепсии и как помочь ребёнку жить максимально полноценной жизнью, несмотря на заболевание?
Раз в неделю мы выпускаем видео или статью о лечении эпилепсии. Это БЕСПЛАТНАЯ и ЕДИНСТВЕННАЯ в своем роде электронная рассылка в мире и мы уверены, что в этих выпусках вы найдёте много полезных рекомендаций для себя и своего ребёнка.
- Можно ли вылечить эпилепсию у детей?
- Переходит ли эпилепсия по наследству?
- Помогают ли альтернативные методы лечения контролировать приступы?
- Что нельзя делать при эпилепсии?
- Сколько должен спать ребёнок с эпилепсией?
- Чем опасны приступы эпилепсии во сне?
- Как помочь пациенту во время приступа?
- Можно ли заниматься спортом?
- Может ли эпилепсия привести к проблемам в учебе, задержке развития, проблем с памятью и поведением?
Введите адрес вашей электронной почты и проверьте почту через 5 минут
***Мы ценим вас и ваше доверие. Наша цель – предоставить вам достоверную информацию о лечении эпилепсии, а также постараться помочь вам или вашим детям жить с этим тяжелым заболеванием. Ни при каких обстоятельствах ваши данные не будут переданы и проданы третьим лицам. Как и вы, мы не любим получать бесполезную почту или рекламу, и постараемся оправдать ваше доверие.
Читайте книгу детского эпилептолога профессора Ури Крамера «Детская эпилепсия от А до Я»

Узнайте, как помочь ребёнку жить максимально возможной полноценной жизнью, несмотря на эпилепсию. Автор – известный детский эпилептолог профессор Ури Крамер. Издательство: клиника «Мигдаль Медикал» (Израиль, 2022)
Книга написана простым языком для мам и пап, полна практических советов и рекомендаций эксперта-эпилептолога с мировым именем.
В книге профессора Крамера вы найдёте ответы на многие ваши вопросы об эпилепсии у детей, начиная с видов приступов, правильной диагностики, эффективных методов лечения, и заканчивая практическими советами о том, как повысить качество жизни вашего ребёнка и подготовить его к самостоятельной взрослой жизни.
Неонатальная эпилепсия
Неонатальные судороги – пароксизмальные состояния, проявляющиеся генерализованными или локальными мышечными сокращениями, вегетативно-висцеральными нарушениями, имитацией безусловных двигательных автоматизмов, сопровождающиеся специфическими изменениями на ЭЭГ в приступном периоде. Диагноз устанавливается на основании электроэнцефалографии; необходимо выявление причины судорог. Лечение зависит от этиологии заболевания.
Судороги выявляют у 1,4% доношенных детей и у 20% недоношенных Недоношенные младенцы Ребенок, родившийся до 37 недель беременности, считается недоношенным. Недоношенность определяется гестационным возрастом, в котором рождается ребенок. Раньше любой ребенок, родившийся с весом. Прочитайте дополнительные сведения . Судороги могут быть связаны с тяжелыми неонатальными проблемами и требовать немедленной оценки. Большинство судорог фокальные, вероятно потому, что генерализация эпилептической активности затруднена у новорожденных из-за отсутствия миелинизации и неполного формирования дендритов и синапсов в мозге.
У некоторых новорожденных, которым проводили электроэнцефалографию (ЭЭГ) для оценки судорог или других симптомов энцефалопатии (например, гипоактивности, сниженной реактивности) была выявлена субклиническая (бессимптомная) судорожная активность (≥ 20 секунд ритмической эпилептиформной электрической активности на ЭЭГ, но без клинических видимых судорожных проявлений). Когда субклиническая электрическая активность непрерывна и сохраняется в течение > 20 минут, ее определяют как электрический эпилептический статус.
Этиология неонатальных судорожных нарушений
Аномальные электрические разряды в центральной нервной системе (ЦНС) могут быть вызваны:
Первичными внутричерепными процессами (например, менингитом, ишемическим инсультом, энцефалитом, внутричерепными кровоизлияниями, опухолями, пороками развития)
Системными проблемами (например, гипоксией-ишемией, гипогликемией, гипокальциемией, гипонатриемией, другими нарушениями метаболизма)
По клиническим признакам судороги, развивающиеся в результате внутричерепного процесса, обычно не могут быть дифференцированы от судорог, возникающих в результате системных проблем (могут иметь как очаговые, так и генерализованные проявления).
Гипоксически-ишемическое поражение – наиболее распространенная причина возникновения судорог у новорожденных, возникающая до, во время или после родов (см. Краткий обзор перинатальных респираторных заболеваний Обзор перинатальных респираторных заболеваний (Overview of Perinatal Respiratory Disorders) Процесс родов сопровождается обширными физиологическими изменениями (см. также Легочная функция новорожденного (Neonatal Pulmonary Function)), которые иногда выявляют состояния, которые не представляли. Прочитайте дополнительные сведения ). Такие припадки могут быть очень серьезными и с трудом поддаются лечению, но они имеют тенденцию уменьшаться через 3–4 дня. Когда для лечения неонатальной гипоксии применяется терапевтическая гипотермия (обычно это охлаждение всего тела), судороги могут быть менее тяжелыми, но могут повторяться во время согревания.
Ишемический инсульт Ишемический инсульт Ишемический инсульт является внезапной неврологической недостаточностью, вызванной очаговой ишемией головного мозга с постоянным инфарктом мозга (например, положительные результаты при диффузионно-взвешенном. Прочитайте дополнительные сведения , вероятнее всего, может развиться у новорожденных с полицитемией Перинатальная полицитемия и синдром повышенной вязкости Полицитемия – аномальное увеличение эритроцитарной массы, определенное у новорожденных при венозном гематокрите ≥ 65%. Такое увеличение может привести к повышенной вязкости крови с осаждением. Прочитайте дополнительные сведения , тромбофилией вследствие генетического расстройства или тяжелой гипотензией, но может возникать и у новорожденных без каких-либо факторов риска. Инсульт обычно происходит в области средней мозговой артерии или, если связан с гипотензией, в дренируемых зонах. Судороги в результате инсульта, как правило, фокальные и могут привести к апноэ.
Неонатальные инфекции Обзор неонатальных инфекций (Overview of Neonatal Infections) Пути заражения неонатальной инфекцией: в утробе матери трансплацентарно, либо через разрыв околоплодных оболочек; в родовом канале во время родов (интранатально); из внешних источников после. Прочитайте дополнительные сведения , такие как менингит Бактериальный менингит новорожденных Бактериальный менингит новорожденных – это воспаление менингеальных оболочек, вызванное бактериальной инвазией. Признаки заболевания такие же, как и при сепсисе: раздражение центральной нервной. Прочитайте дополнительные сведения и сепсис Неонатальный сепсис Неонатальный сепсис является инвазивной инфекцией, как правило, бактериальной, развивающейся в неонатальном периоде. Симптомы сепсиса многообразны, неспецифичны и включают снижение спонтанной. Прочитайте дополнительные сведения , могут вызвать судороги; в таких случаях судороги, как правило, сопровождаются другими симптомами и признаками. Стрептококки группы B и грамотрицательные бактерии – распространенные возбудители таких инфекций у новорожденных. Энцефалит, вызванный цитомегаловирусом Врожденная и перинатальная цитомегаловирусная (ЦМВ) Цитомегаловирусная инфекция может быть приобретена пренатально или перинатально и является наиболее распространенной врожденной вирусной инфекцией. Признаками при рождении, если они присутствуют. Прочитайте дополнительные сведения , вирусом краснухи Врожденная краснуха Врожденная краснуха является вирусной инфекцией, передаваемой от матери ребенку во время беременности. Признаками этого заболевания являются множественные врожденные аномалии, которые могут. Прочитайте дополнительные сведения , Treponema pallidum Врожденный сифилис Врожденный сифилис является мультисистемной инфекцией, вызывается Treponema pallidum и передается плоду через плаценту. К ранним симптомам относят: поражения кожи, лимфатических узлов. Прочитайте дополнительные сведения Toxoplasma gondii. Проявления заболевания, если они имеют место, включают: недоношенность, задержку внутриутробного. Прочитайте дополнительные сведенияВнутричерепное кровоизлияние Кровоизлияния в головной мозг Стимуляция сокращения матки и родов иногда приводит к нанесению физических травм ребенку. Риск неонатальных травм в результате тяжелых или травматических родов снижается за счет увеличения использования. Прочитайте дополнительные сведения включая субарахноидальное Субарахноидальное кровоизлияние Стимуляция сокращения матки и родов иногда приводит к нанесению физических травм ребенку. Риск неонатальных травм в результате тяжелых или травматических родов снижается за счет увеличения использования. Прочитайте дополнительные сведения , может вызвать судороги. Внутрижелудочковое кровоизлияние, которое чаще всего возникает у недоношенных детей Недоношенные младенцы Ребенок, родившийся до 37 недель беременности, считается недоношенным. Недоношенность определяется гестационным возрастом, в котором рождается ребенок. Раньше любой ребенок, родившийся с весом. Прочитайте дополнительные сведения , является результатом кровотечения в герминальный матрикс (перивентрикулярную область, которая дает начало нейронам и глиальным клеткам во время развития).
Гипонатриемия Неонатальная гипонатриемия Гипонатриемия – концентрация натрия в сыворотке крови 135 мЭкв/л ( 135 ммоль/л). Значительная гипонатриемия может вызвать судороги или кому. Лечение состоит в осторожном замещении натрия внутривенным. Прочитайте дополнительные сведения может возникнуть в результате снижения концентрации натрия из-за разбавления (когда перорально или внутривенно вводится слишком много воды, особенно при гиповолемии, что, при достаточно серьезной ситуации, приводит к повышению уровня антидиуретического гормона [АДГ], несмотря на низкую осмолярность сыворотки [неосмотическое высвобождение АДГ]) или от потери натрия с калом или мочой.
Гипокальциемия Неонатальная гипокальциемия Гипокальциемия – это общая концентрация сывороточного кальция 8 мг/дл (2 ммоль/л) у доношенных новорожденных или 7 мг/дл (1,75 ммоль/л) у недоношенных детей. Ее также определяют, как уровень. Прочитайте дополнительные сведения (сывороточный уровень кальция 7,5 мг/дл [ 1,87 ммоль/л]) обычно сопровождается сывороточным уровнем фосфора > 3 мг/дл ( > 0,95 ммоль/л) и в иных случаях может проходить бессимптомно. Факторы риска развития гипокальциемии – недоношенность, интранатальная асфиксия, родовые травмы.
Гипомагнезиемия является редкой причиной судорог, которые могут возникнуть при уровне магния в сыворотке крови 1,4 мгЭкв/л ( 0,7 ммоль/л). Гипомагнезиемия часто сопутствует гипокальциемии и должна быть исключена у новорожденных с гипокальциемией, если судороги продолжаются после адекватной терапии кальцием.
Пороки развития ЦНС Обзор врожденных неврологических аномалий Врожденные аномалии мозга обычно вызывают тяжелые неврологические дефициты, а некоторые могут быть фатальными. Некоторые из наиболее серьезных неврологических аномалий (например, анэнцефалия. Прочитайте дополнительные сведения также могут вызывать судороги.
Неонатальные судороги могут быть семейными, а некоторые имеют генетические причины. Доброкачественные семейные неонатальные судороги являются калиевой каналопатией, которая наследуется по аутосомно-доминантному типу. Ранняя младенческая эпилептическая энцефалопатия (синдром Oтахара) - редкое заболевание, связанное с различными мутациями.
Симптомы и признаки неонатального судорожного расстройства
У новорожденных судороги обычно очаговые и с трудом отличаются от нормальной активности новорожденных, поскольку могут проявляться в виде жевания или движений, напоминающих езду на велосипеде. Общие проявления включают мигрирующие клонические подергивания конечностей, чередующиеся с гемисудорогами и примитивными подкорковыми приступами (которые вызывают остановку дыхания, жевательные движения, постоянные отклонения глаз или нистагмоидные движения и эпизодические изменения мышечного тонуса). Генерализованные тонико-клонические припадки редки.
Бессимптомная электроэнцефалографическая эпилептформная активность часто отмечается после гипоксически-ишемического инсульта (в том числе перинатальной асфиксии или инсульта), а также у новорожденных с инфекциями ЦНС, особенно после проведенного противоэпилептического лечения, которое скорее курирует только клинические проявления, а не электрическую судорожную активность.
Диагностика неонатальных судорожных нарушений
Лабораторные исследования (например, анализ крови на глюкозу, электролиты, анализ цереброспинальной жидкости (ЦСЖ), посев образцов мочи и крови; иногда генетические исследования)
Обычно визуализация головного мозга
Диагностическая оценка начинается со сбора подробного семейного анамнеза и физикального обследования.
Синдром повышенной нервно-рефлекторной возбудимости, проявляющийся в виде асинхронных движений в мышцах конечностей, следует отличать от истинных судорожных проявлений. Приступ повышенной нервно-рефлекторной возбудимости, как правило, носит стимул-индуцированный характер и может быть остановлен путем удерживания конечности; в отличие от него, судорожные припадки возникают спонтанно и двигательная активность сохраняется даже тогда, когда конечность удерживается на месте.
ЭЭГ-мониторинг имеет большое значение и время записи иногда нужно продлевать, особенно когда трудно определить наличие судорог у новорожденного. ЭЭГ также необходима для контроля ответа на лечение.
Запись видео-ЭЭГ должна охватывать периоды активного и спокойного сна и, следовательно, должна продолжаться ≥ 2 часов. Нормальная ЭЭГ с сохранными физиологическими паттернами различных стадий сна является хорошим прогностическим признаком; ЭЭГ с серьезными диффузными изменениями биоэлектрической активности головного мозга (например, диффузное уплощение биоэлектрического сигнала или паттерн «вспышка – подавление») прогностически неблагоприятна.
Прикроватная ЭЭГ с видеомониторингом в течение ≥ 24 часов может обнаружить продолжающиеся бессимптомные электрические судороги, в частности в течение нескольких первых дней после инсульта в ЦНС.
Лабораторные методы
Лабораторные исследования с целью диагностики основного заболевания должны быть проведены в экстренном порядке, тесты включают пульсоксиметрию, определение в сыворотке крови уровней глюкозы, натрия, калия, хлора, бикарбоната, кальция и магния и проведение люмбальной пункции для анализа СМЖ (определения количества и морфологии клеток, подсчета белка и глюкозы), а также бактериологического посева. Также следует получить результаты бакпосевов мочи и крови.
Потребность в других метаболических тестах (например, рН артериальной крови, уровень газов в крови, билирубин в сыворотке крови, амино- или органические кислоты в моче) или анализ на часто принимаемые наркотики (передаются новорожденным трансплацентарно или при грудном вскармливании) назначаются в зависимости от клинической ситуации.
Генетическое тестирование должно быть рассмотрено у детей с рецидивирующими или рефрактерными судорогами неопределенной этиологии.
Методы визуализации
Визаулизирующие исследования, как правило, проводятся, если причина не очевидна (например, изменение содержания глюкозы или электролитов). МРТ является более предпочтительным методом, но не всегда возможна; в таких случаях, выполняется КТ головы.
У очень ослабленных детей, которые не могут быть доставлены в радиологию, может быть сделано УЗИ исследование с помощью портативного аппарата; оно может обнаружить внутрижелудочковое, а не субарахноидальное кровоизлияние. МРТ или КТ проводится при стабильном состояние младенцев.
КТ головы может обнаружить внутричерепное кровотечение и некоторые пороки развития головного мозга. МРТ визуализирует мальформации более четко и может обнаружить ишемическую ткань в течение нескольких часов после появления.
Магнитно-резонансная спектроскопия может помочь определить степень ишемического повреждения или определить накопление определенных нейромедиаторов, связанных с основным метаболическим расстройством.
Прогноз при неонатальных судорожных нарушениях
Прогноз зависит от этиологии:
Около 50% новорожденных с судорогами вследствие гипоксически-ишемического поражения ЦНС имеют в дальнейшем нормальное психомоторное развитие.
Большинство новорожденных с судорогами вследствие субарахноидального кровоизлияния, гипокальциемии или гипонатриемии также имеют благоприятный прогноз.
Для пациентов с тяжелыми внутрижелудочковыми кровоизлияниями характерен более тяжелый прогноз.
Для идиопатических припадков или припадков вследствие пороков развития, раннее начало прогностически связывают с худшими показателями нервной системы.
Подозревается, но не доказано, что длительные или частые судорожные приступы у новорожденных могут вызвать большее повреждение, чем нарушения, вызванные основным расстройством. Однако, есть основания считать, что метаболический стресс, возникающий на фоне длительной патологической активности нервных клеток во время продолжительных судорог, может привести к дополнительному повреждению мозга. При таких повреждениях головного мозга, как гипоксия-ишемия, инсульт или инфекция, у новорожденных может возникнуть серия судорог, которые обычно исчезают через 3-4 дня и могут возникнуть снова через месяцы и годы при повреждениях головного мозга. Судороги вследствие других причин могут быть более стойкими в неонатальном периоде.
Лечение неонатальных судорожных нарушений
Лечение причины заболевания
Лечение неонатальных судорог прежде всего направлено на устранение основной причины заболевания.
Лечение причины заболевания
При низком содержании в сыворотке крови глюкозы вводят 10%-ный раствор декстрозы внутривенно по 2 мл/кг под контролем уровня глюкозы в сыворотке крови; по мере необходимости проводят дополнительные введения, но с осторожностью, чтобы не вызвать гиперликемию.
При гипокальциемии применяют 10%-ный кальций глюконат 1 мл/кг внутривенно (9 мг/кг элементарного кальция); повторные введения показаны при постоянных гипокальциемических судорогах. Скорость инфузии глюконата кальция не должна превышать 0,5 мл в минуту (50 мг в минуту); во время инфузии необходимо проводить непрерывный кардиомониторинг. Следует избегать избыточной экстравазации, поскольку это может вызвать шелушение кожи.
При гипомагниемии вводят 0,2 мл/кг (100 мг/кг) 50%-ного раствора сульфата магния внутримышечно.
Бактериальные инфекции следует лечить антибиотиками.
Герпетический энцефалит лечат ацикловиром.
Противоэпилептические препараты
Противоэпилептические препараты назначаются в случаях, если судороги не прекращаются вскоре после коррекции обратимых расстройств, таких как гипогликемия, гипокальциемия, гипомагниемия, гипонатриемия или гипернатриемия.
Фенобарбитал по-прежнему является наиболее широко используемым препаратом; нагрузочная доза составляет 15-20 мг/кг внутривенно. Если судороги продолжаются, каждые 15-30 минут может быть внутривенно введено 5-10 мг/кг до прекращения приступа или до максимальной дозы 40 мг/кг. Если судороги являются стойкими, поддерживающая терапия может быть начата через 24 часа по 1,5-2 мг/кг каждые 12 часов и увеличена до 2,5 мг/кг каждые 12 часов, основываясь на клиническом ответе или ЭЭГ, или на концентрации препаратов в сыворотке. Продолжают внутривенное введение фенобарбитала, особенно если приступы являются частыми или длительными. Когда ребенок стабилен, фенобарбитал может быть дан перорально 3-4 мг/кг 1 раз/день. Терапевтические уровни фенобарбитала в сыворотке крови составляют 20–40 мкг/мл (85–170 мкмоль/л), но иногда необходимы, хотя бы временно, более высокие уровни.
Леветирацетам используется для лечения судорог у новорожденных, потому что он менее сомногенный, чем фенобарбитал. Препарат вводят внутривенно в нагрузочной дозе 20-60 мг/кг со скоростью 2-5 мг/кг/минуту, затем терапию можно продолжить в дозе 10-30 мг/кг внутривенно каждые 12 часов. Терапевтические уровни для новорожденных четко не определены.
Лоразепам в дозе 0,1 мг/кг внутривенно можно использовать первоначально при продолжительных или резистентных судорогах и повторять введение с 5–10-минутными интервалами до 3 доз в течение 8 часов.
За новорожденными, которые получают противоэпилептические препараты внутривенно, необходимо тщательное наблюдение; большие дозы и комбинации препаратов, в частности лоразепама с фенобарбиталом, могут вызвать угнетение дыхания.
Оптимальная продолжительность поддерживающей терапии неизвестна для любого из противосудорожных препаратов и зависит от основной этиологии судорог и наличия факторов риска рецидива судорог.
Ключевые моменты
Неонатальные судороги обычно возникают как реакция на системное заболевание или поражение центральной нервной системе (например, гипоксию/ишемию, инсульт, кровоизлияния, инфекции, метаболические расстройства, структурные аномалии головного мозга).
Неонатальные судороги, как правило, очаговые и их трудно распознавать; общие проявления включают мигрирующие клонические судороги конечностей, жевательные движения, стойкие девиации глаз или нистагм и эпизодические изменения мышечного тонуса.
Электроэнцефалография является основным методом диагностики; для определения причины, как правило, проводятся лабораторные исследования и нейровизуализация.
Лечение ориентировано на устранение причины заболевания.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Неонатальные судороги у глубоко недоношенных детей с экстремально низкой и очень низкой массой тела при рождении: распространенность и трансформация в структурную эпилепсию
1) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени В.И. Кулакова» Министерства здравоохранения Российской Федерации, Москва, Россия;
2) ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Министерства здравоохранения Российской Федерации (Сеченовский Университет), Москва, Россия
По данным Всемирной организации здравоохранения (ВОЗ) ежегодно во всем мире регистрируется около 15 миллионов преждевременных родов, что составляет более 10% детей, рожденных во всех странах мира [1]. В течение последних десятилетий отмечается стойкая тенденция к увеличению выживаемости глубоко недоношенных детей с экстремально низкой массой тела (ЭНМТ) и очень низкой массой тела (ОНМТ) при рождении (85 и 100% соответственно), что в первую очередь связано с совершенствованием всех этапов неонатальной медицинской помощи, улучшением работы медицинского персонала в отделениях реанимации и интенсивной терапии [2–4].
Неонатальные судороги являются наиболее распространенным неврологическим нарушением у новорожденных, причем у недоношенных детей они встречаются чаще, чем у доношенных [5, 6]. Частота неонатальных судорог у недоношенных детей широко варьирует и по данным разных авторов составляет от 5,7 до 14,7% [7].
Неонатальные судороги достоверно связаны с формированием неблагоприятного неврологического исхода у недоношенных детей [8, 9]. Согласно данным ряда исследований, эпилепсия в первые три года жизни развивается у 1,7% детей, рожденных с ОНМТ [5]. Сходные результаты были получены и в других исследованиях [6, 10, 11]. При рождении детей с ЭНМТ риск возникновения эпилепсии в возрасте до 7 лет возрастает до 8,6% [12].
Согласно данным литературы, более 65% неонатальных судорог могут быть пропущены в виду их субклинического течения, в связи с чем необходимо проведение длительного электроэнцефалографического (ЭЭГ) мониторинга всем детям с подозрением на наличие судорожных пароксизмов; однако в настоящее время данный метод не получил широкого распространения в неонатальных отделениях в России и странах Европы [13, 14].
По данным ряда авторов, недоношенность является одним из ведущих факторов риска развития структурной эпилепсии, однако это утверждение остается недостаточно изученным и требует проведения дальнейших клинических исследований [15].
Цель исследования: Оценка частоты неонатальных судорог и их трансформации в структурную эпилепсию у детей с ЭНМТ и ОНМТ при рождении.
Материалы и методы
На базе Института неонатологии и педиатрии ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России был проведен ретроспективный анализ медицинской документации 297 пациентов, родившихся на сроке гестации от 25 до 32 недель, с массой тела менее 1499 г (450–1499 г), длиной тела 31–41 см, с оценкой по шкале Апгар 2–7 баллов на 1-й минуте и 4–7 баллов на 5-й минуте.
Критериями исключения являлись масса тела при рождении 1500 и более г, гестационный возраст более 32 недель, врожденные пороки развития головного мозга, верифицированная синдромальная патология, наличие судорожного синдрома, обусловленного метаболическими нарушениями.
Исследование было одобрено Этическим комитетом ФГБУ НМИЦ АГП им. В.И. Кулакова (Протокол №5, 27.05.2021).
Состояние всех детей при рождении было тяжелым, лечение проводилось в отделении реанимации и интенсивной терапии новорожденных (ОРИТН) и в отделении патологии новорожденных и недоношенных детей (ОПНиНД).
Основные патологические состояния, диагностированные в неонатальном периоде, представлены в таблице 1.
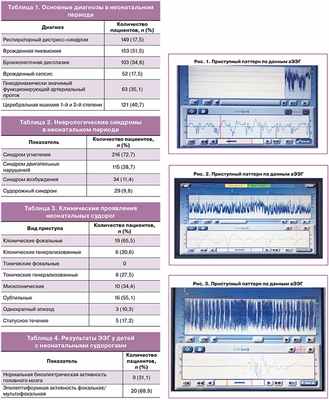
В ОРИТН и ОПНиНД в динамике всем детям проводилась оценка неврологического статуса и нейросонография (НСГ). По показаниям проводились: амплитудно-интегрированная электроэнцефалография (аЭЭГ) (n=246), многоканальная электроэнцефалография (ЭЭГ) (n=246), магнитно-резонансная томография (МРТ) головного мозга (n=167). Показанием для проведения ЭЭГ-исследований являлось подозрение на неонатальные судороги, апноэ недоношенных, тяжелая асфиксия при рождении, острое нарушение мозгового кровообращения, срок гестации 28 и менее недель; МРТ назначалась при выявлении по данным НСГ внутрижелудочковых кровоизлияний 2б и 3 степени, острого нарушения мозгового кровообращения и подозрения на порок развития головного мозга, тяжелая асфиксия при рождении.
Оценка неврологического статуса в неонатальном периоде включала в себя стандартный неврологический осмотр с оценкой общемозговой, менингеальной, очагов.
Суворов И.А. , Амирханова Д.Ю. , Дегтярева А.В. , Дегтярев Д.Н. , Албегова М.Б. , Киртбая А.Р. , Филиппова Е.А.
Читайте также:
