Нервы протезного ложа при недлительном использовании протезов
Добавил пользователь Владимир З. Обновлено: 30.01.2026
Полностью съемные зубные протезы используют при протезировании челюстей которые полностью лишены зубов (в случае адентии). Протез удерживается на челюсти за счет плотного прилегания к тканям протезного ложа. Если речь идет о протезе для верхней челюсти, то качественной фиксации можно добиться за счет специального клапана, который создает отрицательное давление, то есть по сути протез удерживается на месте за счет вакуума. Традиционно протезы для нижней челюсти очень неудобны, это связано с плохими условиями для их надежной фиксации. Помочь удержать протез на месте могут специально разработанные адгезивные пасты и кремы, они заметно улучшают ретенцию (прилегание) конструкции. Зачастую, такие протезы изготавливаются из акриловой пластмассы, при помощи специальных красителей, ей придают цвет и оттенок десен пациента, чтобы она не выделялась на фоне ротовой полости, в нее же, монтируются искусственные зубы, которые в точности имитируют нормальный прикус человека.
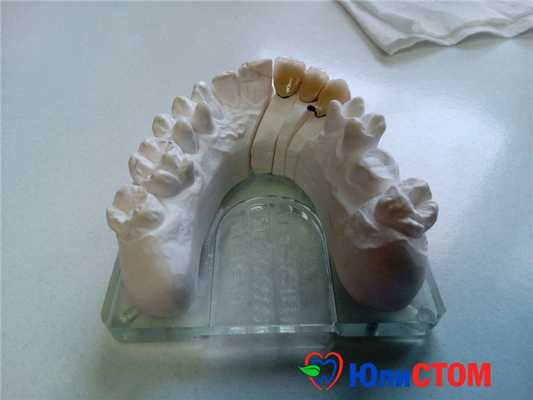
Процесс привыкания к зубным протезам (полным или частичным) часто долгий и затруднительный
Благодаря подобным изделиям, пациенты могут снова наслаждаться жизнью, есть все что угодно (и даже то, что не могли себе позволить до этого), поскольку жевательная функция полностью восстанавливается. Без использования данного типа протезов, можно забыть про нормальные походы в заведения общепита или семейные застолья, поскольку ничего кроме йогурта или пюре такой человек себе позволить не сможет.
Но, возникает вопрос – как привыкнуть к зубным протезам? Процесс привыкания к съемным зубным протезам очень долгий и часто затруднительный. Подобное протезирование никак нельзя назвать завершенной процедурой, поскольку слизистая ротовой полости постоянно раздражена, а сам пациент испытывает дискомфорт.
Что будет сразу после установки?
После установки протеза, большинство людей чувствуют облегчение, все потому, что они думают, что самый сложный этап пройден, и теперь они вновь смогут полноценно наслаждаться жизнью. Но, не нужно забывать, что протез является чужеродным для нашего организма предметом, который вызывает отторжение, поэтому, нужно будет как-то перетерпеть нелегкий период привыкания к новым зубам.
Какие проблемы могут возникнуть после установки зубного протеза?
Адаптация к съемному протезу начинается практически сразу же после завершения установки в кабинете стоматолога. И, по статистике, практически каждый пациент испытывает определенные трудности, которые связаны с периодом адаптации. Вот некоторые из них:
- Рвотный рефлекс. Постоянные рвотные позывы – это вполне нормальная реакция организма на чужеродный предмет в ротовой полости, так что волноваться по этому поводу особо не стоит. Но есть категория людей, которые дольше всего привыкают к зубным протезам, или же не привыкают вообще. Им противопоказана установка изделий которые прилипают к небу. Это необходимо учитывать при выборе способа протезирования. Часто, данная проблема проходит самостоятельно. Но, пациентам с повышенной чувствительностью, лучше вообще отказаться от подобных конструкций.
- Обильное слюноотделение. Организм человека воспринимает протез как еду, в результате чего, мозг посылает сигналы, которые затем активируют соответствующие функции, а именно выделение слюны и желудочного сока.
- Неприятные ощущения во время приема пищи. В первую очередь, такая проблема задевает владельцев именно съемных протезов, нагрузка неравномерно распределяется по челюсти в отличие от естественного пережевывания пищи настоящими зубами. К этому нужно долго привыкать.
- Восприятие вкуса. Вы можете частично потерять ощущение вкуса, поскольку в его восприятии принимает участие не только язык (как считают многие), но и остальные части ротовой полости. Пациент может перестать ощущать острую, соленую, горячую или сладкую пищу, у всех данный процесс происходит по-разному.
- Искажение речи. Протез и его выступающие части, могут мешать языку, человек с установленным протезом испытывает затруднение вовремя произношения слов. Но через некоторое время (примерно через неделю), дикция приходит в норму.
Полезные советы для тех, кто установил протез недавно
Буквально с первых дней использования протеза, многие пациенты жалуются на боль, а так же ссадины и царапины в ротовой полости. По факту механических повреждений возникать не должно, поскольку этот момент продуман еще на этапе проектирования изделия. Возможно, вы попросту его неправильно одеваете. Если же проблема не решится сама собой, нужно обратиться к стоматологу за дальнейшими коррективами протеза.
Советы приведенные ниже, не смогут полностью избавить вас от трудностей в период адаптации, но, они в значительной степени снижают уровень негативного воздействия и помогут быстрее привыкнуть к протезу.
Вызывает боль процесс пережевывания пищи, поэтому в первые несколько недель лучше оградить себя от приема твёрдой и жёсткой еды: мяса, орехов, печенья и т.д. В том случае если даже мягкую еду жевать больно, то в первое время ее можно резать на мелкие кусочки. Доверьтесь своим ощущениям, и когда боль начнет утихать, постепенно переходите к привычному для вас, нормальному режиму питания.
Ни в коем случае нельзя сокращать количество приемов пищи. Большинство пациентов, из-за сильного страха получить повреждения ротовой полости (а заживают они очень долго), переходят на жидкую еду и йогурты. Но, это не правильное решение, поскольку для того чтобы привыкнуть к протезу, нужна постоянная жевательная нагрузка.
Такие продукты, как например груши, яблоки и цитрусовые, нужно нарезать мелкими кусочками и медленно, с большим усилием пережевывать. Это позволяет снизить степень повреждения слизистой, а так же даст организму все необходимые витамины.
При сухости во рту или повышенном слюноотделении, рекомендуется пить побольше жидкости мелкими глотками на протяжении всего дня.
Если вы чувствуете легкое онемение, то можно делать легкий массаж десен, это улучшит кровообращение и онемение пройдет буквально через несколько минут. При этом нужно снять протез.
Укрепить десны и предотвратить раздражение, помогут отвары из таких трав как шалфей и ромашка. Проводить процедуру желательно три раза в сутки. Отвар ни в коем случае не должен быть горячим, жидкость комнатной температуры является оптимальным вариантом.
Что делать если во время ношения протеза часто возникает рвотный рефлекс?
- Для подавления рвотного рефлекса, так же можно принять препараты, которые понижают кислотность желудка и как следствие рвотные позывы пройдут сами по себе;
- Рассасывайте леденцы;
- Глубоко дышите через нос;
- Постарайтесь отвлечься от мысли, что у вас во рту находится инородное тело. Займитесь чтением книг или хобби. Так же, отвлечься от проблемы хорошо помогают упражнения направленные на мелку моторику рук, например складывание пазлов.
Ускорить процесс привыкания к протезу
- Полощите рот раствором соли;
- Серьезно подходите к процессу очистки протеза;
- Пробуйте рассасывать леденцы, этот процесс успокаивает и отвлекает от нахождения во рту чужеродного предмета;
- Для улучшения дикции, произносите скороговорки, читайте в слух, чаще говорите. Так же, стоит попробовать громче произносить слова. Зачастую, нормальная речь восстанавливается уже через несколько недель;
- Для более надежной фиксации протеза в ротовой полости, лучше всего использовать специальные гели и мази, они не только позволяют надежно зафиксировать изделие во руту, но и предотвращают появление ран натертостей и прочих механических повреждений ротовой полости.
- Нужно полностью исключить из рациона различные липкие продукты, причем не только на период привыкания к протезу. Это могут быть конфеты, различные шоколадные батончики с нугой, ириски и т.д.), они могут не только вызвать дискомфорт во время пережевывания, но и повредить конструкцию.
Что делать в том случае, если привыкание серьезно затянулось?
Если на протяжении довольно длительно периода времени, у вас никак не получается привыкнуть к протезу (то есть к инородному телу во рту), то этой проблеме может быть несколько логических объяснений:
- Атрофия челюсти;
- Индивидуальные особенности строения челюсти конкретно взятого пациента;
- Плохая фиксация конструкции;
Сложнее всего привыкнуть к так называемым бюгельным конструкциям, в основе которых имеются крепления изготовленные из металла. Помимо механического воздействия, оголенные металлические детали могут воздействовать и химически, вступая в реакцию с кислой средой ротовой полости. Своими силами подкорректировать такое изделие попросту невозможно, так как его легко повредить. Поэтому, если у вас есть ощущение что такая конструкция довольно плохо и ненадежно зафиксирована во рту, лучше сходить к специалисту. В том случае, если подвижность протеза внутри ротовой полости обусловлена атрофией челюсти, вам сможет помочь специальная мазь для дополнительной фиксации.
Сроки привыкания
Для некоторых, ощущение дискомфорта проходит довольно быстро, для других процесс адаптации неизбежно связан с длительными физическими страданиями.
Говорить о точных сроках довольно проблематично, ведь здесь играет роль довольно много факторов. Например, состояние десен пациента на момент установки протеза. Сильно поврежденные десны начнут активно натираться об поверхность изделия, это вызовет еще большее раздражение. В таком случае процесс адаптации затянется на долгие несколько месяцев. Сроки привыкания значительно увеличиваются при установке бюгельных протезов, подобный тип конструкции, имеет много металлических деталей, которые легко повреждают мягкие ткани ротовой полости.
Психологическое состояние – немаловажный фактор в процессе привыкания к зубным протезам. Человек, который переживает стресс, постоянно нервничает и пытается снять протез при первой же возможности, сам же и продлевает сроки адаптации, причем довольно значительно.
Если же говорить о средних показателях, то у большинства пациентов срок адаптации занимает примерно две (2) недели. Перечисленные выше причины, могут гарантировано увеличить срок привыкания до нескольких месяцев.
Уход за съемным протезом
Правильный уход за протезом – залог максимально быстрой адаптации. Для тех людей, которые и ранее тщательно ухаживали за полостью рта и зубами, процесс ухода за протезом не станет чем-то страшным и чрезмерно навязчивым. Достаточно лишь усвоить несколько простых правил:
Нервы протезного ложа при недлительном использовании протезов
Состояние нервных элементов протезного ложа исследовалось у 38 больных в возрасте от 50 до 84 лет, пользовавшихся протезами от 2 до 26 лет.
Анализ гистологических срезов (М. А. Реброва) показывает, что нервные элементы тканей протезного ложа подвергаются более выраженным изменениям, чем это имеет место в слизистой оболочке лиц, не пользующихся протезами. Необычное строение нервных волокон встречается в поверхностных и более глубоких слоях слизистой оболочки. Концевые нервные аппараты как в соединительной ткани, так и в эпителиальном пласте также изменены. Изучая нервные структуры слизистой оболочки по зонам, можно проследить динамику их деструктивных изменении.
Во всех слоях слизистой оболочки передней и средней трети твердого неба нервные проводники выявляют различной степени изменения, прогрессирующие по мере увеличения срока пользования протезом. При этом особенно отчетливо выступают деструктивные изменения в мякотных волокнах. Это можно проиллюстрировать рядом примеров. На рисунке изображен участок слизистой оболочки протезного ложа после пользования протезами в течение 5 лет. Представлены нервные волокна и концевые аппараты, расположенные в соединительной ткани сосочка. Видно, что нервные волокна находятся в начальных стадиях деструктивных изменений.
По ходу осевых цилиндров отмечаются колбообразные расширения или варикозные утолщения, а также несколько повышенная их аргентофилия. Нервные окончания в виде рыхлых «клубочков» граничат с базальным слоем эпителия.
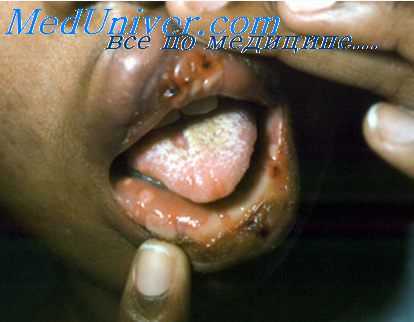
При пользовании протезами в течение 5—8 лет в данной зоне часто встречаются нервные волокна и концевые аппараты с частыми варикозными утолщениями. Колбообразные фигуры осевых цилиндров имеют неодинаковую форму и величину и соединены между собой тонкими перешейками. В концевых аппаратах, расположенных в сосочке по соседству с эпителием, во многих участках наблюдается колбообразное вздутие.
Можно наблюдать и несколько иной характер изменений нервных структур. Иногда по ходу мякотного нервного волокна образуются утолщения различной формы и величины. Одни из них округлые, другие типа вытянутых колбочек, и все они соединены между собой узкими перешейками. Нервные окончания выявляются в области верхушки сосочка или проникают в ростковую часть эпителия. Их форма весьма своеобразна. Периферические участки окончаний часто имеют вид широких неправильной формы пластинок, иногда с перетяжками по середине, чего не наблюдалось в предыдущих исследованиях.
Таким образом, изменения нервных элементов при пользовании протезом весьма различны по форме и по глубине. Это также отчетливо видно и при пользовании протезами в течение 10—15 лет. На рисунке представлены реактивные изменения мякотного волокна. Наблюдаются необычные соотношения между осевым цилиндром и миелиновыми оболочками. Осевой цилиндр резко утолщен и занимает большую часть волокна, оболочка же представлена узкой полоской. Целостность аксона в некоторых местах нарушается. По ходу его встречаются неодинаково по интенсивности импрегнированные участки.
Одни из них выглядят темными, другие — светлыми. В отдельных местах связь между сегментами осуществляется при помощи тонких перемычек. Волокно постепенно истончается, разволокняется и переходит в нервное окончание. Последнее имеет варикозные утолщения и расширения, а в отдельных местах образуются мощные пластинки, примыкающие к эпителию.
Распад нервных элементов наблюдается при более длительном пользовании протезами. Подобная картина представлена на рисунке. Мякотное нервное волокно расположено в глубоких слоях собственной пластинки слизистой оболочки протезного ложа при пользовании протезами на протяжении 15 лет. Осевой цилиндр истончается, необычно разветвляется и во многих местах распадается на отдельные фрагменты. Последние имеют различную величину и форму, причем все эти участки интенсивно импрегнируются. Миелиновая оболочка слабо импрегнируется и структура ее элементов не выражена.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Нервные окончания срединного шва и альвеолярных отростков при потере зубов
Нервные элементы слизистой оболочки медианного шва по сравнению с ранее описанными имеют свои особенности. В данном случае безмякотные нервные волокна преобладают над мякотными. В задней трети шва нервных элементов выявляется меньше, чем в передней и средней. В мякотных волокнах имеются изменения. Они выражаются, так же как и в предыдущих зонах, в появлении варикозных утолщений, в повышенной аргентофилии, натеках нейроплазмы. Видимых изменений в безмякотных нервных волокнах отметить не удалось. Концентрация концевых нервных аппаратов в различных слоях слизистой оболочки шва по зонам неодинакова.
В передней и средней третях их больше обнаружено в эпителии и меньше в соединительной ткани. В задней трети соотношения обратные. Большинство нервных окончаний имеет аналогичный описанным выше вид. Однако здесь встречаются своеобразные нервные аппараты, которые отсутствуют в других зонах. Они выглядят таким образом. Мякотное нервное волокна в основании сосочка переходит в безмякотное, последнее в области верхней трети сосочка образует крупное нервное окончание формы рыхлого клубка, от которого отходят дихотомически ветвящиеся веточки, поступающие в эпителий и образующие второе нервное окончание в виде тоненьких «усиков».
Таким образом, выявлены связанные между собой два нервных окончания, расположенные на разных уровнях слизистой оболочки. Что касается средней линии шва, то эта зона весьма бедна нервными элементами.
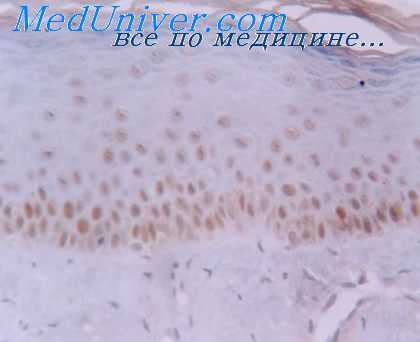
Краткое резюме по описанным выше данным сводится к следующему. Отмечено некоторое разнообразие расположения нервных элементов слизистой оболочки твердого неба и альвеолярных отростков у лиц с частичной и полной потерей зубов, не пользовавшихся съемными пластинчатыми протезами с отдельными начальными деструктивными их изменениями.
В слизистой оболочке твердого неба мякотные нервные волокна преобладают над безмякотными. В собственной пластинке они переплетаются, образуя сеть, петли которой расположены в горизонтальном направлении. В отдельных местах сети не образуется и здесь встречаются отдельные мякотные волокна, проходящие параллельно поверхности слизистой оболочки. В области медианного шва преимущественно выявляются безмякотные нервные волокна. Слизистая оболочка изучаемых областей обильно снабжена концевыми нервными аппаратами, расположенными на различных уровнях.
Большее количество и разнообразие их отмечается в слизистой оболочке твердого неба, чем в области шва и альвеолярных отростков. В средней трети твердого неба и шва нервные окончания в виде своеобразных «клубочков», «завитков», «двойных петель», «пуговок», или «усиков» концентрируются преимущественно в эпителиальном пласте, а в направлении к мягкому небу и в альвеолярных отростках их больше в соединительнотканных сосочках. Следует заметить, что наряду со свободными нервными окончаниями эпителия в собственной пластинке выявляются сложные несвободные.
Начальным деструктивным изменениям подвергаются в основном некоторые мякотные нервные волокна, по ходу которых отмечаются незначительные варикозные утолщения, натеки нейроплазмы, повышенная аргентофилия, извитость, иногда разволокнение. Безмякотные нервные волокна сохраняют обычный вид.
Нервы протезного ложа при длительном использовании протеза. Гистохимия протезного ложа
При больших сроках пользования протезами (25 лет) изменение нервных структур становится более выраженным. Пучок мякотных нервных волокон, расположенный в подслизистой основе, осевой цилиндр его распадается на различной величины и формы участки, чередующиеся с зернистостью. Миелиновая оболочка при этом имеет неровные контуры. Состояние нервных элементов слизистой оболочки задней трети твердого неба аналогично состоянию их в передней и средней областях. Мякотные и безмякотные волокна находятся в состоянии деструктивных изменений (натеки нейроплазмы, варикозные утолщения, повышенная импрегнация безмякотных, а также зернистый и глыбчатый распад мякотных волокон).
В некоторых случаях изменения настолько выражены, что целостность волокна теряется. В нервных проводниках слизистой оболочки, покрывающей альвеолярные отростки и верхнечелюстные бугры, отмечаются извитость, варикозные утолщения, разволокнение и зернистый распад осевых цилиндров. Концевые нервные аппараты в большинстве случаев выявляются в соединительнотканных сосочках. Нервные волокна изменены неравномерно.
Часть из них находится в состоянии зернистого распада, другие разволокнены, неравномерно окрашиваются, участки истончения осевого цилиндра чередуются с варикозными его утолщениями и т. д. Состояние нервных элементов области срединного шва значительно отличается от состояния в других зонах. Процессы деструкции более глубокие, чаще встречается зернистый распад волокон. Таким образом, в слизистой оболочке протезного ложа у пользовавшихся съемными пластинчатыми протезами от 2 до 26 лет обнаружены более глубокие деструктивные изменения нервных элементов по сравнению со слизистой оболочкой лиц, не пользовавшихся протезами.
При этом изменения выявляются как в мякотных, так и в безмякотных нервных волокнах. В первых отмечаются фрагментация и зернистый распад осевого цилиндра, а также варикозные его утолщения. В безмякотных часто определяются разволокнение, неравномерная окраска, варикозные утолщения. Чувствительные нервные окончания проникают в эпителиальный пласт на большую глубину. Они имеют вид своеобразных «завитков», рыхлых «клубочков», «кустиков», «петель», «усиков», «крючков» и реже «пуговок».
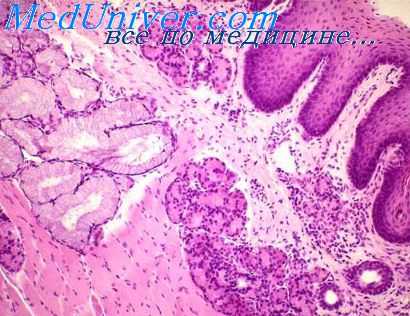
Гистохимия протезного ложа
После изучения изменения слизистой оболочки протезного ложа с помощью гистологических методик Р. Ш. Шаймерденова (1969) провела их исследование некоторыми гистохимическими методами.
Для этого были использованы слизистые оболочки твердого неба и альвеолярных отростков трупов людей, погибших скоропостижно от травмы, сердечно-сосудистой недостаточности без видимых изменений слизистой оболочки. Материал брали ие позднее 5—18 ч после наступления смерти, фиксировали в жидкости Карнуа и 10% нейтральном формалине, заливали в парафин. Нейтральные мукополисахариды выявляли с помощью ШИК-реакции, для определения кислых мукополисахаридов (гликозаминогликапов) пользовались толуидиновым синим (при рН 4,2—4,4), реакцией Хейла с коллоидным железом в модификации В. В. Виноградова и Л. М. Черемных.
Гликоген исследовали по методике Беста и Шабадаша, рибонуклеопротеиды выявляли по методу Браше, дезоксирибонуклеопротеиды — по Фельгену. Кроме того, нуклеопротеиды изучали при помощи люминесцентного микроскопа. При флюорохромировании использовали раствор акридинового оранжевого, приготовленный из основного раствора на цитратном буфере (1 : 10 000 при рН 4,2—4,4).
В качестве контроля полученных данных и для идентификации определенных веществ применяли метод опецифического разрушения их соответствующими ферментами. Для идентификации типов кислых мукополисахаридов срезы перед окраской обрабатывали бактериальной гиалуронидазой, производили метилирование и деметилирование. Специфичность РНК подтверждалась обработкой срезов рибонуклеазой. Гликоген идентифицировали с помощью амилазы. Интенсивность накопления мукополисахаридов, нуклеопротеидов и гликогена оценивали условно по трехбалльной системе.
Для выявления кислой и щелочной фосфатаз мы пользовались стандартной методикой Гомори. После 3—6-часовой фиксации материала в нейтральном формалине при температуре —4°С получали на замораживающем микротоме срезы толщиной 15—20 мкм и инкубировали их в субстрате, содержащем глицерофосфат натрия. Контроль производили двумя способами. Часть срезов инкубировали в растворе, не содержащем глицерофосфат натрия, другие подвергали предварительному воздействию высокой температуры для разрушения фосфатаз и только после этого помещали в инкубационный раствор, содержащий субстрат действия.
Активность фосфатаз определяли по интенсивности окрашивания срезов одинаковой толщины после соответствующей реакции.
Исследуемые слизистые оболочки были разделены на три группы. В первую группу вошли слизистые оболочки, взятые от 15 трупов взрослых людей в возрасте от 19 до 70 лет с интактными зубными рядами. Вторую группу составили слизистые оболочки, взятые от 25 трупов взрослых людей в возрасте от 49 до 90 лет с частичной или полной потерей зубов, не пользовавшихся съемными пластиночными протезами. Третья группа представлена слизистыми оболочками, взятыми от 30 трупов взрослых людей в возрасте от 44 до 90 лет с полной потерей зубов, пользовавшихся полными съемными протезами.
Предложен способ предпротетической подготовки беззубого протезного ложа с атрофичной, малоподатливой слизистой оболочкой при помощи аутоплазмотерапии. При этом слизистая оболочка протезного ложа становиться более объемной, структурированной и податливой, что приводит к лучшей стабилизации съемных протезов на челюстях. Для объективного подтверждения восстановления функциональной активности подслизистого и собственно-слизистого слоя слизистой оболочки беззубого протезного ложа исследуемым пациентам проводили пробу Мак-Клюра-Олдрича, определяли устойчивость полных съемных протезов на челюстях, измеряли степень податливости слизистой оболочки протезного ложа. Кроме этого, получены положительные результаты по изучению бактериальной активности слюны у пациентов, которым проводилась предложенная нами подготовка протезного ложа при помощи аутоплазмотерапии.
1. Беликова, Е.С. Сравнительная эффективность частичных съемных протезов при повторном протезировании пациентов с дефектами зубных рядов [Текст] : дис. … канд. мед. наук / Е.С. Беликова. – Ростов н/Д., 2014. – 132 с.
2. Жолудев, С.Е. Адгезивные средства в ортопедической стоматологии [Текст] / С.Е. Жолудев.-М.: Мед. книга, 2007.-94с.
3. Карасева, В.В. Целесообразность и особенность предортопедической хирургической подготовки полости рта сложно-челюстных больных [Текст] / В.В. Карасева, О.Л. Шнейдер // Проблемы стоматологии.-2014.-№6.-С.36-39.
4. Ряховский, А.Н. Компьютерное проектирование зубных рядов полных съемных протезов [Текст] / А.Н. Ряховский, М.В. Полякова // Стоматология.-2011.-№2.-С.65.
5. Саввиди, К.Г. Особенности повторного протезирования полными съемными протезами при подвижном альвеолярном гребне [Текст] / К.Г. Саввиди, Г.Л. Саввиди // Стоматология.-2009.-№5.-С.56-58.
6. Садыков, М.И. Успехи и неудачи при реабилитации больных с полным отсутствием зубов [Текст] : монография / М.И. Садыков. – Самара : Офорт; СамГМУ, 2004. – 168 с.
7. Critchlow, S.B. Prognostic indicators for conventional complete denture therapy: A review of the literature [Text] / S.B. Critchlow, J.S. Ellis // J. Dent. - 2010.-Vol.38, №1. - P.2-9.
8. Lu, Ya-lin. Stress area of the mandibular alveolar mucosa under complete denture with linear occlusion at lateral excursion [Text] / Ya-lin Lu, Hang-di Lou, Qi-guo Rong et al. // J. Chin. Med. -2010.-Vol.123, №7.-P.917-921.
9. O’Brien, W. Dental materials and their selection [Text] / W. O’Brien // Quintessence publishing Co., Inc.-2008.-P.70-82.
Восстановление частичного и полного отсутствия зубов съемными конструкциями зубных протезов, является самым распространенным ортопедическим лечением пациентов, и составляет у лиц старше 40 лет свыше 43 %, [1, 10].
На благоприятный исход ортопедического лечения пациентов с полным отсутствием зубов влияют множество факторов. Наиболее значимыми из них являются хорошо сохраненный альвеолярный отросток на верхней и альвеолярная часть на нижней челюсти, а также состояние слизистой оболочки протезного ложа. Для хорошей стабилизации протезов наиболее благоприятна умеренно податливая, увлажненная слизистая оболочка протезного ложа. При гипертрофированной слизистой оболочке легко добиться хорошего замыкающего клапана, но протез при этом будет подвижен. Наиболее неблагоприятная для протезирования является истонченная, атрофичная слизистая оболочка протезного ложа. Известно, что после удаления зубов альвеолярный отросток покрывается тонким слоем слизистой оболочки, через которую давление от съемного протеза передается на кость значительно сильнее. [5, 8]. Увеличение толщины слизистой оболочки протезного ложа способствует лучшему восприятию жевательного давления вследствие амортизирующей способности. Прогрессирование атрофических процессов после удаления зубов приводят к тяжелым клиническим условиям полости рта, при которых традиционно используемые клинико-лабораторные этапы изготовления полных съемных пластиночных протезов не всегда оказываются эффективными [6, 7].
Улучшения условий протезного ложа можно добиться путем проведения корригирующих и восстановительных операций, таких, как альвеолотомия, частичная резекция острых костных выступов на челюстях с устранением экзостозов перед протезированием. Кроме этого, иссекают рубцы, уздечки и тяжи слизистой оболочки. Проводят операции по исправлению формы альвеолярного отростка. Предпринимаются попытки углубления преддверия и дна полости рта [3].
Однако эти методы, как правило, сопровождаются постоянной травмой и воспалительными изменениями слизистой оболочки и требуют достаточно хорошо сохранившейся альвеолярной части нижней челюсти.
Проведенный анализ отечественной и иностранной литературы показывает, что при значительной степени атрофии беззубого альвеолярного отростка и истонченной слизистой оболочкой протезного ложа не существует метода лечения, позволяющего добиться гарантированной устойчивости полного съемного протеза на беззубых челюстях [2, 4, 9].
Целью работы послужило разработка способа подготовки беззубого протезного ложа перед протезированием для нормализации функции слизистой оболочки полости рта, восстановления рельефа и увеличения ее податливости для лучшей стабилизации съемного протеза на беззубой челюсти.
Материал и методы исследования. Для исследования были привлечены 60 пациентов с малым количеством зубов на одной из челюстей и их полным отсутствием на противоположной. Все пациенты имели неудовлетворительные условия для стабилизации полного съемного протеза, слизистая оболочка протезного ложа соответствовала 2 классу по Суппле. Пациенты случайным образом были разделены на контрольную и основную группы. Больным контрольной группы (30 человек) проводилось ортопедическое лечения по традиционным технологиям, а пациентам основной группы (30 человек) перед протезированием проводили подготовку протезного ложа при помощи предложенного нами метода.
Суть метода состояла в следующем. У пациентов основной группы производили забор небольшого количества крови из вены (в среднем от 9 до 36 мл), а затем с помощью центрифугирования в специально разработанной для этого биотехнологической пробирке получали плазму, обогащенную тромбоцитами и факторами роста.
Огромное количество биологически активных веществ, содержащихся в аутоплазме, находятся в активном состоянии. Это позволяет восстановить функциональную активность слизистой оболочки полости рта, а также добиться полноценного восстановления эпителиально-соединительнотканного взаимодействия.
Для оценки функциональной активности подслизистого и собственно слизистого слоя слизистой оболочки полости рта пациентам контрольной и основной группы проводили пробу Мак-Клюра-Олдрича.
Данную пробу проводили с целью выявления скрытого отека слизистой оболочки полости рта. Для этого 0,1 мл физиологического раствора вводили под слизистую оболочку альвеолярных отростков. В норме образовавшийся волдырь становится незаметным на глаз и на ощупь через 20 мин. Рассасывание его через меньший промежуток времени указывает на повышенную гидрофильность тканей слизистой оболочки полости рта.
Для объективного подтверждения восстановления рельефа слизистой оболочки полости рта исследовали ее податливость. Определяли устойчивость полных съемных протезов на челюстях согласно рекомендациям М.З. Миргазизова.
Кроме этого, определялась бактериальная активность слюны как интегральный показатель. Бактериальную активность слюны определяли при помощи цитометрического метода с двойным окрашиванием флюорохромом. Метод позволяет визуально определить процент убитых St.aureus от действия слюны.
Данные показатели исследовали в динамике у пациентов контрольной и основной групп до протезирования и через 30 суток после проведения аутоплазмотерапии пациентам основной группы.
Результаты и обсуждение. Оценка бактериальной активности слюны очень важна и информативна, так как данный показатель демонстрирует когерентность «в работе» всех иммуномедиаторов.
Полученные результаты бактериальной активности слюны у пациентов основной и контрольной групп до лечения и через 15, 30 суток после лечения представлено в таблице 1.
Читайте также:
