Опухоли глазницы
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Опухоли глаза – группа онкологических заболеваний, возникающих и развивающихся в различных тканях глаза. Опухоли глаза могут быть доброкачественными, злокачественными, местнодеструирующими.
Среди злокачественных новообразований, рак глаза встречается реже остальных онкологических опухолей, такие новообразования составляют не более 5% от всех.
Больше половины раковых опухолей органов зрения – это опухоли век и конъюнктивы. На втором месте – внутриглазные опухоли и опухоли орбиты.
Лечение опухолей органов глаза
Существует два подхода к лечению опухолей глаза: хирургический и органосохранный. Мы отдаем предпочтение органосохранному методу, предлагая пациентам современное радиохирургическое лечение опухолей глаза на системе КиберНож (СyberKnife).
Клиника Спиженко одной из первых в мире провела уникальную операцию на системе КиберНож при увеальной меланоме глаза, в результате которой пациенту удалось сохранить не только сам орган (до этого единственным вариантом лечения данного заболевания являлось удаление глазного яблока), но и зрение.
Радиохирургия с помощью КиберНожа позволяет удалить опухоль без остатка за один-три сеанса, при этом не повреждаются здоровые ткани вблизи новообразования, не требуется введения наркоза, стационарного лечения и восстановительного периода.
Заведующая департаментом радиохирургии Татьяна Ильинична Чеботарева
«Лечение опухолей глаза с помощью КиберНожа, которое предусматривает сохранение глаза, является перспективным и эффективным. Это безболезненное, безинвазивное лечение, при котором возможно осуществить лечебное мероприятие как при малых проминенциях, так и при больших. Мы проводим курс лечения за один сеанс и добиваемся гибели раковых клеток. По нашим наблюдениям пятилетняя выживаемость после лечения составляет более 95%, а выживаемость после всех методов лечения без КиберНожа – от 56 до 90%»
В чем заключается радиохирургическое лечение рака глаза?
Радиохирургическое лечение на системе КиберНож состоит из двух этапов: подготовки к лечению и непосредственно самой радиохирургии. На основании снимков КТ и МРТ-диагностики создается компьютерное планирование подачи множественных микропучков излучения в опухоль с учетом расположения здоровых тканей и критических структур (зрительный нерв, слюнные железы, головной мозг и т.д.).
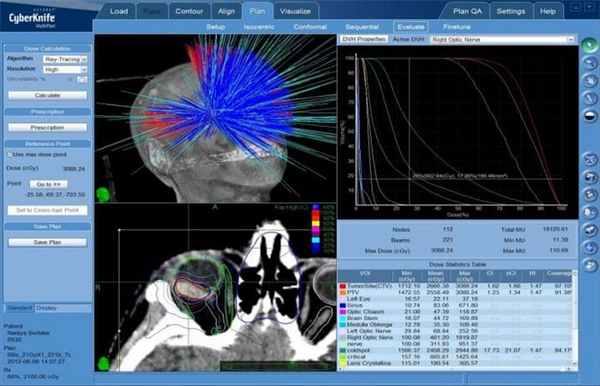
Меланома хориоидеи. План радиохирургического лечения на системе КиберНож
Лечение проводится всего в одну фракцию (сеанс), после чего пациент самостоятельно покидает клинику. Во время радиохирургии пациент удобно располагается на процедурном столе КиберНожа, в то время, как компактный линейный ускоритель перемещается вокруг него, подавая высокие дозы ионизирующего излучения точно в объем опухоли глаза.
Однократная абляционная доза на КиберНожа в 22-27 Гр и гипофракционное облучение 3-5 фр. (30 Гр) вызывает разрушение опухолевой ткани.
Укладка пациента перед лечением на КиберНоже

Контроль процесса лечения на
КиберНоже
Опухоль глаза. Результаты органосохранного лечения
Радиохирургия на системе КиберНож сегодня является «золотым стандартом» лечения опухолевых процессов органов зрения, поскольку позволяет вылечить заболевания, не прибегая к хирургическому вмешательству (лечение проводится дистанционно) — без удаления глазного яблока, без потери зрения.
Диагностика онкологических опухолей глаза
Предварительный диагноз – «рак органов глаза» могут поставить после проведения офтальмоскопии.
Компьютерная томография проводится на высокоточном 32-срезовом спиральном томографе Siemens SOMATOM go.Up
Для подтверждения онкологической опухоли пациенту будет необходимо пройти ряд процедур, которые дадут представление о характере новообразования. Пациенты проходят УЗИ глазного яблока, КТ, МРТ и флуоресцентную ангиографию. Также в случае необходимости, назначают биопсию новообразования для гистологического исследования тканей. Все методы диагностики и лабораторные анализы доступны.
Симптомы рака органов зрения
Опухоли глаза имеют ряд симптомов, которые расцениваются как потенциально переходящие в онкологические. Это:
- падает зрение
- появляются пятна на радужке глаза
- в глазу появляются размытые видения, пятна, световые вспышки
- явно смещается глазное яблоко
- проявляется косоглазие
- в глазу или области вокруг него появляются сильные боли
- на веке образовываются наросты, утолщения
- при опухолях конъюнктивы появляются ярко выраженные узелки, также возможна плотная белесая пленка с ярким сосудистым рисунком
- если появляется опухоль в слезной железе, то начинаются боли и обильное слезотечение
- при ретинобластоме проявляется светобоязнь, возможно выраженное косоглазие.
Появление каждого из вышеперечисленных симптомов является поводом обратится к специалистам, а лучше онкологического профиля.
Причины возникновения рака глаза
Установить точные причины возникновения онкологических опухолей органов зрения ученые пока не могут. Результаты исследований указывают, на существование ряда факторов, провоцирующих рак.
Метастазы других онкологических опухолей также часто провоцируют рак органов зрения.
Распространенные факторы появления рака органов зрения:
- одним из важных факторов является наследственность;
- болезнь может проявится у тех, кто живет в плохих экологических условиях либо работает на вредных производствах.
- опасными для органов зрения являются ультрафиолетовые лучи.
- среди распространенных причин рака глаза называют невусы (пигментные пятна) на радужной оболочке глаза.
- причиной онкологической опухоли глаза может быть ВИЧ-инфекция.
Классификация опухолей глаза
В зависимости от места локации принята следующая классификация онкологических опухолей глаза:
- опухоли века – карцинома, плоскоклеточная карцинома, базалиома.
- опухоли глазницы и слезной железы — аденокистозная карцинома, рабдомиосаркома, ретинобластома, опухоль сосудистой оболочки.
- опухоли конъюнктивы — папилломатозные опухоли и птеригоидные опухоли.
Карцинома — одна из самых распространенных раковых опухолей органов глаза, ее доля соответствует практически 90%. Локализируется на конъюнктиве нижнего века и границе кожи верхнего века. Бывают случаи роста опухоли во внутреннем углу глаза. Выглядит как узелок. С развитием опухоли первичный узелок разрастается, центр покрывается коркой, которая кровоточит при отделении. В редких, запущенных случаях может перейти на щеки и конъюнктиву.
Саркома поражает орбиту глаза. Основная особенность саркомы в том, что этот вид онкологической опухоли быстро разрастается. Саркому принято дифференцировать как фибросаркому, ангиосаркому Капоши, рабдомиосаркому, хондросаркому. При саркоме развивается экзофтальм – смещается глазное яблоко, что в свою очередь вызывает болезненные ощущения, чувство жжения и распирания глаза. Также одним из проявления саркомы является отек века и атрофия зрительного нерва.
Меланома развивается на радужной оболочке глаза, цилиарном теле, сосудистой оболочке. Основная опасность меланомы заключается в том, что она быстро развивается и дает метастазы в органы, которые находятся рядом с опухолью.
Меланома разрастается у заднего полюса глаза, потом распространяется по его сосудистой оболочке. Если меланомой поражена только сосудистая оболочка, то онкологическое заболевание зачастую протекает вообще без симптомов. Тревожить пациентов начинает нарушение зрения. Обнаружить меланому в цилиарном теле и хориоидее намного сложнее, так как диагностировать эти новообразования можно только специализированной техникой.
Ретинобластома. Среди онкологических опухолей глаза ретинобластома встречает значительно реже остальных. Этот вид опухоли передается только по наследству и диагностируют его у детей младшего и дошкольного возраста. Признаки: гипертрофированные зрачки, глаукома, явно выраженное косоглазие, слепота.
Опухоли орбиты
На долю новообразований орбиты приходится около 1\4 всех опухолей органа зрения. Среди них встречаются как доброкачественные (80%), так и злокачественные (20%) процессы.
В орбите могут развиваться метастатические опухоли!
Симптомы опухоли орбиты: боли в области орбиты, снижение остроты зрения и двоение, смещение и ограничение подвижности глаза, отек слизистой оболочки глаза и век, пальпируемое под кожей образование, нарушение функции век (опущение, деформация)
Следует помнить, что опухоли орбиты могут иметь бессимптомное течение
Методы диагностики патологии орбиты:
1. Офтальмологический осмотр
2. Визо-, пери-, кампи-, офтальмометрия
3. Экзофтальмометрия – неинвазивное определение степени смещения глазного яблока относительно костных стенок орбиты
4. УЗИ (в т.ч. с допплерографическим исследованием)
5. Рентгеновская компьютерная томография и магнито-резонансная томография – ведущие неинвазивные методы диагностики
6. Позитронно-эмиссионная томография
7. Биопсия – ведущий метод инвазивной диагностики опухолей орбиты. Морфологические методы диагностики новообразований орбиты: эксцизионная биопсия, инцизионная биопсия, тонкоигольная аспирационная биопсия.
Наиболее рациональный вид вмешательства определяется врачом на этапе подготовки к операции.
Хирургические методы лечение опухолей орбиты, имеющиеся в арсенале врачей-офтальмоонкологов, проводятся только в случаях отсутствия разрушений костных стенок и распространения опухоли на смежные зоны. В ином случае пациент должен быть направлен в специализированный онкологический стационар.
Виды лечения опухолей орбиты:
1. Хирургическое лечение – наиболее часто применяемый вид лечения. Полное удаление образования проводится в случаях отграниченных единичных очагов в орбите
Удаление ad maximum с последующей лучевой или химиотерапией проводится в случаях диффузного роста опухоли, множественных очагов, подозрении на конкретный вид опухоли (например, лимфомы, метастазы), потребующий проведения дальнейшего химио-лучевого лечения.
Экзентерация орбиты (полное удаление мягкотканного содержимого орбиты до костных стенок) – калечащий вид операций, выполняется в случаях подтвержденного злокачественного процесса в орбите, занимающий большую часть орбиты, когда ни один другой способ лечения не показан. Возможно проведение наружного протезирования в сроки около 9-12 мес после операции.
2. Лучевая терапия - некоторые виды опухолей и воспалительных заболеваний
3. Химиотерапия – необходимость данного лечения определяется врачом-онкологом на консультации в специализированном учреждении. Необходимо, как правило, при лечении метастатических опухолей, лимфом и пр.
4. Комбинированное лечение.
5. Консервативное лечение – лечение с помощью медикаментозных средств, физиотерапии. Показано при псевдотуморозных (воспалительных) процессах, сосудистой патологии орбиты.
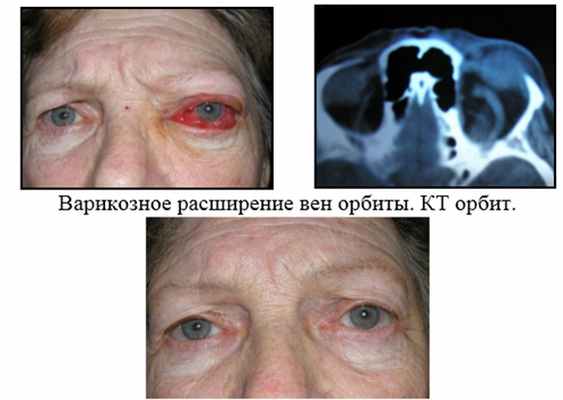
Состояние после курса консервативного лечения (противоотечные, сосудоукрепляющие, противовоспалительные, десенсибилизирующие ЛС).
Наблюдательная тактика возможна в случаях малого размера опухоли, предположительно доброкачественного характера, с очень медленным ростом (годами), которая не влияет на остроту зрения и косметический вид пациента.
Опухоли орбиты
В орбите встречаются доброкачественные и злокачественные опухоли. Опухоли могут развиться первично из клетчатки, стенки орбиты, из других частей органа зрения, лежащих в орбите: зрительного нерва, слезной железы, мышц, метастатически при злокачественных новообразованиях других органов, а также могут распространяться с соседних частей (злокачественные опухоли верхней челюсти, остеомы лобной пазухи, глиомы сетчатки, саркомы сосудистой оболочки и т.д.) (рис. 91 см. в Приложении).
Доброкачественные опухоли растут медленно, очень быстро — злокачественные. Иногда трудно отличить первичные опухоли от вторичных. При вторичных опухолях значительные нарушения зрения и изменения глазного дна сочетаются с относительно небольшим экзофтальмом. Это — важный дифференциальный признак. Ранними симптомами орбитальных опухолей являются отек век, парестезия периорбитальной области и боли, часто значительные, иррадиирующие в соседние участки. Затем появляется экзофтальм, ограничение подвижности (подвижность не страдает при локализации опухоли в области мышечной воронки), смещение глазного яблока, диплопия, снижается острота зрения, появляется центральная скотома, или сужение поля зрения, на глазном дне — застойный сосок, атрофия зрительного нерва, кровоизлияния и отслойка сетчатки. Перечисленные симптомы бывают в различных сочетаниях, зависящих от величины, темпа роста, расположения и характера опухоли.
Диагностика опухолей орбиты — один из наиболее трудных разделов офтальмологии. Методами исследования являются рентгенография, при которой можно отметить истончение или разрушение стенок, увеличение размеров и затемнение пораженной орбиты, компьютерная томография, показывающая наличие опухоли, локализацию и протяженность, орбитография, основанная на рентгенологическом контрастировании орбиты, венография, термография орбиты, каротидная ангиография, В-метод эхографии (сканирование). При сосудистых поражениях орбиты и подозрении на злокачественную опухоль противопоказан метод орбитографии. Для определения злокачественности новообразования применяют радионуклеидное исследование с радиоактивным фосфором — 32 Р, йодом — 125 J и 131 J, стронцием — 85 Sr и др. Однако метод не точен, т.к. некоторые доброкачественные новообразования и псевдоопухоли орбиты могут накапливать изотоп, подобно злокачественным новообразованиям.
Как тест для диагностики опухоли и ее характера используют определение свободных сульфгидрильных и дисульфидных групп в сыворотке крови.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ОРБИТЫ
Дермоидные кисты (dermoidem cysticum). Развиваются из отшнуровавшихся тканевых зачатков зародышевой дермы. Гистологическое исследование показывает, что дермоиды имеют плотную капсулу, содержат потовые и сальные железы, волосяные фолликулы и волосы, чешуйки эпидермиса. Локализуются главным образом в верхнем углу орбиты, в области костных швов лобного отростка с отростком верхней челюсти или скулолобного шва и всегда связаны с надкостницей. Дермоидные кисты возникают также под мышцами дна полости рта, под языком, в языке, корне носа. Описан случай, где наряду с указанным содержимым отмечалось образование зубов, происходящих также из эктодермального зачатка. Дермоидные кисты имеют эластичную мягкую консистенцию, не спаяны с кожей, чаще наблюдаются в раннем детском возрасте. Растут медленно, рост обычно усиливается к концу 1-го года жизни, в юношеском возрасте и во время беременности. Могут быть рецидивы кисты, и в этих случаях может быть их озлокачествление. При росте опухоли может появиться экзофтальм со смещением глазного яблока, ограничением подвижности, снижением остроты зрения. При рентгеновском исследовании в месте образования кисты может быть углубление с ровными, четкими, иногда зазубренными краями, или нарушение целости костной стенки орбиты в виде сквозного дефекта. Дифференцировать дермоиды необходимо с мозговыми грыжами. Лечение оперативное.
Мозговая и менингиальная грыжи (еncephalocele, meningocele) — кистозные образования, локализующиеся в верхне-внутреннем углу глазницы между лобной, слезной костями и лобным отростком верхней челюсти или в области переносья и внутренней части надбровной дуги, или между лобной и решетчатой костями. Encephalocele — это выпячивание мозга с мозговыми оболочками, а Meningocele — выпячивание мозговых оболочек со спиномозговой жидкостью. Различают передние и задние грыжи. Мозговая грыжа при передней локализации может прощупываться, как малоподвижная мягкая опухоль. Может занимать верхнюю часть шва. Если она сообщается с полостью черепа, то можно видеть ее пульсацию, увеличение размеров при дыхании, плаче, кашле, натуживании, наклоне головы, при давлении на опухоль. Этого не бывает при дермоидах. Мозговую грыжу следует также дифференцировать с кровяной опухолью новорожденных, гемангиомой и врожденной кистой нижнего века.
Лечение — оперативное и производится нейрохирургом.
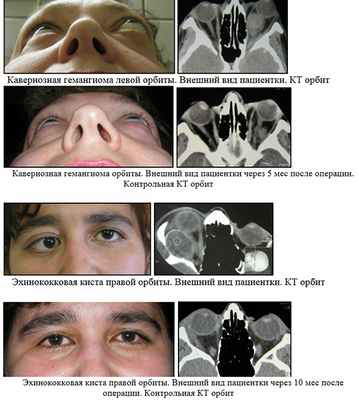
Гемангиома (Haemangioma) — наиболее часто встречающаяся врожденная опухоль глазницы. Опухоль может появиться в любом возрасте, начиная с раннего детства. Встречается в 2-3 раза чаще у девочек. Растут медленно, но могут быстро расти в первые месяцы и годы жизни. Встречается в виде простой ангиомы — это сплетение расширенных вен, кавернозной, заключенная в сумку опухоль, состоящая из сети полостей, наполненных свежей и свернувшейся кровью, рацемозной и смешанной (рис. 92 см. в Приложении).
В глазнице в большинстве случаев наблюдается кавернозная ангиома, которая часто локализуется в области мышечной воронки (рис. 93 см. в Приложении). При этой локализации глазное яблоко выпячено прямо вперед. При другой локализации имеется еще и смещение глазного яблока. Экзофтальм увеличивается медленно. У больных с кавернозными ангиомами болезненные ощущения обычно отсутствуют, общее состояние не страдает. Кроме всех других признаков орбитальной опухоли, для ангиомы характерно увеличение и уплотнение опухоли под влиянием напряжения, застоя в венозных сосудах головы и повторные подконъюнктивальные и подкожные кровоизлияния. Если произвести пункцию, то в случае ангиомы в шприц насасывается то или иное количество крови. Большое значение в диагностике имеет ангиография орбиты (Бровкина А.Ф., 2002).
При рентгеновском исследовании в первый период развития новообразования отмечается затемнение пораженной глазницы, затем увеличение ее размеров, истончение ее стенок, узуры, иногда гиперостоз кости. Наличие в области глазницы тромбированных сосудов помогает диагнозу. Наиболее точный диагноз помогает поставить компьютерная томография с контрастированием, а также ультразвуковое сканирование.
Лечение оперативное. Иногда успешна короткофокусная рентгенотерапия, особенно при простых ангиомах. Лучевая терапия при ангиомах до одного года жизни. Применяется также криотерапия и склерозирующая химиотерапия.
Остеома глазницы (Osteoma orbitae) — это вторичное образование и в большинстве случаев исходит из придаточных полостей. Растет медленно, в период роста длительно остается бессимптомной.
Локализуется во внутренних отделах орбиты, очень плотная на ощупь. Клиническая картина, как и при всех новообразованиях глазницы — экзофтальм, который развивается медленно, смещение глазного яблока, ограничение его подвижности, редко диплопия, неврит, застойный сосок и снижение зрения.
Течение остеомы может осложниться эмпиемой придаточной пазухи с последующим развитием субпериостального абсцесса, абсцесса мозга, менингита. Остеомы могут прорастать из пазух не только в орбиту, но и в интракраниальную полость. Решающим в диагностике является рентгеновское исследование. На рентгенограммах определяется четкая тень, по интенсивности напоминающая костную ткань. Размеры остеом разные — от малых, величиной с горошину, где лучше применение компьютерной томографии, до огромных, занимающих соответствующую пазуху и полость глазницы.
Лечение хирургическое с последующей пластикой орбиты. Остеома может сочетается с мукоцеле.
Слизистая киста придаточных пазух (Мucocele) — закупорка устья выводного протока придаточной пазухи со скоплением слизистого секрета. Секрет имеет вид светлой, опалесцирующей янтарного цвета тягучей, без запаха слизи, может быть коричневая или кофейно-шоколадная окраска при наличии измененных пигментов крови. По химическому составу в слизь входят муцин, холестерин и жир. При бактериологическом исследовании слизь почти всегда стерильна. Возникает мукоцеле чаще в лобной, реже в решетчатой и гайморовой пазухах. Растет медленно, воспалительные явления отсутствуют. Постепенно увеличиваясь в объеме, опухоль давит на стенку глазницы, которая атрофируется частично или полностью рассасывается, и опухоль внедряется в полость орбиты. В запущенных случаях, когда давление передается на зрительный нерв, могут появиться застойные изменения на глазном дне. Развиваются экзофтальм и смещение глазного яблока. На рентгенограммах ясно контурируется растянутая, пораженная пазуха, заметно смещение ее стенки в полость глазницы, а иногда разрушение стенки. Прозрачность пораженной пазухи не изменяется, лишь при нагноении она может быть несколько понижена. Рост опухоли может ускорить травма. Опухоль мягкая, эластичная. Если она локализуется во внутренней стенке глазницы, то напоминает растянутый слезный мешок. Атипичное положение кисты, свободно проходимые слезоотводящие пути при промывании, а также рентгенография или компьютерная томография орбиты и придаточных пазух носа помогают дифференциальному диагнозу. Дифференцируется мукоцеле также с опухолями орбиты и придаточных пазух носа, мозговыми грыжами и дермоидными кистами. Пока киста не вышла за пределы придаточной полости, она протекает бессимптомно. В ранних стадиях можно отметить некоторую припухлость у внутреннего угла глазницы или под верхним краем орбиты, в средней ее трети. При прощупывании грыжевидного выпячивания ощущается флюктуация. Иногда, задолго до появления внешних симптомов мукоцеле лобной полости, больные жалуются на головные боли. Это бывает в тех случаях, когда мукоцеле больше растет к задней стенке лобной полости и лобным долям мозга. Решающим в постановке диагноза, особенно при слабо выраженных клинических признаках, является компьютерная томография.
Нейрофиброма орбиты — это местное проявление общего страдания — нейрофиброматоза (болезни Реклингаузена). Диагностика не трудна, если имеются узелки по ходу периферических нервов и пигментные пятна цвета «кофе с молоком», расположенные на коже живота, груди, спины, которые являются постоянным и характерным признаком нейрофиброматоза. Иногда узелки бывают в радужной оболочке, склере, роговице и даже на глазном дне, могут быть глаукома, элефантиазис, психическая отсталость.
Диагностика затруднительна, если налицо только один симптом.
Если имеется изолированное поражение орбиты, то очень много ценного дает рентгенологическое исследование (компьютерная томография), при котором обнаруживаются изменения гиперпластического (гиперостоз) или атрофического (деформация костей орбиты или их деструкция) характера. Глазница увеличивается в объеме, в основном, в вертикальном направлении, неравномерно расширяется канал зрительного нерва, стенки его узурируются или разрушаются. При значительных изменениях костных стенок глазницы в процесс могут вовлекаться соседние кости. Нейрофиброма орбиты проявляется рано. Признаки болезни отмечаются уже при рождении ребенка. Считают, что нейрофиброматоз обусловлен дисплазией нейроэктодермальной ткани, причины появления которой остаются неясными (Сидоренко Е.И., 2002).
Лечение — хирургическое. При осложненной глаукоме — антиглаукоматозные операции.
Глиомы зрительного нерва. Они относятся к первичным опухолям зрительного нерва и проявляются в первые годы жизни ребенка. Развитие идет за счет глиальной ткани. У взрослых бывают менингиомы (эндотелиомы), при которых опухолевый процесс возникает в результате пролиферации эпителия твердой и паутинной оболочек нерва. Ведущим симптомом является появление одностороннего экзофтальма, который растет медленно, но может достигать больших размеров. В этих случаях возможно несмыкание глазной щели, высыхание роговицы, развитие в ней дистрофических процессов. В случае интракраниальной локализации глиомы, экзофтальма может не быть.
При глиоме снижается острота зрения от сдавления волокон зрительного нерва. Могут быть застойный диск, массивные кровоизлияния и отек сетчатки. Исход застоя — атрофия зрительного нерва. Ультразвуковое исследование и компьютерная рентгенотомография глазницы позволяют выявить глиому на ранних стадиях.
Дифференцируют с ангиомой, мозговыми грыжами, отеком Квинке, пульсирующим экзофтальмом, кровоизлиянием.
Лечение — оперативное. Операции делают совместно с нейрохирургами.
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ОРБИТЫ
К злокачественным опухолям орбиты относятся рак и саркома.
Саркомы относятся к первичным злокачественным опухолям орбиты (рис. 94 см. в Приложении). Встречаются как у детей до 10 лет, так и у взрослых. Развивается из любой ткани орбиты. Саркомы могут также распространяться на глазницу из окружающих частей. Клинические симптомы, скорость развития опухоли, зависят от локализации опухоли, ее типа. Если опухоль локализуется у вершины орбиты, то вначале появляется боль при движении глазного яблока и снижение остроты зрения из-за сдавления зрительного нерва опухолью и лишь спустя некоторое время появляется экзофтальм. При локализации в переднем отрезке появляются отек век, ограничение подвижности глазного яблока, затем боль и чувство распирания в орбите. Рост саркомы, как правило, быстрый. У детей рабдомиосаркома является чрезвычайно агрессивной, у детей до 5 лет развивается эмбриональный тип, а после 5 лет — альвеолярный (Бровкина А.Ф., 2002). Излюбленной локализацией опухоли является верхне-внутренний квадрант орбиты с ранним вовлечением мышцы, поднимающей верхнее веко и верхней прямой мышцы, с появлением птоза, ограничением подвижности глаза, смещением его книзу и кнутри. У взрослых опухоль растет медленнее. Несколько медленнее растет фибросаркома, которая исходит из периорбиты. Консистенция фибросарком плотная, как хрящи и даже кость. Поражает больных в зрелые годы. Редко дает метастазы. Похожа по консистенции и быстроте роста на остеосаркому, которая почти всегда является вторичным орбитальным новообразованием, распространяющимся из соседних отделов. В месте своего образования дает костный дефект, хорошо видимый на рентгенограмме. В гайморовой пазухе преобладают раки с ороговением, аденосаркомы (рис. 95 см. в Приложении).
Саркомы крупноклеточные, веретнообразные, фибросаркомы, хондросаркомы, ангиосаркомы. При новообразованиях верхнечелюстной пазухи опухоль в III стадии выходит за пределы стенок пазухи, проникает в орбиту, полость носа, разрушает твердое небо.
Дает метастазы в подчелюстные узлы и шейные. Надо помнить о возможности вторичных опухолей орбиты. Одним из настораживающих симптомов, позволяющих заподозрить опухоль верхнечелюстной пазухи, — это возможная головная боль, боль в орбите, усиливающаяся ночью. Опухоли, расположенные на верхней, задней и передней стенках верхнечелюстной пазухи, нередко вызывают невралгию нижнеглазничного нерва. При росте опухоли в сторону орбиты нарушаются контуры ее нижней стенки. Орбитальный край становится бугристым, плотным. При разрушении нижней стенки орбиты формируется западение глазного яблока. Из гайморовой пазухи опухоли могут перейти на решетчатый лабиринт, а затем прорастают в орбиту. При этом отмечается смещение глазного яблока.
При саркоме смещение начинается раньше, чем при раке. Экзофтальм со смещением глазного яблока вызывает диплопию.
При врастании злокачественных опухолей в двигательные мышцы глазного яблока, происходит ограничение его подвижности и расстройство зрения. В результате распространения опухоли верхней челюсти в орбиту, может возникнуть отек век, который объясняется сдавлением путей оттока крови и лимфы. Рак орбиты может развиться первично и обычно в возрасте 26-27 лет и почти никогда не бывает у детей. Вторично распространяется с век, слезного мешка, конъюнктивы, придаточных пазух. Рак орбиты может возникнуть и как метастаз при раке других органов (молочной железы, матки, печени и др.). Растет медленнее, чем саркома, но клиническая картина сходна.
Лечение первичных злокачественных опухолей глазницы оперативное и лучевое, при вторичных — лечение лучевое.
При злокачественных новообразованиях часто прибегают к полной или неполной экзентерации орбиты. Если опухоль распространяется на придаточные пазухи, производится комбинированная операция — экзентерация орбиты и синусов. Эту операцию могут производить хирурги-стоматологи, поэтому мы описываем технику операции. Техника операции по Головину: проводят два параллельных горизонтальных разреза по брови и нижнему орбитальному краю и перпендикулярные им вдоль наружного и внутреннего края орбиты. В результате получается разрез в форме буквы Н, в котором двойной средней линией очерчиваются пораженные веки и обозначаются кожно-мышечные лоскуты для закрытия полости. Производят удаление содержимого орбиты. Всю надкостницу, вместе с содержимым глазницы отделяют распатором, от костных стенок глазницы до самой ее вершины. Только в области верхней и нижней глазничных щелей, где надкостница спаяна с краями этих щелей и у блока верхней косой мышцы, осторожно применяют ножницы. Все одетое надкостницей, имеющее конусообразную форму, содержимое глазницы вытягивают рукой или пинцетом вперед, крепкими ножницами пересекают мышечнонервный пучок у вершины глазницы и извлекают из последней. Останавливают кровотечение, удаляют подозрительные остатки тканей. Вскрывают пораженные придаточные пазухи носа, очищают их до здоровых тканей. Иногда удаляют почти всю нижнюю стенку гайморовой полости, носовой отросток верхней челюсти, слезную кость, часть носовой кости, носового отростка лобной кости и др.
Останавливают кровотечение тампонадой, гальвано-каутеризацией или диатермокоагуляцией. Затем кожные лоскутки стягиваются швами. В послеоперационном периоде применяют рыхлую тампонаду полости, тампоны оставляют на 3-4 дня, затем заменяют новыми. Через 7-8 дней начинают курс лучевой терапии. Позже применяют эктопротезирование.
Из осложнений во время экзентерации следует указать на кровотечение, иногда очень сильное. Рекомендуется тупая тампонада, наложение кровоостанавливающих пинцетов на оставшуюся у вершины глазную культю, которые иногда приходится оставлять на 1-2 дня, прижигание этой культи. При очень тяжелых кровотечениях прибегают к перевязке сонной артерии. Более редким осложнением являются повреждение стенок глазницы при отделении надкостницы. Особенно опасно повреждение задней половины верхней стенки глазницы, т.к. обнажается твердая мозговая оболочка, которая может быть травмирована и инфицирована.
Опухоли на веках и в глазнице
Опухоли представляют собой аномальные массы тканей, которые могут быть доброкачественными или злокачественными (раковыми). Опухоли век — это те, которые появляются на веках, тогда как опухоли глазницы появляются внутри орбитальной полости, которая окружает глаз. Воздействие солнца является основным фактором риска возникновения опухолей век.
Опухоли на веках
Опухоли в глазнице
Поражени век, который обычно не вызывает симптомов. Иногда они дискомфорт, зуд или кровоточат, образуя корочку.
Невидимая внутренняя опухоль, которая может стать заметна для пациента при увеличении размера глаза, отклонении и двоении зрения.
Независимо от их местоположения, опухоли могут быть доброкачественными или злокачественными , и желательно, чтобы их осмотрели специалисты по пластической хирургии, чтобы попытаться удалить их, если это возможно, полностью.
Опухоли представляют собой аномальные массы тканей. Вполне нормально, что когда пациент слышит слово «опухоль», он связывает это с чем-то плохим. Но это не всегда так. Иногда это пролиферация или рост доброкачественных клеток, которые не являются раковыми опухолями. В конкретных случаях эти клеточные пролиферации действительно являются злокачественными , поэтому в этих случаях они являются раковыми.
- Опухоли век — это опухоли, расположенные на коже век.
- Глазные опухоли — это те опухоли, которые расположены в орбитальной полости, окружающей глаз. В этой полости есть мышцы, есть кровеносные сосуды … И в каждой из этих структур может развиться какая-либо опухоль.
Какие существуют виды опухолей? Могут ли они стать злокачественными?
Существует много видов опухолей, как век, так и глазницы. Есть доброкачественные, есть злокачественные и даже некоторые, которые формируются как доброкачественные, а потом становятся злокачественными. Поэтому, если есть подозрение на опухоль, следует провести последующее наблюдение, чтобы выяснить, может ли это быть одним из таких случаев, когда опухоль переходит в злокачественный тип.
Какие неудобства и последствия вызывают опухоли?
То, что должно привлечь внимание пациента и стать поводом для обращения на консультацию к врачу — что многие из этих опухолей, особенно на веках, проявляются в виде небольших очагов или небольших скоплений, которым пациент не придает значения, потому что они медленно растут и не имеют выраженных симптомов, только в некоторых случаях они могут сопровождаться болью и зудом (очень редко). Иногда они немного кровоточат, формируются небольшие корочки, но это типичная маленькая припухлость, которая не вызывает беспокойства потому, что проходит без симптомов, и когда пациенты приходят к врачу становится более обширной и сложной для удаления.
Очень важно, если вы видите какое-либо повреждение на веке, которое не болит, кровоточит, чешется, растёт или меняет цвет, обратитесь к офтальмологу, и лучше всего, к специалисту по пластической хирургии , чтобы оценить эти формирования, правильно поставить диагноз и назначить раннее лечение.
Орбитальные опухоли несколько отличаются от опухолей век, так как они находятся внутри орбитальной полости, и пациент будет наблюдать другие симптомы. Он можете заметить, что один глаз немного больше по размеру или отклонён в сторону, либо появляется двоение зрения. Как правило, это больше заметно для пациента, поэтому он обращается к врачу раньше. Следовательно, в этих случаях диагноз ставится раньше, но иногда рост этих опухолей настолько медленный, что, когда появляются симптомы, они уже очень большие.
Люди, которые в течение своей жизни подвергаются воздействию солнечного света, будь то на отдыхе, потому что они любят загорать или на работе, имеют более поврежденную кожу, что предрасполагает к появлению раковых заболеваний. Эти люди должны контролировать кожу лица, которая обычно наиболее подвержена воздействию солнца, в том числе кожу вокруг глаз, и при появлении какой-либо травмы, должны обращаться к специалистам для осмотра.
Возраст появления опухолей век и глазного яблока очень различен и зависит от типа опухоли. Одни чаще встречаются в детстве, а другие чаще встречаются у пациентов пожилого возраста, но в целом, 50 лет — это возраст, в котором они появляются чаще всего.
Также нужно обращать особое внимание людям с более низкими фототипами, такими как 1 и 2, которые имеют очень светлую кожу и большую предрасположенность к раку
Поскольку существует очень много типов опухолей, механизм появления каждой из них различен. Но для опухолей век существует предрасполагающий фактор — повреждение от солнца. Сильно поврежденная солнцем кожа чаще страдает от рака кожи. Поэтому очень важна хорошая защита от солнца. Рекомендации в солнечную погоду:
- носить солнцезащитные очки;
- защищать кожу солнцезащитным кремом (есть солнцезащитные крема для лица, которые можно наносить на кожу век);
- избегайте пребывания на солнце, когда оно наиболее интенсивное, с 12 до 15 часов.
У пациентов, у которых уже есть рак в других частях тела, особенно на коже лица, особенно важно, при появлении любого повреждения век, не сопровождающееся болезненными ощущениями, которое кровоточит или чешется, немедленно обратиться к специалисту, чтобы поставить ранний диагноз.
Когда пациент обращается к специалисту и он видит подозрительное новообразование на коже, которое может являться злокачественным, необходимо точно определить тип опухоли, и подтвердить, является ли она злокачественной.
Самый надежный способ узнать тип поражения — это биопсия. Биопсия позволяет нам взять кусок ткани, проанализировать его и дать точное название опухоли. Это важно, так как лечение может варьироваться в зависимости от типа опухоли.
Если опухоли глазного яблока небольшие и возможно полностью удалить их за одну операцию, то её делают не дожидаясь результатов биопсии. Была она раковой или нет, можно быть спокойным, так как её удалили полностью.
В случае обширных опухолей биопсия помогает подтвердить, является ли новообразование злокачественным, чтобы в этом случае удалить более обширную зону поражения, что иногда может потребовать сложных реконструкций с использованием трансплантатов или лоскутов.
Не всегда возможно выполнить биопсию орбитальных опухолей. Многие из них диагностируются клинической картиной, которую представляет пациент и специальными диагностическими тестами, как КТ, МРТ…
Как лечат опухоли? Возможны ли рецидивы?
Лечение будет зависеть от типа опухоли. Есть небольшие доброкачественные опухоли век, которые могут быть легко удалены при небольшой операции. Но есть и другие большие, которые могут потребовать более сложных операций. Злокачественные опухоли должны быть удалены полностью. Иногда это относительно просто, но в других случаях требуется выполнить сложные операции два или три раза.
Что касается опухолей глазницы, то они разные и лечение зависит от типа опухоли. Её расположение является более глубоким, что не всегда возможно хирургическое вмешательство . Те, которые имеют более легкий доступ, могут быть удалены, но те, которые расположены в труднодоступных местах, вполне вероятно, что необходимо постоянно отслеживать и оценивать действия. Не при всех опухолях требуется хирургическое лечение. Наиболее частой первичной опухолью на орбите является лимфома, её диагностика проводится с помощью биопсии, но лечение в этом случае не хирургическое, а радиотерапия или химиотерапия в зависимости от гистологического типа.
В случаях злокачественных опухолей век, если есть возможность удалить всю опухоль и окружающие здоровые ткани, вероятность успеха очень высока, а вероятность ее повторного появления очень низкая. Тем не менее, проводят последующее наблюдения в консультации после удаления опухоли, чтобы обнаружить возможное повторение или повторное появление на ранней стадии, в этом случае вмешательство может быть выполнено снова.
Случаи орбитальных опухолей отличаются, так как частота успеха варьируется в зависимости от типа опухоли.
Опухоли глазницы
доброкачественные и злокачественные опухоли глазницы могут происходить как из структур глазницы, так и из прилежащих тканей, таких как веко, околоносовая пазуха или ячейка костной ткани черепа. Опухоли орбит могут поражаться метастазами из отдаленных мест.
Некоторые типы опухолей орбиты обычно являются экзофтальмом и смещением глазного яблока в сторону, противоположную направлению роста опухоли. Также пациенты могут жаловаться на боль, двоение в глазах и потерю зрения. Предварительный диагноз опухолей орбиты устанавливается на основании анамнеза, результатов обследования и методов нейровизуализации (КТ и/или МРТ), однако для окончательного подтверждения часто требуется проведение биопсии. Тактика лечения зависит от возраста пациента.
Наиболее распространенными доброкачественными опухолями у детей являются дермоидные и сосудистые опухоли, такие как гемангиома Детская гемангиома Детские гемангиомы – это возвышающиеся, красные или пурпурные гиперплазированные сосудистые образования, появляющиеся в течение первого года жизни. В большинстве случаев отмечена спонтанная. Прочитайте дополнительные сведения . Дермоидные опухоли подлежат удалению. Капиллярные гемангиомы, как правило, подвергаются спонтанной инволюции и, следовательно, не требуют специфического лечения; однако, особенно при локализации в области верхнего века, они могу повлиять на зрение и требуют лечения системными бета-блокаторами. Небольшие лимфангиомы, которые не вызывают симптомов, могут наблюдаться клинически. Для более крупных лимфангиом или тех, которые вызывают симптомы, варианты лечения включают в себя хирургическую циторедукцию, проникающую склеротерапию, и, в некоторых случаях, применение силденафила.
Взрослые
Наиболее распространенными доброкачественными опухолями у взрослых являются менингиомы Менингиомы Менингиомы – это доброкачественные опухоли мозговых оболочек, способные сдавливать прилегающую ткань мозга. Симптомы зависят от локализации опухоли. Диагноз ставят с помощью МРТ с контрастным. Прочитайте дополнительные сведения ). Плеоморфная аденома слезной железы встречается реже. Менингиомы крыла клиновидной кости удаляются путем краниотомии при наличии клинических проявлений, иногда за операцией следует курс лучевой терапии. Полная резекция опухоли возможна лишь в редких случаях, поскольку клетки менингиомы инфильтративно врастают в основание черепа. Мукоцеле чаще всего исходят из лобной или клиновидной пазухи, поэтому их дренируют в полость носа. Кавернозные венозные мальформации (наиболее распространенная доброкачественная опухоль орбиты) и плеоморфные аденомы слезных желез удаляют.
Наиболее распространенными злокачественными опухолями у взрослых являются лимфома Обзор лимфомы (Overview of Lymphoma) Лимфомы представляют собой гетерогенную группу заболеваний, происходящих из клеток ретикулоэндотелиальной и лимфатической системы. Основные варианты лимфом – лимфома Ходжкина и неходжкинские. Прочитайте дополнительные сведения , плоскоклеточная карцинома Плоскоклеточный рак Плоскоклеточный рак – это злокачественная опухоль эпидермальных кератиноцитов, распространяющихся в дерму; этот вид рака кожи обычно возникает на открытых участках кожного покрова. Локальная. Прочитайте дополнительные сведенияЛимфомы, затрагивающие орбиту, являются наиболее частыми злокачественными опухолями орбиты и, как правило, являются В-клеточными и характерно низкодифференцированными (обычно это MALT-лимфома [лимфоидная ткань, ассоциированная со слизистой оболочкой], также известная как экстранодальная В-клеточная лимфома маргинальной зоны). Они могут быть двухсторонними и односторонними, а также могут существовать как изолированно в области орбиты, так и в множестве других локализаций. Многие орбитальные лимфомы сопровождаются минимальными симптомами и результатами физикального осмотра, несмотря на впечатляющие изменения на рентгенограмме. Лучевая терапия является эффективной для лечения лимфомы глазницы с некоторыми побочными эффектами, но лечение моноклональными антителами против поверхностного рецептора (CD20) лимфоцитов также эффективно и его следует рассматривать в дополнение к или вместо лучевой терапии, в особенности, если лимфома является системной.
Большинство плоско-клеточных карцином исходит из близлежащих околоносовых пазух. Хирургическое вмешательство, лучевая терапия, или оба этих направления являются основой терапии.
Метастазирующие заболевания обычно лечат лучевой терапией. Метастатический процесс с вовлечением глазницы является, как правило, неблагоприятным прогностическим признаком; важным исключением при этом являются карциноидные опухоли.
Аденокистозная карцинома слезной железы подлежит хирургическому вмешательству, после чего, как правило, используется лучевая терапия (иногда конформная протонная лучевая терапия) или комбинация внутриартериальной химиотерапии с лучевой терапией и хирургической операцией согласно протоколу лечения.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
