Органическая патология желудка. Патологический процесс в просвете желудка
Добавил пользователь Alex Обновлено: 28.01.2026
Органическая патология желудка. Патологический процесс в просвете желудка
После исключения внежелудочной локализации патологического процесса приступают к решению вопроса, находится ли данное патологическое образование в просвете органа или связано с его стенкой.
Патологическое образование находится в просвете желудка, если оно: 1) в процессе рентгенологического исследования не изменяет форму и положение желудка, а также нормальную структуру слизистой оболочки, эластичность стенок и их перистальтическую деятельность; 2) смещается при пальпации и изменении положения больного; 3) исчезает при повторных исследованиях или после промывания желудка. Подобную рентгенологическую картину могут обусловить инородные тела, остатки пищи в желудке, безоары и некоторые другие патологические состояния.
При анализе рентгенологических симптомов, характерных для той или иной группы указанных общепатологических процессов (состояний), рентгенолог должен принимать во внимание жалобы больного, анамнез заболевания, а также результаты предыдущих рентгенологических исследований.
Лишь осторожное и критическое обобщение всех имеющихся данных, педантичное применение методики исследования позволяют врачу избежать ошибок.
Инородные тела. Встречаются часто. Могут быть одиночными или множественными, округлой или иной формы (пуговицы, монеты, зубные протезы), остроконечными (иглы, булавки, гвозди и т. п.), рентгеноконтрастными или «невидимыми». Обычно инородные тела выводятся из организма естественным путем. Иногда они задерживаются в выходном отделе желудка.
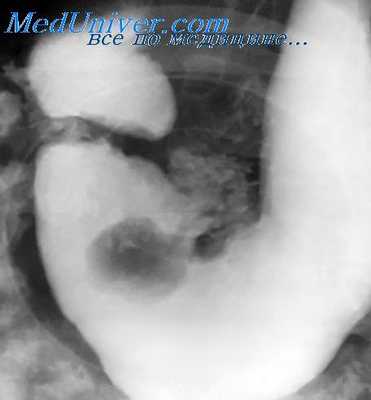
Длительная фиксация остроконечного инородного тела на одном и том же месте всегда подозрительна на его внедрение в стенку органа. Лекарственные таблетки могут находиться в желудке в течение многих дней даже при его нормальной эвакуаторной функции.
Рентгенологическая картина зависит от характера инородного тела (металл, кость, дерево и т. п.), его формы и размеров. Однако общим признаком для всех свободно лежащих в желудке инородных тел является смещаемость образуемого ими дефекта наполнения или их контрастного изображения в пределах всего органа, а иногда и за его пределы (кишечник).
При подозрении на внедрение инородного тела в стенку желудка прибегают к контрастному рентгенологическому исследованию с выведением этого участка в строго краеобразующее положение для исключения перфорации органа. Одновременно стремятся обнаружить в брюшной полости свободный газ и жидкость.
Рентгенологическое исследование всегда начинают с обзорной рентгеноскопии и рентгенографии желудка и прилежащих к нему отделов грудной и брюшной полостей. В дальнейшем, если не возникает подозрение на перфорацию стенки, исследование продолжают с небольшим количеством бариевой взвеси. Однако лучше пользоваться водорастворимыми контрастными веществами, которые не являются помехой для последующей гастроскопии.
Рентгенография желудка и прилежащих к нему отделов пищевода и кишечника обязательна не только при наличии явных признаков инородного тела, но и при их отсутствии. При обнаружении в желудке инородного тела больной подлежит периодическому рентгенологическому наблюдению до полного удаления этого тела из организма. Если же размеры инородного тела превышают 12 см, то оно не может самостоятельно покинуть желудок.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Слизистая желудка при воспалении. Деструкция стенки желудка
Характер изменений рельефа слизистой оболочки желудка и нарушений его функции зависит главным образом от вида воспалительного процесса и стадии его развития. При этом они могут быть ограниченными (чаще в привратниковой части) или распространяться на весь желудок (диффузный процесс). Следует также иметь в виду, что одновременно в различных отделах желудка гиперпластические процессы могут сочетаться с атрофическими. Местами сохраняется нормальный рельеф слизистой оболочки.
Чтобы правильно судить о том, какой процесс преобладает в каждом конкретном случае, важно не ограничиваться исследованием слизистой оболочки только выходной части желудка, а тщательно изучать рельеф и в вышележащих его отделах. Сочетание гиперпластических процессов с атрофическими в слизистой оболочке желудка придает рентгенологической картине при воспалении полиморфный вид (в отличие от изоморфной картины рельефа у здорового человека).
Эти морфологические признаки воспалительного процесса постоянны и выявляются у одного и того же больного в различные фазы рентгенологического исследования, а также при повторных (через 24 ч) наблюдениях.
Особые трудности возникают при дифференциальной диагностике ограниченных форм воспаления и злокачественных опухолей, а также избыточного разрастания слизистой оболочки («гигантизм складок») врожденного или приобретенного характера. Лишь оценка морфологических данных в динамике и особенно функционального состояния пораженного участка (эластичность стенки, сократительная ее способность и др.) нередко играет решающую роль в распознавании болезни.
Для этого в процессе рентгенологического исследования необходимо выполнять серии прицельных снимков при различной степени компрессии и заполнения желудка бариевой взвесью, а также применять фармакологические препараты, влияющие на функцию желудка (дибазол, морфин, прозерин и др.). В неясных случаях показана гастроскопия с гастробиопсией.
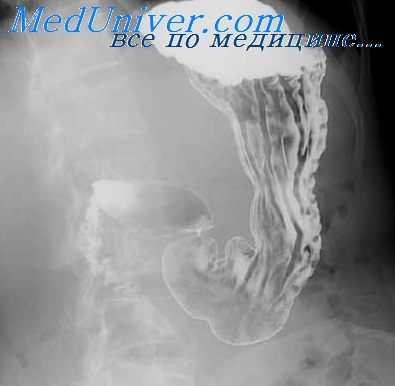
При деструкции стенки желудка, обусловленной эрозивным или язвенным процессом, основное диагностическое значение приобретает выявление прямого рентгенологического симптома — депо бария, или ниши. Обычно язвенная ниша имеет геометрически правильную форму, четкие контуры и инфильтративный (воспалительный) вал у основания. В краеобразующем положении она выступает за пределы контура желудка. При дозированной компрессии форма и размеры ниши не меняются.
Динамика ее размеров может быть связана прежде всего с изменчивостью воспалительного вала, так как размеры последнего зависят от величины отека слизистой оболочки у основания язвенного кратера и степени спастических сокращений мышц стенки желудка. При уменьшении отека и устранении спастических сокращений мышц резко уменьшается глубина ниши. Наблюдается и обратная зависимость: увеличение отека и усиление спазма приводят к соответствующему «углублению» ниши вплоть до образования «язвенного краевого дефекта наполнения» при слипании резко отечных краев вала, закрывающего вход в язвенный дефект. После стихания воспалительных явлений язвенная ниша вновь приобретает типичную картину.
Важным рентгенологическим признаком хронического воспалительно-деструктивного процесса является конвергенция складок слизистой оболочки по направлению к нише. При этом складки в отличие от конвергенции, наблюдаемой нередко при малом (начальном) раке, частично переходят на инфильтративный вал, не достигая, однако, язвенного кратера.
Патологический процесс в стенке желудка. Воспалительно-деструктивные процессы в желудке
Патологическое образование расположено в стенке желудка, если оно:
1) стойко деформирует просвет желудка, не вызывая его смещения;
2) при полипроекционном исследовании не выводится за пределы контуров желудка, а также существенно не меняется по форме и размерам при исследовании больного в вертикальном и горизонтальном положениях.
Как дифференцировать патологические процессы, поражающие стенку желудка? Важно установить, какой из общепатологических процессов желудка может обусловить у данного больного обнаруженную рентгенологическую симптоматику. Для этого необходимо последовательно сравнить рентгенологические признаки поражения желудка, полученные в процессе полипозиционного исследования, с симптомокомплексом, характерным для каждой из указанных в схеме 24 групп общепатологических процессов, которые могут обусловить в данную картину.
Воспалительно-деструктивные процессы в желудке. Рентгенологическая картина при воспалительно-деструктивных поражениях весьма полиморфна и во многом определяется характером патологического процесса (только воспаление или воспаление и деструкция), фазой его течения (острый или хронический, ремиссия или обострение) и наличием осложнений (рубцовая деформация, пенетрация и др.). Могут наблюдаться изменения формы органа из-за спастические втяжений или воспалительной инфильтрации стенки, нарушение эластичности, перестройка рельефа слизистой оболочки, а также эрозии или изъязвления и другие признаки неспецифического или специфического процесса.
В последние годы стали придавать клиническое значение рентгеноэндоскопическому изучению более мелких, чем складки, деталей рельефа слизистой оболочки желудка — желудочных полей, или ареол, представляющих собой небольшие возвышения на поверхности слизистой оболочки, образованные группой желез, окруженных соединительнотканной оболочкой. Форма ареол округлая, овальная или полигональная, размер их колеблется от 1 до 6 мм (чаще 1,5— 2,5 мм) [Лазовский Ю. М., 1947; Синельников Р. Д., 1973, и др.].
В норме они почти не видны и с трудом различаются с помощью лупы. При патологических же изменениях слизистой оболочки, в частности при гастритах, ареолы увеличиваются, форма их меняется [Тихонов К. Б., Пручанский В. С, 1970; Соколов Ю. Н. и др., 1973; Frifk;, 1964, и др.]. При этом обнаруживается тесная связь изменений ареол с гистологической картиной слизистой оболочки при гастрите.
Используя современную рентгенодиагностическую технику (острофокусные трубки и усиливающие экраны с высокой разрешающей способностью) и специальную методику исследования желудка (мелкодисперсная взвесь бария с танином, оптимальная дозированная компрессия, максимально возможное устранение динамической и геометрической нерезкости изображения), можно получить на рентгенограммах изображение рельефа желудочных полей («снежный рельеф», или микрорельеф) антрального отдела, что облегчает распознавание морфологических форм хронического гастрита.
Диспепсия
Диспепсия – это нарушение пищеварения, обусловленное причинами органического и функционального характера. Симптомами являются боли в верхней части живота неясной локализации, тошнота, изжога, чувство переполненности желудка, быстрое насыщение после еды и др. Диагноз устанавливается только в случае исключения другой патологии ЖКТ, основополагающее значение при этом имеет эндоскопическое обследование верхних отделов пищеварительного тракта. Лечение симптоматическое: ферментные препараты, средства для улучшения моторики ЖКТ и т. д. Огромное значение имеет психотерапия – после занятий с психологом большинство пациентов отмечают снижение интенсивности жалоб.
МКБ-10
Общие сведения
Диспепсия – одна из главных проблем современной гастроэнтерологии, так как неопределенные жалобы на дискомфорт пищеварения предъявляет до 40% населения развитых стран, при этом к докторам обращается лишь каждый пятый. Расстройства пищеварения могут иметь органическую или функциональную основу.
Органическая диспепсия возникает на фоне различной патологии органов пищеварения (гастриты, язвенная болезнь, воспалительные заболевания гепатобилиарной системы, поджелудочной железы и разных отделов кишечника, опухоли ЖКТ и др.). О функциональной диспепсии говорят в том случае, когда при наличии симптомов нарушения деятельности желудка не выявляется никакой органической патологии, которая могла бы эти жалобы вызвать. Женщины страдают функциональной диспепсией в 1,5 раза чаще мужчин; основной возрастной контингент, у которого выявляется данное заболевание, составляют лица 17-35 лет.
Причины диспепсии
Патологию принято считать психосоциальным заболеванием, при котором в результате различных стрессовых факторов нарушается регуляция функций желудка и начальных отделов кишечника. Кроме эмоционального перенапряжения, причинами развития функциональной диспепсии могут быть нарушения питания, прием некоторых лекарственных препаратов, повышение секреции соляной кислоты, хеликобактерное обсеменение слизистой оболочки желудка, дискинезия начальных отделов пищеварительного тракта, нарушение переваривания сложных сахаров и др. Известно, что гиповитаминозы (недостаточность витаминов С и группы В) также могут способствовать развитию диспепсии.
В результате воздействия перечисленных факторов на стенку желудка повышается чувствительность висцеральных рецепторов, возникает дискоординация моторики желудка и тонкого кишечника, нарушается нормальная секреция пищеварительных соков. Проявлениями данных расстройств служат гастропарез (сопровождается тяжестью в эпигастрии, тошнотой и рвотой), повышенная висцеральная восприимчивость к растяжению (ощущение переполненности желудка, голодные боли в подложечной области), неполное расслабление мышечного слоя органа (чувство раннего насыщения), замедление продвижения пищевых масс из желудка в кишечник.
С диспепсическим синдромом протекают и такие заболевания, как пищевая аллергия, гастроэзофагеальная рефлюксная болезнь, диафрагмальная грыжа со смещением брюшного отдела пищевода в грудную полость, гастрит, ахлоргидрия, язвенная болезнь желудка и двенадцатиперстной кишки, желчнокаменная болезнь, холецистит, состояние после холецистэктомии, панкреатит, пилоростеноз, опухоли ЖКТ, различные инфекции пищеварительного тракта.
Наиболее частой причиной диспепсии у детей являются пищевые токсикоинфекции, в этом случае на первый план, наряду с диспепсическим, выходит синдром токсико-эксикоза. Поскольку признаки органической диспепсии рассматриваются в разделах о соответствующих заболеваниях ЖКТ, в данной статье речь пойдет преимущественно о функциональной диспепсии.
Патогенез
Классификация диспепсии
На основании патогенетического принципа различают функциональную и органическую диспепсию. Органическая патология сопровождает различные заболевания пищеварительного тракта, а функциональная протекает на фоне отсутствия органического поражения ЖКТ. По причинному фактору выделяют следующие варианты диспепсии:
- Алиментарная – обычно связана с нарушением соотношения основных питательных веществ в рационе. Бродильная диспепсия развивается при преобладании в меню углеводов, гнилостная – белков и несвежего мяса, мыльная – при переизбытке тугоплавких жиров.
- Ферментативная – связана с недостаточной выработкой пищеварительных ферментов. В зависимости от того, в каком органе развилась ферментная недостаточность, выделяют гастрогенную, панкреатогенную, гепатогенную и энтерогенную диспепсию.
- Диспепсия при синдроме мальабсорбции - связана с нарушением всасывания питательных веществ в кишечнике.
- Инфекционная - развивается при различных кишечных инфекциях, чаще всего при дизентерии и сальмонеллёзе.
- Интоксикационная – возникает при острых отравлениях, тяжёлых общих инфекциях, обширных травмах.
Также выделяют четыре клинические формы функциональной диспепсии: язвенноподобная, дискинетическая, рефлюксоподобная и неопределённая.
Симптомы диспепсии
Диагноз функционального расстройства устанавливается при наличии трех обязательных критериев. Первый из них – жалобы на боли и дискомфорт в верхней половине живота по срединной линии в течение одной недели ежемесячно, либо 12 недель в году. Второй - отсутствие органических изменений ЖКТ при физикальном, эндоскопическом и ультразвуковом обследовании верхних отделов пищеварительного тракта. Третьим критерием является отсутствие признаков синдрома раздраженного кишечника (облегчение симптомов после дефекации или изменения характера и частоты стула).
Существует ряд признаков, при наличии которых диагноз исключается: это дисфагия, повышение температуры тела, появление крови в стуле, воспалительные изменения в клинических анализах, беспричинная потеря веса, анемия. При наличии перечисленных симптомов требуется более глубокое обследование пациента для постановки верного диагноза.
Различают четыре варианта течения функциональной диспепсии, каждый из которых имеет свои клинические и физикальные признаки. Язвенноподобный вариант проявляется достаточно сильными ночными или голодными болями в эпигастральной области, часто возникающими после эмоционального перенапряжения. Болевой синдром купируется приемом пищи, введением антацидов. Характерным признаком является чувство страха во время приступа, навязчивые мысли о наличии неизлечимого заболевания.
Дискинетический вариант выражается чувством переполненности желудка после еды, тяжестью в эпигастрии, тошнотой, вздутием живота. Возможна рвота, приносящая облегчение. Пациенты отмечают, что после еды наступает быстрое насыщение. Рефлюксоподобная диспепсия проявляется изжогой, чувством жгущей боли за грудиной, отрыжкой и срыгиванием кислотой. Последняя форма заболевания – неопределенная, или неспецифическая – характеризуется полиморфизмом симптомов, при этом выделить один ведущий не представляется возможным. Для функциональной диспепсии характерно длительное течение, отсутствие прогрессирования симптомов.
Диагностика
Консультация гастроэнтеролога позволит выявить ведущие жалобы, определиться с необходимым объемом исследований. Диагноз функциональной диспепсии устанавливается только после полного обследования пациента и исключения другой патологии ЖКТ. Обязательными являются следующие исследования: консультация врача-эндоскописта для проведения эзофагогастродуоденоскопии, УЗИ органов брюшной полости, исследования крови (общеклинический и биохимический анализы крови), исследование кала для оценки пищеварительной деятельности, выявления скрытой крови.
При функциональной диспепсии во время ЭГДС изменения слизистой не визуализируются. На УЗИ органов брюшной полости может быть обнаружен хронический панкреатит, желчнокаменная болезнь. Отклонений в анализах при этом диагнозе обычно не бывает. Для дифференциальной диагностики с другими заболеваниями ЖКТ могут потребоваться дополнительные исследования. При рентгенографии желудка может выявляться расширение полости органа, замедление эвакуации пищи. На электрогастрографии регистрируется нарушение перистальтики желудка (чаще всего урежение ее ритма).
Для определения кислотности проводится исследование желудочного сока, внутрижелудочная рН-метрия (возможно как повышение, так и понижение рН). Для оценки степени расслабления желудка используется антродуоденальная манометрия, во время которой в полость органа вводится специальный датчик, передающий показатели давления. При функциональной диспепсии манометрия может указать на недостаточное расслабление либо же, наоборот, релаксацию стенок желудка.
В ситуации, когда симптомы прогрессируют, либо недостаточно регрессируют на фоне лечения, требуется проведение двух различных исследований для выявления хеликобактерной инфекции. Использование методов с разными механизмами диагностики (определение хеликобактер в кале методом ИФА, ПЦР-диагностика хеликобактер, определение в крови антител к хеликобактер методом ИФА, дыхательный тест на хеликобактер) позволит избежать ошибки.
Повторная консультация гастроэнтеролога после получения результатов всех исследований дает возможность исключить органическую патологию, установить диагноз функциональной диспепсии и назначить правильное лечение. Известно, что органические причины расстройства обнаруживаются у 40% пациентов с характерными для этого заболевания жалобами, поэтому диагностический поиск в первую очередь должен быть направлен на выявление указанных заболеваний. Функциональную диспепсию следует дифференцировать с синдромом раздраженного кишечника, функциональной рвотой, аэрофагией.
Лечение диспепсии
Основные цели, которые преследует врач при назначении лечения функциональной патологии, – уменьшение интенсивности симптомов, предупреждение рецидивов заболевания. Госпитализация в отделение гастроэнтерологии обычно показана лишь для проведения сложных исследований, при трудностях дифференциальной диагностики. Основные направления терапии функциональной диспепсии: коррекция образа жизни и питания, медикаментозные и психотерапевтические мероприятия.
Для нормализации режима дня следует исключить ситуации, провоцирующие стрессы и переживания, физические и эмоциональные перегрузки. Рекомендуется отказаться от употребления алкоголя, курения. Необходимо выделить время для ежедневных занятий физической культурой – они улучшают и общее состояние пациента, и функцию органов пищеварения. Также необходимо уделять большое внимание режиму питания. Из рациона исключается жареная, экстрактивная и острая пища, газированные напитки, кофе.
Есть нужно маленькими порциями, тщательно пережевывать пищу, не допускать переедания и длительных перерывов между приемами пищи. После еды нужно активно двигаться, не стоит ложиться отдыхать. При наличии признаков диспепсии рекомендуется отказ от использования нестероидных противовоспалительных средств, так как они отрицательно влияют на состояние слизистой оболочки желудка. Данные мероприятия являются ведущими в лечении функциональной диспепсии.
Если пациент не в состоянии самостоятельно нормализовать режим питания, ему может понадобиться помощь диетолога. Специалист объяснит необходимость соблюдения частоты и объема каждого приема пищи, вред переедания и длительных перерывов в питании. Также диетолог будет контролировать качественный состав пищи – наличие достаточного количества белка и витаминов, пищевых волокон.
Излечение от функциональной диспепсии невозможно без глубокой психо-эмоциональной перестройки. Для этого необходимо не только снизить количество стрессов до минимума, но и изменить отношение пациента к отрицательным ситуациям. Этому могут поспособствовать спорт, водные процедуры, занятия йогой. Лечащий врач должен поддерживать с пациентом доверительные отношения, подробно объяснять причины и механизмы развития заболевания – только в этом случае возможно получение желаемого эффекта от лечения. Большей продуктивности терапии можно достигнуть при назначении седативных препаратов (трава валерианы, пустырника), антидепрессантов (флувоксамин, флуоксетин).
Медикаментозное лечение назначается в зависимости от формы диспепсии. При язвенноподобном варианте основная группа препаратов – антациды и антисекреторные средства: гидроксид алюминия в сочетании с гидроксидом магния, ингибиторы протонной помпы, блокаторы Н2-рецепторов и другие. При дискинетической форме диспепсии используют прокинетики: домперидон или метоклопрамид. Остальные варианты функциональной диспепсии предполагают применение разнообразных комбинаций антацидов и прокинетиков.
В случае, если симптомы диспепсии не регрессируют на фоне проводимого лечения, следует использовать другие препараты из указанных групп, либо изменить комбинацию лекарственных средств. Также рекомендуется провести исследование на H.pylori (если до сих пор оно не проводилось), при положительном результате – осуществить эрадикацию микроорганизма антибактериальными средствами. Антихеликобактерная терапия в 25% случаев значительно облегчает течение диспепсии.
Не следует забывать о тревожных симптомах, которые могут появиться у пациента с диспепсией: дисфагия, кровотечение из разных отделов ЖКТ, немотивированное похудение. Если пациент предъявляет перечисленные жалобы, необходимо повторить эндоскопическое и другие исследования для своевременного выявления опасной патологии ЖКТ (рака желудка, рака тонкого кишечника и т. п.).
Прогноз и профилактика
Функциональная диспепсия ухудшает течение жизни пациента, однако прогноз данного заболевания благоприятный. При отсутствии тревожных симптомов, перечисленных выше, наличие серьезной патологии ЖКТ маловероятно. Однако, для диспепсии характерно волнообразное течение, поэтому после проведенного курса терапии сохраняется высокая вероятность рецидива симптомов. Специфических мер профилактики диспепсии не разработано, но ведение здорового образа жизни, рациональное питание и исключение стрессовых ситуаций значительно снижают вероятность развития данного заболевания.
Болезни оперированного желудка
Болезни оперированного желудка — это патологические состояния, возникшие после гастрорезекционных вмешательств и патогенетически связанные с ними. Проявляются диспепсическими расстройствами, болью в эпигастрии, вазомоторными и нейровегетативными реакциями, метаболическими и нутриционными нарушениями. Диагностируются с помощью рентгенографии желудка, эзофагогастродуоденоскопии, общего и биохимического анализа крови. Для лечения используют серотониновые, симпато- и холиноблокаторы, заместительную ферментную терапию, седативные средства, спазмолитики, прокинетики, антибактериальные препараты, эубиотики. При необходимости выполняют повторные операции.
Симптомы постгастрорезекционной болезни развиваются у 20-45% пациентов после удаления 2/3-3/4 органа, проведения ваготомии и антрумэктомии. У 2,5-3% больных тяжесть клинической картины оперированного желудка превышает тяжесть первичного заболевания. В связи с успехами консервативной терапии язвенной болезни, после хирургического лечения которой в прошлом обычно развивались постгастрорезекционные расстройства, в настоящее время превалируют синдромы, связанные с удалением органа по поводу рака.
Причины
Развитие болезней оперированного желудка может быть обусловлено как изменением физиологических условий функционирования органов ЖКТ, так и врачебными ошибками, допущенными в ходе операции и послеоперационном периоде. Зачастую факторы, провоцирующие возникновение БОЖ, сочетаются и усиливают эффект друг друга. По мнению специалистов в сфере гастроэнтерологии, основными причинами постгастрорезекционной болезни являются:
- Перестройка системы пищеварения. У пациентов, перенесших объемную дистальную резекцию, отсутствует антральный отдел, продуцирующий основную часть гастрина и соляной кислоты, что сказывается на эффективности переваривания белков. Потеря резервуарной функции органа способствует попаданию в просвет тонкой кишки недостаточно подготовленной пищи, которая плохо переваривается и всасывается. При выполнении резекции методом Бильрот-2 из процесса пищеварения практически исключается двенадцатиперстная кишка. Осложнением ваготомии зачастую становится нарушение эвакуации химуса из полости желудка.
- Технические ошибки при выполнении вмешательства. Риск развития различных расстройств оперированного желудка возрастает при выборе неподходящей техники операции, избыточной или недостаточной по объему резекции органа, которая существенно влияет на секреторно-эвакуаторную функцию либо способствует дальнейшему прогрессированию заболевания. Нормальному прохождению химуса может препятствовать неправильное наложение швов при формировании анастомозов и ушивании культи. Отсутствие шпоры при создании гастроеюноанастомоза часто провоцирует синдром приводящей петли.
- Патологический преморбидный фон. При наличии сопутствующей патологии снижаются постоперационные компенсаторные возможности пищеварительной системы. У 42% пациентов с синдромом оперированного желудка диагностируются болезни ЖКТ, у 49% — хронические заболевания других органов и систем. Постгастрорезекционные расстройства с большей вероятностью развиваются при недостаточном уровне вазоактивного интестинального полипептида, мотилина, холецистокинина, энкефалинов и других гастроинтестинальных гормонов, секретируемых диффузной нейроэндокринной системой для регуляции процессов пищеварения.
По наблюдениям некоторых исследователей, постгастрорезекционная болезнь чаще встречается у пациентов, имеющих психические травмы и стрессы в анамнезе. У 42% больных с БОЖ установлена связь предшествовавшей язвенной болезни с физическими травмами, заболеваниями ЦНС. В таких случаях послерезекционные нарушения протекали тяжелее, с резко выраженной невротической симптоматикой. В группу повышенного риска входят пациенты холерического и меланхолического склада с неуравновешенным и слабым типами высшей нервной деятельности, больные, которые из экономических соображений отказались от поддерживающего медикаментозного лечения.
Механизм развития постгастрорезекционных расстройств основан на различных сочетаниях нарушений гастроинтестинальной секреции, моторики и всасывания, а также их влиянии на работу других органов. Патогенез конкретного патологического состояния зависит от вызвавших его причин. В большинстве случаев пусковыми моментами являются снижение выработки компонентов желудочного сока и ускоренный пассаж химуса в кишечник, повышающие функциональную нагрузку на тонкую кишку, гепатобилиарную систему, панкреатическую железу оперированного пациента. В ответ на поступление гипертонического химуса усиливается секреция жидкого компонента кишечного сока, увеличивается приток крови к внутренним органам, часто возникает диарея.
Уменьшение объема циркулирующей крови сопровождается развитием гемодинамических расстройств и неврологической симптоматики. При растяжении тонкой кишки большим объемом пищевых масс, которые транзитом поступили из желудка, происходит массивный выброс серотонина, приводящий к нарушению регуляции активности головного мозга. Рефлекторное усиление секреции инсулина поджелудочной железой вызывает падение уровня глюкозы. Конечным итогом недостаточного переваривания и всасывания белков, жиров, углеводов, витаминов, ключевых макро- и микроэлементов, в первую очередь – железа, становятся нарушения обмена веществ и кроветворения, значительное снижение массы тела, полиорганные расстройства.
У части оперированных пациентов ведущую роль играет застой пищевых масс в разных отделах ЖКТ — в двенадцатиперстной кишке (при болезни приводящей петли) либо в желудке (после ваготомии). Кишечный стаз или гастростаз, нарушающий процессы пищеварения, приводит к растяжению стенки соответствующего органа с возникновением болевого синдрома, способствует развитию дисбактериоза, гнилостного брожения. При некоторых состояниях происходит обратный заброс кишечного и желудочного содержимого в расположенные выше отделы ЖКТ с раздражением их слизистой оболочки, возникновением реактивного воспаления, атрофических и неопластических процессов.
Классификация
При систематизации различных форм болезни оперированного желудка учитывают патогенез постгастрорезекционного синдрома, отсутствие или наличие органических изменений, особенности клинических проявлений. С учетом техники вмешательства в абдоминальной хирургии различают пострезекционную и постваготомическую патологию. В группе болезней, возникших после удаления части желудка, в свою очередь, выделяют:
- Функциональные расстройства. Связаны с нарушением нейрогуморальной регуляции пищеварительных процессов и пассажа химуса. Наблюдаются у 70% оперированных пациентов с БОЖ, в части случаев предшествуют органической патологии или сочетаются с ней. К этой категории заболеваний относят ранний и поздний (гипогликемический) синдромы, синдромы малого желудка и приводящей петли функционального происхождения, пищевую аллергию, дуодено- или еюногастральный, гастроэзофагальный рефлюксы, постгастрорезекционную астению, постваготомическую диарею.
- Органические нарушения. Сопровождаются морфологическими изменениями оперированных органов. Группа органических болезней представлена синдромом приводящей петли механического происхождения, рецидивирующей, в том числе пептической язвой, язвенным дефектом в рамках синдрома Золлингера-Эллисона, желудочно-кишечным свищом, рубцовой деформацией и сужением анастомоза, анастомозитом, раком культи, дистальным пептическим эзофагитом, пищеводом Баррета, сопутствующим послеоперационным гепатитом, панкреатитом.
Постваготомическими болезнями считаются рецидивировавшая язва, послеоперационная диарея, дисфункция желудочной кардии с развитием пептического воспаления пищевода и гастроэзофагорефлюксной болезни, ускоренная (демпинг-синдром) или замедленная (гастростаз) эвакуация химуса, рефлюкс-гастрит щелочного генеза. С пересечением блуждающего нерва также могут быть ассоциированы другие заболевания ЖКТ — панкреатит, холелитиаз. В некоторых случаях (при демпинг-болезни, функциональном и механическом синдромах приводящей петли) оправдано выделение нескольких степеней тяжести.
Симптомы
Симптоматика зависит от вида болезни оперированного желудка. В клинической картине могут наблюдаться как гастроинтестинальные симптомы, так и системные вазомоторные, нейровегетативные нарушения. При наиболее распространенном раннем демпинг-синдроме спустя 20-25 минут после приема пищи возникает слабость, сосудистые реакции (краснота или побледнение кожи лица), мелькание мушек перед глазами, головокружение, учащается сердцебиение. Приступ может длиться от 15 минут до нескольких часов. Характерно появление диспепсических симптомов: ухудшения аппетита, отрыжки, тошноты, урчания, дискомфорта в эпигастрии.
У оперированного больного, страдающего гипогликемическим синдромом, через 2-3 часа после употребления легкоуглеводистых продуктов внезапно развивается выраженная слабость, потливость, озноб. Пациент предъявляет жалобы на головокружение, сильное чувство голода. Урежается пульс, падает АД. Приступ обычно длится 5-20 минут. При синдроме приводящей петли отмечается тошнота, тяжесть в правой подреберной области, отрыжка. Типичный признак болезни — обильная рвота желчью и пищей, съеденной накануне, с последующим улучшением состояния. При прогрессировании заболевания присоединяются общие нарушения: потеря веса, слабость, снижение трудоспособности, отеки.
Клинические проявления пептических язв оперированного желудка выявляются через 6-12 месяцев после хирургического вмешательства. У пациентов возникает выраженный болевой синдром, который не связан с приемом пищи. Возможны диспепсические расстройства. Основными симптомами пострезекционной анемии являются слабость, бледность кожных покровов, одышка, головокружение, глоссит (воспаление языка), тахикардия. В тяжелой стадии болезни могут появляться боли в ногах, парестезии, снижение мышечной силы. У четверти оперированных наблюдается снижение веса ниже рекомендованного или невозможность восстановить дооперационный вес.
Осложнения
Из-за ускоренного продвижения пищи по кишечнику у пациентов после гастрорезекции возникают нарушения всех видов обмена, что клинически проявляется авитаминозами, тяжелыми электролитными сдвигами, остеопорозом, частыми переломами, сухостью кожи, выпадением волос, ломкостью ногтей, снижением остроты зрения, в терминальных стадиях — кахексией. При прогрессировании болезни возможны коллаптоидные состояния, требующие неотложной помощи.
Частыми осложнениями пептических язв являются прободение, сопровождающееся профузным кровотечением, пенетрация в соседний орган. При длительном течении анемии формируется гипоксия, которая может приводить к энцефалопатии, дистрофическим изменениям во внутренних органах. Развитие щелочного рефлюкс-гастрита с атрофией эпителиального слоя, ахлоргидрией повышает риск малигнизации желудочной культи. После резекции зачастую наблюдаются вторичные гнойные осложнения вследствие угнетения иммунитета.
Диагностический поиск при болезни оперированного желудка направлен на уточнение степени функциональных и органических нарушений, оценку состоятельности анастомоза, выявление критических состояний, требующих неотложной терапии. Обследование пациента осуществляется комплексно с применением таких лабораторных и инструментальных методов, как:
- Клинический анализ крови. Для пострезекционной В12-дефицитной анемии характерны изменения в виде уменьшения содержания эритроцитов и гемоглобина, увеличения цветного показателя более 1,05, появления макроцитов. Метод дополняют проведением биохимического исследования крови – при заболеваниях оперированного желудка наблюдается гипопротеинемия, повышение уровня печеночных ферментов, снижение концентрации глюкозы.
- Рентгенологическое исследование. При демпинг-синдроме на рентгенограммах желудка выявляют стремительное продвижение контраста в тонкую кишку и расширение отводящей петли. Типичные рентгенологические признаки рецидивировавшей язвы – симптом «ниши» (депо бария), конвергенция складок слизистой оболочки. В случае расстройства приводящей петли при рентгеноскопии натощак определяется жидкость в желудочной культе, что связано с ее рефлюксом из кишечника.
- Эзофагогастродуоденоскопия. Введение эндоскопа через пищевод в желудок и 12-перстную кишку позволяет оценить состояние слизистой оболочки пищеварительного тракта, обнаружить воспалительные изменения и нарушения моторики, установить локализацию язвенного дефекта, его размеры. Язвы чаще всего располагаются в зоне анастомоза или в отводящей петле. Во время ЭГДС может выполняться биопсия для последующего гистологического анализа.
При возможном рецидиве язвы рекомендовано выполнение анализа кала на скрытую кровь. Для верификации диагноза демпинг-синдрома производится провокационная проба – при положительном результате наблюдается ухудшение состояния пациента через 15-20 минут после перорального приема 150 мл гипертонического раствора глюкозы. Больным с постгастрорезекционной болезнью может потребоваться обследование других органов ЖКТ: УЗИ желчного пузыря, поджелудочной железы, МСКТ брюшной полости, МРТ-панкреатохолангиография и др.
Дифференциальная диагностика патологии оперированного желудка проводится со злокачественными новообразованиями ЖКТ, синдромом Золлингера-Эллисона, частичной кишечной непроходимостью, желудочно-кишечным свищем, хроническим энтеритом, болезнью Крона, инсулиномой, нейроэндокринными опухолями, гипопластической анемией. Кроме наблюдения у врача-гастроэнтеролога и абдоминального хирурга пациенту рекомендованы консультации гематолога, онколога, эндокринолога, инфекциониста, невролога.
Лечение болезней оперированного желудка
Выбор врачебной тактики определяется особенностями патологического постгастрорезекционного состояния. С учетом этапа развития болезни и выраженности симптоматики могут применяться как терапевтические, так и хирургические подходы к лечению БОЖ. Независимо от патологии всем пациентам показана диета с исключением ингредиентов, к которым выявлена непереносимость, жареной, копченой, консервированной, острой, горячей пищи, легкоусвояемых углеводов. В рационе рекомендуется увеличить долю богатых клетчаткой овощей, фруктов, зелени, отрубей, ягод, каш, диетического мяса (говядины, курятины, крольчатины). Питание должно быть частым, дробным (до 6-8 приемов пищи в день). Для коррекции отдельных симптомов оперированного желудка применяют следующие группы медикаментозных средств:
- Неселективные β-блокаторы. Замедляют эвакуацию химуса из желудка и перистальтику тонкого кишечника у больных с демпинг-синдромом. При постоянном приеме медикаментов в малых дозах симптоматика болезни уменьшается либо полностью исчезает. С аналогичной целью назначают ганглиоблокаторы, блокаторы М-холинорецепторов, новокаиновые блокады.
- Ферментные препараты. Заместительная терапия способствует процессу переваривания пищи. При функциональной недостаточности оперированного желудка показан прием желудочного сока, соляной кислоты с пепсином. Для улучшения кишечного пищеварения используют полиферментные средства, ферменты с двухэтапным эффектом, холинолитики.
- Седативные средства и транквилизаторы. Рекомендованы пациентам, у которых в структуре болезни ярко выражен нейровегетативный компонент. Обычно лечение начинают с растительных препаратов (настоев пустырника, валерианы, пиона), в более тяжелых случаях применяют малые дозы барбитуратов, производных бензодиазепина.
- Антагонисты серотонина. Назначение лекарственных средств патогенетически обосновано ролью серотонина в развитии демпинг-синдрома. При ускоренном пассаже пищи из оперированного желудка серотониновые блокаторы замедляют перистальтику кишечника и уменьшают выраженность вазомоторных расстройств за счет ингибирующего эффекта на уровне ЦНС.
- Спазмолитики и прокинетики. Выбор медикамента определяется типом нарушений, возникших после операции. Препараты применяются для нормализации процессов желчевыделения, моторно-эвакуаторной функции ЖКТ. Производные пиперидина способны замедлить кишечную пропульсию и повысить тонус сфинктеров, уменьшив выраженность демпинг-болезни.
- Антибактериальная терапия. Может потребоваться пациентам с симптомокомплексом приводящей петли. Курсовое назначение полусинтетических пенициллинов, тетрациклинов, сульфаниламидов позволяет устранить воспаление и санировать слепой участок петли от развившейся микрофлоры. Для уменьшения дисбиотических расстройств терапию дополняют эубиотиками.
Лечение послеоперационной или рецидивировавшей язвы производится по стандартам противоязвенных протоколов. Некоторым больным с заболеваниями оперированного желудка могут быть показаны антациды, противодиарейные и обволакивающие средства, энтеросорбенты. Для коррекции метаболических и нутриционных расстройств рекомендованы курсы витаминно-минеральных препаратов, восполняющих возможный дефицит витаминов группы В, железа. При терапевтической резистентности и прогрессировании постгастрорезекционной болезни требуется повторное оперативное вмешательство. С учетом клинической формы патологии проводится редуоденизация (гастроеюнодуоденопластика), хирургическая коррекция типа гастроэнтероанастомоза (сужение, реконструкция в анастомоз по Ру), дуоденоеюностомия, наложение Брауновского соустья.
В 75% случаев своевременное назначение адекватной терапии позволяет существенно улучшить или нормализовать состояние больного. У 25% пациентов наблюдается прогрессирование органических и функциональных осложнений резекции желудка, приводящее к стойкой утрате трудоспособности. Профилактика патологий оперированного желудка заключается в развернутом предоперационном обследовании, подборе вида хирургической методики в зависимости от симптоматики, соблюдении техники операции, правильном наложении анастомозов, выборе объема гастрорезекции с учетом кислотопродуцирующей желудочной функции, тщательном наблюдении за больным в послеоперационном периоде с последующим ежегодным проведением ЭГДС.
Читайте также:
