Осложнения стапедэктомии и ее эффективность при отосклерозе
Добавил пользователь Morpheus Обновлено: 27.01.2026
Распространение отосклероза в молодом возрасте — не яркая симптоматика с одновременным снижением слуха, требует раннего диагностирования заболевания и успешного лечения отосклероза.
К основным методам лечения отосклероза относятся консервативный и оперативный методы лечения. Нетрадиционные народные способы лечения отосклероза могут лишь частично снять болевые симптомы.
Отосклероз лечение медикаментами
Консервативный метод — медикаментозное лечение отосклероза, при лечении медикаментами назначаются физиопроцедуры, препараты с кальцием, фтористым натрием, бромом, витамины. Медикаментозное лечение отосклероза направлено на улучшение обменных процессов, снятие болевых симптомов.
Практика показывает, что при ежемесячных курсах лечения препаратами от отосклероза, повторяющимимся через 2 месяца, медикаментозное лечение отосклероза не эффективно. Развитие отосклероза со снижением слуха продолжается. Потеря слуха может быть частично восстановлена только путем ношения слухового аппарата.
Отосклероз хирургическое лечение
Оперативный метод — хирургическое лечение отосклероза, операция при отосклерозе является наиболее эффективным методом восстановления слуха. Улучшение слуха при хирургическом лечении отосклероза достигается в 80-90%.
При отосклерозе хирургическое лечение делится на 3 вида:
- Стапедопластика — малотравматическая операция при отосклерозе по замене слуховой косточки имплантом
- Фенестрация лабиринта — создание отверстий в лабиринте
- Мобилизация стремени (производится освобождение стремени путем расшатывания)
Фенестрация лабиринта и мобилизация стремени при отосклерозе относятся к операциям низкой эффективности, дающим временный эффект улучшения слуха.
Самым эффективным хирургическим лечением отосклероза является стапедопластика, когда применяются совместимые импланты с низким риском отторжения. Именно стапедопластика — хирургическая операция лечения отосклероза, дает длительный эффект улучшения слуха.
Разновидности стапедопластики при отосклерозе
В зависимости от поражения заболеванием, стремечка и индивидуальных особенностей уха, стапедопластика имеет разновидности: стапедотомия и стапедэктомия.
При стапедотомии ЛОР-хирург делает лазерное иссечение лишь части стремечка пораженной отосклерозом и замену ее протезом.
При стапедэктомии производится замена имплантом всего стремечка.
Противопоказания хирургической операции отосклероза
Проведение хирургической операции при отосклерозе, включая и стапедопластику противопоказано при:
- воспалительных процессах
- активной тугоухости
- индивидуальной особенности уха
- заболеваниях органов дыхания
- часто повторяющихся головокружениях
Отосклероз как делают операцию
Как правило, стапедопластика — операция при отосклерозе, делается под местной анестезией. В ходе операции удаляются пораженные части и заменяются имплантом. Время операции при отосклерозе зависит от степени поражения и индивидуальных особенностей уха. По завершении операции отосклероза проверяются слуховые ощущения. Профилактическая проверка слуха производится с периодичностью в три месяца.
После операции может назначаться медикаментозное лечение в виде комплекса препаратов кальция, натрия, витаминов.
Рекомендации после хирургического лечения отосклероза
Для сохранения результатов проведенного хирургического лечения отосклероза рекомендуется:
- избегать физических нагрузок, особенно при наклонах головы
- не подвергать уши резким перепадам давления, громким звукам, шуму
- не создавать давления путем сморкания
- не подвергать себя перегреву и переохлаждению
- беречься от ОРЗ
Данные рекомендации следует исполнять в течение 30-45 дней с момента проведения операции отосклероза.
Отосклероз операция цена
Операция при отсклерозе производится последовательно, сначала на одном ухе, поэтому, цена операции при отосклерозе указывается на 1 ухо. Указанная цена зависит от вида операции: стапедотомия или стапедэктомия, материала импланта (протеза), степени поражения отосклерозом уха.
В нашем Краснодарском медицинском центре цены на операцию при отосклерозе не превышают средних, при этом, лечение отосклероза производит опытный ЛОР-врач кандидат медицинских наук с помощью новейшего медицинского оборудования. Вы можете сейчас записаться на консультацию:
Осложнения стапедэктомии и ее эффективность при отосклерозе
Осложнения стапедэктомии и ее эффективность при отосклерозе
Если у пациента в послеоперационном периоде развивается выраженное головокружение, шум в ушах и/или снижение слуха, врач должен рассмотреть несколько возможных причин: серозный лабиринтит, перилимфатическая фистула, глубокая установка протеза, репаративная гранулема. За такими пациентами требуется пристальное наблюдение, время появления симптомов и их тяжесть обычно позволяют заподозрить причину и начать правильное лечение.
а) Серозный лабиринтит после стапедэктомии. Наиболее распространенной причиной нарушений со стороны внутреннего уха после рутинной стапедотомии считается «серозный лабиринтит», который возникает даже во время «успешных» операций. Возможно, это состояние связано с индивидуальной чувствительностью структур внутреннего уха.
У большинства пациентов тяжесть симптомов снижается после курса пероральных кортикостероидов. Если быстрого улучшения не происходит, следует удалить из уха тампоны (даже в раннем послеоперационном периоде), осмотреть ухо и оценить слух. Необходимо исключить репаративную гранулему, перилимфатическую фистулу, глубокую установку протеза или размещение слишком длинного протеза.
б) Фистула овального окна. В прошлом, когда хирурги вместо фасции для укрытия фенестры использовали губку и кровь, это осложнение встречалось достаточно часто. Возникнуть оно может как в раннем послеоперационном периоде, так и годы спустя. Отмечается флюктуирующая или прогрессирующая тугоухость, иногда появляется шум в ушах (с головокружением или без).
Иногда появлению симптомов предшествует травма или перепад барометрического давления. Требуется проверить фистульную пробу, либо простым пальцевым нажатием, либо пневмоотоскопией (появляется ли головокружение). На аудиограмме обычно, но не всегда, регистрируется снижение слуха по нейросенсорному типу. При использовании фасции или вены это осложнение встречается редко. При подозрении на фистулу овального окна требуется провести ревизию барабанной полости и уложить тканевый трансплантат на овальное окно.
в) Глубокая установка протеза. В умелых руках это осложнение встречается редко. Обычно это происходит в тех случаях, когда длина пистона превышает стандартные 4,25 мм. Подозрения на этот диагноз должны возникнуть либо при использовании длинного протеза, либо в том случае, если пациент испытал приступ головокружения после установки протеза. Как и у пациентов с перилимфатической фистулой, нагнетание давления в слуховом проходе вызывает приступ головокружения, но при глубокой установке протеза симптомы обычно появляются сразу же, в то время как фистула может возникнуть позднее.
КТ не является надежным методом определения глубины установки протеза. Следовательно, методы лучевой диагностики играют малую роль в послеоперационном контроле положения протеза.
Следует помнить и о других возможных причинах вертиго: доброкачественном пароксизмальном позиционном головокружении (ДППГ), вдавлении фрагмента основания стремени, репаративной гранулеме. ДППГ в послеоперационном периоде может развиться вследствие хирургической травмы маточки, либо вследствие попадания во внутреннее ухо свободных частиц с фенестры. Обычно ДППГ проходит самостоятельно, некоторым пациентам помогают позиционные маневры перемещения каналитов.
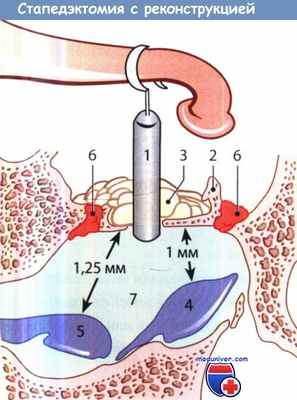
Принцип стапедэктомии с реконструкцией механизма трансформации звукового давления.
Плунжер надлежащих размеров и формы (1) вставляется в отверстие, проделанное в основании стремени (2),
а его проволочная петля фиксирована к длинной ножке наковальни.
3 - вокруг плунжера и на основание стремени укладывают рыхлую соединительную ткань и жировую клетчатку.
При выполнении хирургического вмешательства следует помнить о возможности повреждения сферического мешочка (4) и маточки (5),
учитывая небольшое расстояние между ними и основанием стремени.
6 - отосклеротический очаг на основании стремени; 7 - преддверие.
г) Репаративная гранулема. Верным признаком репаративной гранулемы является прогрессирование нейросенсорной тугоухости после первичного улучшения слуха после операции. Репаративная гранулема может сопровождаться появлением головокружения, заложенности в ухе, тиннитуса. При аудиометрии определяется смешанная тугоухость, наиболее выраженная на высоких частотах. При подозрении на это осложнение нужно удалить тампоны из уха и осмотреть его.
Обычно барабанная перепонка выглядит утолщенной, вдоль тимпаномеатального лоскута и лентикулярного отростка наковальни определяется ярко-красная ткань.
Причина этого редкого осложнения на сегодняшний день неизвестна. Подозрение на репаративную гранулему является показанием для хирургической ревизии, при которой определяется выраженное разрастание грануляционной ткани вокруг протеза и овального окна. При гистологическом исследовании тканей обнаруживают гигантские многоядерные клетки, которые являются признаком реакции на инородное тело. Гранулемы нужно удалить лазером, протез извлечь, а на овальное окно уложить тканевой лоскут. Другой протез обычно не устанавливают, решение об этом принимают в зависимости от показателей слуха.
Обычно повторную операцию проводят через шесть месяцев. Также возможно использование слухового аппарата (традиционного или костной проводимости).
д) Сохранение кондуктивной тугоухости после стапедэктомии. Если на контрольной аудиограмме никаких улучшений в отношении кондуктивной тугоухости не обнаруживается, хирург должен думать сразу о нескольких возможных причинах: фиксации молоточка, слишком узкой фенестре, смещении протеза, дегисценции верхнего полукружного канала. После исключения дегисценции следует провести ревизию барабанной полости. При обнаружении фиксации головки молоточка ее нужно мобилизировать, для минимизации травмы лабиринта мобилизацию желательно выполнять после дезартикуляции наковально-стременного сустава (или отсоединения протеза).
Повторная фиксация молоточка возникает редко. В качестве альтернативной методики можно предложить аттикотомию с удалением наковальни и головки молоточка, с последующей реконструкцией цепи слуховых косточек от молоточка до овального окна.
е) Послеоперационный средний отит. Острый средний отит в послеоперационном периоде возникает редко. Это достаточно опасное осложнение, потому что бактерии могут проникнуть в лабиринт и стать причиной развития менингита. Следует назначать антибиотики и тщательно следить за общим состоянием пациента, в некоторых случаях можно выполнить парацентез барабанной перепонки.
ж) Результаты операций на стремени при отосклерозе. Примерно у 90% пациентов через 6-12 месяцев после стапедэктомии величина кондуктивной тугоухости составляет 10 дБ или меньше. Согласно данным этих исследований, у 5% пациентов результат оценивается как неудовлетворительный (костно-воздушный разрыв 15 дБ и больше). Обычно величина костно-воздушного интервала остается неизменной. В долгосрочном периоде у пациента возможно появление нейросенсорной тугоухости, причиной которой могут быть как возрастные изменения, так и изменения в улитке вследствие отосклероза.
Опыт хирурга является одним из основных факторов, влияющих на успех операции. Согласно одному исследованию, опытные хирурги более аккуратно размещают протез и причиняют меньше повреждений улитке. В последние годы число стапедэктомий, выполняемых ординаторами, значительно снизилось, все больше и больше недавних выпускников не хотят оперировать на стремени. И хотя дополнительная специализация по отиатрии и не является обязательным требованием к проведению стапедотомий, оториноларингологи должны честно оценивать свои опыт и микрохирургические навыки перед тем, как идти в операционную.
з) Заключение. Отосклероз является достаточно частой причиной кондуктивной тугоухости. Операция, выполненная умелыми руками, практически всегда приводит к восстановлению слуха, а число осложнений невелико. Консервативное лечение отосклероза заключается в слухопротезировании и приеме препаратов фторида натрия. Лазерная стапедотомия позволяет восстановить слух в подавляющем большинстве случаев.
Для того, чтобы достигнуть оптимального результата лечения и свести к минимуму риск осложнений, хирург должен позаботиться о широком доступе к среднему уху, использовать лазеры и быть максимально внимательным до, во время и после операции.
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отосклероз: симптомы, причины, диагностика, лечение. Стапедопластика
Отосклероз наряду с хроническим средним отитом относится к наиболее частым причинам снижения слуха у лиц молодого и наиболее трудоспособного возраста. По статистическим данным, отосклероз наблюдается в той или иной степени у одного-двух процентов населения. Заболеванию больше подвержены женщины и подростки.
Отосклероз – это патологическое разрастание костной ткани во внутреннем ухе и других составляющих слуховой системы человека, при котором происходит изменение состава костной ткани. При отосклерозе нарушается подвижность слуховых косточек, согласованная передача звуков, появляется ощущение шума в ушах, вследствие которых происходит прогрессирующая потеря слуха.
Симптомы отосклероза:
Одним из наиболее распространенных симптомов отосклероза является шум в ушах и снижение слуховой функции. Шум в ушах иногда ассоциируется у человека с природой, звуками повседневной жизни, но при отосклерозе надо обязательно определить его интенсивность, степень которой основывается на его субъективных ощущениях. Первая стадия имеет не резко выраженный характер и не сильно тревожит пациента. При второй стадии, шум выделяется как выраженная жалоба. В третьей стадии шум в ушах характеризуется как главная жалоба. Кроме симптома шума, пациентов с отосклерозом беспокоит головокружение, особенно при резком наклоне или повороте головы, приступы рвоты и тошноты, заложенность слухового прохода, головная боль, нарушение сна, снижение внимания и памяти.
Причины отосклероза:
Причины развития отосклероза пока неизвестны. Некоторые ученые считают, что причинами заболевания может быть наследственный фактор, другие – врожденная аномалия слуховой структуры.
Виды отосклероза:
Врачи выделяют три вида отосклероза : кохлеарный, тимпанальный и смешанный. В зависимости от вида отосклероза специалист проводит лечение.
При кохлеарном отосклерозе происходит поражение улитки, полукружных каналов и самого внутреннего слухового прохода. Тимпанальный отосклероз характеризуется нарушением подвижности стремени в окне преддверья. Смешанный отосклероз включает характеристики кохлеарного и тимпанального отосклероза.
Диагностика и лечение отосклероза:
Диагностикой и лечением отосклероза в ФГБУ НКЦ оториноларингологии ФМБА России занимается научно-клинический отдел заболеваний уха, который возглавляет один из лучших специалистов-оториноларингологов России, д.м.н. Хассан Диаб. Врачи Центра обладают большим положительным опытом в лечении больных с диагнозом отосклероз. Диагностика и лечение проходит в самом современном Центре оториноларингологии России, оснащенным новейшим оборудованием, которое позволяет в самые короткие сроки поставить диагноз. Специалисты проводят лечение не только по рекомендациям мировых клиник, но и активно пользуются своими запатентованными авторскими методами лечения. В нашем Центре для диагностики отосклероза проводятся следующие исследования:
Компьютерная томография (КТ) и МРТ назначаются в обязательном порядке для выявления мельчайших изменений в костной ткани, в слуховом проходе, улитки уха, полукружных каналов.
Камертональное исследование слуха определяет нарушение костной и воздушной проводимости.
Тональная аудиометрия помогает определить тип тугоухости.
Вестибулярные пробы показывают изменения характера вестибулярных реакций, появление нистагма.
Своевременное лечение является залогом успеха в борьбе с этим заболеванием. В противном случае существует риск полностью лишиться слуха.
Консервативное лечение направлено для поддержания функции внутреннего уха при кохлеарной и смешанной формах заболевания. В качестве медикаментозного лечения проводится терапия препаратами кальция, фтора, фосфора, брома, которые благоприятно влияют на обменные процессы в костной ткани. Врач назначает витамины группы А, В и Е. Хороший эффект наблюдается при применении физиотерапии. Для уменьшения шума в ушах используется электрофорез и дарсонвализация. Консервативное лечение отосклероза проводится в течение нескольких месяцев. При его неэффективности, назначают радикальное воздействие.
Современным радикальным оперативным вмешательством является стапедэктомия и стапедопластика, при которых пораженная часть стремени заменяется синтетическим трансплантатом. Основной категорией больных, которым показано проведение слухоулучшающего хирургического вмешательства, являются пациенты с тимпанальной и смешанной формой отосклероза.
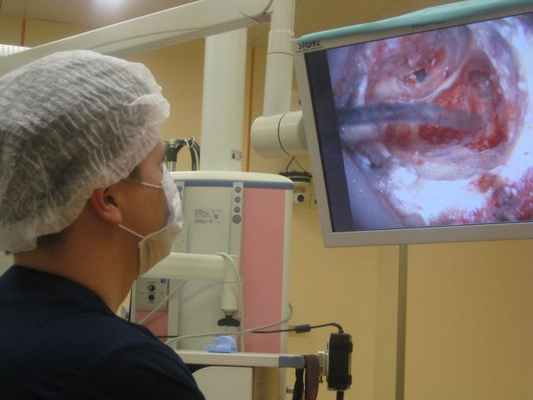
Среди различных вмешательств на стремени поршневая методикастапедопластики с использованием биосовместимых протезов получила наибольшее распространение в настоящее время. Данный метод является максимально щадящим, т.к. требует формирования в подножной пластинке стремени лишь небольшого отверстия.
В НКЦО выполняются все виды стапедопластики, в том числе с полным замещением стремени аутотканями. Последний метод лишен таких осложнений, как отторжение или смещение протеза, образование перилимфатических фистул. После операции ушной проход тампонируется на срок до недели, после чего пациент выписывается из центра домой. Улучшение слуха происходит постепенно в течение двух-трех месяцев после операции. После оперативного вмешательства следует избегать попадания воды в ушной проход. Операции противопоказаны пациентам с воспалительными процессами в слуховом проходе, с заболеваниями органов дыхания, при хронических очагах инфекции, включая кариес зубов. Если устранить проблему оперативным путем невозможно, слух пациента корректируется с помощью слуховых аппаратов, которые индивидуально подбираются и настраиваются специалистом-сурдологом научно-клинического отдела аудиологии, слухопротезирования и сурдологии.
Осложнения стапедэктомии и ее эффективность при отосклерозе
В результате анализа 611 случаев первичной стапедопластики у больных тимпанальной и смешанной формой отосклероза облитерация окна преддверия различной выраженности выявлена у 17 (2,8%) больных. Хирургическое лечение выполнено у 14 пациентов (17 ушей). В 3 случаях — с обеих сторон. Большинство из них составляли женщины — 10 (средний возраст — 38,8±6,2 года), мужчин было 4 (средний возраст — 44,8±3,9 года) (табл. 1). Таблица 1. Характеристика больных по полу, возрасту и длительности заболевания У всех больных имелось двустороннее снижение слуха и шум в ушах низкой тональности. Длительность тугоухости до операции у 7 (50%) больных составила более 8 лет. Ранее у 3 пациентов успешно выполнена стапедопластика (2 года, 9 и 25 лет назад).
Мы придерживаемся классификации отосклероза в зависимости от состояния порогов слуха по костной проводимости (КП), предложенной Н.А. Преображенским и О.К. Патякиной [1], где выделяются тимпанальная (средние пороги КП в диапазоне от 0,5—2 кГц до 20 дБ), смешанная I (до 30 дБ), II (>30 дБ) и кохлеарная формы. В соответствии с этой классификацией по данным ТПА в 13 случаях облитерирующего отосклероза выявлена смешанная и в 4 — тимпанальная форма. При этом средний порог слуха по КП на частотах 0,5, 1,2 и 4 кГц составил 24,9±8,1 дБ, средний костно-воздушный интервал (КВИ) на этих же частотах — 38±5,1 дБ. По данным акустической импедансометрии у всех больных отмечалась тимпанограмма типа, А с отсутствием акустического рефлекса на стороне поражения. По данным УЗВ аудиометрии величина порога чувствительности к УЗВ соответствовала нормальным величинам (10—12 в) с латерализацией в сторону большего КВИ.
КТ височных костей в аксиальной и фронтальной проекциях по программе костной реконструкции с толщиной среза 0,6 мм и с денситометрией, которая выполнена в 13 случаях, выявила морфологические изменения, соответствующие I—III степени облитерации по классификации J. Nadol и M. Mckenna [20]. При несоблюдении параметров выполнения КТ и некачественном ее описании в одном случае отосклероз не был верифицирован. В 4 случаях (3 больных) на томограммах выявлялся очаг отосклероза в области впередиоконной щели в сочетании с достаточно равномерным утолщением и уплотнением основания стремени (рис. 1). Рис. 1. КТ правой височной кости. Аксиальная проекция. Небольшой очаг отоспонгиоза в области впередиоконной щели (стрелка). Равномерное утолщение подножной пластинки стремени на всем протяжении (стрелки). В 6 наблюдениях (5 больных) определялись очаги отоспонгиоза по краям ниши окна преддверия, значительно суживающие ее. Толщина центральных отделов подножной пластинки при этом была не изменена (рис. 2). Рис. 2. КТ левой височной кости. Аксиальная проекция. Крупные очаги отоспонгиоза низкой плотности по краям ниши окна преддверия, распространяющиеся на подножную пластинку и ножки стремени (стрелки). Центральные отделы подножной пластинки стремени не изменены. В 7 случаях (6 больных) отмечались отоочаги по краям ниши окна преддверия в сочетании с выраженным равномерным утолщением и уплотнением основания стремени (рис. 3). Рис. 3. КТ левой височной кости. Аксиальная проекция. Очаги отосклероза высокой плотности в области впереди- и позадиоконной щели. Значительное утолщение и уплотнение подножной пластинки стремени на всем протяжении (стрелка). Наиболее наглядно на КТ височных костей облитерация окна преддверия визуализировалась в коронарной проекции (рис. 4). Рис. 4. КТ правой височной кости. Коронарная проекция. Облитерация ниши окна преддверия за счет смыкания плотных отоочагов, расположенных на промонториуме и в области канала лицевого нерва (стрелка). При этом фенестральная локализация очагов отосклероза выявлена в 7 случаях, смешанная — в 6, что не соответствует формам отосклероза по данным ТПА (тимпанальная — у 4 и смешанная — у 13). Консервативное инактивирующее лечение перед операцией вследствие выраженной деминерализации очагов отосклероза (плотность

Хирургическое лечение у всех больных выполнялось под местной анестезией при отсутствии активности отосклеротического процесса. Оценка локализации очагов отосклероза проводилась после удаления арки стремени. Облитерирующая форма отосклероза I степени выявлена в 4 случаях, II степени — в 6 и III степени — в 7 по классификации J. Nadol и M. Mckenna [20], что соответствовало данным, полученным при КТ височных костей. В случаях сужения ниши окна преддверия его расширение осуществлялось с помощью микроложки или алмазного микробора. Стапедотомия выполнялась в наиболее тонком месте подножной пластинки стремени и, как правило, в задних ее двух третях. Техническое обеспечение значительно упрощало этап стапедотомии независимо от степени облитерации (табл. 2). Таблица 2. Характеристика степени облитерации и методики стапедопластики у больных отосклерозом (n=17) Для стапедотомии в 15 случаях применялась бесконтактная CO2-лазерная система (λ — 10,6 мкм) с наличием флешсканера и суперимпульсного режима (Acuspot 712, Lumenis, USA), а в остальных — микробор. Количество расфокусированных импульсов СО2-лазера при этой патологии колебалось от 1 до 15. При этом большее их количество отмечено при III (от 1 до 15 импульсов) и I (от 1 до 4) степенях облитерации. В 5 случаях была выполнена поршневая стапедопластика (диаметр стапедотомии 0,6—0,9 мм, протез стремени 4,25×0,5 мм), в 11 — установка протеза стремени (4,25×0,5 мм) на аутовену, закрывающую отверстие (0,7—1 мм) в основании стремени, и в 1 — подобная методика (диаметр стапедотомии >1 мм), но с использованием аутохрящевого протеза (3,5×1,0 мм). Преимущественное использование СО2-лазера при этой форме отосклероза обусловлено возможностью формирования отверстия в основании стремени заданного размера с помощью расфокусированного импульса и безопасностью его многократного применения. В большинстве случаев на выбор методики стапедопластики влияли особенность строения ниши окна преддверия, кровотечение из сосудов слизистой оболочки этой зоны и плотность очагов отосклероза.
Сравнение средних величин КВИ и порогов КП до операции показало более выраженную тугоухость у больных с I (средние КВИ — 44,1±10,2 дБ и пороги КП — 23,4±20,2 дБ) и III степенью облитерации (КВИ — 35,9±1,7 дБ и КП — 31,3±1,3 дБ) в сравнении со II степенью (КВИ — 33,9±3,2 дБ и КП — 20,1±2,8 дБ). Функциональный результат после операции достигнут у всех больных. Через 1 мес средний КВИ составил 16,1±2,3 дБ, через 1 год — 13,2±3,4 дБ (до операции — 38±5,1 дБ). Отмечено повышение среднего порога КП до 27,2±1,9 дБ через месяц после операции и снижение до 22,1±2,2 дБ (до операции — 24,9±8,1 дБ) через 1 год. Сравнение функциональных результатов в зависимости от степени облитерации показало равнозначное повышение порогов КП у всех больных как реакцию внутреннего уха на операцию в течение месяца. Через 1 год после операции более выраженное снижение порогов КП отмечено при III степени облитерации в сравнении со II (до операции — 31,3±1,3 дБ, после — 24,4±1,6 дБ против 20,1±2,8 дБ и 19,7±2,5 дБ), как и лучшее сокращение КВИ (до операции — 35,9±1,7 дБ, после — 10,03±1,3 дБ против 33,9±3,2 дБ и 16,4±2,1 дБ). Результаты операций при I степени облитерации имеют низкий уровень достоверности из-за малого количества наблюдений.
По визуальной локализации очагов в основании стремени и нише окна преддверия выделяют от 3 до 10 типов стапедиального отосклероза, при котором облитерирующая форма соответствует 3—5 или 8—10 типам [17—19]. Некоторые авторы определяют 4 типа стапедиального отосклероза (ограниченный, умеренный, распространенный (диффузный) и облитерирующий) [1, 21, 22], другие — 3 типа [6, 11—13, 18, 23]. Так, G. Malafronte и соавт. [13], выделяя 3 типа стапедиального отосклероза, оценивали основание стремени голубого цвета (очаги в области переднего, заднего и обоих полюсов), белого цвета (очаги распространяются по всему основанию стремени) и облитерирующую форму. R. Gristwood и J. Bedson [12] оценивали тяжесть процесса по сужению ниши окна преддверия очагами с учетом 10 видов локализации стапедиального отосклероза: легкое (1—4-й вид) — 58,7%, умеренное (5—7-й вид, сужение ниши до 0,4—0,8 мм) — 17,8% и тяжелое (8—10-й вид, ≤0,3 мм) — 23,5%. Авторами отмечен билатеральный характер тяжести отосклеротического поражения и отсутствие корреляции между поражением основания стремени и сужением ниши окна преддверия. При этом характер и локализация очагов отосклероза по основанию стремени схожи у многих авторов: поражение анулярной связки или краевое наблюдалось у 56—79%, распространенное поражение основания стремени — у 7,5—38,1% и облитерирующее — у 1—17,1% [1—14, 23]. Некоторые визуально разделяли и облитерирующие формы отосклероза на 3 степени по характеру поражения [17, 20, 24].
Облитерирующая форма отосклероза не часто встречается в практике отохирургов, этим и объясняются немногочисленные сведения о диагностике и эффективности операций при этой патологии (табл. 3). Таблица 3. Частота встречаемости облитерирующей формы отосклероза по данным литературы Однако, учитывая технические сложности выполнения стапедопластики при этой форме отосклероза, многие исследователи уделяли внимание поиску критериев предоперационной диагностики данной формы.
По данным литературы, облитерирующий отосклероз преимущественно встречается в возрасте от 41 года до 50 лет при давности тугоухости больше 30 лет [2]. Данная форма отосклероза наблюдается более часто в детском возрасте по сравнению с взрослыми больными (14,7 и 2,6% соответственно) [10]. Многими исследователями отмечена взаимозависимость порогов слуха по воздушной (ВП) и костной проводимости от вида стапедиального отосклероза [1, 2, 25]. Для распространенного (облитерирующего) отосклероза типичны пороги слуха по КП в среднем до 30 дБ и более, тогда как для изолированного — до 25 дБ. Таким образом, наиболее тяжелая степень тугоухости часто характеризуется плотной фиксацией стремени очагами отосклероза (диффузная или облитерирующая форма), а умеренная тугоухость — ограниченным процессом в нише окна преддверия, что подтверждено при операциях. Представленные данные подтверждают, что степень тугоухости у больных отосклерозом может служить диагностическим признаком выраженности отосклеротического процесса, особенно распространенных или облитерирующих его форм.
Диагностика облитерирующих форм отосклероза возможна по данным КТ височных костей [25—29]. Чувствительность К.Т. высокого разрешения в диагностике отосклероза составляет 95%, а специфичность — 99,1%. При этом изолированный фенестральный отосклероз по данным метода выявляется у 75%, обширный — у 17,5%. Исследования многих авторов выявили зависимость между размером отосклеротического очага, его локализацией по данным КТ височных костей и порогами КП и величиной КВИ по данным ТПА [25, 28—33]. Некоторые наблюдали ее только при массивных очагах отосклероза [34]. Другие авторы не отмечали этой зависимости [35—38].
Облитерирующая форма отосклероза ранее являлась противопоказанием к проведению стапедопластики [1, 19]. При хирургии облитерирующих форм инструментальная фенестрация основания стремени сложна и опасна в связи с высоким риском развития лабиринтных осложнений, поэтому многие рекомендуют использовать для стапедотомии микроборы или лазеры, которые в значительной степени снижают риск этих осложнений [7, 10, 39]. При этом предпочтительной методикой является частичная (широкая стапедотомия) или тотальная стапедэктомия для профилактики мобилизации основания стремени и реоблитерации ниши окна преддверия [8, 16, 40, 41]. Кроме того, при широкой фенестрации основания стремени и использовании протеза, установленного на трансплантат, изолирующий жидкости преддверия, отмечается улучшение на 10—15 дБ порогов слуха по КП у больных смешанной формой отосклероза [1, 23, 25, 42, 43] и лучшее закрытие КВИ в послеоперационном периоде [10, 44]. Однако вследствие хирургических трудностей чаще выполняется поршневая методика стапедопластики.
В литературе представлены неоднозначные функциональные результаты хирургического лечения облитерирующей формы отосклероза. Одни авторы свидетельствуют о закрытии КВИ до 10 дБ у 2,9—62,5% больных и от 10 до 20 дБ у 37,5% [7, 8, 25]. Другие не наблюдали разницы в эффективности стапедопластики в зависимости от распространения очагов отосклероза [10, 16]. Закрытие КВИ 15 дБ у 4,8%. При этом отмечали лучшие результаты при одностороннем поражении (КВИ 15 дБ — у 4,7%) в сравнении с двусторонним (КВИ 15 дБ — у 5,3%). О послеоперационном повышении порогов КП при этой форме отосклероза свидетельствуют многие авторы [2, 7, 25]. В то же время некоторые отмечают тенденцию лучшего закрытия КВИ и на 90% реже повышение порогов по КП >10 дБ при распространенном процессе по сравнению с изолированным [25].
Несмотря на высокую эффективность стапедопластики, процент неудачных вмешательств при облитерирующей форме выше, чем при изолированной форме отосклероза (12 и 6,4% соответственно), как и частота возникновения послеоперационной сенсоневральной тугоухости (4,8 и 0,4%) и перилимфатической фистулы (2,4 и 0,2%) [10]. Многие авторы отмечают высокую частоту рецидива тугоухости вследствие реоблитерации окна преддверия при облитерирующих формах отосклероза [6, 13, 25].
Заключение
Таким образом, по нашим данным, в настоящее время облитерирующая форма встречается у 2,8% больных отосклерозом. Длительный анамнез выраженной тугоухости при смешанной форме является критерием диагностики распространенного или облитерирующего отосклероза. Объективная диагностика этой формы отосклероза на дооперационном этапе возможна только с учетом данных КТ височных костей с денситометрией и квалифицированной интерпретацией полученных данных. Стапедопластика у больных облитерирующим отосклерозом безопасна и эффективна при отсутствии активности отосклеротического процесса и использовании СО2-лазера или микробора на этапе стапедотомии.
Оперативное восстановление слуха при отосклерозе

Одной из частых причин тугоухости является отосклероз — заболевание, появляющееся в молодом, цветущем, наиболее трудоспособном возрасте, нередко ведущее к инвалидности. Статистические данные свидетельствуют о значительной частоте этого заболевания (1% всего взрослого населения мира, а по некоторым сведениям— даже 6—10%).
Ключевые слова
Полный текст
Одной из частых причин тугоухости является отосклероз — заболевание, появляющееся в молодом, цветущем, наиболее трудоспособном возрасте, нередко ведущее к инвалидности. Статистические данные свидетельствуют о значительной частоте этого заболевания (1% всего взрослого населения мира, а по некоторым сведениям— даже 6—10%).
Хотя клиника данного заболевания описана около 70 лет тому назад, оно все еще остается страданием с невыясненной этиологией и патогенезом. Все существующие на этот счет теории (наследственно-конституциональная, механическая, сосудистая, эндокринная, нейротрофическая) не могут полностью объяснить причину возникновения этого процесса.
При отосклерозе в плотной костной капсуле лабиринта (особенно в области овального окна, круглого окна, внутреннего слухового прохода, в лестницах улитки) появляются участки спонгиозной костной ткани, в некоторых случаях приводящие к сращению подножной пластинки с рамой овального окна.
В зависимости от локализации очагов отосклероза различают три формы его: 1) тимпанальную (анкилоз стремени), 2) кохлеарную, 3) смешанную форму. При первой форме нарушается звукопроведение, при двух последних также и звуковосприятие.
В диагностике отосклероза, кроме анамнеза (прогрессирующая тугоухость и шум в ушах) и данных осмотра, решающее значение имеют методы аудиологического исследования — тональная и речевая аудиометрия с надпороговыми тестами. При исследовании слуха методом тональной пороговой аудиометрии следует учитывать не абсолютное значение уровней костной и воздушной проводимости, а разницу между ними — величину так называемой костно-воздушной бреши, которая служит показателем резерва слуха больного и возможностей для его восстановления.
За последнее время успехом начал пользоваться метод исследования слуха при помощи ультразвука при костном его проведении (Б. М. Сагалович, 1962). Действуя непосредственно на нервнорецепторные аппараты улитки, ультразвук позволяет выявить их функциональное состояние.
Все предложенные консервативные методы лечения отосклероза не дают желаемого результата, лишь некоторые из них ведут к временному прекращению одного из тягостных симптомов отосклероза — ощущения шума в ушах.
Еще в конце прошлого столетия И. Кессель (1875), К. Блейк (1892), К. Мио (1900) предлагали операции на овальном окне с целью устранения анкилоза стремени, но вскоре они были оставлены из-за отсутствия в то время совершенной оптики, тончайшего инструментария, неумения бороться с кровотечением и послеоперационными воспалительными осложнениями.
В 30-х годах настоящего столетия была предложена операция, названная фенестрацией лабиринта. Цель ее — открыть доступ звукам во внутреннее ухо «обходным путем», минуя овальное окно (Г. Гольмгрен, 1931; Ю. Лемперт, 1938; Я. Д. Миссионжник, 1948; А. А. Аткарская, 1956; К. Л. Хилов, 1958). Операция фенестрации лабиринта заключается в создании «fenestra nov ovalis» на горизонтальном полукружном канале. Это оперативное вмешательство давало в 74% положительные результаты, оно технически сложно и тяжело для больных, т. к. вызывает сильную вестибулярную реакцию в течение продолжительного времени после операции. Кроме того, нелегко бывает добиться «сухой» послеоперационной полости. Все эти отрицательные стороны несколько сузили показания к данному виду вмешательства, особенно после предложения более простой операции — мобилизации стремени (Розен, 1952). С этого времени вновь возник интерес к операциям на стремени, чему способствовало введение в практику новых технических усовершенствований (хорошие операционные микроскопы, совершенные аудиометры, инструментарий), а также использование высокоэффективных противовоспалительных средств и новых методов обезболивания.
Таким образом, мысль отохирургов вернулась к оперативному вмешательству на стремени, применявшемуся в конце прошлого столетия, но на более совершенном техническом уровне («движение по спирали»).
Все предложенные с 1952 г. оперативные воздействия на стремени можно разделить на следующие методы:
I метод — мобилизация стремени. Он может быть осуществлен манипуляциями на длинном отростке наковальни, головке или шейке стремени (непрямая мобилизация) или же действием непосредственно на неподвижную подножную пластинку (прямая мобилизация).
Следует отметить, что метод непрямой мобилизации оказался эффективным лишь в легких случаях отосклеротической фиксации стремени, и поэтому в последние годы в связи с развитием более эффективных операций он почти не применяется.
Прямая мобилизация стремени, осуществляемая воздействием специальными иглами, микродолотами на анкилозированную подножную пластинку, оказалась эффективной у 63% больных, однако после нее возрос и процент возврата тугоухости из-за рефиксации стремени, что связано с травмированием отосклеротических костных разращений. В связи с этим в настоящее время многие отохирурги отказались от прямой мобилизации.
II метод — изоляция отосклеротического очага — осуществляется перерезкой одной из нoжек стремени, так называемой круротомией. Чаще прибегают к перерезке передней ножки и раскалыванию подножной пластинки кзади от очага (Е. Фовлер, 1960), при этом звук передается во внутреннее ухо через сохраненную ножку и часть подножной пластинки (рис. 1). Этот вид вмешательства является эффективным при наличии небольшого отоспонгиотического очага, когда можно избежать его травмирования. Метод дает до 81% положительных функциональных результатов.
III метод — фрагментация подножной пластинки (платинотомия) в сочетании с мобилизацией ножек стремени. Сюда же относится метод А. И. Коломийченко, названный им фенестрацией подножной пластинки «от ножки до ножки», при этом в центральной части подножной пластинки создается широкое окно, после чего производится мобилизация оставшихся периферических фрагментов подножной пластинки вместе с ножками стремени. Этот метод оказался эффективным у 77% больных.

Рис. 1. Метод передней круротомии.

Рис. 2. Метод интерпозиции задней ножки.
IV метод—платинэктомия — основан на полном удалении отосклеротически измененной пластинки, закрытии ниши овального окна тканевым трансплантатом (из вены, рыхлой соединительной ткани или слизистой оболочки губы и др.) и использовании для звукопроведения ножек стремени. Этот метод был применен впервые Портманном (I960) и получил название «интерпозиции стремени». Чаще всего контакт между длинным отростком наковальни и тканевым лоскутом осуществляется при помощи задней ножки стремени, причем сохраняется сухожилие стремянной мышцы (рис. 2). Последнее обстоятельство, с одной стороны, препятствует проваливанию стремени в лабиринт, с другой — дает возможность в известной мере сохранить рефлекторные изменения условий звукопроведения. Положительные отдаленные результаты при применении этой методики, по данным Портманна, составляют 89%. В. Ф. Никитина же наблюдала улучшение слуха у 108 больных из 110 оперированных ею по этому методу.
V метод — стапедэктомия — полное удаление стремени с последующей заменой его протезом и закрытием ниши овального окна трансплантатом. В качестве трансплантатов применяют вену тыльной поверхности кисти, жировую клетчатку, слизистую оболочку губы, фасцию и др. В качестве протеза американские хирурги (Ши, Шукнехт, Кос, Гаус, Робинсон и др.) применяют синтетический материал, как, например, полиэтилен, тефлон, а также протезы из нержавеющей стали, танталовую проволоку. Европейские хирурги (Портманн и Цельнер) используют аутоматериал — части стремечка, костные осколки слухового прохода, наковальни, консервированное трупное стремечко (Тобек, 1962).
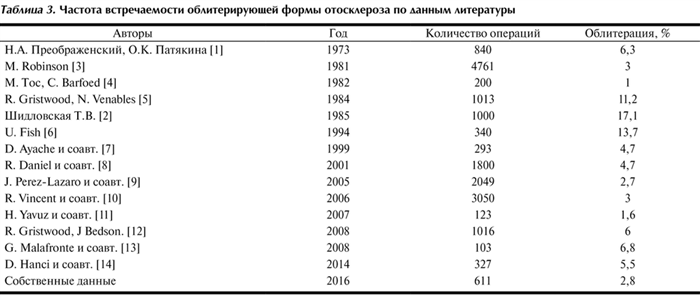
Наибольшее распространение среди методов с использованием аллопластических материалов имеет методика Ши с применением полиэтиленовой трубки, которая благодаря особым свойствам полиэтилена постепенно плотнее обхватывает лентикулярный отросток наковальни, на который она надевается при операции (рис. 3, 4, 5).
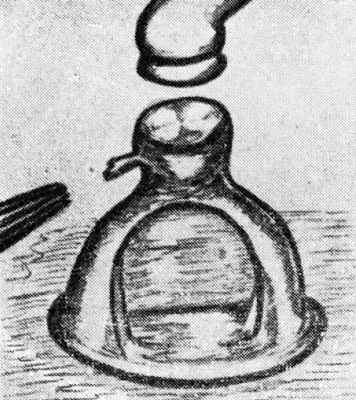
Рис. 3. I этап стапедэктомии по Ши — удаление стремени.

Рис. 4. II этап стапедэктомии по Ши — отсепаровка слизистой вокруг ниши овального окна.
Овальное окно при этом способе покрывается стенкой вены. Этот метод в большинстве случаев дает очень хорошие непосредственные функциональные результаты (до 86%, а по данным В. Ф. Никитиной — и у 98% оперированных).
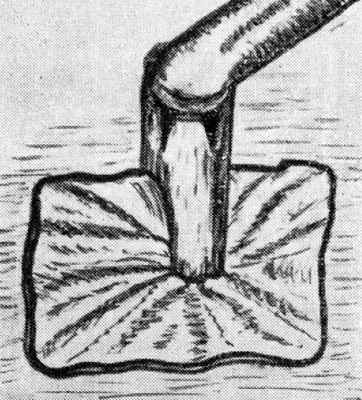
Рис. 5. III этап стапедэктомии по Ши — наложение венозного лоскута и введение полиэтиленовой трубки.
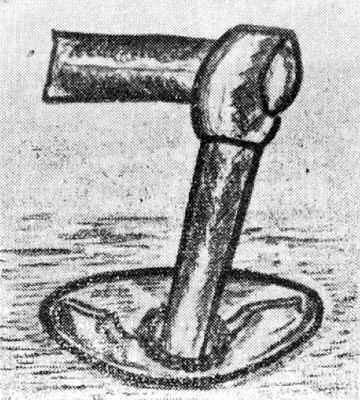
Рис. 6. Стапедэктомии с введением тефлонового поршня.
Однако учет отдаленных результатов показал, что этот метод имеет серьезные недостатки: 1) не исключена возможность проваливания протеза в полость преддверия; 2) возможны нарушения кровообращения в длинном отростке наковальни благодаря давлению проксимального конца полиэтиленовой трубки с последующим некрозом конца наковальни; 3) возможно заращение ниши овального окна вновь отосклеротической костью под трансплантатом или даже прорастание кости в трансплантат (Линдсей. 1961).
В связи с этим Ши отказался от предложенной ранее им методики полного удаления подножной пластинки и ограничивается лишь созданием небольшого отверстия в ней. В это отверстие вводится тефлоновый протез наподобие поршня, укрепляемого при помощи кольцевидного расширения, в которое и вставляется длинный отросток наковальни после резекции лентикулярного ее отростка (рис. 6).
Предложены также комбинированные полиэтилен-танталовые протезы (С. Н. Хечинашвили, 1963), которые снабжаются проволочной петлей и прочно закрепляются ею на длинном отростке наковальни.
Н. А. Преображенский (1964) использует «поршневую методику» при облитерирующей форме отосклероза у больных пожилого возраста и при неблагоприятных топографо-анатомических соотношениях, при этом поршень надевается в виде крючка на длинный отросток без предварительного удаления лентикулярного отростка.
В нашей клинике операции на стремени производятся с 1961 г. (к настоящему времени произведено 220 операций), причем вначале применялись более простые методы хирургического воздействия (непрямая, прямая мобилизации). С 1963 г. нашли применение различные виды стапедопластик — метод Ши с применением полиэтилена, метод интерпозиции по Портманну, а за последнее время освоена и применяется методика поршневых протезов с хорошими функциональными результатами. Примером может служить улучшение слуха у прооперированной б-ной X. (рис. 7).
Рис. 7. Аудиограмма больной Х. до и через 8 месяцев после операции стапедэктомии с полиэтиленовым протезом.
Итак, с помощью операций на стремени удается если не полностью вернуть, то, по крайней мере, значительно улучшить слух большого числа больных. В известной мере хирургические методы лечения обеспечивают устранение последствий заболевания, т. е. восстанавливают подвижность анкилозированного стремени, они эффективны лишь при тимпанальной и смешанной формах отосклероза, при расположении очагов отоспонгиоза в улитке оперативное вмешательство на стремени не может дать положительного результата.
Нельзя- не признать, что в настоящее время произошел, значительный разрыв между теоретической разработкой вопросов этиологии и патогенеза отосклероза, где имеется явное отставание, и хирургическим лечением тугоухости при отосклерозе, где достигнуты некоторые успехи (К. Л. Хилов и др.).
Необходимо не ограничиваться усовершенствованием методов хирургического лечения тугоухости при отосклерозе, а стремиться к углубленному изучению этиологии и патогенеза данного заболевания, ибо только таким путем можно приблизиться к патогенетической терапии и профилактике.
Работа эта может быть успешно выполнена лишь путем проведения экспериментальных и клинических исследований всех сторон функциональных, морфологических и биохимических нарушений при отосклерозе с использованием, новейших гистохимических, биохимических, элёктрофизиологических методик.
Как показали наши гистохимические исследования (Л. Г. Сватко, И. В. Уварова, 1964), в подножной пластинке стремени при отосклерозе имеются нарушения углеводного обмена в виде, накопления нейтральных мукополисахаридов, появления кислых мукополисахаридов и гликогена в незрелых отосклеротических очагах. Это свидетельствует о перспективности использования гистохимических , методов для выяснения особенностей обменных процессов в отосклеротической кости и для разработки подхода к их нормализации.
Читайте также:
