Осмотр бифуркации трахеи. Осмотр бронхов при бронхоскопии
Добавил пользователь Alex Обновлено: 27.01.2026
Бронхоскопия – эндоскопический метод исследования дыхательных путей: гортани, трахеи и бронхов с целью выявления заболеваний слизистых оболочек этих органов. Процедура осуществляется при помощи бронхоскопа – гибкой или жесткой трубки диаметром 3-6 мм, оснащенной осветительной лампой и фото-видеокамерой. Современные приборы созданы на основе оптоволоконных технологий, что обеспечивает высокую диагностическую эффективность. Изображение выводится на монитор компьютера, благодаря чему его можно увеличить в десятки раз и сохранить запись для последующего динамического наблюдения. Оптическая система прибора позволяет произвести осмотр дыхательных путей до второго ответвления бронхов и в 97 процентах случаев поставить точный диагноз. Бронхоскопии применяется при диагностике хронических бронхитов, рецидивирующих пневмоний, рака легких. При необходимости в процессе проведения бронхоскопии возможно взятие образцов ткани на биопсию.
Техника проведения бронхоскопии обеспечивает возможность использования процедуры и в лечебных целях - для:
- удаления инородных тел из бронхов;
- очищения трахеи и бронхов от гноя и слизи;
- промывания и введения лекарственных растворов (антибиотиков, глюкокортикоидов, муколитиков, нитрофуранов);
- расширения суженного просвета бронхов;
- удаления небольших опухолей.
Для лечения заболеваний дыхательных путей и взятия материала для гистологического исследования бронхоскоп оснащается необходимыми хирургическими инструментами.
В случае необходимости проводятся совместно два исследования - бронхоскопия и бронхография. Бронхография – рентгенографический метод, при котором в дыхательные пути через катетер или фибробронхоскоп вводится контрастное вещество. Исследование позволяет подробно изучить строение бронхиального дерева (особенно тех его отделов, которые недоступны для эндоскопического исследования) и оценить его двигательную функцию при дыхании.
Виды бронхоскопии
В зависимости от целей исследования используются два вида процедуры:
- Гибкая бронхоскопия – ее проводят при помощи гибких трубок (фибробронхоскопа). Благодаря небольшому диаметру фибробронхоскоп может продвигаться в нижние отделы бронхов, практически не травмируя их оболочку. Гибкая бронхоскопия используется для диагностики заболеваний дыхательных путей, в том числе их нижних отделов. Качественная визуализация слизистых оболочек позволяет не только диагностировать патологии, но и удалять инородные тела небольшого размера. Этот вид исследования может применяться в педиатрии. Общая анестезия при гибкой бронхоскопии не требуется.
- Жесткая бронхоскопия – для ее осуществления используется прибор с системой жестких полых трубок. Их диаметр не позволяет осматривать мелкие бронхи, в отличие от фиброброхосопа. Жесткий бронхоскоп имеет больший спектр лечебных возможностей и применяется для:
- борьбы с кровотечением,
- расширения просвета бронхов,
- удаления крупных инородных предметов из дыхательных путей,
- удаления слизи и жидкости из легких,
- промывания бронхов и введения растворов лекарств,
- удаления опухолей и рубцов.
Общая анестезия при жесткой бронхоскопии проводится, благодаря чему пациент не ощущает никакого дискомфорта.
Показания к прохождению бронхоскопии
Бронхоскопия применяется с диагностической целью при наличии:
- немотивированного мучительного кашля;
- одышки непонятного происхождения;
- кровохаркания;
- частых бронхитов и пневмоний;
- подозрений на инородное тело в бронхах или опухоли;
- муковисцидоза и туберкулеза;
- кровотечения из дыхательных путей.
В лечебных целях бронхоскопия проводится в следующих случаях:
- попадание инородного тела в трахею или бронхи;
- кома и другие состояния отключения дыхания;
- кровотечение – для его остановки;
- наличие вязкой мокроты, гноя или крови;
- опухоли, перекрывшей один из бронхов;
- необходимость введения антибиотиков и других лекарственных препаратов непосредственно в дыхательные пути.
Бронхоскопия при пневмонии может быть назначена как с диагностической, так и с лечебной целью.
Как проводится бронхоскопия
Техника выполнения бронхоскопии требует ее проведения в условиях стационара – в специально оборудованном кабинете и с полным соблюдением правил стерильности. В проведении процедуры участвуют врач-пульмонолог (или эндоскопист), ассистент врача и анестезиолог.
Пациента предварительно готовят к проведению бронхоскопии, чтобы избежать возможных осложнений (подробнее о подготовке к процедуре см. статью:
Заключение специалистов
Техника бронхоскопии позволяет внимательно изучить слизистую оболочку дыхательных путей и обнаружить признаки различных патологий:
- воспалительные заболевания (эндобронхит, пневмонию);
- туберкулез;
- нарушение тонуса бронхиального дерева (гипотоническую дискинезию);
- сужение просвета бронхов из-за воспалительных изменений или из-за разрастания опухоли;
- муковисцидоз;
- опухоли – доброкачественные и злокачественные;
- бронхиальную астму.
Результатом бронхоскопии может стать проведение лечебных процедур – как следствие диагностирования определенных патологий.
Противопоказания к проведению бронхоскопии
По причине того, что техника бронхоскопии представляет собой оперативное вмешательство, эта процедура имеет ряд противопоказаний.
В качестве абсолютных противопоказаний выделяют следующие:
- Аллергические реакции на анестезию;
- Гипертония;
- Недавно перенесенный инфаркт или инсульт (менее 6 месяцев);
- Хроническая легочная или сердечная недостаточность;
- Аритмия в тяжелой форме;
- Нарушения психики (эпилепсия, шизофрения и др.);
- Аневризма аорты;
- Сужение гортани (стеноз).
В некоторых ситуациях бронхоскопия должна быть отложена:
- Во время беременности (после 20-й недели);
- В период менструации;
- При обострении бронхиальной астмы;
- При повышении сахара в крови у пациентов с сахарным диабетом.
Необходимость бронхоскопии и возможность ее проведения может определить только врач – пульмонолог или терапевт.
Возможные осложнения
Бронхоскопия хорошо переносится большинством пациентов, в редких случаях могут возникнуть осложнения:
Бронхоскопия. Что это? Как проходит исследование?
Бронхоскопия (синоним БС, ФБС (где Ф-фибро, ВБС (где В-видео), трахеобронхоскопия) - эндоскопический метод исследования трахеи и бронхов (нижних дыхательных путей), а так же верхних дыхательных путей (полости носа, носоглотки, гортаноглотки, ротоглотки, гортани).
Бронхоскоп представляет из себя тонкую гибкую трубку, со сложным внутренним строением, с камерой на конце.
Бронхоскоп вводится через носовые ходы в гортань, далее в трахею и бронхи, с целью их осмотра.

Как проходит исследование?
На отделении эндоскопии СПБ НИИФ бронхоскопию выполняют под местной анестезией (10%-ый Лидокаин-спрей и 2%-ый Лидокаин во время проведения исследования) или под внутривенным наркозом. Пациент находится в сидячем или полу-сидячем положении. Процедура длится несколько минут, ее длительность зависит от патологии, выявляемой в процессе исследования.
Бронхоскопия – безболезненное исследование, не вызывающее трудностей у абсолютного большинства пациентов.
Когда необходимо приходить на бронхоскопию?
Чаще всего показаниями к проведению бронхоскопии являются:
- выявленные на рентгенограмме, компьютерной томографии (КТ) или магнито-резонансной томографии (МРТ) патологические изменения в легких или средостении (хроническое неспецефическое воспаление легких, наличие полости распада/кисты легкого, интерстициальные и диссеминированные изменения в легких, периферические и центральные новообразования, лимфаденопатия средостения неясной этиологии, подозрение на туберкулез легких)
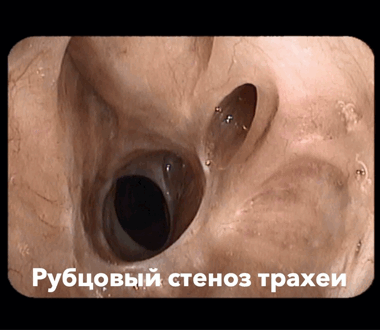
- признаки стеноза трахеи и бронхов, ателектаза легкого
- длительный кашель неясной этиологии
- кровохарканье
- подозрение на наличие инородного тела трахеи и бронхов
- пред/послеоперационный осмотр в торакальной хирургии
- экссудативный плеврит неясной этиологии
- пневмония не поддающаяся лечению
- рак пищевода
- подозрения на повреждение дыхательных путей
Как подготовиться к бронхоскопии?
Для подготовки к исследованию необходимо не есть и не пить за 4 часа до его начала. Кроме того, следует:
1) Принять все лекарства, которые вы постоянно принимаете, по обычной схеме. Это относится и к терапии артериального давления, и к ингаляциям для лечения бронхиальной астмы, и к инсулину для лечения сахарного диабета и т.д.⠀
- При утреннем приеме таблеток их следует запить небольшим количеством воды (1-2 глотка), минимум за 1,5-2 часа до исследования.⠀
- При необходимости введения инсулина короткого действия: либо запись на самое ранее время, либо на более позднее, чтобы прошло 3-4 часа после приема пищи.⠀
- Ингаляции применяются в любом случае и никак отрицательно не повлияют на исследование.
2) Взять с собой необходимые медицинские документы. В этот список входят: ⠀
- Направление от врача (при наличии), где должен быть указан диагноз и цель исследования.
- Rg- или МСКТ-снимки или заключение рентгенолога. Ведь без точного понимания локализации патологии невозможно прицельно собрать материал (например промывные воды бронхов) на анализ.
- Заключения предыдущих исследований, для сравнения динамики заболевания.
- Выписки из стационарного лечения в больницах, особенно при проведении операций на легких или при наличии онкологических заболеваний.
3) При наличии тяжелый сопутствующий заболеваний пройти осмотр, и при необходимости, дополнительное обследование (ЭКГ, ФВД и т.д.) у соответствующего специалиста (при тяжелой астме – у пульмонолга; при тяжелой сердечной недостаточности – у кардиолога и т.д.), для выявления возможных противопоказаний к исследованию.
Отделение эндоскопии СПб НИИФ оснащено современной аппаратурой, позволяющей оценить изображение в HD-качестве, а также использовать дополнительные способы усиления изображения (I-SCAN).
На отделении выполняется весь спектр диагностических (смывы из бронхов, бронхо-альвеолярный лаваж, биопсию тканей гортани, трахеи и бронхов; трансбронхиальную биопсию легких под рентген-контролем и т.д) и лечебных бронхоскопий (удаление инородных тел гортани, трахеи и бронхов; фотодинамическое лечение центральных опухолей трахеи и бронхов; бужирование стенозов трахеи и т.д.)
Так же мы можем, при необходимости, записать исследование на электронный носитель.
Эндоскопическое оборудование, на нашем отделении, проходит специальную машинную обработку и хранится в шкафах в асептических условиях.
Осмотр бифуркации трахеи. Осмотр бронхов при бронхоскопии
Осмотр бифуркации трахеи. Осмотр бронхов при бронхоскопии
Следующим этапом эндоскопии является осмотр бифуркации трахеи. Оценивается расположение карины (по средней линии или сбоку от нее, в сагиттальной плоскости или под углом к ней), форма и угол карины, подвижность ее. Расширение, уплощение, деформация и неподвижность карины являются признаками наличия метастазов в бифуркационные лимфоузлы. Однако утверждать это можно лишь при наличии всех перечисленных признаков. Расширение и уплощение карины могут наблюдаться и в норме, особенно у гиперстеников, или быть обусловлено угловым перемещением главного бронха при ателектазе верхней доли.
Осмотр бронхов начинают обычно со «здоровой» стороны, тогда как бронхи пораженного легкого осматриваются позже, причем используются оптические телескопы, производится биопсия или взятие смывов отпечатков для цитологического исследования, промывание и введение антибиотиков и т. п.
Расположение устьев долевых и сегментарных бронхов и средние размеры бронхов были приведены выше в разделе «Краткий очерк анатомии и физиологии бронхов». Остановимся на некоторых особенностях техники эндоскопического осмотра различных бронхов.
Для введения бронхоскопа в главный и нижнедолевой бронхи тубус переводится в противоположный угол рта, голова и шея поворачиваются и наклоняются в противоположную исследуемому бронху сторону. Трудности могут возникнуть при введении бронхоскопа в левый главный бронх больным с выраженным атеросклерозом дуги аорты, что сопровождается заметным изгибом трахеи и некоторым выбуханием и ригидностью левого трахеобронхиального угла. Поднимая голову и больше отводя ее вправо, клювом бронхоскопа осторожно отодвигают левы трахео-бронхиальный угол и вводят бронхоскоп в левый главный а затем нижнедолевой бронхи. Однако у таких больных практически невозможно осмотреть левый верхнедолевой бронх без оптического телескопа.
Для осмотра верхнедолевого бронха дистальным концом бронхоскопа осторожно отдавливают наружную стенку главного бронха над устьем верхнедолевого и максимально отводят в сторону голову и шею. С помощью подобных приемов справа можно осмотреть верхнедолевой бронх вплоть до устьев сегментарных бронхов. Слева удается осмотреть только устье верхнедолевого бронха и проксимальный отрезок его нижней стенки. Г. И. Лукомский (1963) указывает на возможность нарушения сердечного ритма при осмотре левого верхнедолевого бронха, так как при давлении на наружную стенку левого главного бронха смещается сердце.
Для осмотра среднедолевого бронха голова больного опускается, и клювом бронхоскопа отдавливается передняя стенка промежуточного бронха. Таким образом удается осмотреть среднедолевой бронх и устья его сегментарных бронхов. Для осмотра верхнего (шестого) сегментарного бронха нижней доли голова больного приподнимается, а клювом бронхоскопа оттесняется задняя стенка промежуточного бронха. Доступными осмотру являются обычно только устье и проксимальный отрезок нижней стенки шестого сегментарного бронха.
Нижнедолевые бронхи обоих легких, являющиеся продолжением главных, а также устья и проксимальные отделы базальных сегментарных бронхов нижних долей, как правило, легко доступны осмотру, который не требует специальных приемов или применения оптических телескопов.
Для правильной оценки патологических изменений в бронхах требуется практический опыт бронхоскописта, причем каждый специалист может отметить, что по мере накопления опыта он не только лучше различает нюансы морфологического и функционального состояния бронхов, но и «видит» бронхи, ранее недоступные осмотру.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бронхоскопия
Бронхоскопия – это современное диагностическое исследование слизистых оболочек трахеи и бронхов с помощью специального оптического прибора – бронхоскопа. Это единственный метод, позволяющий непосредственно оценить внутреннюю поверхность бронхов, изучить их конфигурацию, рельеф слизистой оболочки и её сосудистый рисунок, а при обнаружении патологически измененного участка слизистой - произвести биопсию для последующего морфологического анализа. Бронхоскопия является также важнейшим и эффективным способом лечения больных с хроническими воспалительными и гнойными заболеваниями легких.
Ларингоскопия – это метод визуального исследования гортани. Специалистом осматриваются передняя и задняя части гортани, складки преддверия и истинные голосовые складки. Исследование чаще всего выполняется ЛОР-врачом при помощи гортанного зеркала (непрямая ларингоскопия) либо ригидного ларингоскопа (прямая ларингоскопия). Однако при опухолевых поражениях гортани осмотр с помощью ригидных инструментов бывает затруднён из-за ограниченных условий обзора, угрозы повреждения опухоли и кровотечения, а также из-за болевых ощущений пациента, которыми неминуемо сопровождается это исследование. В отделении эндоскопии НМИЦ онкологии им. Н.Н.Петрова для выполнения ларингоскопии и бронхоскопии применяется цифровая видеосистема Olympus EVIS Exera III с гибким видеоэндоскопом, диаметр которого составляет не более 5 мм. Это позволяет безопасно выполнить полноценный осмотр даже наиболее труднодоступных участков гортани при минимальных негативных ощущениях у пациента, а также произвести прицельную биопсию опухоли, необходимую для постановки диагноза.
Показания для проведения плановой бронхоскопии:
- Подозрение на опухоль трахеи и бронхов
- Кровохарканье
- Подозрение на наличие инородного тела в просвете дыхательных путей
- Ожоги нижних дыхательных путей
- Пневмония с затяжным течением, рецидивирующие пневмонии
- Деструктивная/аспирационная пневмония, абсцесс легкого
- Хронические заболевания бронхов и легких невыясненной причины
- Признаки диссеминированных патологических процессов на рентгене (мелких очагов, кист, полостей)
- Длительная одышка (при исключении бронхиальной астмы и сердечной недостаточности)
- Немотивированный кашель, продолжающийся свыше 1 месяца
Противопоказания к проведению исследования:
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
- Обострение хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (проведение процедуры в этот момент может усилить спазм бронхов и усугубить состояние больного).
- Инфаркт миокарда и инсульт, перенесенные менее 4 недель назад (стресс и спазм сосудов и некоторая нехватка кислорода во время процедуры могут вызвать повторный случай нарушения кровообращения).
- Неконтролируемая аритмия
- Выраженные нарушения свертываемости крови (тромбоцитопения менее 20000)
- Аневризма аорты
- Психические заболевания, такие как шизофрения и эпилепсия (стресс и снижение концентрации кислорода в крови могут спровоцировать приступ судорог)
Как осуществляется исследование:
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
Дополнительные диагностические и лечебные манипуляции во время бронхоскопии:
- Биопсия слизистой оболочки/новообразования
Важной составной частью диагностической бронхоскопии и ларингоскопии является биопсия. Она выполняется для морфологической верификации процесса и определения его распространенности по бронхиальному дереву. Взятие материала для цитологического и гистологического исследований выполняется несколькими способами, каждый из которых имеет свои показания. Наиболее часто биопсию производят с помошью биопсийных щипцов либо щетки-скарификатора (браш-биопсия). Материал помещают в одноразовый маркированный контейнер, а в случае браш-биопсии – на предметное стекло. Процедура безболезненна для пациента.
Материал для бактериологического и цитологического исследований (с целью обнаружения атипичных клеток при периферическом раке легкого, патогенной флоры при пневмониях и бронхитах, а также выявления микобактерии туберкулеза) получают со стенок и просвета бронхов. Если содержимое бронхов скудное, то в начале через канал эндоскопа в просвет бронхов вводят небольшой объем (20-40 мл) изотонического раствора натрия хлорида, а затем аспирируют раствор, смешанный с бронхиальным содержимым, в одноразовый стерильный контейнер.
Бронхоальвеолярный лаваж представляет собой дополнительное исследование для установления характера легочного заболевания, при котором в просвет бронхов мелкого калибра вводится значительный объем изотонического раствора хлорида натрия (порядка 120-240 мл). При этом в получаемой при аспирации лаважной жидкости присутствуют клетки не только из просвета самых мелких бронхов, но и альвеол. Диагностический бронхоальвеолярный лаваж показан пациентам, у которых при рентгенографии органов грудной полости обнаружены неясные изменения в легких, а также диффузные изменения. Диффузные интерстициальные заболевания легких (саркоидоз, аллергический альвеолит, идиопатический фиброз, гистиоцитоз X, пневмокониозы, коллагенозы, облитерирующий бронхиолит) представляют наибольшую трудность для клиницистов, так как их этиология часто неизвестна.
Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
- Санация трахеобронхиального дерева
Санация трахеобронхиального дерева - это лечебная мера, позволяющая устранить скопление слизи на пораженных бронхах. Основными задачами санационной бронхоскопии являются воздействие на характер секрета слизистых желез, улучшение дренажной функции бронхов за счет удаления секрета, проведение противовоспалительной терапии. Однократные курсы лечебной санационной бронхоскопии эффективны при пневмонии, нагноившейся кисте легкого, абсцессе легкого, а при хронической обструктивной болезни легких, хроническом обструктивном бронхите, бронхоэктазах, муковисцидозе необходимо многократное курсовое лечение.
Какие могут быть осложнения?
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье. Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
Лучевая диагностика заболеваний воздухопроводящих путей
- Я с удовольствием предоставляю слово Ирине Александровне Соколиной для продолжения нашего разговора о патологии бронхов. Пожалуйста, Ирина Александровна, вам слово.
Ирина Александровна Соколина, кандидат медицинских наук:
Методом лучевой диагностики бронхиального дерева традиционно считается обычная рентгенография, линейная, при которой мы можем выявить такие изменения как изменение легочного рисунка, наличие признаков, указывающих на бронхоэктазы.
Для уточнения тех или иных изменений, которые выявляются при обычном бронхиологическом исследовании, возможно использование линейной томографии, которая позволяет детализировать характер патологических изменений. Длительное время для оценки бронхоэктазов использовалось бронхография.
В настоящее время, как вы уже видели, акцент в изменении легких все больше и больше смещается на применение компьютерной томографии (КТ), в выявлении дифференциальной диагностики патологических изменений в легких и в бронхиальном дереве.
Показаниями к компьютерно-томографическому изучению бронхиального дерева являются:
- кровохарканье неясной этиологии;
- больные с метастазами в головной мозг и надпочечники. Часто бронхиальные аденокарциномы, которые локализуются в бронхах, могут метастазировать в головной мозг.
- ателектазы, выявляемые при рентгенографии органов грудной полости:
- пациенты с затяжной пневмонией;
- пациенты с патологическими образованиями корня легкого;
- воспалительные заболевания бронхов (бронхоэктазы, бронхиолиты).
При КТ бронхи очень хорошо визуализируются. Во-первых, можно оценить анатомическое строение, нет ли каких-то аномалий, пороков развития. Во-вторых, очень хорошо можно оценить состояние стенки, состояние просвета, окружающей паренхимы, выявить воспалительные, склеротические изменения и так далее.
В норме соотношение диаметра бронха к диаметру рядом расположенной артерии около 0,7. У высоких пациентов соотношение может быть равно 1. Когда больше 1, то такие изменения, расширение бронха расценивается как бронхоэктазы.
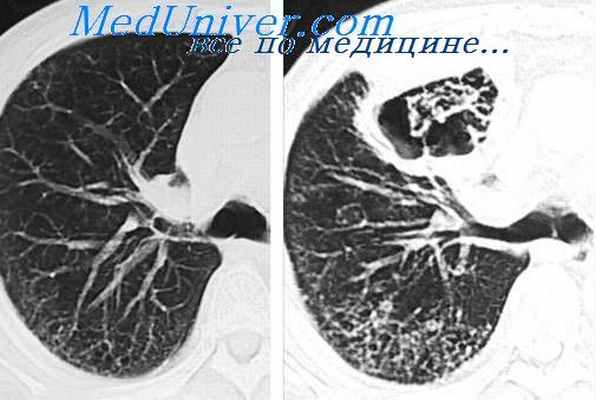
Здесь представлены компьютерно-томографические срезы на разных уровнях. Мы имеем возможность видеть просветы всех бронхов, оценить состояние их стенок и окружающей легочной паренхимы. Для того чтобы лучше оценить характер патологических изменений, возможно использование КТ высокого разрешения.
Очень хорошо дифференцируются утолщенные стенки, наличие содержимого в просвете бронхов (бронхиолоэктазы), состояние бронхиальной обструкции.
Об экспираторной КТ Игорь Евгеньевич уже говорил. Она заключается в выявлении «воздушных ловушек». С помощью исследований КТ на выдохе возможно выявить «воздушные ловушки», которые представляют собой локальное отсутствие изменений отсутствия плотности легочной ткани.
С помощью построения реконструкции во фронтальной, сегетальной плоскости можно выявить распространенность этих изменений в легочной ткани и в каждой из долей отдельно.
При обычном исследовании мы видим аксиальные срезы. Построение мультипланарных реформаций позволяет нам оценить в пространстве те или иные изменения.
Приведем пример мальчика 7-ми лет, который в течение 4-х лет наблюдался с рецидивирующим бронхообструктивным синдромом. При проведении КТ у него было выявлено инородное тело в просвете промежуточного бронха. Мы это хорошо видим в строении реконструкции во фронтальной плоскости. На мультисрезовых томографах за счет того, что возможно выполнить исследование тонкими срезами возможно выполнение виртуальной бронхоскопии.
Виртуальная эндоскопия. Пациент, который был на предыдущем слайде с инородным телом. Сейчас мы видим бифуркацию. Правый главный бронх отходит в верхний долевой бронх. В промежуточном бронхе структура представляет собой инородное тело.
Ко всему виртуальному надо и относиться соответствующим образом. Но применение виртуальной эндоскопии позволяет изучать поперечное сечение трахеи достаточно крупных бронхов диаметром более 2-х мм. Используется при стенозах, при каких-то органических поражениях. Позволяет предварительно в сложных случаях (как, например, у данного пациента) с эндоскопистом решить возможность лечебных мероприятий.
Объемные преобразования поверхностей позволяют получать истинно трехмерные изображения изучаемого объекта в любой плоскости. Это применяется в отношении патологии бронхов. Здесь приведем пример трахеобронхомегалии и многочисленных дивертикул трахеи.
Программа «проекции минимальной интенсивности» позволяет исследовать патологические процессы в бронхах и трахее. Мы видим воспалительные изменения в прикорневой области в верхней доле левого легкого. Оценить вовлеченность бронхов в этот патологический процесс.
Если говорить об основных рентгенологических признаках, которые включают и компьютерно-томографические патологии воздухопроводящих путей, то их можно разделить на три составляющих.
1. Патологические изменения бронхов (бронхит):
- сужение или расширение просвета;
- деформация просвета бронхов;
- изменение воздушности просветов.
2. Нарушение воздушности вентилируемых отделов легких:
- гиперинфляция, обусловленная бронхиальной обструкцией;
Это основные рентгенологические признаки.
Рентгенологическими признаками хронического бронхита являются изменения легочного рисунка. Его усиление и деформация. Утолщение стенок бронхов, что проявляется симптомами «трамвайных рельсов». В половине случаев при хроническом бронхите рентгенологическая картина может быть нормальной.
При КТ признаками хронического бронхита является утолщение стенок бронхов за счет воспаления фиброза. В норме стенки бронхов достаточно тонкие. Деформация наружных контуров бронхов, которая может быть обусловлена как отеком перебронхиального интерстиция, так и воспалительными изменениями.
Перебронхиальный фиброз приводит к различной степени деформации наружных контуров. Утолщение стенок приводит к сужению просветов бронхов. За счет нарушения бронхиальной проходимости все это может вызывать неравномерную воздушность легочной ткани в зоне патологических изменений.
Приведены примеры. Мы видим, как утолщена стенка бронхов на правом слайде. Завуалирован просвет бронхов в средней доле правого легкого, утолщены стенки, имеется содержимое в просвете бронхов.
Бронхоэктазы представляют собой локальное необратимое расширение стенки бронха. Рентгенологически проявляются выраженной сетчатой ячеистой деформацией легочного рисунка.
КТ является золотым стандартом выявления бронхоэктазов. Это неинвазивный метод. Она обладает очень высокой чувствительностью выявления и специфичностью. Практически около 100%.
Основными признаками бронхоэктазов являются расширения просвета бронха больше 1 относительно диаметра рядом находящейся артерии. Это отсутствие нормального уменьшения диаметра бронхов по направлению к периферии. Видимость просвета бронхов в кортикальных отделах легких.
Приведена бронхоэктатическая деформация одного из сегментарных бронхов.
КТ позволяет не только выявить бронхоэктазы, но и различить их по видам. Различают цилиндрические бронхоэктазы, которые представляют собой цилиндрическое расширение просвета бронха. Чаще всего это поствоспалительные бронхоэктазы в исходе воспалительных процессов.
Они имеют очень характерный симптом при компьютерно-томографическом исследовании – симптом кольца перстня с камнем или кольца с камнем. Кольцо (мы видим в нижней доле левого легкого) представляет собой расширенный просвет бронхов с достаточно толстыми стенками. Камешек – это рядом располагающаяся артерия.
Цилиндрические бронхоэктазы в основном формируются в исходе воспалительных процессов. Варикозные (веретенообразные) бронхоэктазы представляют собой неравномерные варикозно-расширенные просветы бронхов, которые часто могут заканчиваться кистовидными расширениями.
Чаще всего такие бронхоэктазы мы наблюдаем при аномалиях бронхиального дерева и при кистозном фиброзе. При патологических процессах, которые сопровождаются нарушением дренажной функции бронхов. Там формируются веретенообразные бронхоэктазы.
Мы можем хорошо оценить по КТ состояния, есть ли воспаления, то есть активность процесса. Либо это уже явления фиброза.
Мешотчатые бронхоэктазы характерны для бронхоэктатической болезни. Чаще это врожденные мешотчатые бронхокистовидные бронхоэктазы. При КТ мы видим мешотчатообразные структуры, которые могут содержать в себе горизонтальный уровень, различная степень заполнения содержимым может быть. Это свидетельствует о воспалении.
Таким образом, КТ позволяет не только лучше выявить бронхоэктазы, различить их по видам, но и оценить степень активности.
О бронхиальной обструкции очень подробно сегодня было рассказано. Она представляет собой неравномерную воздушность легочной паренхимы за счет вздутия вторичных долек и олигемии, без явных признаков деструкции.
Приведена плотность легочной паренхимы в различных отделах. Мы видим, что она не совсем равномерная.
Если говорить о клиническом значении и о применении КТ в диагностике изменений воздухопроводящих путей, то следует начать с аномалий и пороков развития бронхов. Это состояние, которое закладывается еще внутриутробно. Как правило, врожденное состояние. Но выявляется уже где-то на второй-третьей декаде жизни, если мы говорим о бронхах.
Агенезия (аплазия) легкого – это достаточно редко встречающийся порок. Агенезия представляет собой отсутствие легкого вместе с главным бронхом. Аплазия – отсутствие легкого при наличии рудиментарного главного бронха.
Клиническая картина заключается в повторных пневмониях, бронхитах, продуктивном кашле, одышке, отставании в физическом развитии. При осмотре мы можем выявить деформацию грудной клетки в виде западания или уплощения на стороне порока, поскольку отсутствует легкое.
При бронхоскопии выявляется отсутствие или рудимент главного бронха.
Характерная рентгенологическая картина при агенезии бронхов. Признаком является уменьшение объема грудной клетки на стороне поражения за счет отсутствия легкого. Сужение межреберных промежутков. Интенсивное однородное затенение на стороне порока. Он проявляется синдромом тотального затенения легкого на стороне порока.
Мы видим смещение средостения в эту сторону. Контуры диафрагмы и сердца не дифференцируются на этом фоне. Возможно пролабирование увеличенного единственного легкого через средостение – «легочная грыжа».
Приведен пример аплазии левого легкого в сочетании с сепарацией правого верхушечного бронха. Одно только правое легкое, которое значительно увеличено в размерах, пролабирует через переднее и заднее средостение, охватывая его. Мы видим только присутствие левого главного бронха и культю левого главного бронха. Полное отсутствие его долевых и сегментарных ветвей.
Сепарация правого верхушечного бронха. Правый главный бронх делится на передний и задний сегменты. Верхушечный отходит от трахеи.
Агенезия доли легкого не имеет клинического значения, так как гемиторакс заполняется увеличенной в размерах и нормально развитой долей (долями), которая функционально мало отличается от нормального легкого.
Но рентгенологически каким образом можно заподозрить этот порок. Вообще отсутствие чего-то можно заподозрить по смещению корня легкого, диафрагмы средостения.
Пациентка с агенезией верхней доли правого легкого. Смещение к верху корня. Правое легкое находится практически на одном уровне с левым, а должен находиться ниже, на межреберье. Незначительное смещение средостения. Трахея смещена вправо. Повышение воздушности верхних отделов правого легкого.
Аплазия доли легкого – это еще более редко встречающаяся аномалия. Развивается слепо заканчивающийся долевой бронх, который имеет продолжение в виде двух разветвлений. В культе недоразвитого бронха очень часто развивается хронический воспалительный процесс. Формируются кистовидные бронхоэктазы с наличием горизонтальных уровней.
Клиническая картина этого порока имеет сходство с бронхоэктатической болезнью.
Гипоплазия легкого представляет собой равномерное недоразвитие органа с редукцией бронхиального дерева. Клинически проявляется кашлем с мокротой, умеренной одышкой при физической нагрузке. Возможно, кровохарканьем.
При бронхоскопии возможно выявление нормальной или воспаленной слизистой оболочки бронхов. Наличие секрета в бронхах, смещение трахеи в сторону поражения.
При обычном рентгенологическом исследовании выявляется уменьшение объемов грудной клетки на стороне порока, сужение межреберей. Высокое стояние диафрагмы. Смещение органов средостения в сторону порока и ячеистая деформация легочного рисунка либо его обеднение на стороне недоразвитого легкого.
Показана гипоплазия левого легкого у ребенка. Здесь мы не видим культи главного бронха, как в случае аплазии. Здесь все-таки имеется деление главного бронха на долевые, сегментарные. Но имеется недоразвитие легочной ткани и формирование мешотчатых бронхоэктазов.
В то же время компенсаторное повышение воздушности правого легкого с формированием передней диастинальной грыжи.
Трахеобронхомегалия – порок развития, который характеризуется расширением трахеи и крупных бронхов вследствие врожденного недоразвития эластических и мышечных волокон, их стенок. Этот порок был описан в 1932-м году. Еще известен под названием синдрома P. Mounier-Khun.
Патогенетически, учитывая, что такие широкие бронхи, широкая трахея, происходит нарушение дренажно-очистительной функции и развитие постоянного рецидивирующего бронхиального дерева, развития бронхоэктазов.
Клинически проявляется характерным грубым «вибрирующим» кашлем, длительным отхаркиванием, рецидивирующей бронхолегочной инфекцией. Постепенно происходит развитие дыхательной недостаточности.
При бронхоскопии выявляют расширенный просвет трахеи и бронхов и слабость стенок бронхов. В плане диагностики возможно применение рентгенографии, КТ, бронхоскопии.
Пример. Пациент 43-х лет. С раннего детства – рецидивирующие гнойные бронхиты. В 25 лет ему был поставлен диагноз: Бронхоэктатическая болезнь. Бронхография ни разу не проводилась.
Что обращает на себя внимание уже при обычном рентгенологическом исследовании. Это резкое расширение трахеи. В норме поперечник должен составлять где-то 18 мм. Но у крупных людей он не превышает 22-х. Здесь мы видим значительное расширение трахеи и выраженную деформацию легочного рисунка в средних и нижних отделах с формированием кистовидных структур с горизонтальным уровнем.
Проведение КТ. Значительное расширение просвета трахеи, главных и долевых бронхов и формирование бронхоэктазов.
Синдром Вильямса Кемпбелла – это порок развития, который характеризуется полным отсутствием и недостаточным развитием хрящей бронхов от второго до 6-8 порядков, который проявляется генерализованными бронхоэктазами.
Этот порок был описан в 1860-м году. В основе лежит гипоплазия и полное отсутствие хрящей бронхов, которое приводит к экспираторному коллапсу бронхов среднего калибра. Вследствие этого нарушается дренажно-очистительная функция легких. Это все приводит к развитию гнойного эндобронхита и формированию бронхоэктазов.
Клиническая картина проявляется вентиляционными нарушениями и постоянными рецидивирующими бронхо-легочными инфекциями. При бронхоскопии выявляют катаральный и гнойный эндобронхит, дискенезию бронхиальных стенок.
Пример пациентки, которая около 3-х лет наблюдалась в туберкулезном диспансере с диагнозом: Очаговый туберкулез (то в стадии ремиссии, то обострение). В верхних отделах легких с обеих сторон на уровне второго заднего сегмента очагово-подобные уплотнения легочной ткани.
Хотя при линейной томографии очень хорошо видно (особенно слева), что они имеют вид линейных и ветвящихся структур.
При КТ мы очень хорошо видим, что причиной этих состояний являются двусторонние расширенные бронхи с наличием внутри бронхов содержимого, уплотнения, утолщения стенок бронхов. Двусторонний процесс, который при бронхологическом исследовании и при биопсии был верифицирован как синдром Вильямса Кемпбелла.
При мультипланарной реконструкции мы очень хорошо видим распространенность этих изменений.
При обострении бронхи заполнялись, имели вид очагово-подобных уплотнений при рентгенологическом исследовании. В фазе ремиссии вроде все проходило.
Солитарная киста представляет собой порок развития одного из мелких бронхов. Рентгенологическая картина зависит от состояния. До прорыва бронх это может быть округлая тень с четкими контурами. После прорыва бронх – круглая тонкостенная полость с горизонтальным уровнем жидкости.
Синдром Зиверта Картагенера представляет собой триаду симптомов. Это бронхоэктазия с хроническим бронхитом, рецидивирующей пневмонией и бронхореей. Хронические синуситы с назальным полипозом и ринореей. Situs viscerum inversus totalis/partialis.
Клинический пример. Пациентка 43-х лет. В 1979-м году, когда ей было 10 лет, у нее определили декстра позицию сердца. Затем постепенно в течение жизни, начиная с 10-ти лет, постоянно беспокоил кашель. Нарастала гнойная мокрота в течение жизни, одышка на 4-м десятке и постоянно рецидивирующая пневмония.
В 1993-м году у нее были заподозрены бронхоэктазы. Бронхография не проводилась. К нам в клинику она поступила в 2002-м году. Она замужем, но детей нет. У нее никогда не было беременности. Было поставлено бесплодие.
При рентгенологическом исследовании органов грудной клетки мы видим обратное расположение сердца (декстракардию).
При УЗИ потом было выявлено и обратное расположение всех органов. Изменение нижней доли правого легкого в виде ячеистой деформации легочного рисунка.
При КТ очень хорошо определялось, что правое легкое двухдолевое по расположению между левых щелей. Левое легкое трехдолевое, потому что мы видим и добавочную и главную междолевую щель. При КТ мы видим объемные уменьшения нижней доли с наличием многочисленных бронхоэктазов и в нижней доле, и в средней доле, и в левом легком – мешотчатых варикозных бронхоэктазов.
Были выявлены признаки полипозного синусита околоносовых пазух. Таким образом, у нас имеется триада. На основании этого пациентке был поставлен диагноз: Синдром Зиверта Картагенера. После лечения бронхоскопия, санационная бронхоскопия – достаточно хорошая, положительная динамика.
Имеются пороки развития бронхов, которые хорошо выявляются при КТ исследовании. Но могут быть еще различные варианты ветвления бронхиального дерева, что представляет собой трахеальный бронх, прежде всего. Он чаще встречается по правой стенке и располагается на 2 см выше карины.
В большинстве случаев никаких патологических изменений не выявляется. Выявляется, как правило, случайно при проведении КТ и бронхографии.
Трахеальный бронх – это собирательное понятие, потому что существует несколько вариантов его отхождения, когда верхушечный бронх отходит от трахеи (сепарация). Собственный трахеальный бронх, когда верхние долевые бронхи имеют нормальное количество.
Наиболее клинически значимая – это транспозиция верхнего долевого бронха. Когда весь верхний долевой бронх с сегментарными ветвями отходит от трахеи, это может иметь определенное значение при оказании анестезиологического пособия. Инкубационная трубка будет располагаться ниже.
Сепарация трахеального бронха.
У нас очень много осталось материала. Я думаю, что мы в следующий раз продолжим. Сейчас мы остановились в основном на аномалиях бронхиального дерева. С помощью КТ это хорошо выявляется. Очень длительно пациенты наблюдаются с другими диагнозами.
Читайте также:
