Острая окклюзия периферических артерий
Добавил пользователь Morpheus Обновлено: 27.01.2026
Окклюзия периферических артерий – это перекрытия кровотока периферических артерий, в частности тромбами – тромбоз периферических артерий. Развивается, как правило, в артериях нижних конечностей и проявляется перемежающейся хромотой (синдром Шарко).
По статистике, ставится диагноз и проводится лечение только трети больных этим заболеванием. У остальных оно протекает бес- или малосимптомно.
Мужчины поражаются чаще, чем женщины.
Первый симптом при постепенном сужении артерий ноги – болезненность, боли, судороги или ощущение усталости в мышцах ноги во время физической нагрузки; это состояние называется перемежающейся хромотой. Мышцы болят при ходьбе. Если человек идет быстро или в гору, боль появляется быстрее и усиливается. Чаще она локализуется в икроножной мышце, но возникает также в стопе, бедре или ягодицах, в зависимости от расположения сужения. Боль может уменьшаться во время отдыха. Посидев или постояв 1-5 минут, человек вновь способен пройти то же самое расстояние до нового появления боли. Такую же боль при физической нагрузке в руках вызывает сужение артерий рук.
По мере того как болезнь прогрессирует, все меньшее расстояние человек может пройти без боли. В конечных стадиях мышцы болят даже в покое. Боль сильная и постоянная, начинается чаще в голени или стопе и усугубляется, если поднять ногу. Часто боль не дает спать. Чтобы облегчить состояние, человек свешивает ноги с кровати или спит сидя, опустив ноги.
Стопа, кровоснабжение которой значительно уменьшено, обычно холодная и нечувствительная. Кожа выглядит сухой и чешуйчатой, а ногти и волосы плохо растут. По мере того как сужение сосудов усугубляется, развиваются язвы на пальцах ноги или пятке, а иногда на голени, особенно после повреждения. Нога может уменьшаться в объеме. В тяжелых случаях возможна гибель ткани (гангрена).
При внезапной полной закупорке артерии ноги или руки человек чувствует сильную боль, похолодание и онемение. Нога или рука становятся бледными или синюшными (цианотичными). Пульс ниже места закупорки может не определяться.
Люди с перемежающейся хромотой должны стараться ходить по крайней мере 30 минут в день. Когда возникает боль, нужно остановиться, пока она не стихнет, и затем продолжить ходьбу. Со временем пациент обычно бывает в состоянии постепенно увеличивать расстояние, которое способен пройти без появления болей. Вероятно, физическая нагрузка улучшает функцию мышц и заставляет расти другие кровеносные сосуды, снабжающие мышцы. Люди с обструктивными заболеваниями не должны курить. Рекомендуется поднять изголовье кровати, чтобы увеличить кровоток к ногам.
Врач может назначить лекарство, например дипиридамол (курантил), чтобы улучшить обеспечение мышц кислородом. Иногда рекомендуются другие средства, такие как блокаторы кальциевых каналов или аспирин. Бета-адреноблокаторы, которые помогают больным, страдающим коронарной болезнью, замедляя ритм сердца и уменьшая потребность в кислороде, иногда ухудшают самочувствие пациентов с сужением артерий ног.
Уход за стопами
Язвы стопы требуют тщательного ухода, чтобы предупредить дальнейшее ухудшение, которое может привести к необходимости ампутации стопы. Следует соблюдать чистоту в области язвы: кожу вокруг нее ежедневно мыть мягким мылом или раствором соли и накладывать чистую сухую повязку. Человек с язвой стопы может нуждаться в полном постельном режиме; изголовье кровати должно быть приподнято.
Больные сахарным диабетом должны, насколько возможно, контролировать уровень сахара в крови. Людям, страдающим плохим кровообращением в стопах или сахарным диабетом, необходимо обращаться к врачу при появлении язвы на стопе, которая не излечивается в течение 7 дней. Во многих случаях врач назначает мазь с антибиотиком. Если язва инфицируется, как правило, назначают антибиотики для приема внутрь (перорально). Заживление может занять недели или даже месяцы.
Острая окклюзия периферических артерий
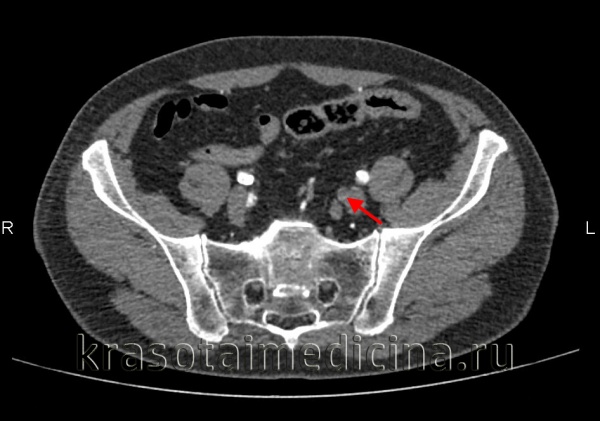
Острая окклюзия периферической артерии может произойти вследствие тромбоза, эмболии, расслоения аорты или острого компартмент-синдрома.
Острая окклюзия периферических артерий может возникать вследствие:
разрыва атеросклеротической бляшки и последующего тромбоза
эмбола из сердца, грудной или брюшной аорты
Симптомы и признаки в конечности появляются внезапно и определяются, как 5 P (Pain/Polar sensation/Paresthesias/Pallor/Pulselessness):
Боль (сильная)
Pallor (бледность)
Парестезии (или анестезия)
Озноб (ощущение холода)
Отсутствие пульса
Окклюзию можно приблизительно обнаружить в области артериальной бифуркации дистальнее места, где пульс еще пальпируется (например, в месте бифуркации общей бедренной артерии, когда бедренный пульс пальпируется; в бифуркации подколенной артерии, когда определяется подколенный пульс). Тяжелые случаи могут вызвать потерю двигательной функции. Через 6–8 часов мышцы могут быть мягкими при пальпации.
Диагноз ставится на основе клинических данных. Срочная ангиография необходима для уточнения локализации окклюзии, оценки коллатерального кровотока и выбора метода лечения.
Лечение
Эмболэктомия, тромболизис или шунтирование
Лечение заключается в эмболэктомии (катетерной или хирургической), тромболизисе или хирургическом шунтировании. Решение о выборе хирургической тромбоэмболэктомии или проведении тромболизиса основывается на оценке тяжести ишемии, протяженности и локализации тромба, а также общесоматического состояния больного.
Тромболитические (фибринолитические) препараты, особенно при местном введении через катетер, наиболее эффективны при острых артериальных окклюзиях давностью 2 недель и сохранной двигательной и чувствительной функции конечности. Обычно используют тканевой активатор плазминогена и урокиназу. Катетер вводят в окклюзированную зону, после чего со скоростью, соответствующей размеру тела пациента и степени тромбоза, вводят тромболитический препарат. Лечение обычно продолжают в течение 4–24 часов, в зависимости от тяжести ишемии и признаков тромболизиса (уменьшение симптомов и восстановление пульса, или улучшение кровотока, выявленное при ультразвуковой допплерографии). Приблизительно 20–30% больных с острой артериальной окклюзией нуждаются в ампутации в течение первых 30 дней.
Основные положения
Острая окклюзия периферических артерий проявляется сильной болью, ощущением холода, парестезиями (или полной потерей чувствительности), бледностью, отсутствием пульса в пораженной конечности.
Лечение заключается в эмболэктомии, тромболизисе или хирургическом шунтировании.
Несмотря на лечение, приблизительно 20–30% больных с острой артериальной окклюзией нуждаются в ампутации конечности.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Окклюзия артерий нижних конечностей
Облитерирующий атеросклероз артерий нижних конечностей – заболевание, характеризующееся непрерывно прогрессирующим атеросклеротическим поражением артерий нижних конечностей, приводящее к сужению их просвета и как следствие к нарушению кровоснабжения конечности. На фоне блокирования артериального русла может произойти некроз (отмирание) тканей, кровоснабжаемых пораженной артерией. Атеросклеротическое поражение артерий без правильного лечения заканчивается гангреной и ампутацией пораженной конечности.
Факторы
Факторы риска атеросклеротического поражения сосудов нижних конечностей:
- Курение - является одним из основных факторов риска заболевания артерий нижних конечностей (ЗАНК);
- Сахарный диабет - повышает риск развития заболевания в 2—4 раза и имеется у 12—20% пациентов с патологией периферических артерий;
- Нарушения липидного обмена - при ЗАНК проявляются повышением общего холестерина, ЛПНП, Гипергомоцистеинемия;
- Артериальная гипертензия - По данным Фрамингемского исследования, АГ повышает риск развития ЗАНК в 2,5 и 4 раза у мужчин и женщин, соответственно, при этом риск был пропорционален тяжести артериальной гипертонии.
Окклюзия периферической артерии может возникать в результате постепенного сужения ее просвета (на фоне атеросклероза, васкулита, фиброзно-мышечной дисплазии стенки сосуда, роста опухоли). При внезапной закупорке артерии окклюзию называют острой. Это результат образования тромба, миграции эмбола, расслоения аневризмы аорты, прогрессирования патологий сердца или крови.
Симптомы
Интенсивность проявлений атеросклеротического поражения артерий нижних конечностей зависит от скорости развития патологии. При постепенной закупорке сосудов формируется коллатеральное (окольное) кровоснабжение, которое частично компенсирует возникшее нарушение притока крови к ноге. Клинические проявления возникают при сужении просвета артерии на 70% и более. Главным симптомом является перемежающаяся хромота, характеризующаяся быстрой утомляемостью, болью (часто распирающего характера) или ощущением тяжести в мышцах нижних конечностей при ходьбе на определенное расстояние. Больному требуется остановиться и подождать какое-то время, чтобы боль стихла.
По мере все большей закупорки сосуда дистанция безболевой ходьбы уменьшается и в конечном итоге боль в ноге может появляться практически с первыми шагами или даже в покое. Прочими симптомами заболевания являются бледность и сухость кожи, похолодание кожи ног, обеднение волосяного покрова, гипотрофия мышц ноги (уменьшение её в объёме). Следующей стадией необратимо прогрессирующей закупорки артерий нижних конечностей являются трофические язвы и гангрена.
Внезапная закупорка артерии становится причиной появления тяжелой симптоматики. Признаками окклюзии артерий нижних конечностей являются:
- внезапная боль;
- чувство онемения;
- локальное резкое снижение температуры;
- внезапные бледность или цианоз кожи.
Диагностика
Подозрения на атеросклеротическое поражение сосудов ног возникают у врача после объективного обследования пациента с характерными жалобами. Ангиохирург оценивает цвет и чувствительность кожи нижних конечностей, наличие пульса выше и ниже болезненного места, скорость кровообращения в предполагаемом месте окклюзии.
Уточнить диагноз и выявить локализацию позволяет инструментальная диагностика:
- УЗДГ – ультразвуковое исследование артерий ног с допплерографией;
- КТ-ангиография – проводится с контрастным веществом, патологическая область просвечивается рентгеновскими лучами;
- МР-ангиография – может проводиться с контрастом или без, дает представление о состоянии мягких тканей ног.
- Ангиография - сосудов нижних конечностей используют для диагностики с последующим эндоваскулярным лечением.
Все диагностические процедуры, направленные на выявление окклюзии артерий нижних конечностей, можно пройти в клиниках. Современное высокоточное оборудование, позволяет получать точные результаты в самые короткие сроки. Собственная лаборатория ускоряет процесс подготовки при необходимости хирургического лечения. Высококвалифицированные ангиохирурги с огромным практическим опытом оперативно поставят правильный диагноз и немедленно приступят к оказанию помощи в соответствии с последними медицинскими достижениями.
Воспользуйтесь уникальной возможностью и получите бесплатную консультацию по поводу плановой операции. Подробнее.

Лечение
Терапевтическое лечение
Терапию проводят препаратами из группы тромболитиков, спазмолитиков, фибринолитиков и антиагрегантов. На протяжении суток за состоянием пациента наблюдают. При низкой эффективности консервативного лечения проводят операцию. Если признаки окклюзии выявляются на фоне стеноза сосудов, врачи сразу приступают к планированию хирургического вмешательства.
Ангиохирурги предпринимают все необходимые меры в интересах пациента. Промедление с хирургическим лечением может стать причиной гангрены. Устранение этого состояния требует ампутации конечности, что связано с высоким риском летальности и ведет к значительному ухудшению качества жизни больного. Чтобы избежать этих осложнений, корректная хирургическая помощь пациентам оказывается своевременно.
Хирургическое лечение
Лечение атеросклероза сосудов нижних конечностей хирургическим способом позволяет восстановить периферический кровоток и предотвратить необратимые изменения тканей. В современной медицине предпочтение отдается малотравматичным инвазивным методам, а именно эндоваскулярной хирургии:
Баллонное расширение сосуда. В пораженную артерию вводят специальный проводник с баллоном. Его расширяют в месте окклюзии, в результате чего ток крови возобновляется.
Стентирование. Если баллонное расширение малоэффективно, расширенный участок фиксируют с помощью металлической сетки (стента). Она удерживает стенки артерии, словно каркас, и предотвращает повторную закупорку.
В тяжелых случаях проводят открытые операции шунтирования или протезирования артерий.
Ангиохирурги отдают предпочтение малоинвазивным методикам проведения операций на сосудах. Такие вмешательства обладают высокой результативностью при минимальных рисках для пациента. В клиниках работают специалисты, которые владеют современными методами хирургического лечения окклюзии периферических артерий, успешно проводят даже сложные вмешательства, добиваются улучшения качества жизни и выздоровления пациентов.
Реабилитация
Ангиопластические операции проводят в стационарном порядке. Малая травматичность позволяет госпитализировать пациента не более, чем на 2 суток. После операции больному показано эластичное бинтование и медикаментозная терапия для профилактики повторного образования тромбов. После выписки на 3 месяца ограничиваются физические нагрузки и подъем тяжестей, посещение бани, сауны, переохлаждение.
«СМ-Клиника» на Волгоградском проспекте с февраля 2017 года является клинической базой кафедры кардиологии, рентгенэндоваскулярных и гибридных методов диагностики и лечения Факультета повышения квалификации медицинских работников Медицинского института РУДН.
Окклюзионные заболевания периферических артерий
Окклюзионное заболевание периферических артерий — это закупорка или сужение артерии ноги (или редко руки), как правило, вследствие атеросклероза, которая приводит к снижению кровотока.
Симптомы определяются тем, какие сосуды и в какой степени поражены.
Чтобы поставить диагноз, врачи измеряют кровоток в пораженном участке.
Для облегчения блокады и снижения симптомов используется медикаментозная терапия, ангиопластика или хирургическое лечение.
Окклюзионные заболевания периферических артерий распространены среди пожилых людей, поскольку причиной окклюзии часто является атеросклероз Атеросклероз Атеросклероз представляет собой заболевание, при котором в стенках средних и крупных артерий появляются неравномерные отложения жирового материала (атеромы или атеросклеротические бляшки), что. Прочитайте дополнительные сведенияОкклюзионные заболевания периферических артерий также распространены среди:
лиц с диабетом Сахарный диабет (СД) Сахарный диабет — заболевание, при котором уровень сахара (глюкозы) в крови слишком высок, потому что организм не вырабатывает достаточного количества инсулина либо не может эффективно использовать. Прочитайте дополнительные сведения , повышенным артериальным давлением Повышенное артериальное давление Повышенное артериальное давление (гипертензия) — это состояние, при котором артерии постоянно подвергаются чрезмерно высокому давлению крови. Часто причину повышения артериального давления определить. Прочитайте дополнительные сведения или высоким уровнем гомоцистеина (компонент белка) в крови;
лиц с семейным анамнезом атеросклероза Атеросклероз Атеросклероз представляет собой заболевание, при котором в стенках средних и крупных артерий появляются неравномерные отложения жирового материала (атеромы или атеросклеротические бляшки), что. Прочитайте дополнительные сведениялиц, страдающих ожирением;
лиц со сниженной физической активностью.
Каждый из этих факторов способствует не только развитию окклюзионного заболевания периферических артерий, но и усугублению болезни.
Окклюзионные заболевания периферических артерий наиболее часто развиваются в артериях ног, в том числе в обеих ветвях аорты (подвздошных артериях) и магистральных артериях бедер (бедренных артериях), колен (подколенных артериях) и голеней (большеберцовая и малоберцовая артерии). Намного реже заболевание развивается в артериях плеч или рук.
Окклюзионные заболевания периферических артерий могут быть вызваны:
постепенным сужением артерии;
внезапной закупоркой артерии.
При сужении артерии участки организма, которые она снабжает кровью, не получают достаточного количества крови. Недостаточное кровоснабжение приводит к недостаточному уровню кислорода в тканях организма — это называется ишемией. Ишемия может развиться внезапно или постепенно. Внезапная или полная блокада артерии может привести к гибели ткани, к которой она несет кровь.
Постепенное сужение артерии
Постепенное сужение артерий, как правило, возникает из-за атеросклероза Образование бляшек Атеросклероз представляет собой заболевание, при котором в стенках средних и крупных артерий появляются неравномерные отложения жирового материала (атеромы или атеросклеротические бляшки), что. Прочитайте дополнительные сведения В более редких случаях просвет артерии постепенно сужается в связи с патологическим ростом мышечного слоя стенки артерии ( фиброзно-мышечная дисплазия Фиброзно-мышечная дисплазия Фиброзно-мышечная дисплазия представляет собой аномальное утолщение стенок артерий, не связанное с атеросклерозом или воспалением, но вызывающее сужение или блокировку артерии. Фиброзно-мышечная. Прочитайте дополнительные сведения ), воспалением ( васкулитом Общие сведения о васкулите Причиной заболеваний сосудов является воспаление стенок кровеносных сосудов (васкулит). Причиной васкулита могут стать определенные инфекции или лекарственные препараты, либо заболевание развивается. Прочитайте дополнительные сведениявнезапной закупоркой артерии.
Внезапная полная закупорка артерии может произойти при образовании сгустка крови (тромба) в уже суженной артерии. Внезапная блокада может также произойти при отрыве тромба (превращении его в эмбол), образовавшегося в другом участке, например, в сердце или аорте, прохождении его с током крови и попадании в артерию ниже по ходу тока крови. Некоторые заболевания повышают риск образования тромбов. К ним относятся фибрилляция предсердий Мерцание и трепетание предсердий Мерцание и трепетание предсердий представляет собой ритм в виде очень быстрых электрических разрядов, которые приводят к очень быстрому сокращению предсердий (верхних камер сердца), при этом. Прочитайте дополнительные сведения , другие заболевания сердца и нарушения свертываемости крови Общее описание нарушений свертывания крови Нарушения свертывания крови (коагуляции) — это нарушение способности организма контролировать образование сгустков крови. В результате этих нарушений может возникать: недостаточное свертывание. Прочитайте дополнительные сведения . Воспаление кровеносных сосудов Общие сведения о васкулите Причиной заболеваний сосудов является воспаление стенок кровеносных сосудов (васкулит). Причиной васкулита могут стать определенные инфекции или лекарственные препараты, либо заболевание развивается. Прочитайте дополнительные сведенияИногда атерома может разрываться в кровеносный сосуд и вызывать образование сгустка крови, который внезапно блокирует артерию. В других случаях кусочки жира могут отрываться от атеромы и приводить к внезапному блокированию артерии. Внезапная блокада может также возникнуть из-за расслаивающей аневризмы аорты Расслоение аорты Расслоение аорты зачастую представляет собой смертельное заболевание, при котором внутренний слой (оболочка) стенки аорты разрывается и отделяется от среднего слоя стенки аорты. Большинство. Прочитайте дополнительные сведения , при которой происходит разрыв внутреннего слоя аорты, что может привести к прорыву крови через отверстие разрыва и отслоению внутреннего слоя от среднего слоя стенки аорты. По мере усугубления расслоения может произойти блокада одной или нескольких артерий, отходящих от аорты.
Симптомы
Симптомы окклюзионного заболевания периферических артерий различаются в зависимости от:
степени закупорки артерии;
того, происходило ли постепенное сужение или внезапная закупорка артерии.
Как правило, симптомы развиваются, когда закрывается около 70% внутреннего просвета артерии. При постепенном сужении артерии развиваются менее тяжелые симптомы по сравнению с внезапной блокадой, даже если кровоток в артерии в конечном счете полностью прекращается. Симптомы могут быть менее серьезными, потому что при постепенном сужении успевают в достаточной степени расшириться близлежащие кровеносные сосуды или вырасти новые (так называемые коллатеральные сосуды), чтобы компенсировать это сужение. Таким образом, ткань в пострадавшем участке по-прежнему будет снабжаться кровью. При внезапной блокаде артерии времени для развития коллатеральных сосудов не имеется, так что развивающиеся симптомы носят тяжелый характер.
Внезапная полная закупорка артерии ноги или руки может вызвать сильную боль, похолодание и онемение пораженной конечности. Нога или рука пациента становится бледной или синюшной (цианотичной). Пульс ниже места блокады не прощупывается. Внезапное, резкое уменьшение притока крови к конечности требует неотложной медицинской помощи. Отсутствие кровообращения может быстро привести к потере чувствительности или параличу конечности. При длительном отсутствии кровотока ткань может погибнуть, и тогда, возможно, потребуется ампутация конечности.
Перемежающаяся хромота, наиболее распространенный симптом заболевания периферических артерий, является результатом постепенного сужения артерий ног. Симптомы представляют собой боли, носящие ноющий, схваткообразный характер или чувство усталости в мышцах, но не в суставах ног. Перемежающаяся хромота возникает регулярно и предсказуемо при физической нагрузке, но всегда быстро исчезает после отдыха. Боль в мышцах возникает при ходьбе, начинается быстрее и усиливается при ускорении или при подъеме в гору. Как правило, после 1–5 минут отдыха (причем не обязательно в положении сидя), человек может снова пройти такое же расстояние, при этом продолжение ходьбы снова спровоцирует боль через сопоставимый промежуток. Чаще всего боль возникает в голенях, но она также может развиваться и на разных уровнях бедер или в ягодицах, в зависимости от локализации поражения сосуда. Очень редко боль возникает в стопе.
По мере сужения артерии ноги уменьшается расстояние, которое пациент может преодолеть без боли. В конечном итоге, прогрессирование болезни приводит к тому, что мышцы ног начинают болеть даже в состоянии покоя, особенно в положении лежа. Такая боль обычно начинается в нижней части ноги или передней части стопы, бывает сильной и неослабевающей. Она усиливается, когда нога приподнята. Такая боль часто мешает спать. Для облегчения боли человек свешивает ноги с кровати или отдыхает полусидя с опущенными ногами.
Серьезная блокада артерий рук, которая встречается крайне редко, может привести к утомляемости, спазму мышц или болевым ощущениям в мышцах рук при многократных повторяющихся движениях.
При легком или умеренном снижении кровотока нога или рука практически не отличается по внешнему виду от здоровых конечностей. При существенном препятствии кровотоку к стопе может наблюдаться ее похолодание, а врачу может потребоваться специальное оборудование для обнаружения пульса в стопе. Кожа стопы или ноги может стать сухой, шелушащейся, блестящей или потрескавшейся. Нарушается рост ногтей и волос на пораженной ноге. По мере дальнейшего сужения артерии у человека могут появляться долго не заживающие изъязвления, особенно после травмы, как правило, на пальцах ног или пятке, а иногда и на голени. Они легко инфицируются и быстро приобретают серьезный характер. У лиц с тяжелым окклюзионным заболеванием периферических артерий заживление раны на коже может занять несколько недель или месяцев, или оно может не произойти вовсе. Могут развиться язвы стопы. Мышцы ног обычно усыхают (атрофируются). Обширная закупорка может вызвать гангрену (гибель ткани, вызванная нехваткой кровоснабжения).
У некоторых пациентов, имеющих предсказуемую, стабильную хромоту, она может внезапно усилиться. Например, боль в голени, которая возникала после ходьбы на расстояние 10 кварталов, может внезапно появиться после прохождения расстояния в один квартал. Это изменение может указывать на образование нового сгустка в артерии ноги. Такие пациенты должны немедленно обратиться за медицинской помощью.
Знаете ли Вы, что.
Если у человека возникает внезапная боль, похолодание и побледнение руки или ноги, он должен немедленно обратиться за медицинской помощью.
Острая окклюзия сосудов конечностей
Острая окклюзия сосудов конечностей – внезапный тромбоз или эмболия периферической артерии, сопровождающиеся острым нарушением кровообращения в конечности дистальнее места обтурации сосуда. Острая окклюзия сосудов характеризуется болью, бледностью кожных покровов, отсутствием пульсации, парестезиями, параличом конечности. В комплекс диагностики острой окклюзии сосудов конечностей входят лабораторные тесты, допплерография, ангиография. При острой окклюзии сосудов конечностей проводится антитромботическая, фибринолитическая, спазмолитическая, инфузионная терапия; при неэффективности выполняется тромбэмболэктомия, эндартерэктомия, обходное шунтирование, ампутация конечности.
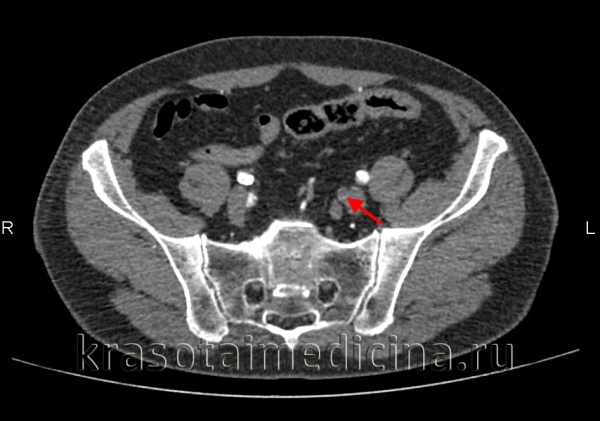
Общие сведения
Острая окклюзия сосудов конечностей - внезапная сосудистая непроходимость, обусловленная эмболией, тромбозом или спазмом артерий. Острая окклюзия сосудов конечностей сопровождается резким ухудшением или прекращением артериального кровотока, развитием острого ишемического синдрома, что несет потенциальную угрозу жизнеспособности конечности. В кардиологии и ангиохирургии острая окклюзия сосудов конечностей относится к числу неотложных состояний, поскольку может привести к потере конечности и инвалидности. Обычно острая окклюзия сосудов конечностей развивается у мужчин старше 60 лет. Пациенты с острой окклюзией сосудов конечностей составляют 0,1% всех больных хирургического профиля.
Причины острой окклюзии сосудов конечностей
Понятие «острая окклюзия сосудов конечности» является собирательным, поскольку объединяет случаи внезапно возникшей артериальной недостаточности периферического кровотока, вызванные острым тромбозом, эмболией, спазмом или травматическим поражением сосуда.
Тромбоэмболии являются самой частой причиной острой окклюзии сосудов конечностей, составляя до 95% случаев. Материальным субстратом артериальных тромбоэмболий служат жировые, тканевые, воздушные, микробные, опухолевые фрагменты, а также фрагменты первичного тромба, которые с током крови из основного очага мигрируют на периферию.
Большинство случаев острой окклюзии сосудов конечностей возникают на фоне ишемической болезни сердца, инфаркта миокарда, пороков сердца (чаще – митрального стеноза), аритмий, гипертонической болезни, атеросклероза и аневризмы аорты или ее ветвей, аневризмы сердца, эндокардита, дилатационной кардиомиопатии.
Эмбологенными очагами могут служить опухоли легких и сердца, в частности миксома левого предсердия. Возможно возникновение парадоксальной эмболии, при попадании тромба в артерии большого круга через открытое овальное окно, открытый артериальный проток, дефекты межпредсердной или межжелудочковой перегородки. Реже причинами острой окклюзии сосудов конечностей выступают предшествующие операции на артериях, отморожения, электротравмы, заболевания системы крови (лейкозы, полицитемия), экстравазальная компрессия, сосудистые спазмы.
Факторами риска острой окклюзии сосудов конечностей служат заболевания периферических сосудов: облитерирующий атеросклероз, облитерирующий эндартериит, неспецифический аортоартериит (болезнь Такаясу), узелковый периартериит. Фрагментация и мобилизация первичного тромбоэмбола может происходить при изменении ритма сердца и силы сердечных сокращений, перепадах АД, физическом и психическом напряжении, приеме некоторых лекарств и др. В 5—10% случаев не удается выявить источник эмболии ни при клиническом обследовании, ни на аутопсии.
Патогенез
Острые ишемические расстройства, развивающиеся при окклюзии сосудов конечностей, обусловлены не только механическим фактором (внезапной закупоркой артерии эмболом), но и артериальным спазмом. В кратчайшие сроки после окклюзии и спазма артерии в просвете сосуда формируется тромб. Условия для тромбообразования создаются в связи с уменьшением скорости кровотока, гиперкоагуляцией и изменениями сосудистой стенки. Распространяясь в дистальном и проксимальном направлениях, тромб последовательно обтурирует коллатерали, еще более усугубляя картину острой ишемии.
Первичное формирование артериального тромба происходит в сосудах с уже измененной стенкой. Факторами местного тромбообразования выступают повреждение эндотелия, замедление скорости регионарного кровотока, нарушение свертываемости крови.
Ишемические расстройства в пораженной конечности при острой окклюзии сосудов патогенетически связаны с кислородным голоданием тканей, нарушением всех видов обмена и выраженным ацидозом. Вследствие гибели клеточных элементов и повышенной клеточной проницаемости развивается субфасциальный мышечный отек, усиливающий нарушения кровообращения.
Классификация окклюзий сосудов
Среди окклюзирующих поражений артериальных сосудов на первом месте по частоте возникновения стоит острая окклюзия мезентериальных сосудов (40%), на втором - окклюзия артерий головного мозга (35%), на третьем – тромбоэмболия бифуркации аорты и артерий конечностей (25%). В порядке убывания частоты встречаемости острые окклюзии сосудов конечностей располагаются следующим образом: окклюзии бедренных артерий (34—40%), подвздошных артерий и бифуркации аорты (22—28%), подколенных артерий (9—15%), подключичных и плечевых артерий (14—18%), артерий голени.
В практике встречаются одиночные и множественные тромбоэмболии артерий. Последние могут быть многоэтажными (разноуровневые тромбоэмболии в одной артерии), комбинированными (тромбоэмболы в артериях разных конечностей) и сочетанными (при поражении артерий конечностей и церебральной или висцеральной артерии).
Ишемические изменения, обусловленные острой окклюзией сосудов конечностей, проходят несколько стадий: На стадии ишемии напряжения признаки нарушения кровообращения в покое отсутствуют и появляются лишь при нагрузке.
- IA – похолодание, парестезии, онемение конечности
- IБ - боли в дистальных отделах конечности в покое.
II степень – возникают расстройства движения и чувствительности конечности:
- IIА – парез конечности (снижение мышечной силы и объема активных движений в дистальных отделах)
- IIБ - паралич конечности (отсутствие активных движений)
III степень – развиваются некробиотические явления:
- IIIА – субфасциальный отек
- IIIБ – парциальная мышечная контрактура
- IIIВ – тотальная мышечная контрактура
Степени ишемии конечности учитываются при выборе метода лечения острой окклюзии сосудов.
Симптомы окклюзии сосудов
Острая окклюзия сосудов конечностей проявляется симптомокомплексом, обозначаемым в англоязычной литературе как «комплекс пяти P» (рain – боль, рulselessness - отсутствие пульса, рallor – бледность, рaresthesia – парестезии, рaralysis – паралич). Наличие хотя бы одного из этих признаков заставляет думать о возможной острой окклюзии сосудов конечностей.
Внезапная боль дистальнее места окклюзии возникает в 75-80% случаев и обычно служит первым признаком острой окклюзии сосудов конечностей. При сохранности коллатерального кровообращения боль может быть минимальной или отсутствовать. Чаще боль носит разлитой характер с тенденцией к усилению, не стихает при изменении положения конечности; в редких случаях спонтанного разрешения окклюзии боль самостоятельно исчезает.
Важным диагностическим признаком острой окклюзии сосудов конечностей является отсутствие пульсации артерий дистальнее места окклюзии. При этом конечность вначале бледнеет, затем приобретает цианотический оттенок с мраморным рисунком. Кожная температура резко снижена – конечность холодная на ощупь. Иногда при осмотре выявляются признаки хронической ишемии – морщинистость и сухость кожи, отсутствие волос, ломкость ногтей.
Расстройства чувствительности и двигательной сферы при острой окклюзии сосудов конечностей проявляются онемением, ощущением покалывания и ползания «мурашек», снижением тактильной чувствительности (парестезиями), снижением мышечной силы (парезом) или отсутствием активных движений (параличом) сначала в дистальных, а затем в проксимальных суставах. В дальнейшем может наступить полная обездвиженность пораженной конечности, что указывает на глубокую ишемию и является грозным прогностическим признаком. Конечным результатом острой окклюзии сосудов может стать гангрена конечности.
Диагностика острой окклюзии сосудов конечностей
Диагностический алгоритм при подозрении на острую окклюзию сосудов конечностей предусматривает проведение комплекса физикальных, лабораторных, инструментальных исследований. Пальпация пульса в типичных точках (на тыльной артерии стопы, в подколенной ямке, на заднебольшеберцовой и бедренной артерии и др.) выявляет отсутствие пульсации артерии ниже окклюзии и ее сохранение выше участка поражения. Важную информацию при первичном обследовании дают функциональные пробы: маршевая (проба Дельбе-Пертеса), коленный феномен (проба Панченко), определение зоны реактивной гиперемии (проба Мошковича).
Лабораторные исследования крови (коагулограмма) при острой окклюзии сосудов конечностей обнаруживают повышение ПТИ, уменьшение времени кровотечения, увеличение фибриногена. Окончательная диагностика острой окклюзии сосудов конечностей и выбор лечебной тактики определяются данными УЗДГ (дуплексного сканирования) артерий верхних или нижних конечностей, периферической артериографии, КТ-артериографии, МР-ангиографии.

КТ-ангиография брюшной аорты и ее ветвей. Полная окклюзия просвета левой внутренней подвздошной артерии
Дифференциальная диагностика проводится с расслаивающейся аневризмой брюшной аорты и острым тромбофлебитом глубоких вен.
Лечение острой окклюзии сосудов конечностей
При подозрении на острую окклюзию сосудов конечностей пациент нуждается в неотложной госпитализации и консультации сосудистого хирурга. При ишемии напряжения и ишемии IА степени проводится интенсивная консервативная терапия, включающая введение тромболитиков (гепарин внутривенно), фибринолитических средств (фибринолизина, стрептокиназы, стрептодеказы, тканевого активатора плазминогена), антиагрегантов, спазмолитиков. Показаны физиотерапевтические процедуры (диадинамотерапия, магнитотерапия, баротерапия) и экстракорпоральная гемокоррекция (плазмаферез).
При отсутствии положительной динамики в течение 24 ч от момента возникновения острой окклюзии сосудов конечностей необходимо выполнение органосохраняющей хирургической операции - тромбэмболэктомии из периферической артерии с помощью баллонного катетера Фогарти или эндартерэктомии.
При ишемии IБ–IIБ степеней необходимо экстренное вмешательство, направленное на восстановление кровотока: эмбол- или тромбэктомия, обходное шунтирование. Протезирование сегмента периферической артерии проводится при непротяженных острых окклюзиях сосудов конечностей.
Ишемия IIIА–IIIБ степеней является показанием к экстренной тромб- или эмболэктомии, обходному шунтированию, которые обязательно дополняются фасциотомией. Восстановление кровообращения при ограниченных контрактурах позволяет выполнить отсроченную некрэктомию или последующую ампутацию на более низком уровне.
При ишемияи IIIВ степени операции на сосудах противопоказаны, поскольку восстановление кровотока может привести к развитию постишемического синдрома (аналогичному травматической токсемии при синдроме длительного раздавливания) и гибели больного. На данной стадии выполняется ампутация пораженной конечности. В послеоперационном периоде продолжается антикоагулянтная терапия для предупреждения ретромбоза и повторной эмболии.
Прогноз и профилактика
Важнейшим прогностическим критерием при острой окклюзии сосудов конечностей является фактор времени. Ранняя операция и интенсивная терапия позволяют восстановить кровоток в 90% случаев. При поздно начатом лечении или его отсутствии наступает инвалидизация вследствие утраты конечности или летальный исход. При развитии реперфузионного синдрома гибель может наступить от сепсиса, почечной недостаточности, полиорганной недостаточности.
Профилактика острой окклюзии сосудов конечностей заключается в своевременном устранении потенциальных источников тромбоэмболии, профилактическом приеме антиагрегантов.
Читайте также:
