Пальпация хронического аппендицита. Прощупывание отростка при хроническом аппендиците
Добавил пользователь Алексей Ф. Обновлено: 07.01.2026
Тел. для юр. лиц (организаций)
Аппендикс – придаток слепой кишки, представляющий собой трубчатый червеобразный отросток. Длина рудиментарного органа составляет 2–20 см, диаметр – 1 см. Несмотря на то, что в процессе эволюции аппендикс утратил основное назначение как элемент пищеварительной системы, он выполняет ряд важных второстепенных функций: защитную, секреторную, гормональную.
Особенности проявления аппендицита
Аппендицит – воспаление аппендикса, наиболее распространенная патология среди всех заболеваний органов пищеварительной системы. Согласно данным статистики, заболевание встречается у 7–10% жителей всех стран мира. Специалисты в области медицины не могут спрогнозировать вероятность развития патологического процесса у пациентов на основании данных диагностики. Острый аппендицит может внезапно проявиться у взрослых людей, подростков и детей дошкольного возраста, за исключением детей до года. Наиболее уязвимая возрастная категория – от 5до 40 лет, причем до 20 лет острый аппендицит чаще встречается у мужчин, после 20 лет – у женщин. Коварность заболевания состоит в стремительном развитии и часто развивающихся осложнениях, которые могут представлять опасность для жизни. При появлении первых настораживающих симптомов необходимо срочно вызывать врача или неотложную помощь.
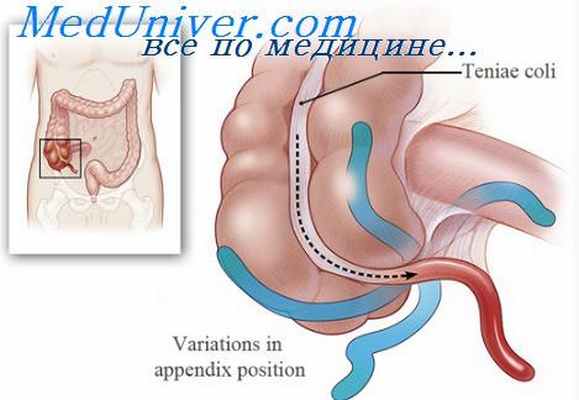
Расположение аппендикса
В стандартном случае отросток находится в правой подвздошной области, между нижними ребрами и костями таза. Это анатомически правильный, классический вариант расположения органа, при котором аппендицит в случае развития считают традиционным. Воспаление отростка, диагностируемое при других вариантах локализаций (восходящее, латеральное, медиальное, левостороннее, ретроцикальное, переднее) называется атипичным.
Аппендикс и иммунитет
Долгое время считалось, что аппендикс является рудиментарным органом, на 100% утратившим свою функциональность. В начале XX века отросток даже удаляли грудным детям, чтобы предупредить развитие аппендицита в дальнейшей жизни. Наблюдения за пациентами без аппендикса позволили сделать вывод, что у этих людей снижен иммунитет, они в большей степени подвержены инфекционным заболеваниям. Современные ученые придерживаются мнения о том, что аппендикс является нужным и полезным органом, который помогает поддерживать оптимальный баланс кишечной среды, обеспечивает защиту от патогенных микроорганизмов и возбудителей инфекций, помогает восстановиться после отравлений и стрессового нарушения баланса микрофлоры.
Лечение острого аппендицита – почти всегда хирургическое. Удаление отростка не означает, что у пациента обязательно возникнут проблемы со здоровьем, но иммунная и пищеварительная система могут снизить функциональность. Чтобы избежать дисбаланса кишечной флоры после оперативного вмешательства, в рацион вводят специальные биодобавки, содержащие пробиотики и пребиотики.
Формы заболевания
В зависимости от характера протекания болезни, различают острый и хронический аппендицит. Острый аппендицит начинается внезапно и развивается стремительно. Крайне редко симптоматика проходит самостоятельно и наступает излечение.
Хронический аппендицит – более редка форма патологии. В большинстве случаев это последствие острого аппендицита, который не был удален. Симптомы выражены менее ярко, период относительного спокойствия сменяется резким обострением. При хроническом течении болезни наблюдается ухудшение самочувствия, появление слабости и недомогания. Согласно медицинской классификации, хроническая форма заболевания может быть осложненной и неосложненной.
К неосложненным формам аппендицита относятся:
- катаральная (воспаление слизистой оболочки отростка);
- деструктивная (сопровождается разрушением тканей с образованием флегмоны, или по гангренозному типу).
К осложнениям аппендицита относятся такие патологические процессы, как разрыв стенки органа (перфорация), образование инфильтрата вокруг аппендикса, перитонит (воспаление брюшины), заражение крови (сепсис), гнойное воспаление с тромбозом воротной вены (пилефлебит).
Особенности хронического аппендицита
Хроническая форма патологии представлена несколькими видами заболеваний, различающихся симптоматикой, частотой проявления приступов, возможными осложнениями. Остаточный, или резидуальный аппендицит развивается после острой формы болезни, которая закончилась спонтанным излечением. Для резидуального аппендицита характерны периодические тупые боли в подвздошной области с правой стороны, образование спаек.
Рецидивирующий аппендицит характеризуются возникновением приступов на фоне ранее перенесенной острой формы болезни. После обострений состояние здоровья нормализуется. Хронический аппендицит в первичной форме развивается самостоятельно, без предшествующих острых приступов.
Причины заболевания
Несмотря на огромную распространенность патологии, представители официальной медицины не могут составить систематизированный список причин, приводящих к развитию заболевания. В то же время существует несколько теорий о происхождении и развитии аппендицита. К ним относятся:
- Гипотеза об инфекционной природе заболевания. Согласно положениям теории, развитие острого аппендицитаобусловлено нарушением микрофлоры внутри органа, что приводит к активизации условно-патогенных бактерий и их трансформации в патогенную среду. Теория, впервые опубликованная в 1908 году немецким ученым Ашшофом, поддерживается многими современными учеными.
- Нервно-психические расстройства (ангионевротическая теория). Многие ученые считают, что вследствие неврозов и психических нарушений в тканях аппендикса происходит спазм сосудов, в результате чего ухудшается их снабжение питательными веществами. В результате этого процесса некоторые фрагменты тканей отмирают и постепенно становятся очагами распространения различных инфекций.
- Застойные явления (теория застоя). Сторонники данной теории считают, чтоаппендицит развивается по причине гипотонии кишечника, которая приводит к застою каловых масс и их попаданию в придаток толстой кишки.
Таким образом, единого механизма развития заболевания не существует, но нельзя отрицать факторы риска, к которым относятся:
- сужение или закупорка просвета отростка инородным телом, в том числе опухолями, гельминтами, каловыми отложениями;
- наличие инфекционных возбудителей, бактерий и вирусов, вызывающих воспаление тканей кишечника;
- внешние травмы (удары в живот), в результате которых происходит смещение аппендикса или его закупорка;
- системные сосудистые воспаления (васкулиты);
- нарушение обмена веществ;
- нарушение перистальтики кишечника;
- несбалансированное питание.
Стенки аппендикса становятся более уязвимыми к воздействию всех перечисленных негативных факторов при снижении функциональности иммунной системы.
Симптоматика заболевания
Симптомы острого аппендицита ярко выражены, поэтому первичная диагностика не вызывает затруднений. Приступ начинается внезапно, чаще в ночное время или ранним утром. Боль сосредоточена в области пупка и над пупком либо разливается по всему животу. Спустя несколько часов от начала приступа боль смещается в правую сторону, в подвздошную область (синдром Кохера-Волковича).
Интенсивность боли нарастает, больной мечется, не может найти положения, чтобы снизить болевые ощущения. Незначительное облегчение наступает при переворачивании на правый бок и подгибании коленей как можно ближе к животу. Если аппендикс расположен нетипично, то пациент ощущает болезненность в области поясницы, с левой стороны, в паху. Как правило, брюшная стенка напряжена.
Если боль проходит, это не означает, что произошло самостоятельное исцеление. Ткани отростка отмирают, уходит болевой синдром, создается ощущение выздоровления. Необходимо обратиться к врачу как можно скорее после начала приступа, иначе с большой долей вероятности разовьется перитонит.
Обратите внимание на такие симптомы острого аппендицита, как расстройства стула, сухость во рту, постоянное подташнивание, пропажа аппетита, слабость, недомогание, субфебрильная температура, перепады артериального давления. Появление температуры выше 38 градусов на фоне тупой или острой боли в животе – опасный симптом!
У пожилых людей симптомы часто проявляются размыто. Это неприятные ощущения в животе, слабость, незначительная боль и тошнота. Такие признаки характерны для многих хронических заболеваний, поэтому пациенты не спешат обращаться к врачу. Ни в коем случае нельзя принимать обезболивающие и откладывать вызов врача на дом, поскольку каждый день без отсутствия медицинской помощи в разы повышает риск развития перитонита.
Дети до 5 лет зачастую легко переносят приступ. Заподозрить острый аппендицит можно по внезапно повышающейся температуре, развитию диареи, появлению налета на языке. Лучше перестраховаться и вызвать врача при появлении первых симптомов, чтобы исключить развитие крайне опасных осложнений.
Аппендицит у женщин при беременности
Аппендицит представляют особую опасность для беременных женщин. Ввиду того, что отросток расположен в непосредственной близости от придатков матки, признаки его воспаления совпадают с симптоматикой заболеваний органов репродуктивной системы.
Настораживающими признаками, указывающими на аппендицит, являются болезненная пальпация в области ниже пупка, повышение температуры, простреливающая боль в паховой области. Необходимо провести обследование в стационаре для постановки правильного диагноза и предупреждения осложнений аппендицита.
Диагностика заболевания
Первичные данные – осмотр, опрос пациента, ощупывание живота. Врач, на основании симптомов и клинической картины, принимает решение о необходимости проведения дополнительных исследований, к которым относятся УЗИ органов брюшной полости, КТ, МРТ. В обязательном порядке проводятся лабораторные анализы крови и мочи, дополнительно – анализ кала на гельминты, копрограмма.
При наличии симптомов катарального аппендицита у пациентов молодого и среднего возраста в анализах выявляется лейкоцитоз, повышенное содержание нейтрофилов и уровня С-реактивного белка. Эта триада далеко не всегда выявляется у детей и лиц пожилого возраста.
Острый аппендицит схож по симптомам с такими заболеваниями, как панкреатит, перфорация язвы желудка и 12-перстной кишки, острый аднексит, внематочная беременность, апоплексия яичника (у женщин), почечная колика, острый холецистит. Необходимо провести экстренную дифференциацию диагноза, поскольку все перечисленные патологии способны привести к угрожающим жизни осложнениям.
Методы лечения
Основной метод лечения – хирургическое удаление отростка. Консервативный способ применяется крайне редко, при наличии абсолютных противопоказаний к операционному вмешательству. Медикаментозные средства назначают также при вялом течении процесса, с редкими неявно выраженными обострениями.
Операция проводится традиционным и малоинвазивным (лапароскопическим) способом. Классическая хирургия предусматривает открытый доступ к операционному полю (разрез в брюшной стенке). Лапароскопическая операция проводится с помощью специального прибора с видеокамерой, вводимого в полость через небольшой разрез.
Это малотравматичное вмешательство, позволяющее избежать кровопотери, а также снижающее риск развития внутренних инфекций и других осложнений. До и после операции назначаются антибиотики. Способ хирургии при остром аппендиците зависит от состояния здоровья пациента, возможностей клиники, вида аппендицита (стандартный, осложненный).
Осложнения аппендицита
Самым опасным осложнением заболевания является разрыв аппендикса с признаками нагноения. В этом случае все отмершие ткани и гнойное содержимое отростка попадают непосредственно в брюшную полсть. Стремительно развивается интоксикация и состояние, угрожающее жизни пациента. Поражаются все органы брюшной полости, инфекция проникает в ткани и жидкости организма. Больной мечется, испытывает тупую боль в области живота, поднимается температура, нарушается сердечный ритм, усиливаются тошнота и рвота.
Первый симптом перитонита – распространение боли на все отделы живота, нарастающая слабость, вялость, сонливость. Через некоторое время боль может пройти, что создает иллюзию выздоровления. При пальпации отмечается вздутие живота.
При отсутствии экстренной медицинской помощи (хирургической операции) нарастают симптомы интоксикации: усиливается рвота, появляется головная боль, одышка, нарушается функционирование выделительной системы.
Однако даже успешные и правильные действия хирургов не в состоянии предотвратить дальнейшие осложнения, вызванные перитонитом. К ним относятся:
- септические поражения органов малого таза;
- почечная и печеночная недостаточность;
- образование спаек;
- бесплодие (у женщин).
Из-за массированной антибактериальной терапии снижается иммунитет, нарушается микрофлора кишечника, повышается уязвимость ко всем инфекционным заболеваниям.
Наиболее опасным осложнением перитонита, возникшего в результате разрыва аппендикса, является пиелфлебит, который представляет собой острое воспаление и нагноение воротной вены. По причине стремительного развития сепсиса в тканях и жидкостях организмов в большинстве случаев наступает летальный исход.
Профилактика аппендицита
Специфической профилактики аппендицита не существует, однако здоровый образ жизни и правильное питание помогают избежать развития любых нежелательных процессов в органах системы пищеварения. Принимать пищу следует по режиму, приблизительно в одни и те же часы, избегать переедания. Курение и употребление алкоголя несовместимы со здоровым образом жизни. Необходимо употреблять как можно больше продуктов растительного происхождения, богатых клетчаткой, и уменьшить долю животных белков в суточном рационе.
При появлении настораживающих симптомов (внезапная боль в животе, слабость, ощущение страха) вызывайте неотложную помощь. Врач быстро определит по симптоматике аппендицит и направит на экстренное обследование. Очень важно не допустить осложнений патологии, которые лечатся долго и не всегда успешно. Следите за своим здоровьем, обращайте внимание на все непривычные симптомы, не откладывайте визит к врачу.
Удаление аппендикса лапароскопическим методом – лучший вариант лечения патологии. Восстановление происходит быстро, без осложнений, а на теле остается едва заметный шрам, который с годами полностью рассасывается.
Пальпация хронического аппендицита. Прощупывание отростка при хроническом аппендиците
Пальпация хронического аппендицита. Прощупывание отростка при хроническом аппендиците
Если раньше болезненность в точке Мс. Вurnеу'я считалась безусловным признаком аппендицита, то в настоящее время после работ Killiing'a, Орловского и особенно Гаусмана, а также из того простого соображения, что слепая кишка и отросток, как мы видели, занимают различные положения по отношению к точке М с. Вurnеу'я, придавать ей очень большое, решающее значение не приходится.
Гораздо вернее для диагноза боль при пальпации правой подвздошной области и, главное, самого отростка. Пальпация ведется по общим правилам, как изложено в V лекции, при чем прощупывание по m. psoas'y Гаусман'а действительно облегчает нахождение отростка. При этом надо согласиться с Гаусманом, что во многих случаях прощупывание поясничной мышцы бывает болезненно, и если в то же время левая поясничная мышца не болит при прощупывании, то этому можно придавать известное диагностическое значение.
Найти отросток при хроническом аппендиците, пожалуй, значительно легче, чем при нормальном его состоянии. Утолщение и обезображивание его, а также фиксация облегчают его отыскивание. Если мы пальпаторно определяем, что он уплотнен, четкообразен, или имеет овальное расширение, что встречается при водянке, resp. эмпиэма, а также плохо смещается и болезнен, то можно признать его хронически воспаленным.
Я совершенно присоединяюсь к мнению Гаусмана, вопреки возражениям Орловского, Jaworsk'oгo и Lapins'кого, что изолированная болезненность отростка, в то время, как прощупывание ilei и coeci безболезненны, говорит за аппендицит, так как нормальный отросток, как мы знаем, нечувствителен. Боль при пальпации ощущается на месте или в подложечной области, иногда в области пупка, или в левом подреберье, очевидно в силу передачи ее по нервам корня брыжейки. Однако, во многих случаях трудно быть уверенным, что мы действительно прощупываем отросток, а не принимаем за него лимфатический тяж, утолщение брыжейки, воспалительный тяж в брюшине или утолщение мышечного брюшка, и это обстоятельство делает несколько шатким диагноз хронического аппендицита.
Несколько подкрепляет диагноз ощущение боли при стремлении сдвинуть в стороны слепую кишку, которая при простой пальпации неболезненна. Ограничение пассивной подвижности слепой кишки и боль при пассивном ее смещении несомненно имеют большое диагностическое значение, так как указывают на перенесенный раньше перитифлит. Эта же боль при смещении coeci может до известной степени помочь при дифференциальной диагностике хронического аппендицита от salpyngo-oophorita (Руткевич).
К числу рефлекторных явлений при хроническом аппендиците нужно отнести еще одно явление, которое мы наблюдаем в клинике. Это частую прощупываемость привратника желудка. На это обстоятельство обратил внимание еще Образцов. Заинтересовавшись этим явлением, я в течении нескольких лет обращал внимание на этот признак и на основании своего амбулаторного материала, правда не особенно обширного, всего 53 случая, могу сказать, что в 68% всех случаев хронического аппендицита мне удалось прощупать привратник. Очевидно, здесь дело идет не о случайном совпадении, а о закономерном явлении.
Более легкая прощупываемость привратника очевидно зависит от более частой его перистальтики и вероятно от его спазма. Может быть, этим спазмом следует объяснить возможность возникновения язв привратника и двенадцатиперстной кишки, так как в клинике мы опять таки часто наблюдаем одновременность существования язв и хронического аппендицита. Во всяком случае, мне кажется, что наличность прощупывающегося привратника подкрепляет диагноз хронического аппендицита.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Пять советов, как вовремя распознать аппендицит

Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Слепой, но опасный
Аппендикс - короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали "ошибкой природы" и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс - часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы - залог здоровья для аппендикса.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин - мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные - их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не "рассосется". Наоборот, отступление боли - повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости - при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Как лечить
Если поставлен диагноз "острый аппендицит", первоочередное лечение одно - экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода - избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции - чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Если пытаться "перетерпеть" аппендицит, может возникнуть перитонит - воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях - сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
Аппендицит у детей: причины и диагностика
Аппендицит – это острое, подострое или хроническое воспаление червеобразного отростка слепой кишки, или аппендикса. Он может развиваться у детей любого возраста, начиная с нескольких месяцев жизни. При этом симптоматика заболевания, особенно у детей дошкольного и младшего школьного возраста, может различаться. Согласно статистике, только в 30% случаев у пациентов наблюдается классическое развитие заболевания. В оставшихся 70% диагностируют атипичное течение аппендицита.
При болях в животе у ребенка, которые не проходят в течение 1-2 часов или сопровождаются другими симптомами, нужно срочно обратиться к детскому хирургу. При своевременной диагностике аппендицит успешно лечится хирургическим путем. Однако, если операцию не провести вовремя, гной из аппендикса может прорваться в брюшную полость и спровоцировать развитие тяжелых осложнений, несущих угрозу для жизни ребенка.
Причины развития аппендицита у детей
Причины возникновения аппендицита у детей до конца не изучены. Сегодня существует около 6 теорий, ни одна из которых не имеет достаточного подтверждения.
Основной на сегодняшний день считается механическая теория, согласно, которой причиной развития аппендицита является обструкция и инфекционное поражение аппендикса в результате попадания в его просвет каловых камней, паразитов или инородных предметов. Также существует вероятность, что развитие аппендицита провоцируют инфекционные заболевания и эндокринные факторы.
Чаще всего заболевание встречается у детей старше 5 лет и у взрослых в возрасте от 20 до 40 лет.
Симптомы аппендицита у детей
Наиболее распространенным у детей является острый аппендицит. Его симптомы проявляются в среднем через 12 часов после начала развития заболевания, а его полный цикл составляет от 24 до 36 часов.
Симптоматика аппендицита у детей может значительно различаться из-за расположения аппендикса и стадии заболевания. Поставить правильный диагноз может только врач, после проведения диагностики.
Основными признаками аппендицита у детей являются:
- Боль в животе, которая может распространяться по всей брюшине или локализироваться в правом нижнем углу
- Усиление боли при движении, кашле и другой активности
- Резкая боль при нажатии на живот
- Раздражение брюшины (живот становится жестким)
- Боль в спине или кишечнике
- Учащение мочеиспускания, болезненность
- Диарея
- Разовая рвота
- Повышение пульса и давления
- Повышение температуры до 37-38 °C (при осложнении – выше)
- Ухудшение общего самочувствия
- Отсутствие аппетита.
Одним из первых симптомов аппендицита является боль, локализирующаяся в области пупка или желудка. Немного позже она может переходить в правый нижний угол живота, поясницу, правое подреберье или надлобковую зону. Локализация боли зависит от места расположения аппендикса. Маленькие дети, как правило, не могут точно сказать, где болит. Они чаще жалуются на общую боль в животе или в области пупка.
При прогрессировании аппендицита боль может становится сильнее, однако на определенной стадии его развития может, наоборот, уменьшиться. Это не означает, что ребенок выздоравливает. При аппендиците боль может уменьшаться, если происходит гибель нервного аппарата аппендикса или начинается гангренозное воспаление. Также боль может быть мало выраженной, если аппендикс располагается позади слепой кишки.
Классическим симптомом аппендицита также является рвота, которая происходит один раз, и повышение температуры до субфебрильных значений. При нетипичном течении аппендицита также может происходить нарушение мочеиспускания и стула.
Диагностику и лечение аппендицита у детей обязательно должен проводить хирург. Это заболевание лечится только оперативно в условиях детского стационара.
Особенности разных форм аппендицита
Аппендиксом называют небольшой червеобразный отросток, который ответвляется от прямой кишки. Его длина не превышает – 5-15 см, а диаметр – 1 см, при этом он постепенно сужается и не имеет сквозного прохода.
При аппендиците происходит закупорка просвета аппендикса, начинается воспаление и образование гноя. В зависимости от степени заболевания и расположения аппендикса выделяют разные формы аппендицита, симптоматика которых несколько различается.
К атипичным формам аппендицита относят:
- Ретроцекальный аппендицит, сопровождающийся болью в области поясницы, которая может отдавать в бедро
- Левосторонний аппендицит, вызывающий боль с левой стороны в подвздошной области живота
- Тазовый аппендицит, который сопровождается болью в области пупка и внизу живота, нарушением диуреза и повышением температуры
- Эмипиему, которая характеризуется медленным развитием заболевания и болью в подвздошной области живота.

Острый аппендицит у детей
Наиболее распространенным видом у детей является острый аппендицит .
Симптомы острого аппендицита у детей могут несколько различаться. До 3 лет дети часто жалуются на боли животе из-за несварения или газов, поэтому родители могут не сразу заподозрить, что в данном случае симптом вызван развитием острого аппендицита . Для первичной диагностики в домашних условиях надо знать основные признаки острого аппендицита у детей:
- Сильная боль в животе, которая может мигрировать
- Усиление боли при прощупывании живота
- Уменьшение боли в положении лежа на боку с согнутыми ногами
- Постоянное напряжение мышц живота
- Постоянная тошнота и периодическая рвота
- Запор или диарея
- Повышение температуры тела
- Уменьшение активности ребенка
- Отказ от еды
- Капризность.
Боль в животе является основным симптомом острого аппендицита. Однако проявляться она может по-разному. У детей боль может возникать в верхней части живота, в правом или левом боку, отдавать под ребра или в область половых органов. Локализация боли может периодически меняться. Именно это порой заставляет думать, что причиной боли не может быть аппендицит.
Также нужно учитывать, что при атипичном течение аппендицита у детей боль может быть и ноющей, поочередно уменьшаться и усиливаться. При временном исчезновении боли на 2-3 день может показаться, что началось улучшение. Однако это происходит, обычно, при разрыве аппендикса и развитии у взрослых и детей дооперационных осложнений острого аппендицита. В результате может возникнуть перитонит, который несет серьезную угрозу для жизни.
Диагностика аппендицита у детей
Врачи проводят диагностику острого аппендицита у детей по клиническим проявлениям, результатам осмотра и пальпации живота. При необходимости детям делают дифференциальную диагностику , которая позволяет выявить острый аппендицит или другое заболевание.
Для диагностики аппендицита проводят:
- Осмотр ребенка и пальпацию живота
- Ультразвуковое исследование (УЗИ)
- Компьютерную томографию (КТ)
- Лабораторные анализы.
УЗИ и КТ проводят по показаниям, когда необходимо подтвердить диагноз и установить точное расположение аппендикса. Для дифференциальной диагностику врач может назначить КТ с контрастированием, которое обеспечивает лучшую визуализацию и позволяет выявить не только аппендицит, но и при его отсутствии установить другую причину боли в животе. УЗИ является менее информативным. Оно позволяет подтвердить развитие аппендицита, но малоинформативно при других заболеваниях.
Лабораторные анализы проводят для подтверждения воспалительного процесса в организме и подготовке ребенка к операции.
Лечение аппендицита
Лечение острого аппендицита у детей и взрослых проводится только оперативным путем. Во время операции аппендикс полностью удаляют.
Сегодня применяют два вида аппендэктомии:
- Классическую – это полостная операция, которая предусматривает разрез живота;
- Лапароскопическую – это эндоскопическая операция, которая предусматривает эндоскопический доступ в брюшную полость через небольшое отверстие.
Выбор хирургического метода зависит от расположения аппендицита, стадии заболевания и других факторов. Также значение имеет опыт врача и наличие в клинике оборудования для проведения эндоскопических операций.
Лапароскопическая аппендэктомия является менее травматичной. Она сопровождается меньшим повреждением мягких тканей и меньшей кровопотерей. Период реабилитации после нее более короткий, чем после полосной операции, когда ребенка могут оставлять в отделении детской хирургии до 10 дней.
Аппендэктомию детям проводят, как правило, под общим наркозом. Пациентов погружают в состояние медикаментозного сна на время операции и выводят из него сразу после завершения процедуры. При наличии противопоказаний к наркозу иногда применяют местное обезболивание.
Первая помощь
При болях в животе ребенку нельзя давать обезболивающие препараты и спазмолитики. Они могут изменить симптоматику или спровоцировать развитие осложнений. Также не следует прикладывать к животу горячую грелку или другое тепло. Это ускоряет развитие воспалительного процесса. В некоторых случаях для уменьшения боли прикладывают лед.
При подозрении на аппендицит ребенка нужно скорее показать врачу. Если лечение не провести в течение 1-2 суток, заболевание может спровоцировать развитие перитонита и других осложнений.

Профилактика аппендицита
От чего появляется аппендицит у детей, до конца неизвестно. Поэтому профилактические рекомендации носят общий характер. Чтобы снизить риск заболевания, рекомендуют придерживаться правильного питания, не допускать образования запоров, своевременно лечить инфекционные и воспалительные заболевания.
Диагностика аппендицита

К острым состояниям, угрожающим здоровью и даже жизни человека, стоит относиться особенно внимательно. Одним из них является аппендицит — воспаление червеобразного отростка кишечника, располагающегося в нижней правой части живота. При этом заболевании ухудшение происходит очень стремительно — обычно в течение нескольких часов. Если врачебная помощь не будет оказана своевременно, то ситуация может значительно усложниться, вплоть до риска летального исхода. Проявления аппендицита достаточно мучительны, поэтому пострадавшие редко их игнорируют.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы болезни
Основным признаком воспаления червеобразного отростка является острая боль, которая становится сильнее с течением времени. Она сопровождается общим резким ухудшением самочувствия. Проявление симптомов зависит от формы аппендицита. При остром варианте нагнетание состояния до критического предела происходит максимум за 36 часов. Хроническая форма характеризуется нарастанием признаков в течение нескольких недель. При этом обе разновидности болезни крайне опасны и требуют незамедлительного лечения. Распознать аппендицит можно по таким симптомам:
- острая боль, которая на первых этапах затрагивает всю брюшную полость, но постепенно перемещается в нижний правый бок;
- напряжение мышц живота и его вздутие;
- тошнота и рвота;
- повышение температуры до 39-40 градусов;
- запор или понос;
- полная потеря аппетита;
- появление озноба и испарины.
Симптомы будут проявляться по-разному у детей, взрослых и людей пожилого возраста, однако общие черты болезни остаются неизменными. Боль может отдаваться не только в правый бок, но и в другие части живота, не опускаясь ниже уровня тазовых костей.

Причины развития
Несмотря на то, что аппендицит является широко распространенным заболеванием, выяснить предпосылки его появления ученым до конца не удалось. Патологию практически невозможно обнаружить заранее. Неудачу потерпели и попытки разработать профилактические меры. Однако существует несколько закономерностей, влияющих на риск развития аппендицита:
- ослабление иммунной системы;
- инфекционные и бактериальные заболевания;
- инородные тела в кишечнике;
- заболевания ЖКТ;
- заражение паразитами;
- регулярное переедание;
- употребление вредных или некачественных продуктов.
Риск развития аппендицита отчасти связан с возрастом человека. Обычно у детей-дошкольников и младше эта болезнь не проявляется. Бывали случаи, когда удавалось установить связь между аппендицитом и другими заболеваниями. Среди них были ОРВИ и грипп, туберкулез, тиф, язва желудка, кишечный колит и другие. Воспаление развивается вне зависимости от пола человека.
Какой врач проводит диагностику аппендицита?
При подозрении на острое состояние вызов неотложной помощи критически необходим. Каждый час оказывается на счету. После того, как медицинская бригада предпримет первые действия и доставит пострадавшего в больницу, его лечением будет заниматься врач:
Читайте также:
- Сегменты печени. Сегментарное строение печени. Сегменты печени по Куино. Иннервация печени. Лимфоотток от печени.
- Активаторы сердечного миозина. Истароксим и натрийуретические пептиды при сердечной недостаточности
- Генерализованный туберкулез. Туберкулезный сепсис.
- Профилактика кожного лейшманиоза. Трипаносомозы
- Отравление углеводородами
