Сегменты печени. Сегментарное строение печени. Сегменты печени по Куино. Иннервация печени. Лимфоотток от печени.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Первым, кто додумался поделить печень на восемь, функционально независимых сегментов был французский хирург — Claude Couinaud.
Классификации Couinaud.
По классификации Couinaud печень делится на восемь независимых сегментов. Каждый сегмент имеет свой собственный сосудистых приток, отток и желчный проток. В центре каждого сегмента есть ветви воротной вены, печеночной артерии и желчного протока. На периферии каждого сегмента вены, собирающиеся в печеночную вену.
- Правая печеночная вена делит правую долю печени на передний и задний сегмент.
- Средняя печеночная вена делит печень на правую и левую доли. Эта плоскость проходит от нижней полой вены до ямки желчного пузыря.
- Серповидный связка отделяет левую долю с медиальной стороны — сегмент IV и с латеральной сторон — сегмент, II и III.
- Воротная вена делит печень на верхние и нижние сегменты. Левая и правая воротная вена делится на верхние и нижние ветви, устремляясь в центр каждого сегмента. Изображение представлено ниже.
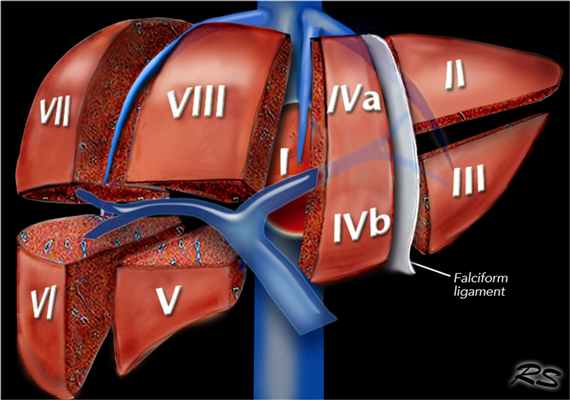
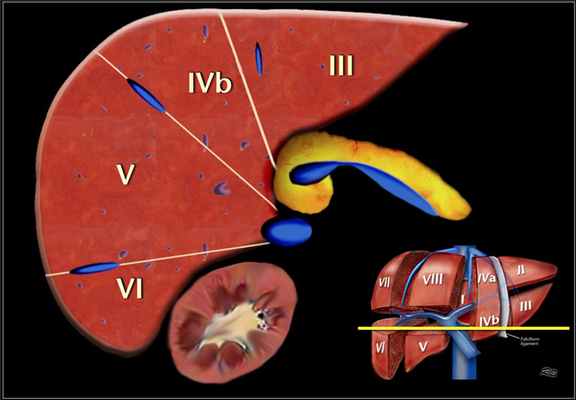
На рисунке изображено печеночные сегменты, фронтальный вид.
- На нормальной фронтальной проекции VI и VII сегментов не видно, поскольку они расположены более кзади.
- Правая граница печени формируется из сегментов V и VIII.
- Хотя сегмент IV является часть левой доли, он расположен правее.
Couinaud решил разделить печень в функциональном плане на левую и правую печень по проекции средней печеночной вены (линия Кэнтли).
Линия Кэнтли проходит от середины ямки желчного пузыря кпереди до нижней полой вены кзади. Изображение представлено ниже.
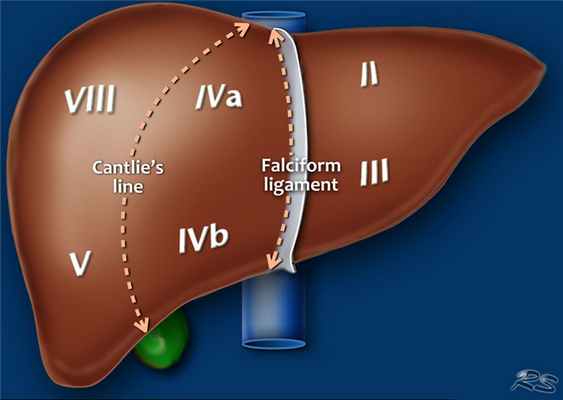
Нумерация сегментов.
Есть восемь сегментов печени. Сегмент IV — иногда делится на сегмент iva и ivb в соответствии Bismuth. Нумерация сегментов по часовой стрелке. Сегмент I (хвостатой доле) расположена кзади. Он не виден на фронтальной проекции. Изображение представлено ниже.

Аксиальная анатомия.
Аксиальное изображение верхних сегментов печени, которые разделены правой и средней печеночной веной и серповидной связкой. Изображение представлено ниже.
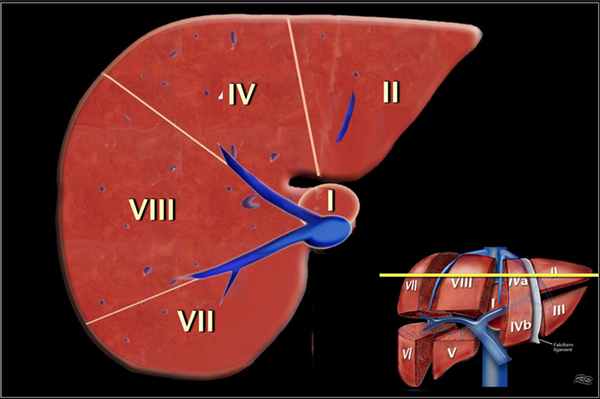
Это поперечные изображения на уровне левой воротной вены.
На этом уровне левой воротной вены делит левую долю в верхних отделах (II и IVa) и нижних сегментов (III и IV в).
Левая воротная вена находится на более высоком уровне, чем в правая воротная вена. Изображение представлено ниже.
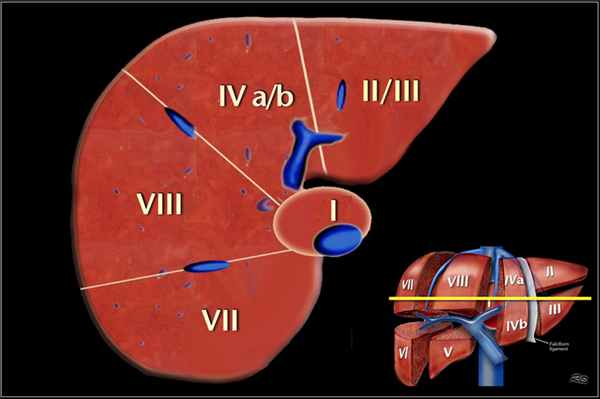
Аксиальное изображение на уровне правой воротной вены. На данном срезе воротная вена делит правую долю на верхние сегменты ((VII и VIII) и нижние сегменты (V и VI).
Уровень правой воротной вены ниже уровня левой воротной вены. Изображение представлено ниже.

Аксиальное изображение на уровне селезеночной вены, которая находится ниже уровня правой воротной вены, видна только в низко лежащих сегментах. Изображение представлено ниже.
Как разделить печень на сегменты при аксиальных кт изображениях.
- Левая доля: латеральный (II или III) vs медиальный сегмент (IVa/b)
- Экстраполировать (провести воображаемую) линию вдоль серповидной связки до места слияния левой и средней печеночной вены в нижнюю полую вену (IVC).
- Левая против правой доли — IVA/B vs V/VIII
- Экстраполировать линию от ямки желчного пузыря кверху вдоль средней печеночной вены к НПВ (красная линия).
- Правой доли: передний(V/VIII) vs задний сегмент (VI/VII)
- Экстраполировать линию вдоль правой печеночной вены к НПВ книзу до латерального края печени (зеленая линия).
Для более точного понимания КТ-анатомии печени ниже представлено видео.
Хвостатая доля.
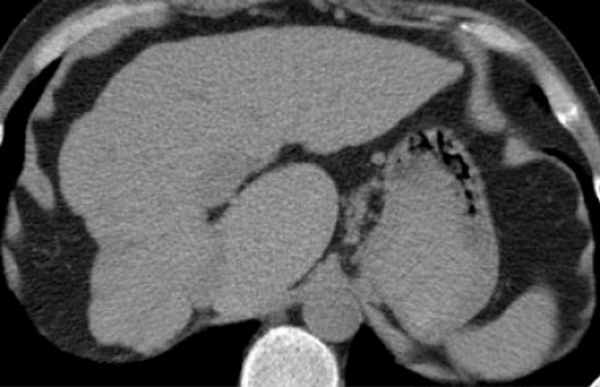
Расположена сзади. Анатомическое отличие заключается ее в том, что венозный отток из доли идет чаще отдельно непосредственно в нижнюю полую вену. Также к доле кровь поставляется как от правой, так и от левой ветви воротной вены.
Этот КТ пациента с циррозом печени с атрофией правой доли, с нормальным объемом левой доли и компенсаторной гипертрофией хвостатой доле. Изображение представлено ниже.
Немного о хирургии печени
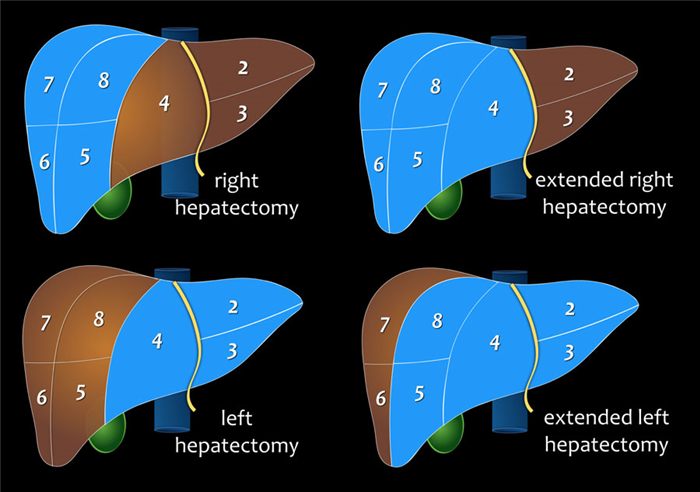
- На первом схеме представлена правосторонняя гепатэктомия (сегмент V и VI, VII и VIII (сегмент± I)).
- Расширеннаяправая лобэктомия (трисегментэктомия). Сегменты IV, V и VI, VII и VIII (сегмент± I).
- Левосторонняя гепатэктомия (сегмент II, III и IV (сегмент± I)).
- Расширенная левосторонняя гепатэктомия (трисегментэктомия) (сегмент II, III, IV, V и VII (сегмент± I)).
Многие хирурги используют расширенная гепатэктомия вместо трисегментэктомия.
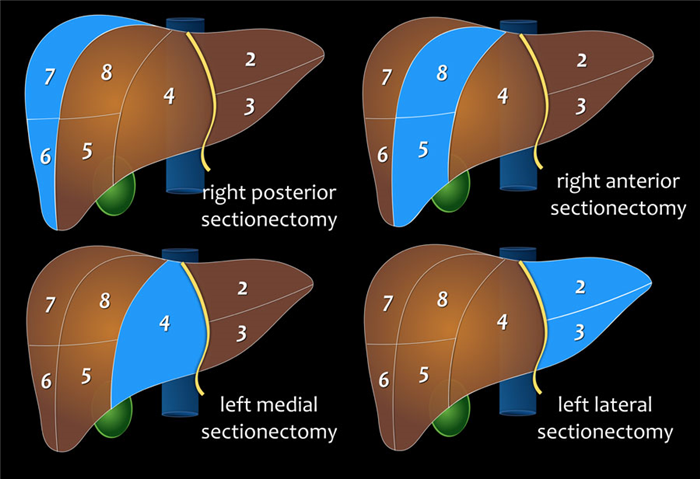
На следующей схеме представлены:
- Правая задняя сегментэктомия — сегмент VI и VII
- Правая передняя сегментэктомия — сегмент V и VIII
- Левая медиальная сегментэктомия — сегмент IV
- Левая боковая сегментэктомия — сегмент II и III
Ниже представлена еще одна иллюстрация функциональной сегментарной анатомии печени.
1.6 Топография печени (hepar), современные представления о сег-ментарном строении печени
Печень занимает правое подреберье, собственную надчревную и сво-ей левой долей частично левую подреберную область.
Скелетотопия (таблица 1)
Таблица 1 — Скелетотопия Правая средняя
Середина расстояния между пупком и мечевидным от-ростком
Сверху печень покрывает купол диафрагмы. На диафрагмальной по-верхности правой доли имеются реберные вдавления (impressiones costalis), на диафрагмальной поверхности левой доли — сердечное вдавление (impressio cardiaca). К висцеральной поверхности печени прилежит ряд органов, оставляющих на ней вдавления.
На правой доле спереди назад имеются ободочно-кишечное (impressio colica), почечное вдавление (impressio renalis), надпочечниковое вдавление (impressio suprarenalis).
Спереди на левой доле имеется желудочное вдавление (impressio gas-trica), а позади него — пищеводное вдавление (impressio oesophagea).
На квадратной доле вблизи ворот печени имеется дуоденальное вдав-ление (impressio duodenalis). На границе правой и квадратной долей имеет-ся ямка желчного пузыря (fossa vesicae felleae).
Паренхима печени снаружи покрыта плотной фиброзной оболочкой, которая вместе с сосудами и желчными протоками вступает в ворота пече-ни, где образует околососудистую фиброзную капсулу (capsula fibrosa perivascularis, Glissoni), покрывающую все более мелкие разветвления пече-ночной артерии, воротной вены, желчных протоков и лимфатических сосудов.
В практической хирургии используется схема деления печени по Куино. Эта схема позволяет выделить участки печени, имеющие независимое от со-седних участков кровоснабжение, желче- и лимфоотток, к каждому из которых, в зависимости от размеров участка (сегмент, сектор, доля), подходит глиссоно-ва ножка, состоящая из ветвей воротной вены, печеночной артерии, лимфати-ческого сосуда и желчного протока. По схеме Куино в печени выделяют 2 до-ли, 5 секторов и 8 сегментов. В долях печени разветвляются соответствующие ветви воротной вены («воротный принцип»). В левой доле выделяют 3 сектора и 4 сегмента, в правой — 2 сектора и также 4 сегмента. Каждый сектор пред-ставляет собой участок печени, в который входят ветвь воротной вены 2-го по-рядка и соответствующая ей ветвь печеночной артерии, а также нервы и выхо-дит секторальный желчный проток. Под печеночным сегментом понимают участок печеночной паренхимы, окружающий ветвь воротной вены 3-го по-рядка, соответствующие ей ветвь печеночной артерии и желчный проток.
Границы секторов и сегментов могут быть уточнены в ходе операции путем пережатия соответствующей сосудисто-секреторной ножки, что со-провождается изменением цвета ишемизированной части органа.
Отношение к брюшине и связочный аппарат
Печень располагается мезоперитонеально. Верхняя поверхность ее полно-стью покрыта брюшиной; на нижней поверхности брюшинный покров отсутст-вует только в области расположения борозд; задняя поверхность лишена брю-шинного покрова на значительном протяжении (внебрюшинное поле печени).
Брюшина, покрывающая печень, переходит на соседние органы и в местах перехода образует связки.
Различают следующие связки печени:
— Венечная связка печени (lig. coronarium hepatis) направляется от нижней поверхности диафрагмы к выпуклой поверхности печени и располагается во фронтальной плоскости на границе перехода верхней поверх-ности печени в заднюю.
— Серповидная связка (lig. falciforme hepatis) натянута в сагиттальной плоскости между диафрагмой и выпуклой поверхностью печени.
В свободном переднем крае серповидной связки проходит круглая связ-ка печени, которая направляется от пупка к левой ветви воротной вены и за-легает в передней части левой продольной борозды. В период внутриутроб-ного развития плода в ней располагаются 2 пупочные артерии и вена, прини-мающая артериальную кровь от плаценты. После рождения эта вена посте-пенно редуцируется и превращается в плотный соединительнотканный тяж.
— Левая треугольная связка (lig. triangulare sinistrum) натянута между нижней поверхностью диафрагмы и выпуклой поверхностью левой доли печени. Она хорошо видна в том случае, если левую долю печени оттянуть книзу и вправо, а реберную дугу несколько приподнять кверху.
— Правая треугольная связка (lig. triangulare dextrum) располагается справа между диафрагмой и правой долей печени. Она менее развита, чем левая треугольная связка, и иногда совершенно отсутствует.
Кроме этого, выделяют печеночно-почечную связку (lig. hepatorenale), печеночно-желудочную связку (lig. hepatogastricum), печеночно-12-перстную связку (lig. hepatoduodenale), см. выше.
Фиксация печени осуществляется за счет сращения ее задней поверх-ности с диафрагмой и нижней полой веной, поддерживающего связочного аппарата и внутрибрюшного давления.
Кровь к печени поступает из 2-х источников: печеночной артерии и воротной вены.
Артериальное кровоснабжение осуществляется, главным образом, из общей печеночной артерии (a. hepatica communis), которая обычно отходит от чревной артерии и располагается в забрюшинном пространстве вдоль верхнего края поджелудочной железы. По мере приближения к печеночно-12-перстной связке общая печеночная артерия отклоняется кпереди и на уровне верхней полуокружности привратника или несколько вправо от него (1–2 см) делится на 2 ветви: собственную печеночную и желудочно-12-перстную артерии.
Нередко в артериальном кровоснабжении печени принимают участие до-бавочные печеночные артерии. Такие артерии встречаются в 30 % случаев.
Добавочные печеночные артерии отходят от чревной, левой желудочной, верхней брыжеечной и желудочно-12-перстной артерий. В редких случаях они отходят от диафрагмальной артерии, а также непосредственно от аорты.
Если добавочная печеночная артерия отходит от левой желудочной артерии (19 %), то она располагается в толще левой части печеночно-желудочной связки вблизи кардии и, приближаясь к нижней поверхности печени, вступает в паренхиму печени спереди или сзади от левой ветви во-ротной вены, кровоснабжая левую, квадратную и хвостатую доли. Диаметр этой артерии непостоянен и колеблется в пределах 0,1–0,5 см. При мобилизации желудка по малой кривизне в случае резекции его следу-ет помнить, что пересечение этой артерии может осложниться некрозом печени.
Воротная вена (v. portae), несущая венозную кровь из полых и непар-ных органов брюшной полости, формируется позади поджелудочной железы, на границе перехода головки в тело железы, соответственно I поясничному позвонку. Количество корней воротной вены колеблется от 2-х до 4-х. Кор-нями ее наиболее часто являются верхняя брыжеечная и селезеночная ве-ны (72 %). Гораздо реже принимают участие в образовании воротной вены нижняя брыжеечная, левая желудочная и средняя ободочная вены.
Венозный отток осуществляется печеночными венами (vv. hepaticae) (чаще их бывает 3, реже 2, 4 или 5), которые впадают в нижнюю полую ве-ну вблизи прохождения ее через отверстие диафрагмы. Довольно редко наблюдается самостоятельное впадение печеночных вен в правое предсер-дие (М. А. Тихомиров).
Лимфатические сосуды печени подразделяются на поверхностные и глубокие. Глубокие сосуды, в свою очередь, делятся на восходящие и нис-ходящие. Поверхностные лимфатические сосуды направляются вдоль пе-ченочных вен к задней поверхности печени; вместе с поверхностными со-судами, собирающими лимфу от верхней поверхности печени, они идут к лимфатическим узлам грудной полости. На своем пути эти сосуды пробо-дают диафрагму или проходят через щели и отверстия в ней (hiatus aorticus, foramen v. cavae и др.). В грудной полости лимфатические сосуды пе-чени впадают в межреберные, диафрагмальные (околоперикардиальные) и задние средостенные (околопищеводные) лимфатические узлы (Д. А. Жданов).
Нисходящие лимфатические сосуды идут вдоль разветвлений ворот-ной вены, печеночной артерии и желчных протоков. Они вместе с поверх-ностными лимфатическими сосудами нижней поверхности печени направ-ляются к печеночным лимфатическим узлам, расположенным по ходу соб-ственной и общей печеночной артерии, левой желудочной артерии, а также к узлам, окружающим аорту и нижнюю полую вену. Выносящие лимфати-ческие сосуды этих узлов направляются к чревным узлам, окружающим одноименную артерию (Д. А. Жданов).
Иннервация печени осуществляется блуждающими нервами, чревным сплетением и правым диафрагмальным нервом.
Печень, её функциональное значение, внешнее и внутреннее строение, топография, аномалии, кровеносные сосуды, регионарные лимфатические узлы, иннервация.
Печень, hepar, представляет собой объемистый железистый орган (масса около 1500 г). Функции печени многообразны. Она является прежде всего крупной пищеварительной железой, вырабатывающей желчь, которая по выводному протоку поступает в двенадцатиперстную кишку. (Такая связь железы с кишкой объясняется развитием ее из эпителия передней кишки, из которой развивается часть duodenum.) Ей свойственна барьерная функция: ядовитые продукты белкового обмена, доставляемые в печень с кровью, в печени нейтрализуются; кроме того, эндотелий печеночных капилляров и звездчатые ретикулоэндотелиоциты обладают фагоцитарными свойствами (лимфоретикулогистиоцитарная система), что важно для обезвреживания всасывающихся в кишечнике веществ. Печень участвует во всех видах обмена; в частности, всасываемые слизистой оболочкой кишечника углеводы превращаются в печени в гликоген («депо» гликогена). Печени приписывают также гормональные функции. В эмбриональном периоде ей свойственна функция кроветворения, так как она вырабатывает эритроциты. Таким образом, печень является одновременно органом пищеварения, кровообращения и обмена веществ всех видов, включая гормональный. Расположена печень непосредственно под диафрагмой, в верхней части брюшной полости справа, так что лишь сравнительно небольшая часть органа заходит у взрослого влево от средней линии; у новорожденного она занимает большую часть брюшной полости, равняясь 1/20 массы всего тела, тогда как у взрослого то же отношение понижается приблизительно до 750- На печени различают две поверхности и два края. Верхняя, или, точнее, передневерхняя, поверхность, facies diaphragmatica, выпукла соответственно вогнутости диафрагмы, к которой она прилежит; нижняя поверхность, facies visceralis, обращена вниз и назад и несет на себе ряд вдавлений от брюшных внутренностей, к которым она прилежит. Верхняя и нижняя поверхности отделяются друг от друга острым нижним краем, margo inferior. Другой край печени, верхнезадний, напротив, настолько тупой, что его можно рассматривать как заднюю поверхность печени. В печени различают две доли: правую, lobus hepatis dexter, и меньшую левую, lobus hepatis sinister, которые на диафрагмальной поверхности отделены друг от друга серповидной связкой печени, lig. falcifdrme hepatis. В свободном крае этой связки заложен плотный фиброзный тяж — круглая связка печени, lig. teres hepatis, которая тянется от пупка, umbilicus, и представляет собой заросшую пупочную вену, v. umbilicalis. Круглая связка перегибается через нижний край печени, образуя вырезку, incisura ligamenti teretis, и ложится на висцеральной поверхности печени в левую продольную борозду, которая на этой поверхности является границей между правой и левой долями печени. Круглая связка занимает передний отдел этой борозды — fissura ligamenti teretis; задний отдел борозды содержит продолжение круглой связки в виде тонкого фиброзного тяжа — заросшего венозного протока, ductus venosus, функционировавшего в зародышевом периоде жизни; этот отдел борозды называется fissura ligamenti venosi (рис. 141). Правая доля печени на висцеральной поверхности подразделяется на вторичные доли двумя бороздами, или углублениями. Одна из них идет параллельно левой продольной борозде и в переднем отделе, где располагается желчный пузырь, vesica fellea, носит название fossa vesicae felleae; задний отдел борозды, более глубокий, содержит в себе нижнюю полую вену, v. cava inferior, и носит название sulcus venae cavae. Fossa vesicae felleae и sulcus venae cavae отделены друг от друга сравнительно узким перешейком из печеночной ткани, носящим название хвостатого отростка, processus caudatus. Глубокая поперечная борозда, соединяющая задние концы fissurae ligamenti teretis и fossae vesicae felleae, носит название ворот печени, porta hepatis. Через них входят a. hepatica и v. portae с сопровождающими их нервами и выходят лимфатические сосуды и ductus hepaticus communis, выносящий из печени желчь. Часть правой доли печени, ограниченная сзади воротами печени, с боков — ямкой желчного пузыря справа и щелью круглой связки слева, носит название квадратной доли, lobus quadratus. Участок кзади от ворот печени между fissura ligamenti venosi слева и sulcus venae cavae справа составляет хвостатую долю, lobus caudatus. Соприкасающиеся с поверхностями печени органы образуют на ней вдавления, impressiones, носящие название соприкасающегося органа. Печень на большей части своего протяжения покрыта брюшиной, за исключением части ее задней поверхности, где печень непосредственно прилежит к диафрагме.
Печень подразделяется на большую правую и меньшую левую доли. Кроме того, выделяют квадратную и хвостатую доли печени. Однако такого деления с позиций современной хирургии уже недостаточно. Анатомическими исследованиями было установлено, что определенные участки печени имеют относительно обособленное кровоснабжение и желчный отток, где ход внутриорганных ветвей воротной вены, печеночной артерии и желчных протоков относительно совпадает. Такие участки печени стали выделять как сегменты печени. Сначала Куино [Couinaud, 1957], а теперь и официальная анатомическая номенклатура выделяют 8 таких сегментов печени. Доли, участки и сегменты печени разделяют малососудистые борозды. От сегментов печени желчь по сегментарным желчным протокам направляется к воротам печени. Слияние протоков II, III и IV сегментов образует левый печеночный проток. Слияние протоков V, VI и VII сегментов образует правый печеночный проток. Желчные протоки I и VIII сегментов могут впадать как в правый, так и в левый печеночный проток. Доли и сегменты печени имеют соответствующие ветви воротной вены, печеночной артерии и печеночного протока, которые объединяются в «ножку», окруженную соединительнотканной оболочкой. Благодаря этому стали возможны не только долевые, но и сегментарные резекции печени без осложнений в виде кровотечения и желчеистечения. Иннервация печени Иннервация печени осуществляется печеночным сплетением, plexus hepaticus, расположенным между листками печеночно-дуоденальной связки печени вокруг печеночной артерии. В его состав входят ветви чревного сплетения и блуждающих нервов. В иннервации печени принимают участие также ветви диафрагмальных узлов и правого диафрагмального нерва. Ветви правого диафрагмального нерва проходят вдоль нижней полой вены и проникают в печень через area nuda между листками венечной связки печени. Ветви n. phrenicus обеспечивают афферентную иннервацию желчного пузыря и печени. Лимфоотток от печени Главный путь оттока лимфы от печени — через печеночные узлы, расположенные по ходу сначала собственной, а затем общей печеночной артерии. Из них лимфа оттекает в чревные узлы, а затем в грудной проток. Поверхностные сосуды от фиброзной капсулы несут лимфу преимущественно в лимфатические узлы грудной полости.
Печень. Варьируют величина и форма правой и левой долей (особенно левой). Часто участки ткани печени в виде мостика перекидываются через нижнюю полую вену или круглую связку печени. Иногда встречаются добавочные доли печени (до 5—6). Рядом с висцеральной поверхностью печени, у ее заднего или переднего края, возможно наличие самостоятельной дополнительной печени небольших размеров. В связке нижней полой вены нередки слепо заканчивающиеся желчные ходы.
Желчный пузырь и внепеченочные желчные протоки: топография, строение, приспособления, регулирующие движение желчи, кровоснабжение, иннервация. Анатомические варианты и аномалии.
Желчный пузырь, vesica fellea (biliaris), представляет собоймешкообразный резервуар для вырабатываемой в печени желчи; он имеет удлиненную форму с широким иузким концами, причём ширина пузыря от дна к шейке уменьшается постепенно. Длина желчного пузыряколеблется от 8 до 14 см, ширина составляет 3-5 см, вместимость достигает 40-70 см 3 . Он имеет темно-зеленую окраску и относительно тонкую стенку.
В желчном пузыре различают дно желчного пузыря, fundus vesicae felleae, — самую дистальную и широкуюего часть, тело желчного пузыря, corpus vesicae felleae, — среднюю часть и шейку желчного пузыря, collumvesicae felleae, — проксимальную узкую часть, от которой отходит пузырный проток, ductus cysticus. Последний, соединившись с общим печеночным протоком, образует общий желчный проток, ductuscholedochus.
Желчный пузырь лежит на висцеральной поверхности печени в ямке желчного пузыря, fossa vesicae felleae, отделяющей передний отдел правой доли от квадратной доли печени. Дно его направлено вперед к нижнемукраю печени в месте, где расположена небольшая вырезка, и выступает из-под нее; шейка обращена всторону ворот печени и залегает вместе с пузырным протоком в дупликатуре печеночно-дуоденальнойсвязки. На месте перехода тела желчного пузыря в шейку обычно образуется изгиб, поэтому шейкаоказывается лежащей под углом к телу.
Желчный пузырь, находясь в ямке желчного пузыря, прилегает к ней своей верхней, лишенной брюшиныповерхностью и соединяется с фиброзной оболочкой печени. Свободная его поверхность, обращенная вниз, в полость живота, покрыта серозным листком висцеральной брюшины, переходящей на пузырь сприлежащих участков печени. Желчный пузырь может располагаться внутрибрюшинно и даже иметьбрыжейку. Обычно выступающее из вырезки печени дно пузыря покрыто брюшиной со всех сторон.
Строение желчного пузыря. Стенка желчного пузыря состоит из трех слоев (за исключением верхнейвнебрюшинной стенки): серозной оболочки, tunica serosa vesicae felleae, мышечной оболочки, tunicamuscularis vesicae felleae, и слизистой оболочки, tunica mucosa vesicae felleae. Под брюшиной стенку пузыряпокрывает тонкий рыхлый слой соединительной ткани — подсерозная основа желчного пузыря, telasubserosa vesicae felleae; на внебрюшинной поверхности она развита сильнее.
Мышечная оболочка желчного пузыря, tunica muscularis vesicae felleae, образована одним круговым слоемгладких мышц, среди которых имеются также пучки продольно и косо расположенных волокон. Мышечныйслой слабее выражен в области дна и сильнее — в области шейки, где он непосредственно переходит вмышечный слой пузырного протока.
Слизистая оболочка желчного пузыря, tunica mucosa vesicae felleae, тонкая и образует многочисленныескладки, plicae tunicae mucosae vesicae felleae, придающие ей вид сети. В области шейки слизистая оболочкаобразует несколько идущих одна за другой расположенных косо спиральных складок, plicae spirales. Слизистая оболочка желчного пузыря выстлана однорядным эпителием; в области шейки в подслизистойоснове имеются железы.
Топография желчного пузыря. Дно желчного пузыря проецируется на передней брюшной стенке в углу, образованном латеральным краем правой прямой мышцы живота и краем правой реберной дуги, чтосоответствует концу IX реберного хряща. Синтопически нижняя поверхность желчного пузыря прилегает кпередней стенке верхней части двенадцатиперстной кишки; справа к нему примыкает правый изгибободочной кишки.
Нередко желчный пузырь бывает соединен с двенадцатиперстной кишкой или с ободочной кишкойбрюшинной складкой.
Кровоснабжение: от желчно-пузырной артерии, a. cystica, ветви печеночной артерии.
Желчные протоки.
Внепеченочных желчных протоков три: общий печеночный проток, ductus hepaticus communis, пузырныйпроток, ductus cysticus, и общий желчный проток, ductus choledochus (biliaris).
Общий печеночный проток, ductus hepaticus communis, образуется в воротах печени в результате слиянияправого и левого печеночных протоков, ductus hepaticus dexter et sinister, последние же образуются изописанных выше внутрипеченочных протоков, Спустившись в составе печеночно-дуоденальной связки, общий печеночный проток соединяется с пузырным протоком, идущим от желчного пузыря; таким образомвозникает общий желчный проток, ductus choledochus.
Пузырный проток, ductus cysticus, имеет длину около 3 см, диаметр его равен 3-4 мм; шейка пузыря образуетс телом пузыря и с пузырным протоком два изгиба. Затем в составе печеночно-дуоденальной связки протокнаправляется сверху справа вниз и слегка влево и обычно под острым углом сливается с общим печеночнымпротоком. Мышечная оболочка пузырного протока развита слабо, хотя и содержит два слоя: продольный икруговой. На протяжении пузырного протока его слизистая оболочка образует в несколько оборотовспиральную складку, plica spiralis.
Общий желчный проток, ductus choledochus. заложен в печеночно-дуоденальной связке. Он является прямымпродолжением общего печеночного протока. Длина его в среднем 7—8 см, иногда достигает 12 см. Различают четыре участка общего желчного протока:
1. расположенный выше двенадцатиперстной кишки;
2. находящийся позади верхней части двенадцатиперстной кишки;
3. залегающий между головкой поджелудочной железы и стенкой нисходящей части кишки;
4. прилегающий к головке поджелудочной железы и проходящий косо через нее к стенке двенадцатиперстнойкишки.
Общий желчный проток соединяется с протоком поджелудочной железы и впадает в общую полость — печеночно-поджелудочную ампулу, ampulla hepatopancreatica, которая открывается в просвет нисходящейчасти двенадцатиперстной кишки на вершине ее большого сосочка, papilla duodeni major, на расстоянии 15см от привратника желудка. Размер ампулы может достигать 5×12 мм.
Тип впадения протоков может варьировать: они могут открываться в кишку отдельными устьями или один изних может впадать в другой.
В области большого сосочка двенадцатиперстной кишки устья протоков окружены мышцей — это сфинктерпеченочно-поджелудочной ампулы (сфинктер ампулы), m. sphincter ampullae hepatopancreaticae (m. sphincterampulae). Кроме кругового и продольного слоев, здесь имеются отдельные мышечные пучки, образующиекосой слой, который объединяет сфинктер ампулы со сфинктером общего желчного протока и сосфинктером протока поджелудочной железы.
Топография желчных протоков. Внепеченочные протоки заложены в печеночно-дуоденальной связке вместес общей печеночной артерией, ее ветвями и воротной веной. У правого края связки расположен общийжелчный проток, слева от него — общая печеночная артерия, а глубже этих образований и между ними — воротная вена; кроме того, между листками связки залегают лимфатические сосуды, узлы и нервы.
Деление собственной печеночном артерии на правую и левую печеночные ветви происходит на серединедлины связки, причем правая печеночная ветвь, направляясь кверху, проходит под общим печеночнымпротоком; в месте их пересечения от правой печеночной ветви отходит желчно-пузырная артерия, a. cystica, которая направляется вправо и вверх в область угла (промежутка), образуемого слиянием пузырного протокас общим печеночным. Далее желчно-пузырная артерия проходит по стенке желчного пузыря.
Иннервация: печень, желчный пузырь и желчные протоки — plexus hepaticus (truncus sympathicus, nn. vagi).
Кровоснабжение: печень — a. hepatica propria, а ее ветвь a. cystica подходит к желчному пузырю и егопротокам. Кроме артерии, в ворота печени входит v. portae, собирающая кровь от непарных органов вбрюшной полости; пройдя по системе внутриорганных вен, покидает печень через vv. hepaticae. впадающиев v. cava inferior. От желчного пузыря и его протоков венозная кровь оттекает в воротную вену. Лимфаотводится от печени и желчного пузыря в nodi lymphatici hepatici, phrenici superior et inferior, lumbales dextra, celiaci, gastrici, pylorici, pancreatoduodenales, anulus lymphaticus cardiae, parasternales.
Желчный пузырь. Иногда пузырь полностью покрыт брюшиной, имеет короткую брыжейку. Очень редко желчный пузырь отсутствует или бывает удвоен. Пузырный проток изредка впадает в правый или левый печеночный проток. Крайне вариабельны взаимоотношения общего желчного протока и протока поджелудочной железы, особенно дистальных их частей — перед впадением в двенадцатиперстную кишку (более 15 различных вариантов).
Хирургическая анатомия печени
Печень — непарный орган, занимающий область правого поддиафрагмального пространства. Левым краем она заходит частично и в левое поддиафрагмальное пространство. Масса печени взрослого человека — примерно 1 500 г. Эта величина может значительно варьировать при различных патологических процессах, как в сторону увеличения (опухоли, паразитарные заболевания), так и в сторону уменьшения (атрофический цирроз).
Занимая зону правого поддиафрагмального пространства, печень соприкасается с рядом важных образований этой области — диафрагмой, желудком, двенадцатиперстной кишкой, головкой поджелудочной железы, поперечно-ободочной кишкой, правым надпочечником и почкой.
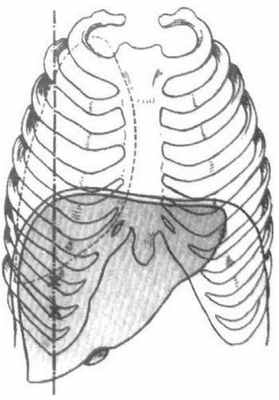
Топография печени
При развитии патологических процессов они могут вовлекать соседние органы (гнойные заболевания, опухоли, альвеококкоз), а при поражении этих органов печень может вторично вовлекаться в патологический процесс.
Печень почти полностью покрыта брюшинным листком. Последний отсутствует по ходу связок, прикрепляющих орган к диафрагме, в зоне вхождения в нее сосудов и выхода желчных путей (глиссоновы ворота) и на небольшом трапециевидном участке задних отделов, где она непосредственно соприкасается с забрюшинной клетчаткой. В этой зоне через ложе резецированного XII ребра или через подреберный разрез справа возможно осуществить внебрюшинный доступ к задним отделам органа, в частности для вскрытия и дренирования гнойников задней локализации.
На нижней поверхности органа, примерно в центре, находится место вхождения в печень крупных сосудов и выхода желчных путей — глиссоновы ворота. Артериальная кровь поступает в печень по собственной печеночной артерии (a. hepaticapropria) и по воротной вене (v. portae). Количественное соотношение крови, поступившей в печень через эти сосуды, примерно таково, что около 25% протекает по печеночной артерии и 75% — по воротной вене.
По данным большинства исследователей, только в 2/3 случаев печеночная артерия и воротная вена делятся в воротах на правую и левую ветви. Иногда встречаются другие варианты, частота которых колеблется. По данным B.C. Шапкина, бифуркация воротной вены встречается в 86%, трифуркация — в 6,55%, а квадрифуркация — в 1,58% наблюдений. Бифуркация печеночной артерии встречается в 66%.
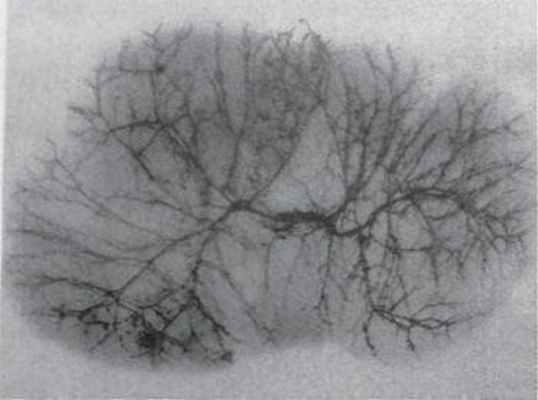
Артерии печени (коррозионный препарат)

Отток крови от печени происходит через систему трех печеночных вен, которые, сближаясь между собой на задней поверхности печени, впадают в нижнюю полую вену, проходящую в одноименной борозде на границе правой и левой половин печени. Проходящие вне печени участки тонкостенных печеночных вен очень короткие (2-8 мм), что весьма осложняет их изолированную лигатуру и часто ведет к повреждению стенок сосудов при попытках их изолированной перевязки. Удобнее лигировать их через ткань печени [Крылова, 1963].
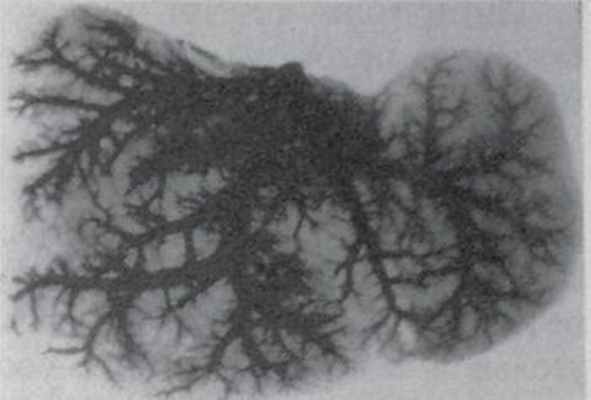
Правый и левый желчные протоки, дренирующие соответствующие половины органа, в 75% сливаются в печеночный проток в воротах.
С практической точки зрения следует учитывать факт расположения крупных сосудисто-протоковых структур печени ближе к ее нижней поверхности. Эти образования лежат на глубине 1,5—2 см от поверхности, что следует учитывать при оперативных вмешательствах. С диафрагмальной же поверхности печени на значительной глубине встречаются лишь сосуды и протоки 3-4-го порядка.
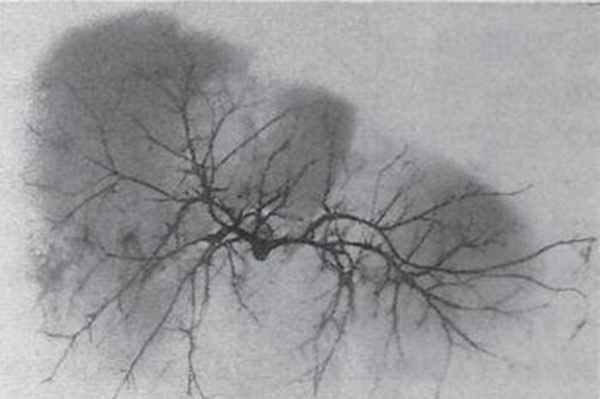
Лимфоотток от печени осуществляется через лимфатические узлы ворот, печеночно-двенадцатиперстной связки и забрюшинного пространства.

Иннервация печени происходит за счет печеночных сплетений брюшной полости с участием нерва Латарже от переднего ствола блуждающею нерва.
Дупликатуры брюшины, переходящие на печень с диафрагмы и органов брюшной полости, образуют связочный аппарат, фиксирующий орган к диафрагме, задней брюшной стенке и связывающий печень с желудком и двенадцатиперстной кишкой. К диафрагме печень прикрепляется с помощью серповидной, полулунной и треугольной связок, которые не соответствуют структурным элементам органа и выполняют только функции его фиксации.
От ворот к области двенадцатиперстной кишки проходит имеющая большое практическое значение печеночно-двенадцатиперстная связка (lig. hepato-duodenale), свободный край которой ограничивает спереди отверстие, ведущее в полость малого сальника (foramen Winzlomi), а в толще ее проходят жизненно важные образования глиссоновых ворот (печеночная артерия, воротная вена и общий желчный проток). Влево печеночно-двенадцатиперстная связка переходит в печеночно-желудочную, составляющую значительную часть малого сальника.
От внутренней поверхности пупка к области глиссоновых ворот тянется шнуровидная связка — круглая связка печени (lig. teres hepatis). В толще ее залегает пупочная вена (v. umbilicalis), впадающая в основной ствол или левую ветвь воротной вены. В связи с тем, что этот сосуд после рождения облитерируется только на 1-2 см от пупка, возможно его бужирование и прямое проникновение в воротную систему с целью контрастного исследования, манометрии или инфузии лекарственных веществ [Довинер Д.Г., 1954; Островерхов Г.Е., Никольский АД., 1964; Gonsales-Carbalhaes О., 1959].
По кровоснабжению печень можно разделить на две большие части. Границей между ними является гипотетическая плоскость, проходящая через верхушку желчного пузыря и нижнюю полую вену. Эта плоскость несколько наклонена влево и проходит через такую же гипотетическую линию Rex—Cantle. Каждая половина органа имеет автономное кровоснабжение и отток крови и желчи. В свою очередь, правая и левая половины печени делятся на четыре сегмента каждая. С небольшими деталями эти схемы повторяют друг друга.
Практически важна топография сосудисто-протоковых структур каждого сегмента (входящих в него сосудов и протоков). Эта топография описана несколькими авторами [Умбрумянц О.А., 1968; Patel J., LegerL., 1975].
Линия Rex—Cantle
Сегменты печени по М. Reifferscheid (1957) (вид снизу)
Сегменты печени по М. Reifferscheid (1957) (вид спереди)
Сегменты печени по С. Couinaud (1957) (вид спереди)
Сегменты печени по С. Couinaud (1957) (вид снизу)
Нельзя обойти факт значительной вариабельности трубчатых структур печени, отмеченный многими исследователями, а также того, что они подвергаются существенным изменениям под влиянием патологических процессов (опухоли, паразитарные заболевания, цирроз). Исследование этих образований при раке, альвеококкозе и циррозе А.С. Ялынским (1975) было, пожалуй, одним из первых. Проведенные им исследования с наливкой и последующим контрастированием сосудисто-протоковых структур печени при очаговых поражениях и циррозе показали значительную вариабельность этих образований.
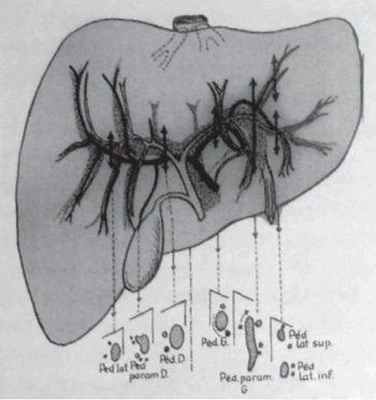
Необходимо подчеркнуть перспективность подобных исследований для целей практической хирургии. Вместе с тем отличное знание внутриорганных образований печени совершенно необходимо для осуществления современных вмешательств на этом органе по любой методике. Существенно также знание проекции сосудисто-протоковых структур печени на ее поверхность, что особенно важно для осуществления вмешательств по отведению желчи.
Сегментарное строение печени
 | 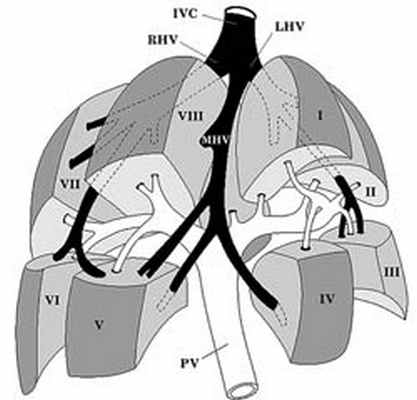 |
| Продольные плоскости, проведенные через левую, среднюю и правую ветви воротной вены. Обозначения на рисунке: RHV - правая печеночная вена, MHV - средняя печеночная вена, LHV - левая печеночная вена, RPV - правая главная воротная вена, LPV - левая главная воротная вена. | Схематическое изображение сегментарного строения печени с разведением сегментов (по C.Couinaud). 1 - хвостатая доля, которая ограничена сзади нижней полой веной и спереди главной печеночной бороздой; 2 и 3 - левый латеральный сегмент; 4 - левый медиальный сегмент; 5 и 8 - правый передний сегмент; 6 и 7 - правый задний сегмент. |
I сегмент соответствует хвостатой доле. Он имеет четкие, эхографически определяемые границы со II, III и IV сегментами — от II и III сегментов I сегмент отграничивается венозной связкой, а от IV сегмента — воротами печени. От VIII сегмента правой доли I сегмент частично отграничивается нижней полой веной и устьем правой печеночной вены.
II и III сегменты располагаются в левой доле — II сегмент виден в нижне-каудальной части изображения левой доли с центральным расположением сегментарной ветви левой долевой ветви воротной вены. Ill сегмент занимает верхне-краниальную часть изображения левой доли с аналогичным расположением соответствующей ветви воротной вены. Отграничение этих сегментов от остальных соответствует границам левой доли, определяемым при эхографии.
IV сегмент печени соответствует квадратной доле. Его условными границами являются — от III сегмента круглая связка печени и борозда круглой связки, от I сегмента — ворота печени. Четко видимый ориентир, отграничивающий IV сегмент от сегментов правой доли, отсутствует. Косвенными ориентирами служат: во-первых, ямка желчного пузыря (ложе), видимая при ультразвуковом исследовании как гиперэхогенный тяж различной толщины (в зависимости от выраженности жировой ткани), идущий в косом направлении от ворот печени к нижнему краю правой доли; во-вторых, средняя печеночная вена, проходящая частично позади IV сегмента.
Ложе желчного пузыря указывает на приблизительную границу между IV и V сегментами, а средняя печеночная вена — на приблизительную границу между IV и VIII сегментами. V, VI, VII, VIII сегменты относятся к правой доле. Определение их границ в толще правой доли затруднительно в связи с отсутствием четких ориентиров — возможно лишь примерное определение сегмента при учете центрального расположения в нем соответствующей сегментарной ветви воротной вены.
V сегмент располагается за областью ложа желчного пузыря и несколько латеральнее.
VI сегмент занимает область 1/3 части правой доли латеральнее и ниже V сегмента.
Еще ниже располагается VII сегмент, который доходит своей границей до контура диафрагмы.
Оставшуюся часть правой доли занимает VIII сегмент, который еще иногда называют "язычковым". Особенностью VIII сегмента является его переход на диафрагмальную поверхность позади квадратной доли, где он практически неотличим от последней.
Необходимо отметить, что четко размежевать сегменты печени при ультразвуковом исследовании не удается ввиду отсутствия явных анатомических и эхографических маркеров границ сегментов в пределах долей. Во время исследования возможно лишь выделять центральные зоны сегментов, ориентируясь на ветви воротной вены
Читайте также:
