Паранеопластические дерматозы. Признаки паранеопластических дерматозов.
Добавил пользователь Morpheus Обновлено: 27.01.2026
К паранеопластическим синдромам относят заболевания, возникающие вследствие развития злокачественного новообразования и проявляющиеся симптомами, отдаленными от локализации самой опухоли и ее метастазов.
Necrolytic migrating erythema as a diagnostic marker of pancreatic cancer / M. M. Tlish*, Zh. Yu. Naatyzh*, 1, T. G. Kuznetsova*, D. I. Masko**, Ya. V. Kozyr* / * FSBEI HE Kuban State Medical University of the Ministry of Health of the Russian Federation, Krasnodar, Russia / ** SBHI Children's Regional Clinical Hospital of the Ministry of Health of the Krasnodar Territory, Krasnodar, Russia
Abstract. Paraneoplastic syndromes include diseases that arise as a result of the development of a malignant neoplasm, manifested by symptoms that are remote from the localization of the tumor itself and its metastases. Paraneoplastic dermatoses are a large group of various skin manifestations that indicate the possibility of the presence of a tumor, including at an early asymptomatic stage of development. One of these dermatoses is necrolytic migrating erythema, a skin pathology associated with glucagonoma, an alpha – cell tumor of the pancreas that produces glucagon. The description of the clinical case presented in the article will help to improve the understanding of the common pathogenetic aspects between neoplasm and dermatosis, increase the oncological alertness of related specialists and organize effective interdisciplinary interaction, as a result, improving the quality of life of patients with tumor-associated dermatoses. For citation: Tlish M. M., Naatyzh Zh. Yu., Kuznetsova T. G., Masko D. I., Kozyr Ya. V. Necrolytic migrating erythema as a diagnostic marker of pancreatic cancer // Lechaschy Vrach. 2021; 8 (24): 45-47. DOI: 10.51793/OS.2021.24.8.007
Резюме. К паранеопластическим синдромам относят заболевания, возникающие вследствие развития злокачественного новообразования и проявляющиеся симптомами, отдаленными от локализации самой опухоли и ее метастазов. Паранеопластические дерматозы – это многочисленная группа различных кожных проявлений, указывающих на возможность наличия опухоли, в том числе на ранней бессимптомной стадии развития. Одним из таких дерматозов является некролитическая мигрирующая эритема – патология кожи, имеющая ассоциацию с глюкагономой – альфа-клеточной опухолью поджелудочной железы, продуцирующей глюкагон. Представленное в статье описание клинического случая поможет улучшить понимание общности патогенетических аспектов между новообразованием и дерматозом, повысить онкологическую настороженность смежных специалистов и организовать эффективное междисциплинарное взаимодействие, улучшив качество жизни больных с опухоль-ассоциированными дерматозами.
Паранеопластические синдромы (ПС) рассматриваются как результат опосредованного воздействия злокачественного новообразования на регуляторные системы организма, проявляющегося отдаленными симптомами, не связанными с локализацией и метастазированием опухолевых клеток [1]. Обширную группу среди ПС представляют паранеопластические дерматозы – кожные заболевания, являющиеся первыми и часто единственными маркерами бессимптомного опухолевого роста, ранняя диагностика которых имеет колоссальную прогностическую значимость для жизни пациентов [2, 3].
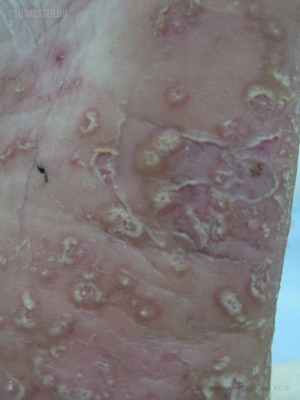
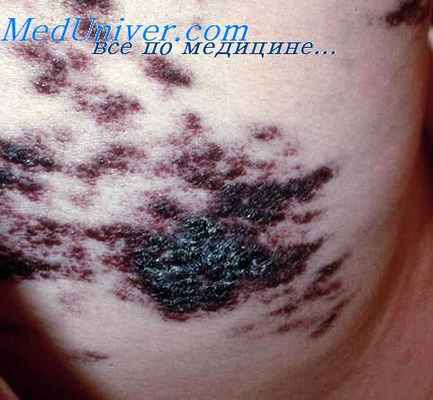
Одним из таких дерматозов является некролитическая мигрирующая эритема (НМЭ) – патология кожи, имеющая ассоциацию с глюкагономой – альфа-клеточной опухолью поджелудочной железы, продуцирующей глюкагон [4]. Предполагается, что именно устойчивый высокий уровень глюкагона вызывает гликогенолитические и глюконеогенные эффекты, приводящие к истощению эпидермального белка и увеличению концентрации арахидоновой кислоты, вызывающие дальнейшее воспаление и некролиз [5]. НМЭ является распространенной (до 70% случаев) дерматологической находкой при глюкагономе [6]. Дерматологическая картина представлена эритематозными шелушащимися очагами, быстро растущими по периферии, располагающимися преимущественно в естественных складках кожи, на коже туловища, конечностей, а также в местах постоянного трения, давления и травматизации [4]. Кожные проявления сопровождаются мучительным зудом и болезненностью, за счет присоединения вторичной инфекции возможно возникновение глоссита и хейлита [6]. Другими клиническими проявлениями, указывающими на наличие альфа-клеточной опухоли, наряду с НМЭ могут быть психоневрологические расстройства, рецидивирующий тромбоз глубоких вен, нормохромная нормоцитарная анемия, сахарный диабет (СД) [5].
Важным аспектом диагностического поиска является тот факт, что НМЭ как проявление ПС может формироваться параллельно с развитием опухоли или задолго до ее клинического дебюта [3]. Раннее установление верного диагноза и своевременное хирургическое лечение до начала метастазирования опухоли являются важнейшими факторами благоприятного прогноза для пациента [1]. Коморбидный статус пациента с ПС требует интегральной тактики ведения [7]. В связи с трудностью дифференциальной диагностики и частыми ошибками дерматологов при постановке диагнозов приводим описание собственного клинического наблюдения.
Клиническое наблюдение
Пациентка Л., 49 лет, считает себя больной с июля 2018 г., когда впервые появились высыпания на коже нижних конечностей, которые связывает с перенесенным стрессом. Обратилась к дерматологу по месту жительства, выставлен диагноз «дерматит неуточненный», назначена терапия топическими глюкокортикостероидами, после которой пациентка отмечала незначительное улучшение. Спустя 2 недели отметила появление новых высыпаний в складках под молочными железами. Вновь обратилась к дерматологу по месту жительства, выставлен диагноз «микоз гладкой кожи», после проведения курсового лечения высыпания не регрессировали, а имели тенденцию к распространению на кожу рук и ног. С января 2019 г. неоднократно обращалась к различным специалистам – дерматологу, терапевту, аллергологу. Выставлялись различные диагнозы: «микоз гладкой кожи», «токсикодермия», «микотическая экзема, аллергиды распространенные». Проводилась дезинтоксикационная, гипосенсибилизирующая, седативная и другая симптоматическая терапия, без видимого эффекта.
В январе 2019 г. пациентка обратилась на кафедру дерматовенерологии ФГБОУ ВО КубГМУ Минздрава России.
На момент осмотра пациентка предъявляла жалобы на высыпания, периодический зуд в течение дня, жжение в очагах, ноющие боли в тазобедренных суставах. Также отмечала повышенную утомляемость, подавленность настрое-ния, снижение массы тела на 12 кг за последние 6 месяцев. Со стороны других органов и систем жалоб не предъявляла.
Из представленной медицинской документации стало известно: 1) пациентка неоднократно обращалась к психотерапевту по поводу депрессивного расстройства, однако прием медикаментов отрицает; 2) состоит на диспансерном учете у эндокринолога по месту жительства: «СД 2 типа. Целевой уровень гликозилированного гемоглобина менее 6,5%».
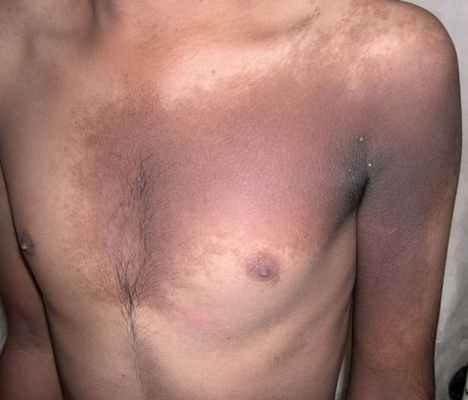
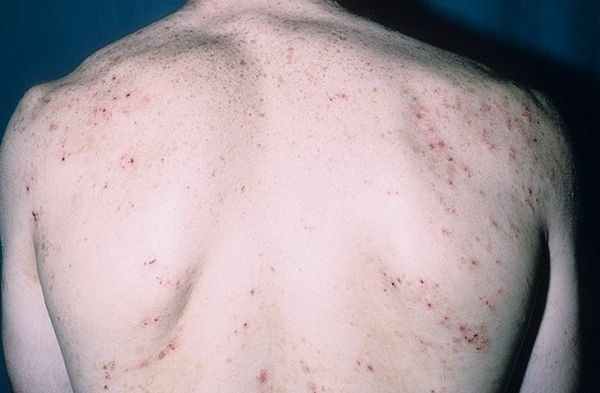
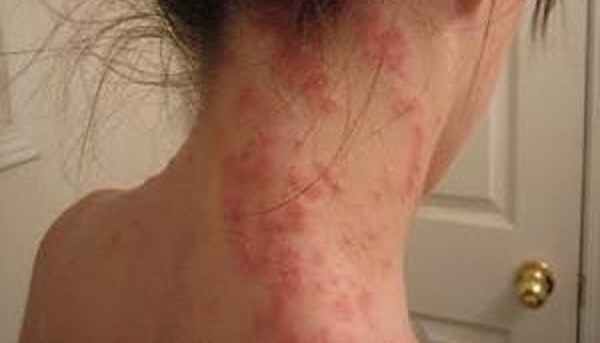
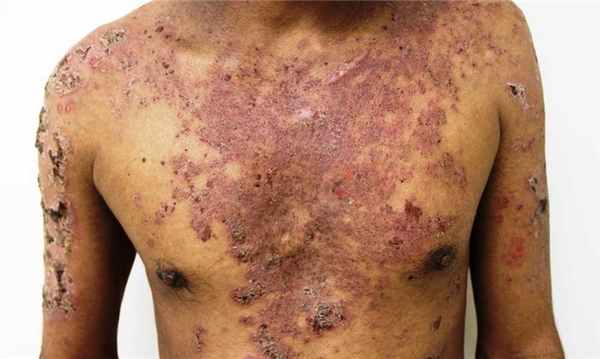
Объективно: на коже туловища (в области живота, спины, с переходом на крестец и ягодицы), коже рук (в области разгибательных поверхностей плеч, предплечий, тыльной стороне кисти) и ног (передняя и задняя поверхность бедер и голеней) визуализируются множественные единичные и сгруппированные милиарные папулы ярко-розового цвета, четко отграниченные, возвышающиеся над поверхностью кожи. На коже в складках под молочными железами, паховых складках, межъягодичной области располагаются пятна ярко-красного цвета, с четкими границами, с участками экзематизации и мокнутия (рис. 1-3).

При общем осмотре: периферические лимфатические узлы не увеличены. Сердечные тоны приглушены, ритм правильный. Артериальное давление
120/80 мм рт. ст. на обеих руках. Живот мягкий, безболезненный. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное. Стул регулярный, без особенностей. Индекс массы тела – 29,2 кг/м 2 .
Результаты лабораторно-инструментальных исследований:
- общий анализ крови: гемоглобин – 80 г/л; эритроциты – 2,9 × 10 12 ; ретикулоциты – 2,9%;
- биохимический анализ крови: глюкоза – 6,3 ммоль/л;
- общий анализ мочи – показатели в пределах нормы.
Соскоб на патогенные грибы – обнаружен псевдомицелий дрожжеподобного гриба в паховых складках.
Рентгенограмма легких без патологии.
Заключение УЗИ гепатобилиарной зоны: «Признаки гепатомегалии, аномалия формы желчного пузыря – загиб тела; выраженные диффузно-неоднородные изменения эхоструктуры поджелудочной железы, солидное образование (Tumor?) тела поджелудочной железы».
Консультация терапевта: «Объемное образование поджелудочной железы? Анемия неясного генеза».
На основании данных анамнеза, лабораторных исследований, а также имеющейся клинической картины выставлен предварительный диагноз: «Некролитическая мигрирующая эритема? Кандидоз крупных складок».
С целью установления окончательного клинического диагноза назначен дополнительный метод исследования – компьютерная томограмма (КТ) органов брюшной полости.
Описание: на серии КТ-срезов получено изображение органов брюшной полости, забрюшинного пространства в нативном виде и после болюсного контрастного усиления Ультравист 370.
Печень имеет четкие ровные контуры, не увеличена, паренхима однородная, ее плотностные характеристики в пределах нормы – 55 ед. Н. Признаков портальной и билиарной гипертензии не выявлено. Краниокаудальный размер правой доли – 169 мм, левой – 54 мм. Желчный пузырь грушевидный, патологических образований не содержит. Холедох и внутрипеченочные протоки не расширены.
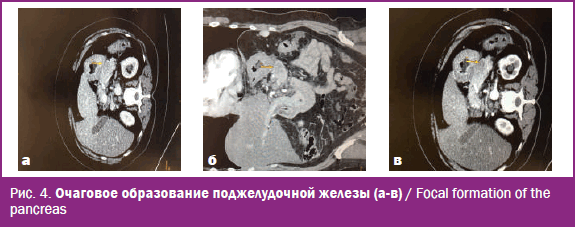
Поджелудочная железа нерезко увеличена в размерах. На уровне головки толщина – 26 мм, тело – 24 мм, хвост – 19 мм. В паренхиме на границе тела и хвоста железы определяется очаг пониженной плотности в нативном виде до 25 ед. Н, с размытыми контурами, размером 12 × 9 × 7 мм. После контрастного усиления определяется повышение плотности в очаговом образовании до 52 ед. Н. Вирсунгов проток не расширен.
Селезенка с продольным размером 86 мм, толщина – 44 мм, паренхима однородная. Почки не увеличены, контрастирование паренхимы адекватное. Чашечно-лоханочная система не расширена.
Увеличенных лимфоузлов на исследованном уровне не выявлено. После контрастного усиления зон патологического повышения плотности в паренхиматозных органах не определяется.
Заключение КТ органов брюшной полости: «КТ-признаки очагового образования поджелудочной железы (не исключен c-r)» (рис. 4, а-в).
После получения результатов обследования и на основании кожного патологического процесса выставлен окончательной клинический диагноз: «Некролитическая мигрирующая эритема. Кандидоз крупных складок», назначена топическая терапия комбинированными ГКС, анилиновые красители. Для определения дальнейшей тактики ведения пациентка переведена в Клинический онкологический диспансер № 1.
Таким образом, представленный нами клинический случай демонстрирует, что своевременная диагностика НМЭ является определяющим фактором раннего выявления рака поджелудочной железы. Понимание общности патогенетических аспектов между новообразованием и дерматозом, онкологическая настороженность смежных специалистов и полноценный комплекс диагностических мероприятий позволят организовать эффективное междисциплинарное взаимодействие и оказать своевременное лечение, повысив качество жизни больных с опухоль-ассоциированными дерматозами.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- Геворков А. Р., Дарьялова С. Л. Паранеопластические синдромы // Клиническая геронтология. 2009; 2: 34-49. [Gevorkov A. R., Daryalova S. L. Paraneoplasticheskiye sindromy [Paraneoplastic syndromes] Klinicheskaya gerontologiya. 2009; 2: 34-49.]
- Барабанов А. Л., Бобко Н. В., Симчук И. И. Некоторые вопросы классификации, эпидемиологии, этиопатогенеза, диагностики паранеопластических дерматозов (обзор литературы и собственные данные) // Дерматовенерология. Косметология. 2017; 4 (3): 415-425. [Barabanov A. L., Bobko N. V., Simchuk I. I. Nekotoryye voprosy klassifikatsii, epidemiologii, etiopatogeneza, diagnostiki paraneoplasticheskikh dermatozov (obzor literatury i sobstvennyye dannyye) [Some issues of classification, epidemiology, etiopathogenesis, diagnosis of paraneoplastic dermatoses (literature review and own data)] Dermatovenerologiya. Kosmetologiya. 2017; 4 (3): 415-425.]
- Павлова В. Ю., Соколов С. В., Гайдай А. В. Паранеопластический синдром – прогностическая значимость // Лечащий Врач. 2020; 4: 48. [Pavlova V. Yu., Sokolov S. V., Gayday A. V. Paraneoplasticheskiy sindrom – prognosticheskaya znachimost [Paraneoplastic syndrome – prognostic significance] The Lechaschi Vrach Journal. 2020; 4: 48.]
- Тлиш М. М., Глузмин М. И., Кузнецова Т. Г. Некролитическая эритема: Казуистика // Вестник дерматологии и венерологии. 2011; 6: 73-76. [Tlish M. M., Gluzmin M. I., Kuznetsova T. G. Nekroliticheskaya eritema: Kazuistika [Necrolytic erythema: Casuistry] Vestnik dermatologii i venerologii. 2011; 6: 73-76.]
- Tolliver S., Graham J., Kaffenberger B. H. A review of cutaneous manifestations within glucagonoma syndrome: necrolytic migratory erythema // International Journal of Dermatology. 2018; 57 (6): 642-645.
- John A. M., Schwartz R. A. Glucagonoma syndrome: a review and update on treatment // Journal of the European Academy of Dermatology and Venereology. 2016; 12 (30): 2016-2022.
- Тлиш М. М., Наатыж Ж. Ю., Кузнецова Т. Г. Коморбидность как междисциплинарная проблема: возможности прогнозирования // Лечащий Врач. 2020; 11: 55-58. [Tlish M. M., Naatyzh Zh. Yu., Kuznetsova T. G. Komorbidnost' kak mezhdistsiplinarnaya problema: vozmozhnosti prognozirovaniya [Comorbidity as an interdisciplinary problem: predictive capabilities] Lechaschi Vrach Journal. 2020; 11: 55-58.]
М. М. Тлиш*, доктор медицинских наук, профессор
Ж. Ю. Наатыж* , 1 , кандидат медицинских наук
Т. Г. Кузнецова*, кандидат медицинских наук
Д. И. Масько**
Я. В. Козырь*
* ФГБОУ ВО КубГМУ Минздрава России, Краснодар, Россия
** ГБУЗ ДККБ Минздрава Краснодарского края, Краснодар, Россия
Некролитическая мигрирующая эритема как диагностический маркер рака поджелудочной железы/ М. М. Тлиш, Ж. Ю. Наатыж, Т. Г. Кузнецова, Д. И. Масько, Я. В. Козырь
Для цитирования: Тлиш М. М., Наатыж Ж. Ю., Кузнецова Т. Г., Масько Д. И., Козырь Я. В. Некролитическая мигрирующая эритема как диагностический маркер рака поджелудочной железы // Лечащий Врач. 2021; 8 (24): 45-47. DOI: 10.51793/OS.2021.24.8.007
Теги: кожа, дерматоз, эритема, опухоль, метастазы
Паранеопластические дерматозы. Признаки паранеопластических дерматозов.
- Главная
- Версия для слабовидящих
- Руководство
- Структура
- ГБУЗ "ТОКВКД"
- Отдел лекарственного обеспечения
- Кабинет организационно-методической и научной работы
- Консультативно-диагностическое отделение
- Стационарное отделение
- Клинико-диагностическая лаборатория
- Административно-хозяйственная часть
- Административная часть
- Бухгалтерия
- Планово-экономический отдел
- Отдел правового, кадрового и информационного обеспечения
- Административно-хозяйственный отдел
- Федеральные нормативно-правовые акты
- Областные нормативно-правовые акты
- Стандарты оказания медицинской помощи
- Порядки оказания медицинской помощи
- Приказы учреждения
- Этика и деонтология
- Контакты
- Отзывы
- Электронный запрос
- Обратная связь
- Вопрос-ответ
- Medical tourism
- Tourisme médical
Паранеопластические дерматозы (ПД) представляют собой совокупность доброкачественных заболеваний и симптомов поражения кожи, возникающих под влиянием злокачественных опухолей внутренних органов. Чаще всего пигментация, кератинизация, буллезные высыпания и доброкачественные новообразования. Напоминая известный дерматоз, ПД всегда имеют особенности клинической картины, отличаются резистентностью к лечению и нередко — распространенностью. Они различны по этиологии, частоте и клиническим проявлениям. Основными клиническими признаками паранеопластических поражений кожи являются:
1) одновременное или почти одновременное развитие дерматоза и злокачественной опухоли;
2) статистическая достоверность корреляции обоих процессов;
3) исчезновение доброкачественного поражения кожи после хирургического удаления опухоли или после успешного химио-, лучевого лечения;
4) возобновление дерматоза в случае рецидива или метастазирования основной опухоли.
Клинические проявления паранеоплазий кожи весьма разнообразны, что затрудняет создание единой классификации. Большинство авторов выделяют облигатные, факультативные и вероятные ПД в зависимости от частоты их выявления при злокачественных новообразованиях внутренних органов. Облигатными ПД, которые наиболее часто сочетаются с раком внутренних органов, являются черный акантоз (злокачественная форма), круговидная эритема Гаммела, акрокератоз Базекса, приобретенный гипертрихоз пушковых волос, мигрирующая эритема, карциноидный синдром и др.
К факультативным паранеоплазиям, которые отличаются меньшей частотой сочетания со злокачественными опухолями, относятся дерматомиозит, генерализованный кожный зуд, буллезные дерматозы, мигрирующий тромбофлебит, первичный системный амилоидоз кожи, панникулит Вебера — Крисчена, синдром Пейтца — Егерса — Турена и т. д.
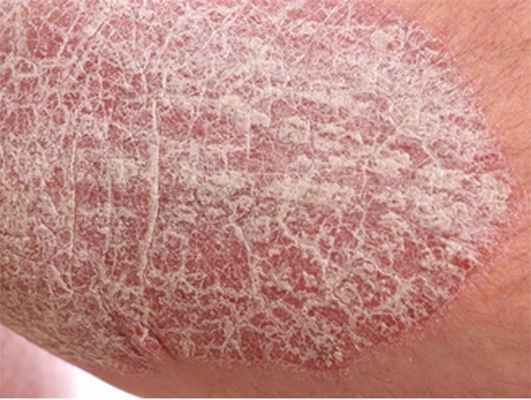
К паранеоплазиям, при которых рак внутренних органов и систем вероятен, относятся острые и подострые фигурные эритемы, приобретенный ихтиоз, эритродермия, опоясывающийлишай, ладонноподошвенная кератодермия, синдромы Коудена и Гарднера, гангренозная пиодермия, множественные кератоакантомы и прочее.
Особое внимание должно быть уделено больным пожилого возраста при атипичном и торпидном течении указанных дерматозов с высокой вероятностью их ассоциации со злокачественными новообразованиями. При вероятных паранеоплазиях опухолевые процессы внутренних органов выявляются лишь в отдельных случаях.
К везикулобуллезным дерматозам относят себорейную и вульгарную пузырчатку, буллезный пемфигоид, герпетиформный дерматит Дюринга.
Среди ПД наибольшее клиническое значение имеют черный акантоз, круговидная эритема Гаммела, акрокератоз Базекса, герпетиформный дерматит Дюринга, паранеопластический пемфигус, дерматомиозит.
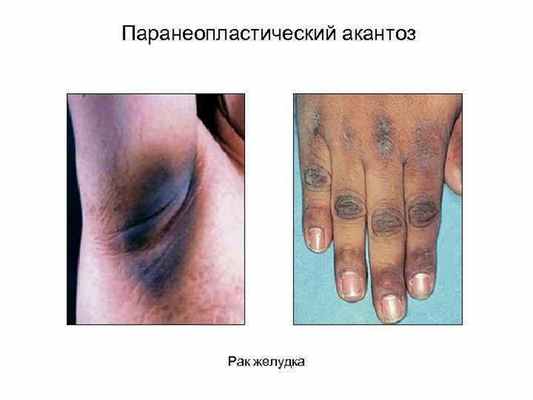
Папиллярно-пигментная дистрофия кожи, или acanthosis nigricans (черный акантоз), является классическим ПД .
![]()
Впервые на связь этого дерматоза с раком внутренних органов указал еще в XIX в. Ж. Дарье. Дерматоз встречается в виде доброкачественной формы у лиц молодого возраста (юношеская форма) на фоне гормональных нарушений и злокачественной (паранеопластической) формы у лиц старше 40 лет и в 60–100 % случаев указывает на рак внутренних органов, прежде всего желудочно- кишечного тракта (желудок, поджелудочная железа, толстая кишка), реже — легких, матки, молочной железы. Почти у 30 % больных дерматоз предшествует клиническим признакам злокачественной опухоли. Черный акантоз является неблагоприятным прогностическим симптомом, так как в большинстве случаев возникает уже в период метастазирования. По разным данным, после проявления первых кожных изменений 50 % больных погибают в течение 9 мес, 75 % — в течение 1,5 лет и почти 90 % — в сроки до 2 лет. Процесс локализуется преимущественно в подмышечных областях, на задней поверхности шеи, вокруг пупка, заднего прохода и наружных половых органов. У 50 % больных также поражается слизистая полости рта, конъюнктивы, половых губ, где часто возникают сосочковопигментные изменения кожи, напоминающие остроконечные кондиломы.Паранеопластический черный акантоз следует дифференцировать с доброкачественным черным акантозом, который появляется с рождения, в детстве или период полового созревания; с черным псевдоакантозом, возникающим при ожирении, и черным акантозом, сопутствующим некоторым генетическим дерматозам.
![]()
Псориазиформный акрокератоз Базекса чаще возникает одновременно с клиническими симптомами рака или предшествует опухолевому процессу на несколько лет.
![]()
Многочисленные клинические наблюдения показывают, что дерматоз чаще бывает у мужчин 50–60 лет, почти в 100 % случаев связан с раком верхних отделов дыхательной и пищеварительной систем, в 60–70 % — с раком предстательной железы. В патогенезе заболевания, помимо злокачественных новообразований внутренних органов, определенная роль принадлежит злоупотреблению алкоголем, курению, эндокринным и метаболическим нарушениям, изменениям симпатической нервной системы и иммунным нарушениям.
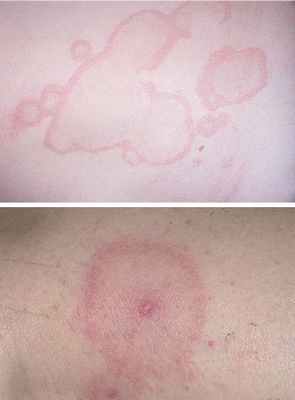
Кольцевидная (ползучая) эритема Гаммела относится к фигурным эритемам и почти в 100 % случаев связана с опухолями висцеральных органов (аденокарцинома желудка, карцинома молочной железы, рак легкого, гениталий) Дерматоз развивается в возрасте 50–60 лет, чаще появляется за несколько месяцев до манифестации злокачественной опухоли, иногда одновременно с ней.
![]()
![]()
![]()
Группу повышенного риска составляют мужчины и женщины 40–55 лет. Клинически проявляется быстро развивающимися и мигрирующими гирляндовидными или полосовидными эритемами на лице, затем на туловище и конечностях с мелкопластинчатым шелушением коричневого цвета и резкими границами. Периферический край эритематозных элементов несколько отечен и медленно эксцентрически перемещается. В выраженных случаях высыпания напоминают кожу зебры и сопровождаются сильным зудом.
Герпетиформный дерматит Дюринга встречается при всех локализациях и формах злокачественных опухолей, чаще у больных раком гениталий, желудочно- кишечного тракта, легких. Заболевание характеризуется полиморфизмом кожных элементов, одновременно или с небольшим интервалом появляются пузырьки, пузыри, папулы, пустулы, раньше — волдыри, расположенные на ограниченных эритематозных участках.
![]()
Выделяют особую форму пузырчатки — паранеопластический пемфигус, при котором могут сочетаться клинические признаки акантолитической пузырчатки и многоформной экссудативной эритемы. Паранеопластическая пузырчатка чаще отмечается при лимфопролиферативных заболеваниях, но возможна и при других опухолях (карцинома почки, рак легкого). Клинические проявления паранеопластического пемфигуса могут возникать на любом этапе развития опухоли, после ее удаления дерматоз, как правило, полностью регрессирует и появляется вновь при метастазировании.
![]()
Синдром Пейтца — Егерса — Турена характеризуется периоральной пигментацией кожи и слизистой оболочки полости рта (напоминает веснушки), желудочно-кишечным полипозом, часто трансформирующимся в аденокарциному.
![]()
Появление гиперпигментации по типу лентиго, характерной для данного дерматоза, может способствовать раннему выявлению опухолей пищеварительного тракта.
Необходимо проявлять онконастороженность и проводить тщательное онкологическое обследование в следующих ситуациях:
1) дерматоз появляется у больного старше 50 лет, имеет торпидное течение на фоне адекватной терапии, при нормальном уровне сахара крови присоединяется вторичная и микотическая инфекция;
2) кожный процесс более распространен по сравнению с классическими высыпаниями;
3) больного беспокоит интенсивный зуд, длительный и без ремиссий;
4) имеются жалобы на нарушение общего самочувствия — слабость, недомогание, снижение аппетита и т. д.;
5) при клиническом анализе крови выявляется повышение СОЭ, уровня сегментоядерных нейтрофилов, лимфоцитоз;
6) при биохимическом исследовании крови — диспротеинемия за счет снижения уровня альбуминов, гипергаммаглобулинемия, гиперальфа2глобулинемия, повышение уровня АСТ, АЛТ, тимоловой пробы, сиаловой кислоты, снижение показателей сулемовой пробы, положительный С реактивный протеин.
В заключение следует отметить, что своевременная диагностика паранеоплазий кожи способствует выявлению злокачественных новообразований внутренних органов в более ранние сроки, а следовательно — проведению адекватного противоопухолевого лечения. Дальнейшего уточнения требуют вопросы своевременной диагностики и дифференциальной диагностики ПД, поиска опухолевых маркеров поражения кожи.
Паранеопластические дерматозы ( Паранеоплазии кожи , Параонкологические дерматозы )
Паранеопластические дерматозы – это группа заболеваний и симптомов поражения кожи, которые возникают под влиянием злокачественных новообразований внутренних органов. По своим проявлениями дерматозы, ассоциированные с раком, имеют много общего с обычными дерматологическими заболеваниями: зуд, экскориации, эритематозные, везикуло-буллезные высыпания, лихенификация, пигментация. Однако они отличаются большей распространенностью поражения и торпидным течением. Диагностика включает выявление характерных симптомов при общем осмотре и дерматоскопии, гистологическое исследование кожи. Достичь ремиссии удается только при условии полного удаления раковой опухоли.
МКБ-10
L99.8 Другие уточненные изменения кожи и подкожной клетчатки при болезнях, классифицированных в других рубриках
![Паранеопластические дерматозы]()
Общие сведения
В научной литературе для обозначения этой группы заболеваний также применяется термин «параонкологические дерматозы». Первым, кто обратил внимание на связь доброкачественных дерматозов и онкологического заболевания был французский врач А. Трюссо в 1865 году. Ж. Дарье, прозванный «отцом современной дерматологии» впервые установил связь черного акантоза с раком желудочно-кишечного тракта. Паранеопластические дерматозы развиваются у 27% пациентов с онкологическими заболеваниями. В трети случаев поражение кожи является первым, а порой и единственным признаком, свидетельствующим о развитии рака. Кожные симптомы наблюдаются у 75% онкологических больных с запущенными формами рака.
![Паранеопластические дерматозы]()
Причины
Развитие паранеопластических дерматозов определяется растущей раковой опухолью, которая изменяет функционирование всего организма в целом и кожи в частности. Разные виды малигнизированных клеток обладают целым спектром приспособительных реакций, что объясняет многообразие форм паранеопластических процессов. К числу основных механизмов опосредованного влияния опухоли на состояние и функционирование кожи как органа относятся:
- Секреция биологически активных веществ. Раковые клетки синтезируют и выделяют в кровь повышенное количество факторов роста, цитокинов, простагландинов, иммуноглобулинов, энзимов, эмбриональных протеинов, которые изменяют скорость и характер обменных процессов.
- Нарушение работы иммунной системы. Иммуносупрессия – это один из ведущих механизмов сохранения злокачественного новообразования в организме, так как иммунная система в норме распознает перерожденные клетки и уничтожает их. На втором месте по значимости ‒ образование иммунных комплексов, которые взаимодействуют с тканями дермы и вызывают выраженную воспалительную реакцию.
- Нарушение передачи регуляторных сигналов. Изменение физиологического ответа клетки на стимулирующее воздействие происходит в результате образования эктопических рецепторов клеточной мембраны, блокирования нормальных рецепторов биологически неактивными аналогами гормонов, которые синтезируются опухолью.
- Высвобождение биоактивных белков и пептидов. В условиях патологической васкуляризации опухолевого узла при массивном разрушении клеток высвобождается большое количество энзимов и других белковых молекул, присутствие которых в крови и тканевой жидкости не характерно. Они изменяют обменные процессы, провоцируют развитие воспаления, некроза тканей и других патологических реакций.
Патогенез
Значение в развитии параонкологического дерматоза имеет не прямое воздействие опухоли на ткани, а опосредованное ее влияние на обменные, иммунные и биохимические реакции, протекающие в организме. В процессе раковой трансформации нормальные клетки утрачивают специализированные функции и строение, начинают синтезировать и выделять в кровь биологически активные вещества, обеспечивающие рост сосудов, кровоснабжение и питание ракового узла. Следствием этих нарушений становится появление разнообразных клинических симптомов: зуда, сыпи, некроза, воспаления и проч.
Иммунные сдвиги могут возникать на стадии трансформации нормальных клеток в раковые, то есть задолго до формирования опухоли, которую можно выявить с помощью инструментальных и лабораторных диагностических методов. На этом этапе клетки утрачивают способность к дифференциации, синтезируют совершенно несвойственный им в норме спектр продуктов. Развитие паранеопластического процесса в этот период обусловлено распознаванием иммунной системой трансформированных клеток как чужеродных. Иммунными и аутоиммунными комплексами одновременно с раковыми могут повреждаться нормальные клетки.
Классификация
Единой общепринятой классификации паранеопластических дерматозов в клинической дерматологии настоящее время нет. Большинство исследователей сходится во мнении, согласно которому целесообразно разделять все поражения кожных покровов на группы в зависимости от частоты их выявления при злокачественных заболеваниях внутренних органов. Согласно этой классификации все параонкологические дерматозы делятся на:
- Облигатные. Появление паранеопластических кожных симптомов, как правило, обусловлено раком внутренних органов. По клинической картине дерматоза часто можно судить о локализации опухолевого узла и характере протекания онкологического процесса. К этой группе относятся злокачественная форма черного акантоза, круговидная эритема Гаммела, акрокератоз Базекса и проч.
- Факультативные. Связь доброкачественных кожных проявлений и висцерального рака статистически достоверна, однако вероятность одновременного протекания дух процессов ниже, чем для группы облигатных паранеопластических дерматозов. Сюда относят карциноидный синдром, ретикулогистиоцитому, приобретенные пахидермопериостоз и кератодермию ладоней и подошв, буллезный пемфигоид и др.
- Вероятные. Дерматозы из данной группы могут ассоциироваться со злокачественными новообразованиями при прогредиентном течении дерматологического заболевания, устойчивости к проводимой терапии, частом рецидивировании. К группе вероятных паранеопластических дерматозов относят первичный системный амилоидоз, эксфолиативную эритродермию, позднюю кожную порфирию и некоторые другие.
Факультативные паранеопластические дерматозы выявляются в 54% случаев, вероятные в 32%. На долю облигатных паранеоплазий приходится 14%. В 85% случаев облигатные паранеопластические изменения кожных покровов выявляются при запущенных формах рака.
Ряд клиницистов в своей работе использует классификацию паранеопластических дерматозов, которая учитывает морфологические особенности кожных поражений. По этому принципу все параонкологические дерматологические изменения у больных с экстракутанными опухолями, можно разделить на три группы:
- Эритематозные. Сюда относят круговидную ползучую эритему Гаммела, центробежную эритему Дарье, многоформную экссудативную эритему, которые объединяются в группу на основании преобладающего симптома – интенсивного ограниченного покраснения кожных покровов. По статистике, паранеопластические эритематозные дерматозы чаще развиваются у женщин.
- Пруригинозные. Ведущим симптомом паранеопластических пруригинозных дерматозов является интенсивный упорный кожный зуд. Его возникновение связывают с аутоиммунной реакцией, которая вызвана цитолизом тканей. К ним относятся хроническая рецидивирующая крапивница, хроническая почесуха взрослых и узловатое пруриго.
- Везикулобуллезные. Отличительной чертой везикулобуллезных дерматозов является образование пузырей разного размера. К данной группе можно отнести себорейную и вульгарную пузырчатку, буллезный пемфигоид, герпетиформный дерматит Дюринга.
Симптомы паранеопластических дерматозов
По внешним проявлениям поражения кожи напоминают известные дерматозы. Заподозрить связь выявленной кожной патологии со скрыто протекающим онкологическим процессом можно в случаях, когда дерматоз развивается у пациента старшего или пожилого возраста, отличается значительной распространенностью и устойчивостью к терапии. Так, например, при герпетиформном дерматите Дюринга кожный зуд, экзематозные и эритематозные высыпания не поддаются специфической терапии. Часто дерматоз, связанный с висцеральным раком, протекает с нарастанием общих симптомов, таких как слабость, утомляемость, потеря веса.
Первые признаки паранеопластического кожного заболевания появляются одновременно или почти одновременно с раковой опухолью. При этом период между началом дерматоза и выявлением рака может составлять от нескольких месяцев до нескольких лет. Максимальная степень онкологического риска (80%) существует в первые три года после первичной манифестации неспецифических изменений кожи. На фоне успешного хирургического лечения, химио- или лучевой терапии наблюдается быстрый регресс паранеопластических кожных проявлений. При рецидиве рака и метастазировании дерматоз возобновляет свое течение.
Исключением являются злокачественные новообразования, обусловленные наследственными синдромами (нейрофиброматоз, болезнь Кауден, синдромы Гарднера, Мюир-Торре, Пейтса-Егерса). В этих случаях параллелизм течения онкологического заболевания и дерматоза отсутствует, что связано с взаимной генетической детерминированностью опухолевых и неопухолевых элементов.
Осложнения
Поражение кожи на фоне иммуносупрессии создает благоприятные условия для беспрепятственного проникновения в ткани бактерий и грибков, активации дремлющей в организме инфекции. Так, например, частота встречаемости опоясывающего лишая, который вызывается вирусом простого герпеса, значительно выше у пациентов с солидными злокачественными опухолями по сравнению со здоровыми лицами и пациентами, страдающими неонкологическими заболеваниями.
Воспалительный процесс, который развивается при присоединении инфекции, значительно усугубляет состояние пациента, осложняет лечение. Нарушение общего состояния приводит к снижению трудоспособности. Резко снижает качество жизни больных кожный зуд, который изматывает больного, делает сон поверхностным, затрудняет засыпание.
Диагностика
Комплексное обследование пациента с подозрением на паранеопластический дерматоз преследует две основные цели: первая – постановка точного дерматологического диагноза, вторая – онкопоиск. Перечень исследований в каждом конкретном случае определяется клинической картиной и местом предполагаемой локализации первичного ракового узла. Комплексное обследование больного может включать в себя:
- Общий осмотр. Определить вид дерматоза в большинстве случаев можно по данным общего осмотра с дерматоскопией. Дерматозы при неоплазиях необходимо дифференцировать с метастатическим поражением дермы и прорастанием ее опухолью, осложнений терапии, последствий дефицита питания. У женщин на приеме дерматолога проводится пальпация молочных желез при подозрении на рак данной локализации.
- Анализы крови. Выполняются рутинные исследования (общий и биохимический анализы крови), проводятся исследования с помощью иммунных и биохимических методов с целью выявления веществ, синтезируемых опухолью. Количественные показатели исследований позволяют судить о стадии онкологического процесса и степени дифференцировки опухоли.
- Визуализация опухоли. Установить локализацию ракового узла, его размеры, стадию онкологического процесса позволяют методы медицинской визуализации: УЗИ мягких тканей, компьютерная томография и магнитно-резонансная томография. Исследование полых органов проводится с помощью эндоскопии.
- Гистологическое исследование. Образцы кожи получают при проведении биопсии. Микроскопическое изучение биоптата в случае паранеопластического дерматоза проводится с целью постановки правильного диагноза дерматологического заболевания и определения вида опухоли.
Лечение паранеопластического дерматоза
Устранить кожные проявления возможно только в случае излечения основного злокачественного новообразования. Однако дерматологические симптомы могут появиться задолго до выявления рака внутренних органов. Больной может в течение длительного времени нуждаться в симптоматической терапии, которая включает в себя:
- Общее лечение. Назначаются антигистаминные, противовоспалительные препараты, антибиотики, антимикотики в виде таблеток, внутримышечных и внутривенных инъекций. Лечение проводится до тех пор, пока не исчезнут кожные проявления дерматоза и не наступит ремиссия. В ходе терапии дерматолог может менять препараты на более эффективные, если улучшения не наступает.
- Местное лечение. Играет вспомогательную роль при проведении общей терапии. Предполагает локальное нанесение на кожу и слизистые растворов, кремов и мазей с антисептическим, обезболивающим, противозудным, подсушивающим действием. Способствует быстрому облегчению симптомов, предотвращает инфицирование.
Прогноз и профилактика
Особого внимания требуют случаи развития дерматозов у людей старшего и пожилого возраста. У этой категории пациентов риск возникновения онкологического заболевания по сравнению с молодыми людьми повышается многократно. Наличие паранеопластического кожного поражения требует проведения комплексного обследования для выявления рака. Своевременно проведенная диагностика и устранение рака способно продлить жизнь больного на несколько лет. Способы профилактики параонкологических дерматозов не разработаны. Снизить вероятность развития онкологии позволяет здоровый образ жизни, отказ от вредных привычек, устранение вредных производственных и средовых факторов (работа с асбестом и др.).
1. Паранеопластические дерматозы. Сведения об этиологии, патогенезе, клинических проявлениях наиболее часто встречающихся паранеопластических дерматозов/ Болотная Л.А., Сербина И.М.// Международный медицинский журнал. – 2008 - №3.
3. Паранеопластические дерматозы (клиническая лекция)/ Федотов В.П.// Дерматовенерология. Косметология. Сексопатология. - 2013.
4. Паранеопластические дерматозы/ Кузнецова Н. П., Цыренова С. А.// Сибирский медицинский журнал (Иркутск). – 1994.
Паранеопластические дерматозы. Признаки паранеопластических дерматозов.
Паранеопластические дерматозы. Признаки паранеопластических дерматозов.
Паранеопластические дерматозы (син.: параонкологические дерматозы) — неспецифические поражения кожи, обусловленные влиянием опухоли на метаболизм, иммунные и регуляторные системы организма.
В настоящее время описано более 60 паранеопластических заболеваний, которые обнаруживаются у 7-15% больных злокачественными новообразованиями внутренних органов и являются их системным проявлениям. Злокачественные опухоли изменяют физиологические процессы в организме и приводят к накоплению в нем обычно несинтезируемых биологически активных веществ (гормонов, ферментов, факторов роста) и опухолевых антигенов, не только стимулирующих прогрес-сирование злокачественного процесса, но и способствующих возникновению новых клинических симптомов. Иммунные сдвиги в организме могут возникать уже на стадии клеточной трансформации. При определенной генетической предрасположенности они уже в этот период могут приводить к паранеопластическим проявлениям. Биологически активные вещества, поступившие из опухоли в кровь, другие биологические жидкости и ткани обнаруживаются с помощью иммунных и биохимических методов. При этом количественные показатели их содержания зависят от стадии опухолевого процесса и степени дифференциров-ки опухоли.
Поскольку кожа наиболее полно осуществляет связь с окружающей средой и реагирует на различные отклонения от нормального состояния организма, в том числе на злокачественные новообразования внутренних органов, важнейшей и наиболее широко представленной разновидностью паранеопластических заболеваний являются паранеопластические дерматозы.
Впервые на связь кожного поражения с висцеральным раком обратил внимание Trousseau в 1865 г., речь шла о связи мигрирующего тромбофлебита с раком желудка, матки, яичников. Несколько позже сочетание черного акантоза со злокачественными новообразованиями желудочно-кишечного тракта было отмечено J. Darier.
Злокачественные опухоли и поражения кожи могут развиваться одновременно или следовать друг за другом после относительно короткого промежутка. При этом течение кожного процесса отличается упорством к проводимой терапии. Нередко паранеопластический дерматоз может оказаться первым проявлением опухоли. В ряде случаев характер его позволяет даже заподозрить локализацию опухоли. С другой стороны, определенный тип злокачественных опухолей ассоциируется со специфическим поражением кожи, например аденокарцинома — с черным акантозом или круговидной эритемой Гаммела. Понятие «паранеопластический дерматоз» относится и к генетически обусловленным синдромам, одним из компонентов которых является злокачественное новобразование. При многих из них известен характер наследования.
Они обусловлены взаимной генетической детерминированностью опухолевых и неопухолевых элементов.
Паранеопластические дерматозы могут быть часто встречающимися или очень редкими, как, например, псориазиформный акрокератоз Базекса. При злокачественных опухолях, обусловленных наследственными синдромами (синдромом Гарднера, синдромом Мюир—Торре. синдромом Пейтца—Егерса, болезнью Кауден, нейрофиброматозом), кожные поражения не всегда развиваются одновременно с другими проявлениями и нередко отсутствует параллелизм течения. И.О. Curth (1976) для анализа взаимосвязи дерматозов с другими заболеваниями, в том числе злокачественными опухолями внутренних органов, предложил 5 критериев.
1. Одновременное начало кожного заболевания и злокачественного новообразования внутренних органов или появление кожного заболевания после выявления злокачественного заболевания внутреннего органа. 2. Параллельное течение кожного заболевания и злокачественного заболевания внутренних органов.
3. Наличие определенного типа или места развития рака, связанного с кожным заболеванием.
4. Статистически подтвержденные свидетельства того, что злокачественные заболевания чаще развиваются у пациентов с кожными заболеваниями, чем в соответствующих по полу и возрасту контрольных популяциях.
5. Генетическая связь между синдромами с кожными проявлениями и злокачественными заболеваниями внутренних органов. Поскольку кожные паранеоплазии являются следствием злокачественных новообразований внутренних органов и систем, их эффективное лечение приводит к стойкому исчезновению паранеопластического дерматоза. Ошибки же в диагностике паранеопластических дерматозов нередко ведут к неблагоприятным последствиям и даже гибели больных от запущенных форм рака. В то же время следует учитывать, что при паранеопластических дерматозах продолжительность жизни больных может быть весьма ограничена, а злокачественное новообразование внутренних органов так и не удается обнаружить. Затянувшиеся диагностические исследования могут отрицательно сказаться не только на сроке жизни, но и на ее качестве. Поэтому обследование больного должно быть не столько исчерпывающим, сколько эффективным, основанным на сборе подробного анамнеза, тщательном физикальном обследовании, продуманных лабораторных исследованиях.![опухоль кожи]()
Единая классификация паранеопластических дерматозов в настоящее время отсутствует. Так, например, О. Braun-Falco и соавт. выделяют облигатные и факультативные паранеопластические дерматозы. Т. Фицпатрик и соавт — облигатные паранеопластические дерматозы, наличие которых указывает на присутствие злокачественной опухоли; факультативные, которые часто ассоциируются со злокачественными новообразованиями, и вероятные, иногда сочетающиеся со злокачественными новообразованиями. На основании данных литературы и собственного опыта мы предлагаем следующую классификацию паранеопластических дерматозов.
Облигатные паранеопластические дерматозы, развитие которых в зрелом возрасте, как правило, обусловлено злокачественными новообразованиями.
1. Злокачественный черный акантоз.
2. Акрокератоз псориазиформный Базекса.
3. Эритема круговидная Гаммеля.
4. Ланугинозный гипертрихоз.
5. Эритема мигрирующая некролитическаяФакультатиеные паранеопластические дерматозы, связь которых со злокачественными новообразованиями внутренних органов статистически предсказуема.
1. Карциноидный синдром.
2. Приобретенный пахидермопериостоз.
3. Ретикулогистиоцитома.
4. Опухольиндуцированная криоглобулине-мия.
5. Приобретенная кератодермия ладоней и подошв.
6. Приобретенный ихтиоз.
7. Дерматомиозит у взрослых.
8. Буллезный пемфигоид.
9. Болезнь Коуден.Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Паранеопластические дерматозы
![Паранеопластические дерматозы]()
Паранеопластические дерматозы
МКБ-10 коды
Описание
Паранеопластические дерматозы. Это группа заболеваний и симптомов поражений кожи, возникающих под влиянием злокачественных новообразований внутренних органов. По своим проявлениям связанные с раком дерматозы имеют много общего с нормальными дерматологическими заболеваниями: зуд, экскориация, эритематоз, везикулярно-буллезные высыпания, лихенификация, пигментация. Однако чаще встречаются травмы и вялое течение. Диагноз включает выявление характерных симптомов при общем осмотре и дерматоскопии, гистологическом исследовании кожи. Ремиссия может быть достигнута только при полном удалении раковой опухоли.
![Паранеопластические дерматозы]()
Паранеопластические дерматозы
Дополнительные факты
В научной литературе термин «онкологический дерматоз» также используется для обозначения этой группы заболеваний. Первым, кто обратил внимание на связь между доброкачественным дерматозом и онкологическими заболеваниями, был французский доктор А. Труссо в 1865 году. Дж. Дарья, впервые прозванный «отцом современной дерматологии», впервые установил связь черного акантоза с рак желудочно-кишечного тракта. Паранеопластические дерматозы развиваются у 27% больных раком. В трети случаев повреждение кожи является первым, а иногда и единственным признаком, указывающим на развитие рака. Кожные симптомы наблюдаются у 75% онкологических больных с запущенными формами рака.
Причины
Развитие паранеопластических дерматозов определяется растущей раковой опухолью, которая изменяет функционирование организма в целом и кожи в частности. Различные типы злокачественных клеток имеют целый ряд адаптационных реакций, что объясняет разнообразие форм паранеопластических процессов. Основные механизмы косвенного воздействия опухоли на состояние и функционирование кожи как органа включают в себя:
• Секреция биологически активных веществ. Раковые клетки синтезируют и выделяют в кровь повышенное количество факторов роста, цитокинов, простагландинов, иммуноглобулинов, ферментов и эмбриональных белков, что меняет скорость и характер метаболических процессов.
• Нарушение функционирования иммунной системы. Иммуносупрессия является одним из основных механизмов сохранения злокачественных новообразований в организме, так как иммунная система обычно распознает и уничтожает вырожденные клетки. Во-вторых, образование иммунных комплексов, которые взаимодействуют с тканями дермы и вызывают выраженную воспалительную реакцию.
• Нарушение передачи регулирующих сигналов. Изменение физиологического ответа клетки на стимулирующий эффект происходит в результате образования эктопических рецепторов на клеточной мембране, блокирования нормальных рецепторов биологически неактивными аналогами гормонов, синтезируемых опухолью.
• Высвобождение биологически активных белков и пептидов. В условиях патологической васкуляризации опухолевого узла с массивным разрушением клеток высвобождается большое количество ферментов и других белковых молекул, присутствие которых в крови и тканевой жидкости не характерно. Они изменяют обменные процессы, вызывают развитие воспаления, некроза тканей и других патологических реакций.Патогенез
Важное значение для развития параонкологического дерматоза имеет не прямое воздействие опухоли на ткани, а его косвенное влияние на метаболические, иммунные и биохимические реакции, происходящие в организме. Во время трансформации рака нормальные клетки теряют свои особые функции и структуры, начинают синтезировать и доставлять в кровь биологически активные вещества, которые обеспечивают рост сосудов, кровоснабжение и питание ракового узла. Следствием этих нарушений является появление различных клинических симптомов: зуд, сыпь, некроз, воспаление.
Иммунные сдвиги могут возникать при превращении нормальных клеток в раковые, то есть задолго до образования опухоли, что можно обнаружить с помощью инструментальных и лабораторных методов диагностики. , В этот момент клетки теряют способность дифференцироваться, синтезировать спектр продуктов, что совершенно непривычно для них в норме. Развитие паранеопластического процесса в этот период обусловлено признанием иммунной системой трансформированных клеток чужеродными. Иммунные и аутоиммунные комплексы одновременно с раком могут повредить нормальные клетки.Классификация
В настоящее время не существует единой и общепринятой классификации паранеопластических дерматозов в клинической дерматологии. Большинство исследователей сходятся во мнении, что целесообразно разделить все поражения кожи на группы по частоте их выявления при злокачественных заболеваниях внутренних органов. Согласно этой классификации все параонкологические дерматозы делятся на: Появление паранеопластических кожных симптомов обычно обусловлено раком внутренних органов. В зависимости от клинической картины дерматоза часто можно судить о местонахождении опухолевого узла и характере онкологического процесса. К этой группе относятся злокачественная форма черного акантоза, округлая эритема Hammel, акрокератоз Bazex и. Связь между доброкачественными кожными проявлениями и висцеральным раком статистически значима, но вероятность одновременного протекания процессов меньше, чем в группе обязательных паранеопластических дерматозов. Они включают карциноидный синдром, reticulohistiocytoma, periostosis приобретенного paquiderma и кератодермии из ладоней и подошв, буллезный пемфигоид. Дерматозы в этой группе могут быть связаны со злокачественными новообразованиями, с прогрессирующим прогрессированием дерматологического заболевания, устойчивостью к проводимой терапии и частым рецидивом. В группу вероятных паранеопластических дерматозов входит первичный системный амилоидоз, эксфолиативная эритродермия, кожная порфирия и другие.
Необязательные паранеопластические дерматозы выявляются в 54% случаев, вероятно в 32%. Обязательная паранеоплазия составила 14%. В 85% случаев обязательные паранеопластические изменения кожи обнаруживаются при запущенных формах рака.
Ряд клиницистов в своей работе использует классификацию паранеопластических дерматозов, которая учитывает морфологические особенности поражений кожи. Согласно этому принципу все параонкологические дерматологические изменения у пациентов с удаленными опухолями можно разделить на три группы: К ним относятся циркулярная ползучая эритема Хаммела, центробежная эритема Дарья, многоформная экссудативная эритема, которые сгруппированы на основе преобладающего симптома - интенсивного ограниченного покраснения кожи. По статистике, у женщин чаще развиваются паранеопластические эритематозные дерматозы. Ведущим симптомом паранеопластических прощелочающих дерматозов является сильный постоянный зуд кожи. Его возникновение связано с аутоиммунной реакцией, вызванной цитолизом ткани. К ним относятся хроническая рецидивирующая крапивница, хронический зуд у взрослых и узелковый ушиб.
• Vesiculobulleux. Отличительной особенностью везикулобуллезного дерматоза является образование пузырьков разных размеров. В эту группу входят себорейная и обычная пузырчатка, буллезный пемфигоид, герпетиформный дерматит Дюринга.Клиническая картина
Внешние проявления поражений кожи напоминают хорошо известные дерматозы. Можно предположить связь между выявленной патологией кожи и скрытым онкологическим процессом в случаях, когда дерматоз развивается у пожилых или пожилых пациентов, очень распространенных и устойчивых к терапии. Так, например, при герпетиформном дерматите Дюринга зуд кожи, экзематозная и эритематозная сыпь не поддаются специфической терапии. Висцеральный рак, связанный с дерматозом, часто встречается с увеличением общих симптомов, таких как слабость, усталость, потеря веса.
Первые признаки паранеопластического заболевания кожи появляются одновременно или почти одновременно с раковой опухолью. В этом случае период между началом дерматоза и обнаружением рака может варьироваться от нескольких месяцев до нескольких лет. Самая высокая степень риска развития рака (80%) существует в первые три года после первоначального проявления неспецифических изменений кожи. На фоне успешного хирургического лечения, химиотерапии или лучевой терапии наблюдается быстрая регрессия паранеопластических кожных проявлений. С рецидивом рака и метастазирования дерматоз снова начинает развиваться.
Исключение составляют злокачественные новообразования, вызванные наследственными синдромами (нейрофиброматоз, болезнь Каудена, синдромы Гарднера, Мьюра-Торре, Пейтса-Ягерса). В этих случаях отсутствует параллелизм с течением онкологических заболеваний и дерматозов, что связано с взаимным генетическим определением опухолевых и неопухолевых элементов.
Ассоциированные симптомы: Кожный зуд. Потеря веса.Возможные осложнения
Поражение кожи в условиях иммуносупрессии создает благоприятные условия для беспрепятственного проникновения бактерий и грибков в ткани и активации спящей инфекции в организме. Например, частота опоясывающего герпеса, вызванного вирусом простого герпеса, значительно выше у пациентов с солидными злокачественными опухолями по сравнению со здоровыми людьми и пациентами, страдающими от незлокачественных заболеваний.
Воспалительный процесс, развивающийся при прикреплении инфекции, значительно ухудшает состояние пациента и усложняет лечение. Нарушение общего состояния приводит к снижению инвалидности. Это резко снижает качество жизни пациентов, зуд кожи, которая истощает пациента, делает сон поверхностным, затрудняет сон.Диагностика
Комплексное обследование пациента с подозрением на паранеопластический дерматоз преследует две основные цели: первая - поставить точный дерматологический диагноз, а вторая - онкологический поиск. Список исследований в каждом случае определяется клинической картиной и расположением предполагаемой локализации первичного ракового узла. Комплексное обследование пациента может включать: В большинстве случаев тип дерматоза может быть определен в соответствии с общим обследованием с дерматоскопией. Дерматоз с новообразованием необходимо дифференцировать с метастатическим поражением дермы и ее прорастанием опухолью, осложнениями терапии, последствиями дефицита питательных веществ. На приеме у дерматолога женщины подвергаются пальпации молочных желез с подозрением на рак этой локализации. Проводятся рутинные исследования (общие и биохимические анализы крови), исследования проводятся с использованием иммунных и биохимических методов для выявления веществ, синтезируемых опухолью. Количественные показатели исследований позволяют судить о стадии онкологического процесса и степени дифференцировки опухоли.
• Отображение опухоли. Для установления локализации ракового узла, его размеров, стадии онкологического процесса, методы медицинской визуализации позволяют проводить: УЗИ мягких тканей, компьютерную томографию и магнитно-резонансную томографию. Исследование полых органов проводится с помощью эндоскопии.
• Гистологическое исследование. Образцы кожи получены с помощью биопсии. Микроскопическое исследование биопсии в случае паранеопластического дерматоза проводится с целью постановки правильного диагноза дерматологического заболевания и определения типа опухоли.Лечение
Исключить кожные проявления можно только в случае излечения основного злокачественного новообразования. Однако дерматологические симптомы могут появиться задолго до того, как будет обнаружен рак внутренних органов. Пациент может нуждаться в длительном периоде симптоматической терапии, которая включает в себя: Назначаются антигистаминные, противовоспалительные, антибиотики, антимикотики в виде таблеток, внутримышечные и внутривенные инъекции. Лечение проводится до тех пор, пока кожные проявления угрей не исчезнут и не наступит ремиссия. Во время терапии дерматолог может изменить лекарства на более эффективные, если нет улучшения. Он играет вспомогательную роль в проведении общей терапии. Он предполагает местное нанесение растворов, кремов и мазей на кожу и слизистые оболочки с антисептическим, обезболивающим, противозудным действием. Способствует быстрому облегчению симптомов, предотвращает инфекцию.
Список литературы
1. Паранеопластические дерматозы. Сведения об этиологии, патогенезе, клинических проявлениях наиболее часто встречающихся паранеопластических дерматозов/ Болотная Л.А., Сербина И.М.// Международный медицинский журнал. – 2008 - №3.
2. Дерматоонкология/ под ред. Г.А. Галил-Оглы, В.А. Молочкова, Ю.В. Сергеева. – 2005.
3. Паранеопластические дерматозы (клиническая лекция)/ Федотов В.П.// Дерматовенерология. Косметология. Сексопатология. - 2013.
4. Паранеопластические дерматозы/ Кузнецова Н. П., Цыренова С. А.// Сибирский медицинский журнал (Иркутск). – 1994.Читайте также:
- Административная часть
- ГБУЗ "ТОКВКД"