Патологическая анатомия парагонимоза. Поражение органов при парагонимозе
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Синдром Гудпасчера (синонимы: геморрагическая пневмония с нефритом, идиопатический гемосидероз легких с нефритом, легочные кровотечения с гломерулонефритом, персисти- рующий гемофтиз с гломерулонефритом) -патологический процесс, в основе которого лежат аутоиммунные нарушения с поражением базальных мембран легочных альвеол и почечных клубочков. Клиническая картина описана впервые в 1919 г. Е. Goodpasture. Синдром Гудпасчера - редкое заболевание; чаще поражает лиц молодого возраста (от 12 до 35 лет). Среди больных преобладают мужчины.
Что провоцирует / Причины синдрома гудпасчера:
Этиология заболевания неизвестна. Возникновение его иногда связывают с вдыханием летучих углеводородов и других органических растворителей. Ряд авторов рассматривают синдром Гудпасчера как вариант течения идиопатического гемо- сидероза легких, что косвенно подтверждается существованием клинически и патоморфологически переходных состояний. В отличие от коллагенозов, при синдроме Гудапасчера отсутствуют явления васкулита. Предположение о вирусной природе не имеет достаточных фактических подтверждений [Spencer Н„ 1977].
Патогенез (что происходит?) во время синдрома гудпасчера:
В настоящее время считается доказанным, что у больных с синдромом Гудпасчера образуются аутоантитела к базальным мембранам легочных альвеол и почечных клубочков (имеющих общие антигенные структуры). Высказывается несколько гипотез о причине образования этих аутоантител - под действием экзогенных антигенов образуются антитела, повреждающие альвеолярные и гломерулярные базаль- ные мембраны; изменение базальных мембран происходит в результате инфекции или воздействия токсических химических факторов (органические растворители и др); нарушение выделительной функции почек замедляет выведение продуктов распада базальных мембран, что приводит к образованию аутоантител к ним.
Вопрос о первичной локализации заболевания окончательно не решен, хотя поражение легких, как правило, предшествует поражению почек.
Патологическая анатомия. При гистологическом исследовании выявляются геморрагический некротизирующий альвео- лит (изменения в легких, аналогичные идиопатическому гемо- сидерозу легких) и нефрозоиефрит с очаговыми внутрнкапил- лярными тромботическими изменениями и развитием гломеру- лярного фиброза.
Симптомы синдрома гудпасчера:
Наиболее характерными признаками синдрома Гудпасчера являются кровохарканье (повторные легочные кровотечения) и анемия. К ним часто присоединяются прогрессирующая одышка, кашель, боли в грудной клетке, похудание. На рентгенограммах выявляются мелкосетчатая деформация легочного рисунка, мелкоочаговые изменения. Может повышаться температура тела. К этим, как правило, первым признакам синдрома Гудпасчера вскоре добавляются симптомы поражения почек: протеинурия, гематурия, цилиндрурия, повышение уровня остаточного азота в крови, периферические отеки. Прогрессирует гипохромная железодефицитная анемия. При присоединении вторичной инфекции отмечаются соответствующие изменения в формуле крови.
Течение болезни неуклонно прогрессирующее и заканчивается смертью вследствие повторных легочных кровотечений или азотемической уремии.
Лечение синдрома гудпасчера:
Некоторое замедление прогрессирования процесса может дать раннее назначение кортикостерои- дов и иммуиосупрессантов (азатиоприн, циклофосфамид, 6-меркаптопурин и др.). Повторный гемодиализ несколько продлевает жизнь больным. При некупирующейся уремии (после предварительного гемодиализа) иногда производят нефрэктомию (с последующей пересадкой почек), что позволяет устранить источник антигенного раздражения. С целью удаления циркулирующих антител в последние годы применяется плазмаферез. Отмечено, что антитела против базаль- ных мембран почечных клубочков перестают определяться в сыворотке крови через 6-8 мес от начала заболевания. Поэтому интенсивная терапия в течение этого периода (кортико- стероиды, иммуносупрессанты, гемодиализ, плазмаферез, нефрэктомия), возможно, позволяет продлить жизнь больного до прекращения аутоантителогенеза.
Симптоматическая терапия включает повторные переливания крови, назначение препаратов железа.
К каким докторам следует обращаться если у Вас Синдром гудпасчера:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о синдрома гудпасчера, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Парагонимоз
Парагонимоз - паразитарное заболевание человека.
Что провоцирует / Причины Парагонимоза:
Возбудитель - Paragonimus westermani и другие виды семейства Pargonimidae. Окончательные хозяева паразита и источники инвазии - кошки, собаки, свиньи, дикие плотоядные животные и человек, выделяющие во внешнюю среду яйца гельминта. Последние, попадая в воду, трансформируются в личинку, которая развивается в промежуточном (пресноводные моллюски) и дополнительных хозяевах (пресноводные раки и крабы).
Человек заражается парагонимозом при употреблении в пищу недостаточно обработанных раков и крабов. В организме человека личинки мигрируют из пищеварительного тракта в серозные полости, достигают легких (через диафрагму, возможно гематогенпо), где в течение 3 мес созревают и выделяют яйца.
Восприимчивость к парагонимозу высокая. Распространен преимущественно в тропических районах Юго-Восточной Азии,
Патогенез (что происходит?) во время Парагонимоза:
Миграция личинок сопровождается сенсибилизацией организма человека к паразитарным аллергенам. В зоне локализации гельминтов в легких развиваются кровоизлияния, вокруг попарно расположенных паразитов образуются полиморфноядерные инфильтраты, затем возникают полости (кисты), заполненные продуктами жизнедеятельности гельминта и распадающимися тканями. Кисты достигают 1-8 см в диаметре, могут сообщаться с бронхами. С течением времени они фиброзируются и кальцифицируются. Наблюдаются воспалительные изменения в плевре, может возникать экссудат.
Симптомы Парагонимоза:
Инкубационный период 2-3 нед. Начальный период болезни характеризуется симптомами энтерита, гепатита, асептического перитонита, связанными с миграцией личинок. Спустя несколько дней развивается плевролегочный синдром, обусловленный паразитированием в легких молодых гельминтов.
Больные отмечают лихорадку, ознобы, боли в грудной клетке, сухой кашель, сменяющийся выделением скудной, иногда кровянистой мокроты. Физикальное исследование обнаруживает признаки пневмонии, бронхита, сухого или экссудативного плеврита.
Спустя 2-3 мес развивается хронический плевролегочный парагонимоз, протекающий со сменой периодов обострений и ремиссий. В период обострения больные жалуются на ознобы, повышенную потливость, лихорадку неправильного типа, выраженную общую слабость. Значительно усиливается кашель, сопровождающийся выделением большого количества мокроты (до 500 мл в сутки) коричневого цвета с темными слизисто-кро-вянистыми комочками, в которых обнаруживаются яйца паразитов.
У ряда больных возникает экссудативный плеврит, отличающийся длительным и доброкачественным течением. Плевральная жидкость приобретает желтоватый и геморрагический характер, в ней закономерно обнаруживаются яйца гельминта.
Рентгенологически в период обострения в легких выявляются участки инфильтрации, сходные с таковыми при очаговой пневмонии; в более поздние сроки в центре инфильтратов появляются небольшие полости, формируются кисгы, окруженные перифокальной инфильтрацией. В случае фибрози-рования и кальцификации стенок кисты выявляются кольцеобразные тени до 2-10 мм в диаметре.
При множественной и продолжительной инвазии развиваются фибр аз легочной ткани, легочная гипертензия, симптомокомплекс легочного сердца. Возможны легочные кровотечения.
Тяжелым осложнением парагонимоза легких является метастатическое распространение гельминтов с развитием кнстозного поражения головного мозга, проявляющееся признаками объемного процесса.
Диагноз парагонимоза легких основан на клинико-рентгено-логических данных и подтверждается обнаружением яиц гельминта в мокроте, реже в фекалиях, а также положительными результатами сероиммунологических исследований (PCК, внут-рикожная аллергическая проба).
Диагностика Парагонимоза:
Дифференциальный диагноз проводится с очаговой пневмонией, туберкулезом легких, злокачественными новообразованиями.
Лечение Парагонимоза:
Назначают празиквантель перорально в течение 2 дней по 20 мг/кг массы тела в сутки, битионол (битин, акто-мер), перорально в суточной дозе 30-40 мг/кг массы тела в течение 10 дней. При необходимости проводят повторные курсы терапии. Менее выраженный терапевтический эффект наблюдается при использовании эметина, хлоксила.
Прогноз серьезный, при поражении головного мозга - плохой.
Профилактика Парагонимоза:
Профилактика предусматривает контроль за качеством приготовления пищи из крабов и раков, соблюдение правил личной гигиены.
К каким докторам следует обращаться если у Вас Парагонимоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Парагонимоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Патологическая анатомия парагонимоза. Поражение органов при парагонимозе
Вскоре после первых описаний случаев парагонимоза у человека появились работы, освещающие и патоморфологические процессы при этом гельминтозе. В 40-х и 50-х годах Ченом, Ли и Еном, Намадо, а также рядом других авторов было отмечено, что по пути миграции личинок возникали кровоизлияния и выраженные клеточные реакции. При высокой интенсивности инвазии наблюдались мелкоочаговые некрозы слизистой оболочки тощей кишки и тромбоз мезентериальных сосудов, что нередко осложнялось фибринозным или геморрагическим перитонитом (Н. Т. Chen, 1940; Н. Lei, С. Yen, 1947; М. Hamada, 1959).
В процессе миграции паразиты могут проникать и фиксироваться в головном и спинном мозге, печени, гениталиях, под кожей и вызывать патологические изменения как на стадии личинки, так и при образовании кист. Однако, учитывая аэрофильность возбудителя, наиболее патогномоничным следует признать продвижение паразитов через диафрагму и плевральные полости в легкие, где и формируются характерные кисты.
Патоморфогенез типичного парагонимоза складывается из трех фаз: инфильтративной, кистозной и склеротической (рубцевания). Легочные кисты при парагонимозе могут быть от нескольких миллиметров до нескольких сантиметров в поперечнике. Они сообщаются между собой и часто имеют несколько, выходов в бронхи.
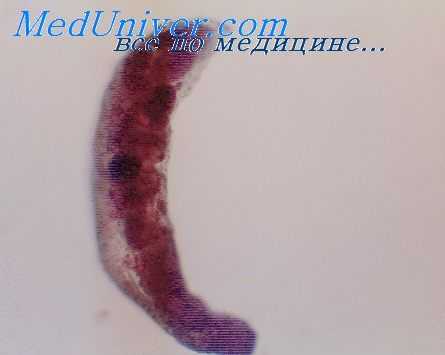
Б. П. Константинова (1957) выделяла 3 типа паразитарных кист, которые можно рассматривать и как стадии их эволюции: 1-й тип - «коричневые кисты», содержащие обычно две зрелые трематоды и их яйца, заключенные в полужидкую массу шоколадного цвета; 2-й тип - кисты серовато-желтого цвета (туберкулоподобные фокусы), содержащие мертвых паразитов и дегенерировавшие яйца; 3-й тип - стерильные кисты.
Попутно следует заметить, что существование последнего типа паразитарных кист может быть оспорено: вряд ли в легком - органе, тесно соприкасающемся с внешней средой, - может существовать стерильное кистозное образование (сообщающееся с бронхом!) в «чистом виде». Речь следует вести, вероятно, о санированной кисте, дальнейшая эволюция которой может быть направлена по пути нагноения с трансформацией в легочный абсцесс или по пути организации. В последнем случае формируется рубец или очаг кальциноза.
Плеврит при парагонимозе также характеризуется выраженной эозинофилией клеточных инфильтратов. При экспериментальном заражении крыс и обезьян-резусов P. africanus и P. uterobilateralis отмечена выраженная реакция плевры на внедрение личинок с наличием в экссудате лимфоцитов, плазматических клеток, нейтрофилов и эозинофилов (P. Racz et al, 1976). Указанные авторы выделили 3 стадии развития парагонимозного плеврита: ранняя стадия, вызванная мигрирующими паразитами; поздняя - с образованием на плевре паразитарных кист; плеврит в результате эндогенной реинвазии, при обратном движении паразитов из легких в плевральные полости. По прошествии 6 месяцев вокруг кист формировался лимфоидно-плазмоклеточный инфильтрат, часто с обособлением лимфоидных фолликулов с зародышевыми центрами. Процесс образования кист, по мнению этих исследователей, представляет собой иммунологический вид феномена Артюса.
По ходу миграции личинки парагонима часто проходят через печень, которая служит для них местом временного пребывания. Здесь развиваются воспалительные и дистрофические изменения, инициированные механическим и токсико-аллергическим влиянием паразита. Нередки также кровоизлияния и некрозы, а в ряде случаев может возникать картина острого гепатита (М. В. Даниленко, 1963; И. Ц. Чпсун Хуа, 1974).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Рентгенография при парагонимозе. Экстапульмональные поражения при парагонимозе
Важным для диагностики типичного легочного парагонимоза является рентгенологическое исследование легких. Наиболее детально в отечественной литературе этот вопрос рассмотрен в монографии Л. С. Розенштрауха и Н. И. Рыбалко (1963). Соответственно этапам патоморфогенеза авторы выделили четыре основные стадии ретгенологических изменений: инфильтративную, кистозную, очаговую (в т. ч. с обызвествлением) и пневмосклеротическую.
Южнокорейские ученые провели коррелятивный анализ на материале 71 больного и экспериментальной модели парагонимоза на кошках (21 наблюдение) и подтвердили аналогичность изменений в зависимости от стадии заболевания. Так, в ранней стадии болезни рентгенографически регистрировались пневмоторакс и гидропневмоторакс, фокальное усиление пневматизации и линейная непрозрачность, вызванные миграцией личинок. В поздней стадии за счет формирования паразитарных кист в легких обнаруживались тонкостенные полости, массивные инфильтративные очаги, узелки и бронхоэктазы (Н. S. An et al., 1976; I. G. Jin et al, 1993).
Все авторы-рентгенологи - и отечественные, и зарубежные - подчеркивали важность и сложность дифференциальной диагностики типичного парагонимоза и туберкулеза легких. Так, для паразитарного поражения легких характерны множественные, очаговые инфильтративные мигрирующие тени. Контуры теней «мягкие», нечеткие, располагаются они преимущественно в нижних полях, не сопровождаются реакцией корня легкого и не имеют типичной для туберкулеза «дорожки» к нему.
В стадии образования кист просветления в центре инфильтратов начинаются с нескольких очагов-«вакуолей», а не с распада, как при туберкулезе. В паразитарной кисте отсутствует уровень жидкости и отмечается неравномерность перифокального воспаления, которое более выражено у полюса кисты, где фиксирован сосальщик (Б. Н. Константинова, 1957). В отличие от туберкулеза даже в конечной стадии цирроз легких при парагонимозе не развивается. Однако при сочетании парагонимоза и туберкулеза рентгенологическая диагностика усложняется (C.G.Jackson, 1980).
Клинико-рентгенологические проявления типичного парагонимоза могут симулировать и рак легкого. Так, в литературе имеется описание случая, когда точный диагноз оказался возможным только при регистрации во время компьютерной томографии мелких кист, невидимых на рентгенограмме, с последующим подтверждением диагноза тестом двойной диффузии по Оухтерлони и обнаружением яиц парагонима в промывных водах бронхов (Y. Doutsu et al., 1993).
Экстапульмональные поражения при парагонимозе описаны многими авторами вне зависимости от вида гельминта, вызывавшего заболевание. Интересно, что склонность к экстрапульмональным локализациям кист и воспалительных инфильтратов свойственна не только человеку, но и животным.
Кроме легких при типичном парагонимозе в поздней стадии могут поражаться головной и спинной мозг, подкожная клетчатка, печень, селезенка, мочевыделительная система, гениталии и другие органы. Экстрапульмональные локализации иногда создают диагностические трудности, симулируя опухоли органов брюшной полости, раковый или туберкулезный перитонит, заболевания почек, опухоли матки.
Парагонимоз - зооантропонозное заболевание из группы биогельминтозов, вызываемое легочным сосальщиком, обычно паразитирующим в легких, реже – мозге и других органах. Парагонимоз может проявляться абдоминальным синдромом, кожным зудом, бронхопневмонией, кровохарканьем, легочным кровотечением, симптомами менингита, судорожными припадками, снижением остроты зрения. Диагноз парагонимоза устанавливают на основании клинической картины, результатов микроскопии мокроты, копроовоскопии, рентгенографии, КТ и МРТ легких и черепа, биопсии, лапароскопии. Лечение парагонимоза проводится противогельминтными средствами; при неэффективности – показано оперативное удаление кист, резекция легкого.
МКБ-10
Общие сведения
Парагонимоз – хроническая паразитарная инвазия, развивающаяся при заражении трематодами рода Paragonimus и протекающая с преимущественным поражением легких. Парагонимоз является природно-очаговым заболеванием с охватом стран Юго-Восточной Азии (Китая, Японии, Кореи, Индонезии, Филиппин, полуострова Индокитай), Центральной и Южной Америки (Перу, Эквадора, Венесуэлы, Колумбии), Западной Африки и Дальнего Востока России (Приамурья и Приморского края). Формированию очагов парагонимоза способствует традиционное употребление населением в пищу термически необработанного мяса пресноводных ракообразных. Вне этих регионов заболеваемость парагонимозом носит спорадический характер.
Причины парагонимоза
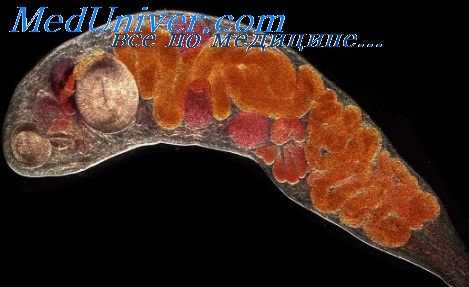
Парагонимоз вызывается легочными сосальщиками, включающими несколько близких видов трематод рода Paragonimus. Наиболее часто возбудителем выступает P. westermani, представляющий собой плоского гельминта красно-коричневого оттенка, имеющего форму апельсинового семени. Тело гельминта длиной 7-12 мм имеет кутикулу, покрытую шипиками, а также ротовую и брюшную присоски. Паразит является гермафродитом, после перекрестного оплодотворения откладывает незрелые яйца длиной до 0,12 мм.
Сложный цикл развития трематод проходит со сменой хозяев: основными являются человек и животные (свиньи, собаки, кошки, ондатры, выдры, крысы), первыми промежуточными служат пресноводные моллюски; дополнительными – пресноводные крабы, раки и креветки. Парагонимоз имеет фекально-оральный механизм передачи. Яйца трематод выделяются из организма основного хозяина в окружающую среду с испражнениями, реже с мокротой и дозревают в воде. Вылупившиеся личинки (мирацидии) активно внедряются в ткани моллюсков и последовательно проходят через стадии спороцисты, редии и церкарии. Церкарии способны активно или пассивно проникать в тела крабов и раков, инцистироваться в мышцах и внутренних органах, развиваясь там до инвазионных метацеркарий.
Имеется высокая естественная восприимчивость людей к парагонимозу. Инвазия происходит при поедании сырого мяса зараженных ракообразных (пищевой путь) или при употреблении загрязненной воды (водный путь). В тонкой кишке личинки освобождаются от оболочек, перфорируют кишечную стенку и осуществляют сложную миграцию в легкие через брюшную полость, диафрагму, листки плевры. В легочной паренхиме они формируют вокруг себя фиброзные кисты размером до 10 см, локализующиеся по периферии и у корней легких. Каждая парагонимозная киста заполнена воспалительным экссудатом с примесью крови и слизи, обычно содержит пару паразитов и их яйца, сообщается с бронхиолой. Половая зрелость легочного сосальщика наступает через 5-6 недель после заражения, кладка яиц происходит через 65-90 дней, продолжительность жизни - достигает 5 и более лет.
Трематоды, их яйца и личинки оказывают механическое воздействие на ткани хозяина, провоцируют развитие воспалительных и токсико-аллергических реакций. Миграция личинок через органы брюшной полости и диафрагму вызывает в них кровоизлияния и некроз. Вскрытие парагонимозных кист сопровождается гематогенной диссеминацией трематод и их яиц в ЦНС, мезентеральные лимфоузлы, печень, предстательную железу, кожу и другие органы. Яйца вместе с мокротой откашливаются или проглатываются, попадая в ЖКТ. Полость кисты после выхода или гибели гельминта зарубцовывается, в очагах поражения постепенно развиваются склеротические процессы, наблюдается обызвествление.
Симптомы парагонимоза
Инкубационный период парагонимоза - от нескольких дней до 2-3 недель, клинические проявления зависят от стадии заболевания. Во время миграции метацеркарий из кишечника в брюшную полость отмечается абдоминальный синдром с явлениями энтерита, острого гепатита, доброкачественного асептического перитонита, симптомами острого живота. Возможно появление кожного зуда. Внедрение личинок трематод в легочную ткань проявляется развитием острого бронхита, бронхопневмонии, геморрагического плеврита.
Острый легочный парагонимоз характеризуется лихорадкой (39-40˚С), одышкой, болью в грудной клетке, кашлем с выделением мокроты с примесью крови (кровохарканьем), в половине случаев - легочным кровотечением. У больных отмечается утомляемость, раздражительность, тахикардия. При остром поражении мозга наблюдаются симптомы менингита, менингоэнцефалита: повышение внутричерепного давления, головокружения, сильная головная боль, судорожные припадки с потерей сознания, сужение полей и снижение остроты зрения. В подкожной жировой клетчатке шеи, грудной клетки и живота могут появляться плотные малоболезненные узлы, содержащие гельминтов и яйца. При внелегочной локализации парагонимоза высока частота осложнений и летальность.
Через 2-3 месяца парагонимоз переходит в хроническое течение со сменой периодов обострения и стихания симптомов. Хроническая стадия продолжается до 2-4 лет и сопровождается постепенным угасанием симптомов, появлением изолированных очагов фиброза и кальцификации в легких, развитием пневмосклероза, синдрома «легочного сердца».
Осложнениями легочного парагонимоза является пневмоторакс, легочное кровотечение, плевральные шварты с ограничением подвижности легкого и диафрагмы, в случае присоединения бактериальной инфекции – формирование абсцесса или эмпиемы легкого. Следствием тяжелого поражения головного мозга могут стать эпилепсия, атрофия зрительного нерва, парезы, параличи.
Диагностика парагонимоза
В диагностике парагонимоза используются данные эпидемиологического анамнеза, клинической картины, лабораторных (общего анализа крови, микроскопии мокроты, копроовоскопии) и инструментальных исследований (рентгенографии, КТ и МРТ легких, КТ черепа, биопсии кисты, лапароскопии), результаты аллергопробы с антигенами пангонимусов. В острой стадии парагонимоз диагностируется редко, характерным признаком может служить сочетание изменений в легких с неврологической симптоматикой.
Диагноз парагонимоза подтверждается обнаружением овальных золотисто-коричневых яиц паразита в мокроте и кале больного. В первые 2-3 месяца после заражения более информативны серологические методы (ИФА), выявляющие специфические антитела к антигенам гельминта. В крови при парагонимозе определяется эозинофилия, лимфоцитоз, гипохромная анемия. На рентгенограмме легких парагонимозные кисты представлены в виде размытых кольцевидных затемнений с ровными гладкими границами в одном или нескольких легочных сегментах. При рентгенографии черепа видны кальцификаты в форме «мыльных пузырей». При лапароскопии в брюшной полости обнаруживается выпот геморрагического, фибринозного или фибринозно-гнойного характера, в котором можно выявить незрелых гельминтов. Дифференциальная диагностика осуществляется в отношении туберкулеза, пневмонии, эхинококкоза и новообразований легких, при поражении мозга – опухолей мозга, менингита.
Лечение и прогноз парагонимоза
В ранней стадии парагонимоза проводится десенсибилизирующая терапия антигистаминными препаратами, при тяжелых органных поражениях – короткий курс кортикостероидов. Специфическое лечение парагонимоза включает прием противогельминтных средств (празиквантел, битионол), принимаемых после стихания острых аллергических реакций. При поражении ЦНС лечение парагонимоза проводится только в стационаре. Применяются противосудорожные, мочегонные препараты. При хроническом парагонимозе показаны общеукрепляющие и сердечно-сосудистые средства. В случае неэффективности консервативной тактики проводится резекция легкого, удаление кист легких и мозга.
При своевременном лечении неосложненных случаев легочного парагонимоза наступает выздоровление; при распространенном поражении, развитии пневмосклероза - прогноз серьезный; при множественных кистах головного мозга – крайне неблагоприятный. Профилактика парагонимоза в очагах сводится к исключению из пищи сырого мяса ракообразных, кипячению питьевой воды, охране водоемов от фекального загрязнения.
Читайте также:
- Показания для релиза икроножной мышцы при эквинусной контрактуре стопы
- Группы плевральных сращений. Морфология плевральных сращений
- Диагностика мицетомы. Лечение и профилактика мицетомы
- Меланома полости рта. Синдром Пейтца—Егерса.
- Дренирующие желудок операции и пилоропластика. Показания к дренирующим операциям и пилоропластике.
