Печень - анатомия, топография
Добавил пользователь Morpheus Обновлено: 29.01.2026
1. Кафедра оперативной хирургии и топографической анатомии
2. Топографическая анатомия печени Голотопия
3. Топографическая анатомия печени Голотопия
4. Топографическая анатомия печени Скелетотопия
5. Топографическая анатомия печени Диафрагмальная поверхность
6. Топографическая анатомия печени Висцеральная поверхность
7. Синтопия печени
8. Брюшинный покров и связки печени
9. Топографическая анатомия печени Связки печени
10. Топография печеночно-двенадцатиперстной связки
11. Сегментарное строение печени
12. Сегментарное строение печени
13. Сегментарное строение печени
14. Операции на печени
• Трудности оперирования на печени связаны в основном
со следующими морфо-функциональными
особенностями:
1. Печень самый крупный паренхиматозный орган для депо крови.
2. Печень имеет не две, а три системы кровообращения –
артериальную, венозную и портальную, что обуславливает
большую кровоточивость ее ткани и неожиданные появления
послеоперационных некрозов.
3. Через печень проходят все вещества, попадающие в желудочнокишечный тракт из внешний среды.
4. Паренхима печени крайне чувствительна к любой, даже
незначительной травме и, особенно к нарушению
кровообращения.
15. Доступы к печени.
• Анатомически обоснованный оперативный доступ к
печени должен отвечать следующим требованиям:
• 1. Полное обследование печени и окружающих её органов.
• 2. Соответствие объему и характеру хирургического
вмешательства.
• Классичкские трансабдоминальные доступы у правой реберной
дуги позволяют выполнить операции только на желчном пузыре
и желчных протоках. Эти разрезы не обеспечивают проведение
анатомической резекции и не дают подхода к кавальным
воротам печени.
16. Трансабдоминальные доступы к печени
• Доступ Федорова:
разрез по средней линии
живота от мечевидного
отростка на 2-3 см. вниз,
далее вправо
параллельно реберной
дуге.
17. Трансабдоминальные доступы к печени
Расширенный
(угловой) доступ РиоБранко
Вертикальная часть
разреза проводится по
белой линии живота, не
доходя на 2 поперечных
пальца до пупка и
поворачивает под углом к
концу X ребра
18. Комбинированные доступы к печени
Торакоабдоминальный
доступ Куино
(при резекциях печени)
От нижнего угла правой лопатки по
VII межреберью до пупка
(обнажает верхне-заднюю
поверхность печени).
19. Комбинированные доступы к печени
Торакофреноабдоминальный доступ
Петровского – Почечуева
(при резекцих печени)
От нижнего угла правой лопатки
по VI межреберью к середине
белой линии живота вниз с
окаймлением пупка слева
(обнажается дорсальная
поверхность и ворота печени).
20. Комбинированные доступы к печени
Торакофреноабдоминальный доступ
Лонгмайера-Брегадзе
(При неясной локализации опухоли.
Обнажение правой и левой доли)
Разрез проводится слева от
свободного края X ребра пересекая
белую линию живота на 2 см ниже
мечевидного отростка, с
последующим рассечением правой
реберной дуги по VI межреберью и
вскрытием правой плевральной
полости
21. Доступы к печени
Наиболее удобные доступы к печени - торакофреноабдоминальные доступы :
- Петровского-Почечуева,
- Куино,
- Лонгмайера-Брегадзе.
- визуальный обзор всей печени
- хороший подход к портальным и кавальным
воротам органа.
22. Остановка паренхиматозного кровотечения из печени
23. Остановка паренхиматозного кровотечения из печени
Временная остановка
кровотечения из печени.
Сдавление печеночной
ткани en masse с
помощью эластических
зажимов
24. Способы остановки паренхиматозного кровотечения из печени
• Временное пережатие
(не более 15 минут)
магистральных сосудов
печени, как в области
портальных, так и в
области кавальных
ворот, пережатие аорты
под диафрагмой
(сдавление
lig.
hepatoduodenale
пальцами, зажимом,
наложение турникета).
25. Особенности наложения швов на паренхиму печени
Для остановки паренхиматозного кровотечения
целесообразно рану тампонировать сальником, мышцей или
использовать гемостатические пленки.
Шов необходимо накладывать так, чтобы по отношению к
сосудам он располагался поперечно.
Если рана проходит параллельно сосудам, шов накладывают
через оба её края.
В других случаях накладывают два ряда швов по обе
стороны раны, после чего нити, находящиеся с
противоположных краёв шва, связывают.
Швы не должны прорезать паренхиму.
При затягивании нитей паренхима органа должна
сдавливаться равномерно на всём протяжении линии шва.
Для проведения нитей используют круглую иглу.
Количество проколов ткани должно быть минимальным.
26. Гемостатические швы на печень
27. Гемостатические швы на печень
• В 1902 и 1906 гг. Джордано и
Оппель предложили швы,
основанные на принципе
тотального прошивания
лигатурой через всю толщу
печёночной ткани.
28. Матрацный шов Оппеля
29. Шов Кузнецова-Пенского
30. Шов Кузнецова-Пенского
Преимущества: Шов после завязывания должен
захватывать все внутрипечёночные протоки и
сосуды.
Недостатки: Нити часто путаются.
31. Гирляндный шов Брегадзе
И.Л. Брегадзе в 1964 г.
предложил «гирляндный
шов», который готовят
заранее из толстого
кетгута и обычных
металлических
пуговчатых зондов с
ушками
32. Резекция печени
Атипичные (или периферические) резекции
1 – клиновидные резекции
2 – краевые резекции
3 – плоскостные резекции
4 – поперечные резекции
Типичные (или анатомические) резекции
1 – правосторонняя гемигепатэктомия
2 – левосторонняя гемигепатэктомия
3 – лобэктомия (резекция доли печени)
4 – сегментэктомия
33. Типичные резекции печени
Типичные резекции печени выполняют
преимуществен-но из торакоабдоминальных доступов.
Типичные резекции печени проводят с учетом
распределения сосудов и желчных
протоков в долях и сегментах органа.
Типичной резекцией печени считают
разделение паренхимы по анатомическим
щелям с предварительной перевязкой
сосудисто-экскреторных элементов в
воротах печени.
34. Топографическая анатомия желчного пузыря
35. Анатомия внепеченочных жёлчевыводящих путей
36. Анатомия внепеченочных жёлчевыводящих путей
37. Кровоснабжение желчного пузыря
38. Доступы к желчному пузырю
39. Положение больного на столе при операциях на желчном пузыре
Больному придают возвышенное положение, подкладывая
под спину валик на уровне XI-XII грудных позвонков.
40. Холецистотомия
Показания: калькулезный холецистит
1.
2.
3.
4.
5.
Доступ – косая лапаротомия.
Выведение желчного пузыря в рану и наложение кисетного шва на
область дна.
Прокол стенки желчного пузыря в центре кисетного шва и его
опорожнение.
Вскрытие желчного пузыря и извлечение камней.
Ушивание стенки желчного пузыря кисетным швом.
41. Холецистостомия
1.
2.
3.
4.
5.
6.
Доступ – косая лапаротомия.
Выведение желчного пузыря в рану и наложение кисетного шва на
область дна.
Вскрытие желчного пузыря и удаление камней.
Введение в полость пузыря дренажной трубки.
Затягивание кисетного шва вокруг трубки.
«Ключом» операции является холецистопексия с подшиванием
стенки желчного пузыря вокруг трубки к париетальной брюшине.
42. Холецистэктомия
Показания: желчекаменная болезнь,
опухоли желчного пузыря, атрезия ЖВП
Способы
1. Удаление желчного
пузыря от шейки
2. Удаление желчного
пузыря от дна
Лапароскопическая холецистэктомия
Главным этапом является – выделение и перевязка пузырной
артерии
и
пузырного
протока
в
области
печеночнодвенадцатиперстной связки.
43. Этапы холецистэктомии от шейки
1. Доступ – косая лапаротомия.
2. Ревизия винслового отверстия, желчного пузыря, пузырного и общего
желчного протоков.
3.
Наложение лигатуры на пузырный проток на 0,5 см дистальнее места слияния
пузырного и общего печеночного протоков:
а) – перевязка пузырного протока ближе к месту слияния протоков может привести к
сужению просвета общего желчного протока.
б) – оставление более длинной культи пузырного протока может привести к развитию
постхолецистэктомического синдрома.
44. Этапы холецистэктомии от шейки
4.
Наложение второй лигатуры на пузырный проток, отступя на 0,5 см от первой
лигатуры в сторону желчного пузыря.
5. Пересечение пузырного протока между двумя лигатурами.
45. Этапы холецистэктомии от шейки
8
9
6.
Выделение и перевязка пузырной артерии в пределах треугольника Кале.
7.
Пересечение пузырной артерии между двумя лигатурами. При этом следует
остерегаться захватить в лигатуру правую ветвь печеночной артерии, от которой
отходит пузырная артерия.
46. Этапы холецистэктомии от шейки
10
8.
Рассечение висцеральной брюшины по окружности желчного пузыря.
9.
Отделение стенки желчного пузыря от ложа.
11
47. Этапы холецистэктомии от шейки
10. Ушивание листков брюшины над ложем желчного пузыря.
11. Культю желчного пузыря брюшиной не покрывают,
оставляя ее свободной.
48. Преимущества холецистэктомии от шейки
Преимущества:
1. Хирург сразу приступает к выделению пузырного
протока и пузырной артерии, обследованию состояния
общего желчного протока на предмет выявления
возможной закупорки камнями.
2. Данный способ обеспечивает осуществление ревизии
печеночных протоков и пузырной артерии в почти сухой
ране.
49. Холецистэктомия от дна
Показания:
желчекаменная болезнь, опухоли желчного пузыря
10
при наличии выраженных спаек в области шейки.
Преимущества: хирург подходит к воротам пузыря, имея
возможность точно определить его
элементы.
Недостатки: 1) не могут быть произведены
диагностические исследования проходимости
желчных путей;
2) возникает значительно большая
кровоточивость, т.к. пузырная артерия
перевязывается только после выделения
желчного пузыря.
50. Холецистэктомия от дна
1. Косая лапаротомия.
2. Рассечение висцеральной брюшины по окружности желчного пузыря и
его вылущивание из ложа с продвижением к пузырному протоку со
стороны дна.
3. Ушивание брюшины над ложем желчного пузыря.
4. Перевязка и пересечение пузырной артерии у шейки желчного пузыря.
5. Перевязка и пересечение пузырного протока на 0,5 см выше общего
желчного протока.
51. Ошибки, опасности и осложнения при холецистэктомии
Ошибки, опасности и осложнения
холецистэктомии
1.
2.
3.
4.
5.
6.
7.
8.
9.
Отрыв или повреждение пузырной артерии.
Отрыв или повреждение пузырного протока.
Повреждение печеночной артерии.
Повреждение воротной вены.
Повреждение печеночных желчных протоков.
Оставление длиной культи пузырного протока.
Вскрытие двенадцатиперстной или толстой кишки.
Развитие желчного перитонита
Развитие калового преитонита
при
15. Печень: топография, строение, функции. Пути выведения желчи. Поджелудочная железа: топография, строение, функции.
Печень (hepar) - крупная пищеварительная железа, вырабатывающая желчь; функции: участвует во всех видах обмена веществ, осуществляет детоксикацию и пр. Располагается в верхнем этаже брюшной полости, проецируясь в правую подреберную, верхнюю половину надчревной и часть левой подреберной области. К ее верхней (диафрагмальной) поверхности прилежит диафрагма, к которой печень фиксируется связками, образованными листками брюшины
К нижней (висцеральной) поверхности прилежат органы брюшной полости, а также желчный пузырь, расположенный в одноименной ямке Продолжением пузырной ямки кзади проходит борозда нижней полой вены, левее них спереди - кзади проходят щели круглой и венозной связок. В поперечном направлении расположена глубокая щель - ворота печени, в которых располагаются (справа - налево) общий печеночный проток, воротная вена печени и собственная печеночная артерия. По воротной вене в печень поступает венозная кровь от всех непарных внутренних органов брюшной полости (желудочно-кишечный тракт, селезенка, поджелудочная железа); по общему печеночному протоку оттекает желчь; артерия обеспечивает кровоснабжение органа. Триада сосудов, располагаясь рядом, и, вступая в ворота печени, последовательно ветвится, их сопровождает соединительная ткань. По мере ветвления, калибр сосудов уменьшается вплоть до междольковых сосудов, а соединительная ткань формирует тончайшие прослойки, окружающие дольки печени.
Структурно-функциональной единицей печени является сосудистая долька. Печеночные клетки группируются в дольке в ряды (балки), расположенные радиально С одной стороны каждой балки расположены кровеносные внутридольковые капилляры, по которым кровь течет в направлении к центру дольки, где проходит центральная вена. С другой стороны балок располагаются желчные капилляры, в которые выделяется желчь, вырабатываемая гепатоцитами; ток желчи направлен от центра дольки к периферии.
В соответствии с ветвлениями воротной вены печень разделяется на правую и левую доли и 8 сегментов. Общий печеночный проток, выходя из ворот печени, сливается с пузырным протоком и образует общий желчный проток (ductus choledochus), который направляется вниз вдоль медиальной стенки нисходящей части двенадцатиперстной кишки, там он сливается с главным выводным протоком поджелудочной железы и открывается на вершине большого дуоденального сосочка. Внутри сосочка проток образует расширение - ампулу, вокруг выходного отверстия гладкая мускулатура образует сфинктер (сфинктер Одди).
Поджелудочная железа (pancreas) - располагается забрюшинно на задней стенке брюшной полости на уровне I—II поясничных позвонков справа - налево; имеет головку, тело и хвост. В паренхиме железы выделяют экзокринную и эндокринную части. Экзокринная часть вырабатывает основные пищеварительные ферменты, имеет главный и добавочный выводные протоки, которые открываются на большом и малом дуоденальных сосочках. Эндокринная часть железы образует островковый аппарат (островки Лангерганса), вырабатывает инсулин и глюкагон.
Топография печени
Печень (hepar) - самый крупный паренхиматозный орган, расположенный в брюшной полости большей частью справа от средней линии под диафрагмой. В норме нижний край печени начинается в правом 10-м межреберье по средней подмышечной линии, затем проходит по краю реберной дуги, у правой среднеключичной линии выходит из-под нее и идет косо влево и вверх, проецируясь по передней срединной линии на середине расстояния между пупком и основанием мечевидного отростка. Левую реберную дугу нижний край печени пересекает на уровне хряща VI ребра. Верхняя граница печени справа при максимальном выдохе располагается на уровне 4-го межреберного промежутка по среднеключичной линии. Высшая точка левой доли достигает 5-го межреберного промежутка по левой окологрудинной линии. Наиболее удобное место для пункции правой доли печени (при чрезкожной пункционной биопсии) находится в точке пересечения правой среднеключичной линии с реберной дугой.
Обращенная вверх диафрагмальная поверхность печени гладкая и отделена острым краем от висцеральной поверхности, имеющей вдавления от внутренних органов и сосудов, в частности ямку желчного пузыря, борозду нижней полой вены, щели венозной и круглой связок. В середине висцеральной поверхности находятся ворота печени - щель, через которую в паренхиму органа заходят сосуды (воротная вена печени и собственная печеночная артерия) и нервы, а выходят общий печеночный проток и лимфатические сосуды (см. рис. 18, цв. вкл.).
Воротная вена печени (v. porta hepatis) собирает кровь от непарных органов брюшной полости. По ней к печени поступает 60-75 % крови. Собственная печеночная артерия (a. hepatica propria) - это ветвь общей печеночной артерии, которая отходит от чревного ствола [1] . Общий печеночный проток (ductus hepaticus communis) образуется в результате соединения правого и левого печеночных протоков. При соединении общего печеночного протока с пузырным протоком формируется общий желчный проток (ductus cho- ledochus), который в составе печеночно-дуоденальной связки направляется к двенадцатиперстной кишке. Слева от протока находится собственная печеночная артерия, позади и между этими образованиями - воротная вена печени. Общий желчный проток имеет длину 5-7 см. В его начале располагается верхний сфинктер (сфинктер Мирицци (Mirizzi)), представляющий собой группу циркулярно ориентированных гладкомышечных клеток. В клинической практике в составе общего желчного протока выделяют четыре части:
- • супрадуоденальную - расположена выше двенадцатиперстной кишки;
- • ретородуоденальную - находится сзади верхней части двенадцатиперстной кишки;
- • ретропанкреатическую - залегает между головкой поджелудочной железы и стенкой нисходящей части двенадцатиперстной кишки;
- • интрадуоденальную - в косом направлении проходит через стенку нисходящей части двенадцатиперстной кишки кзади и выше протока поджелудочной железы.
Общий желчный проток в большинстве случаев сливается с протоком поджелудочной железы и открывается на большом сосочке двенадцатиперстной кишки (фатеровом сосочке (Vater)). В 20 % случаев эти протоки открываются раздельно. Перед слиянием с протоком поджелудочной железы в общем желчном протоке находится нижний сфинктер (сфинктер Бой- дена (Boyden)), а после слияния, перед выходом в двенадцатиперстную кишку, - сфинктер ампулы. Циркулярная концентрация гладкомышечных клеток (сфинктер Вестфаля (Westphal)) имеется в конечном отделе протока поджелудочной железы. Три перечисленных сфинктера в совокупности называются сфинктером Одди (Oddi).
Анатомически в печени принято выделять две доли - правую и левую, причем правая доля печени существенно больше, чем левая. Границей между ними служит сагиттальная плоскость, проведенная через серповидную связку, расположенную на диафрагмальной поверхности. Срединный разрез живота при лапаротомии, как правило, совпадает с проекцией границы между анатомическими долями печени.
В соответствии с Международной анатомической терминологией в печени, кроме долей, выделяют правую и левую части (функциональные, или «хирургические», доли). Граница между ними проводится в виде сагиттальной плоскости, пересекающей середину ямки желчного пузыря и борозды нижней полой вены. При этом размеры частей примерно одинаковые. В основе деления печени на части лежит ветвление ее воротной вены, от которой отходят правая и левая ветви (ветвь 1 -го порядка).
Части печени сагиттальной плоскостью разделяются на латеральный и медиальныйучастки. В состав каждого из них входит по два сегмента (табл. 2). Сегмент - это фрагмент органа, кровоснабжаемый ветвью воротной вены печени 3-го порядка и соответствующей ветвью печеночной артерии. У него до некоторой степени обособленные кровоснабжение, иннервация и отток желчи (из него выходит сегментарный желчный проток). Сегменты печени нумеруются римскими цифрами от I до VIII (по Куино (Couinaud)) (рис. 19). Номером I обозначается задний сегмент, который соответствует хвостатой доле, ограниченной бороздой нижней полой вены, щелью венозной связки и воротами печени. Нумерация остальных сегментов осуществляется по часовой стрелке. В состав латерального участка левой части печени входят задний левый латеральный сегмент (II) и перед-
Анатомия и топография печени
Печень выполняет правое подреберье и, располагаясь под куполом диафрагмы, поднимается вверх в грудную клетку; она занимает небольшой участок и левого подреберья. Она прикрепляется к диафрагме при помощи двух связок — серповидной и венечной. Серповидная, или подвешивающая, связка прикреплена к верхней поверхности печени, а венечная — к задней. В своем положении печень удерживается малым сальником, нижней полой веной, с которой она связана печеночными венами, и, наконец, печень прилежит к желудку и кишечнику, на которых она покоится, как на пневматических подушках. Печень, благодаря такому топографическому положению, подчиняется движению диафрагмы и часто прощупывается при вдохе при брюшном типе дыхания. Печень легко опускается при правосторонних плевритических экссудатах и при сильном похудании, когда внутрибрюшное давление понижается. С печени патологические процессы могут перейти на диафрагму, на правую плевру и правое легкое.
Бороздами, расположенными в виде буквы Н на нижней ее поверхности, печень разделяется на четыре доли: правую, левую, квадратную и спигелиеву. В одной из этих борозд лежит желчный пузырь, а в поперечной борозде — ворота печени, по которым входят в печень сосуды: воротная вена и печеночная артерия, а выходят два печеночных протока, соединяющихся в один (ductus hepaticus); на пути последнего в него вскоре впадает проток желчного пузыря (ductus cysticus). Оба эти протока образуют общий желчный проток (ductus choledochus), который огибает сзади головку pancreas и открывается в средней части нисходящего отдела двенадцатиперстной кишки, именно в фатеров сосок, рядом с протоком поджелудочной железы (рис. III. 62). Эта анатомическая близость между желчным протоком и головкой pancreas обусловливает появление компрессионной желтухи при раке головки поджелудочной железы и то обстоятельство, что часто заболевания печени сопровождаются панкреатитами. Своей верхней выпуклой поверхностью печень совершенно прилегает к куполу диафрагмы; самая высшая ее точка справа достигает IV ребра, а слева — V ребра. Таким образом, своей главной массой печень помещается в грудной клетке. Диафрагма отделяет верхнюю поверхность печени от правой плевры, перикарда и незначительной части левой плевры. Сзади печень узкой полоской непосредственно прилежит к брюшной стенке. Плевральные синусы нависают над печенью, и поэтому при перкуссии верхняя граница печени определяется по сосковой линии только на VI ребре. Нижняя граница печени соприкасается с желудком, привратником, двенадцатиперстной кишкой, областью солнечного сплетения, надпочечником, верхним полюсом правой почки и печеночным перегибом толстой кишки. У некоторых лиц нижний край печени и ее левая доля легко прощупываются даже без увеличения органа в связи с астеническим сложением, низким куполом диафрагмы и слабостью свя- зочно-поддерживающего аппарата.
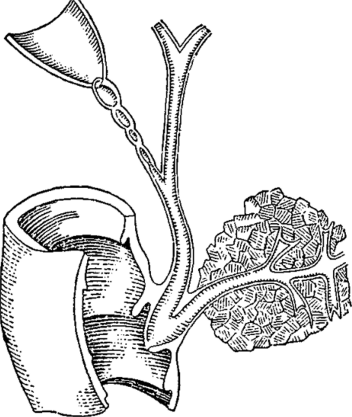
Рис. 111.62. Схема протоков печени и поджелудочной железы
Желчный пузырь имеет форму груши. Его длина 8—10 см, вместимость — 30—40 см 3 . Верхней своей поверхностью желчный пузырь прилежит к печени, закругленное его дно несколько выступает за край печени, а тело лежит на поперечно-ободочной кишке и отчасти на двенадцатиперстной кишке. Этими топографическими отношениями объясняется наблюдаемая общность некоторых патологических процессов между названными органами, например, перихолециститы и перидуодениты, прохождение желчных камней через внутренние свищи между желчным пузырем и duodenum и толстой кишкой и пр.
При гистологическом исследовании можно видеть, что печень состоит из множества многогранных долек. Верхушка каждой дольки прилежит к конечной веточке одной из печеночных вен. На поперечном разрезе дольки можно видеть, что печеночная вена занимает центр этого разреза и что вокруг нее располагаются печеночные клетки по радиусам; клетки эти, однако, оставляют между собой промежутки, из которых одни служат для прохождения крови (их можно назвать кровяными ходами), а другие, отличные от первых, — для прохождения желчи (желчные ходы). По краям долек располагаются разветвления печеночной артерии и воротной вены, окруженные соединительной тканью, исходящей из глис- соновой капсулы. Здесь же между дольками проходят и желчные капилляры. Как выходящие из ворот печени желчные протоки, так и входящие через эти ворота сосуды (воротная вена и печеночные артерии) рассыпаются в печени на мельчайшие веточки только в промежутках между дольками. Кровь, приносимая этими веточками, печеночной артерией и воротной веной, входит в дольку по кровяным ходам в промежутках между клетками и в центростремительном направлении вливается в центральную печеночную вену; по пути она питает печеночные клетки и доставляет им глюкозу, токсины, аминокислоты и пр.; здесь, в клетках, развертывается внутренняя работа печени. Желчь, наоборот, движется по межклеточным ходам в центробежном направлении и, накопляясь у края дольки, вливается в расположенные между дольками желчные капилляры.
Печень: расположение, анатомическое строение, функции
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Печень – самый большой внутренний орган человека и самая большая железа. Её нередко называют умной химической лабораторией: каждую минуту в печени проходит более 20 миллионов биохимических процессов.
Печень – плотный мягкий орган коричнево-красного цвета, самая большая железа в организме. Участвует в пищеварении, обмене веществ, кровообращении, процессах экскреции (удалении продуктов жизнедеятельности из организма), выработке ферментов. Находится с правой стороны в верхнем квадранте брюшины. В печени самая высокая температура по сравнению с другими органами: от 39 градусов. Масса печени у мужчин достигает 1,5 кг, у женщин – 1,2 кг. Орган выделяет до 1,5 литров желчи в день, которая образуется в клетках печени и поступает в двенадцатиперстную кишку для участия в переваривании пищи.
Топография печени
Печень закреплена за диафрагму, брюшную стенку, желудок, кишечник при помощи связок. Заполняет область правого подреберья, расположена под диафрагмальным куполом. Поднимаясь вверх к грудной клетке, в незначительной степени занимает левое подреберье. Две основные связки, которые крепят печень к диафрагме, – серповидная и венечная. Орган также удерживают малый сальник и нижняя полая вена.
Благодаря таким топографическим характеристикам печень подчинена движениям диафрагмы, ее легко прощупать на вдохе на фоне брюшного типа дыхания. Именно поэтому патологический процесс из печени легко переходит к области диафрагмы: правой плевре и правому легкому. Опущение печени наблюдается при значительном снижении массы тела, снижении внутрибрюшного давления, при скоплении жидкости в плевральной полости.
Гистология печени
Клетки печени называют гепатоцитами. По форме это многогранники с тремя функциональными поверхностями: синусоидальной, которая обращена к синусоидальным каналам, канальцевой – принимает участие в формировании стенок желчных капилляров, межклеточной – граничит с соседними гепатоцитами. Печень склонна к саморегенерации за счет активного деления гепатоцитов. Благодаря этому процессу возможно восстановление первоначального объема органа при операциях (удаление части печени).
Ткань печени – печеночную паренхиму – образуют печеночные дольки. Сама долька – шестигранная призма, в основе которой находится гепатоцит. Помимо клеток печени, долька также состоит из:
- Звездчатых клеток (липоцитов/клеток Ито): содержат многочисленные отростки, а также жировые включения витамина А. Принимают активное участие в росте и разрастании клеток печени, регуляции кровотока в области синусоидных капилляров, продвижении желчи в желчных капиллярах;
- Внутридольковых желчных капилляров: узкие просветы между клетками органа;
- Внутридольковых синусоидных капилляров: проходят между гепатоцитами, к центру долек, впадают в центральные вены;
- Центральных вен, расположенных в центре долей. К центральной вене кровь поступает из внутридолькового синусоидного капилляра;
- Триад: расположены на каждой наружной границе долек и сформированы ветвями воротных вен, печеночных артерий, желчных протоков. На перифериях долей печени таких триад располагается по несколько штук 1 .
Функциональной микроциркуляторной единицей печени является ацинус, образованный сегментами 2-3 соседних долек. В состав каждого отдельного ацинуса входят 15-25 гепатоцитов, лимфатические сосуды и нервные волокна. Двухмерное изображение представляет ацинусы в виде сосудистого скопления, которое окружено дольками. На трехмерном изображении ацинус представлен в виде ягоды, за что и получил свое название (от латинского слова acinus – ягоды). Такие «ягоды» висят на стеблях из желчных и кровеносных сосудов.
Анатомия печени
Печень состоит из четырех основных долей: большая правая, меньшая левая, гораздо меньшая хвостатая, а также задняя нижняя поверхность печени. Сверху печень покрывает тонкая фиброзная оболочка – глиссонова капсула.
Согласно современной сегментарной системе, которую предложил Клод Куино в 60-х годах прошлого столетия, печень разделяют на восемь основных сегментов. При их участии образуются правая и левая доля. Сами сегменты представлены в виде пирамидальных участков печеночных тканей, для которых характерно обособленное кровообращение, иннервация, отток желчи.
У печени две поверхности: диафрагмальная (facies diaphragmatica), прилежащая к нижней поверхности диафрагмы, и висцеральная (facies visceralis), обращенная вниз и назад. Нижний острый край печени и задний тупой разделяют диафрагмальную и висцеральную части органа. В некоторых случаях задние края рассматривают в качестве задней поверхности печени.
Диафрагмальная поверхность образует несколько основных связок. Сагиттальная плоскость разделена серповидной связкой с образованием правой и левой доли. Свободный край серповидной связки содержит круглую связку (lig. teres hepatis) – это заросшая пупочная вена.
Фронтальная плоскость образует венечную связку, на краях которой расположены треугольные пластинки. Их обозначают в качестве левой и правой треугольной связки, которые обеспечивают фиксацию печени к диафрагме 2 .
Висцеральная поверхность разделена на четыре доли при помощи двух продольных и одной поперечной борозды. Различают правую, левую, квадратную, хвостатую борозды. Поперечную борозду называют воротами печени: через нее входят печеночные артерии, воротные вены, нервы, выходят лимфатические сосуды, печеночные протоки.
Печень получает не только артериальную, но и венозную кровь. Между дольками органа расположены междольковые вены. Печень образована двумя системами вен – портальной и кавальной, а также пятью трубчатыми системами: желчными путями, артериями, ветвями воротной вены, печеночными венами, лимфатическими сосудами.
Функции печени
Печень – сложнейшая «химическая лаборатория» в организме человека, которая выполняет множество функций (более 20 миллионов биохимических процессов в течение одной минуты). Каждый день через печень проходит более 2000 литров крови.
Печень принимает активное участие в пищеварении благодаря процессам желчеотделения и желчевыделения. Желчеотделение – процесс накопления желчи, который протекает безостановочно, желчевыделение – процесс синтеза, который запускается во время употребления еды. При участии желчи всасываются триглицериды, активируется моторика кишечника. Желчь оказывает бактерицидное, бактериостатическое воздействие на кишечную флору.
При эмбриональном развитии печень принимает участие в кроветворении, формировании эритроцитов. После рождения печень выполняет функцию депо крови, резервируя достаточно большой ее объем. При кровопотере кровеносные сосуды печени сжимаются и выталкивают запасы в общее кровеносное русло, защищая организм от наступления шока.
На протяжении всей жизни человека печень участвует в метаболизме гормонов, в частности, инсулиноподобного фактора роста, который регулирует развитие всех клеток и тканей организма.
Печень – участник обменных процессов: углеводного, белкового, жирового. Орган принимает участие в синтезе липопротеинов высокой и низкой плотности: «полезного» и «вредного» холестерина, а также жирных кислот, триглицеридов, фосфолипидов. Печень синтезирует плазменные белки: альбумин, альфа- и бета-глобулин.
Печень поддерживает нормальный уровень глюкозы в крови благодаря гликогенезу – процессу преобразования глюкозы в гликоген, который выступает в качестве базового источника энергии.
Благодаря печени происходит трансформация бета-каротина в витамин А. Орган занимается депонированием микроэлементов: железа в виде ферритина, меди, марганца, молибдена, цинка, витаминов группы В – пиридоксина, рибофлавина, фолиевой, пантотеновой кислоты, а также витамина К.
Дезинтоксикационное действие печени состоит в нейтрализации токсинов, которые вместе с общим кровотоком попадают к органам гепатобилиарной системы. Инактивирует и выводит вредные метаболиты медикаментов, гормоны, аммиак, индол, фенол, этанол 3 .
Искусственное воспроизведение всех многочисленных функций печени невозможно. При удалении органа летальный исход наступает в течение первых 72 часов. При этом печень обладает большим внутренним резервом, который сохраняет функциональные свойства даже при воздействии неблагоприятных эндогенных и экзогенных факторов. Человек может жить даже в том случае, если ткани органа удалены более, чем на 50%.
2 Грин Н., Стаут У., Тейлор Д. Биология, т. 2. М., 1996 Физиология человека, под ред. Шмидта Р., Тевса Г., т. 3. М.,
3 ФИЗИОЛОГИЯ ПЕЧЕНИ ФГБОУ ВО ИвГМА Минздрава России Кафедра нормальной физиологии
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Помните: самолечение может вам навредить. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору:
Читайте также:
