Печеночно-клеточная недостаточность.
Добавил пользователь Евгений Кузнецов Обновлено: 07.01.2026
Клинический синдром, который возник в результате срыва компенсаторных возможностей печени (когда печень не может обеспечить постоянство внутренней среды организма и удовлетворить все его потребности в обмене веществ), называется печеночная недостаточность.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Печеночная недостаточность Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Печеночная недостаточность:
Причины
Симптомы
Диагностика
Лечение
Какой врач лечит Печеночная недостаточность
Наталья Олеговна владеет современными методами ультразвуковой диагностики. Занимается лечением пациентов гастроэнтерологического, эндокринологического профиля. Проводит терапию легочной патологии, инфекций, заболеваний эндокринной системы, щитовидной, паращитовидной желез, почек, надпочечников.
Доктор Зайцев совмещает клиническую практику с научной деятельностью на должности профессора кафедры терапии, инфекционных болезней и эпидемиологии института последипломного образования НМУ им. А.А. Богомольца. Авторству Игоря Анатольевича принадлежит множество научных статей, посвященных проблематике вирусных гепатитов.
Доктор Абашидзе М.П. осуществляет терапию разносторонних патологий органов пищеварения, дыхательных путей, суставного аппарата, мочевыводящей системы. Марина Петровна владеет передовыми методиками терапии нарушений в работе вышеперечисленных структур и систем.
Не существует такого вида в обмене веществ, который бы не был под контролем печени. Именно поэтому многие неотложные состояния организма осложняются и проявляются как печеночная недостаточность. Лет сорок назад еще не знали о таком заболевании, больному с таким диагнозом ставили либо интоксикацию организма, либо сердечную недостаточность. Это объясняется тем, что заболевание не имеет ярко выраженных специфических симптомов.
Причины
Причины печеночной недостаточности включают:
- болезни печени;
- обструкция желчных протоков, которая приводит к повышению давления желчной гипертензии и нарушает движении крови в печени;
- заболевания сердечно-сосудистой системы, инфекционные, аутоиммунные болезни;
- отравления лекарствами, алкоголем, антибиотиками, ядовитыми грибами;
- сильные внешние воздействия на организм (наличие обширных ожогов, большая потеря крови и т.д).
Исследования показывают, что какая бы причина не привела к развитию данного заболевания, морфологические изменения в тканях печени всегда одинаковые. Патологические изменения возникают очень быстро, так как клетки печени очень чувствительны к недостатку кислорода.
Симптомы
Есть два проявления печеночной недостаточности:
- синдром холестаза. Он начинает развиваться из-за закупорки желчевыводящих протоков или при внутренних нарушениях функции желчевыведения;
- синдром печеночно-клеточной недостаточности. Развивается, когда клетки печени уже не в состоянии выполнять свои прямые функции. В клетках происходят изменения и они разрушаются. Вследствие этого в кровь выбрасывается много клеточных компонентов, по ним и судят о выраженности заболевания.
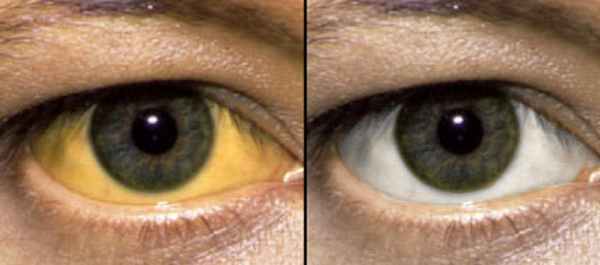
Изначально при начале развития заболевания возникает самый заметный симптом – желтуха. Она может быть различной по интенсивности, это зависит только от уровня обструкции желчевыводящих протоков. Если процесс ярко выраженный или когда острая стадия заболевания уже перетекает в хроническую, то желтухи может и не быть.
Вторым симптомом печеночной недостаточности является некроз печеночной ткани, при котором гибнут клетки печени, тем самым вызывая у больного сильную лихорадку. Из-за того, что отек печени с каждым днем увеличивается, появляется обесцвеченный стул. В сердечно-сосудистой системе также начинают происходить изменения кровообращения. Позже появляется тахикардия или может подняться артериальное давление. Затем артериальное давление может резко упасть, что обуславливается уменьшением объема крови (циркулирующей).
При острой печеночной недостаточности, когда клетки печени гибнут очень быстро, могут возникнуть сопутствующие заболевания. Первыми в основном страдают от печеночной недостаточности легкие, затем страдает нервная система (что может выражаться сонливостью, тошнотой или же, наоборот, гипервозбудимостью и тремором конечностей).
Хроническая печеночная недостаточность появляется после воздействия патологического фактора, что приводит к образованию симптомов, не поддающихся коррекции. Все признаки печеночной недостаточности могут прогрессировать до тех пор, пока не произойдет замена печени соединительной тканью и не возникнет цирроз.
Диагностика
Есть несколько стадий этого процесса:
- начальная стадия. Возникают такие симптомы, как расстройства настроения и поведения, бессонница, повышение температуры тела, желтуха, высыпания на теле;
- выраженная стадия. При ней усиливаются все симптомы первой стадии. Возникает сонливость, дезориентация, обмороки, неадекватное поведение, тремор, запах изо рта, невнятная речь;
- терминальная дистрофическая стадия. Симптомы этой стадии такие: трудности в пробуждении, беспокойство, спутанность в сознании;
- печеночная кома. При этой стадии человек теряет сознание. В начале комы возможны спонтанные движения, косоглазие, судороги, отсутствие реакции зрачков, патологические рефлексы.
Диагностику печеночной недостаточности можно провести с помощью совокупности мероприятий, назначенных врачом. Если симптомы болезни ярко выражены, то необходимо срочно обратиться за скорой медицинской помощью, особенно если имелись эпизоды отравления. Необходимо описать врачу все принимаемые препараты и жидкости. Врач должен провести полный осмотр, обратив внимание на описанные больным симптомы.
Лечение
Лечение печеночной недостаточности длительное и напрямую зависит от остроты заболевания. Больному печеночной недостаточностью назначается специальная диета, в которой снижается употребление в пищу белка и соли. Из медикаментов пациенту сразу назначают антибактериальные препараты (цефалоспорины) и гепатопротекторные препараты. Чтобы снизить процент всасываемого аммиака (продукт распада белков), назначают Лактулозу. Если имеется кровоточивость, то также необходимо назначить витамин К, если кровоточивость повышенная, то необходимо назначить свежезамороженную плазму.
Для поддержания обмена минералов в организме назначают витамин D и фолиевую кислоту. При купировании остроты процесса заболевания нужно лечить непосредственно причину, которая вызвала развитие недостаточности. При вирусном гепатите вводится интерферон. Если есть обструкция желчного протока камнем, то необходимо срочное хирургическое вмешательство. При синдроме асцита проводят парацентез, чтобы эвакуировать жидкость из брюшной полости больного.
Профилактика
Единственный и самый действенный способ предотвратить появление печеночной недостаточности у детей и взрослых – это ограничить и предотвратить развитие гепатита и цирроза.
Несколько советов по профилактике печеночной недостаточности:
- сделать прививку против гепатита, методом введения иммуноглобулина А или В;
- правильно питаться и употреблять в пищу все группы продуктов;
- алкоголь употреблять в умеренных количествах;
- при употреблении антибактериальных медикаментов или медикаментов с высокой токсичностью необходимо отказаться от употребления алкоголя;
- соблюдать правила личной гигиены;
- тщательно мыть руки после улицы и использования ванной комнаты;
- мыть руки перед едой;
- осторожно относиться к переливанию и сдаче крови;
- не использовать чужие предметы личной гигиены;
- если вы собираетесь делать пирсинг или татуировку, обязательно убедитесь в стерильности материалов;
- при половых актах использовать презерватив.
Печеночная недостаточность – это достаточно большая проблема, к примеру, перитонит в основном возникает при поражениях клеток печени, также и оппортунистическая инфекция может привести к развитию тяжелой формы пневмонии.
Также из-за варикозного расширения вен пищевода может возникнуть много сопутствующих проблем.
Четвертая стадия развития печеночной недостаточности – печеночная кома, может очень быстро сформироваться из-за того, что продукты распада белка (аммиак) не выводятся из организма человека нормально, как следствие, поражаются почки, повышается уровень кислотности крови, развивается гипоксия головного мозга.
Самые основные осложнения при печеночной недостаточности – это:
- летальный исход;
- кровотечения;
- отек головного мозга;
- почечная и дыхательная недостаточности.
Прогноз заболевания зависит напрямую от степени его развития и причины возникновения болезни. Если признак печеночной недостаточности – это гепатит А, то прогноз благоприятный. На долю этой болезни приходится более 20 процентов детской трансплантации печени. Если же болезнь развилась в результате заболевания Вильсона-Коновалова, то при этом практически неизбежен летальный исход, если не произвести трансплантацию. В США было проведено исследование, после которого отметили, что всего 7 процентов трансплантации печени в 1995 году пришлись на долю печеночной недостаточности и были связаны с хроническим течением заболевания. Выживших после операции в течение года более 65 процентов. Печеночная недостаточность у детей также может развиться из-за болезни матери или попадания инфекции во время беременности.
Синдром печеночно-клеточной недостаточности
Сущность синдрома печеночно-клеточной недостаточности заключается в нарушении функционирования органа по причине повреждения гепатоцитов. Патология приводит к сбою белково-образующей, липидной, углеводной, пигментной, секреторной и обезвреживающей функций и, как следствие, к метаболическим расстройствам, интоксикации, нарушению деятельности центральной нервной системы, печеночной коме. Патологический процесс может развиваться по ряду причин, среди них: вирусные, бактериальные, паразитарные, аутоиммунные заболевания, нарушения обмена веществ, глистные инвазии, отравления, злоупотребление алкоголем и другие.
Классификация
Синдром принято классифицировать следующим образом.
По клинико-морфологическим признакам. При массовой гибели гепатоцитов констатируют эндогенную форму патологии, которая развивается при острых вирусных гепатитах, интоксикации печени. Экзогенная форма характеризуется нарушением циркуляции кровообращения, что приводит к движению крови из воротной вены без дезинтоксикации в печени сразу в общую систему. Причиной развития может стать шунтирование при портальной гипертензии и циррозе. Если синдром сочетает в себе патогенные механизмы эндогенной и экзогенной формы, то говорят о смешанном типе.
По характеру течения. Развитие хронической формы патологии обусловлено ухудшением состояния при хроническом заболевании печени (фиброзе, опухоли, циррозе и других). Острая печено-клеточная недостаточность проявляется не позднее двух месяцев с момента поражения печени. При молниеносном прогрессировании патологического процесса имеет место фульминантная форма.
По степени развития. Выделяют начальную, выраженную, терминальную дистрофическую стадии и печено-клеточную недостаточность.
Симптомы
Заболевание на начальной стадии практически себя не проявляет. Больной может чувствовать небольшую слабость, сонливость, дискомфорт в правом подреберье. При прогрессировании патологии появляются следующие симптомы: желтушность кожи, слизистых, склер, зуд, снижение аппетита, нарушение сна, боль в правом подреберье, сильная тошнота с последующей рвотой, гипертермия, головные боли и другие. Дисфункция центральной нервной системы проявляется заторможенностью, нарушением координации движений, проблемами с речью, памятью, шумом в ушах, зрительными и слуховыми аномалиями (вплоть до галлюцинаций), головокружением и прочим. На последних стадиях нарушается функционирование практически всех систем организма и больной находится в бессознательном состоянии.
Лечение
Для стабилизации состояния, возобновления функционирования печени проводится терапия с применением гемодиализа, гемосорбции, плазмафереза и назначается специальная диета. Также осуществляются мероприятия с целью восстановления водно-электролитного и кислотно-щелочного баланса. Курс, методы и медикаментозные средства лечения определяются исходя из состояния больного, степени тяжести заболевания и других факторов.
Печеночная недостаточность
Печеночная недостаточность - симптомокомплекс, характеризующийся нарушением одной или многих функций печени вследствие острого или хронического повреждения ее ткани.
Различают острую и хроническую печеночную недостаточность и 3 стадии ее: I стадию - начальную (компенсированную), II стадию - выраженную (декомпенсированную) и III стадию — терминальную (дистрофическую). Терминальная стадия печеночной недостаточности заканчивается печеночной комой.
Ежегодно в мире от фульминантной (молниеносной) печеночной недостаточности погибают 2 тыс. человек. Смертность от этого симптомокомплекса составляет 50-80%.
Причины возникновения печеночной недостаточности
Острая печеночная недостаточность может возникнуть при
- тяжелых формах вирусного гепатита,
- отравлениях промышленными (соединения мышьяка, фосфора и др.),
- растительными (несъедобные грибы)
- другими гепатотропными ядами,
- некоторыми лекарствами (экстракт мужского папоротника, тетрациклин и др.),
- переливании иногруппной крови и в ряде других случаев.
Хроническая печеночная недостаточность возникает при прогрессировании многих хронических заболеваний печени (цирроз, злокачественные опухоли и т. д.).
Фульминантная печеночная недостаточность может быть исходом вирусных гепатитов, аутоиммунных гепатитов, наследственных заболеваний (например, болезни Вильсона-Коновалова); являться результатом приема лекарственных препаратов (например, парацетамола), воздействия токсических веществ (например, токсинов бледной поганки). В 30% случаев причина фульминантной печеночной недостаточности не определена.
Проявления печеночной недостаточности
Симптомы, течение зависят от характера поражения печени, остроты течения процесса.
Острая печеночная недостаточность развивается быстро, на протяжении нескольких часов или дней, и при своевременной терапии может быть обратимой. Хроническая печеночная недостаточность развивается постепенно, на протяжении нескольких недель или месяцев, но присоединение провоцирующих факторов (прием алкоголя, пищеводно-желудочное кровотечение из варикозно-расширенных вен пищевода, интеркуррентная инфекция, физическое переутомление, прием больших доз мочегонных или одномоментное удаление большого количества асцитической жидкости и т. д.) может быстро спровоцировать развитие печеночной комы.
Проявляется печеночная недостаточность снижением и извращением аппетита, отвращением к табаку у курильщиков, непереносимостью пищи и алкоголя, тошнотой, а также слабостью, снижением трудоспособности, эмоциональными расстройствами и др.
При длительном хроническом течении отмечаются землисто-серый оттенок кожи или ее желтушность, признаки нарушения обмена витаминов (плохое зрение в темноте и др.), эндокринные расстройства (у женщин нарушение менструального цикла, у мужчин снижение полового влечения, импотенция, атрофия яичек, гинекомастия - доброкачественное увеличение молочной железы и женский тип оволосения), поражения кожи (сосудистые «звездочки», эритема ладоней - сильное покраснение), кровоизлияния или кровотечения (например, желудочно-кишечные), отеки, асцит - скопление свободной жидкости в брюшной полости и др. Обычно наблюдаются и симптомы основного заболевания, вызвавшего печеночную недостаточность. Выявляются многообразные изменения биохимических показателей в сыворотке крови (отмечается повышение содержания билирубина, гамма-глобулина, активности аминотрансфераз, снижение содержания альбумина, факторов свертывания крови, эфиров холестерина, активности холинэстераз и др.).
В 1 стадию симптомы могут отсутствовать. Для II стадии характерны клинические проявления: немотивированная слабость, снижение трудоспособности, диспепсические расстройства (тошнота, рвота, понос желтого цвета), появление и прогрессирование желтухи, геморрагического диатеза (кровотечения), асцита, иногда отеков. В III стадии наблюдаются глубокие нарушения обмена веществ в организме, дистрофические явления не только в печени, но и в других органах (нервной системе, почках и т. д. ); при хронических заболеваниях печени выражена кахексия (истощение). Появляются признаки приближающейся печеночной комы.
Кома печеночная (гепатаргия). В развитии печеночной комы выделяют стадии прекомы, угрожающей комы и собственно кому.
В прекоматозный период обычно отмечается прогрессирующая анорексия (отсутствие аппетита), тошнота, уменьшение размеров печени, нарастание желтухи, резкие изменения в биохимических анализах крови.
В дальнейшем нарастают нервно-психические нарушения, замедление мышления, депрессия, иногда и некоторая эйфория. Характерна неустойчивость настроения, раздражительность; нарушается память, расстраивается сон. Характерен мелкий тремор (подергивание) конечностей. Под влиянием активной терапии больные могут выйти из этого состояния, но чаще при тяжелых необратимых изменениях печени наступает кома.
В период комы возможно возбуждение, которое затем сменяется угнетением (ступор) и прогрессирующим нарушением сознания вплоть до полной потери его. Лицо больного осунувшееся, конечности холодные, изо рта, а также от кожи исходит характерный сладковатый печеночный запах, усиливаются геморрагические явления (кожные кровоизлияния, кровотечения из носа, десен, варикозно-расширенных вен пищевода и т. д.).
Профилактика печеночной недостаточности
Профилактика острой печеночной недостаточности сводится к профилактике инфекционных и токсических поражений печени.
Профилактика хронической печеночной недостаточности — это своевременное лечение заболеваний печени, которые могут послужить ее причиной.
Большое значение имеет борьба с алкоголизмом.
Прогноз
Прогноз при своевременном лечении острой печеночной недостаточности благоприятный.
При хронической печеночной недостаточности, неблагоприятный, однако в отдельных случаях печеночная кома может регрессировать (уменьшиться) и на протяжении ряда месяцев вновь рецидивировать (возвратиться).
Прогноз печеночной комы зависит от ее глубины - в ранних стадиях при энергичном лечении возможно выздоровление, на стадии собственно комы в большинстве случаев процесс необратим.
Лечение
Что может сделать Ваш врач?
Диагноз устанавливают на основе клинической картины и биохимических показателей. Лечение проводят только в стационаре.
Лечение печеночной недостаточности необходимо начинать как можно раньше, на начальных стадиях патологического процесса. Лечение проводится по нескольким направлениям. При остро возникшей печеночной недостаточности и печеночной коме очень важно интенсивными лечебными мероприятиями поддержать жизнь больного в течение критического периода (нескольких дней) до наступления регенерации печени (клетки печени способны восстановиться в течение 10 дней, если устранена причина заболевания).
Проводят лечение основного заболевания, при токсических гепатозах — мероприятия, направленные на удаление токсического фактора.
При хронической печеночной недостаточности проводят лечение основного заболевания и симптоматическую терапию. Пациенты с фульминантной печеночной недостаточностью нуждаются в трансплантации печени.
Что можете сделать Вы?
При обнаружении симптомов острого заболевания печени необходимо немедленно обратиться к врачу и ни в коем случае не пытаться лечиться самостоятельно.
Печеночно клеточная недостаточность
Хроническая печеночная недостаточность (ХПН) - медленно развивающееся расстройство печени, возникающее из-за прогрессирующих патологических процессов в паренхиме. Характеризуется расстройством стула, рвотой, анорексией, желтухой.
Содержание статьи
- Причины ХПН
- Степени печеночно-клеточной недостаточности
- Общие признаки печеночно-клеточной недостаточности
- Симптомы печеночной недостаточности
- У взрослых мужчин
- У женщин
- У детей
Причины ХПН
Этиология печеночно-клеточной недостаточности разнообразны:
- отравление алкоголем, ядами;
- вирусные, грибковые, бактериальные, паразитарные поражения печени;
- гепатиты С и В;
- цирроз;
- болезнь Боткина;
- избыточный прием лекарственных средств;
- ишемия;
- жировая дистрофия печени.
Факторами риска являются:
- кровотечения из пищеварительного тракта;
- травмы печени при ДТП, операциях;
- желчекаменная болезнь;
- хроническая сердечная недостаточность;
- интоксикации.
Редкими причинами, вызывающими печеночную недостаточность, могут быть аутоиммунные заболевания, полостные операции на печени или рядом расположенных органах. Получите своевременную консультацию нашего врача, чтобы выявить причину, вызвавшую патологию и начать лечение.
Степени печеночно-клеточной недостаточности
По происхождению выделяют:
- истинную. В этом случае нарушается работа гепатоцитов вследствие первичного повреждения;
- шунтовую. Появляется из-за нарушения портального кровообращения;
- смешанную - нарушается кровообращение и повреждается паренхима.
По характеру течения выделяют:
- острая форма. Характеризуется быстрым течением. Возникает из-за массового поражения гепатоцитов;
- хроническая форма. Развивается в течении многих лет. Может стать причиной цирроза печени.
По масштабу поражения:
Женщина 52 лет обратилась к специалисту с жалобами на быструю утомляемость, кожный зуд, пожелтение кожных покровов. Так же рассказала о быстрой утомляемости, снижении массы тела, расстройство стула. Анализ крови показал повышение печеночных показателей (АЛТ,АСТ, креатинин, щелочная фосфатаза), что свидетельствует о некрозе гепатоцитов, холестаз. Назначены дополнительные методы обследования, на основании которых поставлен диагноз ХПН - хроническая печеночная недостаточность 1 степени.
Общие признаки печеночно-клеточной недостаточности
Симптомы печеночно-клеточной недостаточности:
- желтуха. Данный признак говорит об обширном поражении печени;
- кожные покровы желтушные, землисто-серого цвета;
- ухудшение зрения в темноте;
- быстрая утомляемость;
- тошнота, рвота;
- слабость, плохой аппетит;
- пальмарная эритема или печеночные ладони;
- язык гладкий, глянцевый;
- сосудистые звездочки (ангиомы) на шее, лице, туловище, кистях;
- печеночный запах.
Также выделяют три стадии клинических признаков.
Клинические признаки могут отсутствовать.
Характерны слабость, диспепсические расстройства, желтуха, геморрагический диатез, отеки, асцит.
Характеризуется глубоким нарушением обмена веществ, дистрофические изменения печени и внутренних органов. Появляются признаки печеночной комы.
При печеночной недостаточности могут образовываться ксантелазмы - выпуклые подкожные образования бледно-желтого окраса. Чаще всего встречаются на веках, шее.
В результате нарушения работы гепатоцитов может наблюдаться увеличение в размерах печени. Это является компенсаторным механизмом в ответ на токсическое воздействие желчных кислот, которые обнаруживаются в большом количестве.
Асцит появляется при печеночной недостаточности из-за шока, массивных кровотеченией, алкогольного эксцесса, инфекционных процессов. Для этого процесса характерно обезвоживание, потеря эластичности кожи, мышечная атрофия.
Наиболее распространенным проявлением данной патологии считается ПСЭ (портосистемная энцефалопатия).
Уменьшение печени в размерах возможно при фульминантной печеночной недостаточности. Печень - мягкая, дряблая, болезненная при пальпации, края не ровные.
Симптомы печеночной недостаточности
Помимо каких-то общих признаков, есть также ряд симптомов, которые характерны для определенного типа людей, отличающихся по возрасту или полу.
У взрослых мужчин
Симптомы печеночной недостаточности у мужчин выражаются следующим образом: наблюдается одностороннее или двустороннее увеличение молочных желез, импотенция, атрофия яичек, снижается рост волос на груди, лице, животе. Это вызвано невозможностью пораженной печенью инактивировать эстрогены. В итоге они накапливаются в организме.
У женщин
Признаки печеночной недостаточности у женщин и лечение немного отличаются от мужчин. У женщин наблюдается:
- атрофия матки;
- отсутствие или уменьшением роста волос на лобке;
- снижение полового влечения;
- атрофия молочных желез;
- нарушение менструального цикла.
У детей
К появлению печеночно-клеточной недостаточности в детском возрасте приводят аутоиммунные нарушения. вирусные инфекции. На первых годах жизни - атрезия желчевыводящих путей, наследственное нарушение обмена веществ. Характеризуется появлением желтухи, болей в правом подреберье, увеличением печени. Возможно появление гематом на коже. У детей наблюдается рвота с кровью, дегтеобразный стул.
На начальной стадии заболевания появляются только диспептические расстройства. При появлении первых признаков заболевания важно проконсультироваться с врачом, не дожидаясь выраженной и тяжелой формы течения болезни. Обращайтесь к нашим докторам, чтобы понимать, как действовать при первых симптомах заболевания.
Диагностика печеночно-клеточной недостаточности
Диагноз острая и хроническая печеночная недостаточность ставится комплексно на основании:
- лабораторных исследований. Для острой стадии характерно наличие анемии, тромбоцитопении, гипербилирубинемии, снижение факторов свертывания, гипокалиемии, гипогликемии. Для хронической формы - постепенное увеличение трансаминаз, билирубина, сахар в крови понижен;
- УЗИ-диагностики. Позволяет установить причину патологического процесса, оценить состояние паренхимы;
- МРТ, МСКТ;
- гепатосцинтиграфии;
- ЭЭГ (выявляют признаки печеночной энцефалопатии);
- биопсия печени.
Дифференциальная диагностика
Для подтверждения диагноза необходимо исключить следующие патологии:
- синдром алкогольной абстиненции;
- отравление препаратами;
- менингит;
- метаболическую энцефалопатию, которая связана с гипокалиемией, гипогликемией, аннексией, уремией.
При появлении диспептических нарушений, повышения температуры тела важно исключить отравление.
Осложнения печеночно-клеточной недостаточности
К последствиям печеночной недостаточности относят:
- асцит;
- спонтанный перитонит;
- внутренние кровотечения;
- печеночная кома;
- летальный исход;
- цирроз;
- трансплантация печени;
- отек головного мозга;
- дыхательная, почечная недостаточность.
Консультация специалиста необходима на ранних стадиях проявления заболевания. пациенты с острой и хронической формой течения нуждаются в срочной госпитализации.
Профилактика ХПН
Профилактические меры могут быть:
- отказ от алкоголя;
- сбалансированный рацион;
- своевременное обращение к специалистам, обнаружение патологий органов с последующим их лечением;
- принимать все лекарственные средства только под наблюдением специалистов;
- не заниматься самолечением;
- контроль веса;
- своевременно проводить анализы на гепатит.
Лечение печеночно-клеточной недостаточности
Пациенты с данной патологией нуждаются в госпитализации. Терапия направлена на устранение клинических признаков, причин, вызвавших болезнь. Медикаментозная терапия включает в себя прием антибиотиков, препаратов, снижающих уровень аммиака в крови, гепатопротекторов, глюкокортикостероидов. При ХПН показана пересадка печени, если обнаруживаются печеночные патологии, новообразования, цирроз, аутоиммунные гепатиты.
Больным показана специальная диета, которая подразумевает дробное питание, понижение продуктов, содержащих белок и повышение легкоусвояемых углеводов. Клетчатку необходимо убрать из рациона и ввести фрукты, овощи.
В случаях, если медикаментозная терапия неэффективна прибегают к:
- плазмаферезу;
- гемодиализу;
- гемофильтрации;
- плазмосорбции;
- процедуре MARS и HEPAWASH.
Целью подобной терапии является замещение функций печени.
Токсические вещества, накапливающиеся в организме негативно влияют на работу внутренних органов. Это приводит к полиорганной недостаточности. Консультация нашего врача позволит скорректировать методы лечения, избежать осложнений.
Частые вопросы
ПН - нарушение всех функций печени. Является патологическим состоянием. Нарушаться могут как одна, так и две и более функций печени. Это приведет к полиорганной недостаточности и многочисленным нарушениям в работе организма. Выделяют острую (код по МКБ-10 К72,0) и хроническую печеночную недостаточность (МКБ-10 К72.1).
Хирургическое вмешательство запрещено при вирусном, алкогольном гепатитах, ОПН, острой почечной недостаточности, коагулопатии в тяжелой форме, гипоксемии, кардиомиопатии. Все пациенты, нуждающиеся в трансплантации печени должны пройти обследование на наличие противопоказаний.
Прогноз напряму. зависит от характера и типа течения. При ХПН при грамотной терапии у 80 процентов больных отмечаются улучшения. При ОПН - не более 40 процентов. Прогнозы неблагоприятные у детей до 10 лет и людей после 40 лет, при желтухе, гепатитах.
Публикуем только проверенную информацию
Специалист с большим опытом работы в области лечения и профилактики сердечно-сосудистых заболеваний, а также их последствий. Участвует, вступает на медицинских конференциях, семинарах, лекциях Байер.
Печеночно-клеточная недостаточность.
Острая печеночная недостаточность – это тяжелое, быстро развивающееся нарушение работы печени. Ее причиной является быстрая массивная гибель клеток печени. В результате она не справляется со своими функциями, что приводит к нарушению работы всех органов, в частности головного мозга, то есть к энцефалопатии.
Печеночная недостаточность считается острой, если энцефалопатия развивается в течение 8 недель после первых симптомов болезни у людей без предшествовавших заболеваний печени или в течение 3 недель после появления желтухи у людей с предшествовавшими заболеваниями печени.
Это достаточно редкое, но очень опасное для жизни состояние, требующее незамедлительной медицинской помощи. Оно развивается быстро – от 48 часов до нескольких дней или недель. Зачастую ранняя диагностика острой печеночной недостаточности вызывает трудности, так как в начале заболевания отсутствуют ее специфические симптомы.
Прогноз заболевания напрямую зависит от того, насколько быстро начато лечение. К сожалению, смертность при острой печеночной недостаточности достигает 60-70%.
Синонимы русские
Молниеносная печеночная недостаточность, фульминантная печеночная недостаточность.
Синонимы английские
Acute liver failure, acute hepatic failure, fulminant hepatic failure, fulminant hepatitis.
Симптомы
Острая печеночная недостаточность может развиваться очень быстро даже у людей, ранее не страдавших заболеваниями печени. При первых признаках болезни необходимо срочно обратиться к врачу для определения точной причины их возникновения. Основные симптомы включают в себя:
- желтушность кожи и склер;
- боль и тяжесть в правом подреберье; ;
- повышенную кровоточивость;
- слабость;
- отеки;
- чрезмерную сонливость, дезориентацию.
Общая информация о заболевании
Печень – это жизненно важный орган в правой верхней части брюшной полости, под диафрагмой, который граничит с желудком, петлями кишечника и правой почкой. Она состоит из двух основных долей – правой и левой.
Основные функции печени
- Обезвреживание токсинов, аллергенов, ядов. Кровь от органов желудочно-кишечного тракта поступает по воротной вене в печень, где очищается от всех чужеродных вредных веществ, а также токсичных продуктов обмена.
- Синтез белков крови (компонентов свертывающей и противосвертывающей систем крови), гормонов, ферментов, холестерина, жиров и их производных.
- Регуляция уровня гормонов и витаминов посредством хранения запасов жирорастворимых витаминов, микроэлементов, разрушения избытка гормонов.
- Участие в обмене углеводов за счет хранения запасов гликогена – полисахарида, образованного молекулами глюкозы.
- Участие в пищеварении – синтез желчи, которая необходима для переваривания жиров. Желчь вырабатывается клетками печени, накапливается в желчном пузыре и по желчным протокам попадает в кишечник.
В основе печеночной недостаточности лежит гибель большого количества клеток печени. В результате ткань печени не успевает восстанавливаться (регенерироваться), что приводит к нарушению всех ее основных функций.
Причины повреждения клеток печени бывают следующими.
- Прием лекарственных препаратов – противоэпилептических, противотуберкулезных, некоторых антибиотиков, нестероидных противовоспалительных средств (аспирина, ибупрофена), обезболивающих (парацетамола).
- Вирусные гепатиты – чаще гепатит В и А, реже С, D, Е, а также вирус Эпштейна – Барр, цитомегаловирус.
- Отравление ядовитыми грибами.
- Заболевания других органов и систем: инсульт, инфаркт миокарда, массивное кровотечение, тяжелая инфекция, обезвоживание. .
- Сосудистые заболевания: тромбоз воротной вены и синдром Бадда – Киари (нарушение оттока крови от печени по печеночной вене).
- Болезни обмена веществ: болезнь Вильсона – Коновалова (врождённое нарушение обмена меди, которая накапливается в печени и других органах, нарушая их работу), синдром Рейе (тяжелое поражение печени и головного мозга у детей после перенесенных вирусных инфекций, в основе которого лежит нарушение работы ферментов клеток печени).
Все эти факторы могут вызывать разрушение клеток печени, что приводит к симптомам острой печеночной недостаточности. Печень увеличивается в размерах, воспаляется. Это сопровождается тяжестью, болью в правом подреберье. Нарушается ток крови по печеночным сосудам, и возникает портальная гипертензия – затруднение тока крови и повышение давления в воротной вене, по которой кровь от органов пищеварения попадает в печень. В результате кровь направляется в сосуды пищевода, геморроидальные и околопупочные вены. Эти сосуды из-за увеличенного тока крови могут расширяться, что в сочетании с нарушением синтеза в печени факторов свертывания и повышенной кровоточивостью грозит серьезным кровотечением.
Следствием нарушения оттока крови от органов пищеварения может быть асцит – скопление большого количества жидкости в брюшной полости. При асците живот увеличивается, растягивается, расширяются вены на животе, растет масса тела.
Повреждение клеток печени и то, что кровь от органов желудочно-кишечного тракта течет в обход печени и не очищается, приводит к попаданию токсических веществ в другие органы, в частности в головной мозг. Интоксикация и отек головного мозга вызывают печеночную энцефалопатию – она проявляется дезориентацией, сонливостью, нарушениями речи, двигательными нарушениями, затруднением мышления и восприятия и даже комой.
Отеки возникают из-за нарушения синтетической функции печени, то есть из-за уменьшения синтеза белка. Из-за пониженного количества белка в плазме крови (гипопротеинемии) жидкость выходит из сосудов в ткани, и образуются отеки.
Желтушность кожи, слизистых оболочек, склер при острой печеночной недостаточности является следствием повышения уровня билирубина в крови. Билирубин – это вещество желто-коричневого цвета, которое образуется преимущественно при разрушении эритроцитов. В норме он, попадая в печень, связывается с глюкуроновой кислотой и выводится из организма с желчью. При нарушении работы печени увеличивается количество связанного с глюкуроновой кислотой (прямого) билирубина, который попадает в кровь при разрушении клеток печени. Он и определяет характерную желтоватую окраску кожи.
Кто в группе риска?
- Люди, использующие лекарственные препараты в дозах, не предусмотренных инструкцией.
- Употребляющие наркотики.
- Злоупотребляющие алкоголем.
- Не привитые против гепатита А и В.
- Часто контактирующие с высокими дозами токсичных химических веществ – пестицидами, инсектицидами, бытовой химией – без соответствующих средств защиты (маски, перчаток).
- Беременные.
Диагностика
Диагностика острой печеночной недостаточности осложняется тем, что это состояние встречается достаточно редко, развивается стремительно и его симптомы на начальных стадиях носят неспецифический характер, то есть могут быть вызваны другими заболеваниями. При подозрении на печеночную недостаточность большое значение имеют лабораторные исследования.
- АСТ (аспартатаминотрансфераза), АЛТ (аланинаминотрансфераза) – печеночные ферменты, которые попадают в кровь при повреждении ткани печени. При острой печеночной недостаточности могут быть повышены.
- Лактатдегидрогеназа (ЛДГ) – фермент, присутствующий во всех тканях организма и участвующий в энергетическом обмене. При повреждении печени его активность увеличивается.
- Билирубин общий – при острой печеночной недостаточности может быть повышен преимущественно за счет прямой (связанной) фракции.
- Протромбиновый индекс. Протромбин – предшественник тромбина, который участвует в образовании сгустков крови. Анализ применяют, чтобы определить скорость свертываемости крови. При острой печеночной недостаточности протромбиновый индекс может быть повышен, что указывает на увеличение времени свертывания крови.
- Фибриноген – фактор свертываемости крови, который синтезируется клетками печени. При повреждении печеночной ткани его уровень может быть снижен.
- Общий белок сыворотки. При острой печеночной недостаточности уровень общего белка бывает снижен за счет уменьшения количества альбуминов – основных белков плазмы крови, которые синтезируются в печени. Снижение их количества говорит о повреждении клеток печени и нарушении ее синтетической функции.
- Холестерол общий – вещество, которое синтезируется в печени и является элементом клеточных мембран, предшественником желчных кислот и некоторых гормонов. При печеночной недостаточности уровень холестерола может быть понижен, что указывает на нарушение синтетической функции печени.
- Гепатиты А, В, С. Гепатит рассматривается как возможная причина острой печеночной недостаточности.
- Скрининговое исследование на предмет наличия наркотических, психотропных и сильнодействующих веществ. Определение соединений, которые могли стать причиной разрушения клеток печени.
Дополнительные методы исследования
- УЗИ органов брюшной полости. Его используют для того, чтобы выявить увеличение печени, наличие жидкости в брюшной полости (асцит), внутренние кровотечения.
- Биопсия печени. Взятие образца ткани печени с помощью тонкой полой иглы, которая вводится через кожу брюшной стенки после анестезии. При микроскопии взятого образца определяется нарушение структуры печени, повреждение клеток.
Лечение
Пациенты с подозрением на острую печеночную недостаточность должны быть госпитализированы как можно скорее. Лечение направлено на поддержание основных функций организма до восстановления печеночной ткани. При особенно тяжелом течении проводится трансплантация печени. Если известна причина острой печеночной недостаточности, лечение заключается в устранении этого первичного фактора. Часто главной задачей бывает борьба с такими осложнениями заболевания, как отек головного мозга, кровотечения.
Читайте также:
