Переломы плюсневых костей. Диагностика и лечение
Добавил пользователь Владимир З. Обновлено: 30.01.2026
Переломы плюсневых костей. Диагностика и лечение
Как и в кисти, I, IV и V плюсневые кости являются подвижными, в то время как II и III сравнительно фиксированы. Максимальная весовая нагрузка в фазу отталкивания при ходьбе приходится на II и III плюсневые кости, и, как правило, именно в этом отделе чаще всего отмечаются стрессовые переломы. Хроническая перегрузка приводит к возникновению микропереломов, которые через продолжительный период времени завершаются ремоделированием кости. Острые эпизоды повторного напряжения через короткие промежутки времени могут привести к появлению стрессовых переломов. Прямая травма или сдавле-ние стопы также приводят к возникновению переломов плюсневых костей. Часто этот механизм вызывает множественные переломы послед-них.
Переломы плюсневых костей классифицируют на основе анатомического принципа и лечебной тактики:
Класс А: перелом шейки плюсневой кости
Класс Б: перелом диафиза плюсневой кости
Класс В: проксимальный перелом V плюсневой кости (перелом Джонса)
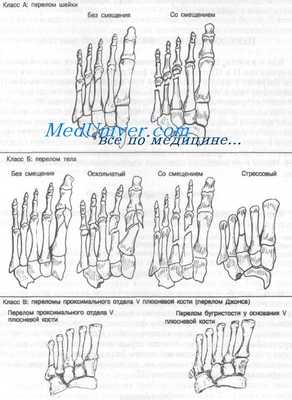
Большинство переломов плюсневых костей является результатом прямого сдавления, например при падении тяжелого предмета на ногу. Непрямой механизм, заключающийся в скручивании переднего отдела стопы, часто приводит к перелому основания V плюсневой кости. Подошвенное сгибание и инверсия напрягают сухожилие короткой малоберцовой мышцы и могут вызвать отрыв шиловидного отростка или бугра у основания V плюсневой кости. Если первоначальным (исходным) механизмом является инверсия, типичен поперечный перелом шиловидного отростка без смещения.
Переломы класса А и Б обычно проявляются болью, припухлостью и болезненностью при пальпации, локализованной над тыльной поверхностью среднего отдела стопы. Давление по оси поврежденной пястной кости усиливает боль. У всех пациентов с подозрением на перелом диафиза или шейки плюсневой кости следует документировать силу и качество пульса на тыльной артерии стопы. Переломы класса Б обычно проявляются болезненностью, локализованной над областью повреждения, и лишь незначительной припухлостью. Анамнез типичен для растяжения связок голеностопного сустава. У больных со стрессовыми переломами часто отмечается в анамнезе увеличение двигательной активности с постепенным появлением хронических болей. В большинстве случаев боль локализована неопределенно и сопровождается незначительной припухлостью и кровоизлияниями.
Для выявления этих переломов обычно достаточно снимков в прямой, боковой и косой проекциях. Часто они сопровождаются тыльной угловой деформацией вследствие тяги внутренних мышц. Наличие везалиевой кости (вторичный центр окостенения) у основания V плюсневой кости можно спутать с переломом. Вторичные центры окостенения, как правило, гладкие, закругленные и наблюдаются с двух сторон; часто они имеют склерозированные края. Сначала стрессовые переломы рентгенологически могут не определяться. Однако через 2—3 нед линия перелома обычно становится заметной, а через 4 нед выявляется костная мозоль.
Переломы плюсневых костей часто сопровождаются переломами фаланг пальцев.
Лечение переломов плюсневых костей
Переломы шейки без смещения класса А требуют применения льда, анальгетиков, приподнятого положения конечности и 24-часового периода наблюдения, поскольку возможен сильный отек. После этого следует наложить короткий гипсовый сапожок на 4—6 нед. При переломах шейки со смещением показаны лед, приподнятое положение конечности, анальгетики и срочное направление к ортопеду для репозиции. Несмещенные переломы диафизов II—V плюсневых костей можно лечить приподнятым положением конечности, прикладыванием пузыря со льдом, анальгетиками и толстой давящей повязкой в первые 24 ч. После этого рекомендуется ношение под передним отделом стопы плюсневой подкладки Томаса и пользование костылями.
Полная весовая нагрузка показана по мере переносимости. Переломы диафиза I плюсневой кости без смещения требуют наложения короткой гипсовой повязки на голень с разгрузкой конечности на 2—3 нед с последующей заменой ее коротким гипсовым сапожком еще на 2 нед. Переломы диафиза II—V плюсневых костей со смещением требуют репозиции. Если направление к ортопеду невозможно, проводят местную анестезию и на пальцы стопы накладывают дистракционный аппарат. Противовытяжение за дистальный отдел большеберцовой кости осуществляется грузами. После репозиции от кончиков пальцев до заднего отдела стопы накладывают гипс без подстопника. В этот момент прекращают противовытяжение и гипсовую повязку продолжают до бугристости большеберцовой кости. Настоятельно рекомендуются снимки после вправления. Через 4 нед показана смена гипсовой повязки на гипсовый сапожок еще на 3—4 нед. Переломы I плюсневой кости со смещением требуют направления к ортопеду для репозиции. При невозможности этого должна быть предпринята закрытая репозиция по вышеописанной методике. При успешном ее выполнении следует наложить гипсовую повязку сроком на 6 нед. При переломах, не поддающихся закрытой репозиции, может потребоваться открытый метод вправления.
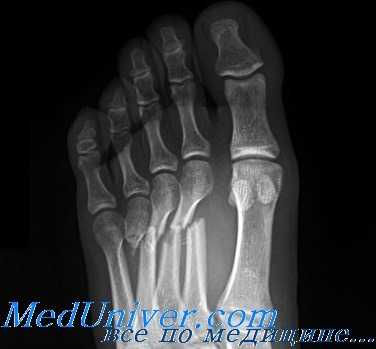
Отрывной перелом класса В у основания V плюсневой кости без смещения требует наложения давящей повязки с нагрузкой на конечность по мере переносимости. Больным с сильными болями может помочь ношение короткого гипсового сапожка в течение 3 нед. Затем показано ношение супинатора для поддержки свода стопы. Следует быть внимательным, чтобы не спутать поперечный перелом проксимального отдела диафиза V плюсневой кости с переломом Джонса, проходящим через ее бугристость. Поперечные переломы, располагающиеся выше бугристости, имеют совсем иной прогноз и лечение. При них наблюдается высокая частота замедленного сращения и несращения.
Аксиома: поперечный перелом основания V плюсневой кости не следует путать с переломом Джонса, проходящим через ее бугристость. Лечение и прогноз для этих переломов различные.
Поперечные переломы проксимального отдела диафиза V плюсневой кости лечат иммобилизацией в коротком гипсовом сапожке. Прогноз в этих случаях сомнителен и вероятность замедленного сращения и несращения высока.
Осложнения переломов плюсневых костей
При переломах шейки или диафиза плюсневых костей с поперечным или угловым смещением часто развивается подошвенный кератоз. Поэтому показано раннее направление к ортопеду. Поперечные переломы проксимального отдела V кости или переломы диафиза остальных плюсневых костей часто осложняются несращением и по этой причине требуют направления к специалист.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Перелом плюсневой кости стопы

В ортопедической практике перелом плюсневой кости стопы достаточно распространен: на плюсневые кости приходится 35% переломов стопы. Около 80% из них протекают без смещения и считаются неосложненными. У взрослых и детей старше 5 лет преимущественно диагностируют повреждение пятой и третьей плюсневых костей. На травматизацию со смещением приходится 35%. Терапевтические мероприятия зависят от характеристик травмы, осложнений, сопутствующих заболеваний. Лечение проводят ортопеды. Особое место занимает реабилитация после перелома, без помощи врача человек может получить инвалидность. Восстановительную программу составляют индивидуально для каждого пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины переломов плюсневых костей стопы
В зависимости от патогенетического фактора различают переломы:
Травматические. Острые повреждения вызваны падением на стопу тяжелых предметов, скручиванием ее переднего отдела (чаще возникает перелом основания пятой плюсневой кости) и пр. На открытые повреждения приходится 10%.
Патологические. Ряд факторов — остеопороз, остеомиелит, опухолевый процесс, прием лекарств, генетические аномалии, несбалансированное питание с дефицитом минералов и витаминов — способствуют ослаблению костной ткани. Для получения перелома достаточно незначительного усилия.
Стрессовые. С воздействием постоянного травматического фактора низкой/умеренной интенсивности на стопы сталкиваются военные, вынужденные много маршировать, артисты балета, спортсмены. Вторая и третья плюсневые кости стопы фиксированы; первая, четвертая и пятая — относительно подвижны. Поэтому перелом 4 плюсневой кости стопы встречается часто. Во время ходьбы и танцев основная нагрузка приходится на вторую и третью плюсневые кости, поэтому риск усталостных переломов указанных структур выше.
Нейропатические. Перелом плюсневой кости (чаще - пятой) обнаруживают у пациентов с осложненным сахарным диабетом. При полинейропатии изменяется чувствительность в ногах, и человек не в состоянии контролировать силу воздействия по причине утраты чувствительности.
Симптомы перелома плюсневой кости стопы
Клинические признаки коррелируют с типом повреждения. Закрытый перелом костей плюсны проявляется:
- болью
- припухлостью
- усилением болезненности при пальпации над тыльной поверхностью ступни
- гематомой
Перелом первой плюсневой кости можно заподозрить при отеке большого пальца нижней конечности, его отклонения от привычной анатомической оси.
Признаки открытой травмы — выступание костных структур из раны во внешнюю среду, кровотечение, нестерпимая боль.
Стрессовые переломы не сопровождаются яркой симптоматикой. Первоначально тупые, ноющие боли в стопе возникают в момент двигательной активности, в дальнейшем присутствуют и в покое. У некоторых видна деформация ступни, вызванная тягой внутренних мышц.
У пациентов с нейропатией болевые ощущения снижены, на прием к ортопеду люди приходят с жалобами на изменение внешнего вида стопы.
Диагностика
Выбор способов обследования имеет решающее значение для правильного ведения больного и предотвращения осложнений. В зависимости от клинической картины пациенту может быть выполнены:
Рентгенография — базовое исследование, которое выполняют при травме стопы. Информации часто недостаточно. Стрессовый перелом на ранней стадии не визуализируется на обычных рентгенограммах или присутствует незначительная периостальная реакция, которую легко пропустить. Исследование показывает перелом костей плюсны, но не подходит для диагностики повреждений мягких тканей и связок.
Компьютерное сканирование предоставляет больше информации о патологии. Показания включают подозрение на стрессовый перелом при неоднозначных данных рентгенографии. КТ демонстрирует отрывные, оскольчатые повреждения и все патологии костной ткани.
Магнитно-резонансная томография — наиболее информативный способ исследования при сложной травме ступни с вовлечением мягких тканей и разрывом/растяжением связок. Снимок МРТ показывает отек костного мозга раньше, чем КТ. Магнитно-резонансная томография — лучший способ визуализации стрессовых переломов стопы, подходит для дифференциации последних и синовита, дегенеративных изменений. Оптимальный вариант для получения полной картины составляющих стопы — предплюсны, плюсны, пальцевых фаланг, твердых и мягкотканных структур — сочетание магнитно-резонансной томографии и компьютерного сканирования.
Ультразвуковое исследование в травматологии нашло применение благодаря доступности, простоте использования, но в качестве единственного способа диагностики УЗИ неприменимо.
К какому врачу обратиться
Первоначально лечением всех переломов занимается ортопед-травматолог, при патологических формах обоснована консультация остеопоролога, эндокринолога. Важно при сохраняющейся боли в течение 6 недель после травмы провести повторную диагностику.
Рентгенограмма, КТ, МРТ при переломе плюсневых костей
а) Определения:
• Перелом Джонса: травматический поперечный перелом проксимальной части диафиза 5-й плюсневой кости
• Маршевый перелом: усталостный перелом дистальной части 2-й и 3-й плюсневых костей, часто встречающийся у новобранцев
б) Визуализация:
1. Общая характеристика:
• Локализация:
о 5-я плюсневая кость >3-я >2-я > 1-я >4-я
о Переломы основания 5-й плюсневой кости: отрывной перелом бугристости > перелом Джонса > стресс-перелом о Диафиз и шейка плюсневой кости повреждаются чаще, чем головка
• Морфологические особенности:
о В большинстве случаев переломы являются поперечными или косопоперечными
о Переломы, возникшие в результате прямого удара, могут выглядеть в виде звезды
о Три типа перелома проксимального отдела 5-й плюсневой кости:
- Отрывной перелом бугристости:
Может повреждаться суставная поверхность предплюсне-плюсневого или межплюсневого сустава, либо перелом может быть внесуставным
- Перелом Джонса: травматический перелом кости на границе диафиза и метафиза:
Дистальнее межплюсневого сустава
- Стресс-перелом: выглядит аналогично перелому Джонса, может располагаться несколько дистальнее:
В некоторых случаях перелом Джонса возникает на фоне стресс-перелома 5-й плюсневой кости
о Отрывной перелом области прикрепления связки Лисфранка:
- Продольный перелом медиального края основания 2-й плюсневой кости
(Слева) При прицельной рентгенографии стопы в передне-задней проекции определяются необычный продольный перелом головки 4-й плюсневой кости и ее вывих. Пациентка упала с велосипеда, на котором ехала босиком.
(Справа) При КТ в сагиттальной плоскости видно, что линия перелома делит суставную поверхность пополам. Вследствие повреждения суставной поверхности была выполнена ОРИФ. (Слева) При рентгенографии среднего отдела стопы в косой проекции определяется горизонтальный перелом бугристости 5-й плюсневой кости. Перелом возник в результате тяги короткой малоберцовой мышцы и латеральных волокон подошвенного апоневроза.
(Справа) Девочка 12 лет. При рентгенографии среднего отдела стопы в косой проекции визуализируется добавочный центр оссификации бугристости 5-й плюсневой кости, который можно отличить от отломка по локализации, ориентации, наличию кортикального слоя и округлой форме. В свою очередь, отломок характеризуется отсутствием кортикального слоя и поперечной ориентацией. (Слева) При рентгенографии среднего отдела стопы в косой проекции определяется кость Везалия, которую следует дифференцировать с отломком бугристости 5-й плюсневой кости. Размер добавочной кости превышает ожидаемый размер бугристости. К тому же добавочная кость характеризуется треугольной формой, ровным контуром и наличием кортикального слоя.
(Справа) Пациент, у которого развилась остеопения вследствие снижения двигательной активности. При рентгенографии стопы в передне-задней проекции визуализируются небольшая ступенеобразная деформация и ограниченная периостальная реакция на уровне стресс-перелома 3-й плюсневой кости. При рентгенографии, выполненной двумя неделями ранее, изменения отсутствовали.
2. Рентгенография при переломе плюсневых костей:
• Рекомендуется рентгенографию выполнять в трех проекциях: передне-задней, косой и боковой
• Перелом может выявляться лишь в одной проекции
• Стресс-перелом, как правило, характеризуется отсутствием смещения отломков:
о Сразу после травмы (на момент дебюта болевого синдрома) перелом может не визуализироваться
о Через 7-10 дней может визуализироваться ограниченная периостальная реакция
3. КТ при переломе плюсневых костей:
• Выполняется при подозрении на отсутствие консолидации перелома
4. МРТ при переломе плюсневых костей:
• Проводится при подозрении на стресс-перелом
• Гипоинтенсивная линия перелома при всех последовательностях
• Гипоинтенсивная зона отека/кровоизлияния на Т1 ВИ, гиперинтенсивная при последовательностях, чувствительных к жидкости
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Первично выполняется рентгенография, однако на рентгенограмме перелом без смещения может не визуализироваться
о КТ выполняется при тяжелой травме стопы или подозрении на отсутствие консолидации перелома
о МРТ используется в тех случаях, когда обнаружение стресс-перелома может повлиять на тактику лечения
• Рекомендации по выбору протокола:
о Строить аксиальные и сагиттальные срезы следует относительно длинной оси плюсневых костей
(Слева) Футболист, обратившийся с жалобами на тупые боли в латеральной части среднего отдела стопы. При рентгенографии были получены сомнительные результаты. При МРТ в сагиттальной плоскости на Т1ВИ определяется стресс-перелом основания 5-й плюсневой кости.
(Справа) У этого же пациента при МРТ в сагиттальной плоскости в режиме STIR визуализируются линия перелома и окружающая ее зона отека костного мозга (кровоизлияние). Причем зона отека выглядите виде полосы, что является характерным признаком перелома. Напротив, при опухолевом или инфекционном поражении кости была бы обнаружена гиперинтенсивная зона округлой формы. (Слева) Спустя год у этого же пациента при рентгенографии среднего отдела стопы по нечеткости краев отломков можно предположить, что перелом частично консолидировался. Однако пациент обратился с жалобами на длительные боли.
(Справа) У этого же пациента при КТ в сагиттальной плоскости визуализируется несросшийся переломка: края отломков склерозированы, а костная мозоль отсутствует. Точность обнаружения несросшегося перелома при КТ выше, чем при рентгенографии. (Слева) При КТ в сагиттальной плоскости определяется частичная консолидация перелома основания 5-й плюсневой кости. При переломах Джонса высок риск несрастания отломков.
(Справа) При КТ в коронарной плоскости выявляются оскольчатые переломы промежуточной клиновидной кости и основания 3-й плюсневой кости, которые при рентгенографии не визуализировались. В таких случаях большое значение имеет выполнение КТ. Травма была получена в результате падения снегохода на стопу.
в) Дифференциальная диагностика перелома плюсневых костей:
1. Кость Везалия:
• Добавочная кость возле бугристости основания 5-й плюсневой кости
• Округлая или треугольная форма, склерозированные края
• Как правило, размер добавочной кости превышает ожидаемый размер бугристости
2. Болезнь Фрейберга:
• Остеонекротический/остеопоротический перелом либо рассекающий остеохондрит головок 2-3 плюсневых костей
3. Псевдоэпифиз:
• Формируется на конце плюсневой кости, противоположном эпифизу
4. Добавочный центр оссификации пятой плюсневой кости:
• Продольно ориентированный тонкий костный фрагмент, расположенный вдоль латерального края бугристости
5. Опухолевое/инфекционное поражение плюсневой кости:
• При МРТ на фоне отека костного мозга линия перелома может быть не заметна
г) Патология. Общая характеристика:
• Этиология:
о Размозжение, тупая травма, сдвигающее или скручивающее усилие, длительная повышенная нагрузка
о Стресс-переломы чаще встречаются у бегунов
о Стресс-перелом основания 2-й плюсневой кости встречается у артистов балета о 5-я плюсневая кость:
- Отрывной перелом бугристости: внутренняя ротация стопы, находящейся в положении подошвенного сгибания; тянущее усилие латеральной части подошвенного апоневроза + короткой малоберцовой мышцы
- Перелом Джонса: избыточное отведение стопы, находящейся в положении подошвенного сгибания
- Стресс-перелом проксимальной части диафиза: повторяющаяся травматизация при беге, танцах
• Сопутствующие патологические изменения:
о Повреждение суставных поверхностей сустава Лисфранка или связки Лисфранка:
- При переломе основания 2-й плюсневой кости может повреждаться область прикрепления связки Лисфранка
о Переломы клиновидной кости и других костей стопы
о Вывих плюснефалангового сустава
д) Клинические особенности:
1. Демография:
• Эпидемиология:
о На долю переломов плюсневых костей приходится 35% от всех переломов костей стопы
2. Течение и прогноз:
• ↑ риск несрастания отломков при проксимальных переломах 5-й плюсневой кости вследствие слабого кровоснабжения этой зоны
3. Лечение:
• Консервативное: обувь на плоской подошве, иммобилизация
• Фиксация спицами при выраженном смещении отломков
• Остеосинтез винтами/пластиной при переломе Джонса: как в остром периоде, так и при замедлении консолидации перелома
е) Список использованной литературы:
1. Gorbachova Т: Midfoot and forefoot injuries. Top Magn Reson Imaging. 24(4):215-21,2015
Переломы плюсневых костей

Плюсневые кости входят в группу мелких трубчатых костей скелета человека. Переломы плюсневых костей являются наиболее распространенным переломами костей стопы. А именно переломы основания пятой плюсневой кости, происходящие в результате инверсии стопы. Локализация перелома должна быть тщательно проанализирована врачом, так как лечение различных по локализации и характеру переломов достаточно сильно разнятся.
Виды переломов плюсневых костей стопы
Есть два основных типа переломов плюсневых:
- Травматические переломы - в связи с острой (внезапной) травмы к среднего и переднего отдела стопы.
- Стресс переломы - из-за чрезмерной длительной нагрузки или повторяющихся незначительных травм на фоне абсолютно нормальных плюсневых костей.
Так же переломы плюсневой кости стопы классифицируются по локализации, характеру перелома и наличию смещения:
- Переломы основания, тела или подголовчатые переломы плюсневых косте;
- Переломы плюсневой кости со смещением или без смещения;
- Переломы косые, поперечные, винтообразные, оскольчатые.
Распространенность
Переломы плюсневых костей составляют от 5% до 6% от всех переломов костей скелета. Они в равной степени распространено среди мужчин и женщин планеты.
Чтобы понять механизм переломов плюсневых костей, вероятно, лучше начать с краткого объяснения анатомии стопы.
Стопа человека состоит из 26 костей:
- 5 плюсневых костей. Это трубчатые кости, которые расположены между костями предплюсны и фалангами пальцев. Функционально плюсневые кости играют важную роль в движении, выполняя роль рычага при движениях стопы (шаги, бег, прыжки).
- 14 фаланг пальцев. Первый палец состоит из двух фаланг, остальные пальцы – из трех.
- 3 клиновидные кости. Расположены между ладьевидной костью и первыми тремя плюсневыми костями.
- Кубовидная кость
- Ладьевидная кость
- Таранная кость
- Пяточная кость
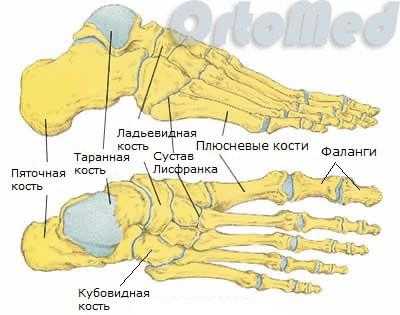
Все вместе кости стопы образуют очень сложный механизм, который компенсирует колоссальные нагрузки в течение дня и помогает гасить удары при каждом шаге.
Причины переломов плюсневых костей
Основные причины переломов плюсневых костей стопы это:
- Интенсивные и продолжительные спортивные нагрузки
- Остеопороз (ослабление кости)
- Падение тяжелого предмета на стопу,
- Автодорожная травма
- Падение с высоты (прыжок)
Симптомы переломов
- Боль, которая развивается постепенно, увеличивается при нагрузках
- Отек стопы
- Подкожное кровоизлияние (синяк)
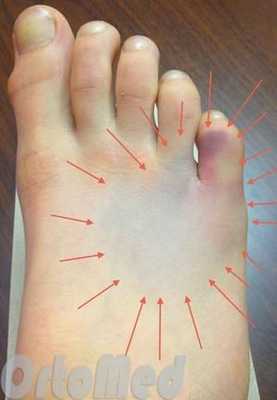
Пациенты с такими симптомами, как правило, испытывают внезапное начало острой, напряженной боли после травмы. Иногда пациент может слышать хруст или щелчок в момент травмы. Боль заставляет пациента хромать. Пациенты с переломом плюсневых костей также сопровождает отек, который нарастает в течение дня и уменьшается ночью. При тяжелых переломах плюсневых костей со смещением очевидной деформации может быть и незаметно.
Диагностика переломов плюсневых костей
Для более детального понимания проблемы, врач выясняет у пациента механизм травмы включая силу, место приложения и направление удара.
Стресс переломы обычно связаны с увеличением интенсивности или продолжительности повторяющихся движений, таких как бег, бальные танцы и др.
Осмотр: Тщательный осмотр и изучение всей стопы и голеностопного сустава имеет решающее значение в выявлении сочетанных повреждений. Деформация, отек и кровоизлияние визуализируются без труда.
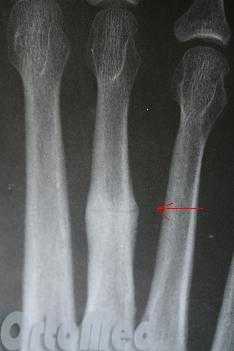
Рентгенограмм в 2-х проекциях обычно достаточно, чтобы диагностировать перелом. Но при стресс-переломах без смещения, иногда, их невозможно определить даже очень опытному врачу.
В таких случаях назначаются контрольные рентгенограммы через 10-14 дней, когда происходит резорбция костной ткани в месте перелома. Так же стресс переломы трудно увидеть на рентгеновских снимках, пока они не начали срастаться и не начала образовываться костная мозоль. Как раз её очень хорошо видно на рентгенограммах. Компьютерная томография или МРТ могут быть необходимы для исключения стресс перелома и других патологий стопы.
Первая помощь при переломах плюсневых костей
- Ограничение нагрузок и движений. Важно, ограничить движения и нагрузки на стопу, чтобы предотвратить дальнейшее повреждение.
- Холод местно. Использование льда поможет замедлить или уменьшить отек и обеспечить ощущение онемения, которое облегчит боль. Лед имеет смысл прикладывать к месту травмы в течение первых 48 часов после травмы. Никогда не держите лед более чем 20 минут за один раз, чтобы предотвратить отморожение. Перерыв 1,5 часа перед повторной экспозицией льда, это позволяет тканям вернуться к нормальной температуре и трофике, повторять по мере необходимости. Можно завернуть любой замороженный продукт в полотенце и приложить к месту повреждения. Лед должен быть применен как можно скорее после травмы. (Не кладите лед прямо на кожу. Кроме того, нельзя оставлять лед во время сна, и держать его более 30 минут. Это может вызвать отморожение).
- Эластичное бинтование. Нужно забинтовать ногу эластичным бинтом. Но забинтовать правильно, не слишком туго. Если пальцы стали холодными, появилось онемение, значит бинтование слишком тугое. Эластичный бинт ограничит отек и ограничит движения в суставе. Спать можно без бинта. Но передвигаться обязательно забинтовав ногу эластичным бинтом.
- Возвышенное положение. Придайте поврежденной ноге возвышенное положение, например, положив ногу на подушку лежа на диване или кровати. Если Вы сидите, можно положить ногу на стул, это уменьшит отек и боль.
Исключаются: нагревание поврежденной зоны в течение первой недели, растирание алкоголем и массаж, который может усугубить отек. Например, исключить горячие ванны, сауны. Тепло имеет противоположный эффект по сравнению со льдом. То есть, это стимулирует кровоток.
Важно ограничить нагрузку при ходьбе (не опираться полностью на стопу), пока повреждение не будет диагностировано доктором.
Лечение переломов плюсневых костей стопы
Консервативное лечение плесневой кости
Тактика лечения будет зависеть от локализации перелома и его тяжести.
Цель любого лечения переломов плюсневой кости - помочь пациенту вернуться к полноценной жизни. Соблюдение рекомендаций врача поможет быстрейшему восстановлению функции стопы и предотвращению дальнейших проблем в будущем.
Мы убеждены, что при переломах без смещения взрослым пациентам накладывать гипс нет необходимости, так как это доставляет много неудобств, и они в состоянии понять, что нужно ограничить нагрузку, для скорейшего сращения перелома. Смещения костных отломков не происходит без нагрузки. Но нашим юным пациентам трудно объяснить, что на ногу нельзя наступать или ходить только с опорой на пятку. Поэтому детей мы гипсуем.
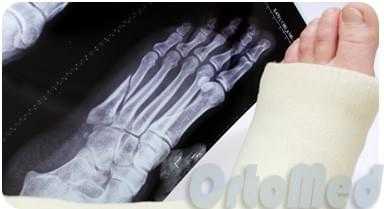
Как правило при травматических переломах рекомендуют ходить только с опорой на пятку либо вовсе без опоры, передвигаясь с костылями.
При стресс-переломах рекомендуется ходить с частичной нагрузкой на стопу, но обязательно в индивидуальных ортопедических стельках, которые «разгружают» поврежденный участок.
Если перелом плюсневой кости с незначительным смещение, выполняется попытка репозиции и фиксация гипсовой лонгетой.
Если перелом сопровождается значительным смещением костных отломков (более чем на половину ширины плюсневой кости) решается вопрос об операции.
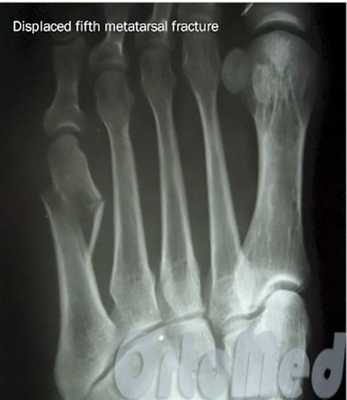
Операция при переломе плюсневой кости
Показанием к операции при переломе является смещение отломков плюсневой кости больше чем на половину ширины кости.
Чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
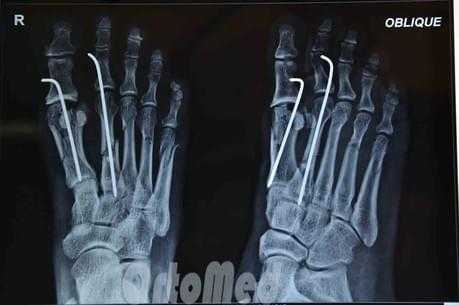
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца.
Минусы: концы спиц остаются над кожей, для того чтобы спицу можно было удалить после срастания перелома; риск инфицирования раны и проникновение инфекции в область перелома; длительное ношение гипсовой повязки 1 месяц; неудобства в повседневной жизни.
Открытая репозиция перелома
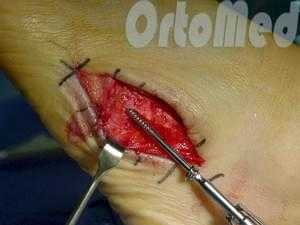
Открытая репозиция при переломе плюсневой кости стопы, накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной плюсневой кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении.
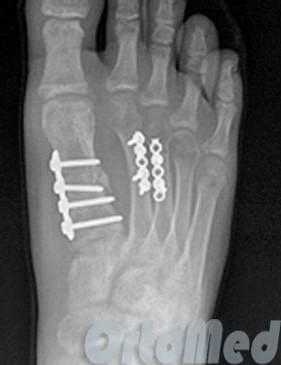
Гипсовая иммобилизация не проводится, так как металлоконструкция, фиксирует отломки.
Разрешается ходьба с опорой на пяточную область в течение месяца.
Реабилитация после перелома плюсневой кости
Как только перелом плюсневой кости срастется и уменьшится боль, врач позволит дозированно наступать на стопу, постепенно увеличивать нагрузку.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Перелом стопы
Значительная часть работы опорно-двигательной системы приходится на ноги. И если бедренные и голенные кости имеют прочную структуру и большие размеры, то стопа такими параметрами не отличается. При этом она ежедневно выдерживает нагрузку от веса всего тела. Такая выносливость обеспечивается особым строением отдела. Ступня состоит из 26 мелких костей и огромного количества сухожилий и связок. Плотное расположение и сочлененность позволяют распределять нагрузку равномерно. Однако это становится и опасностью — повреждение одной кости приводит к травмам остальных.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Признаки перелома ступни
Степень яркости признаков зависит от того, насколько сильно была нарушена работа того или иного участка ноги. Нередко из-за незначительного дискомфорта при травме пострадавшие даже не обращаются в больницу. Это приводит к осложнениям: сильным болям, воспалению, несрастающимся переломам. Кроме того, без рентгенологической диагностики травму принимают за повреждение мягких тканей — ушиб или растяжение. Чтобы определить суть проблемы и своевременно обратиться за помощью, нужно знать основные симптомы перелома:
- резкая боль в области стопы, невозможность наступить на ногу;
- отек, покраснение, образование гематом;
- повышение локальной температуры;
- невозможность пошевелить пальцами ноги;
- деформация стопы, появление твердых бугорков под кожей;
- при тяжелых случаях перелома — аномальная подвижность костей.
Симптомы перелома стопы могут иметь разную степень выраженности и локализацию. Это будет зависеть от сложности нарушения и того, какая именно часть была повреждена. На общем состоянии сказывается также возможное повреждение других соединительных тканей — хрящей, сухожилий, связок. Чаще всего встречаются травмы таких костей:
- таранной;
- ладьевидной;
- кубовидной;
- клиновидной;
- плюсневой;
- фаланг пальцев.
В тяжелых случаях травма может дополняться смещением, что способно приводить к появлению открытого перелома. Это опасное состояние, при котором костные обломки пропарывают мягкие ткани.
Причины травмы
Получить увечье можно независимо от того, какой род деятельности присущ человеку или какой образ жизни он ведет. Хрупкость костей стопы приводит к тому, что даже незначительное механическое воздействие может нарушить их целостность. К группе повышенного риска относятся профессиональные спортсмены и люди пожилого возраста. Причинами перелома костей ступни являются:
- перпендикулярный или боковой удар;
- подворачивание и сгибание;
- преломление о жесткое ребро;
- скручивание;
- дробящий удар.
Нередко перелом ступни становится результатом падения с подворачиванием ноги или удара тяжелым предметом. Повреждения стопы являются «визитной карточкой» футболистов и легкоатлетов. При этом у детей такие переломы встречаются намного реже из-за высокой эластичности костей. У пожилых людей травмы часто сочетаются с остеопорозом или остеомиелитом.
К какому врачу обратиться?
Читайте также:
- Специфическая гипосенсибилизация. Техника специфической гипосенсебилизации
- Лечение болезни Альцгеймера. Симптоматическая терапия болезни Альцгеймера.
- Окисленный алкоголь. Выделенный алкоголь
- Советы при вытекании ликвора из носа - риноликвореи
- Жидкостной баланс в барокамере. Лекарственная терапия в барокамере
