Перестройка слизистой желудка. Дивертикулит
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Дивертикулы редко появляются в желудке, но в двенадцатиперстной кишке присутствуют у 25% людей. Большая часть дуоденальных дивертикулов одиночные и расположены в нисходящей части двенадцатиперстной кишки, прилегая или включая в себя ампулы фатерова сосочка (периампулярно). В остальной части тонкого кишечника (тощей кишке и подвздошной кишке) дивертикулы выявляются у более 5% пациентов, чаще всего встречаются в тощей кишке пациентов с расстройствами кишечной моторики. Меккелев дивертикул Меккелев дивертикул Дивертикул Меккеля является истинным дивертикулом; это наиболее распространенная врожденная аномалия желудочно-кишечного тракта, встречающаяся примерно у 2% населения. Он вызван неполной облитерацией. Прочитайте дополнительные сведения Большинство дивертикулов желудка и тонкой кишки бессимптомны и обнаруживаются случайно. Осложнения дивертикулов включают кровотечение Желудочно-кишечные кровотечения, обзор [Overview of GI Bleeding] Кровотечение в желудочно-кишечном тракте может развиваться на любом уровне – от ротовой полости до ануса, протекать в явной и скрытой форме. Клинические проявления зависят от локализации источника. Прочитайте дополнительные сведения , перфорацию Острая перфорация желудочно-кишечного тракта Перфорация может происходить на любом уровне желудочно-кишечного тракта; при этом содержимое желудка или кишечника поступает в полость брюшины. Причины различны. Клинические симптомы развиваются. Прочитайте дополнительные сведения
Дивертикулы желудка
Дивертикулы желудка обычно обнаруживаются случайно при эндоскопических исследованиях или визуализациях (например, в исследованиях верхних отделов желудочно-кишечного тракта с барием, КТ с контрастированием). Преобладающее местоположение –проксимальная часть желудка вдоль большой кривизны. Размер дивертикулов колеблется от 1 до 3 см в диаметре. Дивертикулы желудка образованы выпячиванием слизистой оболочки желудка через мышечный слой, но при этом не сквозь всю стенку желудка (возможно, из-за толщины мышечных слоев), поэтому они называются интрамуральными, или частичными дивертикулами.
Дивертикулы желудка обычно бессимптомны, но некоторые пациенты сообщают о неясном ощущении тяжести в желудке и диспепсии. Такие осложнения, как кровотечение, перфорация и рак, не являются типичными.
Для бессимптомных дивертикулов не требуется специфического лечения; ведение данного заболевания зависит от тяжести симптомов. В некоторых исследованиях сообщалось, что использование ингибиторов протонной помпы в течение нескольких недель может облегчить диспепсию. Однако другие данные свидетельствуют о невосприимчивости симптомов к ингибиторам протонной помпы или H2-блокаторам.
Дивертикул двенадцатиперстной кишки
Дивертикулы двенадцатиперстной кишки могут быть
Внепросветными (выступающими за стенку двенадцатиперстной кишки)
Внутрипросветными (выступающими в просвет двенадцатиперстной кишки)
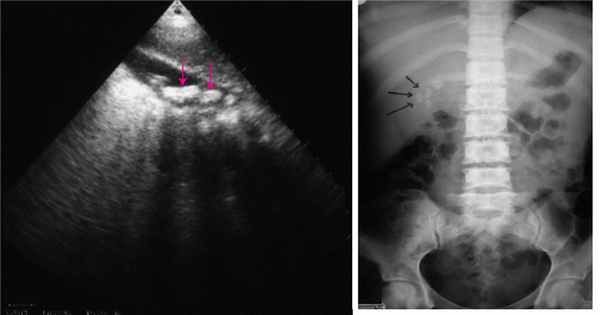
Внепросветные дивертикулы двенадцатиперстной кишки часто встречаются и наблюдаются примерно у 25% пациентов > 50 лет, проходящих эндоскопическую ретроградную холангиопанкреатографию Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) Визуальные методы исследования позволяют точно диагностировать патологию билиарного тракта и важны для определения очаговых повреждений печени (например, абсцесс, опухоль). Они ограничены в. Прочитайте дополнительные сведения ; они являются периампуллярными у трех четвертей этих пациентов. Дивертикул, возникающий в пределах 2–3 см от ампулы, называется юкстапапиллярным. Пациенты бессимптомны или жалуются на неспицифические абдоминальные симптомы.
Осложнения внепросветных дивертикулов включают кровотечение Желудочно-кишечные кровотечения, обзор [Overview of GI Bleeding] Кровотечение в желудочно-кишечном тракте может развиваться на любом уровне – от ротовой полости до ануса, протекать в явной и скрытой форме. Клинические проявления зависят от локализации источника. Прочитайте дополнительные сведения , дивертикулит Дивертикулит толстого отдела кишечника Дивертикулит – воспаление дивертикула с инфекцией или без нее, которое может приводить к развитию флегмоны стенки кишечника, перитониту, перфорации, образованию фистулы или абсцессу. Основной. Прочитайте дополнительные сведения . При множественных дивертикулах могут возникать диарея и мальабсорбция из-за избыточного бактериального роста Избыточный бактериальный рост в тонком кишечнике (SIBO) Небольшой избыточный бактериальный рост в тонком кишечнике может быть следствием изменений анатомии кишечника или нарушений моторики желудочно-кишечного тракта, а также недостатка секреции желудком. Прочитайте дополнительные сведения . Непроходимость двенадцатиперстной кишки встречается крайне редко. Юкстапапиллярные дивертикулы могут вызывать такие осложнения, как холангит, рецидивирующий панкреатит, холедохолитиаз (даже после холецистэктомии) и дисфункцию сфинктера Одди.
Внутрипросветные дивертикулы, напоминающие по форме ветровой конус, являются дивертикулами, полностью находящимися в просвете. Встречаются они редко и вызваны аномалиями развития, которые приводят к возникновению перемычки через весь просвет кишки. Со временем перистальтические сокращения втягивают перемычку и стенку кишечника, к которой она прикреплена, в просвет кишки. Инвагинальная стенка кишки тогда представляет собой внутрипросветный мешочек, или дивертикул. Внутрипросветные дивертикулы обычно встречаются во второй доле двенадцатиперстной кишки, большинство из них расположено вблизи фатеровой ампулы. Они могут дистально располагаться по всей кишке или только в некоторой ее части, размер их может составлять до четверти размера всей двенадцатиперстной кишки. Часто в дивертикуле несимметрично относительно его центра присутствует вторая ножка. Они обычно бессимптомны, но у некоторых пациентов развивается неполная дуоденальная обструкция, перфорация или кровотечение.
Дивертикулы тощей и подвздошной кишок
Эти дивертикулы тонкой кишки встречаются примерно в 5% случаев и могут возникать в тощей кишке (80%), подвздошной кишке (15%) или обеих (5%). Они обычно множественные и их размеры колеблются от нескольких миллиметров в диаметре до 10 см в длину. Дивертикулы тонкой кишки не имеют истинной мышечной стенки и обычно расположены по линии прикрепления брыжейки. Эти дивертикулы могут быть вызваны нарушениями моторики кишечника.
Многие пациенты бессимптомны или сообщают о неспецифических симптомах, таких как периодическая боль в животе, быстрое насыщение, вздутие живота, громкие кишечные шумы и периодическая диарея. Осложнения включают кровотечение, дивертикулит и перфорацию. У некоторых пациентов может развиться избыточный бактериальный рост с последующей мальабсорбцией или заворот тонкого кишечника, что может привести к непроходимости.
Дивертикулы тонкой кишки обычно диагностируют с помощью энтероскопии (антероградным или ретроградным способом), рентгенографии пассажа бария, КТ-энтерографии, МРТ-энтерографии или капсульной эндоскопии.
Для пациентов с отсутствием симптоматики обычно рекомендуется консервативное лечение. При избыточном бактериальном росте назначают антибиотики. Пациентам с перфорацией или дивертикулитом может потребоваться хирургическая операция. При хронической кишечной псевдообструкции операции обычно избегают.
Основные положения
Дивертикулы редко возникают в желудке, однако часто в двенадцатиперстной кишке и тонком кишечнике.
Большинство дивертикулов протекают бессимптомно и выявляются случайно.
Осложнения включают кровотечение, перфорацию и мальабсорбцию в результате избыточного бактериального роста.
Бессимптомные дивертикулы не требуют лечения.
Следует с осторожностью рекомендовать хирургическое вмешательство пациентам с дивертикулами и неспецифическими симптомами нарушений в работе желудочно-кишечного тракта (например, диспепсией).
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Дивертикулы желудочно-кишечного тракта
Дивертикул (от лат. «дорога в сторону») - это грыжи, выпячивания стенки полого органа. Дивертикулы бывают как единичные, так и множественные. Дивертикулы чаще всего встречаются в пищеварительном тракте.
Также стенка дивертикула может состоят из тех же слоев, что и стенка органа, или быть без мышечного слоя. Соответственно их подразделяют на истинные и псевдодивертикулы.
Дивертикулы в желудочно-кишечном тракте могут располагаться на всем протяжении, что вызывает различные клинические проявления и осложнения, в зависимости от уровня.
В пищеводе дивертикулы встречаются на всем протяжении. В зависимости от расположения они и классифицируются:
1. Глоточно-пищеводные
2. Фарингоэзофагеальные
3. Эпибронхиальные (бифуркационные, среднепищеводные)
4. Наддиафрагмальные [1]
В зависимости от причин возникновения они делятся:
1. Пульсионные (из-за нарушений перестальтики)
2. Тракционные (в связи с возникновением рубцовых изменений при воспалении)
Причинами развития дивертикула пищевода могут быть:
1. Рефлюкс–эзофагиты
2. Инфекционное поражение (туберкулез, грибковая инфекция)
3. Травма
4. Воспалительные процессы в близлежащих органах (медиастенит) [2]
Симптоматика зависит от локализации выпячивания
Наиболее ярко проявляется дивертикул Ценкера (в области глоточно-пищеводного перехода). Развивается дисфагия (нарушение прохождение пищи, тошнота), появляется неприятный запах изо рта, изменение тембра голоса. При расположениях дивертикула в нижней трети пищевода могут быть боли в области сердца, бронхоспазм, одышка.
Дивертикулы пищевода могут сопровождаться медиастенитом (воспалением средостения), флегмоной шеи, формированием свища и сепсисом, эрозированием слизистой и развитием рака пищевода.
Основным методом диагностики является рентгенологическое исследование (осмотр в рентген аппарате после приема контрастного вещества). Дополнительным методом является эзофагоскопия эндоскопическая ( осмотр в просвете зондом с видеокамерой), которая позволит осмотреть состояние слизистой у дивертикула, однако проводить его нужно крайне осторожно, в связи с опасностью перфорации.
Излечить дивертикул можно лишь хирургически (удалив его).
При опасности операций – тяжелые сопутствующие заболевания - возможна консервативная терапия, заключающаяся в диете, приеме противовоспалительных препаратов (обволакивающих слизистую пищевода, понижающих секрецию желудка).
В современной медицине используют лапароскопическую технику удаления дивертикулов пищевода – торакоскопию, когда на теле выполняется лишь несколько небольших разрезов, а само удаление проходит внутри грудной полости. Это позволяет сократить сроки реабилитации пациентов.
Дивертикулы толстого кишечника
В толстом кишечнике дивертикулы чаще встречаются в левом отделе кишечника (сигмовидной кишке).
Возникновение их связано с изменением эластичности стенки кишки, повышенным содержанием в рационе человека рафинированной пищи и минимизации пищевых волокон. При повышении внутрипросветного давления в кишке, слизистая пролабирует через слабые места (обычно это место выхождения сосуда в стенке кишечника). Дивертикулы реже встречаются у вегетарианцев и чаще у людей с проявлением дисплазии (растяжимости) соединительной ткани (особенно такие заболевания, как поликистоз почек, синдром Марфана).[3]
Выделяют разные состояния, связанные с дивертикулами толстой кишки.
А. Дивертикулез ободочной кишки (то есть наличие дивертикулов без клинических проявлений)
Б. Клинически выраженный дивертикулез (наличие дивертикулов , отсутствие признаков воспаления или кровотечения)
В. Дивертикулярная болезнь (наличие дивертикулов, а также наличие симптоматики, которые могут быть связаны с ними – кровотечение, воспаление) [4]
Дивертикулярная болезнь толстого кишечника проявляется лишь при воспалении в стенке дивертикула. Клинически это вздутие живота, боли в нем, нарушение стула, в том числе, диарейный синдром.[8]
Осложнения
При ярко выраженном воспалении возникает кровотечение, в связи с интимным расположением сосуда в стенке дивертикула, кишечное кровотечение порой лечиться хирургически.[7]
Возможно возникновение паракишечного инфильтрата, а порой и абсцесса. При перфорации дивертикула возникает каловый перитонит.[9,10]
Основным диагностическим методом дивертикулярной болезни толстой кишки является фиброколоносокопия – внутрипросветный осмотр кишки, а также осмотр состояния слизистой у дивертикулов. Дополнительно может применяться ирригоскопия (осмотр на рентгенаппарате, после введения контрастного вещества в клизме). Также с целью уточнения применяются такие методы, как виртуальная фиброколоноскопия (когда осмотр проходит в аппарате МРТ, а компьютерная программа сама создает картинку кишечника в просвете).
Лечение
Хирургическое лечение дивертикулярной болезни применяется лишь при осложнениях.
Пациентам при наличии дивертикулов в толстой кишке назначается высокошлаковая диета с дополнительным введением пищевых волокон.
При индивидуальных особенностях и клинических проявлениях в виде болей, спазмов в животе применяют препараты месалазина, систематически, курсами.[11] Хороший эффект дает применение пробиотиков, спазмолитиков и прокинетиков (препаратов, снижающих спазм в кишечнике, регулирующих синхронную работу мышечной стенки кишки).
Регулярное опорожнение кишечника и соблюдение диеты минимализирует возможность возникновения дивертикулов кишечника. Проведенные клинические исследования показали снижение заболеваемостью дивертикулярной болезнью при их приеме. Волокна ускоряют транзит (продвижение каловых масс по кишечнику), уменьшают запоры, тем самым способствуют снижению напряжения на стенку кишечника.
- Целлюлоза - неразветвленный полимер глюкозы, содержащий до 10 тысяч мономеров.
- Гемицеллюлоза состоит из пентозных и гексозных остатков, с которыми связаны остатки арабинозы, глюкуроновой кислоты и ее метилового эфира.
- Гумми (камеди) производная глюкуроновой и галактуроновой кислот, к которым присоединены соли магния и кальция, арабиноза, манноза, ксилоза.
- Пектин – полимеры молекулами галактуроновых и гулуроновых кислот. Пектиновые вещества – это группа высокомолекулярных соединений, входящих в состав клеточных стенок и межуточного вещества высших растений
- Лигнин – это неуглеводное вещество. Минимальное содержание в незрелых фруктах и овощах.
- Альгинаты – соли альгиновых кислот, основное содержание в водорослях.
- Слизи - разветвленные сульфатированные арабиноксиланы.
Дивертикулы тонкой кишки
Распространенность дивертикулов тонкой кишки населения планеты составляет 0,5–2,3%[5].
Дивертикулы двенадцатиперстной кишки (ДПК)
Дивертикулы двенадцатиперстной кишке чаще приобретенные, возникают у лиц старше 50 лет. При воспалении вызывают боли в правом подреберье, иррадиирующими в левую лопатку.
Данный дивертикул находится в непосредственной близости к фатеровому сосочку в ДПК, вирсунговому протоку. При воспалении и отеке может вызвать механическую желтуху, острый панкреатит, холангит.
Дивертикулы тощей и подвздошной кишки.
Обычно являются случайной находкой при рентгенологических исследования, не дают клинической симптоматики.
Первый дивертикул описан в 1906 году. Это локальное мешковидное выпячивание стенки подвздошной кишки, образованное из-за неполного заращения желточного протока, участвующего в питании зародыша, располагающийся в 10 -100 см от илеоцекального узла, размерами от 5 до 50 см. Порой в нем располагаются клетки слизистой желудка, а также ткань поджелудочной железы ( до 50 % случаев), что может являться причиной кровотечений и опухолей[6].
В диагностике большое значение придается видеокапсульной эндоскопии, позволяющей четко определить изменение слизистой в том числе. Методом выбора может служить компьютерная томография. Лапароскопия также используется для диагностики, при этом нередко – одновременно с его удалением.
Дивертикулит, непроходимость, перфорация и кровотечения – развиваются в 10–30% случаев. Механическая кишечная непроходимость может быть вызвана инородным телом, инвагинацией, растянутыми дивертикулами при воспалительном процессе, спайками, стриктурами, образовавшимися вследствие прошлых воспалений . При прогрессировании воспалительного процесса возможны кровотечение, непроходимость, перфорация дивертикула. В этом случае может развиться перитонит.
Тактика зависит от клинических проявлений.
Кровотечение. Кровотечение может возникнуть при любом расположении дивертикула. Кровь, выделяемой крови чаще темно-бордовый (в связи с высоким расположением источника кровотечения – тонкая кишка). Для диагностики кишечного кровотечения применяют эндоскопические методы (лапароскопия, видеокапсульная эндоскопия) и ангиографию (введение контрастного вещества в кровь и осмотр в рентгенаппарате сосудов, питающих данный участок тонкой кишки). Лечение чаще оперативное (удаление пораженного участка тонкой кишки или попытка ушития кровеносного сосуда).
Кишечная непроходимость. Чаще осложнение такое встречается у маленьких дитей, при завороте дивертикула. Кишечная непроходимость может быть вызвана энтеролитами (кишечными каловыми камнями), спайками, возникающими от воспаления дивертикула (дивертикулита). При данном осложнении также проводится хирургическое лечение (удаление дивертикула и, возможно, резекции части кишки).
Дивертикулит. Нередко энтеролиты (плотные каловые камни) служат причиной воспалительных изменений в дивертикуле, вызывают ущемление или застой в сосудах, питающих стенку кишечника. В этом случае лечение может ограничиться антибиотикотерапией, противовоспалительным лечением, при отсутствии эффекта и перфорации дивертикула и формировании абсцесса лечение оперативное.
Абсцесс и перитонит. При прогрессировании воспалительного процесса в дивертикуле развивается абсцесс, перфорация которого приводит к перитониту. Лечение оперативное: выполняется резекция участка кишки с воспаленным дивертикулом с последующей антибиотикотерапией.
Механическая желтуха и панкреатит. Эти осложнения развиваются при воспалении парафатерального дивертикула. В этом случае назначается антибиотикотерапия, а при отсутствии эффекта –хирургическое лечение.
Лечение пищевода Барретта с помощью малоинвазивных операций.
Пищевод Барретта - это предраковое состояние, которое протекает бессимптомно и обнаруживается случайно при гастроскопическом исследовании.
Впервые цилиндрический эпителий в пищеводе описал в 1950 году N. Barrett, ошибочно истолковав эту ситуацию, как врожденный укороченный пищевод. Далее в 1953 году, P. Allison и A. Johnstone установили, что описанные изменения относятся непосредственно к слизистой оболочке пищевода, и являются следствием замещения плоского эпителия в цилиндрическим. Затем в 1970 году C. Bremner в научных работах на животных продемонстрировал возникновение цилиндроклеточной метаплазии пищеводного эпителия при гастроэзофагеальном рефлюксе, вызванном экспериментально, доказав приобретенный характер подобных изменений и связь с ГПОД или ГЭРБ.
Актуальность этой проблемы состоит в том, что вероятность возникновения железистого рака у пациентов с цилиндроклеточной (кишечной) метаплазией составляет 0,5-0,8% в год или 5-8% в течение жизни.
Распространенность метаплазии пищевода у жителей Европы, по разным данным, колеблется от 2% до 5%. В тоже время, при наличии гастроэзофагеальной рефлюксной болезни (ГЭРБ) с ГПОД или без нее, цилиндроклеточная метаплазия слизистой оболочки пищевода диагностируется у 10-15% пациентов. Аденогенный рак пищевода, развившийся на фоне метаплазии, впервые был описан в 1952 году B. Morson и J. Belcher, а в 1975 году, A. Naef теоретически обосновал развитие аденокарциномы из метаплазированного эпителия пищевода. Аденокарцинома пищевода – смертельное заболевание с пятилетней выживаемостью менее 20%, диагностируемое в России на поздних стадиях. Среди больных пищеводом Барретта риск опухолевого поражения выше в 30-120 раз.
В 1983 году, D. Skinner на обширном клиническом материале доказал наличие патогенетической цепочки: гастроэзофагеальный рефлюкс - цилиндроклеточная метаплазия - аденогенный рак пищевода.
Выше описанные соображения заставляют рассматривать цилиндроклеточную метаплазию слизистой оболочки пищевода как важную хирургическую проблему, требующую вдумчивого подхода к ее решению.
Использование правильного и современного алгоритма в лечении гастроэзофагеальной рефлюксной болезни, протекающей с развитием цилиндроклеточной метаплазии пищевода, позволяет при использовании хирургических эндоскопических технологий не только добиться значительного улучшения качества жизни пациентов, но профилактировать развитие аденокарциномы пищевода.
Диагностика пищевода Барретта

Способ оценки барьерной функции клапанов полых органов в абдоминальной хирургии
Пищевод Барретта диагностируется при эндоскопическом исследовании пищевода и желудка. Исследование проводится на видеоэзофагогастроскопе с NBI или хромоскопией с взятием биопсии, не менее, чем из 4 участков. Препараты подвергаются гистологическому или иммуногистохимическому исследованию. При этом визуально в нижней трети пищевода определяются изменения слизистой с яркой красной окраской как «языки пламени».
Высота изменений слизистой (протяженность пищевода Барретта) может быть трех типов: короткая – когда длина пораженного участка менее 3 см, средняя – 3-5 см и длинная – более 5 см. Очень важно понимать степень и вид диспластических изменений в измененной слизистой (классификация Р.Х. Риддела (1983)).
Стоит заострить внимание, что для осмотра такой деликатной зоны как нижняя треть пищевода и кардиальный отдел желудка, оценки состояния области гастроэзофагеального перехода и функции нижнего пищеводного сфинктера необходимо спокойное состояние пациента и отсутствие антиперистальтических сокращений из-за рвотного рефлекса. Как говорят многие авторы, необходим полный «внутрипросветный штиль на палубе корабля, когда в океане шторм». Поэтому использование короткой внутривенной седации облегчает пациенту перенос процедуры и дает врачу более точно выставить диагноз. В условиях нашей клиники мы предлагаем пациентам видеофиброскопию с использованием амбулаторных анестетиков производства США.
В последние годы гистологи стали отмечать, что материал, взятый из одного участка пищевода Барретта, может соответствовать различным видам дисплазии: кишечная метаплазия, желудочная метаплазия или кардиальный тип метаплазии. Таким образом, в одном участке пищевода может встречаться два или три типа эпителия. Это происходит в результате патологического рефлюкса агрессивного содержимого желудка в пищевод (желчи или кислоты) и последовательной перестройки пищеводного эпителия сначала в кардиальный, а потом в кишечный. Причем такая ситуация отмечается у 30% пациентов. С практической точки зрения важно понимать, это основывается на больших группах исследований, что вид дисплазии не влияет на частоту перерождения в рак. В связи с этим показания для комплексного хирургического лечения должны выставляться при наличии доказанного пищевода Барретта, вне зависимости от вида и стадии дисплазии.
Стоит отметить, что пищевод Барретта в 70% развивается на фоне грыжи пищеводного отверстия диафрагмы (ГПОД) и гастроэзофагеальной рефлюксной болезни (ГЭРБ) без ГПОД. Поэтому для постановки точного диагноза и главное понимания причин развития этого состояния мы должны иметь максимум информации о состоянии верхних отделов желудочно-кишечного тракта. С этой цельно необходимо выполнить эзофагогастроскопию, при которой оценить состояние слизистой пищевода и желудка, взять из нескольких точек биопсию (зона выраженных изменений) и определить протяженность изменой слизистой пищевода в сантиметрах, а также обнаружить наличие желчи в желудке и оценить состояние привратника. Далее необходимо выполнить суточную рН метрию пищевода и желудка, для четкого понимания вида патологического рефлюкса: кислый или щелочной. Затем провести рентгенологическое исследование пищевода и желудка, во время которого удается поставить или отвергнуть диагноз ГПОД, а также проанализировать эвакуацию из желудка и обнаружить явления и степень дуоденостаза.
Эта информация ложиться в основу выбора алгоритма индивидуального лечения конкретного пациента.
Лечение пищевода Барретта с использованием малоинвазивных технологий: лапароскопия и эндоскопия.
Мой опыт лечения пациентов с ГПОД и рефлюкс-эзофагитом различной степени выраженности, составляет 24 года. За это время мне удалось успешно лапароскопически прооперировать и вылечить более 2000 пациентов. У 10% из них был выявлен пищевод Барретта, с которым в 97% мы успешно справились, использую наш комплексный подход малоинвазивного лечения.
Стоит отметить, что только в результате четкого и полного обследования мы можем получить достаточного много информации о пациенте. При обнаружении пищевода Барретта на эндоскопическом исследовании и подтвержденном гистологическими анализами ставится вопрос об обязательном его лечении, так риск перерождения в рак очень велик.

Пучков К.В., Филимонов В.Б. Грыжи пищеводного отверстия диафрагмы: монография. - М.: МЕДПРАКТИКА - М., 2003. - 172с.
На этом этапе для точного выбора метода хирургического лечения помогают результаты цитологического и гистологического исследований. Мы уже говорили, что пищевод Барретта характеризуется гиперкератическими, метапластическими и диспластическими изменениями слизистой оболочки пищевода. Следовательно, при обнаружении гиперкератоза, желудочной, тонкокишечной и толстокишечной метаплазии, дисплазии лёгкой и средней тяжести, мы говорим только о доброкачественном процессе. В случае дисплазии тяжёлой степени или при обнаружении плоскоклеточного неороговевающего рака, выставляется диагноз онкологического заболевания. Это позволяет нам четко разграничить два вида лечения – в первом случае органосохраняющий и во втором случае – органоуносящий (операция Льюиса).
Иммуногистохимическое исследование, наряду с гистологическим исследованием биоптатов, позволяет выявить ранние формы аденокарциномы пищевода. Рак пищевода характеризуется увеличением площади экспрессии маркера Ki-67 и антиапоптозного фактора bcl-2 по сравнению со значениями при гастроэзофагеальной рефлюксной болезни и пищеводе Барретта. Таким образом, дифференциальная диагностика пищевода Барретта и аденокарциномы пищевода может быть дополнительно достигнута благодаря изучению результатов иммуногистохимического исследования клеток пищевода, продуцирующих синтазу оксида азота и эндотелин-1.
Если в результате проведенного эндоскопического исследования, гистологических и иммуногистохимических исследований не выявлена дисплазия тяжелой степени и аденокарцинома пищевода, мы должны вести речь только об органосохраняющем лечении пищевода Барретта. Этапы этого алгоритма, будут описаны мной ниже.
В случае отсутствия ГПОД, особенно у молодых пациентов, мы используем радиочастотную абляцию (РЧА) пищевода Барретта. В послеоперационном периоде на 6-8 недель назначается терапия блокаторами протонной помпы (подавление желудочной секреции) и мотилиум (улучшение моторики желудка). В течение нескольких месяцев проводится динамическое наблюдение - гастроскопия. При возникновении рецидива заболевания эту процедуру можно проводить повторно, так как воздействие оказывается только в пределах слизистой оболочки, не вызывая повреждения всей толщи стенки пищевода.
При наличии грыжи пищеводного отверстия диафрагмы, на первом этапе необходимо выполнение хирургического вмешательства - лапароскопической фундопликации по Тоупе (двухсторонняя фундопликация на 270 градусов) и крурорафии. Это вмешательство ликвидирует грыжу и прекращает патологический заброс агрессивного содержимого желудка в пищевод. Без этого этапа, дальнейшее лечение пищевода Барретта, как правило, не приносит положительного результата. В послеоперационном периоде, на 3-4 месяца, назначается терапия блокаторами протонной помпы.
Этот этап позволяет в 90 % случаев прекратить патологический рефлюкс в пищевод и тем самым прекратить патологическую трансформацию слизистой оболочки и перестройку обратное пищеводный эпителий.
После операции через 2-3 месяца необходимо выполнить радиочастотную абляцию ( РЧА) пораженной слизистой, а затем проводить контрольные осмотры пищевода (ФГС) через 3 и 6 месяцев. В случае положительной динамики, проводится дальнейшее наблюдение 1-2 раза в год.
У ряда пациентов при большой длине изменений в слизистой (длинный сегмент пищевода Барретта), необходимо дополнительно 1-2 сеанса РЧА.
Если при повторной оценке состояние слизистой пищевода, по данным ФГС, поражение слизистой уменьшается, то проводим дальнейшее динамическое наблюдение, выполняя ФГС с интервалом 6 месяцев. Через 1 год проводится заключительная оценка наличия или отсутствия пищевода Барретта. У большинства пациентов проявления пищевода Барретта подвергались обратному развитию (особенно у пациентов с ГПОД и кислотым рефлюксом). Если морфологически, при биопсии, мы видим сохранение изменений слизистой (метаплазии), то переходим к следующему этапу – эндоскопической (РЧА) или аргоноплазменной коагуляции слизистой пищевода в зоне пищевода Барретта.
Радиочастотная абляция и аргоноплазменная коагуляция проводятся под эндоскопическим контролем, как правило, под общим обезболиванием (кратковременная внутривенная седация). При сегменте поражения до 3 см, как правило, хватает одного сеанса. При поражении более 3 см может возникнуть необходимость в повторной процедуре. После радиочастотной абляции поврежденная ткань замещается плоским эпителием и заживает без рубцов. В своей практике мы предпочитаем использовать РЧА, который по своему принципу является улучшенной версией методики аргононоплазменной коагуляции, так как обладает меньшими побочными эффектами.
Стоит отметить, что если в зоне метаплазии выявлялись участки неоплазии высокой степени, при которой вероятность инвазивного роста существенно возрастает, также может быть выполнена радиочастотная абляция. При глубоких поражениях выполняется эндоскопическое радикальное удаление участка слизистой оболочки пищевода. При площади изменений до 2 см2, как правило проводится эндоскопическая резекция слизистой оболочки пищевода (EMR-C), а при площади изменений более 2 см2 – диссекция новообразования в подслизистом слое (ESD).
Далее обязательно проводится пожизненное диспансерное наблюдение – в течение первого года через 3 месяца, далее один раз в год выполнение ФГС с возможной биопсией слизистой подозрительных участков.
Крайне редко после такого комплексного и этапного лечения возникают рецидивы пищевода Барретта (мене 5%), как правило, это возникает при рецидиве ГПОД и остатках измененной слизистой после РЧА.
Ряд авторов проводят хирургическое лечение в обратной последовательности – в начале РЧА, а затем лапароскопическую фундопликацию. Здесь стоит отметить, что оптимальным сроком выполнения лапароскопической операции на пищеводе является 3-4 месяца после первого этапа. Так, как по данным УЗИ пищевода, очень длительно сохраняется отек его стенки (на фоне РЧА) и выполненная фундопликация в более ранние сроки может привести к развитию стеноза в области пищеводно-желудочного перехода. Естественно, что и заживление слизистой в пищеводе будет проходить гораздо дольше, так как рефлюкс агрессивного содержимого из желудка остается не корректированным. Именно поэтому, мы в своей работе используем разумную последовательность. В первую очередь патогенетический этап по прекращению рефлюкса и только после этого - радиочастотная абляция измененной слизистой. Как я писал уже ранее, у части больных второй этап не требуется, так как слизистая приходит в норму благодаря собственным репаративным процессам.
Таким образом, проведение лапароскопической фундопликации на первом этапе лечения позволяет уменьшить размеры пораженного сегмента пищевода, что в дальнейшем может потребовать всего 1-2 сеанса РЧА и соответственно меньшим риском развития стриктуры пищевода, а у ряда больных полностью избежать второго этапа.
Ответы на вопросы пациентов с пищеводом Баррета
Излечим ли пищевод Барретта?
Пищевод Барретта - это предраковое состояние, если пациент с таким диагнозом прошел необходимый курс лечения, регулярно посещает врача для контроля ситуации, выполняет все его рекомендации, то вероятность излечения очень высокая. Данное заболевание, особенно на ранних стадиях, хорошо поддается лечению при условии, что оно назначается индивидуально компетентным специалистом и проводится комплексно. Комплекс должен включать в себя все необходимые методы – медикаментозные, диетические, эндоскопические и хирургические. Таким образом, для полного излечения пищевода Барретта необходимы совместные усилия лечащего врача и пациента.
Как лечить пищевод Барретта?
В лечении пищевода Барретта важнейшим фактором является своевременность выявления патологии. Если пациент проходит регулярные осмотры, то врач сможет обнаружить болезнь на ранней стадии. После эффективного лечения риск возможного злокачественного перерождения клеток будет практически исключен.
Лечение проводится комплексно и, в зависимости от конкретной ситуации, включает как оперативные, так и консервативные методы. Терапевтическая программа составляется индивидуально для каждого пациента с учетом особенностей его организма и клинической картины. В результате снимается риск дальнейшего развития патологии и осложнений, опасных для жизни пациента, улучшается его самочувствие, повышается качество жизни.
Если ситуация позволяет назначить только консервативное лечение, пациент должен быть готов тщательно следовать назначенной схеме приема медицинских препаратов в течение длительного времени (от 3-х месяцев до 2 лет). Помимо этого для успеха лечения потребуется определенная коррекция диеты и образа жизни пациента – укрепляющие иммунитет процедуры, разумное дозирование труда и отдыха, снижение веса тела, отказ от вредных привычек (алкоголь, курение, шоколад, газировка, чай, кофе).
Многие пациенты, по рекомендации врача, проходят сразу сеанс радиочастотной абляции ( РЧА) слизистой пищевода, во время которой при гастроскопии проводят дозированную деструкцию измененной слизистой. В результате этой процедуры, происходит замещение метаплазированого эпителия в нормальную слизистую. Срок консервативного медикаментозного лечения укорачивается в несколько раз.
Если заболевание развилось на фоне ГПОД и уже вошло в стадию, требующую использования хирургических методов лечения, в нашей клинике применяются лапароскопические методы, которые не только результативны, но наносят минимум травм, поэтому достаточно легко переносятся пациентом.
Целью комплекса оперативных и консервативных методов является минимизация риска развития рака и восстановление слизистой оболочки пищевода. Также оперативное лечение назначается, если консервативное не принесло ожидаемых результатов.
Сколько живут с пищеводом Барретта?
Если лечение увенчалось успехом, что происходит в большинстве случаев, то пациенты, которым был поставлен диагноз «пищевод Барретта», живут нормальной жизнью.
Вот почему важно выявить болезнь на ранней стадии и выполнять все рекомендации лечащего врача. Опасность для жизни представляет не синдром как таковой, а его осложнения. К сожалению, с каждым годом число больных раком пищевода увеличивается. Лечение рака пищевода только хирургическое и сопровождается длительным и очень объемным оперативным вмешательством с удалением всего пищевода и пластикой его желудком.
Как часто пищевод Барретта переходит в рак?
Пищевод Барретта от обычных хронических заболеваний отличается тем, что перерождение клеток в любой момент может стать злокачественным. На первый взгляд спокойно протекающая болезнь может внезапно обернуться раком пищевода. Причем онкологический процесс отличается быстрым развитием.
В настоящее время мировая медицина отмечает значительное увеличение количества пациентов, страдающих от рака пищевода, который является следствием запущенного пищевода Барретта. Вероятность, что этот синдром перейдет в рак, по данным Всемирной организации здравоохранения в разных странах составляет различный процент, от 0,5% до 10%. Учитывая, что в нашей стране люди склонны уделять своему здоровью недостаточно внимания, списывают тревожные симптомы на недомогание, вероятность, что заболевание будет диагностировано на поздних стадиях и процесс перерождения клеток примет злокачественный характер, склоняется в сторону больших цифр.
Локализация пищевода Барретта в желудочно-пищеводном переходе
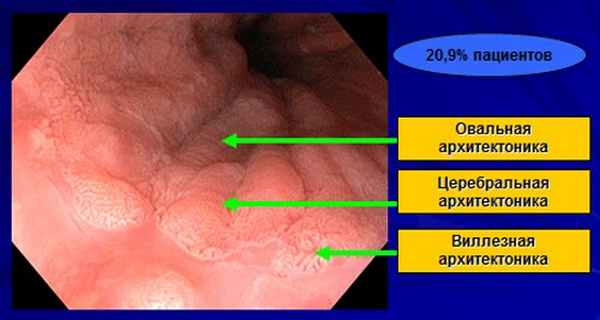
Визуальная картинка при эндоскопии, варианты слизистой при пищеводе Барретта
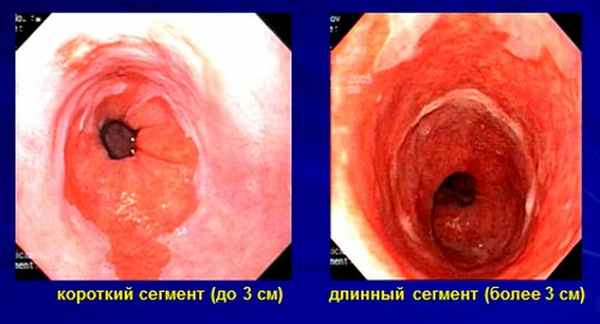
Визуальная картинка при эндоскопии, длина поражения слизистой при пищеводе Барретта
Дивертикулит

Дивертикулит кишечника – это воспаление дивертикулов. Так называются слепо заканчивающиеся выпячивания кишечной стенки. Формируется воспаление на фоне застоя кишечного содержимого. Чаще всего такая проблема встречается у женщин – в полтора раза чаще по сравнению с представителями мужского пола. Риски столкнуться с этим заболеванием возрастают с возрастом – обычно начиная с 40 лет и старше.
Если говорить обобщенно, то данная болезнь в последние годы стала более распространенной, что обычно связано с неправильным питанием и тем, что люди мало внимания уделяют собственному здоровью.
Симптомы и признаки
Дивертикулит характеризуется множеством симптомов, но проблема заключается в том, что очень часто они схожи с симптомами других болезней: например, проблем с почками или женских половых органов. Но человека все равно должны насторожить следующие признаки заболевания:
- боль в нижней части живота. Обычно она точечная, беспокоит только в конкретном месте – причем болеть может в течение нескольких дней, то затухая, то заново начинаясь. Усиливается ощущение при резких сокращениях мышц: во время смеха, кашля, физнагрузки;
- усиление болезненных ощущений после опорожнения кишечника, во время надавливания;
- расстройства стула – дивертикулит кишечника проявляется как запорами, так и поносами;
- наличие крови в кале – обычно кровяные выделения не очень обильные и наблюдаются только у десятой части пациентов;
- лихорадка, озноб. Когда речь идет про дивертикулит, симптомы такого характера встречаются редко, но они тоже возможны;
- нарушение аппетита – больному не хочется есть;
- тошнота, рвота, общая слабость организма – эти признаки дивертикулита очень похожи на симптомы отравления.
Если у пациента дивертикулит кишечника, симптомы хоть и вводят в заблуждение, но все равно они довольно выраженные и яркие, а потому требуют немедленного обращения к врачу для тщательного обследования.
Еще одно важное уточнение про дивертикулит: симптомы у женщин и у мужчин будут схожими, хоть у вторых эта болезнь встречается реже. В данном случае речь только о распространенности заболевания, но не о том, что оно проявляется по-разному. Единственная особенность в том, что женщины могут путать эту болезнь с недугами «по-женски», но и тут есть нюансы, потому что все равно будут некоторые признаки, похожие на отравление.
Причины развития
Дивертикулит сигмовидной кишки и других отделов кишечника вызывается рядом причин:
- употребление пищи, в которой недостаточно клетчатки. Для правильной работы кишечника человеку необходимо употреблять достаточное количество пищевых волокон;
- осложнение на фоне инфекционного колита, кишечных инфекций – особенно высок риск появления проблемы на фоне ослабленного иммунитета;
- снижение тонуса мышц и ухудшение перистальтики – как правило, это случается на фоне возрастных изменений, тогда дивертикулит толстой кишки себя и проявляет;
- дисбактериоз, который также влечет за собой общее снижение иммунитета;
- заражение глистами, в результате чего нарушается микрофлора кишечника, повреждается слизистая оболочка – и из-за этого начинается дивертикулит сигмовидной кишки;
- наследственность – это тоже один из значимых факторов.
Часть факторов, вызывающих дивертикулит кишки, – это то, чего можно избежать, если вести здоровый образ жизни и следить за своим состоянием, регулярно обращаясь к врачам для профилактики и своевременного лечения.
Факторы риска
Прежде чем узнать, как лечить дивертикулит, стоит обратиться и к факторам риска. К ним в данном случае отнесем уже упомянутую наследственность, возраст, а также неправильное питание и образ жизни, который способствует нарушению перистальтики. Например, в зоне риска находятся люди, которые много сидят, почти не двигаются, имеют слабые мышцы. Многие люди почти не связывают спорт и перистальтику, но развитые мышцы пресса как раз очень помогают кишечнику правильно функционировать. Но слишком увлекаться тяжелым спортом нельзя – иначе будет обратная реакция.
В зону риска отнесем и всех, кто не соблюдает питьевой режим – без достаточного количества влаги содержимое кишечника становится слишком плотным, из-за чего могут повреждаться его стенки. В опасности и тот, кто злоупотребляет вредными привычками, не соблюдает элементарные правила гигиены и плохо следит за своим здоровьем.
Осложнения
Просто обострение дивертикулита с болями – это еще не самое страшное, что может произойти. Если оставить проблему без внимания, то серьезными ее осложнениями могут стать перитонит либо свищи – а это уже последствия, которые в ряде случаев становятся для пациентов смертельно опасными. Так что при наличии любых из перечисленных симптомов нужно обязательно обращаться за помощью, не дожидаясь, пока ситуация выйдет из-под контроля.
Когда следует обратиться к врачу
При всех перечисленных симптомах нужно тут же обратиться к врачу, который либо поставит дивертикулит, либо обнаружит другие причины плохого самочувствия. Первичная консультация, как правило, проводится у гастроэнтеролога – он же отвечает за основное лечение. Почти всегда лечение ведет и проктолог.
Подготовка к посещению врача
Обращаясь к гастроэнтерологу в первый раз, лучше всего делать это на голодный желудок. Часто пациенту сразу же назначают анализ крови, а для этого с утра не нужно есть. Дополнительные обследования обычно назначают на другие дни – врач подробно рассказывает, как подготовиться к той или иной процедуре.
Диагностика дивертикулита
Чтобы поставить дивертикулит, симптомы – не единственное, на что будет опираться врач. Для этого потребуется целый комплекс исследований:
- консультация и гастроэнтеролога, и проктолога. Пальпация, осмотр, сбор анамнеза;
- колоноскопия;
- рентгенография с контрастом; ;
- лапароскопия (в отдельных случаях); (покажет воспалительные процессы в организме).
Важно понимать, что многие исследования, даже если они вызывают у пациента переживания, очень важны, чтобы определить дивертикулит, лечение которого должно отличаться от других проблем. Та же колоноскопия – это один из самых действенных инструментов, который позволяет разграничить воспаление дивертикулов и язвенный колит, кишечную непроходимость, опухоль толстого кишечника. И чем точнее будет диагноз, тем выше шанс, что врач подберет качественное, работающее лечение.
В нашей клинике в центре Москвы диагностика проводится на самом высоком уровне – только на современном, максимально эффективном и безопасном оборудовании. Благодаря этому, если поставлен дивертикулит кишечника, лечение тоже будет качественным.
Лечение
При постановке диагноза дивертикулит лечение назначается индивидуально – в зависимости от состояния пациента. В ряде случаев требуется лечение в медицинском учреждении, если ситуация не такая запущенная – лечиться можно и дома, периодически посещая клинику.
Лечат дивертикулит следующими способами:
- лекарственная терапия. Обычно она предполагает прием антибиотиков;
- строгая диета при дивертикулите с достаточным количеством клетчатки, без вредных продуктов;
- хирургическое вмешательство (в очень сложных, серьезных случаях во время обострения или осложнений).
Исход заболевания во многом будет зависеть от пациента: от его своевременного обращения к врачу, выполнения всех рекомендаций и, конечно, правильного образа жизни.
Домашние средства лечения
Дивертикулит, симптомы которого сильно схожи с интоксикаций, не может лечиться в домашних условиях без предварительного посещения специалиста. Дома можно соблюдать только те рекомендации, которые врач дал индивидуально – любые народные и другие сомнительные методы могут только повредить кишечнику, ухудшить ситуацию и ускорить развитие осложнений.
Профилактика
Профилактические меры для образования дивертикулита выглядят так:
- здоровый образ жизни с правильным питанием, питьевым режимом и достаточным количеством движения;
- поддержание иммунитета в хорошем состоянии – например, употребление нужных витаминов в холодное время года;
- своевременное решение любых проблем, связанных с кишечником, – будь то поносы или запоры.
Дивертикулит, симптомы и лечение которого для вас уже понятны, не зря называют возрастной проблемой. Очень часто она возникает на фоне совокупности тех факторов, которые человек очень долго игнорировал, не принимал во внимание. Если заботиться о своем здоровье грамотно, можно значительно снизить риски появления такой проблемы.
Как записаться к гастроэнтерологу
Записаться на прием к гастроэнтерологу АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Дивертикулярная болезнь (дивертикулёз) толстой кишки
За последние 20 лет количество больных дивертикулярной болезнью значительно увеличилось, что в первую очередь связано с изменением характера питания, снижением в рационе клетчатки и пищевых волокон и, как следствие, развитием запоров. Для пациентов, страдающих дивертикулярной болезнью, а также их родственников, важно понимать все этапы развития, способы диагностики и лечения данного заболевания. Для полного понимания патологического процесса необходимо начать изучение вопроса с основ – анатомических особенностей органа.
Что такое дивертикулярная болезнь (дивертикулёз) толстой кишки?
Под дивертикулами (лат. diverticulum – дословно «ответвление», «дорога в сторону») понимают мешковидные выпячивания всех слоев стенки толстой кишки или только слизистой оболочки и подслизистого слоя через дефект мышечного слоя.
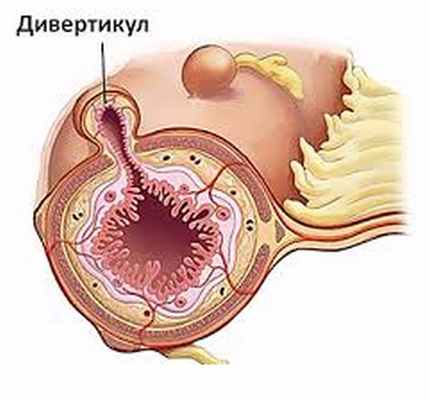
Рисунок 1. Ободочная кишка "в разрезе". Дивертикул
Дивертикулёз толстой кишки – это состояние, при котором в толстой кишке есть хотя бы один дивертикул.
Рисунок 2. Дивертикулез левых отделов ободочной кишки
Дивертикулярная болезнь — заболевание, характеризующееся клиническими проявлениями воспалительного процесса и его возможными осложнениями — абсцессами, перфорацией дивертикулов, образованием свищей, перитонитом, а также кровотечением.
Какова анатомия толстой кишки?
Для лучшего понимания патогенеза дивертикулярной болезни рассмотрим анатомию толстой кишки.
Толстая кишка представляет собой полый мышечный орган – «трубку», расположенную в брюшной полости в форме «подковы», и является конечным отделом желудочно-кишечного тракта, где происходит формирование и эвакуация каловых масс. Она состоит из следующих отделов: червеобразный отросток, слепая, восходящая ободочная, поперечная ободочная, нисходящая ободочная, сигмовидная и прямая кишка.
Стенка толстой кишки состоит из четырех слоев: слизистого, подслизистой основы, мышечного и серозного.
Слизистая толстой кишки является её внутренней оболочкой, обращенной в просвет. Она представляет собой тонкий слой клеток – цилиндрический эпителий. Слизистая оболочка лежит на собственной пластинке, состоящей из рыхлой волокнистой соединительной ткани, в которой расположены железы, кровеносные и лимфатические сосуды. В самом глубоком слое слизистой оболочки, на границе с подслизистой основой, располагается мышечная пластинка слизистой оболочки. Эпителий слизистой оболочки выполняет покровную функцию, является связующим звеном между стенкой толстой кишки и её просветом – обеспечивает всасывание воды, синтез витаминов группы В и К бактериями кишечника, формирование каловых масс и подготовку их к эвакуации, выделяя необходимое количество слизи.
Подслизистая основа - это слой стенки толстой кишки, следующий за мышечной пластинкой слизистой оболочки. В подслизистой основе располагаются кровеносные сосуды, питающие стенку кишки и нервные сплетения, координирующие ее сокращения. Благодаря подслизистой основе слизистая оболочка может смещаться по отношению к следующим слоям стенки толстой кишки и образовывать складки.
Мышечные волокна стенки кишки расположены как циркулярно, так и продольно. Этот слой выполняет роль каркаса, а также обеспечивает продвижение каловых масс за счет сокращений.
Снаружи толстая кишка покрыта тонкой «пленочкой» - серозной оболочкой.
Для лучшего понимания механизма формирования дивертикулов следует также обратить внимание на особенности кровоснабжения стенки толстой кишки.
Питание толстой кишки осуществляется из системы верхней и нижней брыжеечных артерий, берущих свое начало от аорты – главного сосуда нашего организма. Их ветви образуют единый краевой сосуд, сопровождающий толстую кишку на всем ее протяжении. От краевого сосуда отходят питающие ветки, проходящие сквозь мышечный слой и разветвляющиеся в подслизистой основе. При повышении давления внутри кишечника участки мышечного слоя, сквозь которые проходят питающие сосуды, могут служить «воротами» для формирования дивертикулов.
Как проявляется дивертикулярная болезнь?
Для неосложненного дивертикулеза характерно бессимптомное течение – Вы можете даже не заметить болезнь. Дивертикулы могут быть случайной находкой при плановом обследовании. В данной ситуации специального лечения не требуется. Рекомендации включают регулярное наблюдение врача, диету, богатую клетчаткой с низким содержанием рафинированных углеводов, а также регулярную физическую активность и нормализацию веса.
Сложность своевременного выявления дивертикулярной болезни заключается в отсутствии специфических симптомов. Клиническая картина представлена в основном схваткообразными болями преимущественно слева внизу живота, повышенным газообразованием, неустойчивым стулом со склонностью к запорам или с чередованием запоров и диареи. Такие жалобы связаны, главным образом, с нарушениями моторики толстой кишки.
При обращении к врачу таким пациентам, как правило, ставят диагноз «синдром раздраженного кишечника» или «долихосигма», успокаивают пациента, рекомендуют выполнить ультразвуковое исследование брюшной полости и, назначив легкую терапию, отправляют «домой».
Однако в случае появления подобных жалоб выполнение колоноскопии является обязательным! Вышеуказанные симптомы могут быть проявлениями не только дивертикулярной болезни, но и многих других заболеваний толстой кишки, своевременное выявление которых может значительно улучшить результаты лечения.
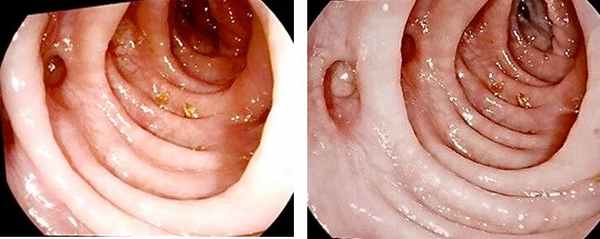
Рисунок 3. Колоноскопия. Видны устья дивертикулов
Клиническая картина дивертикулита значительно отличается. Выраженные боли в животе, вздутие, отсутствие стула, могут сопровождаться лихорадкой, тошнотой, рвотой. Такие жалобы требуют неотложной госпитализации в колопроктологическое отделение, где пациенты получают антибактериальную, противовоспалительную терапию, а при недостаточной эффективности этого лечения может оказаться необходимым хирургическое вмешательство.
Основной причиной воспаления дивертикула – дивертикулита, является попадание в него плотных каловых масс, неспособных выйти обратно. На этом этапе происходят воспалительные изменения и формирование инфильтрата (уплотнения) окружающих тканей.
Из-за чего возникает дивертикулы?
Часто на приеме у врача пациенты, у которых диагностирована дивертикулярная болезнь, задают вопрос: «Почему развилась эта болезнь?» Каковы же причины данного заболевания? Большое количество информации интернете не всегда дает четкого разъяснения. Попробуем рассказать подробнее.
Мы считаем, что все основные причины возникновения дивертикулярной болезни можно разделить на две взаимосвязанные группы:
- Повышение давления в просвете кишки;
- Слабость кишечной стенки.
Дефицит растительной клетчатки в питании приводит к уменьшению объема и повышению плотности каловых масс, что вызывает нарушения двигательной активности толстой кишки: даже на незначительное раздражение она реагирует хаотичными сокращениями. Таким образом появляются короткие замкнутые сегменты кишки с повышенным внутрипросветным давлением, что приводит к выбуханию слизистой через «слабые» участки кишечной стенки — места, где проходят кровеносные сосуды.
Для наглядного понимания формирования дивертикула предлагаем Вам интересное сравнение:
«Стенка кишки похожа на слоистую структуру футбольного мяча – снаружи крепкая и твердая кожа, а внутри – мягкая, но эластичная резиновая камера.
А теперь представьте, что во внешней твердой оболочке этого мяча образуется отверстие, дырочка. Что же тогда случится? Высокое давление внутри мяча вытолкнет часть мягкой и эластичной внутренней резиновой камеры наружу: образуется торчащий наружу кармашек. Это можно сравнить с грыжей на животе – через дефект в мышцах наружу «выпирает» содержимое.
Примерно то же самое происходит и с толстой кишкой при дивертикулезе. Если давление внутри просвета кишки большое, а в мышечном слое имеются слабые места, то внутренняя выстилка кишки стремится наружу через эти отверстия, образуя выпячивания в виде мешочков. Они называются дивертикулы.»
Какие обследования необходимо выполнить при подозрении на наличие дивертикулярной болезни?
Первым этапом в диагностике дивертикулярной болезни вне обострения является колоноскопия. При помощи видеокамеры, введенной через задний проход, осматривается более метра кишечника - вся толстая кишка и конечный отдел тонкой. Колоноскопия позволяет не только увидеть наличие дивертикула, но и определить размеры его ворот, состояние стенки, точную локализацию. При обнаружении других изменений в кишечнике колоноскопия позволяет взять кусочек ткани на исследование - выполнить биопсию с дальнейшим гистологическим исследованием, чтобы понять микроскопическую структуру изменений. Это исследование может проводится под легким наркозом, что позволяет полностью избавить пациента от неприятных ощущений, связанных с процедурой.
«Золотым стандартом» диагностики дивертикулярной болезни является ирригоскопия. Этот метод позволяет определить количество дивертикулов, их точное местоположение, размеры и форму. Суть процедуры заключается в введении рентгенконтрастного препарата в толстую кишку, после этого выполняется серия рентгенологических снимков, позволяющих оценить состояние толстой кишки. На представленных фотографиях стрелками указаны устья дивертикулов толстой кишки. Синими стрелками мы отметили множественные дивертикулы ободочной кишки. Именно так они выглядят при компьютерной томографии.
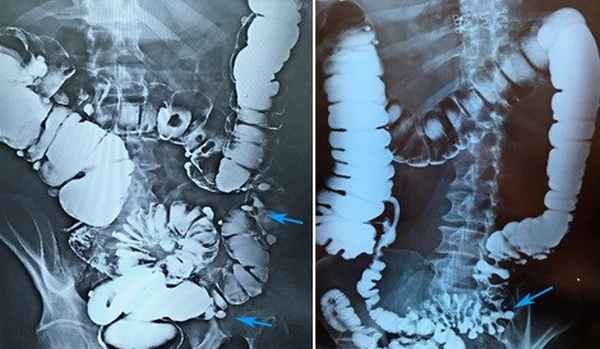
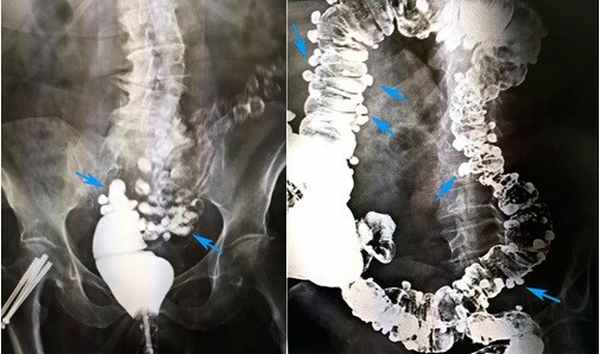
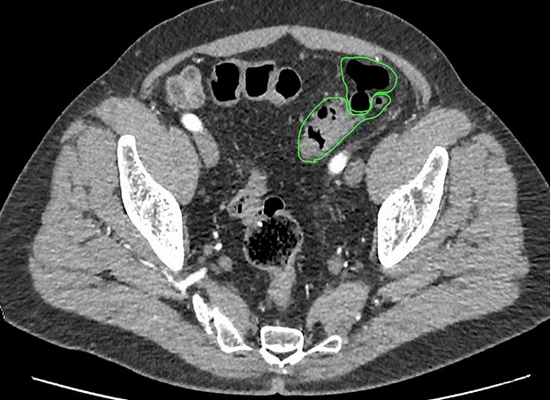
Рисунок 4. Ирригоскопия. Дивертикулез толстой кишки
На рентгенологических снимках, выполненных при ирригоскопическом исследовании, отчетливо видны множественные дивертикулы ободочной кишки. Они выглядят как мешочки, заполненные рентгеноконтрастным препаратом.
Не менее важными методами являются ультразвуковая диагностика и компьютерная томография. Благодаря своей малоинвазивности, простоте выполнения, ультразвуковая диагностика очень актуальна на этапе первичного обследования. Она позволяет увидеть наличие дивертикулов, выявить косвенные признаки их воспаления, такие как инфильтрат, абсцесс или предположить генерализованную форму – перитонит.
Для уточнения данных, полученных при ультразвуковом исследовании, при возникновении сомнений и для уточнения диагноза выполняется спиральная компьютерная томография. Виртуальная компьютерная томография позволяет воссоздать трехмерное изображение толстой кишки, включая пораженные участки. С помощью этой методики можно точно определить границы инфильтрата или абсцесса, другие органы, вовлеченные в воспалительный процесс.
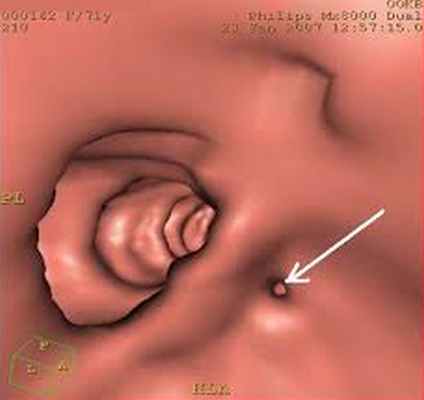
Рисунок 5. Виртуальная колоноскопия. Устье дивертикула
Как лечить дивертикулярную болезнь, дивертикулез и дивертикулит?
Медикаментозное лечение
При своевременном обращении дивертикулит очень хорошо поддается медикаментозному лечению. Воспалительные изменения полностью вылечиваются при помощи антибактериальной и противовоспалительной терапии.
В случае развития осложнений пациентов метод лечения необходимо подбирать наиболее малотравматичный и малоинвазивный. Инфильтрат можно полностью вылечить при помощи медикаментов. Абсцесс можно пунктировать под ультразвуковым или КТ – контролем.
Хирургическое лечение
При перитоните и необходимости операции на ранних сроках заболевания вмешательство может осуществляться лапароскопически – через небольшие проколы.
К сожалению, развитие калового перитонита, как правило, требует лапаротомии – «большого разреза» для тщательного промывания и осмотра брюшной полости.
Хирургическое лечение дивертикулярной болезни вне периодов обострения особенно актуально для активных путешественников, а также пациентов, проживающих вдали от районных центров. Если обострение заболевания случится вдали от центров, где можно получить качественную медицинскую помощь, последствия могут быть самые неприятные. При наличии трех и более атак дивертикулита за год пациенту следует обратиться в колопроктологическое отделение для определения оптимальной тактики лечения вне периода обострения. При необходимости хирургического лечения операцией выбора в этом случае является лапароскопическое удаление пораженного участка толстой кишки и ректосигмоидного перехода как одной из причин повышения давления в просвете кишки. Выведение стомы (даже на время) в этом случае не требуется.
Когда необходима срочная операций?
Срочная операция необходима при распространении гнойного воспаления на брюшину, т.е. перитонита, что является жизнеугрожающим осложнением.
Всегда ли кишка выводится на переднюю брюшную стенку при экстренной операции?
Данный вопрос решается индивидуально для каждого пациента. Безусловно, формирование стомы показано не в 100% случаев.
Преимущества минимальноинвазивных операции при дивертикулезе и дивертикулите
Основными преимуществами малоинвазивных операций являются удовлетворительный косметический эффект (не остается больших шрамов на передней брюшной стенке) и более быстрая скорость восстановления пациента после операции.
Будет ли выводится кишка на переднюю брюшную стенку (формирование стомы) при плановой операции?
При плановых оперативных вмешательствах по поводу дивертикулеза формирование кишечной стомы практически никогда не требуется.
Что будет после операции?
Вы сможете отпраздновать выздоровление в кругу друзей, строго соблюдая диету и предписания врача.
Существуют ли способы профилактики рецидивов/повторов заболевания?
В первую очередь следует избегать запоров и потребления пищи с мелкими частицами – орехов, семян, фруктов и овощей с мелкими косточками.
Чем руководствоваться при выборе врача и лечебного учреждения?
Выбор клиники является очень важным вопросом. Необходимо выбирать учреждения со значительным опытом ведения пациентов с дивертикулярной болезнью. В нашей клинике работают специалисты с большим опытов выполнения малоинвазивных операций.
Дорогие друзья, если у Вас или Ваших близких появились похожие жалобы или уже установлен диагноз «дивертикулез» - не ждите осложнений, Вы всегда можете обратиться в нашу клинику для получения консультации, а также современного лечения.
Записаться на прием
Читайте также:
