Пигментация лба линейная
Добавил пользователь Skiper Обновлено: 29.01.2026
4 Новые косметические препараты и лечение заболеваний и косметических недостатков, под ред. А.Ф. Ахабадзе и др. – М., 1988. – с. 58;
5 Патогенез, лечение и профилактика косметических заболеваний и недостатков, под ред. А.Ф. Ахабадзе и А.П. Хруновой, – М., 1982, – с. 89;
С наступлением весенне-летнего периода, многие сталкиваются с проблемами нарушения пигментации кожи, поэтому, чтобы освежить в памяти некоторые особенности этой патологии и способы борьбы с ней, вашему вниманию представляется данный реферат.
Дисхромии - это группа заболеваний кожи, при которой происходят изменения окраски. Цвет кожи определяют четыре пигмента. Коричневый - меланин, накапливающийся в базальном слое эпидермиса. Желтый - каротин, выявляемый в кератиноцитах эпидермиса. Красный - оксигемоглобин, который содержится в капиллярах кожи, и синий - дезоксигемоглобин, находящийся в кожных венулах. Так же некоторыми специалистами выделяется пятый пигмент- меланоид. Он является продуктом распада меланина. Из всех этих пигментов определяющим является меланин, от количества и насыщенности которого зависит цвет кожи тех или иных человеческих рас.
Синтезируется меланин из аминокислоты тирозина в особых органеллах меланоцитов - меланосомах.
Тирозин гидроксилируется в дигидроксифенилаланин (ДОФА). ДОФА окисляется в ДОФА-хинон. Обе реакции катализируются тирозиназой, активирующейся в присутствии ионов меди и кислорода. Кроме того, тирозиназа является очень чувствительной к ультрафиолетовому излучению (УФИ).
В зависимости от генотипа и клеточного окружения, меланогенез через ряд химических реакций генерирует - пигмент эумеланин, красновато-желтый пигмент -феомеланин или смешанный меланин, содержащий оба компонента.
Следует отметить то, что суть меланогенеза важна для создания эффективных лекарственных средств, используемых для лечения и коррекции пигментаций кожи.
В научной литературе существует следующая классификация дисхромий.
1. Первичные гипермеланозы.
1.1. Врожденные гипермеланозы: невус пигментный, лентиго юношеское, недержание пигмента.
1.2. Наследственные гипермеланозы: веснушки, меланизм, лентигиноз наследственный, лентигиноз периорифициальный.
1.3. Приобретенные гипермеланозы:
1.3.1. Ограниченные гипермеланозы: хлоазма, линейная пигментация лба, мелазма, пигментный около ротовый дерматит, каротинодермит Брока.
1.3.2. Диффузные гиперпигментации: болезнь Аддисона, кахектическая меланодермия.
1.3.3.Токсическая гиперпигментация: меланоз Риля, сетчатая пигментная пойкилодермия лица и шеи, токсическая меланодермия Хофмана-Хабермана, медикаментозные меланодермии.
1.3.4. Артифициальные гипермеланозы: актиническая меланодермия, мраморная пигментация кожи Бушке-Эйхорна, паразитарная меланодермия.
2. Вторичные гипермеланозы.
2.1. Постинфекционная меланодермия: сифилитическая меланодермия, туберкулезная меланодермия.
2.2. Поствоспалительные меланодермии: красный плоский лишай; ограниченный нейродермит, узловатая почесуха; склеродермия; крапивница; экзема; пиодермия; буллезные дерматозы.
1. Первичные гипомеланозы
1.1. Врожденные гипомеланозы:
1.1.1. Отдельные заболевания: беспигментный невус, альбинизм частичный, альбинизм тотальный, альбинизм неполный, пьебалдизм.
1.1.2. Синдромы с депигментацией. Врожденные синдромы: туберозный склероз или Бурневилля, прингля синдром.
1.1.3. Наследственные синдромы: Чедиака-Штейнбринка-Хигаси синдром, Синдром Менде, Титце синдром, Зипрковского-Марголиса синдром.
1.1.4. Идиопатические синдромы: Алеззандрини синдром, Фогта-Коянаги-Харада синдром.
1.2. Приобретенные гипомеланозы: витилиго.
2. Вторичные гипомеланозы.
2.1. Постинфекционные гипохромии: отрубевидный лишай, простой лишай, сифилитическая лейкодерма, лепрозная лейкодермия.
2.2. Поствоспалительные гипохромии: псориаз обыкновенный, склеродермия, красная волчанка, парапсориаз, нейродермит.
Хочется отметить, что в повседневной практике врачи чаще сталкиваются с проблемами гипермеланозов, особенно приобретенного генеза.
В данной работе разобраны наиболее часто встречающиеся в жизни нарушения пигментации кожи.
Эфелиды, или веснушки, относятся к первичным наследственным гипермеланозам. Они появляются у детей, в возрасте 4-6 лет, чаще на лице, груди или конечностях, после 30 лет их количество уменьшается. Решающую роль в их появлении играет наследственный фактор и ультрафиолетовое излучение. Высыпания представлены четко очерченными пятнами диаметром 0,1-0,4 мм. В появлении которых решающую роль играет наследственный фактор и ультрафиолетовое излучение. Интересно, что количество меланоцитов в эфелидах не увеличено, а обнаруживается повышенный синтез меланина и его накопление в кераноцитах. Данное состояние не является патологическим и не требует врачебного вмешательства.
Лентиго относится к первичным гипермеланозам. Пик развития заболевания отмечается в возрасте от 10 до 70 лет. Патологический очаг представлен пятнами коричневого цвета округлой формы, от нескольких миллиметров до сантиметра в диаметре. Располагаются пятна на лице, руках, туловище. Хроническая инсоляция стимулирует активный синтез меланина и пролиферацию меланоцитов. Так же причинами возникновения данной патологии могут являться наследственность и возраст. Патоморфология зависит от клинического типа лентиго. Выделяют юношеское и сенильное (или солнечное) лентиго.
Юношеское (ювенильное или простое) лентиго способно возникать на любом участке кожи, иногда возможно поражение слизистых. Важно отметить, что содержание меланина в базальном слое повышено, но наблюдается локальная пролиферация.
Сенильное лентиго развивается в пожилом возрасте. Патогистологически наблюдается лентигинозная гиперплазия эпидермиса, гиперпигментация кератиноцитов базального слоя, незначительная пролиферация меланоцитов. В дерме - дистрофические изменения коллагеновых волокон, проявляющиеся их базофилией (солнечный эластоз). Стоит обратить внимание, что это состояние относится к предраку и может озлокачествляться. И поэтому таким пациентам требуется особое внимание и аккуратный выбор методов лечения.
Хлоазма относится к первичным приобретенным ограниченным гипермеланозам. Появление пятен чаще отмечается в возрасте от 20 до 50 лет. В патологическом очаге обнаруживаются пятна неправильного очертания, окрашенные в темно-желтый или темно-коричневый цвет. Излюбленной локализацией патологического очага является кожа лица, в области щек, верхней губы, вокруг глаз, на переносице. Хлоазма появляется у беременных, пациентов с хроническими заболеваниями печени, женщин, имеющих воспалительные процессы гинекологической сферы или использующих препараты для оральной контрацепции. Зерна меланина накапливаются в клетках базального и шиповатого слоев эпидермиса, увеличивается количество меланосом в поверхностных слоях дермы.
Отдельно выделяют околоротовой дерматоз Брока. Он появляется в возрасте от 30 до 40 лет. Патологический очаг в виде желтовато-коричневых пятен с четкими или расплывчатыми границами, в области носогубного треугольника. Интенсивность пигментации может меняться до полного ее исчезновения. Наблюдается почти исключительно у женщин, обычно на фоне овариальных дисфункций или нарушении функции пищеварительного тракта.
Перейдем к рассмотрению такой дисхромии кожи как мелазма. При подготовке данного реферата обнаружилось, что во многих источниках мелазму приравнивают к хлоазме. По сути, это одно и тоже, однако мелазма характеризуется более агрессивным течением. Причины возникновения повторяются, как при хлоазме.
Мелазмы могут носить проходящий или хронический характер. При проходящем варианте пигментация проявляется временно в весеннее-летний период или при гормональном всплеске. При хронической мелазме пигментация не исчезает совсем, а лишь бледнеет. Выделяют: эпидермальную, дермальную и смешанную мелазмы. Отличаются они глубиной залегания пигмента, что немаловажно при выборе лечения.
В последнее время, врачами и эндокринологами, и гинекологами констатируется увеличение гормональных дисфункций в женской популяции, поэтому, частота возникновения данных патологий резко возросла.
Поствоспалительные дисхромии являютя вторичными гипермеланозами. Могут быть следствием таких заболеваний, как красный плоский лишай, вульгарное акне, атопический дерматит и васкулиты.
При этом состоянии поражаются различные возрастные категории, играет роль длительность и глубина воспалительного процесса. Патологический очаг может распространяться на любых участках тела (даже на закрытых). Имеет нечеткие границы, причудливую форму, разную степень окрашенности. Гранулы меланина могут откладываться как в эпидермисе, так и в дерме, что важно учитывать при коррекции.
Борьба с гиперпигментаией может проводиться в двух направлениях: полное удаление очага или его осветление. От желаемой цели зависит выбор методики
Витилиго в классификации дисхромий кожи относится к первичным приобретенным гипомеланозам. Возникает в любом возрасте. Патоморфологически наблюдается уменьшение или полное исчезновение меланоцитов и следы их деструкции. Имеет место несколько теорий патогенеза этого недуга, но наибольшее значение специалисты уделяют генетической теории ( 2001 год открытие гена витилиго NALP 1) и аутоиммунной (недостаточность клеточного иммуннитета, приводящая к образованию аутоантител и меланосодержащим формациям). Патологический очаг представлен пятнами от 5 мм молочно-белого цвета с желтоватым оттенком. Могут быть окружены ободком гиперемии и изредка сопровождаются зудом. Форма круглая, овальная, продолговатая. Границы выпуклые, фестончатые.
Альбинизм - это наследственное состояние, возникающее в результате нарушения транспорта тирозина. Кроме отсутствия пигмента, это состояние сопровождается патологией органов зрения (косоглазие, нистагм и др.). Кожа и волосы полностью теряют свою окраску, приобретая бело-розовый цвет. Люди становятся похожи на фарфоровых кукол, часто с красными глазами. К сожалению, не существует метода лечения восполняющего отсутствие меланина.
Остальные варианты нарушения пигментации кожи встречаются реже и часто являются врожденными синдромами.
Дерматологи для диагностики дисхромий часто используют дерматоскопию и гистологию(особенно при подозрении на злокачественный процесс). Так же возможно применение сиаскопии и лампы Вуда.
Ведение больных с нарушениями пигментации проходит в нескольких направлениях ( в зависимости от патоморфологии, этиопатогенеза и пожеланий больного).
1) Осветление или устранение очагов дисхромий, которые производятся хирургическими, физическими и инъекционными методами.
2) Маскировка с использованием наружних средств, выравнивающих цвет кожи, или процедура перманентного макияжа.
3) Профилактика. Профилактика гипермеланозов в первую очередь осуществляется УФ фильтрами(SPF не менее 30), фотодесенсибилизацией (например, таким свойством обладают Витамин В, провитамин А, сорбенты, противомалярийные препараты играют большую роль), устранением провоцирующих факторов. В случае с гипопигментацией применяется фотохимиотерапия местная и общая (аласенс, фотодитазин гель, псорален) и фармакологическим лечением ( витамин А)
В повседневной практике, как врачом, так и пациентом используются наружние депигментирующие препараты в виде сывороток, мазей, кремов, которые делятся на три группы по механизму воздействия, с учетом схемы меланогенеза.
- ингибиторы тирозиназы (койевая кислота, которая сейчас отходит от широкого использования из-за осложнений; аскорбиновая кислота и арбутин, являющийся менее токсичным);
- вещества, обратимо угнетающие синтез меланина (гидрохинон, который является очень токсичным препаратом, в Европе запрещен; и азелаиловая кислота);
- фермент лигнинпероксидаза, ликвидирующий уже сформированный пигмент и не влияющий на процесс меланогенеза.
Считается актуальным применение наружных депигментирующих средств в осенне-зимний период, т.к. под влиянием УФ (солнца) быстро происходит репигментация.
Для более выраженного воздействия на патологический очаг приходится применять достаточно агрессивные методы. На практике используют химические вещесива и физическое воздействие.
Наружное применение кислот ( ТСА, салициловая, ретиноивая ) или процедура химического пилинга вызывает ускоренное отторжение слоев эпидермиса. В зависимости от глубины залегания пигмента и интенсивности окраски патологического очага осуществляют поверхностный, срединный и глубокий вариант.
- Для улучшения воздействия на пигментированную кожу химический пилинг комбинируют с процедурой мезотерапии, заключающейся в обкалывании пигментного участка растворами, содержащими такие активные вещества, как витамин С, экстракт плаценты, линолевую, альфа-линолевую, гликолевую кислоты, поливитаминные комплексы и эмоксипин.
- В некоторых случаях возможно применеие криотерапии. Однако нанесение жидкого азота на область гиперпигментации является наименее эффективным методом.
На настоящее время наибольшим эффектом обладает лазеротерпия. Метод основан на явлении фототермолиза: способности пигментных клеток поглощать энергию лазерного луча, что впоследствии приводит к их деструкции, что обеспечивает хороший отбеливающий эффект. Лазеры различаются по длине волны, чем длиннее волна, тем глубже действие лазера, тем выше эффективность процедуры.
Существует еще способ воздействия на очаг гипепигментации - это фотоомоложение или селективный фототермолиз. В большей степени стимулирует процессы омоложения кожи. Но в том числе приводит к разрушению меланинсодержащих структур.
В случае лечения и коррекции гипомеланозов также возможно использование наружних препаратов (усилители загара), гомеопатических и лекарственных препаратов, содержащих аммифурин, экстракты водорослей. Однако, следует понимать, что при серьезных системных поражениях кожи( например, альбинизме) эти средства не эффективны.
Физическое воздействие, одним из примеров которого может являться как правило фотохимиотерапия.
ПУВА-терапия и узкополостная фототерапия обладают достаточно сильным воздействием на патологический очаг. Эти методики чаще используются для лечения псориаза и атопического дерматита, но в некоторых случаях применяется и для лечения депигментаций(витилиго). Процедура повышает чувствительность кожи к ультрафиолетовому излучению и обладает выраженным побочным цитостачиским эффектом, что в некоторых случаях может приводить к нежелательным последствиям ( например, раку кожи).
В современной медицине для лечения депигментаций стали применять трансплантацию меланоцитов. Метод хирургический. Объем вмешательств зависит от размера и местонахождения депигментированного участка. Меланоциты, получают в виде аутотрансплантата с пигментированного участка кожи. Специалисты отмечают хорошие результаты, однако лечение длительное, дорогостоящее, а эффект отсроченный - репигментация наблюдается лишь через 4-6 месяцев.
Таким образом у пациентов и врачей для борьбы с меланодермиямия в арсенале имеется большое разнообразие врачебных, косметологических и хирургических методик.
Гиперпигментация: современные возможности терапии и профилактики
По наблюдениям дерматологов, в течение месяца активной практики к ним за профессиональной помощью обращаются как минимум десять пациентов с проблемой пигментных пятен.
По наблюдениям дерматологов, в течение месяца активной практики к ним за профессиональной помощью обращаются как минимум десять пациентов с проблемой пигментных пятен. Несмотря на то, что подобный эстетический недостаток чаще всего никак не отражается на здоровье, не влияет на работоспособность и даже не привлекает внимание окружающих, для человека он является причиной серьезного психологического дискомфорта.
Пигментообразование — сложный биохимический процесс, происходящий в коже и зависящий от многих факторов. Синтез пигмента меланина происходит из аминокислоты тирозина под влиянием фермента тирозиназы в клетках эпидермиса меланоцитах, которые располагаются под слоем базальных кератиноцитов. Синтезированный меланин из меланосом по отросткам меланоцитов передается кератиноцитам, где накапливается и равномерно распределяется, придавая определенный оттенок коже. Различают несколько видов меланина: эумеланин — коричневого и черного цвета, феомеланин — красного цвета и бесцветный лейкомеланин. Преобладание одного из них в коже и волосах определяет цвет волос и кожи человека. Выделяют эндогенные и экзогенные причины гиперпигментации. К эндогенным относят генетическую предрасположенность, нарушения гормонального фона, соматические и кожные заболевания. К экзогенным относят: ультрафиолетовое (УФ) излучение, нарушение целостности покрова (механическая, химическая, термическая травмы), косметологические процедуры. Гиперпигментацию могут вызвать практически все виды химического пилинга и дермабразия, а также косметологические процедуры, сопровождающиеся травмированием кожи (подкожные инъекции, введение имплантов, эпиляция, чистка лица, пластические операции) [1].
Нарушения пигментации могут быть первичными, а также вторичными, возникающими на фоне разрешения первичных морфологических элементов (папул, пустул, пузырей и т. д.). Первичные гиперпигментации могут быть ограниченными (веснушки, мелазма) или же иметь генерализованный характер. Распространенные гиперпигментации могут быть при болезни Адиссона (бронзовый оттенок кожи), заболеваниях гепатобилиарной системы (окраска кожи от соломенно-желтой до темно-желтой и оливковой), при хронических интоксикациях, при хроническом дефиците белкового питания и витамина В12 (гиперпигментированные пятна грязно-коричневого цвета на коже туловища, гипермеланоз вокруг мелких суставов кисти с преждевременным поседением волос). Вторичные гиперпигментации возникают после острых и хронических дерматозов (акне), криодеструкции, лазерной деструкции, склеротерапии вен [1, 2].
К первичным гиперпигментациям (меланодермиям) относят мелазму, веснушки, лентиго, невус Беккера и некоторые фотодерматозы.
Веснушки, или эфелиды (в переводе с греческого — «солнечные нашлепки»), появляются в весеннее время у лиц с І–IІ фототипами. Причина их возникновения — наличие специфического гена в меланоцитах, в которых происходит повышенная выработка меланина под воздействием УФ-излучения. Гистологически выявляют нормальное количество меланоцитов, в части из них обнаруживают увеличенные меланосомы, активно продуцирующие меланин. Самые яркие веснушки появляются в возрасте 20–25 лет. До 35 лет их количество может нарастать, но с возрастом они бледнеют.
Мелазма, или хлоазма, — приобретенная неравномерная пигментация, преимущественно в области лица и шеи. Существенную роль играет нарушение гормонального фона. Мелазма появляется во время беременности, при приеме оральных контрацептивов, опухолях яичников, в перименопаузе. Важным в развитии дерматоза является использование фотосенсибилизирующих средств как в составе наружных косметических средств, так и прием внутрь некоторых фотосенсибилизаторов. Болеют мелазмой преимущественно женщины. Высыпания характеризуются неравномерной пигментацией коричневато-желтого цвета в центральной части лба, над верхней губой, подбородке, щеках, скулах. В зависимости от локализации высыпаний выделяют три клинических формы мелазмы: центрофациальная (локализация на коже центральной части лба, над верхней губой, спинки носа, подбородка), молярная (локализация в области щек, проекции моляров и носа) и мандибулярная (пигментация локализуется в области углов нижней челюсти). В диагностике мелазмы чрезвычайно важным является осмотр с помощью фильтра Вуда. На основании осмотра может быть диагностирован один из гистологических типов мелазмы.
Эпидермальный тип мелазмы. При этом типе очаги становятся более яркими и контрастными при осмотре люминисцентной лампой Вуда. Этот феномен связан с преимущественной локализацией меланина в эпидермисе. Этот тип прогностически наиболее благоприятен при лечении гиперпигментации.
Дермальный тип мелазмы. При осмотре люминисцентной лампой Вуда очаги не контрастируют с окружающей непораженной кожей. Этот тип свидетельствует о глубокой миграции меланофагов в дерму, что говорит о неблагоприятном прогнозе при лечении.
Смешанный тип мелазмы. При данном типе некоторые области становятся более яркими и контрастными, другие — наоборот. Свидетельствует о локализации пигмента как в эпидермисе, так и в дерме. Адекватная тактика может привести к частичному регрессу гиперпигментации.
Лентиго проявляется в виде овальных, плоских либо выпуклых пятен на коже лица и других открытых участках тела. Цвет их варьирует от светло-бежевого до темно-коричневого. Лентиго может возникать в любом возрасте, в том числе у детей (юношеское лентиго) на фоне острой или хронической инсоляции. Старческое лентиго появляется, как правило, после 40 лет на фоне нарушения липидного барьера и повышения проницаемости рогового слоя эпидермиса. Реже лентиго провоцируется ПУВА-терапией (ПУВА-индуцированное лентиго). Гистологическая картина лентиго характеризуется увеличением количества меланоцитов на границе эпидермиса и дермы без признаков атипизма и недержания пигмента. В лечении лентиго показана активная фотопротекция.
Невус Беккера — немеланомоопасное пигментное образование. Дебют заболевания в подростковом возрасте. Очаг светло-коричневого цвета с локализацией на коже плеча, грудной клетки, спины имеет, как правило, линейное или сегментарное расположение. В последующем на фоне пятна появляются темные волосы. Встречается у 0,5% мужчин и связан со стигмами эмбриогенеза (гипоплазия груди, spina bifida и др.). Гистологически выявляют увеличение количества меланина в меланоцитах, гигантские меланосомы, реже — увеличение количества меланоцитов. Традиционные методики лечения дают отрицательный результат. Рекомендуют камуфляж.
Как бороться с гиперпигментацией?
Устранение гиперпигментации — это совместная задача дерматологии и косметологии. Перед началом проведения курса косметических отбеливающих процедур необходимо установить причину, вызвавшую гиперпигментацию. Зачастую с устранением причины гиперпигментации нормализуется состояние кожи, и в этом случае для осветления пигментных пятен достаточно будет применить отшелушивающие средства. Если же гиперпигментация вызвана каким-либо соматическим заболеванием, то осветление пигментных пятен не только не принесет положительного результата, но и спровоцирует серьезные осложнения.
На современном этапе эстетическая медицина и косметология располагают огромным арсеналом средств, позволяющих избавиться практически от любого вида гиперпигментации. Косметологическая коррекция гиперпигментации обязательно должна проводиться в двух направлениях: отшелушивание рогового слоя кожи и уменьшение продукции меланина, а также обеспечение надежной защиты кожи от агрессивного воздействия ультрафиолета при помощи косметики с УФ-фильтрами.
Для отшелушивания рогового слоя применяют химические и энзимные пилинги, аппаратные методики. Для устранения эпидермальной гиперпигментации применяют поверхностные и срединные пилинги, не затрагивающие глубокие слои кожи. Это могут быть гликолевые, ретиноевые, ТСА-пилинги. Из аппаратных методик наиболее распространенными и эффективными являются лазерная шлифовка, микродермабразия и фототерапия [3].
Применение лазерной шлифовки позволяет удалить большинство видов пигментации, в том числе веснушки и возрастные лентигинозные пятна. Поскольку кожа прекрасно поглощает излучение лазера, она нагревается в месте расположения гиперпигментированного пятна, что приводит к его испарению. Лазерная шлифовка требует определенных навыков и профессионализма косметолога, поскольку неграмотное применение этой процедуры может привести к таким осложнениям, как ожоги и усиление пигментации. Микродермабразия — это процесс механического удаления поверхностного слоя кожи с помощью потока микрокристаллов, проводится под местной анестезией. После проведения нескольких таких сеансов пигментные пятна удаляются и поверхностные слои эпидермиса полностью обновляются.
В случае фототерапии используют технологию интенсивного импульсного света (IPL). Пятно поглощает свет, темнеет, затем практически полностью исчезает. Дополнительный плюс процедуры в том, что импульсный свет стимулирует синтез коллагена, что дает заметный эффект омоложения. К сожалению, результаты лечения пигментаций никогда не бывают устойчивыми, необходимо постоянно защищать кожу от солнечных лучей. Один день пребывания на ярком весеннем солнце может свести на нет усилия многих месяцев.
Традиционно отбеливание кожи включает отшелушивающие процедуры и меры по снижению продукции меланина. В последние годы, когда стала очевидной роль свободных радикалов и медиаторов воспаления в развитии гиперпигментации, в отбеливающие средства стали вводить антиоксиданты и противовоспалительные средства. Обязательным условием всех отбеливающих процедур является защита от УФ-излучения, включающая применение УФ-фильтров с высокой степенью защиты (SPF > 15). С целью уменьшения синтеза пигмента меланина применяют вещества, непосредственно уменьшающие синтез этого пигмента меланоцитами (гидрохинон, азелаиновая кислота), а также вещества, ингибирующие фермент тирозиназу, участвующую в меланогенезе (арбутин, койевая кислота). Кроме того, синтез меланина уменьшают аскорбиновая кислота, антиоксиданты различных групп, противовоспалительные вещества. Гидрохинон — ароматическое органическое соединение, является высокоэффективным осветляющим средством, оказывающим отбеливающий эффект за счет токсического действия на меланоциты. Но вместе с тем и наиболее опасным, поскольку токсическое действие может распространиться и на другие клетки кожи, вызвав аллергический дерматит или другие повреждения и нарушения функции кожи. В связи с высокой токсичностью использование гидрохинона в косметологии ограничено. Наибольшую популярность в качестве осветляющего средства в настоящее время имеет соединение гидрохинона с глюкозой — арбутин. Арбутин — это гликозид, который в больших количествах содержится в листьях толокнянки и в некоторых других растениях. Арбутин значительно угнетает синтез меланина и активность тирозиназы, но в отличие от гидрохинона не оказывает токсического действия на клетки кожи.
В линии отбеливающих кожу средств растительные препараты занимают ведущее место по эффективности за счет содержащихся в растениях веществ: фенолов (фенол, хинон, тимол, эвгенол, арбутин), производных фенолкарбоновых кислот (салициловая кислота). Растительными компонентами в препаратах могут являться экстракт толокнянки, корень тутового дерева, огуречный и лимонный экстракты. Вещества, содержащиеся в лекарственных растениях, могут оказывать на пигментацию как прямое, так и опосредованное действие. Механизм прямого осветляющего действия растительных препаратов связан с ингибированием тирозиназы; связыванием меди, необходимой для работы тирозиназы; окислением или блокировкой сульфгидрильных групп (-SH); связыванием серебра, висмута, мышьяка, стимулирующих ферментативное превращение тирозина. Опосредованное действие компонентов растительных препаратов происходит за счет отшелушивающего, антиоксидантного и противовоспалительного действия и защиты от УФ-излучения, являющегося одной из причин развития гиперпигментации.
Среди современных инновационных средств для лечения и ухода за кожей с реактивной гиперпигментацией (мелазма, лентиго, постакне) следует отметить косметическую серию Иклен ® , разработанную на основе Руцинола ® (запатентованное активное вещество) с высокой степенью переносимости и высокой стабильностью. Принцип действия Руцинола ® основан на двойном механизме регуляции пигментации в меланоцитах, что позволяет активно снижать интенсивность пигментных пятен. Руцинол ® — это первое депигментирующее активное вещество, действующее одновременно на две ключевые энзиматические системы меланогенеза: значительно уменьшает продукцию меланина за счет подавления фермента тирозиназы и снижения активности энзимов TRP1. Руцинол ® в комплексе с транспортной молекулой, которая облегчает его абсорбцию кожей, включен в концентрированную формулу Сыворотки Интенсивной Депигментирующей Иклен ® (интенсивный уход) и увлажняющую формулу Поддерживающего Крема Иклен ® .
В состав Сыворотки Интенсивной Депигментирующей Иклен ® включены экстракты айвы, Софоры альфа, оказывающие опосредованное действие на гиперпигментацию и потенциирующие отбеливающий эффект Руцинола ® . Специально для женщин с сухой и очень сухой зрелой кожей для профилактики фотостарения и солнечного лентиго рекомендуется Иклен ® Дневной Уход против морщин и пигментных пятен SPF 15, а также Иклен ® Мелано-Эксперт Концентрированный Крем против пигментных пятен. Гамма средств Иклен ® гипоаллергенна (не содержит ароматизаторов), не вызывает фотосенсибилизации, цитотоксического и тератогенного эффекта.
IPL и лазеры против пигментных дисхромий
Основная проблема при коррекции пигментных дисхромий, как говорят специалисты, работа с пигментом большой глубины залегания, а точнее малое количество методик, позволяющих справится с избытком дермального меланина. Какие современные высокоэнергетические технологии приходят на помощь врачам и как они работают?
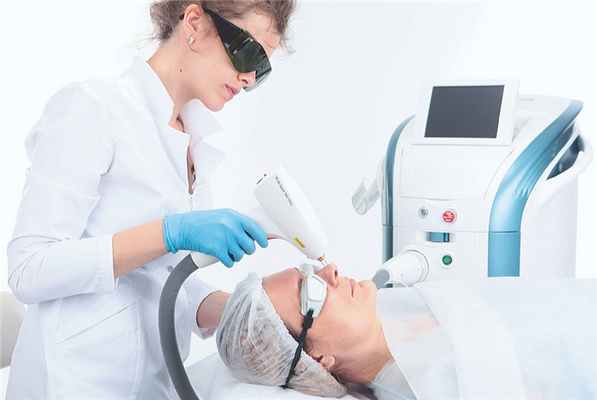
ЕЛЕНА БАРАНОВА — врач-дерматолог, косметолог, Академия косметологии Premium Aesthetics, Москва.
Аппаратные процедуры оказывают воздействие сразу на несколько звеньев патогенеза старения, что не под силу многим другим эстетическим методикам. Однако следует констатировать, что содружество методик (аппаратных и инъекционных, аппаратных и программ ухода и т.д.) позволяет добиться более выраженных результатов по сравнению с использованием даже самого эффективного, но моновоздействия. Скажем, биоревитализация, направленная на увлажнение кожи, дает возможность повысить не только эффективность, но и безопасность ряда лазерных процедур. Вода как один из хромофоров является точкой приложения многих лазеров, например фракционных, поэтому насыщение кожи водой помогает позитивно влиять на проведение фракционного фототермолиза. Использование различных биорепарантов, противовоспалительных агентов и антиоксидантов после агрессивных аппаратных процедур позволяет ускорить реабилитацию и сократить риск развития осложнений.
Пигментные дисхромии: какой метод коррекции выбрать
Пигментные дисхромии бывают врожденными (невус пигментный, лентиго юношеское, винное пятно, веснушки) и приобретенными (хлоазма, линейная пигментация лба, мелазма, пигментный околоротовый дерматит, каротинодермит Брока и т.д.). Врожденная пигментация даже при удовлетворительном эффекте после аппаратного воздействия в 50% случаев может вернуться. Максимального эффекта добиваются, работая с приобретенной пигментацией различного генеза (возрастными пигментными пятнами, посттравматическими дисхромиями и т.д.).
При коррекции поствоспалительных и посттравматических пигментных пятен не используют аблятивные и неаблятивные фракционные лазеры, поскольку они разрушают все слои кожи, используя эффект нагрева. При наличии у пациента в анамнезе поствоспалительной пигментации риск получить это осложнение в ответ на травмирующий нагрев очень велик. Процедурами выбора в таком случае становятся методики с использованием Q-Switch Nd :YAG-лазеров и IРL-систем, которые в гораздо меньшей степени травмируют кожу в месте дермально-эпидермального контакта: первые за счет сверхкороткого импульса, вторые — за счет контактного охлаждения.
IPL
IРL-терапия (lntensive Pulsed Light — терапия интенсивным (или широкополосным) импульсным светом) находится в мейнстриме аппаратной косметологии благодаря своей доступности, относительной простоте и безопасности. Основное назначение IPL — коррекция сосудистых и пигментных дисхромий, особенно контрастных, когда участок кожи, насыщенный меланином, окружен светлым эпидермисом. Принцип действия IPL — нагрев объектов мишеней в коже, содержащих хромофоры меланин и гемоглобин, за счет избирательного поглощения этими хромофорами световой энергии определенно го диапазона длин волн (обычно 400-1200 нм). Для IРL-аппаратов важен высокий поток энергии и возможность управлять длительностью светового импульса. Последнее необходимо для соблюдения правила термической селективности, когда объект-мишень в коже нужно нагревать быстрее, чем он остывает.
IРL-терапия не требует подготовки, анестезии и может быть проведена в день консультации. Видимые побочные эффекты от ее использования — мгновенное изменение цвета пигментного пятна после вспышки и последующее отшелушивание эпидермиса в зоне воздействия. Поскольку IPL — неаблятивная методика, практически сразу после процедуры можно использовать маскирующую косметику. Более чем за 20 лет использования метода IPL придуманы способы его сочетания с другими методиками, например биоревитализацией и контурной пластикой.
Широкополосный импульсный свет никак не влияет на препараты гиалуроновой кислоты или эффекты применения ботулотоксина, поскольку точка приложения этого света — пигмент эпидермиса и гемоглобин сосудов дермы. Классическим примером является проведение контурной пластики и последующий курс из 3-4 процедур IPL, направленный на лечение розацеа или меланодермии.
Q-Switch лазеры
Q-Switch лазеры — это тип лазеров, в которых используется модуляция добротности, — намеренное ухудшение свойств активной среды с последующим мгновенным восстановлением этих свойств. Такие лазеры генерируют мощные сверхкороткие импульсы длиной в несколько нано- и даже пикосекунд. Идея применения сверхкоротких импульсов при коррекции пигментаций вытекает из уже упомянутого правила термической селективности. Импульсы длиной в несколько наносекунд способны эффективно нагревать мишени малых размеров, например меланосомы. То есть, в отличие от длинноимпульсных лазеров и IРL-систем, Q-Switch лазеры при лечении пигментаций разрушают не тканевые структуры, а скопления пигмента с размерами на уровне органелл.
Мы применяем для лечения пигментных дисхромий Nd:YAG Q-Switch лазер. Процедуры с его использованием также не требуют подготовки и практически не имеют периода реабилитации.
Как работают современные IPL-аппараты?
Тенденцией современной косметологии стало применение на практик е аппаратов с предустановленными параметрами. Если мы говорим об IРL-терапии, то таким аппаратом является М22. Он предлагает врачу выбрать характер дисхромии (гемосидериновые пятна, лентиго, кофейные пятна, невус Беккера, гиперпигментация и т.д.), установить фототип кожи по Фитцпатрику и глубину залегания пигмента. Затем аппарат самостоятельно подбирает нужные параметры воздействия. Если врач ошибся, например, определил лентиго как показание, однако указал дерму как уровень залегания пигмента (лентиго может располагаться только в эпидермисе), то аппарат сообщит, что соответствующего этим параметрам воздействия не существует. Когда все указано правильно и предложенные параметры удовлетворяют специалиста, выполняется тестовая вспышка: если она не провоцирует развитие чрезмерной воспалительной реакции, а пигментное пятно темнеет и сереет, можно начинать работу. Если же видимых изменений не происходит, врач может пересмотреть параметры либо выставить их вручную. При этом есть возможность менять не только плотность энергии (чем больше энергия, тем агрессивнее воздействие), но и количество импульсов, деля их на подимпульсы и меняя их длительность.
Опытные специалисты могут менять абсолютно все временные и энергетические характеристики импульсов IPL М22.
Предшественником М22 был аппарат IPL Quantum, в котором использовали всего две рукоятки-фильтра (с длиной волны 560 и 696 нм). Для сравнения, у М22 девять сменных фильтров: семь обычных (от самого «короткого » 515-1200 нм до самого «длинного» 755-1200 нм), а также два отсекающих фильтра с двумя полосами пропускания (Acne: 400-650 нм и 800-1200 нм и Vascular: 530-650 нм и 900- 1200 нм). Такие возможности по выбору спектрального диапазона позволяют работать как поверхностными пигментными образованиями (веснушками, лентиго), так и с дермальной мелазмой, а также делать эпиляцию на темных фототипах кожи (вплоть до V).
Первые IРL-аппараты при неумелом обращении могли спровоцировать ожог эпидермиса, поскольку имели ограниченные возможности по выбору спектрального диапазона и врач не всегда мог понять, в каком слое он производит воздействие. Помимо этого, они не были оснащены технологией оптимизации импульса, которая используется сегодня. Световые импульсы Quantum не имеют прямоугольной формы и поэтому дают менее предсказуемые эффекты.
И все же Quantum продолжает оставаться одним из любимых аппаратов многих специалистов, которые давно на нем работают. Хотя он требует от врача огромного опыта, не умеет справляться с глубокими пигментациями, отказываться от него пока не собираются, поскольку Quantum прекрасно корректирует поверхностные сосудистые проблемы.
Современные IРL-аппараты позволяют работать даже с глубоко залегающим меланином, не рискуя повредить эпидермис (порог повреждения эпидермиса зависит от времени термической релаксации). Для этого импульс делится на три подимпульса, во время каждого из них пигмент нагревается, потом следует пауза, за время которой хромофор остывает лишь незначительно, а вот эпидермис практически полностью. Так врач добивается постепенного разрушения пигмента, не травмируя эпидермис. Есть фильтры, которые работают с «узкими» проблемами: сосудистый фильтр Vascular (530- 650 нм и 900-1200 нм), фильтр Acne (400-650 нм и 800-1200 нм).
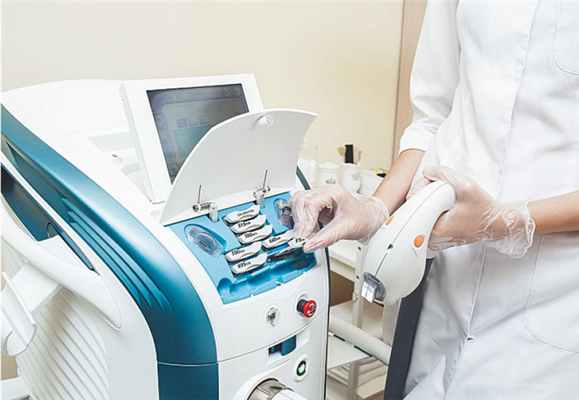
Современные аппараты очень чуткие и прицельные, поэтому даже начинающий врач может достаточно точно подобрать параметры для каждой нозологии.
Еще одно преимущество новых IPL-систем состоит в том, что в них объединено четыре методики: IPL, Nd:YAG Q-switched-лазер, длинноимпульсный Nd:YAG лазер и неаблятивный фракционный лазер Resur FX. Такое содружество вылилось в протоколы их сочетанного использования. Если раньше для решения проблемы пигментации обычно использовали два аппарата: IPL и неаблятивный фракционный лазер, а промежутки между процедурами составляли не менее 3 недель, то сегодня для М22 существует предложенная производителем методика PhotoFractional, которая совмещает IPL и неаблятивный фракционный лазер в одной процедуре.
Пигментные дисхромии: сложности в работе
Одна из сложностей при работе с IPL — подбор параметров лечения (спектрального диапазона, плотности потока энергии, времени импульса и промежутков между подимпульсами в одной серии). Они зависят от глубины залегания пигмента, размера и плотности пигментного пятна, фототипа кожи. Несмотря на возможности современных IРL-систем в самостоятельном определении параметров воздействия, выбор их в той части, которая зависит от врача, остается непростой задачей.
Сложным случаем можно считать гиперпигментацию разной глубины залегания. Здесь при применении IPL требуется проведение последовательных вспышек разного спектрального диапазона, что достигается использованием нескольких светофильтров, имеющихся у современных аппаратов. Свет разных диапазонов проникает на разную глубину, что позволяет последовательно воздействовать на разные уровни залегания меланина.
Например, трудно установить глубину залегания гормонозависимой мелазмы. Кроме того, при повышенном гормональном фоне пигментация имеет тенденцию возвращаться, особенно при несоблюдении пациентом рекомендаций врача (в частности, по ограничению времени пребывания на солнце). Если зафиксирована предрасположенность к гормонозависимым меланозам, то инсоляция повышает риск их рецидива.
Не всегда поддается быстрому лечению поствоспалительная пигментация, возникшая после воздействия СО2-лазера, поскольку в зоне интереса присутствует не только пигмент, но и воспалительный процесс. В этом случае следует дождаться купирования воспаления.
Клинический случай 1
Пациентка Ф., 30 лет, обратилась с жалобой на пигментные пятна в области скул.
Из анамнеза: Пигментные образования возникли после беременности.
Диагноз: мелазма беременных.
Назначения: однократная процедура IPL. Работа велась на разных уровнях залегания пигмента, поэтому использовали 2 фильтра: фильтр 640 нм, три подимпульса, энергия — 21МДж; фильтр 560 нм, один импульс, энергия — 1ЗмДж.
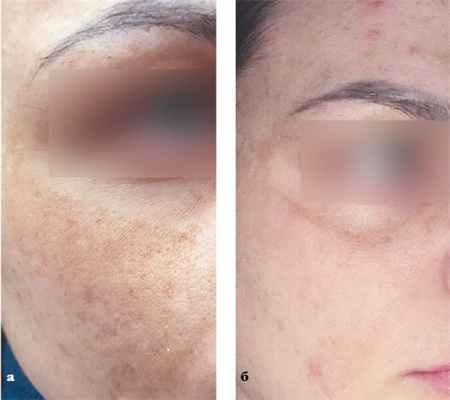
Пациентка Ф.: а — до, б — после одной процедуры фототерапии.
Результат: заметное осветление пигмента по всей площади, кроме краев периорбитальной зоны.
Клинический случай 2
Пациентка Т., 43 года, обратилась по поводу пигментных пятен на лице.
Из анамнеза: 1-1.5 года назад были назначены 2 процедуры IPL с целью борьбы с гиперпигментацией и омолаживающего эффекта.
Диагноз: мелазма.
Назначения: процедура с применением Q-Switch-лазера для борьбы с пигментацией. Диаметр пятна 6 мм, энергия 1.6 Дж; диаметр пятна 3.5 мм, энергия – 4.6 Дж. После полного восстановления кожи снова будет проведена процедура IPL, чтобы воздействовать на сосудистый компонент.
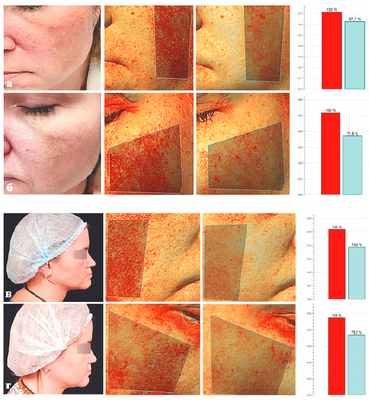
Пациентка Т.: а, в — до; б, г — после 1 процедуры с 1 с применением Q-Switch лaзepa.
Гиперпигментация

Гиперпигментация может быть обусловлена рядом причин и может быть очаговой или диффузной. Большинство случаев связано с повышением синтеза и отложением меланина.
Очаговая гиперпигментация чаще всего имеет поствоспалительный характер, развиваясь после травм (напр., порезов Рваные раны Рваные раны - это разрывы мягких тканей тела. Лечение рваных ран Способствует быстрому заживлению Сводит к минимуму риск заражения Оптимизирует косметические результаты Прочитайте дополнительные сведения и ожогов Ожоги Ожоги – повреждения кожи и других мягких тканей в результате термических, лучевых, химических и электрических воздействий. Ожоги различают по глубине поражения (поверхностное и глубокое неполнослойное. Прочитайте дополнительные сведения , волчанка Системная красная волчанка (СКВ) Системная красная волчанка – хроническое мультисистемное воспалительное заболевание аутоиммунной природы; поражает преимущественно молодых женщин. Наиболее часто заболевание проявляется артралгиями. Прочитайте дополнительные сведения ). Очаговая гиперпигментация также может быть обусловлена неопластическим процессом (например, лентиго Лентиго Гиперпигментация может быть обусловлена рядом причин и может быть очаговой или диффузной. Большинство случаев связано с повышением синтеза и отложением меланина. (См. также Обзор нарушений пигментации. Прочитайте дополнительные сведения ), развитием мелазмы Мелазма (хлоазма) Гиперпигментация может быть обусловлена рядом причин и может быть очаговой или диффузной. Большинство случаев связано с повышением синтеза и отложением меланина. (См. также Обзор нарушений пигментации. Прочитайте дополнительные сведения цвета «кофе с молоком». Чернеющий акантоз может быть причиной образования очагов гиперпигментации и бляшек с бархатистой поверхностью, чаще всего расположенных в области подмышечных ямок и задней поверхности шеи.
Диффузная гиперпигментация Гиперпигментация, обусловленная приемом лекарственных препаратов Гиперпигментация может быть обусловлена рядом причин и может быть очаговой или диффузной. Большинство случаев связано с повышением синтеза и отложением меланина. (См. также Обзор нарушений пигментации. Прочитайте дополнительные сведения может быть спровоцирована приемом лекарственных препаратов, а также системными заболеваниями и опухолями (в особенности, при раке легкого и меланоме с системным поражением). После прекращения приема препарата, вызывающего диффузную гиперпигментацию, больных следует обследовать для исключения наиболее частых системных заболеваний как этиологических факторов. Эти причины включают болезнь Аддисона Болезнь Аддисона Аддисонова болезнь – это медленно развивающаяся и обычно прогрессирующая гипофункция коры надпочечников. Она сопровождается различными симптомами, включая артериальную гипотонию и гиперпигментацию. Прочитайте дополнительные сведения и первичный биллиарный холангит Первичный билиарный холангит (ПБХ) Первичный билиарный холангит (ПБХ; ранее известный как первичный билиарный цирроз) – это аутоиммунное заболевание печени, характеризующееся прогрессирующим разрушением внутрипеченочных желчных. Прочитайте дополнительные сведения . Поэтому кожные изменения не являются диагностическими; также биопсия кожи не является необходимой и не дает ценной информации. Поиск очага первичной опухоли должен быть основан на исследовании систем организма.
Мелазма (хлоазма)
Мелазма представляет собой темно-коричневые пятна с четкими границами, располагающиеся приблизительно симметрично на коже лица (обычно в области лба, висков, щек, кожного покрова верхней губы или носа). Появляется преимущественно у беременных (melasma gravidarum, которую также называют маской беременности), а также у женщин, принимающих оральные контрацептивы Пероральные контрацептивы Оральные контрацептивы (ОК) имитируют работу гормонов яичников. После попадания внутрь, они ингибируют высвобождение гонадотропин-рилизинг-гормона (ГнВГ) гипоталамуса, препятствуя, таким образом. Прочитайте дополнительные сведения . В 10% случаев высыпания возникают у небеременных женщин и у темнокожих мужчин. Мелазма чаще встречается и протекает более длительно у темнокожих пациентов.
Поскольку риск развития мелазмы повышается при увеличении инсоляции, механизм развития, возможно, включает гиперпродукцию меланина гиперактивными меланоцитами. Наряду с солнечным светом ухудшающими факторами являются:
Аутоиммунные заболевания щитовидной железы
У женщин мелазма постепенно обесцвечивается и полностью регрессирует после родов или кесарева сечения, либо после прекращения приема гормональных препаратов. У мужчин мелазма редко бледнеет.
Основа ведения пациента с меланодермией – строжайшая защита от солнца Профилактика Кожа может реагировать на солнечный свет хроническими (например, дерматогелиоз [фотостарение], актинический кератоз) или острыми (например, фоточувствительность, солнечный ожог) изменениями. Прочитайте дополнительные сведения . Пациентам следует использовать солнцезащитный крем с защитным фактором (SPF) 30 или выше, носить защищающую одежду и головные уборы и избегать попадания на кожу прямых солнечных лучей. Во время терапии и после ее завершения необходимо строго соблюдать защиту от солнца.
Другое лечение зависит от того, является ли пигментация эпидермальной или дермальной; эпидермальная пигментация становится ярче в лучах лампы Вуда Лампа Вуда Использование дополнительных диагностических методов показано, когда диагноз нельзя установить только при сборе анамнеза и физикальном обследовании. К ним относятся: Кожная проба Биопсия Соскоб. Прочитайте дополнительные сведенияТройная местная терапия – это терапия первой линии, которая часто является эффективной и состоит из комбинации
Гидрохинон от 2 до 4%
Третиноин от 0,05 до 1%
Классы от V до VII местных кортикостероидов ( Сравнительная характеристика некоторых местных кортикостероидов Сравнительная характеристика некоторых местных кортикостероидов )
Гидрохинон депигментирует кожу, блокируя ферментативное окисление тирозин-3,4-дигидроксифенилаланина (ДОФА) и ингибируя метаболические процессы меланоцитов. Перед использованием на лице для проверки гидрохинон следует нанести на небольшой участок кожи за ухом или на предплечье на одну неделю, поскольку он может вызывать раздражение или аллергическую реакцию. Третиноин способствует обновлению кератиноцитов и может отшелушивать кожу, содержащую эпидермальный пигмент. Кортикостероиды помогают блокировать синтез и секрецию меланина. Две многообещающие технологии, применяемые в сочетании с тройной местной терапией – это Q-switched Nd: YAG-лазер (1064 нм) и неабляционное фракционное ремоделирование кожи.
Если тройная комбинированная местная терапия недоступна, то можно рассмотреть применение 3–4%-ного гидрохинона два раза в день в течение до 8 недель (постоянное применение в теории увеличивает риск экзогенного охроноза, который является постоянной формой гиперпигментации); в качестве поддерживающей терапии целесообразно применять 2%-ный гидрохинон.
Крем с 15-20% содержанием азелаиновой кислоты можно использовать вместо гидрохинона и/или третиноина. Азелаиновая кислота является ингибитором тирозиназы и снижает выработку меланина (считается безопасной для использования во время беременности). Кроме того, все чаще для местного применения используется койевая кислота: это хелатирующий агент, который блокирует превращение тирозина в меланин.
Варианты терапии второй линии для пациентов с тяжелой меланодермией, не реагирующей на местные отбеливающие средства, включают химический пилинг с гликолевой кислотой или 30-50% трихлоруксусной кислотой. Также использовалась лазерная коагуляция, но в не качестве стандартной терапии.
Была изучена также эффективность пероральной терапии. Недавнее рандомизированное исследование показало улучшение результатов после перорального приема транексамовой кислоты пациентами с меланодермией средней и тяжелой степени ( 1 Справочные материалы по мелазме Гиперпигментация может быть обусловлена рядом причин и может быть очаговой или диффузной. Большинство случаев связано с повышением синтеза и отложением меланина. (См. также Обзор нарушений пигментации. Прочитайте дополнительные сведенияСправочные материалы по мелазме
Лентиго
Лентиго представляют собой плоские овальные пятна, цвет которых варьирует от светло-коричневого до коричневого. Они часто образуются из-за хронического воздействия солнца (солнечные лентиго, иногда называются печеночными пятнами, но не имеют отношения к печеночной дисфункции) и чаще всего появляются на коже лица и тыльной поверхности кистей. Обычно они впервые появляются в среднем возрасте, и в дальнейшем их число с годами увеличивается. Хотя трансформация лентиго в меланому не была установлена, лентиго являются независимым фактором риска развития меланомы Меланома Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведенияЕсли лентиго является косметической проблемой, его лечат посредством криотерапии или лазера; гидрохинон не является эффективным.
Несолнечные лентиго иногда связаны с системными заболеваниями, например при синдроме Пейтца-Йегерса Cиндром Пейтца-Йегерса Синдром Пейтца – Йегерса – заболевание с аутосомно-доминантным типом наследования, при котором наблюдается развитие множественных гамартомных полипов в желудке, тонкой и толстой кишке, а также. Прочитайте дополнительные сведения L- лентиго, Е- электрокардиографические (ЭКГ) нарушения проводимости, О- окулярный гипертелоризм, Р - пульмонарный стеноз, А- аномалии половых органов, R- задержка роста, D- нейросенсорная глухота) или пигментной ксеродермии.
Гиперпигментация, обусловленная приемом лекарственных препаратов
Изменения обычно диффузные, но иногда выявляются участки со специфическим распределением пятен или оттенков ( Гиперпигментация, индуцированная некоторыми лекарственными и химическими веществами Гиперпигментация, индуцированная некоторыми лекарственными и химическими веществами ). Механизмы развития включают:
Увеличение содержания меланина в эпидермисе (придает коже более коричневый оттенок)
Увеличение содержания меланина в эпидермисе и верхних слоях дермы (основной тон – коричневый с оттенками серого или синего)
Увеличение содержания меланина в дерме (придает коже более серый или синий оттенок)
Отложение в дерме лекарственного препарата, метаболита или комплекса лекарственного препарата и меланина (обычно сине-серый или голубоватый оттенок)
Прием лекарственных препаратов может вызывать вторичную гиперпигментацию. Например, очаговая гиперпигментация часто возникает после плоского лишая Красный плоский лишай Красный плоский лишай – это рецидивирующие, зудящие воспалительные высыпания с образованием характерных мелких, плоских, дискретно расположенных фиолетовых папул с полигональными очертаниями. Прочитайте дополнительные сведенияПри фиксированных токсидермиях бляшки красного цвета или волдыри формируются на одном и том же месте после приема причинно-значимого препарата; после регресса воспаления обычно сохраняется остаточная гиперпигментация, особенно у людей с темным оттенком кожи. Характерные очаги поражения возникают на коже лица (в особенности губ), кистей, стоп и гениталий. Обычно появление высыпаний провоцирует прием антибиотиков (сульфаниламидов, тетрациклинов, триметоприма и фторхинолонов), нестероидных противовоспалительных препаратов и барбитуратов.
Лечение гиперпигментации, вызванной лекарственными препаратами, включает в себя прекращение приема лекарственного средства; в некоторых, если не во всех случаях, гиперпигментация исчезает очень медленно. По причине того, что многие лекарства, которые вызывают пигментацию кожи, также вызывают развитие светочувствительных реакций Фоточувствительность Фоточувствительность – это гиперреакция кожи на солнечный свет. Она может быть идиопатической или может развиваться после воздействия определенных токсичных или аллергенных препаратов или химических. Прочитайте дополнительные сведенияОсновные положения
К частым причинам развития ограниченных гиперпигментаций относятся травма, воспаление, фитофотодерматит, лентиго, мелазма, веснушки (эфелиды), «кофейные пятна» и черный акантоз.
К частым причинам распространенной гиперпигментации относятся мелазма, прием лекарственных препаратов, развитие злокачественных опухолей и других системных заболеваний.
Обследуйте больных с обширной гиперпигментацией, не вызванной приемом лекарственных препаратов, для исключения таких нарушений, как первичный билиарный холангит, гемохроматоз и болезнь Аддисона.
Если лентиго вызывает косметический недостаток, проводится криотерапия или лазерная коагуляция.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
