Подъязычный нерв. Обследование подъязычного нерва
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия
Невринома подъязычного нерва: случай из практики и обзор литературы
Журнал: Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2019;83(5): 51‑57
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Невринома (шваннома) подъязычного нерва — редкая опухоль, составляющая менее 5% всех невестибулярных неврином. Опухоль может иметь спорадический характер или быть проявлением нейрофиброматоза 2-го типа. Заболевание манифестирует, как правило, с девиации языка. По мере увеличения размеров опухоли у пациентов развиваются бульбарные нарушения и боли в шейно-затылочной области. Магнитно-резонансная томография (МРТ) является ведущим методом диагностики заболевания. Летальность при хирургическом лечении данных опухолей до 70-х годов XX века достигала 50%. Как и в настоящее время, она обусловлена усилением бульбарных симптомов и нарушением функции дыхания после удаления опухоли. С внедрением в клиническую практику стереотаксического лучевого лечения появилась тенденция перехода от радикального удаления опухоли к субтотальному, цель которого состоит в резекции парастволовой части опухоли и декомпрессии ствола мозга. На внутрикостный фрагмент опухоли проводится лучевое воздействие. В статье представлен случай успешного хирургического лечения пациента с невриномой подъязычного нерва. Опухоль удалена субтотально через срединный субокципитальный доступ. На оставшуюся часть опухоли, располагающуюся в канале подъязычного нерва, планируется проведение лучевой терапии.
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия
МРТ — магнитно-резонансная томография
НПН — невринома подъязычного нерва
СКТ — спиральная компьютерная томография
Невринома — доброкачественная опухоль, происходящая из шванновской оболочки черепно-мозговых и периферических нервов. Невринома (шваннома) подъязычного нерва (НПН) — достаточно редкая патология, составляющая около 5% от всех невестибулярных внутричерепных неврином [1—5]. Впервые НПН описаны De Martel в 1933 г. (цит. по [6]). Тогда же выдвинута гипотеза, что местом исходного роста НПН является внутриканальная порция подъязычного нерва (по аналогии с вестибулярными невриномами, которые почти всегда исходят из области внутреннего слухового прохода). В опубликованном S. Weindling и соавт. [7] описании серии из 40 пациентов, у которых определялось поражение данной локализации, только 16 больных имели НПН, в 15 случаях выявлялись юкстаартикулярные кисты и в 9 — костные кисты области подъязычного канала. Опухоли могут иметь спорадический характер (чаще) или же быть проявлением нейрофиброматоза 2-го типа [5, 7]. Заболевание выявляется в возрасте от 11 лет до 78,5 года (в основном в 37—56 лет). Несколько чаще болезнь поражает женщин [6, 7].
Манифестация опухоли, как правило, начинается с девиации и гипотрофии языка. По мере распространения опухоли к стволу головного мозга и верхним шейным сегментам спинного мозга к симптомам добавляются боли в шейном отделе позвоночника. При разрушении стенок канала подъязычного нерва, деструкции костей, формирующих яремное отверстие, и воздействии опухоли на бульбарную группу нервов возникают нарушения глотания и фонации. При компрессии ствола мозга и мозжечка у пациентов могут обнаруживаться нарушения статики и походки, пирамидная недостаточность [1, 3, 5].
Магнитно-резонансная томография (МРТ) головного мозга является ведущим методом диагностики заболевания. Исследование определяет опухоль, по нейровизуализационным характеристикам соответствующую невриноме любой другой локализации. НПН на стадии клинических проявлений имеет несколько четко визуализируемых на МРТ частей. Интракраниальная часть опухоли располагается, как правило, на уровне краниовертебрального перехода и обусловливает компрессию продолговатого мозга. Внутрикостный фрагмент опухоли располагается в расширенном канале подъязычного нерва. Экстракраниальная часть выходит из расширенного канала подъязычного нерва, компримируя расположенные здесь внутреннюю сонную артерию и внутреннюю яремную вену, волокна первых спинномозговых нервов, а также корешков каудальной группы нервов. Спиральная компьютерная томография (СКТ) головного мозга позволяет оценить костную анатомию, а также степень деструкции канала подъязычного нерва, его взаимоотношение с областью яремного отверстия [7].
По классификации НПН, предложенной A. Kaye (1984), выделены следующие типы опухоли:
— тип A — интрадуральная опухоль;
— тип B — опухоль по типу «гантели» или «песочных часов»;
— тип С — экстракраниальная опухоль.
В последнее время дополнительно выделяют тип D — опухоль периферических отделов подъязычного нерва [2, 3, 5].
Варианты ведения пациентов, как и при невриномах других локализаций, включают выжидательную тактику, хирургическое лечение и лучевую терапию. Наблюдательная тактика принимается при отказе пациента от какого-либо метода лечения или при впервые выявленной опухоли небольшого размера [1, 3, 5].
При хирургическом лечении используют ретросигмовидный субокципитальный, срединный субокципитальный, транскондилярный и заднебоковой (far-lateral) доступы [4, 5]. До 70-х годов прошлого века послеоперационная летальность достигала 50% и была обусловлена, в большинстве случаев, дыхательной недостаточностью вследствие усугубления бульбарных симптомов. В тот период времени даже предложена рекомендация о наложении трахеостомы еще на дооперационном этапе [4, 5]. Проведение операции на современном этапе включает обязательный нейрофизиологический мониторинг каудальной группы нервов (IX—XII черепные нервы).
Тотальное удаление опухоли, даже в условиях нейрофизиологического мониторинга, сопряжено с высоким риском неблагоприятного исхода. Оно возможно только при использовании травматичного транскондилярного доступа, что также не является гарантией тотального удаления, а вероятность осложнений достаточно высока [3, 5, 6]. Бульбарные нарушения в послеоперационном периоде возникают в 100% случаев, а степень их выраженности определяет исход. Они могут быть как транзиторными, проявляясь дисфонией, так и постоянными, вплоть до отсутствия каких-либо глотательных и дыхательных движений, что требует зондового питания и искусственной вентиляции легких. Наиболее предпочтительны тактика субтотального удаления опухоли, достижение декомпрессии ствола мозга и черепных нервов с последующим стереотаксическим облучением остатков опухоли [3, 5].
Описание клинического случая
Пациентка В., 43 лет, поступила в клинику ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» с жалобами на боли в шейно-затылочной области, преимущественно справа, которые беспокоят ее в течение последних 4 мес.
При обследовании в клинической картине выявлены: девиация языка вправо, легкая недостаточность функции бульбарной группы нервов без нарушения глотания, болевой синдром в шейно-затылочной области преимущественно справа, с иррадиацией в правое плечо.
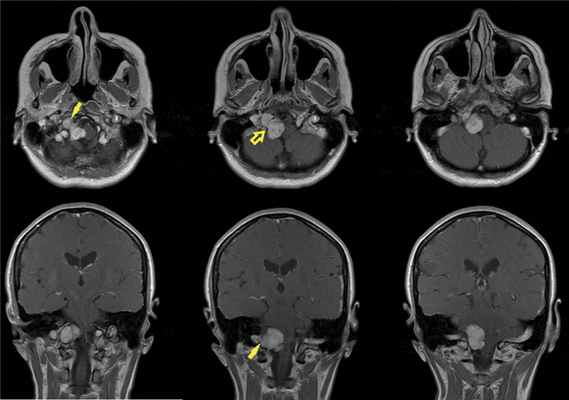
По данным МРТ головного мозга с усилением сигнала парамагнетиком выявлена опухоль парастволовой локализации справа, компримирующая продолговатый мозг и исходящая из расширенного канала подъязычного нерва. Меньший по размерам компонент опухоли располагался в полости канала и распространялся экстракраниально (рис. 1). Рис. 1. МРТ головного мозга пациентки В. до операции. При усилении сигнала выявляется опухоль справа, соответствующая невриноме, в форме «гантели», располагающаяся одной частью на уровне краниовертебрального перехода и вызывающая компрессию ствола мозга, а другой — частью в костных структурах.
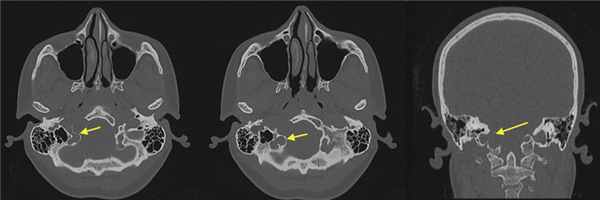
При СКТ головного мозга в костном режиме выявлен расширенный канал подъязычного нерва с деструкцией его стенок. Заднелатеральная стенка практически отсутствовала, вследствие чего полость канала сообщалась с просветом яремного отверстия (рис. 2). Рис. 2. СКТ головного мозга пациентки В. в костном режиме до операции. Определяется деструкция канала подъязычного нерва справа, канал отделен от полости яремного отверстия тонкой костной перегородкой (указано стрелкой).
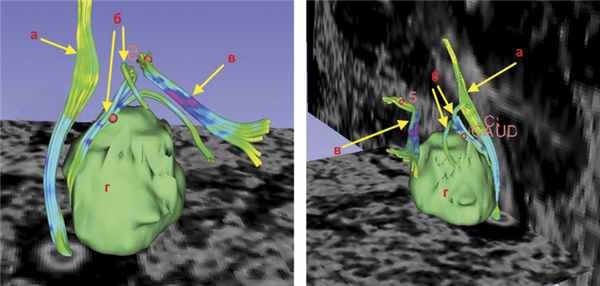
При проведении диффузионно-тензорной трактографии реконструированы каудальная группа нервов и кортикоспинальный тракт. Последний компримирован опухолью и оттеснен влево. На нижнем полюсе располагались корешки верхних шейных сегментов спинного мозга и подъязычного нерва. Языкоглоточный и блуждающий нерв располагались на верхнем полюсе опухоли и были деформированы (рис. 3). Рис. 3. Диффузионно-тензорная трактография головного мозга пациентки В. до операции. Определен кортикоспинальный тракт в стволе головного мозга, на верхнем полюсе опухоли располагаются языкоглоточный и блуждающий нервы, по переднему полюсу проходят добавочный нерв и корешок СI. а — кортикоспинальный тракт, б — корешки IX, X, XI черепно-мозговых нервов, в — акустико-фациальная группа нервов, г — опухоль.
Пациентке выполнена операция по удалению опухоли. В положении «конкорд» (лежа на операционном столе лицом вниз) произведен срединный субокципитальный доступ с резекцией задней дужки позвонка СI и чешуи затылочной кости с латерализацией трепанационного окна вправо. Твердая мозговая оболочка рассечена дугообразно над правой гемисферой мозжечка и стволом мозга до позвонка СII и фиксирована на лигатурах. Вскрыта арахноидальная оболочка большой затылочной цистерны, полушарие мозжечка отведено при помощи шпателя, обнаружена опухоль светло-желтого цвета с капсулой и небольшим количеством сосудов на ее поверхности, исходящая из боковой части большого затылочного отверстия. При нейрофизиологическом мониторинге черепных нервов на нижней и передней поверхностях определено расположение корешков отводящего нерва и корешка СI.
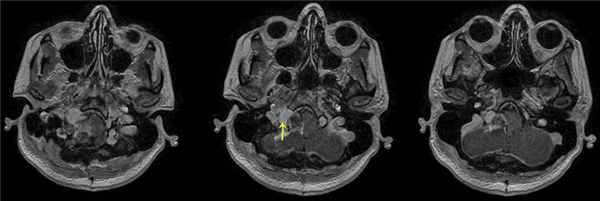
При проведении МРТ головного мозга пациентки В. на 3-и сутки после операции выявлена остаточная часть опухоли в канале подъязычного нерва (рис. 5). Рис. 5. МРТ головного мозга пациентки В. на 3-и сутки после операции. При усилении сигнала парамагнетиком определяется остаток опухоли в канале подъязычного нерва справа (указано стрелкой).
В неврологическом статусе у пациентки, помимо локального болевого синдрома, наблюдалось усиление бульбарных нарушений, не являвшихся показанием к установке назогастрального зонда или наложению трахеостомы, а также отмечены легкие нарушения статики и походки.
Гистологическое исследование биоптата — типичная невринома.
Далее планируется лучевая терапия на остаточную внутриканальную часть опухоли.
Заключение
Невринома подъязычного нерва является довольно редкой и малоизученной патологией, составляющей менее 5% случаев всех невестибулярных неврином. Заболевание, как правило, проявляет себя, когда опухоль достигает значительных размеров и вызывает компрессию ствола головного мозга и корешков каудальной группы нервов. В связи с этим удаление опухоли является основным методом лечения. Тотальное удаление опухоли затруднительно, возможно только при использовании травматичных транскондилярного или заднебокового (far-lateral) доступов и сопровождается возникновением тяжелых послеоперационных неврологических осложнений, преимущественно за счет поражения бульбарной группы нервов. Впоследствии многие пациенты погибают в результате нарушения кровообращения в стволе головного мозга или присоединения инфекционных осложнений.
С появлением метода стереотаксической лучевой терапии, который по своей эффективности немногим уступает хирургическому лечению в контроле роста опухоли, отпала необходимость в выполнении радикальной операции, если ее проведение связано с высоким риском развития осложнений и летального исхода. В нашем случае мы также руководствовались данным подходом к лечению пациента. Для удаления опухоли выбран малотравматичный срединный субокципитальный доступ с небольшой латерализацией в сторону патологического очага, выполнено субтотальное удаление опухоли, чем достигнута декомпрессия ствола мозга. В интракраниальном пространстве опухоль удалена полностью, а это стало возможным благодаря хорошо выраженной плоскости диссекции между поверхностью опухоли и мозговыми нейроваскулярными структурами. Внутрикостная остаточная часть опухоли будет подвергнута лучевой терапии. Такой подход позволяет сократить риск возникновения стойких бульбарных нарушений, уменьшить сроки социальной и трудовой реабилитации и сохранить качество жизни пациентов.
Участие авторов:
Концепция и дизайн исследования — В.Ш., С.Т., В.П.
Сбор и обработка материала — К.Ш., В.П., Ф.А.
Статистический анализ данных — К.Ш., В.П.
Написание текста — К.Ш., В.П.
Редактирование — В.Ш., С.Т.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Комментарий
В статье представлено клиническое наблюдение случая исходящей из подъязычного нерва шванномы с преимущественным интракраниальным распространением. Невриномы подъязычного нерва могут локализоваться как в парастволовой зоне, так и в верхнешейной области, хотя в некоторых наблюдениях приобретают форму «песочных часов». В настоящее время опубликовано менее 30 описаний отдельных клинических случаев неврином подъязычного нерва, что подчеркивает редкость этой патологии. Специфические неврологические проявления в виде медленно прогрессирующей гемиатрофии и девиации языка, сопровождающейся фасцикуляциями, дополняются по мере роста опухоли компрессией ствола головного мозга и поражением близлежащих краниальных нервов. В случаях расположения опухоли в экстракраниальном отделе подъязычного нерва присоединяются затруднения при глотании и локальное выбухание в верхнешейной области. Характерным диагностическим признаком неврином подъязычного нерва, исходящих из интраканального отрезка нерва, служит расширение соответствующего костного канала, продемонстрированное в статье. При невриномах подъязычного нерва, сопровождающихся сдавлением продолговатого мозга и бульбарным синдромом, основной целью хирургического вмешательства является декомпрессия ствола головного мозга, что успешно проведено авторами статьи. При интракраниальной локализации опухоли некоторые авторы используют крайне латеральный, транскондилярный доступ, облегчающий тотальное удаление опухоли. Выбор авторами статьи срединного доступа с латерализацией его в сторону опухоли представляется обоснованным, так как обеспечивает наименее травматичный подход вдоль выйной линии, а поэтапная интракапсулярная резекция невриномы позволяет своевременно обнаружить плоскость хирургической диссекции со стволом мозга, позвоночной артерией и ее ветвями и краниальными нервами. Интраканальную часть опухоли, удаление которой часто сопровождается венозным кровотечением из собственных сосудов опухоли, а иногда из луковицы яремной вены, в отсутствие костной стенки с резко расширенным каналом подъязычного нерва можно не резецировать, а при необходимости подвергнуть впоследствии радиохирургическому воздействию. Представленное наблюдение, дополненное кратким обзором литературы, показывает успешность выбранной тактики хирургического вмешательства, служит примером удачного решения сложной клинической задачи и подчеркивает профессионализм авторов.
Подъязычный нерв. Обследование подъязычного нерва
Подъязычный нерв. Обследование подъязычного нерва
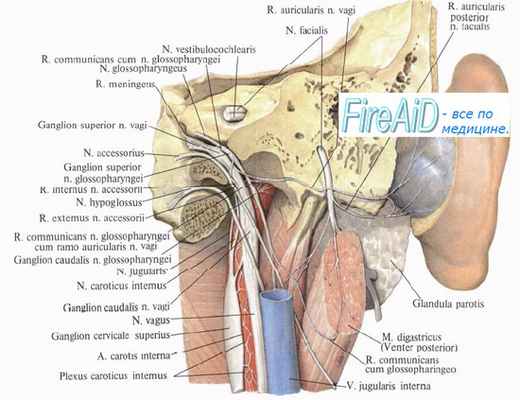
Подъязычный нерв - двигательный, первые нейроны его расположены в нижних отделах передней центральной извилины. Отсюда волокна проходят путь, общий с кортиконуклеарным, и оканчиваются в ядре подъязычного нерва противоположной стороны (nucl. n. hypoglossi). Ядро n. hypoglossi расположено на дне ромбовидной ямки, дорсально, в глубине trygonum п. hypoglossi. Волокна, выходящие из ядра, идут в центральном направлении в sulcus lateralis anterior продолговатого мозга между оливой и пирамидой, откуда нерв выходит 10-15 корешками, покидает полость черепа через канал подъязычного нерва (canalis hypoglossi). При входе в канал нерв окружается венозным сплетением. После выхода из канала подъязычный нерв вначале располагается медиально и сзади блуждающего нерва и внутренней яремной вены, затем огибает их, образуя дугу (arcus hypoglossi), и оканчивается в мышцах языка.
Термины, характеризующие патологию подъязычного нерва:
Гемиглоссоплегия - паралич половины языка.
Глоссоплегия - паралич языка.
Дизартрия - нарушение членораздельной речи.Больной объясняет это нарушение ощущением чего-то постороннего во рту («каша во рту»).
Анартрия - невозможность членораздельной речи.
Жалобы больного: на затруднение при произношении слов, продвижении пищевого комка в полости рта.
При осмотре языка в полости рта и при высовывании обращается внимание на наличие отклонения языка, атрофии и фибриллярных подергиваний. Надо иметь в виду, что ряд больных при высовывании произвольно отклоняют язык в сторону осматривающего врача. В таких случаях для того, чтобы решить вопрос, истинное это отклонение или нет, больного просят кончиком языка достать верхнюю губу, контролируют положение языка во рту. При отсутствии патологии язык и кончик языка занимают среднее положение.
Нельзя забывать также о том, что атрофия языка может быть вызвана местным процессом в языке. Нам, например, пришлось наблюдать больного, у которого атрофия языка была вызвана большой раковой язвой, которая располагалась у корня языка. Этот пример демонстрирует необходимость тщательного осмотра языка при наличии в нем трофических нарушений.
Различают центральную и периферическую нейропатию подъязычного нерва. При центральной нейропатии имеет место поражение кортиконуклеарных путей подъязычного нерва (от коры до ядра XII п. ЧН). При поражении этого пути наблюдается отклонение языка при высовывании и в полости рта в сторону паретичных конечностей. Центральная нейропатия XII п. ЧН как правило совпадает с центральной нейропатией VII п. ЧН.
Периферический паралич подъязычного нерва развивается при поражении его ядра, внутримозговой части корешка, самого нерва. Обычно он односторонний, но у ряда больных, особенно при патологии ядер, возможно двустороннее поражение мышц языка. При любом из рассматриваемых уровней у больных имеет место разной степени выраженности атрофия 1/2 или языка в целом. Язык (1/2 языка) становится дряблым, складчатым. В тяжелых случаях движения его ограничены или невозможны.
При одностороннем поражении язык в полости рта отклоняется в здоровую сторону, при высовывании - в больную. При ядерном поражении наряду с атрофиями имеют место фибриллярные подергивания. Их не надо путать с подергиванием мышц языка, которые появляются и у здоровых лиц при напряжении языка, например, при высовывании или когда больной напрягает мышцы в полости рта. В подобных случаях больного просят расслабить язык - подергивания при отсутствии органики исчезают. В сомнительных случаях с целью проведения дифференциальной диагностики приходится прибегать к электромиографическому исследованию.
Ядерное поражение XII пары сопровождается атрофией круговой мышцы рта, поэтому больному трудно сложить губы в «трубочку», свистнуть, «задуть свечу». Эта симптоматика находит объяснение в том, что круговая мышца рта частично получает иннервацию из ядра подъязычного нерва (не только из ядра VII пары ЧН). При экстракраниальных патологических процессах по ходу петли подъязычного нерва (травматических повреждениях шеи, опухолях, расслоениях сонных артерий на шее с формированием аневризмы и др.) возникает периферический паралич мышц языка в сочетании с синдромом Горнера (синдром Колле-Мартильи-Гофмана).
Процессы на уровне ствола головного мозга, подвергающие разрушению ядро или интрамедуллярную часть корешка XII пары, могут сопровождаться альтернирующими синдромами (см. синдром Тапиа).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Челюстно-подъязычный нерв как донор для восстановления лицевого нерва. Топографо-анатомическое исследование. Ч. I
Представлена хирургическая доступность челюстно-подъязычного нерва, его качественные характеристики – длина, толщина, особенности отхождения от III ветви троичного нерва, разветвления, хирургическая мобильность, способность достигнуть ствола лицевого нерва. Анатомическое исследование проведено в 20 свежих нефиксированных трупах. Во всех случаях челюстно-подъязычный нерв после перемещения доставал до ствола лицевого нерва, у его выхода из шилососцевидного отверстия, и более дистально от ствола, без натяжения. Впервые в мире под руководством проф. А.И. Неробеева нами было прооперировано 17 пациентов с параличами мимической мускулатуры с использованием челюстно-подъязычного нерва в качестве донора для восстановления двигательной функции лицевого нерва. Во всех случаях получены положительные результаты. Доказано, что челюстно-подъязычный нерв является идеальным донором для восстановления функции лицевого нерва.
Ключевые слова: челюстно-подъязычный нерв, лицевой нерв.
Введение
Анатомические особенности челюстно-подъязычного нерва. Челюстно-подъязычный нерв является веточкой заднего деления III ветви троичного нерва (V3). Он отходит от нижнеальвеолярного нерва у места вхождения последнего в нижнечелюстное отверстие, направляется вперед и вниз. Идет в одноименной борозде на внутренней поверхности нижней челюсти. Затем подходит к челюстно-подъязычной мышце, разветвляется в ней и посылает небольшую ветвь к переднему брюшку двубрюшной мышцы (рис. 1).
Материал и методы
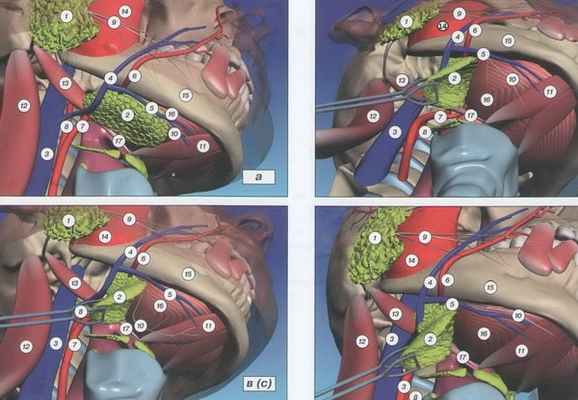
Анатомическое исследование проведено на 20 свежих нефиксированных трупах (8 – мужского пола, 12 – женского). Средний возраст составил 45-75 лет. Исследование проводили с двух сторон в предушно-подчелюстной области, т.е. выполнено 40 исследований. Доступ к челюстно-подъязычному нерву отрабатывали через предушно-подчелюстной и надключичный разрезы. В первом варианте (34 исследования) после классического разреза кожи по Ковтуновичу послойно раздвигали ткани в направлении сверху вниз. Во втором (6 случаев) – после пересечения подкожной мышцы шеи постепенно поднимались вверх до подчелюстного треугольника. Данная методика применялась вначале с целью определения соотношения мышц дна полости рта и челюстно-подъязычного нерва, при этом получается хороший доступ ко всем структурам, что очень важно, учитывая малый диаметр искомого нерва. Однако, установив особенности его расположения, впоследствии мы отказались от этого способа, так как в этом случае сложно подойти к стволу лицевого нерва и изучение продолжали из разреза по Контуновичу. Трупы располагались из положения лежа на спине, каждому индивидуально был произведен с двух сторон разрез кожи в околоушной области полукруглой линией с поворотом кпереди, огибая угол нижней челюсти и продлевая под нижней челюстью до подбородка. Поверхностную фасцию и платизму рассекали и острыми крючками отводили в сторону (рис. 2). Получали доступ к подчелюстной слюнной железе (рис. 3). Железу выделяли и отводили латерально. Выделяли сухожилие двубрюшной мышцы, вдоль нее обеспечивали доступ к переднему брюшку двубрюшной и челюстно-подъязычной мышце. Анатомически челюстно-подъязычный нерв расположен позади железы (рис. 4), внутри тканей, затем проходит от угла нижней челюсти, вдоль заднего полюса железы и вверх вдоль сухожилия двубрюшной мышцы. Далее нерв расщепляется, и одна веточка идет к переднему брюшку двубрюшной мышцы. Доступ к челюстно-подъязычному нерву осуществляется из обнаженной челюстно-подъязычной мышцы. В наших исследованиях у четырех трупов при выделении железы был иссечен челюстно-подъязычный нерв, так как он был неразрывно спаян с капсулой железы. Лишь в двух случаях произведена экстирпация железы справа и слева у трупов, так как патологически измененные железы препятствовали доступу к одноименной мышце. Челюстно-подъязычный нерв у входа в одноименную мышцу выделяли и отсекали (рис. 5). Проводили измерения длины и диаметра при отсечении нерва у нижней границы челюсти. Средняя длина нерва, доступная для выделения, варьирует от 5,5 до 6 см. А средний диаметр составлял от 1 до 1,7 мм (рис. 6). Исследования поводились только на неповрежденных в челюстно-лицевой области и шеи трупах. Во всех случаях после отсечения от мышцы (рис. 7а) челюстно-подъязычный нерв свободно доставал до ствола лицевого нерва, без натяжения (рис.7б). Таким образом, проведенное анатомическое исследование показало, что длина и толщина ветви челюстно-подъязычного нерва соответствуют топографическим условиям формирования анастомоза со стволом лицевого нерва конец-в-конец.
Результаты и обсуждения
Не у всех исследуемых нами трупов удалось обнаружить челюстно-подъязычный нерв. У трех трупов в связи с гипертоническим телосложением и чрезмерно выраженной подкожно-жировой клетчаткой, которая затрудняет доступ к нерву, он не был выделен. Средняя длина челюстно-подъязычного нерва, которая была доступна в области нижней границы нижней челюсти составила 5,5 см (диапазон 5-6 см).Средний диаметр нерва составил 1-1,7мм. Во всех случаях челюстно-подъязычный нерв после перемещения доставал до ствола лицевого нерва, у его выхода из шилососцевидного отверстия и более дистально от стволов, без натяжения.
Известны различные способы принудительной иннервации лицевого нерва. По данным литературы, она выполнялась с использованием подъязычного, добавочного, диафрагмального нервов и нервов шейного сплетения. Однако после забора этих донорских нервов происходят серьезные функциональные нарушения: изменения речи, непроизвольные судороги, связанные с едой (глотания), с движением (поднятием) плеча, смешение диафрагмы, нарушение чувствительности.
В качестве альтернативного источника невротизации нами был изучен челюстно-подъязычный нерв в связи с его близким анатомическим расположением к лицевому нерву. Известно, что челюстно-подъязычный нерв ранее не исследовался как донорский нерв для восстановления лицевого нерва по нескольким причинам. Некоторые исследователи [10] использовали челюстно-подъязычную мышцу и переднее брюшко двубрюшной мышцы для мышечной транспозиции без видимой потери функции или обезображивания.
Челюстно-подъязычный нерв является двигательной ветвью троичного нерва. Он также является легкодоступным и хорошо сопоставимым по диаметру с экстракраниальными ветвями лицевого нерва. Наконец, мышцы лица, иннервируемые лицевым нервом, и мышцы, иннервируемые троичным нервом, объединяет общее эмбриональное происхождение, эти мышцы развиваются з жаберных дуг. Некоторые исследователи [2] сообщали, что частичное восстановление функций мимической мускулатуры при поперечном повреждении лицевого нерва может быть основанием для соединения между троичным и лицевым нервами лица. Кроме того, троичный нерв может быть идеален для реиннервации мимической мускулатуры, потому что лицевое ядро находится во взаимосвязи с мезенцефальным ядром троичного моторного ядра и эти черепные нервы имеют центральные связи. В иностранной литературе сообщали о реиннервации лицевого нерва, был использован m. masseter (жевательный нерв). Анатомически он тонкий и короткий. При его заборе констатировалась полная потеря жевательной мышцы и ухудшалась функция жевания. Ранее нами была выполнена работа по успешной миграции височной мышцы к углу рта. Височная мышца получила двойную иннервацию – из троичного и пересаженного с противоположной стороны лицевого нервов. Используя комбинацию этих нервов, нам удалось добиться вполне удовлетворительных синхронных движений лица.
Установлены различные варианты расположения челюстно-подъязычного нерва.
Челюстно-подъязычный нерв (рис. 8а), выйдя из внутренней поверхности угла нижней челюсти, проходит под внутренней поверхностью железы, вдоль одноименной мышцы, расщепляется и отдает веточку переднему брюшку двубрюшной мышцы.
Челюстно-подъязычный нерв (рис. 8б), выйдя из внутренней поверхности угла нижней челюсти, проходит над верхнем полюсом железы, проходит под v. et. a. submandibularis и подходит к одноименной мышце. В других случаях нерв плотно прилегает к капсуле подчелюстной-слюнной железы и при выделении его может быть ошибочно иссечен у выхода из железы. Челюстно-подъязычный нерв (рис. 8в), выйдя из внутренней поверхности нижней челюсти, проходит позади железы на всем протяжении, доходит до сухожилия дигастрикуса, уходит внутрь на 0,5 см, продвигается вверх вдоль переднего брюшка двубрюшной мышцы и входит в одноименную мышцу.
Челюстно-подъязычный нерв (рис. 8г)проходит между внутренней поверхностью нижней челюсти и a. et. v. submentalis и направляется в одноименную мышцу, затем расщепляется и отдает веточку переднему брюшку двубрюшной мышцы.
Стимуляция подъязычного нерва: заменит ли это СИПАП-терапию?
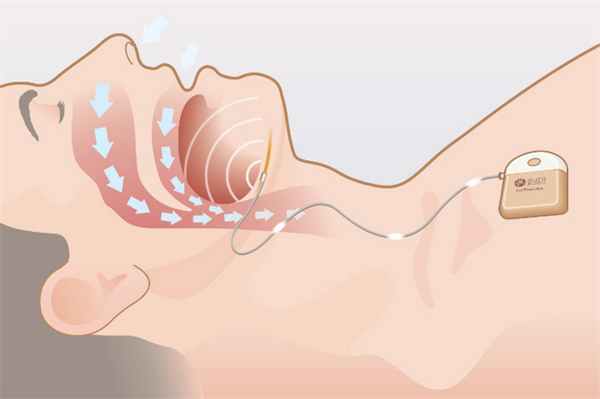
При синдроме обструктивного апноэ сна (СОАС) из-за частых остановок дыхания во время ночного отдыха в крови снижается уровень кислорода, а сон становится поверхностным и фрагментированным. Одна из причин этой проблемы состоит в уменьшении нейромускульной активности, в результате чего мягкие стенки глотки вибрируют, создавая звук храпа, а затем спадаются и перекрывают дыхательные пути, не позволяя воздуху попадать в легкие.
СОАС наиболее эффективно лечится при помощи СИПАП-аппарата. Облегчение симптомов апноэ во сне отмечается уже после первого применения прибора. Но подобное лечение нравится далеко не всем. В качестве альтернативы может быть рекомендована хирургическая пластика мягкого неба или ротовые аппликаторы. Но все эти решения применимы лишь к отдельным группам пациентов. Поэтому поиск новых способов борьбы с апноэ сна до сих пор является актуальным. И одной из прогрессивных и многообещающих идей является электрическая стимуляция подъязычного нерва для поддержания мышц глотки в тонусе во время сна.
Тестирование электростимулятора
Одно из исследований возможностей стимуляции подъязычного нерва было проведено в Бельгии при спонсорской поддержке калифорнийской компании – производителя этого лечебного оборудования. Американская фирма предоставила для экспериментального тестирования свою инновационную разработку с имплантируемым в подгрудинную область пульсовым генератором и силиконовой манжетой с электродами, опоясывающей подъязычный нерв. Устройство работает от аккумуляторной батареи, которая подзаряжается черезкожно.
Для исследования было отобрано 14 пациентов с подтвержденный полисомнографией СОАС средне-тяжелой и тяжелой степени (индекс апноэ-гипопноэ >20 в час), отказавшиеся от СИПАП-терапии.
Вживление устройства для нейростимуляции осуществлялось под общим наркозом. Первая его регулировка проводилась через месяц после операции и сопровождалась полисомнографией для уточнения параметров стимуляции. Настройка прибора происходила во время сна пациента и включала в себя изменение силы тока на контактах, частоты и продолжительности фазы стимуляции с целью максимально устранить эпизоды апноэ и гипопноэ. Стоит отметить, что перечисленные манипуляции нередко приводили к пробуждению участников эксперимента, а в отдельных случаях даже сопровождались болезненными ощущениями.
После регулировки прибора пациента выписывали домой, где он продолжал лечение самостоятельно в соответствии с полученными инструкциями в течение 3 месяцев. Затем полисомнографическое исследование повторяли еще раз и настройки прибора снова корректировались. Всего исследование продолжалось в течение 1 года.
Основные полученные в результате этого исследования результаты:
- Уменьшение индекса апноэ-гипопноэ в среднем с 41 в час до 14 в час;
- Улучшение показателей насыщения крови кислородом;
- Уменьшение количества микропрорбуждений в среднем с 35 до 22 в час за первые 3 месяца и до 20 за 12 месяцев;
- Уменьшение сонливости в полтора раза;
- Отсутствие улучшения у 3-х пациентов. Однозначно объяснить, почему именно у этих больных не удалось добиться положительной динамики, ученые затруднились.
Приборы электростимуляции против СИПАП-аппаратов
Нейростимуляция подъязычного нерва привела к значительному уменьшению всех симптомов апноэ сна. Однако аналогичных результатов (а нередко и более выраженного терапевтического эффекта, причем в более сжатые сроки) можно добиться посредством СИПАП-терапии. К тому же в пользу последнего метода можно сказать следующее.
- СИПАП-терапия, в отличие от вживления нейростимулятора, – нехирургический, полностью бескровный метод лечения. И хотя имплантация такого устройства считается довольно простой процедурой, но это не может застраховать пациента от потенциальных послеоперационных осложнений и необходимости принимать обезболивающие препараты. Кроме того, операция проводится под общим наркозом, что является серьезным противопоказанием для ряда больных.
- Оба метода имеют побочные эффекты. Но в случае СИПАП-терапии их перечень хорошо изучен (сухость во рту, раздражение кожи под маской и т.д.), они не опасны и врач-сомнолог чаще всего способен найти способ их устранить. При анализе терапевтических возможностей нейростимуляции среди побочных эффектов были отмечены частичный временный паралич языка, онемение тела языка и болезненные ощущения во время настройки прибора. Из-за недостаточного количества исследований этот перечень необходимо считать неполным, т.е. он может включать и другие побочные явления.
- Одна из неприятных особенностей имплантируемых устройств – возможность их поломки. Это, кстати, несколько раз случалось в течение названного выше исследования. При этом замена проводов или имплантов требовала дополнительного хирургического вмешательства. СИПАП-аппарат также может сломаться. Однако его ремонт не предполагает госпитализации пациента.
- Пациенты показали довольно высокий уровень ответа на нейростимуляцию. Но у 3-х из 13-и больных терапевтический эффект так и не был отмечен по невыясненным причинам. Метод создания положительного давления в дыхательных путях изучен гораздо лучше, следовательно, позволяет дать более достоверный прогноз лечения.
- Устройство нейростимуляции требует ежедневной подзарядки, в то время как СИПАП-аппарат работает от сети.
- На сегодняшний день нейростимуляция является гораздо более дорогой методикой по сравнению с СИПАП-терапией.
Нельзя не отметить, что никто из добровольцев, принявших участие в экспериментальном проекте, не изъявил желания прекратить исследование и удалить прибор. Пациенты сочли терапию вполне приемлемой и выразили готовность использовать устройство и дальше. В то же время приверженность к СИПАП-терапии, несмотря на все достоинства метода, остается серьезной проблемой. Многие испытывают эмоциональный дискомфорт из-за необходимости такого лечения. Другие прерывают терапию, так не смогли адаптации ко сну в маске.
Электростимуляция подъязычного нерва – перспективная и многообещающая методика лечения обструктивного апноэ. Однако нельзя не отметить, что все проведенные до сих пор исследования называют этот метод вспомогательным, т.е. подходящим в тех случаях, когда больной имеет явную непереносимость СИПАП-терапии. К тому же, это лечение пока еще является во многом экспериментальным, и требуются дальнейшие исследования, чтобы метод вошел в повседневную медицинскую практику.
Подъязычный нерв. Обследование подъязычного нерва
Люди, не имеющие медицинского образования, вряд ли представляют себе, что такое подъязычный нерв. Но в некоторых случаях эта информация может оказаться очень важной. Существует целый ряд проблем, ухудшающих качество жизни человека, связанных с языком и подъязычным нервом. Рассмотрим их подробнее.
Просто о сложном
Подъязычный нерв иннервирует, то есть выполняет связь нервных окончаний языка с центральной нервной системой. Он обеспечивает двигательную (эфферентную) иннервацию, позволяя ЦНС контролировать деятельность языка и круговой мышцы рта. Нерв является парным, он представляет собой двенадцатую пару черепных нервов. Выходит из переднебоковой борозды, а его ядро располагается вдоль продолговатого мозга.
Челюстно-подъязычный нерв отправляет импульсы и обеспечивает активность верхней, нижней, продольной, поперечной и вертикальной мышц языка. Он отвечает за движение подбородочно-язычной, подъязычно-язычной и шиловидной мышц.
Как понять врача. Значение терминов
Поскольку информация о подъязычном нерве немного сложна для восприятия, пациенты не всегда понимают, о чем говорит специалист. Чтобы разобраться в диагнозе, нужно знать некоторые термины:
- Гемиглоссоплегия. Этим термином обозначают паралич половины языка.
- Глоссоплегия – состояние полного паралича языка.
- «Дизартрия». Диагноз, свидетельствующий о нарушении членораздельности речи. Невнятность сопровождается ощущением посторонней субстанции во рту.
- «Анартрия» – диагноз, уточняющий, что членораздельная речь невозможна.

Эти термины встречаются в историях болезни, связанных с подъязычным нервом, довольно часто. Их значение лучше запомнить.
На что жалуется больной
При обращении к врачу пациенты в основном жалуются на слабость языка. Им трудно говорить, а иногда даже глотать. Постепенно проблема нарастает, и язык шевелится все хуже. Больному может казаться, что у него «полный рот каши», из-за которой его речь трудно разобрать. В сложных случаях речь пропадает полностью.
Врачебный осмотр
Если специалист подозревает, что поражен подъязычный нерв, симптомы он определит при осмотре языка в полости рта. Первым делом врач просит высунуть язык. Не удивляйтесь, это простое действие может указать на основную проблему. Врач визуально сможет определить степень заболевания. Если подъязычный нерв плохо функционирует, то язык отклоняется в сторону. Это объясняется гипотонией мышц с одной стороны. Вся поверхность органа выглядит морщинистой и становится неровной. Но здесь нужно учитывать, что многие больные целенаправленно отклоняют язык в сторону врача, чтобы он мог лучше осмотреть его. Если есть сомнения в том, произвольно или непроизвольно отклонен язык, то больному предлагают потрогать кончиком верхнюю губу. Если патологии нет, то кончик будет расположен посредине, если нерв поражен – сместится в сторону.
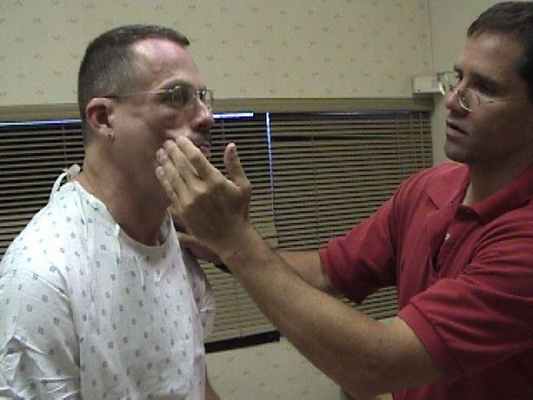
Кроме отклонения врач должен обратить внимание на атрофию и фибриллярные подергивания.
Двустороннее поражение подъязычного нерва наблюдается примерно в 20% случаев. Это заболевание поддается лечению хуже и может привести к полной потере речи.
Варианты диагноза. Нейропатия
По сути, нейропатия – это поражение нерва, носящее невоспалительный характер. В случае с подъязычным нервом данный диагноз разделяется на центральную и периферическую нейропатию.
Центральная поражает кортиконуклеарные пути нерва. Проблема затрагивает кору и ядро двенадцатой пары черепных нервов. Этот вид нейропатии обычно совмещается с проблемами лицевого нерва. Язык при высовывании отклоняется в противоположную очагу поражения сторону, поскольку ядро подъязычного нерва имеет связи с противоположным полушарием. Атрофия и фибриллярные подергивания не наблюдаются.
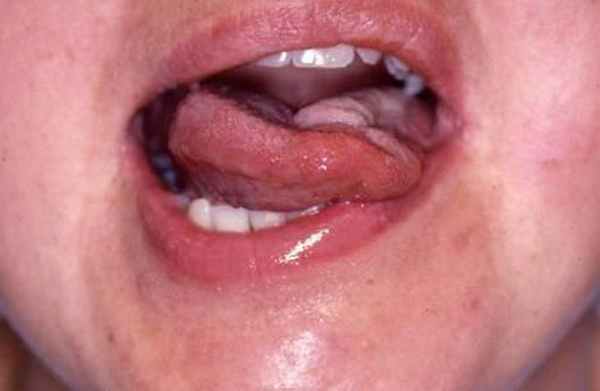
Процесс может иметь несколько стадий. Если подъязычный нерв поражен только в районе внутреннего отдела, то затрагиваются лишь функции языковых мышц.
Если поражение начинается ниже выхода из канала подъязычного нерва, то проблема затрагивает нервные волокна, соединенные с шейными корешками. Это ведет к нарушению функционирования мышц, удерживающих гортань. При глотании будет наблюдаться смещение в здоровую сторону.
Периферическая нейропатия
Периферический паралич подъязычного нерва диагностируется, если процесс затрагивает внутримозговой корешок или ядро. Врачи могут употреблять формулировку «парез мышц языка». Оба эти названия равнозначны. Чаще всего это заболевание носит односторонний характер, но если наблюдается патология ядер, то может проявиться поражение мышц с обеих сторон. При осмотре заметна атрофия проблемной части языка. Ткань теряет эластичность, становится дряблой и «смятой». Если случай тяжелый, то двигательная активность органа значительно ограничивается.
Если подъязычный нерв затронут с одной стороны, то в полости рта язык смещается к здоровой стороне. Когда пациент высовывает язык, он смещается в больную сторону. Врач может наблюдать фибриллярное дрожание (подергивание). Иногда этот процесс путают с обычным подергиванием мышц, которое может случиться при напряжении языка во время высовывания. Если специалист заметил подобное явление, то он должен попросит пациента расслабить мышцы языка. Обычное мышечное дрожание пройдет, а фибриллярное останется.
При глубоком ядерном поражении нерва дополнительным симптомом может быть атрофия круговой мышцы рта. Больной не способен выполнить простейших действий – сложить губы в плотную трубочку, посвистеть, дунуть.
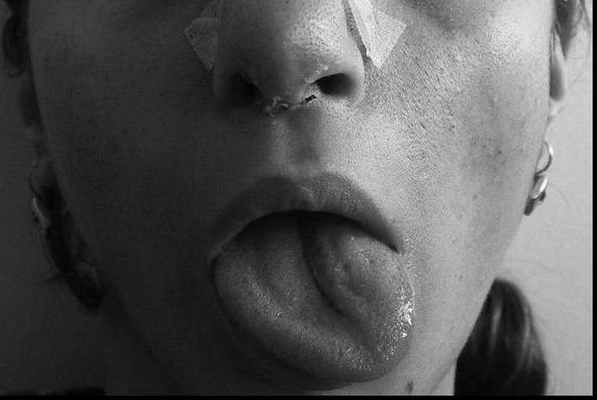
При двустороннем вялом парезе парализованный орган ложится на дно ротовой полости. Речь и возможность глотать значительно нарушаются.
Причины поражения ядра подъязычного нерва достаточно серьезны. Из наиболее часто встречающихся выделяют:
- бульбарный паралич;
- мотонейронную болезнь, то есть поражение двигательных нейронов;
- сирингобульбию;
- полиомиелит;
- сосудистые проблемы.
Подробнее объясним проявления нескольких заболеваний.
Бульбарный и псевдобульбарный синдром
Причиной первого заболевания является дегенеративное перерождение тканей в коре головного мозга, нарушение поступления крови в продолговатый мозг, появление стволовых опухолей, полиэнцефаломиелит, патологии строения, травмы основания черепа.
Признаки: неподвижность надгортанника, гортани и мягкого неба, изменение голоса, потеря внятной речи, трудности с глотанием (жидкая пища может перетекать в нос), нарушение дыхания. Голосовые связки в «трупном положении», язык фибриллярно подергивается. Если дополнительно затрагиваются лицевой и тройничный нерв, жевательные мышцы атрофируются, а нижняя челюсть отвисает.
Псевдобульбарный синдром очень похож на бульбарный, но это поражение корковоядерных связей с двух сторон. Затронуто большее количество черепных нервов, в том числе и подъязычный нерв, происходит ишемия мозга. К симптомам добавляются слюнотечение, рефлекторные движения глазных яблок, приступы плача или смеха, слабоумие и снижение интеллекта.
Методы диагностики и лечение
Врач проводит сбор анамнеза, выполняет визуальный осмотр, для подтверждения диагноза назначает КТ или МРТ мозга. Это позволяет выяснить причину компрессии подъязычного нерва.
Любое лечение назначается после подтверждения диагноза. Основная цель – положительное воздействие на основное заболевание. Самолечение недопустимо!
Читайте также:
