Показания для резекции дистального конца ключицы
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Минасов Б.Ш., Валеев М.М., Бикташева Э.М., Якупов Р.Р., Никитин В.В., Мавлютов Т.Р.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Башкирский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г. Уфа, Россия
Рисунок 1. Фоторентгено- и КТ-граммы до операции: a) фоторентгенограмма; b) фотокомпьютерная томограмма
Выполнена трепанобиопсия пораженной ключицы, при гистологической обработке материала выявлены сплошные поля сравнительно однородной гиперцеллюлярной ткани, в которой относительно равномерно распределены многоядерные гигантские клетки.
16 ноября 2011 г. выполнена операция, в ходе которой под регионарным обезболиванием выполнен полулунный послойный разрез в области правой ключицы. При ревизии выявлено, что ключица полностью поражена опухолью. Ключица тотально удалена (рис. 2).
Рисунок 2. Этапы операции: a) планирование хирургического разреза; b) этап выделения пораженного гигантоклеточной опухолью правой ключицы; c) этап тотального удаления правой ключицы
Решено заместить удаленную ключицу васкуляризированным фрагментом малоберцовой кости левой голени. Под регионарным обезболиванием выполнен волнообразный разрез по наружной поверхности левой голени. Послойно из мышц выделена малоберцовая кость на границе верхней и средней трети голени. Выполнена резекция фрагмента кости длиной 17 см. Далее дистально выделен малоберцовый сосудистый пучок, кровоснабжаемый костный фрагмент малоберцовой кости (рис. 3).
Рисунок 3. Этапы операции: a) планирование хирургического разреза в донорской области; b) выделение костного аутотрансплантата; c) закрытие донорской раны
Костный лоскут на сосудистой ножке перенесен на область правой ключицы. Выделены подключичная артерия и вена для наложения микрососудистого анастомоза. Вена аутортрансплантата соединена с подключичной веной по типу «конец в бок» нитью 8/0 с атравматичной иглой. Выполнена продольная артериотомия подключичной артерии. Наложен артериальный анастомоз по типу «конец в бок» нитью 8/0 с атравматичной иглой подключичной артерии и артерии аутотрансплантата. Запущен кровоток. Выполнен накостный остеосинтез трансплантата, акромиального отростка лопатки и грудины крючковидной пластиной (рис. 4).
Рисунок 4. Этапы операции: a) костный аутотрансплантат перемещен на реципиентную область; b) выделение подключичной артерии и вены для наложения микрососудистого анастомоза; c) остеосинтез аутотрансплантата, акромиона и грудины; d) закрытие раны реципиентной области
Пациент прошел полный курс реабилитационного лечения. При осмотре через 5 лет после операции рецидива опухоли нет, функция правой верхней конечности в полном объеме (рис. 5).
Отдаленный результат лечения через 5 лет после операции
При полном разрушении опухолью ключицы единственным радикальным способом лечения является тотальное удаление пораженной ключицы и замещение васкуляризированным костным аутотрансплантатом. «Идеальным» пластическим материалом при этом является фрагмент малоберцовой кости.
ИНФОРМАЦИЯ О ФИНАНСИРОВАНИИ И КОНФЛИКТЕ ИНТЕРЕСОВ
Исследование не имело спонсорской поддержки.
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
1. Krizhivitskiy PI. Clinical X-ray diagnosis of skeletal metastatic lesions. Practical Oncology . 2011; 3(3): 103-111. Russian (Криживицкий П.И. Клинико-лучевая диагностика метастатических поражений скелета // Практическая онкология. 2011. Т. 3, № 3 (47). С. 103-111)
2. Vashchenko LN, Todorov SS, Ausheva TV, Bakulina SM, Kechedzhieva EE, Babieva SM. Malignant giant cell tumor of soft tissues. Modern Oncology. 2015; 17(2): 57-60. Russian ( Ващенко Л.Н., Тодоров С.С., Аушева Т.В., Бакулина С.М., Кечеджиева Э.Э., Бабиева С.М. Злокачественная гигантоклеточная опухоль мягких тканей // Современная онкология. 2015. Т. 17,№ 2. С. 57-60)
3. Szendroi M. Giant-Cell Tumour of Bone. J. Bone Joint Surg. 2004; 86-B( 1): 5-12
4. Zhen W, Yaotian H, Songjian L, Ge L, Qingliang W. Giant-cell tumour of bone. The long-term results of treatment by curettage and bone graft. J. Bone Joint Surg. 2004; 86-B( 2): 212-216
5. Martel II, Darwin EO. Evaluation of neurophysiological and dynamometric values in the treatment of closed fractures of the clavicle by means of transosseous osteosynthesis. G enius of Orthopedics . 2013; 2: 27-30. Russian (Мартель И.И., Дарвин Е.О. Оценка нейрофизиологических и динамометрических показателей при лечении закрытых переломов ключицы методом чрескостного остеосинтеза // Гений ортопедии. 2013. № 2. С. 27-30)
6. Terskov AYu, Ivanov VV, Nikolaenko AN. Our tactics in the diagnosis and treatment of patients with giant cell tumor of bone. Genius of Orthopaedics . 2013; 2:67-71. Russian (Терсков А.Ю., Иванов В.В., Николаенко А.Н. Наша тактика в диагностике и лечении больных с гигантоклеточными опухолями костей // Гений ортопедии. 2013. № 2. С. 67-71)
7. Hominets VV, Gubochkin NG, Gaidukov VM, Mikityuk SA, Lukichevan NP. Transplant perfused bone and muscle grafts for pathogenetic treatment of non-united fractures of limbs as a single medical problem. Clinical Pathophysiology . 2015; 2: 36-41. Russian (Хоминец В.В., Губочкин Н.Г., Гайдуков В.М., Микитюк С.А., Лукичеван Н.П. Пересадка кровоснабжаемых костных и мышечных трансплантатов для патогенетического лечения несросшихся переломов костей конечностей как единая медицинская проблема // Клиническая патофизиология. 2015. № 2 . С. 36-41)
8. Grigorovskiy VV. Giant cell tumor of bone: morphogenesis, clinical-to-morphological features, differential diagnosis, treatment approaches. Oncology . 2012; 14(1): 64-76. Russian ( Григоровский В.В. Гигантоклеточная опухоль кости: морфогенез, клинико-морфологические особенности, дифференциальная диагностика, подходы к лечению // Онкология. 2012. Т.14, № 1. С. 64-76)
9. Zaitseva MYu, Zasulskiy FYu. Morphological features of types of bone giant cell tumor. Traumatology and Orthopedics of Russia . 2010; 1: 39-145. Russian ( Зайцева М.Ю., Засульский Ф.Ю. Морфологические особенности вариантов строения гигантоклеточной опухоли костей // Травматология и ортопедия России. 2010. № 1. С. 139-145)
10. Burmistorov MV, Moroshek AA. News in Oncology in 2015. Practical Oncology. 2016; 17(1): 24-31. Russian ( Бурмисторов М.В. Морошек А.А. Новое в онкологии в 2015 году // Практическая онкология.2016. Т. 17, №1. С. 24-31)
11. Snetkov AI, Morozov AK, Berchenko GN, Batrakov SYu, Kravets IM, Frantov AR. Different variants of osteoblastoclastoma in children (clinico-morphological X-ray mapping). Herald of Traumatology and Orthopedics named after Priorov NN. 2015; 4: 44-51. Russian (Снетков А.И., Морозов А.К., Берченко Г.Н., Батраков С.Ю., Кравец И.М., Франтов А.Р. Различные варианты течения остеобластокластомы у детей (клинико-рентгено-морфологическое сопоставление) // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2015. № 4. С. 44-51)
12. Gubochkin NG, Mikityuk SI, Ivanov VS. Transplantation of perfused bone grafts for the treatment of false joints and bone defects. Genius of Orthopedics. 2014; 4: 27-30. Russian ( Губочкин Н.Г., Микитюк С.И., Иванов В.С. Пересадка кровоснабжаемых костных трансплантатов для лечения ложных суставов и дефектов костей // Гений ортопедии. 2014. № 4. С. 27-30)
13. Nazaryan DN, Karayan AS, Potapov MB. Dynamic studies of regeneration of bone and muscle tissue after microsurgical autografting. Annals of Plastic, Reconstructive and Aesthetic Surgery. 2015; 1: 65-66. Russian (Назарян Д.Н., Караян А.С., Потапов М.Б. Исследования перерождения костной и мышечной ткани в динамике после микрохирургических аутотрансплантаций // Анналы пластической, реконструктивной и эстетической хирургии. 2015. № 1. С. 65-66)
14. Kotelnikov GP, Kozlov SV, Nikolaenko AN, Ivanov VV. The complex approach to differential diagnosis of bone tumors. Oncology. Journal named after Herzen PA. 2015; 4(5):12-16. Russian (Котельников Г.П., Козлов С.В., Николаенко А.Н., Иванов В.В. Комплексный подход к дифференциальной диагностике опухолей костей // Онкология. Журнал им. П.А. Герцена. 2015. Т. 4, № 5. С. 12-16)
15. Rechetov IV. Microsurgical autotransplantation of tissues in oncology in the XXIth century. Annals of Plastic, Reconstructive and Aesthetic Surgery. 2015; (1): 74-75. Russian (Решетов И.В. Микрохирургическая аутотрансплантация тканей в онкологии в ХХI веке // Анналы пластической, реконструктивной и эстетической хирургии. 2015. № 1. С. 74-75)
16. Shvedovchenko IV, Kasparov BS, Koltsov AA. Reconstructive surgery in the pathology of the musculoskeletal system – directions of development. Annals of Plastic, Reconstructive and Aesthetic Surgery. 2016; 1: 132-133. Russian (Шведовченко И.В., Каспаров Б.С., Кольцов А.А. Реконструктивная хирургия при патологии опорно-двигательного аппарата – направления развития // Анналы пластической, реконструктивной и эстетической хирургии. 2016. № 1. С. 132-133)
17. Shpachenko NN, Chernetskiy VYu, Chernysh VYu, Klimovitskiy FV, Kovalenko EV, et al. Evaluation of the effectiveness of treatment of fractures of the clavicle with use of electrophysiological methods. Injury. 2008; 9(3): 276-281. Russian (Шпаченко Н.Н., Чернецкий В.Ю., Черныш В.Ю., Климовицкий Ф.В., Коваленко Е.В. и др. Оценка эффективности лечения переломов ключицы электрофизиологическими методами // Травма. 2008. Т. 9, № 3. С. 276-281)
Показания для резекции дистального конца ключицы
а) Показания:
- Клинически значимый болевой синдром в акромиально-ключичном суставе (АКС) при неэффективности проводимого консервативного лечения
- Патологические состояния, включающие артрит, посттравматический артрит, остеолиз дистального конца ключицы и синовит АКС (Flatow et al., 1995; Gartsman, 1993; Snyder et al., 1995; Zawadsky et al., 2000)
Ошибки при выборе показаний:
• Лучевые признаки дегенеративных изменений АКС часто встречаются у пациентов старших возрастных групп
• Перед резекцией дистального конца ключицы необходимо точно установить, является ли и насколько является АКС источником боли в плечевом суставе
Спорные вопросы:
• Артроскопическая и открытая резекция дистального конца ключицы (Robertson et al., 2011)
• Резекция дистального конца ключицы во время вмешательства на ротаторной манжете у пациентов с разрывами ротаторной манжеты и болью в области АКС, а также признаками артрита АКС по данным лучевых методов исследования (Park et al., 2015)
Варианты лечения:
- Консервативное лечение, включающее покой, модификацию активности, нестероидные противовоспалительные средства, локальное введение кортикостероидов и физиотерапию, может быть вполне эффективным методом лечения болевого синдрома в АКС
- Открытая резекция дистального конца ключицы
- Артроскопическая резекция дистального конца ключицы:
• Непрямой доступ (Kay et al., 2003; Levine et al., 1998; Martin et al., 2001)
• Прямой доступ (Flatow et al., 1995; Levine et al., 2006)
б) Обследование и лучевая диагностика:
- АКС располагается непосредственно под кожей, и локальные симптомы поражения этого сустава обычно легко выявляются при физикальном исследовании:
• Обследование обычно начинается с осмотра плечевого пояса целиком. Обращают внимание на наличие отека, деформации и качество кожи в области АКС
• Болезненность при пальпации является основным симптомом поражения АКС, также при пальпации могут быть выявлены гипертрофированные остеофиты
• Приведение плеча поперек тела в положении сгибания 90° является классическим провокационным тестом для АКС. Боль и другие симптомы при выполнении этого теста должны локализоваться в области АКС. Исчезновение болевого синдрома после введения местного анестетика служит подтверждением поражения АКС
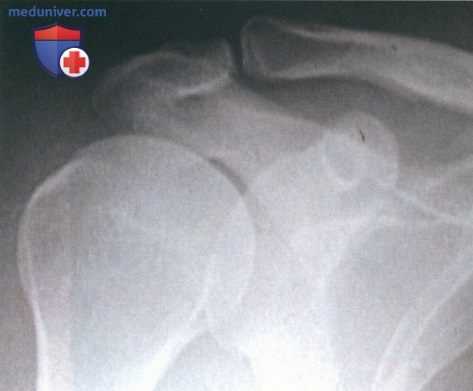
Рисунок 1
1. Стандартная рентгенография:
- Выполняется стандартное исследование плечевого сустава, включающее рентгенограммы в передне-задней проекции плечевого сустава, истинной передне-задней проекции плечелопаточного сустава, Y-лопаточную и подмышечную проекции
- Проекция Zanca является оптимальным методом визуализации АКС. Это модифицированная передне-задняя проекция, при выполнении которой луч направляется краниально под углом 15°, а стандартная доза излучения уменьшается до 50% (рис. 1)
- Видимые рентгенологически дегенеративные изменения АКС являются частью нормального процесса старения, поэтому рентгенологические находки всегда должны коррелировать с результатами физикального обследования
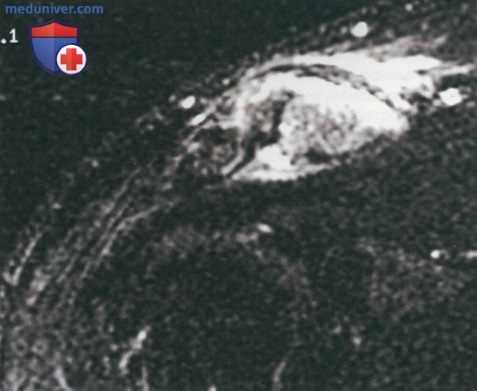
Рисунок 2
2. Магнитно-резонансная томография:
- В назначении подобных методов исследования для оценки состояния АКС обычно нет необходимости. На Т2-взвешенных MP-изображениях нередко определяется отек костного мозга ключицы, а также, возможно, и акромиона (рис. 2)
- Как и рентгенологические изменения, MP-находки могут не коррелировать с данными физикального исследования
- Хотя МРТ и не требуется для диагностики патологии АКС, она остается одним из наиболее информативных методов диагностики других возможных причин боли в плечевом суставе — патологии ротаторной манжеты, сухожилия двуглавой мышцы и плечелопаточного сустава. По данным МРТ может быть выявлен нижний импинджмент остеофитами ключицы, который может быть устранен за счет резекции дистального конца ключицы
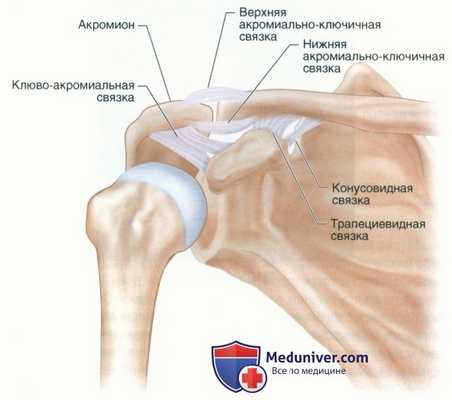
Рисунок 3
в) Хирургическая анатомия:
- АКС образован дистальным концом ключицы и медиальной фасеткой акромиона
- Между покрытыми гиалиновым хрящом концом ключицы и медиальной фасеткой акромиона располагается фиброзно-хрящевой диск. Дегенерация этого диска и суставного хряща является частью патогенеза клинически значимого поражения АКС
- Капсульные связки, окружающие сустав сверху, сзади, сверху и снизу, обеспечивают стабилизацию АКС (рис. 3). Ятрогенная резекция верхней, задней и/или нижней капсульных связок во время прямой или непрямой резекции дистального конца ключицы может привести к горизонтальной нестабильности АКС
Техника, этапы операции резекции дистального конца ключицы
а) Положение пациента:
- Положение пляжного кресла с приподнятым до 20-30° головным концом стола
- Обработайте и отграничьте стерильным бельем конечность целиком для адекватного доступа к ключице
- Для стабилизации конечности можно использовать позиционирующее устройство
Рисунок 7 Рисунок 8
б) Порты и доступы:
- После введения в наркоз выполняется обследование в условиях анестезии для оценки объема движений и выявления признаков нестабильности
- На коже маркируются клювовидный отросток и АКС
- На рисунке 6 маркированы клювовидный отросток (черная стрелка) и АКС (белая стрелка). На уровне АКС выполняется вертикальный «сабельный» разрез кожи длиной 3-4 см (рис. 7)
- Кожа и подкожная клетчатка разводятся в стороны с помощью небольших крючков
- Над АКС мобилизуются мягкие ткани, обеспечивая возможность осмотреть и пропал ьпировать сустав. На рисунке 8 представлена интраоперационная картина интактного АКС
- Дельтовидно-трапециевидная фасция рассекается по ходу волокон дельтовидной мышцы и мобилизуется поднадкостнично
Ошибки техники:
• Избегайте смещения доступа в сустав слишком кзади или кпереди, поскольку мягких тканей для последующего закрытия артротомной раны может оказаться слишком мало
в) Техника операции:

Рисунок 9
1 этап: доступ и локализация сустава:
- Локализация АКС подтверждается с помощью спинальной иглы (рис. 9)
- Для защиты мягких тканей спереди и сзади сустава устанавливаются тонкие ретракторы Хоманна
Рисунок 10
2 этап: резекция:
- С помощью осциллирующей пилы выполняется резекция около 10 мм дистального конца ключицы. На рисунке 10, А полотно пилы находится на синей линии, расположенной в 10 мм от края ключицы. Обратите внимание, что полотно несколько отклонено латерально, чтобы резецируемый фрагмент имел клиновидную форму
- Резецируемый фрагмент захватывается цапкой для облегчения мобилизации (см. рис. 10, Б)
- Выполняется полный объем движений в плечевом суставе, в т.ч. приведение поперек тела, чтобы убедиться в устранении контакта между акромионом и ключицей
- На рисунке 11 представлен препарат (вид сверху) после резекции 10 мм дистального конца ключицы (А, акромион; В, ключица; Г, отведенная дельтовидная мышца). Обратите внимание на интактную трапециевидную связку (Т)
Нюансы 2 этапа операции:
• Адекватность выполненной резекции подтверждается помещением пальца в сформированное после резекции пространство во время движений в плечевом суставе
• После резекции ключицы может появиться возможность мануально или визуально оценить состояние ротаторной манжеты
Ошибки 2 этапа операции:
• Трапециевидная связка располагается медиальнее линии резекции и во избежание нестабильности должна быть сохранена
Спорные вопросы 2 этапа операции:
• Согласно данным литературы, объем резекции дистального конца ключицы для купирования симптомов и предотвращения нестабильности АКС должен составлять 5-10 мм (Branch et al., 1996)
• Объем резекции может отличаться в зависимости от анатомии пациента и степени гипертрофии кости
3 этап: закрытие раны:
- С целью гемостаза резецированный конец ключицы обрабатывается воском
- Рана ушивается послойно: надкостница, дельтовидно-трапециевидная фасция, подкожная клетчатка и кожа
Нюансы 3 этапа операции:
• Это технически несложная и недолгая операция, выполняемая из небольшого косметичного доступа
а) Показания:
- Артрит акромиально-ключичного сустава (АКС)
- Остеолиз дистального конца ключицы
- Перелом дистального конца ключицы
- Повреждения АКС IV, V, VI типа в сочетании с реконструкцией клювовидно-ключичной связки
- Хроническая нестабильность АКС в сочетании с реконструкцией клювовидно-ключичной связки
Спорные вопросы:
• Показано, что открытая и артроскопическая резекция дистального конца ключицы при болевом синдроме в АКС характеризуются схожими результатами в отношении функции плечевого сустава и удовлетворенности пациентов, однако пациенты после артроскопических вмешательств через пять лет после операции отмечают менее выраженный остаточный болевой синдром (Robertson et al., 2011)
• Артроскопическая техника дает хирургу возможность диагностировать и устранить менее клинически значимые сопутствующие внутрисуставные патологические изменения плечевого сустава. Открытая резекция может выполняться с использованием одного и того же доступа во время артропластики плечевого сустава или открытого восстановления ротаторной манжеты
• Показания к лечению переломов дистального конца ключицы ограничены лишь клинически значимыми ложными суставами или неправильно консолидированными переломами, линия которых проходит дистальнее интактной клювовидно-ключичной связки
Варианты лечения:
• Консервативное лечение: на начальном этапе лечения ограничивается назначением противовоспалительных препаратов и модификацией физической активности. Введение кортикостероидов обеспечивает купирование болевого синдрома и используется в т.ч. с диагностической целью. В связи с поверхностным расположением АКС введение сюда кортикостероидов может вызвать депигментацию кожи или атрофию жировой ткани. После шести месяцев консервативного лечения и его неэффективности можно думать о хирургическом лечении
• Артроскопическая резекция дистального конца ключицы
Рисунок 1 Рисунок 2 Рисунок 3 Рисунок 4
б) Обследование и лучевая диагностика:
- Визуальный осмотр на предмет асимметрии АКС за счет выстояния дистального конца ключицы
- Пальпация АКС с целью выявления локальной болезненности и сравнение с противоположной стороной
- Провокационные тесты включают стресс-тест с приведением конечности поперек тела (рис. 1), разгибание АКС с сопротивлением и тест активной компрессии (Chronopoulos et al., 2004). Аналогично пальпаторному исследованию провокационные тесты необходимо проводить в сравнении с противоположной конечностью
- Первичное рентгенологическое исследование должно включать рентгенограммы в передне-задней проекции, проекции по Grashey, боковой Y-лопаточной проекции и подмышечной проекции. Эти рентгенограммы позволят оценить состояние плечелопаточного и АК суставов
- Проекция по Zanca информативна для оценки состояния АКС и представляет собой передне-заднюю проекцию с краниальным наклоном луча до 10-15° (рис. 2) и снижением напряжения на трубке до 50% (Zanca, 1971). Признаками артрита АКС являются подвывих, склероз, сужение суставной щели, формирование субхондральных кист и остеофитов (рис. 3)
- В литературе описана достаточно высокая встречаемость дегенеративных изменений АКС у бессимптомных пациентов (75%), особенно в возрасте старше 50 лет (Needell et al., 1996; Petersson, 1983)
- Магнитно-резонансная томография (MPT) является чувствительным методом диагностики артрита АКС, однако специфичность этого метода низкая, поэтому рутинное его применение для диагностики не рекомендуется. На рисунках 4, А и Б видны признаки отека капсулы АКС, соответственно, у пациентов с клинически выраженным и бессимптомным артритом
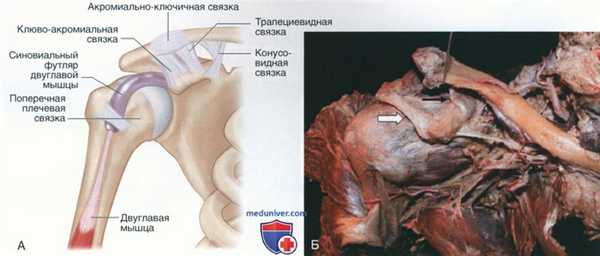
Рисунок 5
в) Хирургическая анатомия:
- Дистальный конец ключицы соединяется с акромионом с образованием диартроидного АКС, обеспечивающего три типа движений: ротация ключицы, наклон акромиона и передне-заднее скольжение акромиона
- Средний размер АКС взрослого человека составляет 9x19 мм (Bosworth, 1949)
- АКС стабилизируется динамическими (дельтовидная и трапециевидная мышцы) и статическими (АК и клювовидно-ключичные связки) стабилизаторами (рис. 5, А)
- АК связка отвечает за горизонтальную стабильность и является наиболее важным связочным стабилизатором при повседневной активности
- Клювовидно-ключичные (трапециевидная и конусовидная) связки обеспечивают вертикальную стабильность (см. рис. 5, Б, разрыв клювовидно-ключичных связок, черная стрелка; клюво-акромиальная связка, белая стрелка)
Техника, этапы артроскопической резекции дистального конца ключицы
а) Положение пациента:
- Пациент укладывается в положение пляжного кресла
- Оперируемый плечевой сустав и плечо обрабатываются и отграничиваются стерильным бельем
- Кисть и предплечье фиксируются с помощью тракционного чулка
- Эта операция также может быть выполнена в положении на боку
- На коже маркируются костные ориентиры в области плечевого сустава (рис. 4)
- Передняя и задняя границы АКО используются в качестве ориентиров при формировании портов (рис. 4: А, передний АК/плечелопаточный порт; ACJ, АК сустав; L, латеральный субакромиальный порт; Р, задний АК порт; *, задний плечелопаточный/субакромиальный порт)
Рисунок 4 Рисунок 5
Оснащение:
• Держатель конечности эффективно позволяет сохранять положение конечности во время операции, придавая ей необходимый объем сгибания/разгибания, отведения/приведения и ротации
Нюансы укладки пациента:
• Точное расположение линии сустава при использовании любого доступа можно определить с помощью спинальной иглы 18G, которая вводится в сустав сверху (рис. 5)
Ошибки укладки пациента:
• При использовании прямого доступа для предотвращения ятрогенного повреждения верхней или нижней АК связок при формировании порта скальпелем следует рассекать только кожу
б) Порты и доступы:
1. Прямой доступ:
- Передний и задний АК порты формируются продольными разрезами кожи на одной линии с суставом
- Для точной локализации измененного и ригидного АКС можно воспользоваться одной или двумя спинальными иглами 18G
- После локализации суставной щели переднюю и заднюю АК связки проходят обтуратором
2. Непрямой доступ:
- Для работы в плечелопаточном суставе и субакромиальном пространстве формируется стандартный задний порт
- Передний плечелопаточный и АК порт формируется ниже и по линии АКС несколько медиальнее, чем при стандартной артроскопии плечелопаточного сустава
- Латеральный субакромиальный порт формируется на 1 см позади и 1 см ниже переднего угла акромиона с использованием техники «снаружи-внутрь» и спинальной иглы под артроскопическим контролем
Нюансы техники:
• Если при использовании прямого доступа возникают сложности с входом в сустав, используйте 2,7-мм артроскоп и боры меньшего диаметра
• Визуализацию АКС можно улучшить за счет резекции минимального объема медиального края акромиона
Ошибки техники:
• Во избежание горизонтальной нестабильности ключицы сохраняйте целостность верхней и нижней АК связок
Оснащение:
• Обычно используется стандартный 4,0-мм 30° артроскоп, однако в случае сложностей с визуализацией наготове должен быть 2,7-мм артроскоп. Если объем пространства позволяет, можно использовать канюлю (редко)
• Артроскопический радиочастотный зонд, 4,5-мм артроскопический полнорадиусный и/или агрессивный шейвер используются для удаления костного дебриса и очищения костных поверхностей. Для резекции дистального конца ключицы используется 4,0- или 5,0-мм круглый или цилиндрической бор, а для сглаживания поверхности опила — артроскопический рашпиль. Качественная артроскопическая помпа обеспечит возможность контроля гемостаза и позволит эффективно удалять костный дебрис
в) Техника операции: прямой доступ:
1 этап:
- Артроскоп сначала вводится в задний АК порт. Под прямым визуальным контролем через передний порт вводится тупоконечный металлический обтуратор
- Мениск и остальной внутрисуставной дебрис мобилизуется качательными движениями обтуратора. С помощью радиочастотного зонда локализуется дистальный конец ключицы и медиальная поверхность акромиона, которые освобождаются поднадкостнично. Целостность передней и задней АК связок должна быть сохранена
2 этап:
- Через передний АК порт вводится цилиндрический бор
- Под артроскопическим контролем со стороны заднего порта выполняется резекция дистального конца ключицы в направлении спереди назад и снизу вверх
- У мужчин объем резекции составляет 6-8 мм, у женщин — 4-7 мм
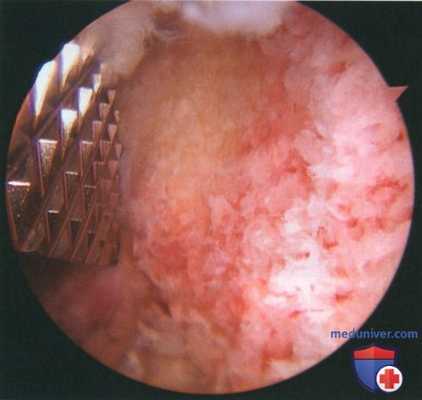
Рисунок 6
3 этап:
- По завершении резекции передней части дистального конца ключицы артроскоп перемещается в передний порт, и через задний порт выполняется резекция задней части дистального конца ключицы. Поскольку дистальный конец ключицы ориентирован косо, объем его резекции в задней части должен быть несколько больше, чем в передней
- Края опила сглаживаются артроскопическим рашпилем
- Объем резекции можно измерить зажимом или калиброванным щупом
- Адекватность объема выполненной резекция оценивается по рентгенограмме в проекции по Zanca, при этом послеоперационная рентгенограмма сравнивается с предоперационной (рис. 6)
Нюансы 3 этапа операции:
• Оцените объем резекции, особенно в верхней и задней части ключицы, со стороны обоих портов
• Диаметр цилиндрического бора (обычно 4-5 мм) может использоваться в качестве измерителя для оценки объема выполненной резекции
Ошибки 3 этапа операции:
• Старайтесь не оставлять костный гребешок в области верхнего края акромиона
• Убедитесь в полноте резекции задней части ключицы, в противном случае болезненный импинджмент может сохраниться
г) Техника операции: непрямой доступ:
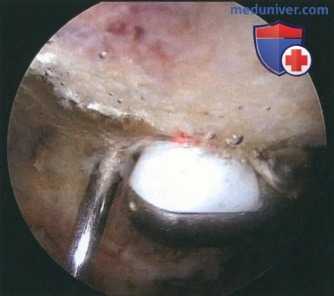
Рисунок 7
1 этап:
- Перед переходом в субакромиальное пространство следует выполнить необходимые вмешательства в плечелопаточном суставе
- С помощью шейвера и радиочастотного зонда из латерального порта выполняется субакромиальная бурсэктомия. Ткань сумки удаляется с медиальной стороны настолько, чтобы стал виден АКС. Для его локализации можно использовать иглу 18G (рис. 7)
Оснащение 1 этапа операции:
• Оснащение, используемое при прямом доступе, может использоваться и для артроскопической резекции дистального конца ключицы из непрямого доступа
Нюансы 1 этапа операции:
• Для адекватной визуализации дистального конца ключицы в дополнение к субакромиальной бурсэктомии нередко необходима декомпрессия медиальной фасетки акромиона
Рисунок 8 Рисунок 9
2 этап:
- С помощью тупоконечного обтуратора в АКС мобилизуется фиброзно-хрящевой диск и другой дебрис (рис. 8)
- Под контролем артроскопа из заднего порта в передний АК порт вводится радиочастотный зонд, с помощью которого дистальный конец ключицы и медиальный край акромиона выделяются поднадкостнично (рис. 9)
Нюансы 2 этапа операции:
• Для введения артроскопического инструментария необходим полный релиз передней АК связки/капсулы, особенно вверху
• Контролируйте адекватность выполняемых манипуляций (доступ, подготовка и резекция) из всех портов (переднего, заднего, латерального)
Рисунок 10 Рисунок 11 Рисунок 12 Рисунок 13 Рисунок 14
3 этап:
- После локализации интервала между дистальным концом ключицы и акромионом через передний порт вводится цилиндрический бор и выполняется резекция дистального конца ключицы в направлении спереди и снизу вверх и назад (рис. 10)
- У мужчин объем резекции составляет 6-8 мм, у женщин — 4-7 мм
- По достижении середины ключицы артроскоп перемещается в латеральный порт для улучшения визуализации задней части ключицы и упрощения резекции оставшейся ее части (рис. 11)
- Края опила сглаживаются рашпилем (рис. 12), и с помощью прямого зажима измеряется объем выполненной резекции (рис. 13). На рисунке 14 представлена артроскопическая картина после резекции
Читайте также:
- Показания к операции при переднем импинджменте голеностопного сустава
- Суперинфекции. Реинфекции. Рецидивы инфекции. Манифестные инфекции. Типичная инфекция. Атипичная инфекция. Хроническая инфекция. Медленные инфекции. Персистирующие инфекции.
- Симптомы опухоли наружного уха и ее лечение
- Лучевые признаки синдрома Холт-Орама у плода
- КТ при остеоме височно-нижнечелюстного сустава (ВНЧС)
