Показания для резекции поджелудочной железы с панкреатоеюностомией по Фрею
Добавил пользователь Валентин П. Обновлено: 24.01.2026
Доступ и ход операции панкреатэктомии с сохранением двенадцатиперстной кишки по Beger'у
Используют либо двусторонний подрёберный доступ, либо верхнюю срединную лапаротомию. Сначала исследуют органы живота для исключения иной патологии. После этого сальник отделяют от поперечной ободочной кишки и осматривают шейку, тело и хвост поджелудочной железы. Мы предпочитаем выполнять расширенную мобилизацию двенадцатиперстной кишки по Кохеру, несмотря на то, что автор операции этого не производил.
Данное вмешательство идеально для больных с большими воспалительными инфильтратами в головке поджелудочной железы. Первый шаг при выполнении этой процедуры — исключение вероятности аденокарциномы головки поджелудочной железы. Для этого хирург должен выполнить пункционную биопсию подозрительного участка. После подтверждения диагноза хронического панкреатита выделяют верхнюю брыжеечную вену вдоль по нижнему краю шейки поджелудочной железы. Эту вену отделяют от тыльной поверхности шейки железы.
Сверху, вдоль верхнего края шейки железы находят воротную вену. Её также отделяют от тыльной поверхности железы, продолжая диссекцию до ранее выделенной верхней брыжеечной вены. Шейку поджелудочной железы обводят дренажем Пенроуза, после чего пересекают её диатермокоагулятором.
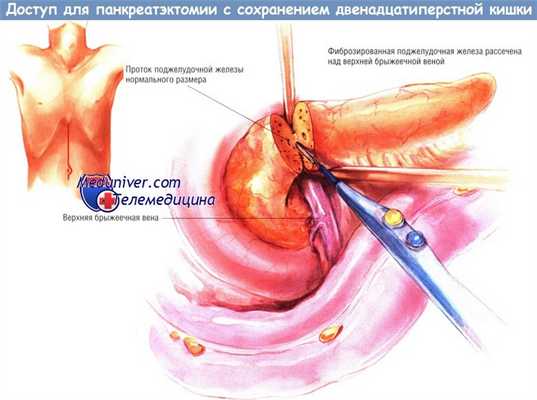
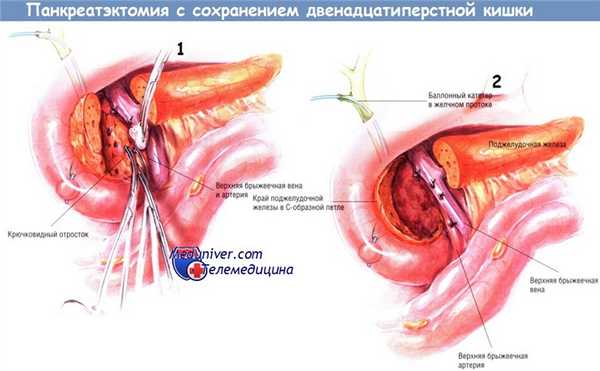
Воротную вену и верхние брыжеечные вены полностью отсекают от крючковидного отростка. Последний затем отделяют от верхней брыжеечной артерии. После того, как крючковидный отросток будет мобилизован на большом протяжении, проводят его резекцию вместе с головкой поджелудочной железы. При отсечении головки железы от подковы двенадцатиперстной кишки на поверхности последней оставляют «ободок» из панкреатической ткани шириной не более 4-5 мм. Для большей безопасности этой резекции рекомендуют расширенную мобилизацию двенадцатиперстной кишки с головкой поджелудочной железы, позволяющую хирургу поместить его левую руку кзади от крючковидного отростка.
Необходима большая осторожность, чтобы не повредить дистальный отдел общего желчного протока в процессе резекции железы.
Если ранее не выполнена холецистэктомия, мы выполняем её и проводим желчный катетер Фогарти в дистальном направлении через ампулу фатерова соска в двенадцатиперстную кишку, чтобы во время резекции головки поджелудочной железы чувствовать точное расположение желчного протока. Если холецистэктомия была выполнена ранее, нужно сделать холедохотомию и провести дилататор Бейкса в двенадцатиперстную кишку. Выполнять резекцию головки железы так, чтобы весь крючковидный отросток, шейка и большая часть головки были удалены, сложно. Преимущество этой операции перед процедурами Пуэстоу и Фрея в том, что её можно выполнить при узком панкреатическом протоке.
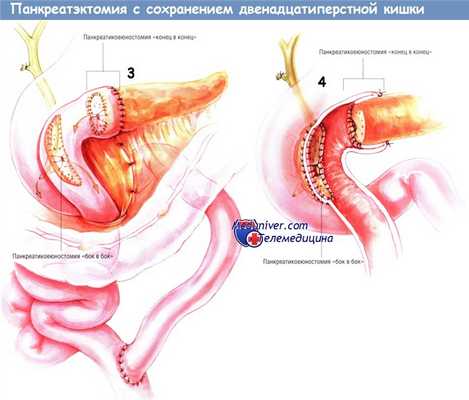
Реконструкцию производят при помощи Y-образного анастомоза по Ру с браншей из тощей кишки длиной 60 см. Создание такой бранши было описано ранее. Браншу проводят наверх через отверстие в брыжейке поперечной ободочной кишки и выполняют панкреатикоеюностомию «конец в конец» методом инвагинации, как это будет описано ниже. Сначала накладывают задний наружный ряд одиночных ламберовских швов шёлком № 3/0. После этого проводят внутренний непрерывный обвивной герметизирующий шов синтетической рассасывающейся нитью № 3/0, захватывающий стенку панкреатического протока.
Этот герметизирующий шов продолжают по передней поверхности анастомоза. Завершают соустье, инвагинируя поджелудочную железу в конец тонкой кишки рядом одиночных швов шёлком № 3/0.
По завершении этой панкреатоеюностомии выполняют панкреатикоеюноанастомоз «бок в бок» между «ободком» ткани поджелудочной железы, оставленным на подкове двенадцатиперстной кишки, и участком тощей кишки, лежащим чуть ниже панкреатикоеюностомы «конец в конец». Желательно, чтобы это соустье было сделано такими же двухрядными швами, как и панкреатикоеюноанастомоз «конец в конец».
Однако иногда (в зависимости от экспозиции) используют один ряд одиночных швов шёлком № 3/0. Если накладывают двухрядный анастомоз, панкреатический проток захватывают во внутренний ряд швов. Если же анастомоз получается однорядным, то одиночные узловые швы также должны захватывать стенку протока. Захватывая толщину головки поджелудочной железы, хирург должен стараться избегать ранения верхней и нижней панкреатодуоденальных аркад, лежащих в панкреатикодуо-денальной борозде сзади и спереди. Этого добиться нетрудно. Однако даже при конфликте с аркадами ишемия двенадцатиперстной кишки возникает редко.
Операция обеспечивает дренирование тела и хвоста поджелудочной железы в кишечную браншу, сформированную по способу Ру, а также иссечение большей части воспалённых тканей в головке поджелудочной железы. Небольшой остаток ткани железы в области подковы двенадцатиперстной кишки также дренируется в браншу тощей кишки. Многие авторы считают, что именно большой воспалительный инфильтрат в головке поджелудочной железы поддерживает хронический панкреатит, а потому операция и направлена на удаление этой воспалительной опухоли.
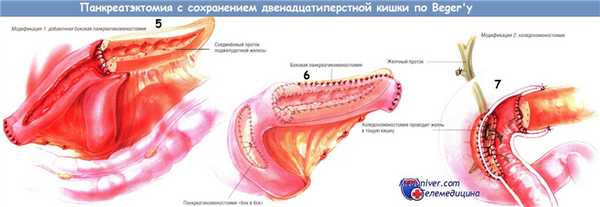
Если панкреатический проток расширен, но хирург считает, что больного не следует оперировать по методам Пуэстоу и Фрея, он может выполнить операцию Beger и дополнительно к резекции головки поджелудочной железы провести латеральную панкреатикоеюностомию. В идеале такой анастомоз должен быть двухрядным, причём внутренний шов должен быть непрерывным, рассасывающейся синтетической нитью № 3/0, а наружный — одиночным узловым, шёлком № 3/0. Остальную часть операции проводят по вышеописанной методике.
Некоторые больные хроническим панкреатитом имеют стеноз дистального отдела общего желчного протока различной выраженности, расположенный в участке, где желчный проток проходит в задней части головки поджелудочной железы. Он приводит к расширению желчного дерева, которое можно «разгрузить» через «ободок» панкреатической ткани, оставленный на подкове двенадцатиперстной кишки. Такой холедохоеюнальный анастомоз можно сформировать одновременно со вторым панкреатическим соустьем (панкреатикоеюностомией «бок в бок»).
Кроме того, эту модификацию можно применить, если неизбежно ранение желчного протока при резекции головки поджелудочной железы и сохранении двенадцатиперстной кишки. Однако мы предпочитаем при плотных стриктурах дистальной части общего желчного протока дополнять гепатикоеюностомией любую операцию по поводу хронического панкреатита.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Показания для резекции поджелудочной железы с панкреатоеюностомией по Фрею
Материал и методы
Описание оригинальной методики
В 1987 г. C. Frey и G. Smith предложили новый способ хирургического лечения ХП [7]. Это оперативное вмешательство, которое принято называть операцией Фрея, заключается в резекции головки ПЖ с сохранением двенадцатиперстной кишки (ДПК) и продольной панкреатоеюностомией на протяжении тела и хвоста железы с выключенной по Ру петлей тощей кишки (рис. 1). Рисунок 1. Схема оперативного лечения хронического панкреатита, предложенного C. Frey и G. Smith в 1987 г. [7]. а - объем резекции головки поджелудочной железы. Рисунок 1. Схема оперативного лечения хронического панкреатита, предложенного C. Frey и G. Smith в 1987 г. [7]. б - реконструктивный этап операции. В отличие от операции Бегера полное пересечение ПЖ в области перешейка не производится.
Лапаротомия выполняется двухподреберным доступом. После мобилизации ДПК по Кохеру рассекается желудочно-ободочная связка, и передняя поверхность ПЖ становится доступной осмотру. Главный проток поджелудочной железы (ГПП) вскрывается продольно на всем протяжении, при этом удаляются конкременты, рассекаются стриктуры. Выделяются воротная и верхняя брыжеечная вены выше и ниже перешейка железы. По мнению авторов, этот прием позволяет избежать полного пересечения железы и предупреждает повреждение указанных сосудов. Рассасывающейся нитью накладываются превентивные гемостатические швы на ткань головки ПЖ параллельно и отступя 3-4 мм от края ДПК. C помощью электрокоагулятора резецируется ткань головки ПЖ с оставлением вдоль внутреннего края ДПК слоя паренхимы, который содержит ветви верхних и нижних панкреатодуоденальных артерий, обеспечивающих кровоснабжение кишки. Авторы рекомендовали сохранять переднюю панкреатодуоденальную аркаду и избегать травмы интрапанкреатической части общего желчного протока. Для лучшей идентификации общего желчного протока предложено его маркировать металлическим бужом, после чего передняя поверхность протока освобождается от фиброзно-измененных тканей. Медиально, справа от воротной вены, сохраняется участок паренхимы железы шириной 4-5 мм во избежание ранения конфлюенса воротной вены и пересечения перешейка. Продольный панкреатоэнтероанастомоз с рассеченным ГПП и резецированной головкой ПЖ авторы предлагали формировать двухрядным швом. Внутренний ряд отдельных швов накладывается нитью PDS 3/0 (Polydioxanone, PDS - торговое название) наружный ряд - шелком 3/0. Подобный вариант создания продольного панкреатоеюноанастомоза был предложен P. Partington и R. Rochelle еще в 60-м году прошлого века [13].
В 2003 г. C. Frey и K. Mayer [6] сообщили о модификациях техники операции. Авторы отказались от выделения воротной вены выше ПЖ. При этом по-прежнему рекомендовали мобилизацию верхней брыжеечной вены по нижнему краю железы «…для обеспечения представления о расположении сосудов за перешейком ПЖ». Для достижения гемостаза перевязывается желудочно-сальниковая артерия в месте ее отхождения. Особое внимание уделяется адекватности дренирования протоков крючковидного отростка головки ПЖ. Авторы не описывают изменения техники формирования панкреатоэнтероанастомоза, однако отмечают, что возможно вовлечение в швы анастомоза и стенки ДПК при тонкой прослойке паренхимы головки ПЖ.
Показания и противопоказания к операции Фрея
Операция Фрея показана больным ХП со стойким болевым синдромом на фоне панкреатической гипертензии, обусловленной камнями, стриктурами ГПП и/или постнекротическими кистами железы (рис. 2) Рисунок 2. Результаты инструментального обследования больных хроническим калькулезным панкреатитом, которым показана операция Фрея. а - СКТ органов брюшной полости. Отсроченная фаза. Увеличенная фиброзно-измененная головка поджелудочной железы (стрелка). Рисунок 2. Результаты инструментального обследования больных хроническим калькулезным панкреатитом, которым показана операция Фрея. б - СКТ органов брюшной полости. Отсроченная фаза. Увеличенная фиброзно-измененная головка поджелудочной железы, киста головки поджелудочной железы (стрелка). Рисунок 2. Результаты инструментального обследования больных хроническим калькулезным панкреатитом, которым показана операция Фрея. в - СКТ органов брюшной полости. Нативное исследование. Панкреатическая гипертензия, вирсунголитиаз (стрелка). Рисунок 2. Результаты инструментального обследования больных хроническим калькулезным панкреатитом, которым показана операция Фрея. г-УЗИ органов брюшной полости. В-режим. Киста головки поджелудочной железы, панкреатическая гипертензия (стрелки). [4, 5, 7]. Противопоказаниями к этой операции являются сдавление верхней брыжеечной вены с развитием региональной портальной гипертензии, дуоденальная дистрофия и невозможность исключить опухолевую природу заболевания [6, 10-12]. При перечисленных осложнениях ХП необходимо выполнение субтотальной резекции головки ПЖ (операция Бегера) или панкреатодуоденальной резекции с сохранением привратника. Относительным противопоказанием, по нашему мнению, является наличие билиарной гипертензии. Освобождение интрапанкреатической части общего желчного протока из рубцовых тканей существенно затрудняет и увеличивает длительность операции, требует маркировки протока зондом. В подобных наблюдениях целесообразнее формировать единую полость, включающую вскрытую интрапанкреатическую часть общего желчного протока и ГПП, анастомозируемую с просветом тощей кишки, - «бернский вариант» резекции головки ПЖ [8].
Описание техники выполнения операции Фрея, используемой в Институте хирургии им. А.В. Вишневского
Производится поперечная или двухподреберная лапаротомия. Для достижения максимального качества оперирования и обеспечения оптимальной экспозиции, устанавливается универсальный ранорасширитель с креплением к операционному столу и круговым незамкнутым контуром фирмы «Sattler Medizintechnik» (Германия). Моделируя положения дуг под конкретные анатомические условия и хирургический доступ, обеспечивается возможность широкого и, что особенно важно – абсолютно стабильного обзора операционного поля (рис. 3 см. на цв. вклейке). Рисунок 3. Интраоперационные фотографии. Этапы выполнения операции Фрея. а - операционный доступ. Установлен универсальный ранорасширитель. Вид раны со стороны оперирующего хирурга. Рисунок 3. Интраоперационные фотографии. Этапы выполнения операции Фрея. б - вид раны со стороны ассистентов. Рисунок 3. Интраоперационные фотографии. Этапы выполнения операции Фрея. в - произведена резекция головки поджелудочной железы, вскрыт главный проток поджелудочной железы на всем протяжении (стрелка). Рисунок 3. Интраоперационные фотографии. Этапы выполнения операции Фрея. г - этап формирования панкреатоеюно анастомоза на выключенной по Ру петле тонкой кишки. Нижний ряд швов (стрелка). Рисунок 3. Интраоперационные фотографии. Этапы выполнения операции Фрея. д - этап формирования панкреатоеюноанастомоза на выключенной по Ру петле тонкой кишки. Верхний ряд швов (стрелка). Количество используемых лопаток определяется конституциональными особенностями пациента и конкретной ситуацией. Использование данного ранорасширителя позволяет отказаться от второго ассистента.
После установки ранорасширителя вскрывается сальниковая сумка. Для определения расположения верхней брыжеечной вены ориентиром служит срединная вена поперечной ободочной кишки, верхняя брыжеечная вена не выделяется. Производится мобилизация ДПК по Кохеру. Последний прием должен обеспечивать свободное введение кисти левой руки позади головки ПЖ. Вскрытие просвета ГПП выполняется на том участке, где он лучше визуализируется или определяется пальпаторно – как правило, в области тела железы. В редких случаях, когда идентификация ГПП затруднена, выполняем интраоперационное УЗИ, позволяющее безошибочно обнаружить и вскрыть проток. После вскрытия последнего на небольшом протяжении, он рассекается электроножом на всем протяжении к хвосту и головке ПЖ. Далее, левой рукой, введенной под головку ПЖ и ДПК, последние фиксируются и, ориентируясь на пальцы левой кисти, производится резекция ткани головки и крючковидного отростка. Этот прием позволяет уверенно резецировать ткань без опасения «выхождения» за пределы резецируемого органа. Паренхима иссекается тонкими пластинами по спирали от вскрытого ранее просвета ГПП к периферии с помощью электроножа. Верхняя поджелудочнодвенадцатиперстная артерия часто располагается в зоне резекции, что требует ее пересечения и перевязки. Культя артерии в последующем не должны входить в линию швов анастомоза. При завершении резекции остается слой ткани железы шириной не более 5 мм по периметру головки и крючковидного отростка. Дном образованной полости является тонкая прослойка ткани, через которую четко определяются пальцы левой кисти, расположенные позади головки. Все конкременты из оставшейся ткани головки и крючковидного отростка должны быть удалены. Поскольку конкременты часто имеют коралловидную форму и плотно фиксированы, они удаляются с иссечением прилежащей ткани, что уменьшает травму паренхимы ПЖ. После завершения резекции кончик зонда или диссектора должен свободно проходить через большой сосочек ДПК в ее просвет. При отсутствии желчной гипертензии обнажения стенки общего желчного протока не требуется. Окончательный гемостаз должен быть чрезвычайно тщательным и обеспечивается за счет прошивания. Срочное гистологического исследования удаленной ткани железы является строго обязательным для исключения опухолевой природы заболевания.
Тощая кишка пересекается в 20-30 см от связки Трейтца на уровне первой артериальной аркады. Формируется «Ру-петля» длиной не менее 50 см с формированием межкишечного анастомоза конец-в-бок однорядным непрерывным швов. Изолированная петля проводится позади ободочной кишки через окно в мезоколон. Кишка рассекается по противобрыжеечному краю до слизистого слоя, отступя 1 см от ее культи. Длина разреза стенки кишки должна быть короче протяженности вскрытого ГПП и полости резекцированной головки на 5-10 мм. Формирование панкреатоеюноанастомоза начинается с дистального угла. В крайней дистальной части вскрытого ГПП ткань железы прошивается двумя полипропиленовыми лигатурами 3/0 длиной 70 см. Лигатуры должны располагаться в 2-3 мм одна над другой. Нижней лигатурой формируется нижняя губа панкреатоеюноанастомоза обвивным швом в один ряд. Расстояние между стежками 5-7 мм, глубина захвата стенки кишки и ткани ПЖ не менее 5-6 мм. Далее окончательно вскрывается просвет кишки. Ранее наложенной верхней лигатурой аналогично формируется верхняя губа анастомоза на две трети ее длины. Оставшаяся часть анастомоза прошивается новой лигатурой. Подобный способ формирования верхней губы анастомоза позволяет производить ревизию последнего в случае возникновения кровотечения в ближайшем послеоперационном периоде с наименьшей травмой ткани ПЖ. В завершении операции Ру-петля подшивается в окне брыжейки поперечной ободочной кишки. К области сфомированного анастомоза подводится дренажная трубка.
Результаты и обсуждение
По описанной методике с 2007 по 2010 г. в Институте хирургии им. А.В. Вишневского выполнено 60 операций. Мужчин было 56 (93,3%), женщин - 4 (6,7%). Возраст больных колебался от 21 до 71 года (в среднем 48,1±1,2 года). Во всех наблюдениях заболевание возникло на фоне злоупотребления алкоголем. Средняя продолжительность операции составила 4 ч 32 мин ± 1 ч 39 мин. Послеоперационные осложнения различной степени тяжести развились у 21 (35%) больного. Только у 4 (6,7%) больных тяжесть послеоперационных осложнений расценена как «grade III - grade V» и выше по классификации P. Clavien [3]. Кровотечение в просвет панкреатоеюноанастомоза на 3-и сутки после операции возникло у 2 больных; в одном наблюдении удалось ограничиться консервативным лечением, в другом была выполнена релапаротомия, разобщение передней губы анастомоза, прошивание кровоточащего сосуда ПЖ, восстановление анастомоза.
Послеоперационный панкреатит развился у 17 (28,3%) больных; осложнение соответствовало отечной форме панкреатита у 16, панкреонекрозу - у 1 больного. Панкреонекроз привел к аррозионному кровотечению в просвет анастомоза, что потребовало релапаротомии, разобщения панкреатоеюноанастомоза, прошивания кровоточащего сосуда. Несостоятельность швов анастомоза с последующим формированием панкреатических свищей возникла в 2 наблюдениях. Свищи закрылись самостоятельно через 2 и 3 мес после операции. Средняя длительность пребывания в стационаре после операции составила 12±4 койко-дня. Умер 1 (1,7%) больной от полиорганной недостаточности на фоне панкреонекроза.
Хронический панкреатит является тяжелым заболеванием, которое часто приводит к развитию осложнений, требующих хирургического лечения:
- болевой синдром в эпигастральной области, рефрактерный к медикаментозному лечению;
- подозрение на опухоль ПЖ на фоне воспалительных изменений паренхимы;
- стеноз интрапанкреатической части общего желчного протока с развитием билиарной гипертензии, механической желтухи;
- панкреатическая гипертензия, обусловленная стриктурами главного протока ПЖ, вирсунголитиазом;
- сдавление верхней брыжеечной и/или воротной вены с развитием синдрома региональной портальной гипертензии;
- сдавление ДПК с развитием дуоденальной непроходимости (необходимо дифференцировать с дуоденальной дистрофией);
- постнекротические кисты поджелудочной железы (особенно ложные аневризмы артерий бассейна чревного ствола, верхней брыжеечной артерии).
Все операции на ПЖ сопряжены с высоким риском развития послеоперационных осложнений, поэтому их выполнение требует строгого соблюдения показаний к хирургическому лечению. По данным мировой литературы, в ближайшем послеоперационном периоде у 18 - 55% больных развивались осложнения различной степени тяжести [5, 9, 11]. R. McClaine и соавт. [11] опубликовали данные, показывающие, что в 9% наблюдений повторно производились операции в связи с развившимися осложнениями, а панкреатические свищи развились у 14% больных. По данным C. Frey и соавт. [5, 6], послеоперационные осложнения отмечались у 19-22% больных, послеоперационная летальность составила 0,7%. H. Beger и соавт. при анализе собственного опыта выполнения резекций головки ПЖ отмечают, что послеоперационная летальность составляет 0,8%, частота релапаротомий - 5,6%, общая частота осложнений - 20% [2, 14]. Средняя продолжительность пребывания в стационаре после операции составляла 14-19 койко-дней (от 7 до 87 койко-дней) [2, 5, 14].
Выполняя операцию Фрея, мы стремились свести к минимуму ее травматичность, именно поэтому полностью отказались от выделения воротной и верхней брыжеечной вен. Формирование панкреатоеюноанастомоза однорядным обвивным швом, по нашему мнению, уменьшает повреждение паренхимы железы, обеспечивая при этом необходимую герметичность. Незамкнутая конструкция непрерывного шва, созданного тремя нитями, обеспечивает равномерное распределение внутриполостного давления и уменьшает натяжение тканей по линии швов.
Несмотря на то что мы являемся сторонниками и пропагандистами лапароскопических и робот-ассистированных методов выполнения операций на ПЖ, операцию Фрея, по нашему мнению, целесообразно исполнять из традиционного доступа. Причин для этого несколько. Часто возникающее кровотечение из мелких артерий ПЖ, которое легко останавливается прошиванием после временного гемостаза за счет придавливания пальцем, трудно останавливать при эндоскопическом доступе. Коагуляционный гемостаз, являющийся основным в эндоскопической хирургии, при этой операции ненадежен. Значительная протяженность непрерывного шва и необходимость при этом обеспечивать равномерное тугое натяжение нити существенно усложняют эндоскопическую операцию.
Таким образом, применяемая нами техника выполнения резекции головки ПЖ с формированием продольного панкреатоеюноанастомоза относительно проста и достаточно надежна. Только у 6,7% больных тяжесть послеоперационных осложнений расценена как «grade III» и выше. При формировании продольного панкреатодигестивного анастомоза мы отдаем предпочтение непрерывному однорядному шву.
Начальные этапы операции Фрея аналогичны таковым, проводимым при операции Пуэстоу. В брюшную полость входят либо посредством верхней срединной лапаротомии, либо через двухсторонний подрёберный доступ. Исследуют органы брюшной полости, чтобы исключить иную патологию. Сальник отделяют от поперечной ободочной кишки и откидывают кверху. Такой приём позволяет исследовать всю шейку, тело и хвост поджелудочной железы. При этом нередко удаётся прощупать расширенный панкреатический проток.
Кроме того, посредством обширного препарирования двенадцатиперстной кишки по Кохеру следует мобилизовать головку поджелудочной железы. После этого можно пальпировать не только головку железы, но и её крючковидный отросток.
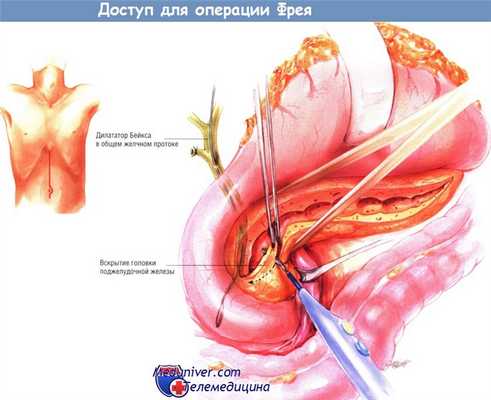
Шейку поджелудочной железы препарируют вдоль её нижнего края и находят верхнюю брыжеечную вену. Затем находят воротную вену, лежащую у верхней границы шейки поджелудочной железы. Рекомендуют обвести шейку железы малым дренажем Пенроуза, чтобы облегчить нахождение во время резекции головки железы вышеупомянутых венозных структур и верхней брыжеечной артерии. После этого находят панкреатический проток, пунктируя его инъекционной иглой калибра 20, присоединённой к шприцу ёмкостью 10 мл.
Если при этом возникают трудности, найти проток помогает интраоперационное УЗИ. Когда расширенный проток будет найден путём аспирации через иглу, его рассекают электроножом на всём протяжении: от шейки до хвоста.
Затем (после полного рассечения протока) следует попытаться провести дилататор Bakes из расширенной части протока вниз, через ампулу большого дуоденального сосочка, в двенадцатиперстную кишку. При выраженном воспалении, увеличении и фиброзировании головки поджелудочной железы проксимальная часть панкреатического протока зачастую сужена, поэтому провести дилататор Бейкса в двенадцатиперстную кишку не удаётся. Таким больным операция Фрея показана в особенности. В таких случаях объём иссечения головки поджелудочной железы прогрессивно увеличивают, начиная его по ходу раскрытой проксимальной части панкреатического протока.
Большая часть головки поджелудочной железы может быть срезана до уровня протока железы. То, что до этого этапа были найдены верхняя брыжеечная и воротная вены, позволяет хирургу выполнить такую резекцию головки, не опасаясь ранения этих венозных структур либо верхней брыжеечной артерии. Если в силу воспаления возникла стриктура дистальной части общего желчного протока, тогда, прежде чем начать локальное иссечение головки, необходимо выявить направление протока. Если желчный пузырь не удалён, тогда его можно мобилизовать, а затем провести в двенадцатиперстную кишку через пузырный проток, общий желчный проток и фатеров сосок желчный катетер Фогарти. Однако большинству больных ранее выполняли холецистэктомию.
В таких случаях необходимо провести дилататор Бейкса через холедохотомическое отверстие вниз, в дистальный отдел общего желчного протока до двенадцатиперстной кишки. После выявления направления общего желчного протока можно будет иссечь достаточно близко к нему ткань поджелудочной железы и тем самым ликвидировать обструкцию. Если это невыполнимо, потребуется провести отдельную гепатикоеюносто-мию. Когда желчные протоки не расширены, обычно нет нужды в идентификации интрапанкреатической части общего желчного протока путём введения ди-лататора Бейкса или желчного катетера.
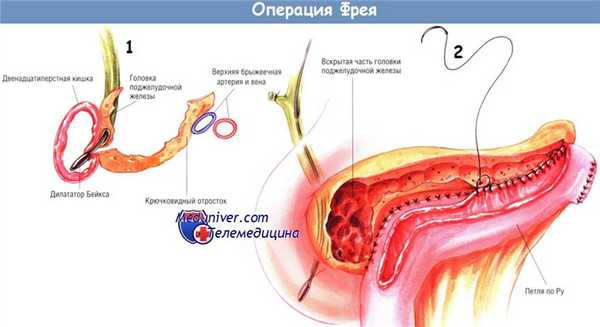
При выполнении локальной резекции головки поджелудочной железы необходимо, чтобы хирург держал руку на тыле крючковидного отростка. Такой манёвр предохраняет от излишнего распространения резекции кзади и ранения желчного протока. Тонкую капсулу по задней поверхности крючковидного отростка оставляют нетронутой.
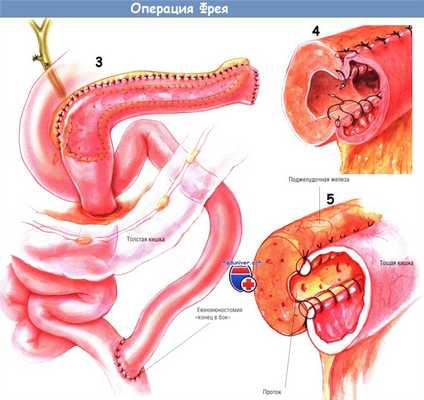
По методике, описанной ранее, создают браншу У-образного тонкокишечного анастомоза по Ру длиной 60 см. Её проводят через отверстие в брыжейке поперечной ободочной кишки и накладывают с ней панкреатикодуоденоанастомоз «бок в бок». Сначала создают нижнезаднюю стенку анастомоза множеством одиночных ламберовских швов шёлком № 3/0. Затем создают внутренний непрерывный обвивной герметизирующий шов рассасывающейся синтетической нитью № 3/0, продолжающийся по передней стенке анастомоза по методике Connell.
Снаружи по передней стенке соустья накладывают ряд одиночных швов Ламбера шёлком № 3/0.
Если панкреатический проток расширен незначительно, анастомоз можно выполнить одним рядом одиночных швов шёлком № 3/0, узлы которых завязывают снаружи.
Такая модификация операции Пуэстоу особенно ценна при большой, воспалённой головке поджелудочной железы. В таких условиях классическая операция Пуэстоу может не обеспечить адекватной декомпрессии головки крючковидного отростка поджелудочной железы, потому дополнение её локальной резекцией головки поджелудочной железы по способу Фрея — прекрасная идея. К панкреатикоеюноанасто-мозу подводят трубки двух дренажей из силиконового пластика, присоединённые к закрытой аспирационной системе.
Из брюшной полости дренажи выводят через колотые раны в левом верхнем квадранте брюшной стенки. Браншу У-образного анастомоза Ру фиксируют к краям отверстия в брыжейке поперечной ободочной кишки одиночными швами шёлком № 3/0. Дефект в брыжейке тонкой кишки закрывают непрерывным швом шёлковой нитью № 4/0.
Резекция поджелудочной железы

Резекция поджелудочной железы относится к радикальным методикам лечения, что означает надобность ее использования только в исключительных случаях. На практике это подразумевает, что резекция является крайней мерой в ситуациях, когда излечить пострадавшего с привлечением средств альтернативной медицины не получается.
Поджелудочная железа, которую еще коротко сокращают до аббревиатуры ПЖЖ или медицинского термина панкреас, представляет собой трубчато-альвеолярный непарный орган. Это добавляет проблем, так как переложить часть обязанностей оперированной железы не получится на ее вторую пару, как это происходит с почками.
Располагается орган под желудочной областью в забрюшинной зоне, из-за чего туда довольно сложно добраться даже опытным хирургам-гастроэнтерологам со стажем. По форме ПЖЖ напоминает трубку, которая отвечает за генерацию ценного панкреатического сока. Он распространяется по каналам в кишечник.
Дополнительно панкреас отвечает за выработку инсулина, являющегося гормоном, необходимым для нормального функционирования всего организма. Как только железа перестает стабильно выполнять свои задачи вследствие различных профильных заболеваний, начинает страдать все тело. Для облегчения самочувствия и улучшения качества жизни больному могут прописать обязательное хирургическое вмешательство.
Врачебные показания
Многие жертвы дестабилизированной работы поджелудочной до последнего не соглашаются делать частичное иссечение – резекцию, считая, что полученная таким образом инвалидность испортит им жизнь. Медики же настаивают, что современная фармакология вкупе с грамотным подходом для восстановительного периода творит почти что чудеса. Если потерпевший будет придерживаться определенной сводки правил поведения и питания, то после операции придет в себя быстро и снова сможет работать, заниматься любимым делом.
Многих пугает тот факт, что среди возможных побочных эффектов хирургического вмешательства числится сахарный диабет. Но, согласно статистике, этот вариант осложнения встречается только в 50% клинических случаев.

Если же программа лечения со стандартными медикаментами не дала ожидаемых результатов, либо с самого начала была отвергнута из-за недостаточной продуктивности, то назначается резекция. Перед ней потерпевшего отправляют сдать ряд тестирований:
- электрокардиограмму;
- рентгенографию;
- коагулограмму;
- анализы крови, в том числе и биохимический;
- ультразвуковое исследование брюшной полости; .
Получив на руки итоги всех перечисленных обследований, эксперт берет на заметку текущие жалобы обратившегося, его историю болезни и другие данные из медицинской карточки вплоть до наследственной расположенности. На основе собранной информации человеку могут назначить частичную резекцию, которая является обязательной мерой при:
- обострении хронического течения панкреатита;
- механической травме;
- разрушении целостности органа, что связано с разрывом и размозжением;
- новообразованиях злокачественной природы вроде карциноме;
- образовании кисты;
- наличии свища;
- некротических тканевых патологиях.
Иногда причиной для перевода в стационарное отделение гастроэнтерологии на операцию становится какое-то редкое приобретенное или врожденное заболевание, которое больше относится к аптипичным проявлениям.
Классификация резекций
Существует несколько разновидностей этого формата хирургического вмешательства, которые отличаются по схеме проведения, количеством иссекаемого материала, а также особенностями локализации очага поражения.
Современная классификация подразумевает следующие разделения:
- дистальное;
- корпорокаудальное;
- удаление головки и хвоста.
Дистальная вариация предусматривает частичное удаление хвоста и частично тела железы с левой стороны. Корпорокаудальная версия направлена на то, чтобы освободить больного от раковой опухоли. Она обычно локализируется как внутри самой ПЖЖ, так и в хвостовом ее отделении. Из-за анатомических особенностей хирурги вместе с панкреасом производят удаление селезенки. Такое комплексное вмешательство проходит под термином спленэктомия.
Отдельно рассматриваются ситуации, когда обнаруженное новообразование оказалось неоперабельным. Тогда приходится использовать паллиативное лечение. Это означает, что методика не характеризуется полным удалением проблемного участка радикальными мерами.
Вне зависимости от того, какой ход операции был выбран, проводить ее должен только квалифицированный специалист совместно с профессиональной медицинской командой. Особенно сложно приходится, если потерпевшему назначена операция Фрея, либо комбинированная резекция желудка, что подразумевает многочасовую работу по спасению человека.
Каждый доктор старается максимально сохранить здоровые ткани поджелудочной, чтобы они продолжали исполнять свои прямые обязанности. Но иногда это довольно сложно из-за надобности придерживаться правил лимфодиссекции. Речь идет о попутном удалении клетчатки вместе с сосудистой сеткой, лимфатическими узлами, расположенными поблизости с проблемной территорией.
Не менее сложными в практическом исполнении являются лапаротомия или тотальная резекция, которая предусматривает иссечение всего органа, зачастую вместе с соседними. Обычно под скальпель попадает часть желудка, а также селезенка и двенадцатиперстная кишка.
Резекция головки
В медицинской практике резекция головной части числится одним из наиболее востребованных вариантов вмешательства на панкреасе. Объясняется это тем, что опухоли или киста почему-то чаще всего локализируется именно там.
Чтобы повысить шансы на успешное скорое восстановление, ход хирургической процедуры разбивают на несколько этапов:
- удаление пораженной зоны;
- иссечение задетых соседних участков от примыкающих внутренних органов;
- восстановление целостности рабочих протоков;
- реконструкция пищеварительного канала;
- возвращение работоспособности желчного пузыря.
Чтобы добраться до далеко спрятанной в брюшной полости железы, медики применяют общий наркоз. Но тут следует внимательно отнестись к тем людям, которые ранее анестезию не испытывали на себе. Им стоит предварительно провести аллергическую пробу, чтобы избежать рисков возникновения анафилактического шока.
Для того чтобы освободить себе угол обзора, эксперт привлекает специальное оборудование – лапароскоп, а сама операция получает приписку лапароскопическая.
С помощью высокоточного устройства получится изучить состояние органов, а также осмотреть предполагаемую область для операции. В самом ее начале специалист обязан заблокировать сосуды, которые питают ПЖЖ. Потом производится основная фаза, а завершается все реконструкцией пищеварительной системы.
Для этого нужно произвести сочленении поджелудочной с кишечником и желудком, для чего привлекают анастомозы. Это означает, что некоторые органы соединят между собой, чтобы они «учились» выполнять работу за те, которые пришлось извлечь.
Когда нужно удалять хвост?
Чтобы повысить шансы на успешный исход, практически всегда резекция хвоста сопровождается извлечением селезенки. Чтобы снизить нагрузку на организм, сначала нужно перевязать целую группу сосудов. Только после этого на хвостовой элемент накладывается жом и пересекается пораженный отдел ПЖЖ.
Согласно протоколу следующей фазой идет накладывание специальной хирургической нити, которая называется лигатура. Ее накладывают на образованной культе – месте среза хвоста. Одновременно с этим нужно проконтролировать предупреждение обильного кровотечения, что делается за счет перевязки сосудов.
После частичной панкреатотомии возможные негативные последствия практически сходят на нет. Это означает, что риски последующего развития сахарного диабета стремятся к нулю. Заключительный пункт включает дренаж с закрытием брюшной полости.
Актуальность резекции тела ПЖЖ
Удаление тела железы является иногда вынужденной мерой, противиться которой не стоит ради сохранения общего нормального состояния здоровья. В отличие от хвостовой и головной части, тело рассекают по линии нижнего края. Это означает, что за отправную точку берут заднюю сторону брюшины.
Далее следует обход снизу поджелудочной, чтобы аккуратно освободить ее от наросшей клетчатки. Только после этого можно переходить к изучению сосудов и селезенки. Как только накладываются жомы, разрешается пересекать соответствующий участок органа.
Чтобы защитить брыжеечные сосуды, хирург обязательно воспользуется зондом Кохера. А если в процессе имело место быть обильное кровотечение, то его перехватывают с помощью так называемых москитов, а потом и вовсе перевязывают.
Дистальная часть является обязательной к резекции, после чего из сальника доктор кроит лоскут, чтобы укрыть им проксимальный отрезок. Это означает, что вырезанная мягкая ткань должна накрыть расположенный поближе к центру кусочек. Получается субтотальная операция, когда иссекается только проблемная часть.
Для успеха поперечной резекции используется кисетный шов, который отлично перекрывает даже обширную раневую поверхность.
Послеоперационное восстановление
Медики настаивают на том, что реабилитация после резекции носит такое же важное значение, как и сама операция. Объясняется это тем, что у больного часто после хирургического вмешательства фиксируют плохую всасываемость поступающих с пищей веществ. Из-за этого тело сталкивается с острым дефицитом пищеварительных ферментов.
Для нейтрализации дискомфорта в брюшине на регулярных началах придется употреблять ферментосодержащие препараты, которые назначает лечащий врач строго индивидуально. Он же подскажет режим их приема, конкретную дозировку. При резекции большей части панкреаса дополнительно назначается инсулин по обстоятельствам.
В первые дни после операции человек вообще обязан придерживаться азов лечебного голодания, а также следовать указаниям доктора. Если же пациент стал жертвой панкреонекроза поджелудочной железы, то ему придется чаще показываться на осмотре у гастроэнтеролога после выписки. Объясняется подобная категоричность повышенными рисками возможных осложнений.
Жизнь после удаления этого органа не заканчивается, требуется лишь придерживаться правильного рациона. Питание должно исключать продукты-провокаторы, среди которых числятся картофель, а также кондитерские изделия и прочие сладости, кофе, жареная еда, цельное молоко.
Традиционная белковая диета предусматривает полный отказ от проблемной жирной пищи и острых, копченых продуктов. Все они слишком сильно нагружают ослабленную пищеварительную систему. Под запрет попадают соленья. А все остальное снова становится доступным.
Главное – кушать маленькими порциями в течение всего дня и выпивать не менее полутора литров воды, чтобы поддерживать водный баланс на должном уровне. Отказ от вредных привычек тоже способствует укреплению здоровья.
Операции на поджелудочной железе

Операции на поджелудочной железе предусматривают множество подкатегорий, которые призваны улучшать качество уровня жизни пациентов гастроэнтерологического отделения.
Уникальность представленной железы заключается в том, что он одновременно является органом, который вырабатывает внешний и внутренний секрет. Он отвечает за выработку ферментов, которые гарантируют стабильное пищеварение. Секрет поступает по выводным протокам в кишечник. Также орган является генератором гормонов, которые поступают прямо в кровь. Если вовремя не оказать лечение, то пострадавшая железа быстро выходит из строя, задевая из-за своей дестабилизации соседние ткани.
Особенно опасным является вариант, когда у пострадавшего обнаружили опухоль онкологического характера, будь то доброкачественное или злокачественное образование. Практически всегда подобный сценарий требует вмешательства по удалению проблемного участка.
Медицинские показания
Анатомически поджелудочная железа принадлежит к верхнему отделу брюшной полости, располагаясь позади желудка. Место локализации находится довольно глубоко, что представляет некоторую сложность во время хирургического вмешательства.
Схематически орган можно разделить на три части: тело, хвост, головку. Все из них тесно прилегают к смежным органам. Так, головку огибают двенадцатиперстная кишка, а задняя поверхность прилегает к правой почке с надпочечником. Часть соприкасается с аортой, полыми венами, селезенкой и важным сосудистым путям.
Из-за столь плотной анатомической наполненности люди часто задаются вопросом, делают ли вообще частичное, либо полное иссечение органа. Но если за процедуру ответственен опытный хирург, то он справится даже со столь сложными задачами.
Уникальный орган поражает не только своей обширной функциональностью и расположением. У него довольно необычное строение, которое предусматривает не только соединительную ткань, но и железистый аналог. Дополнительно паренхиматозная составляющая организма имеет обильную сосудистую сеть и протоки.
Медики признают, что указанная железа мало понятна в плане этиологии и патогенеза. Из-за этого ее излечение часто предусматривает длительный комплексный подход. Иногда даже при положительной динамике проявляются негативные последствия.
Среди наиболее распространенных возможных осложнений выделяют:
- кровотечения;
- нагноения;
- рецидивы;
- расплавление окружающей ткани;
- выход агрессивного фермента за допустимые границы.
Среди основных медицинских показаний эксперты отмечают:
- острый воспалительный процесс;
- панкреонекроз;
- перитонит;
- панкреатит некротического формата с нагноением, что является показанием для экстренного проведения иссечения;
- абсцесс;
- травма с последующим кровотечением;
- новообразования;
- киста;
- псевдокиста.
Последняя вариация предусматривает болезненность и нарушения оттока.
В зависимости от первоисточника заболевания будет определяться тип операции. Современная классификация предусматривает следующие разновидности:
- некрэктомия, которую запускает некроз;
- тотальная панкреатэктомия;
- дренирование абсцесса;
- дренирование кисты.
Отдельно рассматриваются решения по надобности иссечения только части органа, что называется резекцией. Когда необходимо удаление головки, то используется один из наиболее популярных видов резекции – панкреатодуодельный. А при обнаруженных поражениях в области хвоста, либо тела не обойтись без дистального формата резекции.
Хирургия для помощи больным острым панкреатитом
После того как у пострадавшего подтверждают течение острого панкреатита, то сначала медики пытаются восстановить былое здоровье без операции. Но когда альтернативные подходы не дают должного результата, то без радикальных мер не обойтись.
Эксперты отмечают, что, несмотря на серьезность недуга, строгих критериев для показания к процедуре при панкреатите острого типа не существует.
Основными указателями о надобности привлекать хирургию числятся:
- инфицированный панкреонекроз, который характеризуется гнойным расплавлением тканей;
- неэффективность консервативной терапии сроком более двух дней;
- абсцессы;
- гнойные накопления при перитоните.
Особенную сложность даже для настоящих профессионалов считается некротическое течение болезни, когда нагноение преследует около 70% всех потерпевших.
Без радикальных решений смертность составляет 100%.
Когда у пациента подтверждают инфицированный панкреонекроз, то ему экстренно назначают открытую лапаротомию с очищением от омертвевших клеток и дренированием послеоперационного ложа.
Согласно статистике, около 40% клинических случаев требует в будущем повторную лапаротомию. Точный временной промежуток вряд ли озвучит даже опытный гастроэнтеролог. Причиной для повтора называют надобность до конца избавиться от вредоносных пораженных некрозом тканей.
При особенно сложных сценариях медики даже не ушивают брюшную полость, оставляя ее в открытом состоянии, чтобы при риске кровотечения быстро тампонировать проблемную зону.
Многих стоящих на учете в гастроэнтерологическом отделении больницы интересует факт того, сколько стоит подобная помощь. Но здесь нет определенной цифры, так как учитывает особенность каждой операции вместе с привлеченными лекарствами, анестезией и последующим восстановлением. Врачи предупреждают, что если пациенту сделали операцию, то это еще не конец трат.
Всегда сохраняется риск надобности повторного вмешательства. Цена повысится и из-за надобности проходить довольно длительную реабилитацию. Отдельно на стоимость влияет надобность прибегать к холецистэктомии. Эта мера нужна, если вместе с основным заболеванием у потерпевшего нашли еще желчнокаменную болезнь. Тогда за один заход хирург избавится и от желчного пузыря.
Какая операция показана при абсцессах
Если у человека подтвердили наличие абсцесса, то с отправкой в операционную затягивать нельзя. Особенно тогда, когда абсцесс стал прямым следствием ограниченного некроза после попадания инфекционного возбудителя. Иногда провокатором отклонения становится отдаленный период нагноения псевдокисты.
Обычно люди спрашивают, что можно предпринять в столь серьезной ситуации, кроме операции, но без вскрытия с дренированием жизнь человек вряд ли удастся спасти. В зависимости от территории поражения будет зависеть, какой технологии гастроэнтеролог отдаст предпочтение:
- открытой;
- лапароскопической;
- внутренней.
Первая комбинация базируется на лапаротомии, где фигурирует вскрытие абсцесса с дренированием его полости до тех пор, пока участок полностью не очистится.
Когда принимается вердикт в пользу лапароскопического дренирования, то обязательно привлекается лапароскоп, с помощью которого вскрытие проблемной точки происходит аккуратно. Далее эксперт удаляет нежизнеспособные ткани, устанавливает каналы для функционирования полноценного дренажа.
Сложной в исполнении и одновременно продуктивной методикой является внутреннее дренирование, трудность которого заключается во вскрытии абсцесса посредством вмешательства через заднюю стенку желудка. Для успешного исхода используется лапаротомический или лапароскопический доступ.

Итог представлен в виде выхода вредоносного содержимого через искусственно созданный свищ. Киста со временем облитерируется, а свищевое отверстие затягивается.
Нужна ли операция при псевдокисте
Псевдокиста является последствием острого воспалительного процесса в поджелудочной области. С физиологической точки зрения псевдокистой называют полость, которая не получила сформировавшуюся оболочку, а внутри ее имеется панкреатический сок.
Некоторые ошибочно полагают, будто такой диагноз – это рак, но на деле избавиться от него на порядок проще, нежели при диагностировании онкологии. Касается это даже ситуаций, когда обнаружены внушительные скопления вплоть до 5 сантиметров по диаметру.
Если не помочь больному на данном этапе, то он в скором времени столкнется с многочисленными осложнениями, которые выражаются в:
- сдавливании окружающих тканей или протоков;
- хронических болевых ощущениях;
- нагноении вплоть до образования абсцесса;
- эрозии сосудов с кровотечением из-за воздействия агрессивных пищеварительных ферментов;
- прорыве накоплений в брюшную полость.
Подтверждают подобные печальные сценарии многочисленные отзывы тех, кто уже успел пройти через столь сложное испытание. Им для облегчения состояния назначали:
- чрезкожное наружное дренирование;
- иссечение псевдокисты;
- внутреннее дренирование, что базируется на создании анастомоза кисты с желудком, либо петлей кисты.
Один из вариантов представленных выше выбирается исключительно на основе результатов анализов.
Особенности резекции
Удаление части органа назначается только тогда, когда по-другому спасти здоровье не получается. Обычно это происходит вследствие поражения новообразованием, либо после недавно перенесенной травмы, когда общий прогноз остается стабильно положительным. Очень редко к радикальному иссечению прибегают, если человек стал жертвой хронического панкреатита.
Из-за некоторых анатомических отличительных черт кровоснабжения железы удалить можно только одну из двух частей:
Но первое решение предусматривает обязательное вырезание двенадцатиперстной кишки, так как система имеет единое кровоснабжение.
Для снижения процентного соотношения рисков хирургического вмешательства на поджелудочной железе медики разработали несколько версий резекции. Наиболее востребованной является панкреатодуоденальная вариация, которую еще называют методом Уиппла. Технология опирается на извлечение не только пораженной головки железы вместе с огибающей орган двенадцатиперстной кишки, но и часть желудка, желчного пузыря и соседних лимфатических узлах.
Показано столь обширное вмешательство при раке фатерова сосочка или опухоли, которая расположилась на указанной территории. Но на иссечении дело не заканчивается, ведь хирург обязан соорудить отвод для желчи. Для реконструкции используют оставшиеся ткани железы. Внешне это будет выглядеть, будто специалист заново сформировал испорченные отделы пищеварительного тракта из того, что осталось в брюшной полости.
Программа восстановления предусматривает сразу несколько анастомозов:
- выходной желудочный отдел с тощей кишкой;
- проток культи поджелудочной с кишечной петлей;
- общий желчный проток с кишкой.
Изредка, исходя из сложившейся на момент проведения операции, хирурги отдают предпочтение панкреатогастроанастомозу. Он базируется на выводе панкреатического протока в желудок, а не как обычно – в кишечник.
Дистальная вариация необходима для освобождения от опухоли, которая дислоцируется в теле или хвосте. Считается, что это более тяжелый случай, если речь идет о злокачественных онкологических образованиях. Они практически всегда являются неоперабельными, так как слишком скоро прорастают в кишечную сосудистую систему. Из-за этого к столь радикальному решению хирурги чаще склоняются, если была подтверждена доброкачественность опухоли.

Трудностей добавляет тот факт, что дистальный аналог обязательно охватывает надобность удалить селезенку. Объясняется столь сложная система тем, что методика связана с распространением на послеоперационной стадии сахарного диабета.
Иногда планы приходится менять прямо на месте. При раскрытии брюшной полости доктор может отметить более обширное распространение патологии, что побудит его воспользоваться крайней мерой – тотальной панкреатэктомией. Это означает, что планируется полное иссечение органа ради сохранения здоровья.
Какие операции делают при хроническом панкреатите
Некоторые пациенты полагают, что при сахарном диабете вместе с сопутствующей дестабилизацией деятельности железы из-за хронического панкреатита выручит только операция. Но эксперты предупреждают, что при подобном состоянии поджелудочной можно надеяться только на облегчение состояния, а не на полное выздоравливание без рисков рецидива.
Чтобы помочь потерпевшим от хронической формы столь опасного недуга, медики разработали несколько практик в хирургии:
- дренирование протоков, что необходимо при ярко выраженной проблемной проходимости;
- резекция с дренированием кисты;
- резекция головки, что свойственно механической желтухе, стенозе двенадцатиперстной кишки;
- панкреатэктомия при масштабных поражениях.
Особенного внимания заслуживают камни, которые откладываются в протоках. Они частично, либо полностью блокируют прохождение секрета, что провоцирует острый болевой синдром. При сильных болях и невозможности ослабить их проявления с помощью фармакологических веществ, нет никакого другого выхода, кроме классической операции.
Такая техника носит название вирсунготомия. Она означает рассечение протока для удаления камня, либо дренаж выше уровня обструкции.
Успех пересадки органа
Относительно новым словом в хирургии по вопросам здоровья поджелудочной стала пересадка. Впервые она была произведена в 1967 году. Но уже тогда научные сотрудники знали, что менять органы получится только вместе с сопутствующей двенадцатиперстной кишкой.
Несмотря на то, что с другими внутренними органами после своеобразного обмена получается прожить довольно долго, то, сколько живут после такой пересадки, не особо радует. В официальной медицине наиболее длительная продолжительность жизни после успешного исхода составила чуть более трех лет.
Из-за слишком высоких рисков для пациента, а также высокого порога сложности эта пересадка не пользуется значительным спросом, даже если потерпевшему диагностировали злокачественное образование.
Трудности заканчиваются тем, что железа является гиперчувствительным компонентом брюшной полости. Даже при бережном прикосновении пальцем она получает существенные травмы. Если добавить к этому надобность сшить огромное число сопутствующих больших и маленьких сосудов, то манипуляция превращается в многочасовое испытание для всего медицинского персонала и пациента.
С поиском донора все тоже не особенно гладко, так как этот орган относится к непарным, что означает возможность взять его только от умершего человека. Он должен не просто подходить по всем параметрам, но и дать предварительное разрешение об использовании его органов для нуждающихся в этом.
Но даже если получится заполучить такого донора, то доставлять нужную часть брюшины необходимо сверхбыстро. Железа чувствительна к недостатку кислорода, а также начинает необратимые процессы через полчаса после прекращения стабильного кровотока.
Это означает, что даже после тщательно произведенного извлечения из предыдущего владельца в режиме заморозки она выживет не более пяти часов. Этого вряд ли хватит для организации транспортировки даже между соседними центрами трансплантации, а если добавить время на саму процедуру, то становится совсем непросто.
Если же пострадавшему повезло, и орган был доставлен в кратчайшие сроки, то алгоритм его установления включает:
- помещение в брюшину;
- соединение с печеночными сосудами;
- сопоставление с селезеночными и подвздошными сосудами.
Это сложно воплотить с технической стороны вопроса, а также сопровождается высоким шансом летального исхода вследствие обширного кровотечения и следующего за ним шока.
Послеоперационный период
После того как пациента переводят из операционной, ему в первые несколько суток назначают парентеральное питание. На практике это означает поступление специальных питательных растворов, которые вводятся через капельницу прямиком в кровь. Если позволяют возможности, то доктора настаивают на монтаже особенного кишечного зонда. Через него питательная смесь поставляет прямо в кишечник.
Уже через три дня разрешается начинать пить, а потом, по обстоятельствам назначается перетертая и полужидкая пища, которая не должна содержать соль, сахар. Но даже если диета соблюдается досконально, человек может столкнуться с некоторыми осложнениями вроде: гнойных воспалений; кровотечения; несостоятельности анастомозов; сахарного диабета; нарушение всасывания или переваривания еды.
Но подобное происходит достаточно редко, поэтому шансы на успешное выздоравливания сохраняются высокими. В отличие от некоторых других внутренних составляющих удаленная поджелудочная не представляет серьезной угрозы для пациента. При правильно подобранном питании и поддерживании лекарственной терапией получится прожить долгие годы без существенного снижения качества жизни.
Только стоит приготовиться к тому, что диеты придется придерживаться до конца своих дней, а также кушать не менее пяти раз в день небольшими партиями. Нужно следить за тем, чтобы трапеза оказалась легкой и без жира. Придется полностью отказаться от алкогольных напитков.
Вместо спиртосодержащих жидкостей лучше отдать предпочтение ферментным препаратам в кишечнорастворимой оболочке. Их индивидуально подберет лечащий врач каждому своему подопечному отдельно.
Необходимо будет ввести в привычку измерение уровня сахара, чтобы избежать развития сахарного диабета. Согласно статистике, он дает о себе знать в качестве осложнения только в половине случаев.
Только при учете всего вышеперечисленного и успешно проведенной операции получится снова вернуться к нормальной жизни. Не стоит пугаться резкого снижения веса в первые несколько месяцев после операции на органе, так как это привычное явление. Важнее всего – поддержать организм витаминами и сбалансированным питанием, чтобы не дать запуститься механизму сбоя иммунитета.
Читайте также:
