Поражение глаз медными осколками. Халькоз глаза
Добавил пользователь Skiper Обновлено: 28.01.2026
Поражение глаз медными осколками. Халькоз глаза
Изучение изменений глаз, вызнанных токсическим влиянием амагнитных металлических инородных тел, представляет большой интерес для практической офтальмологии. Ранения глаз с внедрением амагнитных осколков наблюдаются довольно часто, а операции удаления их еще до настоящего времени связаны со значительным повреждением тканей глаза. Поэтому удаление амагнитных осколков проводится не во всех случаях, у многих больных инородные тела остаются неудаленными. Знание ранних проявлений металлоза позволит начать своевременное лечение и предотвратить развитие необратимых патологических изменений и падение функций раненого глаза.
Экспериментальными работами и клиническими наблюдениями установлено, что амагнитные внутриглазные металлические осколки, помимо механического, оказывают также токсическое действие, которое обусловливает различные изменения в глазу в зависимости от химического состава и коррозионных свойств металла, величины и локализации инородного тела, продолжительности его пребывания в глазу, индивидуальных защитных реакций организма.
Изучение влияния на ткани глаз отдельных металлов, входящих в состав амагнитных инородных тел, показало, что степень их токсичности разная: наиболее токсична для тканей глаза медь и се сплавы, наименее токсичны так называемые благородные металлы — платина, золото, серебро. Медь и со сплавы наиболее часто входят в состав амагнитных металлических внутриглазных инородных тел, поэтому изменения глаз, вызываемые действием меди,— металлоз глаза первой группы подгруппы «а» по нашей классификации, наблюдаются чаще и изучены более подробно, чем мсталлозы глаз, обусловленные токсическим действием других металлов, входящих в состав амагнитных инородных тел.
До настоящего времени клиницисты-офтальмологи связывают с токсическим действием меди лишь поздние проявления этого процесса — халькоз глаза. Однако эксперименты на животных показывают, что токсическое действие меди начинается с момента со внедрения в глаз.
Впервые экспериментальное изучение действия медных осколков на глаз провел Leber, вводивший в глаза подопытных кроликов куски стерильной медной проволоки. Исследования Leber показали, что при наличии модных осколков в тканях глаза развивается асептическое нагноение. Процесс начинается в первые сутки и быстро прогрессирует, так что ужо через 24 часа инородное тело обыкновенно бывает покрыто экссудатом, имеющим желтовато-зеленоватую окраску и содержащим соединения меди. Через несколько дней наблюдается обратное развитие воспалительного процесса. Ото, по всей вероятности, связано с инкапсуляцией инородного тела, что в той или иной мере ограничивает токсическое влияние осколка на ткани глаза.
Реакция тканей глаза на внедрение медного инородного тела зависит от его локализации. Так, медное инородное тело, введенное в хрусталик и соприкасающееся с радужной оболочкой, переносилось глазом сравнительно хорошо и не всегда вызывало развитие катаракты. Введение медного инородного тела в стекловидное тело приводило к его сморщиванию, атрофической дегенерации и распространенному некрозу сетчатки, нередко к разрывам и отслойке ее. Одновременно с атрофическими явлениями в сетчатке происходила пролиферация пигментного эпителия.
Исследования Leber показали, что асептическое нагноение вокруг осколка возникает только вследствие токсического действия меди на глаз, причем чистая медь вызывает клинически более интенсивную реакцию, чем ее сплавы. По мнению Leber, медь частично растворяется в жидкостях глаза и распространяется путем диффузии. Это было подтверждено позднее микрохимическими исследованиями других авторов.
Экспериментальное изучение влияния медных инородных тел на глаз проводилось в дальнейшем многими исследователями, однако вызвать в эксперименте такие наиболее характерные для халькоза глаза человека изменения, как импрегнация солями меди роговицы, подсолнухообразная катаракта и халькоз сетчатки, не удалось.
Bar, изучая распределение меди в глазу, установил, что аминокислоты, образующиеся при распаде белков, в значительной степени усиливают ее растворимость. Основываясь на этих данных, автор стремился вызвать у животных характерную для халькоза подсолпухообразную катаракту путем введения в переднюю камору глаза раствора меди в пептоне Витте с добавлением трипсина. В 3 случаях автор получил коричневато-красное отложение меди на капсуле хрусталика, но картину, похожую на подсолнухообразную катаракту при халькозе, вызвать не удалось.
Loddoni обнаруживал у подопытных животных медь в хрусталике через 2 месяца после введения медного осколка в стекловидное тело, но подсолнухообразная катаракта не развивалась. Этот автор пытался вызвать и халькоз роговицы, вводя медные осколки под конъюнктиву, однако осколки инкапсулировались или выталкивались. Только один раз роговица вокруг осколка оказалась имбибированной медью. При введении в стекловидное тело медного осколка, медной пыли или раствора медного купороса после удаления хрусталика медь откладывалась на задней поверхности роговицы в виде кольца и содержалась в жидкости передней камеры глаза.
Попытка Due вызвать экспериментально подсолнухообразную катаракту введением кусочков меди в переднюю камеру глаза и стекловидное тело тоже не увенчалась успехом.
Takahaschi применив другую методику эксперимента (кормление животных пищей, богатой медью), вызвал гематогенный халькоз глаз у кроликов-альбиносов. Автор наблюдал появление кольца Кайзера—Флейшера в роговице и катаракты типа подсолнухообразной. Гистологически в отдельных тканях глаза было обнаружено отложение меди. Однако эти данные но нашли подтверждения. Glees, Pribilla, Voland вводили кроликам внутривенно препарат меди «эбесал». Однако ни кольца Кайзера—Флейшера, ни катаракты типа подсолнечника им наблюдать не удалось.
И. Ф. Воробьев установил, что медные и латунные осколки вызывают в тканях глаза воспалительную реакцию, которая временами затихает, а затем может появиться вновь. Наиболее характерным для токсического действия медных инородных тел автор считает выраженную эксудативную реакцию, особенно около инородного тела. У половины подопытных животпых ужо в первые месяцы отмечалось помутнение хрусталика, со временем приобретавшее желтоватый оттенок. Однако типичной подсолнухообразной катаракты автор не наблюдал.
Как и другие исследователи, И. Ф. Воробьев установил, что изо всех тканей глаза после введения медных осколков наиболее страдает сетчатка. Уже через 1—2 месяца после введения инородного тела в ней обнаруживаются дегенеративно-атрофические изменения. Постепенно сетчатка превращается в пленку из соединительной глиозной ткани. В сосудистой оболочке воспалительная реакция с круглоклеточной инфильтрацией и атрофическими изменениями развивается медленнее, чем изменения в сетчатке.
Б. В. Протопопов впервые изучил изменения химизма внутриглазных жидкостей при наличии металлических инородных тел в глазу. Особое значение этот автор придавал определению содержания азотистых веществ, так как количество азота и белка в водянистой влаге и стекловидном теле, по его миопию, является наилучшим показателем пропицаемости стенок сосудов и одним из индикаторов интенсивности воспалительного процесса. В первой серии опытов Б. В. Протопопов вводил в глаза кроликов осколки алюминия, во второй серии — железа, в третьей — меди.
При введении в глаз медных осколков количество азотистых веществ как в жидкости передней камеры глаза, так и в стекловидном теле было значительно больше, чем при введении осколков алюминия и железа. Количество азотистых веществ при наличии медных осколков в глазу было увеличено и тогда, когда клинические признаки воспаления были незначительные. На основании этого Б. В. Протопопов сделал вывод, что продукты окисления и после заживления раны извращают тканевый обмен и влияют на состав внутриглазных жидкостей. Поэтому наличие в глазу инородных тол, особенно медных, в конечном итого должно привести к чрезвычайно серьезным нарушениям функций глаза или к его полной гибели.
Таким образом, экспериментальное изучение влияния медных осколков на ткани глаз показывает, что их токсическое действие проявляется очень рано. Важно отметить, что патологический процесс, вызванный токсическим действием меди на глаз, наиболее остро протекает в начальном периоде, т. е. в первые дни и недели после введения в глаз инородного тела. В дальнейшем проявление токсического действия становится менее выраженным, что, по-видимому связано с образованием капсулы вокруг осколка. Получить клиническую картину, характерную для халькоза глаза человека, в эксперименте не удалось.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Диагностика халькоза глаз. Проявления
При исследовании методом фокального освещения омеднение роговицы обычно не удается обнаружить. В свете щелевой лампы в задних слоях роговицы видны отложения зернышек, имеющих цвет от бледно- или золотисто-голубого до зеленовато-золотистого. Эти отложения расположены параллельно лимбу в форме более или менее широкого кольца. Густота зернышек убывает по направлению к центру роговицы, где их, как правило, не бывает.
При гистохимическом исследовании (Jess) в кольцеобразном помутнении роговицы обнаружено отложение меди между эндотелием и десцеметовой оболочкой.
Симптом кольцеобразного помутнения роговицы нельзя считать патогномоничным признаком наличия внутриглазного медьсодержащего инородного тела, так как он наблюдается при гепато-лентикулярной дегенерации, или болезни Вильсона (кольцо Кайзера—Флейшера), обусловленной нарушением обмена меди в организме. Известны случаи появления кольцеобразных помутнений роговицы после длительного местного применений медьсодержащих препаратов (Sallmann).
Полихроматический блеск хрусталика, обнаруживаемый при наличии внутриглазных медьсодержащих осколков, при исследовании методом фокального освещения был описан Ertl. Характерная катаракта подсолнухообравного типа, которую иногда называют «медной катарактой», впервые была подробно описана Purlscher. Катаракта этого типа имеет вид круглого диска диаметром средней ширины зрачка, от которого радиально отходят лучи, не доходящие до экватора хрусталика. Помутнение более интенсивно в зоне диска, особенно па периферии его. Обнаруживается помутнение только при исследовании методом бокового освещения, в проходящем свото его не видно, в связи с чем эту катаракту называют также «кажущейся».
Jess выделил «медную» катаракту, названную им chalcosis lentis, как отдельную нозологическую единицу. Автор смог найти в литературе описание лишь 10 случаев нодсолнухообразной катаракты и сам наблюдал 12 случаев. В двух из этих 12 случаев глаза были энуклеированы и исследованы гистологически. Более частое появление «медной» катаракты Jess объяснял тем обстоятельством, что во время мировой войны и в послевоенное время снаряды изготовляли из сплавов с незначительным содержанием меди. Такие осколки не вызывают столь бурных воспалительных явлений с образованием токсического экссудата, как осколки из чистой меди, а приводят к медленному омеднению глаз. На основании своих гистологических исследований Jess считает местом отложения селей меди тонкий промежуточный слой между капсулой хрусталика и его эпителием. Такого же мнения придерживается Weiss. Однако Vogt обнаружил отложение меди и в эпителии хрусталика.
В стекловидном теле при наличии медного инородного тела развивается желтоватое помутнение и сморщивание. Эта реакция выражена слабее при наличии осколка незначительных размеров, а также если осколок состоит из сплава меди, олова и цинка (Jess). По наблюдениям Jess, у ряда больных осколки из сплавов меди в стекловидном теле вызывали настолько незначительную реакцию, что пострадавшие обращались за помощью только через несколько лет после ранения в связи с ухудшением зрительных функций. Изменения стекловидного тела, вызнанные действием медленно растворяющихся латунных осколков, Jess считает типичным и предлагает назвать халькозом стекловидного тела. По данным этого автора, биомикроскопически халькоз стекловидного тела характеризуется деструкцией, разжижением ого и появлением зеленовато-сероватого оттенка волокон; менаду волокнами стекловидного тела находятся блестящие золеновато-серые пылевидные частицы соединений меди.
Mailer считает, что изменения стекловидного тела возникают раньше других признаков халькоза.
Более других тканей глаза страдает от интоксикации медью сетчатка. Впервые клинические проявления интоксикации глаза медью были обнаружены при офтальмоскопическом исследовании сетчатки. Так, у больного с наличием внутриглазного инородного тела из содержащего медь сплава Smith обнаружил вдоль сосудов сетчатки желтоватые блестящие пятна. Появление таких пятен на сетчатке вследствие интоксикации глаза медью описывали и другие клиницисты (Goldzieher, Hirschberg, Ertl). Для обозначения этих своеобразных изменений Goldzieher предложил термин «халькоз сетчатки».
В отдельных случаях дегенеративный процесс в сетчатке может заканчиваться картиной, напоминающей пигментную дегенерацию. Нередко при наличии медных инородных тел внутри глаза развиваются дегенерация желтого пятна (Siegfried, Adamuck, Haab, Esser и др.), отек и гиперемия диска зрительного нерпа о последующей его атрофией.
В дальнейшем отдельные симптомы халькоза были объединены в симнтомокомплекс халькоза глаза. Однако до настоящего времени нечетко сформулированы все входящие в него признаки, но уточнены патогиомоничные симптомы, на основании которых можно поставить диагноз халькоза глаза. Не выяснено также, насколько развитие тех или других симптомов вызвано токсическим воздействием меди и насколько действием других металлов, входящих в состав сплавов.
В наиболее крупных руководствах, изданных в последнее время, авторы разделов о халькозе глаза (Duke-EJder, А. Г. Кроль, Jaonsch) не отрицают факта, установленного в эксперименте и подтверждаемого рядом клинических наблюдений, что медные осколки вызывают в глазу выраженное, нередко рецидивирующее воспаление с образованием экссудата. Однако в симптомокомлекс халькоза эти воспалительные изменения не включены, поскольку они возникают немедленно после попадания инородного тела внутрь глаза, а характерный симнтомокомплекс халькоза развивается через несколько месяцев (О. А. Дудинов) или даже лет (по данным В. И. Алексеевой, до 12 лет) после внедрения инородного тела.
Duke-Elder относит к синдрому халькоза следующие симптомы: зеленовато-синеватое кольцо на периферии роговицы; подсолнухообразную катаракту и (в виде исключения) отложения на задней поверхности хрусталика; импрегнацию цинновых связок; появление множества металлических частиц в жидкости передней камеры глаза; зеленоватый оттопок радужной оболочки; деструкцию стекловидного тела и отложение в нем меди; блестящие и сильно преломляющие образования па сетчатке.
А. Г. Кроль, Jaonsch и В. И. Алексеева характеризуют полную картину халькоза глаза почти так же, как и Duke-Elder.
Duke-Elder придает большое значение химическому составу осколка в развитии, характере и течении патологического процесса. Он считает, что инородные тела, содержащие болео 85% меди, вызывают сильную реакцию глаза с экссудацией, которая приводит к очень тяжелым последствиям. При меньшем количестве меди в осколке преобладает картина халькоза глаза и прогноз бывает более благоприятным.
Duke-Elder отмечает, что при халькозе может развиться иногда осложненная катаракта и в исключительных случаях вторичная глаукома, но эти изменения к симптомам халькоза автор по относит. А. Г. Кроль считает, что халькоз сопровождается различными осложнениями, которыо служат причиной неблагоприятного, исхода: иридоциклитом, вторичной глаукомой, образованием соединительнотканных шварт, которые часто приводят, к отслойке сетчатки и атрофии глазного яблока. В. И. Алексеева также относит вторичную глаукому, отслойку сетчатки и осложненную катаракту к осложнениям халькоза глаз. Иридоциклит автор не относит ни к симптомам, пи к осложнениям халькоза. Однако из приведенных В. И. Алексеевой историй болезни видно, что иридоциклит развивался у 1/3 наблюдавшихся ею больных, а у 7 больных вспышки придоциклита привели к потере остаточных функций глаз и слепоте. Автор объясняет развитие иридоциклита главным образом миграцией медпых внутриглазных инородных тел, но связывая его с токсическим действием металла.
Если считать, что ранние воспалительно-экссудативные явления по относятся к симптомокомплексу халькоза глаз, то возникает вопрос, был ли глаз до появления признаков халькоза здоров. Нельзя забывать, что в эксперименте в результате токсического воздействия медных и латунных инородных тел уже в очень ранние сроки — в течение нескольких недель, кроме воспалительной реакции, развиваются тяжелые атрофические изменения в сетчатке. Поэтому следует предполагать, что и в клинике у ряда больных до появления выраженных симптомов халькоза происходит патологический процесс, вызванный токсическим воздействием металлов и приводящий к ряду анатомических и функциональных изменений. Этим, по-видимому, объясняется тот факт, что передко у больных при наличии амагнитпых медьсодержащих осколков в глазу происходит постепенное снижение функций глаз, тогда как типичных симптомов халькоза не развивается.
Wageumann считал редким явлением сохранение функций глаза при наличии медного инородного тела, локализующегося в его ладном отделе. Такой благоприятный исход он связывал с незначительными размерами инородного тела, химической инертностью его поверхности или прочной инкапсуляцией осколка. Автор совершенно правильно подчеркивает, что нередко такое ареактивное пребывание инородного тела в глазу является обманчивым, кажущимся: после стихания воспалительпо-экссуда тинных явлений в глазу продолжается хронический дегенеративный процесс, который вывивает тяжелые изменения в оболочках глаза, особенно в сетчатке, зрительном нерве и стекловидном тело, что приводит к снижению функций глаза и дажо слепоте.
Какие же симптомы наиболее характерны для халькоза глаза? Соореz приводит истории болезни 3 длительно прослеженных им больных с халькозом глаз. Из этих историй видно, что основным симптомом процесса был экссудативный иридохориоидит, который у 2 больных рецидивировал и был причиной удаления глаз, а у одного больного — развития задней кортикальной, а затем полной катаракты. На глазном дне у этого больного были диссемииированные хориоидальные очаги.
Совершенно другая симптоматика преобладает при описании Jess 13 больных с халькозом глаз. Наиболее часто наблюдалась типичная подсолнухообразная катаракта — 11 больных. У 10 больных отмечалось зеленое кольцо в роговице, у 8 больных — омеднение радужной оболочки, у 9 больных — омеднение стекловидного тела и у 8 больных — омеднение сетчатки.
В. И. Алексеева считает наиболее частым и типичным признаком халькоза глаза омеднение роговицы. Автор указывает, что этот симптом особенно важен при афакии и секундарпой катаракте, т. е. когда отсутствует подсолнухообразная катаракта, а стекловидное тело и дно глаза нельзя рассмотреть. В. И. Алексеева приводит примеры, из которых видно, что изменения роговицы являлись у ряда больных единственным признаком, на основании которого ставился диагноз халькоза, т. е. автор считал его строго патогномоничным для халькоза. Однако, как это указывалось выше, подобные изменения роговицы, известные под названием кольца Кайзера—Флейшера, могут наблюдаться и при наличии в глазу латунных инородных тел (Jess), а также осколков, содержащих цинк или олово. Кроме того, цветное кольцо на периферии роговицы возникает в при гепато-лентикулнрной дегенерации.
Халькоз сетчатки, хрусталика и стекловидною тела описан главным образом при наличии в глазу латунных осколков, и вопрос о том, являются ли эти изменения следствием отравления глаза медью или вызваны токсическим действием других металлов, входящими в состав латуни, требует изучения.
Особого пересмотра в отношении патогномоничиости для халькоза глаза требуют такие симптомы, как деструкция и разжижение стекловидного тела и незначительные изменения цвета радужной оболочки. Оба эти симптома наблюдаются и при других внутриглазных инородных телах, особенно при осколках, состоящих из различных сплавов, поэтому нельзя связывать их с интоксикацией тканей глаза именно медью.
По мнению большинства авторов, классическим проявлением халькоза глаз считается подсолнухообразная, или медная, катаракта. Иначе обстоит дело в отношении задних субкапсулярных, кортикальных и полных катаракт.
Учебное видео осмотра глаза при боковом фокальном освещении
Металлоз глаза
Металлоз глаза – это патология, которая развивается из-за попадания в глаз металлического обломка. Клиническая картина представлена снижением остроты зрения, появлением «плавающих помутнений», «тумана» перед глазами, выраженным дискомфортом, повышенной слезоточивостью, светобоязнью. Диагностика включает проведение визометрии, биомикроскопии, периметрии, гониоскопии, УЗИ, бесконтактной тонометрии, рентгенографии орбиты. Тактика лечения сводится к удалению инородного тела. Дополнительно показано назначение унитиола, противовоспалительных антибактериальных средств.
Общие сведения
Металлоз глаза – заболевание, которое зачастую рассматривают в контексте профессиональных патологий. Болезнь наиболее распространена среди металлургов, токарей, сварщиков. Согласно собранным в офтальмологии статистическим данным, около 78% случаев обусловлены несоблюдением техники безопасности на производстве. Соотношение встречаемости сидероза к халькозу составляет 2:1. Развитие классической клинической картины халькоза наблюдается, только если сплав осколка не менее чем на 85% состоит из меди. Металлоз чаще диагностируется у лиц мужского пола работоспособного возраста, что связано с условиями труда. Отмечается повсеместная распространенность.
Причины
Возникновение заболевания обусловлено попаданием металлического обломка в глазное яблоко. Основные факторы риска представлены несоблюдением правил личной безопасности при работе с металлом в бытовых или производственных условиях. В редких случаях сидероз развивается при отложении эндогенного железа, образованного из элементов крови при массивных внутриорбитальных кровоизлияниях. Внедрение медьсодержащих инородных тел внутрь глазницы чаще провоцируется травматическими повреждениями вследствие взрыва патронов, мины, гранаты. Клиническая симптоматика халькоза прогрессирует при попадании в глаз не только меди, но и медных сплавов.
Патогенез
Металлоз возникает в том случае, если металлическое инородное тело глаза не было своевременно изъято. Окисление обломка ведет к токсико-дистрофическим изменениям внутриглазных структур. Развитие сидероза провоцирует токсическое воздействие продуктов окисления железа. Это приводит к окрашиванию рядом расположенных структур в ржавый оттенок, помутнению хрусталика и нейроретинопатии. В патогенезе халькоза ведущее значение отводится окислительным процессам, которые вызывает медь. Отложения пигмента приобретают желто-зеленый или голубой оттенок. В первую очередь поражается хрусталик, роговая и сетчатая оболочки.
Классификация
Металлоз глаз – это приобретенная патология. В зависимости от типа металла, из которого состоит инородное тело, заболевание классифицируют на сидероз и халькоз. В соответствии с клинической классификации выделяют следующие стадии:
- I – латентная. Характеризуется развитием типичных признаков травматического повреждения: образованием перфорационного отверстия, вторичными изменениями внутриглазных структур, наличием чужеродных металлических частиц.
- II – начальных проявлений. Возникновение симптоматики обусловлено окислительными процессами, которые провоцирует патологический агент в орбитальной полости. Задняя поверхность роговицы пигментирована. Пылевидные отложения пигмента визуализируются на оболочках переднего сегмента глазного яблока и в стекловидном теле.
- III – развитой металлоз. Пигментные отложения проникают в толщу роговой и радужной оболочек, хрусталика, стекловидного тела. Поражение сетчатки имеет вид пигментного ретинита.
- IV – тотальная. Массивное отложение пигментоцитов приводит к помутнению хрусталика, деструктивным изменениям оболочек.
Симптомы металлоза глаз
На начальном этапе заболевания пациенты предъявляют жалобы, связанные с ранением глазного яблока металлическим обломком. Возникает выраженная боль в глазнице, образуется субконъюнктивальное кровоизлияние. Боли иррадиируют в область надбровных дуг, лобные и височные доли. Даже при небольшом размере инородных частиц больные отмечают выраженный дискомфорт, который сопровождается жжением, резью в глазах, повышенным слезотечением. Дальнейшая симптоматика обусловлена токсико-дистрофическими изменениями структур глаза. Специфическим симптомом хронического халькоза является гетерохромия радужки, при которой на стороне поражения определяется зеленоватая окраска. Реже удается визуализировать кольцо Кайзера-Флейшера, появляющееся на границе роговой оболочки и склеры.
Характерное проявление сидероза – гемералопия, при которой резко нарушена темновая адаптация. При прямой форме заболевания вокруг осколка выявляется зона гиперпигментации. Непрямой вариант патологии длительное время не имеет специфических симптомов. Обычно металлической осколок становится случайной диагностической находкой. При поражении макулярной зоны резко снижается острота зрения, появляется «пелена» или «туман» перед глазами. Прогрессирование патологии приводит к слепоте. Следствием повреждения парамакулярных отделов является формирование скотом, нарушение периферического зрения, светобоязнь.
При маленьких обломках патология продолжительное время имеет бессимптомное течение, однако пигментная дисперсия ведет к прогрессированию вторичных осложнений. Поражение сетчатки проявляется появлением «мушек» в поле зрения, что свидетельствует об отслойке оболочки. При дистрофических изменениях стекловидного тела пациенты обнаруживают «плавающие помутнения» перед глазами. Зрительная дисфункция проявляется фотопсиями, метаморфопсиями. Типичная клиническая картина металлоза развивается спустя несколько месяцев или даже лет после проникающего ранения.
Осложнения
В большинстве случаев данная патология осложняется катарактой, что вызвано скоплением частиц пигмента в толще хрусталика. При распространении процесса на внутреннюю оболочку возникает ее отслойка. Нарушение внутриглазной гидродинамики приводит к вторичной глаукоме. У большинства пациентов удается диагностировать признаки офтальмогипертензии. Помутнение стекловидного тела может переходить в его полную деструкцию. Наиболее тяжелое осложнение металлоза – полная слепота. Механическое повреждение увеального тракта провоцирует кровоизлияния в стекловидное тело или переднюю камеру.
Диагностика
Постановка диагноза базируется на анамнестических данных, физикальном осмотре пациента офтальмологом и результатах инструментальной диагностики. Визуально определяется травматическое повреждение глазного яблока, реже – рубцовые изменения оболочек. Из анамнеза удается установить связь между развитием заболевания и травмой, проведением оперативного вмешательства. В комплекс офтальмологического обследования входит:
- Визометрия. На 1-2 стадии острота зрения снижается незначительно. Нарастание вторичных изменений на 3-4 стадиях приводит к выраженной зрительной дисфункции вплоть до слепоты.
- Периметрия. Зрительное поле сужается по концентрическому типу.
- Гониоскопия. Дает возможность выявить пигментные отложения в углу передней камеры. По окраске патологических включений можно судить о виде металла. Голубой или зеленоватый цвет говорит о меди, коричневый – о железном инородном теле.
- УЗИ глаза. Позволяет визуализировать инородное тело в полости глазницы, а также изменения заднего полюса глазного яблока при помутнении хрусталика. Определяется неоднородная эхогенная структура оптических сред.
- Бесконтактная тонометрия. При закупорке пигментоцитами дренажной системы повышается внутриглазное давление.
- Биомикроскопия глаза. На 1 стадии визуализируются незначительные изменения оптических сред, рубцы на роговой оболочке, признаки травматической катаракты. При 2 стадии наблюдаются поверхностные пигментные отложения на радужке, передней капсуле хрусталика. Характер деструктивных изменений зернистый, реже нитчатый. На 3 стадии глубокое проникновение отложений обуславливает развитие катаракты, образование «ватоподобных» помутнений.
- Офтальмоскопия. При осмотре глазного дна определяются признаки пигментного ретинита. Из-за патологических включений сетчатки распространены случаи ее периферической отслойки.
- Рентгенография орбиты. Позволяет выявить рентгеноконтрастные инородные частицы, установить их локализацию и характер повреждения костных стенок.
Лечение металлоза глаз
Лечение пациентов с металлозом глаз проводится в два этапа. Вначале показано хирургическое удаление инородного тела из орбитальной полости. При наличии воспалительной реакции со стороны глазных оболочек требуется короткий курс антибиотиков и глюкокортикостероидов. Длительность консервативной терапии составляет 5-7 дней. При высоком риске сужения зрачкового отверстия назначаются инстилляции мидриатиков. Дополнительно может использоваться внутривенное введение ингибиторов протеолиза, витаминотерапия. Применение унитиола обеспечивает связывание токсических продуктов металла с их последующим преобразованием в неактивные соединения. Эффективность йодистого калия доказана только при 1, в меньшей степени – 2 стадии болезни.
Тактика ведения больных на следующем этапе определяется характером вторичных изменений со стороны глаза. Развитие катаракты требует проведения факоэмульсификации с последующей имплантацией интраокулярной линзы (ИОЛ). При возникновении симптомов офтальмогипертензии назначается гипотензивная терапия. В случае вторичной глаукомы консервативное лечение неэффективно, поэтому показано оперативное восстановление путей оттока внутриглазной жидкости. При первых признаках отслойки сетчатки осуществляется лазерная коагуляция. При выраженной деструкции стекловидного тела проводится витреолизис. Тотальное поражение требует выполнения витрэктомии.
Прогноз и профилактика
Исход заболевания определяется множеством факторов (локализация, размер инородных частиц, ход раневого канала, стадия болезни). Своевременное лечение на 1-3 ст. зачастую позволяет стабилизировать процесс и сохранить зрение. При 4 стадии тотальное поражение приводит к необратимой потере зрения, однако при парамакулярном расположении металлического обломка возможна незначительная зрительная дисфункция. Специфические методы профилактики не разработаны. Неспецифические превентивные меры сводятся к использованию защитных очков при работе со сплавами и металлом лицами из группы риска (сварщики, металлурги, токари).
Инородные тела глаза
Инородные тела глаза – поверхностно или глубоко расположенные чужеродные предметы различных отделов придаточного аппарата глаза, глазницы и глазного яблока. Инородные тела глаза проявляют себя слезотечением, болью, гиперемией и отеком конъюнктивы, блефароспазмом. Для выявления инородных тел различной локализации может использоваться наружный осмотр глаз с выворотом век, биомикроскопия, офтальмоскопия, рентгенография орбиты, гониоскопия, диафаноскопия глаза и его придатков, УЗИ. Помощь при попадании инородных тел в глаз заключается в хирургической обработке раны, обильном промывании конъюнктивальной полости, направлении пострадавшего в офтальмологический стационар для извлечения попавшего в глаз предмета безоперационным или хирургическим путем.
МКБ-10
Инородные тела глаза являются довольно распространенной и серьезной проблемой в офтальмологии. Инородные тела глаза могут вызывать токсические и механические повреждения органа зрения, воспалительную реакцию (блефарит, конъюнктивит, кератит, увеит), кровоизлияния (гемофтальм), вторичные осложнения (глаукому, катаракту, отслойку сетчатки, эндо- и панофтальмит).
В зависимости от места внедрения чужеродных предметов различают инородные тела век, конъюнктивы, роговицы, глазницы и глазного яблока. По характеру инородные тела глаза делятся на магнитные (железосодержащие) и немагнитные (дерево, стекло, земля, песок, содержащие медь, алюминий и другие металлы и т. д.).
Инородные тела конъюнктивы
Характеристика
Инородные тела слизистой глаза чаще всего представлены мелкими предметами: песчинками, частицами земли, металла, угля, камня, волосками, ресницами, жесткими волокнами некоторых растений и т. д. В зависимости от силы внедрения инородные тела глаза могут оставаться на поверхности конъюнктивы или проникать в слизистую.
При нарушении целостности конъюнктивы инородное тело глаза вызывает образование инфильтрата или грануляции из лимфоцитов, гигантских и эпителиоидных клеток, напоминающей туберкулез конъюнктивы. Своевременно неудаленное инородное тело конъюнктивы может инкапсулироваться. Инородные тела слизистой глаза сопровождаются слезотечением, болью, светобоязнью, дискомфортом, блефароспазмом, конъюнктивитом. Выраженность конъюнктивальной инъекции может быть различной.
Диагностика
Диагностика инородного тела проводится в ходе тщательного наружного осмотра слизистой глаза с выворотом век. Рефлекторные мигательные движения и усиленное слезоотделение способствует перемещению свободно лежащих инородных тел глаз по конъюнктивальной полости; чаще всего частицы и осколки задерживается в бороздке, расположенной вдоль края века.
Лечение
Поверхностно лежащие инородные тела глаз удаляют с конъюнктивы влажным ватным тампоном, смоченным в антисептическом растворе, или путем струйного промывания конъюнктивальной полости. При внедрении инородных тел глаз в ткани в полость конъюнктивы закапывают 0,5% р-р дикаина, затем посторонний предмет удаляют с помощью иглы, пинцета или желобоватого долотца. После извлечения инородного тела глаза назначают инстилляции раствора и закладывание мази сульфацетамида за веки в течение 3-4 дней.
После удаления инородного тела конъюнктивы явления раздражения глаза довольно быстро регрессируют; зрительная функция не страдает.
Инородные тела роговицы
Попадающие в глаза инородные тела могут оставаться на поверхности роговицы или внедряться в нее на различную глубину. Это зависит от структуры и величины частиц, наличия у них острых зубцов или граней, силы и скорости попадания в глаз. Залегание инородного тела может быть поверхностным, срединным или глубоким. Среди глубоко проникающих в роговицу инородных предметов обычно встречаются частицы металла.
Инородные тела глаза нередко повреждают эпителий роговицы, способствуя проникновению инфекции и развитию кератита. Уже через несколько часов в тканях роговицы вокруг инородного тела образуется воспалительный инфильтрат, развивается перикорнеальная сосудистая инъекция. Глубоко расположенные инородные тала глаза могут одним концом проникать в переднюю камеру. Неизвлеченные поверхностные или срединно расположенные инородные тела роговицы со временем осумковываются или нагнаиваются. Жалобы включают боль, ощущения инородного тела («песчинки», «соринки») в глазу, слезотечение, светобоязнь, непроизвольное смыкание век, ухудшение зрения.
Характер и глубину залегания инородных тел роговицы глаза уточняют с помощью диафаноскопии, биомикроскопии. Обычно при офтальмологическом осмотре инородное тело роговицы глаза определяется в виде темной или серой блестящей точки, окруженной тонким ободком инфильтрата. Для исключения возможности проникновения инородных тел в переднюю камеру глаза проводится гониоскопия.
Удаление инородного тела роговицы производится после закапывания раствора анестетика: поверхностные частицы осторожно снимают влажным ватным тампоном; внедрившиеся глубоко в роговицу извлекают с помощью специального копья или желобоватого долотца. После извлечения осколка на глаз накладывается стерильная защитная повязка; рекомендуются инстилляции в конъюнктивальный мешок антисептических капель, закладывание за веко антибактериальных мазей. Также может потребоваться выполнение субконъюнктивальных инъекций антибиотиков.
При удалении инородных тел из роговицы глаза существует опасность прободения роговой оболочки или проталкивания извлекаемого предмета в переднюю камеру, поэтому все манипуляции должны проводиться в условиях медицинского учреждения опытным хирургом-офтальмологом.
После извлечения поверхностно расположенных инородных тел роговицы глаза, значимых последствий, как правило, не возникает. Глубокое повреждение роговицы глаза инородным телом в дальнейшем может привести к развитию неправильного астигматизма, помутнений роговой оболочки, снижению остроты зрения.

Инородные тела полости глаза
Инородные тела полости глаза (внутриглазные инородные тела) встречаются 5-15% случаев всех повреждений глаз. При этом меньшая часть инородных тел задерживается в переднем отделе глаза (передней и задней камере, радужке, хрусталике, ресничном теле); большая часть попадает в задний отдел глаза (стекловидное тело, сосудистую оболочку).
Внутрь глаза чаще проникают металлические инородные тела (около 85%), реже попадают осколки стекла, камня, дерева. В зависимости от величины, химических свойств, микробного загрязнения, локализации и времени нахождения в глазу инородные тала могут вызывать патологические изменения: рецидивирующие иридоциклиты, стойкие помутнения и шварты в стекловидном теле, вторичную глаукому, дистрофию и отслойку сетчатки, халькоз и сидероз глаза. Инертные мелкие частицы могут осумковываться, не вызывая раздражения; инфицированные патогенной флорой предметы могут сопровождаться гнойным эндофтальмитом; ранение крупными осколками нередко приводит к размозжению и гибели глаза.
При попадании инородных тел внутрь глаза осмотр выявляет наличие входного отверстия в роговице, радужке, зрачке или склере – зияющего либо с сомкнутыми краями. При зиянии раны через нее могут выпадать внутренние оболочки, стекловидное тело, хрусталик. Нередко выявляется массивное кровоизлияние в переднюю камеру глаза. При проникновении инородного тела глаза через зрачок нередко отмечается травма хрусталика и его помутнение (вторичная катаракта).
Диагностика инородных тел глаза требует тщательного обследования с выполнением диафаноскопии, офтальмоскопии, биомикроскопии, гониоскопии, рентгенографии, УЗИ глаза, томографии. Для обнаружения металлических соколков проводится электролокация, магнитная проба.
Внутриглазные инородные тела подлежат удалению хирургическим путем. Для профилактики иридоциклита, панофтальмита, эндофтальмита назначаются субконъюнктивальные и внутримышечные инъекции антибиотиков.
Чаще всего инородные тела глаза удаляют через разрез лимба, роговицы или склеры (передним путем) с помощью специального глазного магнита, пинцета или шпателя. При расположении предмета в задней камере глаза производится иридэктомия или иридотомия с последующим извлечением осколка. При набухании хрусталика, развитии халькоза или катаракты показана экстракапсулярная или интракапсулярная экстракция хрусталика вместе с инородным телом. При гемо- и эндофтальмите производят витрэктомию; при крайне тяжелых повреждениях может потребоваться проведение энуклеации глаза.
После извлечения немагнитных или магнитных инородных тел из глаза проводят местное и системное лечение. При инородных телах полости глаза прогноз в отношении зрительной функции и сохранности самого глаза всегда серьезный.
Инородные тела глазницы
Внедрение инородных тел в глазницу происходит через веки, конъюнктиву, при прободении глазного яблока. Среди попадающих сюда предметов встречаются осколки металла, стекла, камня, дерева, которые могут вызывать асептическое воспаление или гнойный процесс в орбите (флегмону глазницы).
Клиническая картина характеризуется наличием входного раневого отверстия, отечностью век и конъюнктивы, экзофтальмом, офтальмоплегией, локальной потерей кожной чувствительности, нарушением чувствительности роговицы. При повреждении стенок глазницы инородное тело глаза может проникнуть в носовую полость или придаточную пазуху. При повреждении инородным телом прямой мышца глаза возникает диплопия. В случае ранения зрительного нерва отмечается резкое снижение остроты зрения или слепота; при повреждении ветвей тройничного нерва наблюдается снижение чувствительности верхнего века, спастический заворот нижнего века, нейропаралитический кератит.
Основными методами выявления инородных тел глазницы служат рентгенография орбиты, рентгенография придаточных пазух носа, рентгенография костей черепа. При необходимости ведение пациента с инородным телом глаза осуществляется офтальмологом совместно с отоларингологом и неврологом.
Инородные тела глаза, расположенные близко к поверхности входного отверстия, удаляют после первичной хирургической обработки раны. В некоторых случаях может потребоваться проведение орбитотомии, фронтотомии, сфеноидотомии, этмоидотомии, гайморотомии. Обязательно назначается массивная антибактериальная терапия.
Прогноз зависит от локализации, величины и характера инородного тела глазницы, тяжести повреждений. В том случае, если отсутствует повреждение зрительного нерва, прогноз в отношении сохранности зрения благоприятный.
Профилактика
Чаще всего инородные тела попадают в глаза при несоблюдении техники безопасности, поэтому основные меры профилактики заключаются в использовании защитных очков во время проведения столярных, слесарных, сельскохозяйственных и других работ. При попадании инородного тела в глаз не следует пытаться удалить его самостоятельно – это может привести к миграции осколков, повреждению глубоких структур глаза и тяжелым осложнениям.
Сидероз и халькоз (металлозы глаза). Причины и лечение
Металлозом называют поражение глаза, которое связано с токсическим воздействием металла. Обычно металлический предмет находится внутри глаза и подвергается коррозии.
Симптомы металлоза
Проявления металлоза зависят от свойств того металла, который находится внутри глаза. Часто в глазное яблоко проникают медные или железные частицы. Эти состояния называют сидерозом и халькозом, соответственно. За счет развития современного офтальмологического лечения, металлозы возникают довольно редко. В том числе роль играет полноценное удаление всех металлических частиц из глаза при проведении микрохирургического вмешательства. При этом важно извлечь инородное тело из глаза как можно скорее. Чтобы обнаружить металлический инородный предмет внутри глазного яблока, следует собрать анамнез, провести эхографию, ренген и МРТ.
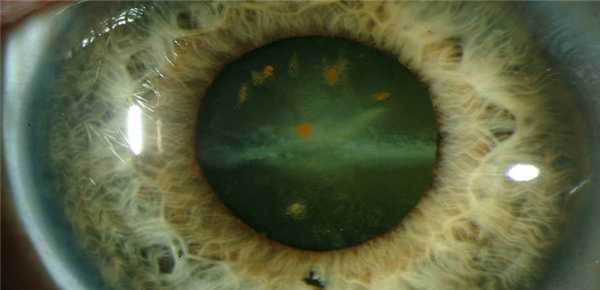
Сидероз возникает при длительном нахождении внутри глаза растворимых соединений железа. Со временем оно соединяется с углекислотой, превращаясь постепенно в оксид железа. Ранним признаком сидероза является изменение радужной оболочки, в которой откладываются особые пигменты. Внешне это проявляется формированием желтых или оранжевых точек, определяемых при биомикроскопии, а иногда и при обычном визуальном осмотре. Пигмент может также откладываться под передней капсулой хрусталика. Одновременно может возникать мидриаз, зрачок хуже реагирует на источник света.
При сидерозе могут возникать минимальные изменения в сетчатке, похожие на пигментное перерождение, но уловить их довольно сложно. В стекловидном теле иногда образуется оранжевая взвесь из пигмента.
При соединении железа с молекулами белков происходит повреждение ганглиозных клеток и зрительного волокна. В результате страдает сумеречное зрение, снижается темновая адаптация. Также отмечается общее снижение остроты зрения, а при периметрии можно выявить сужение границ поля зрения (в особенности зеленого и красного цветов). В случае массивного сидероза возможно развитие диффузной катаракты и вторичной глаукомы, также нередки случаи рубцового перерождения вещества стекловидного тела и даже отслойки сетчатки.
При этом иногда инородные частицы могут инкапсулироваться в тканях глаза, не оказывая негативного влияния, или же полностью растворяться.
Халькоз связан с повреждением глаза соединениями меди. Это приводит к развитию дистрофии и воспалительных явлений. Медь химически активна и растворяется в хорошо васкуляризированных тканях. При бурном воспалении возможно развитие эндофтальмита и панофтальмита. Если же воспаление ограниченное, то может сформироваться инкапсулированный абсцесс. Так как зрительная функция долгое время остается неизмененной, обнаружить халькоз на ранних стадиях бывает трудно.
Чаще всего халькоз проявляется так называемой медной катарактой, которая по внешнему виду напоминает цветок подсолнуха. В области помутнения имеются голубовато-желтые отложения мелких зерен медного пигмента. На поздних стадиях халькоза может присоединиться поражение роговицы, в эндотелии которой откладывается пигмент, особенно в периферической области.
Для халькоза характерно окрашивание стекловидного тела в золотистый, оливковый цвета. В глазном дне также могут присутствовать признаки омеднения. Однако диагностировать это довольно трудно из-за поражения стекловидного тела и хрусталика. Наибольшие изменения обычно присутствуют в области желтого пятна (красноватые глыбки пигмента в виде венка). Водянистая влага глаза также может быть окрашена солями меди в зеленовато-ржавый цвет.
При халькозе и воспалении развиваются осложнений (вторичная глаукома, воспалительная катаракта, отслойка сетчатки, гибель глаза). Симптомы заболевания (снижение аккомодации, темновой адаптации, появление парацентральных кольцевидных скотом, сужение поля зрения и т.д.) могут быть выражены в различной степени. Иногда заболевание приводит к полной слепоте, однако в ряде случаев нестойкие соли меди постепенно выводятся из структур глаза.
Профилактика и первая помощь
Для предотвращения развития металлозов, следует тщательно удалять все инородные тела из глаза, а также инкапсуляции. Для этого используют лазерную коагуляцию, фотокоагуляцию, растворение металлических предметов при помощи физиотерапевтического воздействия.
Лечение металлоза
При развитии признаков металлоза, нужно провести симптоматическое лечение, которое включает йодистые препараты, унитиол, этилморфина гидрохлорид, цистеин, кислород, пирогенал и т.д. При необходимости проводят хирургическое вмешательство (удаление катаракты, измененного вещества стекловдного тела, антиглаукоматозные операции, лечение отслойки сетчатки).
Читайте также:
- Правый изгиб ободочной кишки. Топография правого изгиба ободочной кишки. Синтопия правого изгиба ободочной кишки. Кровоснабжение правого изгиба ободочной кишки.
- Предуктальная коарктация аорты. Признаки и диагностика предуктальной корактации аорты.
- Сократимость миокарда и давление наполнения. Сердечный выброс (СВ)
- Омская геморрагическая лихорадка. Эпидемиология омской геморрагической лихорадки. Клиника омской геморрагической лихорадки.
- Влияние хлордиазепоксида на эмоциональное состояние. Влияние холинолитиков на эмоциональное состояние
