Причины панариция - гнойного воспаления кисти
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Клиника и диагностика панариция (гнойного воспаления кисти)
Диагностика панариция: для своевременного установления диагноза, что является необходимым, следует быть знакомым с характерными симптомами панариция. Первым симптомом является внезапная спонтанная боль, принуждающая больного обращаться к врачу. Сильная, распирающая, пульсирующая боль обычно ночью становится нестерпимой.
Больной, как правило, не может спать по ночам. При опущенном положении руки боль усиливается, поэтому больные приходят к врачу с поднятой рукой. Характер боли больше всего напоминает мучительную зубную боль. Боль временами на некоторое время уменьшается, что отнюдь не является признаком улучшения. Уменьшение боли связано с прорывом процесса во влагалище сухожилий или же переходом его на тыл кисти.
При надавливании боль значительно усиливается. Поэтому воспаленный участок никогда не следует пальпировать. Пальпацию воспаленного очага следует проводить только при помощи пуговчатого зонда. Пальпация начинается на границе здорового и воспаленного участка.
Верт предлагает провести такое исследование в сидячем положении как врача, так и больного, так как «таким образом исследование происходит более спокойно и результат является более достоверным». Пальпация при помощи пуговчатого зонда является незаменимым исследованием, так как она является наиболее простым методом для определения локализации панариция.
Локализация очага соответствует месту наибольшей чувствительности, а не наибольшей припухлости, покраснению или же свищу! Поэтому целью пальпации зондсм является определение места наибольшей чувствительности, чем определяется локализация и величина воспаленного очага. Зоны чувствительности при различной локализации панарициев показаны на рисунке (по схеме Джозефа и Крёмера).
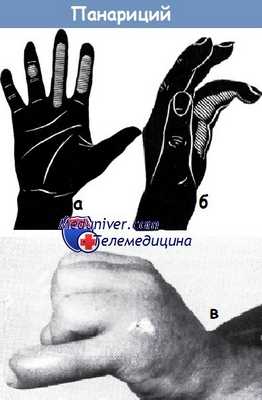
а - зоны болезненности при исследовании с помощью пуговчатого зонда. В области средней фаланги безымянного пальца— подкожный панариций. На среднем пальце — панариций сухожильного влагалища, на указательном пальце — панариций сухожильного влагалища, не распространенный на все влагалище
б - характерное положение безымянного пальца при наличии сухожильного панариция: палец согнут
в - изъязвленные опухоли (на фото — саркома мизинца) могут симулировать панариций. При подозрении на опухоль следует произвести биопсию
Покраснение кожи при глубоких панарициях часто отсутствует или же наступает позже, после появления припухлости. Итак, отсутствие этого симптома не говорит против диагноза панариция!
Припухлость наблюдается при любом панариции. Все же не следует забывать о том, что место наибольшей припухлости не соответствует локализации очага воспаления. Припухлость — это не что иное как воспалительный отек, который между прочными соединительнотканными пучками ладонной стороны не имеет достаточного для себя пространства, поэтому часто переходит и на тыльную сторону.
При рассмотрении припухлости очень полезно сравнивать больную и здоровую руки. Если мы имеем дело с далеко зашедшим процессом, припухлость может распространиться на весь палец или на всю кисть, причем тыл кисти является более сильно припухшим, чем ладонная поверхность. Поэтому правило, по которому разрез следует провести через наибольшую припухлость при нагноительных процессах, теряет свое значение, так как наибольшая припухлость не совпадает с местом гнойника. Разрез проводится над местом наибольшей чувствительности.
Флюктуация наступает при воспалении и инкапсуляции воспалительного очага. Этот признак в случае нагноительных процессов кисти не может считаться достоверным ввиду особого строения кисти. Глубокие панариции флюктуируют крайне редко, поэтому отсутствие флюктуации ни в коем случае не указывает на отсутствие гнойника.
При опущенном положении кисти приток крови увеличивается, что увеличивает напряжение в воспаленных тканях и усиливает боли. Поэтому больные удерживают руку в приподнятом положении и сгибают палец для уменьшения боли. Таким образом, некоторые панариции характеризуются определенным положением пальцев. При нагноительных процессах сухожильных влагалищ наблюдается сильное сгибание пальца, при флегмоне ладони кисть принимает положение, соответствующее симптому червеобразных мышц.
Попытка изменить такое положение даже пассивным путем сопровождается сильнейшими болями. Отмечается и отсутствие функции: больной не может пользоваться воспаленным, а нередко и остальными пальцами.
Температура. Поверхностные, не злокачественные нагноительные процессы кисти обычно сопровождаются незначительным субфебрилитетом или же повышением температуры до невысоких цифр. Иногда даже поверхностные панариции могут начинаться внезапно в сопровождении высокой температуры и озноба. Итак, изменение температуры при панариции не является характерным, поэтому оно не может иметь значения как для диагноза, так и для показаний к хирургическому вмешательству.
Особенно важно, чтобы отсутствие температуры не оценивалось как противопоказание к хирургическому вмешательству. При наличии процесса, продолжающегося несколько дней, резкое повышение температуры или же сзноб свидетельствуют об ухудшении процесса, о распространении его вглубь или же о начале лимфангоита, сепсиса. На нашем материале панариции приблизительно в половине случаев протекали без температуры, а ознобы являлись редкостью. При глубоких панарициях всегда отмечались периоды повышения температуры.
Дифференциальный диагноз панариция практически редко представляет трудности. Клиническая картина рожи, - высокая температура, озноб и краснота на ограниченном участке кожи, — является очень характерной. Трудности могут возникать при наличии буллезной формы рожи. Чувствительность при надавливании при роже не наблюдается.
Эризипелоид протекает без повышения температуры и характеризуется незначительными болями. Функция кисти страдает мало, местное изменение заключается в появлении темно-красной окраски кожи на ограниченном участке. Пузыри сапа, первичные очаги сифилиса, характерная картина сибирской язвы не представляют трудности для дифференциального диагноза. Воспаленные опухоли часто напоминают панариции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Панариций
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панариций: причины появления, симптомы, диагностика и способы лечения.
Определение
Панариций — острое гнойное воспаление тканей пальцев верхних и, реже, нижних конечностей. Заболевание считается одним из самых частых в гнойной хирургии и составляет до 46% случаев от всех обращений, потребовавших хирургического лечения в условиях поликлиники.
Причины возникновения панариция
Панариций может образоваться в результате видимой или незаметной микротравмы. В 33% случаев за развитие воспаления ответственны мелкие колотые раны и занозы, в 25% – ссадины и мелкие царапины. Причиной панариция могут стать травмы, полученные во время выполнения маникюра или инъекции, заусенцы, вросший ноготь (из-за особенностей его анатомического строения или неправильного подстригания).
Некоторые химические вещества, попадая на кожу пальцев, оказывают на нее токсическое воздействие, создавая условия для проникновения возбудителей инфекции. Через поврежденную кожу пальца проникают бактерии, которые и вызывают гнойно-воспалительный процесс, – чаще всего речь идет о золотистом стафилококке, реже – о стрептококке, кишечной палочке, протее. Микрофлора в гнойном очаге может быть представлена микробными ассоциациями из трех и более микроорганизмов.

К возникновению панариция предрасполагают сахарный диабет 2 типа, авитаминозы, нарушения кровообращения.
Классификация заболевания
Выделяют поверхностные и глубокие формы панариция.
- костный панариций (острый и хронический),
- сухожильный панариций,
- суставной панариций,
- костно-суставной панариций,
- пандактилит.
Симптомы панариция
Основным симптомом заболевания всегда является интенсивная пульсирующая боль. Иногда боль усиливается в ночные часы и лишает пациента сна, служит признаком необходимости срочного обращения за медицинской помощью и, возможно, проведения операции.
Гнойник может самопроизвольно вскрыться, в этом случае болевой синдром стихает, что создает ложное впечатление улучшения состояния.
Боль сопровождается отеком мягких тканей и покраснением, но при глубоких панарициях покраснение может отсутствовать или быть незначительным. По мере развития воспалительного процесса ограничивается движение в пальце, особенно при глубоких формах с поражением суставов или сухожилий. У пациента могут наблюдаться повышением температуры тела, слабость, недомогание.
Самой легкой формой заболевания считается кожный панариций. Гнойный очаг формируется в толще кожи, под эпидермисом, в то время как остальные ткани не поражены. Образующийся серозный, серозно-геморрагический или гнойный экссудат приводит к отслойке эпидермиса и формированию пузыря. Около 80% случаев кожного панариция регистрируются на ладонной поверхности пальцев.
Одна из самых частых форм заболевания – подкожный панариций, проявляющийся воспалительным процессом в подкожной жировой клетчатке. В 80-90% случаев процесс локализуется на ладонной поверхности дистальной фаланги, чаще I, II и III пальцев руки. Воспаление клетчатки вызывает отек, который сдавливает сосуды и вызывает сильные пульсирующие боли.
Пораженная фаланга становится красной, отечной, горячей. При этой форме температура может повышаться до 38оС.
При подногтевом панариции воспаление развивается под ногтевой пластиной в результате травмы или попадания занозы под ноготь. Пациент испытывает постоянную распирающую боль, усиливающуюся при надавливании на ноготь, палец отекает, становится горячим. Накапливающийся гнойный экссудат может отслоить ноготь. Возможно повышение температуры тела.
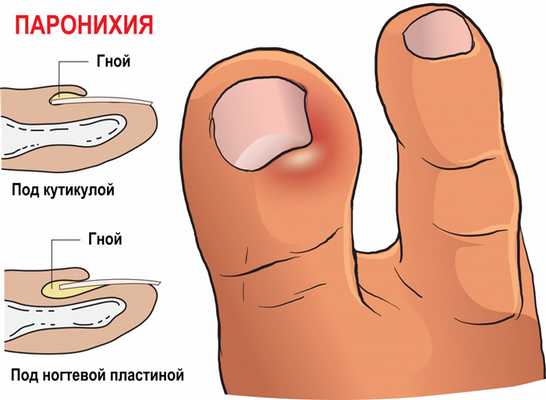
Паронихия – это воспаление околоногтевого валика, которое возникает при его повреждении. Валик становится отечным, гиперемированным, гной скапливается под ногтевым валиком и может просвечивать через кожу.
Сухожильный панариций (гнойный тендовагинит) представляет собой глубокую, тяжелую форму воспалительного процесса, который чаще всего развивается в результате позднего или неэффективного лечения подкожного панариция или как следствие травмы. При сухожильном панариции пациенты отмечают интенсивную дергающую и распирающую боль вдоль всего сухожилия, усиливающуюся при сгибании и разгибании пальца, пассивные движения сильно ограничены. Палец может находиться в вынужденном полусогнутом положении и отекать на всем протяжении, иногда воспаление переходит на кисть и предплечье.
Суставной панариций возникает как следствие прогрессирования подкожного и сухожильного панариция, а также в результате травмы тыльной стороны пальца с первичным повреждением капсулы межфалангового сустава. При суставном панариции воспаляются межфаланговые или пястно-фаланговые суставы, в которых накапливается воспалительный экссудат. В результате палец приобретает колбообразный или веретенообразный вид с максимальным объемом в области сустава. Кожа над суставом становится гладкой, блестящей и гиперемированной. Боль усиливается при попытке совершить любое движение. Длительное течение заболевания чревато разрушением суставных хрящей и распространением процесса на костную ткань.
Костный панариций – это воспалительный процесс, протекающий в костях пальцев. Он возникает в результате перехода инфекции с окружающих тканей на кость или как следствие обширной травмы. Для костного панариция характерна распирающая, пульсирующая боль. При локализации процесса на ногтевой фаланге возникает отек, а фаланга становится похожа на колбу. Кожа сильно гиперемирована, горячая. Появляются признаки общей интоксикации: повышение температуры, озноб, головная боль, слабость. Формирование гнойного свища свидетельствует о развитии хронического панариция.
Наиболее тяжелая гнойная патология пальца – пандактилит. Он характеризуется поражением всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов) и распространяется минимум на две фаланги.
Пандактилит чаще всего рассматривается как следствие запоздалого/недостаточного лечения других форм панариция или как результат обширной травмы пальца. На всем протяжении воспаления наблюдается отек, палец резко утолщен, имеет багрово-синий цвет, очень болезненный, активные и пассивные движения невозможны. Часто образуются множественные свищи, из которых сочится гнойное отделяемое. Палец принимает вынужденное полусогнутое положение. Наблюдается общая интоксикация, регионарные лимфоузлы увеличены и болезненны. При этой форме очень высок риск потери фаланги или всего пальца.
Диагностика панариция
Диагноз панариция врач может установить на основании клинического осмотра. Рекомендованные обследования:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
- общий анализ крови;
- При выраженном интоксикационном синдроме проводится электрокардиографическое исследование
При подозрении на панариций необходимо как можно быстрее обратиться к хирургу .
При наличии деструкции костной ткани рекомендована консультация травматолога. Если у пациента с панарицием есть сахарный диабет, то требуется консультация эндокринолога .
Лечение панариция
Панариции лечат хирургическим способом. Объем вмешательства зависит от типа панариция. К общим принципам хирургического лечения панариция относят вскрытие гнойника, удаление гнойно-некротических масс, тщательное очищение (санация) и установка дренажей. Обязательной является антибиотикотерапия.
При кожной форме бывает достаточно надрезать кожу и эвакуировать содержимое, а на дно раны наложить повязку с антибактериальной мазью.
При подкожном панариции в серозной стадии возможно консервативное ведение, но первая проведенная пациентом бессонная ночь считается абсолютным показанием к операции – сильная пульсирующая боль, не дающая спать, является свидетельством нагноения.
При развитии подногтевого панариция удаляют часть пораженного ногтя или весь ноготь целиком. Паронихию можно лечить консервативно, но при появлении гноя эффективно только хирургическое вмешательство.
Сухожильный панариций лечится экстренно, так как сдавление сухожилия экссудатом быстро приводит к некрозу сухожилий. Область воспаления вскрывают с целью эвакуации экссудата, влагалище сухожилия промывают антисептическим раствором.
Лечение суставного панариция требует артротомии – вскрытия полости сустава с последующей эвакуацией содержимого и дренированием. Если суставные поверхности уже разрушены, производится резекция разрушенных суставообразующих частей кости. В редких случаях необходима ампутация пальца.
На начальных стадиях костно-суставного и костного панариция допускается консервативная терапия, но при отсутствии улучшений в течение 1-2 дней требуется операция.
При пандактилите удаляют некротические ткани, возможна даже ампутация пальца или экзартикуляция (удаление периферического отдела пальца по сустав).
Грозным осложнением панариция является развитие флегмоны кисти – острого разлитого гнойного воспаления глубоких или поверхностных тканей кисти, которое быстро распространяется и не имеет тенденции к ограничению. Например, высок риск развития флегмоны при сухожильных панарициях I и V пальцев, так как сухожильные влагалища этих пальцев распространяются на запястье и предплечье и имеют связь с клетчаточными пространствами предплечья.
Тяжелые гнойно-воспалительные поражения пальца, например пандактилит, могут привести к потере части пальца или полной его ампутации.
Костный панариций опасен развитием хронического остеомиелита, сопровождающегося частичной или полной потерей подвижности пальца.
Профилактика панариция
В профилактических целях необходимо проводить лечение любых микротравм пальцев. Это лечение должно быть направлено и на предотвращение развития инфекции в ране.
Даже небольшую рану нужно своевременно и тщательно обработать и закрыть на короткое время бактерицидным пластырем для защиты травмированной области.
Маникюр и педикюр необходимо выполнять только стерилизованными инструментами, избегать повреждений кожи, а при их возникновении – незамедлительно проводить обработку антисептиком.
- Гнойные заболевания кисти, костей и суставов: учебное пособие / В.С. Пантелеев, М.А. Нартайлаков, М.Р. Гараев. — Уфа: ФГБОУ ВО БГМУ Минздрава России, 2021. — 74 с.
- Гнойно-воспалительные заболевания пальцев кисти и стопы (введение в проблему) / А.Г. Сонис, Е.А. Столяров, Д.Г. Алексеев, М.А. Безрукова // Московский хирургический журнал. – 2020. – № 1(71). – С. 62-69.
Сухожильный панариций ( Гнойный тендовагинит )
Сухожильный панариций – это гнойное воспаление сухожилия и сухожильного влагалища. Возникает при распространении инфекционного процесса из близлежащих мягких тканей или микроповреждении сухожилия. Характеризуется нарастающей сильной болью, вынужденным положением пальца в полусогнутом состоянии, отсутствием движений, колбасовидным отеком, покраснением и признаками общей интоксикации. Диагноз устанавливается на основании клинической картины, для исключения поражения костных структур назначают рентгенографию. Лечение оперативное – вскрытие и дренирование гнойника на фоне антибиотикотерапии.
МКБ-10

Общие сведения
Сухожильный панариций (гнойный тендовагинит) – достаточно редкая форма гнойного воспаления пальца. Распространенность среди всех видов панариция составляет 3,7%. Заболевание диагностируется во всех возрастных группах, чаще выявляется у мужчин трудоспособного возраста. Поражает сухожилия сгибателей пальцев кисти. Характеризуется тяжелым течением и неудовлетворительным прогнозом – почти у всех больных в исходе отмечаются существенные нарушения функции пальца.
Причины
В качестве возбудителя в подавляющем большинстве случаев (до 80%) выступают стафилококки. Нередко выявляется смешанная флора. В литературе описывается возможность развития метастатического сухожильного панариция, вызванного гонококками, однако в настоящее время подобные случаи являются казуистикой. Выделяют три пути проникновения инфекционных агентов в сухожильное влагалище:
- Из окружающей клетчатки. Самый часто встречающийся вариант. Обычно воспаление сухожилия возникает как осложнение нелеченого или неправильно леченного подкожного панариция. Реже инфекционный процесс провоцируется воспалившимися резаными и рваными ранами окружающих мягких тканей.
- Через колотую рану. Гнойный процесс развивается при микроповреждении сухожилия иглой, гвоздем, рыболовным крючком, металлической стружкой и пр. Специалисты отмечают, что при этом инфицируется не только сухожилие, но и другие ткани по ходу раневого канала, поэтому воспаление выявляется как в сухожильном влагалище, так и за его пределами, что имеет значение при определении тактики лечения.
- Через кровь. Гематогенный путь распространения инфекции встречается крайне редко, может выявляться при септицемии и гонорее. Сухожильный панариций в таких случаях рассматривается не как самостоятельное заболевание, а как часть диссеминированного гнойного процесса.
Предрасполагающими факторами являются снижение иммунитета, переохлаждение и некоторые эндокринные заболевания (в первую очередь – сахарный диабет). Вероятность микротравм, которые могут привести к развитию панариция, повышается при работе на деревообрабатывающем оборудовании, контакте с металлической стружкой, загрязнении рук при выполнении бытовых и профессиональных обязанностей.
Патогенез
Механизм развития нагноения аналогичен другим видам панариция. Отличительной особенностью является характер распространения процесса. Сухожилия располагаются в сухожильных влагалищах – замкнутых футлярах. У II-IV пальцев эти влагалища начинаются в области дистальных фаланг и слепо заканчиваются на ладони, обычно не сообщаясь между собой.
Влагалища I и V пальцев также начинаются от ногтевых фаланг и продолжаются на кисть. У 75% людей сухожильные футляры соединяются между собой в основании ладони. Указанные особенности строения обуславливают стремительное распространение инфекции вдоль всего влагалища. При поражении мизинца гнойный процесс часто переходит на большой палец и наоборот.
При скоплении гноя в сухожильных футлярах быстро создается высокое давление, что вызывает невыносимые боли. Из-за распространения воспаления движения становятся невозможными, палец «застывает» в полусогнутом положении, обеспечивающем наименьшее натяжение сухожилия. При прорыве гнойника образуется свищ.
Симптомы сухожильного панариция
Заболевание начинается остро. В зоне пораженного сухожилия появляется и нарастает отек, постепенно распространяющийся на кисть. Отмечаются боли, которые быстро усиливаются, становятся практически невыносимыми, лишают сна. Температура тела поднимается до фебрильных цифр. Возникают ознобы, слабость, разбитость. Симптоматика нарастает в течение 1-3 дней.
Объективная картина зависит от времени, прошедшего с момента появления первых признаков патологии. На начальной стадии симптомы напоминают подкожный панариций, поскольку воспаление ограничивается одной фалангой. При осмотре выявляется значительная отечность, изменение цвета кожи и вынужденное умеренное сгибание пальца. Активные движения невозможны, попытка пассивного разгибания вызывает взрыв боли.
При распространении процесса обнаруживается характерный признак сухожильного панариция – болезненность при надавливании на центральный конец сухожильного влагалища. Еще одним типичным симптомом, позволяющим отличить сухожильный панариций от других форм болезни, является сглаживание сгибательных складок между фалангами. При пальпации пуговчатым зондом определяется резкая болезненность по ходу сухожильного футляра.
Осложнения
При распространении инфекции на близлежащие ткани сухожильный панариций осложняется пандактилитом, костным или суставным панарицием, которые могут потребовать ампутации или экзартикуляции. При вовлечении всего сухожильного влагалища и его последующем расплавлении инфекционный процесс с II, III, IV пальцев переходит на ладонную поверхность кисти. По ходу червеобразных мышц гной может прорываться на тыл кисти. Развитие флегмоны создает серьезную угрозу функции конечности и может стать причиной ампутации.
Поскольку сухожильные футляры V и I пальцев обычно связаны между собой, гнойный процесс распространяется перекрестно. Синовиальные влагалища этих пальцев переходят в локтевую и лучевую синовиальные сумки, что обуславливает риск гнойного поражения предплечья. Возможно развитие глубокой флегмоны предплечья, лимфангита, сепсиса. В отдаленном периоде даже при быстрой локализации инфекционного процесса формируются контрактуры.
Диагностика
Диагноз устанавливается гнойным хирургом в условиях поликлинического приема или при обращении в приемный покой стационара. Диагностика базируется на истории болезни, характерных особенностях клинической картины патологии, результатах инструментальных и лабораторных исследований. В ходе обследования выполняются следующие мероприятия:
- Сбор анамнеза. При опросе врач устанавливает, что ранее пациент страдал от поверхностной формы панариция или получил небольшую колотую рану в зоне поражения.
- Физикальный осмотр. Палец отечен, находится в вынужденном положении сгибания. Активные движения отсутствуют, пассивные резко болезненны. Поперечные складки фаланг сглажены. При пальпации максимальная болезненность определяется по ходу сухожилия.
- Рентгенография пальца. Основная цель исследования – исключить осложнения сухожильного панариция. При отсутствии остеомиелита фаланги, артрита межфаланговых или пястно-фаланговых суставов рентгенограммы малоинформативны.
- Лабораторные анализы. Обнаруживаются признаки гнойного воспаления. В общем анализе крови определяется повышение СОЭ, лейкоцитоз со сдвигом формулы влево. В биохимическом анализе выявляется повышение уровня С-реактивного белка, ревматоидного фактора и антистрептолизина-О.
Лечение сухожильного панариция
Лечение только оперативное, осуществляется в условиях стационара. Пациента госпитализируют в экстренном порядке. Вмешательство проводят в ближайшие сроки после поступления. Лечебная тактика определяется стадией процесса и состоянием сухожилия:
- Вскрытие панариция. Мягкие ткани рассекают по ладонной поверхности пальца сбоку от срединной линии. После удаления гноя сухожилие промывают и оценивают его жизнеспособность. При сохранении целостности и упругости сухожилия в рану вводят антибиотики, устанавливают дренаж. При распространенном процессе делают еще один разрез в основании сухожильного футляра для удаления гноя.
- Иссечение сухожилия. Операция проводится с использованием того же доступа, что и вскрытие. Отечность и утрата естественного блеска свидетельствуют об утрате жизнеспособности сухожилия и необходимости его удаления. Дистальный конец пересекают в ране, проксимальный – в дополнительном разрезе на уровне ладони, после чего пораженный участок сухожилия удаляют через дистальный разрез.
Палец во всех случаях фиксируют гипсовой лонгетой в функционально выгодном положении. В послеоперационном периоде рану промывают, больному назначают антибиотикотерапию. При обширном некрозе тканей, переходе воспаления на соседние структуры объем вмешательства увеличивают. В зависимости от характера поражения выполняют ампутацию или экзартикуляцию пальца, делают широкие дренирующие разрезы на кисти или предплечье и пр.
Прогноз
Прогноз при сухожильном панариции всегда расценивается как серьезный. Даже при раннем начале лечения и сохранении сухожилия обычно наблюдается снижение функциональности пальца из-за утраты гладкости сухожильного влагалища, образования рубцовых сращений. У 72,6% пациентов в исходе формируются контрактуры, у 20,5% – анкилоз. В 5,5% случаев выявляются комбинированные осложнения. Ампутацию либо экзартикуляцию приходится проводить у 1,4% больных.
Профилактика
Поскольку поражение сухожилия обычно становится осложнением поверхностных форм панариция, основной профилактической мерой является своевременное адекватное лечение подкожного инфекционного процесса в области пальца. Существенную профилактическую роль играет предупреждение травм пальцев в быту и во время выполнения профессиональных обязанностей. При работе с деревом и металлом рекомендуется использовать защитные рукавицы.
3. Гнойно-воспалительные заболевания кисти: современные особенности комплексного лечения/ Крайнюков П.Е., Сафонов О.В., Колодкин Б.Б., Кокорин В.В.// Вестник Национального медико-хирургического центра им. Н.И. Пирогова – 2016 – Т.11, №3.
Читайте также:
