Примеры эпителиомы (аденомы) пигментного эпителия сетчатки из поствоспалительного рубца
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Эпителиома (аденома) пигментного эпителия сетчатки: признаки, гистология, лечение, прогноз
Приобретенное новообразование, развивающееся из пигментного эпителия сетчатки, обычно не похоже как на меланому хориоидеи, так и на новообразования пигментного эпителия радужки или цилиарного тела (1-37).
Эта опухоль может быть доброкачественной или злокачественной, но случаи местного или отдаленного метастазирования редки или не встречаются вовсе.
Поскольку клиническая картина и тактика лечения одинаковы, мы будем называть и доброкачественные, и злокачественные опухоли эпителиомой пигментного эпителия сетчатки и опишем их вместе.
а) Клиническая картина. Эпителиома пигментного эпителия сетчатки обычно диагностируется во взрослом возрасте, средний возраст на момент постановки диагноза составляет 53 года (от 28 до 79 лет). В отличие от меланомы сосудистой оболочки у этой опухоли не отмечено расовой предрасположенности.
Возможна небольшая предрасположенность у женщин (1). Хотя аденома пигментного эпителия сетчатки обычно развивается в здоровых глазах, она также выявлялась в глазах, ранее перенесших травму или воспаление. В таких случаях эпителиома может развиваться на фоне ранее существовавшей реактивной гиперплазии пигментного эпителия сетчатки.
Эпителиома пигментного эпителия сетчатки обычно представляет собой солитарное одностороннее новообразование от темно-коричневого до черного цвета, она возникает как мелкая опухоль глубоких слоев сетчатки.
Обычно новообразование растет очень медленно и прорастает вышележащую сенсорную сетчатку; тогда же она приобретает питающую артерию и дренирующую вену из системы кровеносных сосудов сетчатки, оба этих сосуда расширяются и становятся извитыми, также как и сосуды гемангиобластомы сетчатки.
Медленно развивается интраретинальная экссудация, постепенно достигающая субретинального пространства и вызывающая формирование интраретинальных и субретинальных экссудатов желтого цвета; при меланоме хориоидеи такие изменения встречаются крайне редко.
В редких случаях при отсутствии лечения опухоль может заполнять все глазное яблоко и прорастать сквозь склеру в мягкие ткани глазницы (28). Иногда источником эпителиомы пигментного эпителия сетчатки становится очаг врожденной гипертрофии ПЭС (4).
ДОБРОКАЧЕСТВЕННАЯ ЭПИТЕЛИОМА (АДЕНОМА) ПИГМЕНТНОГО ЭПИТЕЛИЯ СЕТЧАТКИ: ФЛЮОРЕСЦЕНТНАЯ АНГИОГРАФИЯ И УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
Результаты флюоресцентной ангиографии и ультразвукового исследования могут оказать большую помощь при дифференцировке новообразований пигментного эпителия сетчатки от меланомы хориоидеи. При ангиографии, вероятнее всего, будут обнаружены ретинальные сосуды, питающие и дренирующие новообразование пигментного эпителия сетчатки, также опухоль будет менее гиперфлюоресцентной, чем большинство меланом. При опухоли ПЭС во время ультразвукового исследования отмечается более высокая эхогенность ткани, чем при меланоме.
Резко проминирующее в стекловидную камеру интенсивно пигментированное объемное образование овальной формы возле экватора глазного яблока у женщины 47 лет. В ранние фазы флюоресцентной ангиографии наблюдается гипофлюоресценция новообразования и несколько расширенный питающий сосуд сетчатки. При УЗИ определяется акустически плотное новообразование на ножке. Был отмечен рост опухоли, выполнена частичная послойная склероувеоэктомия, опухоль удалена. Микропрепарат новообразования, показанного на рисунке выше: наблюдаются пролиферация клеток пигментного эпителия и типичные микрокисты, выявляемые иногда в эпителиомах пигментного эпителия периферических отделов сетчатки и большинстве эпителиом пигментного эпителия цилиарного тела. Фото глазного дна: видны объемное образование сетчатки черного цвета, питающие его ретинальные сосуды и окружающие опухоль экссудаты сетчатки. Весьма вероятно, что это новообразование является эпителиомой, поскольку такие экссудаты желтого цвета для меланомы не характерны. Цитологическое исследование материала, полученного при ТАБ новообразования, показанного на рисунке выше. Интенсивно пигментированные клетки внешне соответствуют клеткам эпителия, изучение осветленных препаратов и иммуногистохимическое исследование подтвердили диагноз доброкачественной эпителиомы пигментного эпителия сетчатки. На основании результатов цитологического исследования принято решение наблюдать пациента, не прибегая к активному лечению.
б) Диагностика. В нашей серии наблюдений все пациенты были направлены к нам с предварительным диагнозом меланома хориоидеи (1). При диафаноскопии опухоль обычно полностью или частично блокирует свет.
При флюоресцентной ангиографии определяются питающие опухоль ретинальные сосуды, в ранние фазы наблюдается гипофлюоресценция, а в конце исследования - минимальная гиперфлюоресценция опухоли, при этом хориоидальные сосуды не визуализируются.
При ультразвуковом исследовании, как правило, видно, что новообразование резко проминирует в стекловидную полость; отмечается средняя или высокая эхогенность и акустическая плотность ткани опухоли.
При цитологическом исследовании материала, полученного при тонкоигольной аспирационной биопсии, определяются клетки, соответствующие клеткам пигментной эпителиальной опухоли (9).
в) Патологическая анатомия. Гистологически эпителиома пигментного эпителия сетчатки развивается в результате неопластической пролиферации клеток ПЭС, формирующих тяжи и тубулы.
В большинстве случаев выявляются высокодифференцированные клетки, но могут встречаться и низкодифференцированные опухоли. Часто наблюдается прорастание опухолью покрывающей ее сетчатки и нижележащей хориоидеи.
В опухолях пигментного эпителия передних отделов сетчатки часто выявляются микрокисты, также как и в эпителиомах пигментного эпителия цилиарного тела, а опухоли задних отделов имеют железистое или тубулярное строение.
г) Лечение. Лечение эпителиомы пигментного эпителия сетчатки неизбежно варьирует от случая к случаю. Мы считаем, что маленькие бессимптомно существующие новообразования можно лишь наблюдать.
Если опухоль локализуется спереди от экватора и демонстрирует рост, мы выполняем местную резекцию методом частичной послойной склероувеоэктомии (10) или проводим брахитерапию с применением аппликатора. Если опухоль лежит позади экватора и осложняется экссудативной отслойкой сетчатки, выполняется лазерокоагуляция, проводится термотерапия или криотерапия.
При опухолях среднего или крупного размера в глазах с хорошими зрительными функциями возможно проведение брахитерапии с применением аппликатора. Если зрение ухудшается вследствие витреоретинальной тракции, то, кроме описанного выше лечения, проводится витрэктомия с введением в стекловидную полость газа с целью восстановить прилегание сетчатки.
Клинические примеры эпителиомы (аденомы) пигментного эпителия сетчатки:
д) Список использованной литературы:
1. Shields JA, Shields CL, Gunduz К, et al. Neoplasms of the retinal pigment epithelium: the 1998 Albert Ruedemann, Sr, memorial lecture, Part 2. Arch Ophthalmol 1999;117:601-608.
2. Shields JA, Shields CL, Singh AD. Acquired tumors arising from congenital hypertrophy of the retinal pigment epithelium. Arch Ophthalmol 2000; 118:637-641.
3. Laqua Н. Tumors and tumor-like lesions of the retinal pigment epithelium. Ophthalmologica 1981;183:34-38.
4. Greer CH. Epithelial tumours of the retinal pigment epithelium. Trans Ophthalmol Soc UK 1952;72:265-277.
5. Shields JA, Shields CL, Gunduz K, et al. Adenoma of the ciliary body pigment epithelium: the 1998 Albert Ruedemann, Sr, memorial lecture, Part 1 .Arch Ophthalmol 1999;117:592-597.
6. Shields JA, Mashayekhi A, Ra S, et al. Pseudomelanomas of the posterior uveal tract. The 2006 Taylor Smith Lecture. Retina 2005;25:767-771.
7. Shields CL, Manalac J, Das C, et al. Choroidal melanoma. Clinical features, classification, and top 10 pseudomelanomas. Curr Opin Ophthalmol 2014;25(3): 177-185.
8. Tso MO, Albert DM. Pathologic conditions of the retinal pigment epithelium. Arch Ophthalmol 1972;88:27-38.
9. Shields JA, Shields CL, Ehya H, et al. Fine needle aspiration biopsy of suspected intraocular tumors. The 1992 Urwick Lecture. Ophthalmology 1993;100:1677-1684.
10. Shields JA, Shields CL, Shah P, et al. Partial lamellar sclerouvectomy for ciliary body and choroidal tumors. Ophthalmology 1991;98:971-983.
11. Theobald GD, Floyd G, Kirk HQ. Hyperplasia of the retinal pigment epithelium. Simulating a neoplasm: report of two cases. Am J Ophthalmol 1958;45:235-240.
12. Fair JR. Tumors of the retinal pigment epithelium. Am J Ophthalmol 1958;45: 495-505.
13. Blodi FC, Reuling FH, Sornson ET. Pseudomelanocytoma at the optic nervehead: an adenoma of the retinal pigment epithelium. Arch Ophthalmol 1965;73:353-355.
14. Garner A. Tumours of the retinal pigment epithelium. Br J Ophthalmol 1970;54: 715-723.
15. deHaan AB. Tumour of the pigment epithelium. Ophthalmologica 1971;163:26.
16. Font RL, Zimmerman LE, Fine BS. Adenoma of the retinal pigment epithelium. Am J Ophthalmol 1972;73:544-554.
17. Minckler D, Allen AW. Adenocarcinoma of the retinal pigment epithelium. Arch Ophthalmol 1978;96:2252-2254.
18. Chamot L, Zografos L. Tumeurs et pseudo-tumeurs de l’epithelium pigmentaire. J Fr Ophthalmol 1984;7:825-836.
19. Jampel HD, Schachat AP, Conway B, et al. Retinal pigment epithelial hyperplasia assuming tumor-like proportions: a report of two cases. Retina 1986;6:105-112.
20. Ramahefasolo S, Coscas G, Regenbogen L, et al. Adenocarcinoma of retinal pigment epithelium. Br J Ophthalmol 1987;71:516-520.
21. Shields JA, Eagle RC Jr, Shields CL, et al. Pigmented adenoma of the optic nerve head simulating a melanocytoma. Ophthalmology 1992;99:1705-1708.
22. Shields JA, Eagle RC Jr, Barr CC, et al. Adenocarcinoma of the retinal pigment epithelium arising from a juxtapapillary histoplasmosis scar. Arch Ophthalmol 1994;112: 650-653.
23. Fan IT, Robertson DM, Campbell RJ. Clinicopathologic correlation of a case of adenocarcinoma of the retinal pigment epithelium. Am J Ophthalmol 1995;119:243-245.
24. Finger PT, McCormick SA, Davidian M, et al. Adenocarcinoma of the retinal pigment epithelium: a diagnostic and therapeutic challenge. Graefes Arch Clin Exp Ophthalmol 1996;234: S22-S27.
25. Loeffler KU, Kivela T, Borgmann H, et al. Malignant tumor of the retinal pigment epithelium with extraocular extension in a phthisical eye. Graefes Arch Clin Exp Ophthalmol 1996;234: S70-S75.
26. Edelstein C, Shields CL, Shields JA, et al. Presumed adenocarcinoma of the retinal pigment epithelium in a blind eye with a staphyloma. Arch Ophthalmol 1998;16: 525-528.
27. Loose IA, Jampol LM, O’Grady R. Pigmented adenoma mimicking a juxtapapillary melanoma. A 20-year follow-up. Arch Ophthalmol 1999;117:120-122.
28. Shields JA, Shields CL, Eagle RC Jr, et al. Adenocarcinoma arising from congenital hypertrophy of the retinal pigment epithelium. Arch Ophthalmol 2001;119:597-602.
29. Shields JA, Melki T, Shields CL, et al. Epipapillary adenoma of retinal pigment epithelium. Retina 2001;21:76-78.
30. Shields JA, Materin M, Shields CL, et al. Adenoma of the retinal pigment epithelium simulating a juxtapapillary choroidal neovascular membrane. Arch Ophthalmol 2001;] 19:289-292.
31. Heegaard S, Larsen JN, Fledelius HC, et al. Neoplasia versus hyperplasia of the retinal pigment epithelium. A comparison of two cases. Acta Ophthalmol Scand 2001; 79:626-633.
32. Sommacal A, Campbell RJ, Helbig H. Adenocarcinoma of the retinal pigment epithelium. Arch Ophthalmol 2003;121:1481-1483.
33. Heindl LM, Naumann GO, Kruse FE, et al. Aggressive metastasizing adenocarcinoma of the retinal pigment epithelium with trisomy 21. Br J Ophthalmol 2008;92(3): 389-391.
34. Shields JA, Eagle RC Jr, Shields CL, et al. Malignant transformation of congenital hypertrophy of the retinal pigment epithelium. Ophthalmology 2009;116(11): 2213-2216.
35. Palamar M, Shields CL, Marr BP, et al. Retinal pigment epithelial tumor in a young Asian female. Eur J Ophthalmol 2009;19(3):487-489.
36. Wei W, Mo J, Jie Y, Li B. Adenoma of the retinal pigment epithelium: A report of 3 cases. Can J Ophthalmol 2010;45(2):166-170.
37. Cupp DG, McCannell ТА. Macular pucker in association with RPE adenoma: A report of a case and review of the literature. Semin Ophthalmol 2013;29:199-201.
Редактор: Искандер Милевски. Дата публикации: 29.6.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эпителиома
Эпителиома — это опухоль кожи и слизистых оболочек, развивающаяся из клеток их поверхностного слоя — эпидермиса. Эпителиомы отличаются многообразием клинических вариантов от небольших узелков до опухолей значительного размера, бляшек и язв. Могут иметь доброкачественную и злокачественную природу. Их диагностика включает дерматоскопию, бакпосев отделяемого, УЗИ образования, гистологическое исследование удаленных тканей или биопсийного материала. Лечение в основном хирургическое, при злокачественном характере опухоли — лучевое, химиотерапевтическое, фотодинамическое, с применением как общих, так и локальных способов воздействия.
МКБ-10
Общие сведения
В современной дерматологии большинство авторов относят к эпителиомам следующие новообразования кожи: базалиому (базально-клеточную эпителиому), плоскоклеточный рак (спиноцеллюлярную эпителиому) и трихоэпителиому (аденоидную кистозную эпителиому). Попытки некоторых исследователей отождествить эпителиому с раком кожи представляются нецелесообразными, поскольку среди эпителиом встречаются доброкачественные новообразования кожи, лишь в редких случаях претерпевающие злокачественную трансформацию. Большинство эпителиом возникает у пациентов зрелого и пожилого возраста. Наиболее распространенной эпителиомой является базалиома, на долю которой приходится 60-70% всех случаев заболевания.
Причины эпителиомы
К развитию эпителиомы приводят различные неблагоприятные факторы, хронически воздействующие на кожу и часто связанные с профессиональной деятельностью. К ним относятся:
- повышенная солнечная инсоляция;
- радиоактивное облучение;
- влияние химических веществ;
- постоянная травматизация кожи;
- локальные воспалительные процессы.
В связи с эти возникновение эпителиомы возможно на фоне хронического солнечного дерматита, лучевого дерматита, профессиональной экземы, травматического дерматита, на месте рубца после перенесенного ожога.
Симптомы эпителиомы
Базалиома
Базально-клеточная эпителиома чаще возникает на коже лица и шеи. Отличается многообразием клинических форм, большинство из которых начинаются с образования на коже небольшого узелка. Базально-клеточная эпителиома считается злокачественным образованием, так как она обладает инвазивным ростом, прорастает не только дерму и подкожную клетчатку, но также подлежащие мышечные ткани и костные структуры. Однако при этом она не склонна давать метастазы.
К редким формам базалиомы относятся саморубцующаяся эпителиома и обызвествленная эпителиома Малерба. Саморубцующаяся эпителиома характеризуется распадом типичного базалиомного узелка с образованием язвенного дефекта. В дальнейшем происходит медленное увеличение размеров язвы, сопровождающееся рубцеванием отдельных ее частей. В некоторых случаях переходит в плоскоклеточный рак кожи.
Обызвествленная эпителиома Малерба
Пиломатриксома — это доброкачественная опухоль, появляющаяся в детском возрасте из клеток сальных желез. Проявляется образованием в коже лица, шеи, волосистой части головы или плечевого пояса единичного очень плотного, подвижного, медленно растущего узелка, величиной от 0,5 до 5 см.
Спиноцеллюлярная эпителиома
Развивается из клеток шиповатого слоя эпидермиса и отличается злокачественным течением с метастазированием. Излюбленная локализация — кожа перианальной области и гениталий, красная кайма нижней губы. Может протекать с образованием узла, бляшки или язвы. Характеризуется быстрым ростом как по периферии, так и в глубину тканей.
Аденоидная кистозная эпителиома
Встречается чаще у женщин после пубертатного периода. В большинстве случаев она представлена множественными безболезненными опухолями размером до крупной горошины. Цвет образований может быть голубоватым или желтоватым. Изредка встречается белесоватый цвет, из-за которого элементы эпителиомы могут напоминать угри. В отдельных случаях наблюдается появление одиночной опухоли, достигающей размеров лесного ореха.
Типичная локализация элементов — ушные раковины и лицо, реже поражается волосистая часть головы, еще реже — плечевой пояс, живот и конечности. Характерно доброкачественное и медленное течение. Лишь в единичных случаях наблюдается трансформация в базалиому.
Диагностика
Многообразие клинических форм эпителиомы несколько затрудняет ее диагностику. Поэтому, проводя обследование, дерматолог старается подключить все возможные методы исследования: дерматоскопию, УЗИ кожного образования, бакпосев отделяемого отделяемого язвенных дефектов. Однако окончательный диагноз с определением клинической формы заболевания, его доброкачественности или злокачественности, позволяет установить только гистологическое исследование полученного при удалении эпителиомы или биопсии кожи материала. Дифференциальную диагностику проводят с:
- красным плоским лишаем;
- псориазом;
- болезнью Боуэна;
- системной красной волчанкой;
- склеродермией;
- себорейным кератозом;
- болезнью Кейра и др.
Аденоидная кистозная эпителиома требует дифференцировки от гидраденита, ксантелазмы, плоскоклеточного рака кожи, обыкновенной бородавки.
Лечение эпителиомы
Основной способ лечения эпителиомы, независимо от ее клинической формы, - это хирургическое иссечение образования. При мелких множественных опухолях возможно применение криодеструкции, удаления лазером, кюретажа или электрокоагуляции. При глубоком прорастании и наличии метастазирования операция может носить паллиативный характер. Злокачественная природа опухоли является показанием к сочетанию хирургического лечения с рентгенорадиотерапией, фотодинамической терапией, наружной или общей химиотерапией.
Прогноз
При доброкачественном характере заболевания, своевременном и полном удалении опухоли прогноз благоприятный. Базально-клеточная и спиноцеллюлярная эпителиома склонны к частым послеоперационным рецидивам, для раннего выявления которых необходимо постоянное наблюдение дерматоонколога. Наиболее неблагоприятной в прогностическом плане является спиноцеллюлярная форма заболевания, особенно при развитии метастазов опухоли.
Пигментный ретинит
Пигментный ретинит – генетически гетерогенное наследственное заболевание, характеризующееся нарушением функционирования пигментного эпителия сетчатки глаза с развитием разнообразных нарушений. Проявления и выраженность симптомов зависят от формы патологии, наиболее часто наблюдается снижение остроты и сужение поля зрения, развитие скотомы и нарушение темновой адаптации, в дальнейшем может возникать слепота. Диагностика пигментного ретинита производится на основании данных офтальмологических исследований (осмотр глазного дна, электроретинография и электроокулография), молекулярно-генетических анализов. Специфическое лечение этого состояния на сегодняшний день разрабатывается (генная терапия, использование стволовых клеток), в клинической практике применяют поддерживающую терапию.
Пигментный ретинит (пигментная абиотрофия сетчатки) – наследственное дегенеративное заболевание сетчатки глаза, которое характеризуется развитием выраженных нарушений зрения вплоть до полной слепоты. Это заболевание, как одна из причин потери зрения в различном возрасте, известно с древнейших времен, но термин «пигментный ретинит» был предложен голландским офтальмологом Ф. Дондерсом в 1857 году. По мере развития офтальмологии и генетики удалось выяснить, что это состояние представляет собой целую совокупность заболеваний сетчатки, имеющих различную этиологию, но сходный патогенез. В настоящий момент известно несколько десятков генов и сотни вариантов их мутаций, способных привести к этому заболеванию. Механизм наследования пигментного ретинита также может быть различным – описаны аутосомно-доминантные, аутосомно-рецессивные и сцепленные с Х-хромосомой формы патологии. Среди последних также выделяют рецессивные (болеют только мужчины) и доминантные (поражают лиц обоих полов) разновидности. Усредненное значение встречаемости пигментного ретинита составляет порядка 1:5000, существуют формы заболевания как с большей, так и с меньшей частотой. По данным медицинской статистики, носителями генетических дефектов (включая бессимптомное носительство) являются не менее 100-120 миллионов человек.
Причины и классификация пигментного ретинита
Этиология пигментного ретинита очень разнообразна по причине генетической гетерогенности этого заболевания. В настоящее время выделяют огромное количество форм данного состояния, обусловленных мутациями различных генов. В общих чертах причиной пигментного ретинита являются нарушения метаболизма в фоторецепторах и пигментном эпителии, что приводит к накоплению в сетчатке токсичных побочных веществ. Современная классификация заболевания основывается на механизме наследственной передачи генетического нарушения, по этому критерию определяют четыре основные группы пигментного ретинита.
Пигментный ретинит с аутосомно-доминантным наследованием – является самым распространенным вариантом патологии, по различным данным составляет от 70 до 90% всех случаев заболевания. Причиной этой формы абиотрофии сетчатки могут выступать мутации генов RP1 (8 хромосома), PRPH2 (6 хромосома), RP9 и IMPDH1 (7 хромосома) и целого ряда других. Все эти гены кодируют белки, принимающие участие в метаболизме пигментного эпителия, поэтому нарушения в их структуре ведут к разнообразным расстройствам зрения. Аутосомно-доминантный пигментный ретинит, несмотря на большую встречаемость, характеризуется менее выраженными нарушениями, медленным прогрессированием, что при адекватной поддерживающей терапии в ряде случаев позволяет значительно отсрочить или даже избежать развития слепоты.
Пигментный ретинит с аутосомно-рецессивным механизмом наследования – более редкая форма заболевания. Характеризуется довольно ранним началом, быстрым течением и нередко приводит к полной слепоте в молодом или детском возрасте. Его причина заключается в мутациях генов CRB1 (1 хромосома) и SPATA7 (14 хромосома), также имеются более редкие формы патологии, обусловленные дефектами других генов. Патогенез при аутосомно-рецессивных формах пигментного ретинита изучен недостаточно, предполагается участие белков, кодируемых вышеуказанными генами, в процессах эмбрионального развития органов зрения.
Пигментный ретинит с Х-сцепленным характером наследования – также представляет собой тяжелую форму этого генетического заболевания. Наиболее часто он обусловлен дефектами генов RP2 и RPGR с рецессивным характером наследственной передачи. По этой причине пигментный ретинит такого типа поражает только мальчиков, не имеющих гомологичной Х-хромосомы. Эти гены кодируют белки-ферменты, принимающие активное участие в метаболизме сетчатой оболочки глаза, поэтому их дефект приводит к нарушениям, клинически выражающихся в пигментном ретините.
Пигментный ретинит, обусловленный мутациями митохондриальной ДНК – представляет собой редчайший вариант этого заболевания. Он наследуется только по материнской линии и передается от матери потомству. Врачам-генетикам пока не удалось выявить участки митохондриальной ДНК, которые подвергаются мутации при этой форме патологии.
Существуют также другие типы классификаций этого состояния – по клиническому течению, наличию или отсутствию сопутствующих пороков развития, возрасту наступления патологии (врожденный, ювенильный) и ряду других критериев. В настоящее время единой общепринятой классификации этого состояния нет, однако разделение всех форм заболевания по механизму их наследования считается наиболее удобным и понятным, охватывающим большинство клинических и генетических разновидностей пигментного ретинита.
Симптомы пигментного ретинита
Развитие пигментного ретинита может начинаться в любом возрасте – рецессивные и сцепленные с полом формы заболевания чаще всего возникают еще в раннем детстве, тогда как некоторые аутосомно-доминантные разновидности могут проявлять себя во взрослом и даже пожилом возрасте. Как правило, одним из первых симптомов является снижение темновой адаптации и гемералопия, которая может оставаться единственным проявлением патологии на протяжении нескольких недель (быстропрогрессирующие формы) или лет. При дальнейшем течении пигментного ретинита развивается слепота в ночное время (никталопия) при нормальном уровне дневного зрения. Причиной этих проявлений становится преимущественная дегенерация палочек, отвечающих за световосприятие в условиях пониженной освещенности.
В дальнейшем пигментный ретинит характеризуется сужением поля зрения и выпадения его периферических участков (периферическая скотома). Это также является продолжением разрушения палочек, которые располагаются в основном по краям сетчатки. В тяжелых случаях развивается «туннельное» зрение, его острота значительно падает, больные пигментным ретинитом становятся инвалидами. Дегенеративные изменения затрагивают и сосуды глаза, что ведет к разрушению колбочек, помутнению хрусталика и стекловидного тела, истончению склер. Совокупность этих процессов приводит к полной слепоте больного. Однако далеко не каждая форма пигментного ретинита характеризуется таким исходом – многие аутосомно-доминантные разновидности заболевания длительное время проявляются только гемералопией и незначительным сужением поля зрения.
Диагностика пигментного ретинита
Для выявления пигментного ретинита используют осмотр глазного дна, электроретинографию, электроокулографию и другие офтальмологические исследования, изучение наследственного анамнеза больного, молекулярно-генетические анализы. При жалобах пациента на снижение зрения в вечерние часы необходимо производить полноценный офтальмологический осмотр. На глазном дне могут выявляться отдельные точки (костные пятна), расположенные по периферии сетчатки – они представляют собой отложения жироподобного пигмента. По мере прогрессирования пигментного ретинита их становится все больше, они начинают образовываться ближе к желтому пятну. При выраженной клинической картине заболевания на глазном дне также определяется сужение артериол, атрофия капилляров, а в дальнейшем – восковидная атрофия диска зрительного нерва.
Измерение ширины полей зрения при пигментном ретините обнаруживает их концентрическое сужение различной (в зависимости от стадии заболевания) степени выраженности. Характерным проявлением этой патологии также является снижение чувствительности синего цвета вплоть до тританопии, что определяется при помощи таблиц Рабкина. Картина электроретинографии при пигментном ретините зависит от стадии патологии – начиная от снижения всех волн и заканчивая нерегистрируемой ЭРГ при полной слепоте. Целью проведения электроокулографии является вычисление коэффициента Ардена, который в норме составляет не менее 180%. При пигментном ретините его значение может снижаться до 100% и даже ниже.
Молекулярно-генетические исследования необходимы для окончательного подтверждения диагноза пигментного ретинита, кроме того, эти данные могут быть полезными при определении прогноза заболевания. В настоящее время в лабораториях доступны методы генетической диагностики наиболее распространенных форм патологии, обусловленных мутациями генов RP1, RP2, RPO, CRB1, SPATA7, RPGR и ряда других. Эти исследования охватывают примерно70-80% всех случаев пигментного ретинита, но в отношении многочисленных более редких форм генетические методы диагностики не разработаны. Как правило, диагностическая техника в этом случае сводится к прямому или автоматическому секвенированию последовательности вышеуказанных генов.
Лечение и прогноз пигментного ретинита
В настоящий момент специфические методы лечения пигментного ретинита находятся в стадии разработки и клинических испытаний. Имеются перспективные результаты применения генной терапии, стволовых клеток и других медицинских методик. В клинической практике используют только поддерживающее лечение, направленное на замедление прогрессирования проявлений пигментного ретинита. С этой целью применяют препараты витамина А, средства, улучшающую трофику сетчатки и других структур органов зрения. В некоторых странах разработаны протезы сетчатки, их имплантация положительно влияет на зрительную функцию больных пигментных ретинитом. Однако во многих случаях, особенно при аутосомно-рецессивных и сцепленных с полом формах заболевания, несмотря на все терапевтические мероприятия, развивается необратимая слепота.
Прогноз пигментного ретинита считается в целом неблагоприятным, поскольку заболевание неуклонно прогрессирует, приводя в конечном итоге к полной слепоте. У различных форм этого состояния отличается только скорость нарастания симптомов – она выше у аутосомно-рецессивных разновидностей и значительно ниже при доминантных типах патологии. Поддерживающее лечение способно отсрочить наступление слепоты в среднем на 5-10 лет, но никаких других лечебных мероприятий в клинической практике относительно пигментного ретинита на сегодняшний день не существует. Профилактика возможна в качестве медико-генетического консультирования родителей, входящих в группы риска (больные пигментным ретинитом или его наличие у близких родственников). Также рекомендуется использование солнцезащитных очков, которые, по некоторым данным, замедляют прогрессирование симптомов заболевания.
Отслойка пигментного эпителия сетчатки
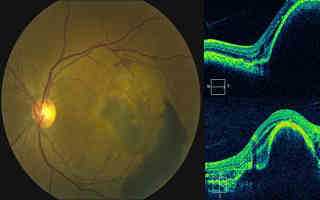
Пигментный эпителий сетчатки представляет собой слой клеток, локализованных вне нервной ее оболочки. Этот слой образуют специфические светочувствительные элементы ткани, которые обеспечивают важнейшие функции органа зрения.
Отслойка пигментного эпителия сетчатки глаза возникает из-за нарушения нормального прилегания пигментного эпителия к мембране Бруха. Патология может возникать по причине воспалительных, сосудистых или дистрофические процессов. Существование отслойки может быть длительным, практически без динамики процесса, может исчезать спонтанно, может из-за инвазии сосудов хориоидеи трансформироваться в геморрагическую отслойку. Правда, чаще всего проникновение серозной жидкости из-под отслоенного пигментного эпителия в субретинальное пространство провоцирует возникновение серозной отслойки нейроэпителия сетчатки. Кроме того, не исключается разрыв отслоенного участка пигментного эпителия (спонтанный либо по причине интенсивной лазеркоагуляции). Это приводит к резкому снижению зрительных функций. О других заболеваниях сетчатки глаза можно узнать здесь.
Отслойка пигментного эпителия – процесс, как правило, односторонний. Чаще возникает у молодых мужчин.
Признаки заболевания и критерии диагностики
При частичном отслоение макулярной области сенсорной сетчатки от пигментного эпителия прозрачной и чистой серозной жидкостью возникает расплывчатость зрения либо туман перед глазами. Видимые предметы искривлены и уменьшаются в размерах. Колебание остроты зрения по таблицам определяется в границах 1,0 — 0,4. Исследование с решеткой Амслера выявляет искривление прямых линий, нередко обнаруживается присутствие скотомы.
Для диагностики заболевания назначают следующие офтальмологические исследования:
- Визометрия.
- Офтальмоскопия.
- Периметрия
- Флуоресцентная ангиография.
- Тестирование с сеткой Амслера.
Кроме того, назначают обязательные лабораторные анализы: общий анализ крови
и мочи; кровь на RW и сахар.
Может понадобиться проведение ЭКГ и консультация терапевта.
При отслойке пигментного эпителия, края отслойки видно четче, чем в случае центральной серозной хориоретинопатии. Данный процесс характерен для центральной серозной хориоретинопатии и возрастной макулодистрофии.
Лечение
Для лечения отслойки пигментного эпителия сетчатки, пациента обязательно помещают в офтальмологический стационар, сроком на 14 дней, где к нему могут быть применены консервативные и хирургические методы.
Цель лечения – добиться анатомического прилегания сетчатки, уменьшения размеров центральной скотомы, повышения остроты зрения.
Консервативное лечение заболевания, как правило, включает инъекции (субконъюнктивально) кортикостероидов, применение ангиопротекторов и антиоксидантов, прием неспецифических противовоспалительных средств и диуретиков. Назначается осмотерапия, препараты с сосудорасширяющими и антигистаминными свойствами.
При отсутствии эффекта от применения консервативной терапии в течение 3-х недель либо в случае рецидива заболевания, проводится лазеркоагуляция. Также она может быть проведена спустя 2 месяца при положительной динамике от консервативной терапии либо в случае необходимости очень быстрого восстановления зрения, что связано с профессией пациента.
Общая нетрудоспособность пациента составляет 3-4 недели. После выписки из стационара ему показана диспансеризация.
Противопоказаны физические нагрузки, работа с наклоном туловища, сотрясением или вибрацией, а также с воздействием отравляющих и токсических веществ. Людям, занимающимся умственным трудом, необходимо сокращение объема работы.
Пигментный ретинит (абиотрофия сетчатки)
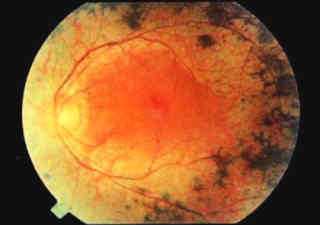
Пигментный ретинит именуемый по-другому абиотрофией сетчатки, представляет собой генетически обусловленное гетерогенное заболевание. Для него характерно изменение функции пигментного эпителия сетчатой оболочки глаза, что проявляется различными нарушениями зрения.
Клиническая картина пигментного ретинита и степень выраженности симптомов напрямую связаны с формой патологии. Особенно часто, проявлением заболевания становится ухудшение качества зрения со снижением его остроты и сужением полей. Кроме того, могут развиваться скотомы (слепые пятна) и нарушаться темновая адаптация. Во многих случаях пигментного ретинита, исходом заболевания становится слепота.
Для диагностики заболевания проводят сбор анамнеза и выполняют ряд офтальмологических исследований, включая осмотр глазного дна, электроретинографию, электроокулографию. Кроме того, назначают молекулярно-генетические анализы.
В клинической практике для пациентов с пигментным ретинитом применяют поддерживающую терапию, так как специфическое лечение заболевания (генная терапия с трансплантацией стволовых клеток), находится в стадии разработки.
Причины возникновения пигментного ретинита
Пигментный ретинит, известный также, как пигментная абиотрофия, является одним из дегенеративных заболеваний сетчатой оболочки глаза, наследственной природы. Данная патология сопровождается возникновением выраженных нарушений зрительной функции и чаще всего заканчивается полной слепотой.
Данное заболевание известно с древнейших времен, как одна из причин полной утери зрения в разном возрасте. Однако, его название — «пигментный ретинит» предложил офтальмолог из Голландии Ф. Дондерс в 1857 году. Развитие научной мысли и возникновение генетики позволило доказать, что данное заболевание включает целую совокупность патологий сетчатки со сходным патогенезом и абсолютно различной этиологией.
На сегодняшний день выявлено несколько десятков генов, которые в сотнях вариантов мутаций, могут приводить к возникновению пигментного ретинита. Механизм наследования данного заболевания также различен. На данный момент описаны аутосомно-доминантные формы патологии, аутосомно-рецессивные, а также сцепленные с Х-хромосомой. К последним относятся, как рецессивные разновидности (носителями являются только мужчины), так и доминантные (когда заболевают представители обоих полов).
Встречаемость пигментного ретинита в популяции, в среднем составляет примерно 1 случай на 5 тысяч человек. Причем, некоторые формы заболевания встречаются чаще, другие – очень редко. Существуют данные медицинской статистики, согласно которым, почти 100-120 млн. человек на планете являются носителями генетических аномалий (включая бессимптомное носительство).
Вследствие генетической гетерогенности пигментного ретинита, этиология заболевание весьма разнообразна. Сегодня известно огромное количество его форм, что обусловлено мутациями различных генов. Однако, достоверно доказано, что причиной его возникновения становятся нарушения метаболизма в пигментном эпителии и фоторецепторах сетчатки, которые приводят к накоплению продуктов распада и вредных токсинов.
Классификация заболевания
Современная классификация пигментного ретинита включает четыре основные группы заболевания, подразделяющихся по механизму наследования генетического нарушения. Таким образом заболевание бывает:
- С аутосомно-доминантным путем наследования. Данный вариант патологии составляет 70-90% от всех случаев заболевания и считается наиболее распространенным. В качестве причин этой формы пигментной абиотрофии называют мутации генов PRPH2 (6 хромосома), IMPDH1 и RP9 (7 хромосома), RP1 (8 хромосома), а также широкого ряда других. Для всех известных генов характерна одна деталь — они кодируют белки, которые заняты в процессе метаболизма пигментного эпителия. Собственно, поэтому их структурные изменения приводят к различным расстройствам зрения. Пигментный ретинит с аутосомно-доминантным путем наследования, даже при большой его встречаемости, сопровождается менее выраженными нарушениями зрительных функций и медленным прогрессом. Поэтому, при адекватно выстроенной поддерживающей терапии заболевания, довольно часто удается значительно отсрочить наступление слепоты или даже избежать ее.
- С аутосомно-рецессивным путем наследования. Данная форма заболевания считается достаточно редкой и агрессивной. Проявления ее возникают довольно рано, в молодом или даже детском возрасте, а течение бывает столь быстрым, что полная слепота наступает еще до достижения человеком возраста взросления. Причиной аутосомно-рецессивного пигментного ретинита называют мутации в генах CRB1 (1 хромосома) и SPATA7 (14 хромосома). Вместе с тем, существуют более редкие формы заболевания, возникающие на фоне дефектов других генов. Аутосомно-рецессивные формы заболевания, пока остаются с недостаточно изученным патогенезом. Однако по имеющимся предположениям, кодируемые вышеуказанными генами белки, принимают участие в процессе эмбрионального развития органа зрения человека.
- С Х-сцепленным путем наследования.Эта генетическая форма заболевания признается специалистами одной из самых тяжелых. Как правило, она возникает при дефектах генов RP2 и RPGR имеющих рецессивный путь наследования. Этим обусловлено поражение такого типа формой заболевания исключительно мальчиков, у которых отсутствует гомологичная Х-хромосома. Названные выше гены задействованы в процессе кодирования белков-ферментов, активно участвующих в процессе метаболизма сетчатки глаза. В связи с этим, их дефект приводит к выраженным клиническим проявлениям заболевания.
- С мутациями митохондриальной ДНК. Данная форма пигментного ретинита очень редка. Заболевание наследуется исключительно по линии матери и передается потомству только от матери. Подвергающиеся мутации участки митохондриальной ДНК, врачам-генетикам при данной форме пигментного ретинита, пока выявить не удается.
Наряду с вышеописанными, существуют и иные типы классификаций данного заболевания: по клиническому течению, возрасту в котором возникли симптомы патологии (врожденный, ювенильный), наличию/отсутствию сопутствующих недостатков развития, и ряду прочих критериев. К настоящему моменту, общепринятая единая классификация пигментного ретинита отсутствует. Поэтому, разделение форм заболевания по механизму наследования, которому отдают предпочтение большинство офтальмологов, считается самым понятным и наиболее удобным. Только оно охватывает большинство генетических форм пигментного ретинита и их клинических особенностей.
Проявления пигментного ретинита могут возникать у носителя заболевания в любом возрасте. В раннем детстве, как правило, чаще развиваются симптомы рецессивных и сцепленных с Х-фактором форм патологи, а аутосомно-доминантные разновидности зачастую проявляют себя много позже – у людей зрелого и даже пожилого возраста.
Первым «звоночком» начавшегося заболевания, обычно становится ухудшение темновой адаптации и дневная слепота при избыточном освещении. Такие симптомы, могут оставаться единственными признаками заболевания в течение нескольких недель при быстротекущей форме или лет, у пигментного ретинита с медленным течением.
Дальнейшее прогрессирование заболевания сопровождается ночной слепотой (никталопией), при том, что дневное зрение остается практически в норме. Это происходит от того, что в сетчатке дегенерационным изменениям подвергаются преимущественно фоторецепторы-палочки, задействованные в процессе световосприятия в условиях низкой освещенности.
Следующей фазой в течение болезни становится постепенное сужение полей зрения и возникновением периферической скотомы – слепого пятна с выпадением участков периферического зрения. Это объясняется дальнейшим патологическим изменением палочек, в основном расположенным по краям (по периферии) сетчатой оболочки. Тяжелые формы заболевания приводят к возникновению «туннельного» зрения с очень низкой остротой и больным пигментным ретинитом грозит инвалидизация.
Дистрофические изменения начинают постепенно затрагивать сосуды глаза, из-за чего фоторецепторы колбочки тоже разрушаются, хрусталик глаза и стекловидное тело мутнеют, склеры истончаются. Перечисленные процессы в совокупности и приводят к слепоте. Правда, такой исход присущ далеко не каждой форме заболевания. Для многих аутосомно-доминантных разновидностей пигментного ретинита характерно длительное время проявляющаяся дневная слепота (гемералопия) и сужение полей зрения невыраженного характера.
Диагностика заболевания
Подтверждение диагноза «пигментный ретинит» требует изучения собранного анамнеза пациента в отношении наследственности, проведения молекулярно-генетических проб и офтальмологических исследований. Офтальмологические исследования, при этом включают: осмотр глазного дна, электроокулографию, электроретинографию и прочие необходимые процедуры.
Если пациент отмечает снижение зрения в темное время суток, обязательно проведение тщательного офтальмологического осмотра. Так исследование глазного дна поможет обнаружить костные пятна – специфические точки по периферии сетчатки, которые являются ничем иным, как отложениями жироподобного пигмента. Прогрессирование заболевания приводит к увеличению их количества и продвижению в направлении макулы. На глазном дне, в случае выраженной картины заболевания, также выявляется атрофия капилляров и сужение артериол, а позднее — атрофия диска зрительного нерва восковидного характера.
При исследовании объема полей зрения, выявляется их концентрическое сужение, которое, в зависимости от стадии пигментного ретинита имеет различную степень выраженности.
Еще одним специфическим признаком данной патологии является снижение чувствительности (вплоть до тританопии) к синему цвету, что определяется с применением таблиц Рабкина.
Проведение электроокулографии ставит своей целью вычисление коэффициента Ардена, нормальное значение которого составляет 180% и более. При пигментном ретините, этот показатель находится на уровне 100% или еще более снижается.
Данные электроретинографии зависят от стадии пигментного ретинита. Таким образом, полученная картина может отображать состояние со снижением всех волн или даже нерегистрируемую ЭРГ, что присуще полной слепоте.
Молекулярно-генетические тесты – это последнее назначаемое исследование для окончательного постановления диагноза пигментного ретинита и определения его прогноза. Современным лабораториям доступны все методы генетической диагностики особенно распространенных форм заболевания, которые вызваны мутациями генов RP1, RP2, RPO, CRB1, SPATA7, RPGR и пр. Такие тесты информативны примерно для 70-80% случаев пигментного ретинита, однако при немногочисленных более редких формах заболевания они малоэффективны. В таких случаях, диагностическая техника, обычно сводится к секвенированию последовательности (прямому или автоматическому) вышеназванных генов.
Лечение пигментного ретинита и его прогноз
На сегодняшний день, разработка специфических методов лечения пигментного ретинита находится на стадии клинических испытаний и тестирования. В перспективе, для лечения заболевания планируется применять определенные методики генной терапии, с использованием стволовых клеток, а также другие эффективные медицинские методики.
На настоящий момент в офтальмологии практикуется только поддерживающее лечение, которое имеет своей целью замедление прогрессирования симптоматики заболевания. Для этого применяют витаминотерапию, препараты для улучшения трофики сетчатой оболочки и других глазных сред. В странах запада, больным с пигментным ретинитом могут предложить имплантацию протеза сетчатки, что весьма положительно отражается на зрительной функции. Правда, во многих случаях заболевания, особенно при его аутосомно-рецессивных и Х-сцепленных формах, вопреки всем терапевтическим мероприятиям, исходом пигментного ретинита становится полная слепота.
В связи с этим, прогноз пигментного ретинита, в целом считается неблагоприятным, ведь заболевание прогрессирует постепенно и неуклонно, в конечном итоге приводя к слепоте. При этом, различные формы пигментного ретинита отличает лишь скорость нарастания симптомов. У аутосомно-рецессивных вариантов она значительно выше, чем у доминантных форм патологии. Применение поддерживающей терапии, как правило, дает отсрочку в наступлении слепоты примерно на 5-10 лет, однако иных способов лечения пигментного ретинита в настоящее время нет.
В качестве профилактики пигментного ретинита может выступать медико-генетическая консультация родителей, относящихся к группам риска (уже имеющие симптомы заболевания или с наличием пигментного ретинита у близких родственников). По существующим данным регулярная защита глаз с помощью солнцезащитных очков, замедляет прогрессирование патологии, поэтому их использование также может быть предложено в качестве превентивной меры.
Читайте также:
