Приобретенная легочная гипертензия. Патогенез при легочной гипертензии
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Развитие легочной гипертензии связано с постепенным закрытием просвета средних и мелких сосудов легких, в результате чего повышается давление в сосудах легких и страдает насосная функция правых камер сердца.
Основными жалобами больных с легочной гипертензией являются повышенная утомляемость, слабость, одышка при физической нагрузке, дискомфорт в левой половине грудной клетке, реже сжимающие боли за грудиной при физической нагрузке, обморочные состояния, а также клинические проявления недостаточности насосной функции правого сердца: отеки ног и жидкость в брюшной полости.
В зависимости от тяжести клинических проявлений выделяют 4 класса легочной гипертензии. К первому функциональному классу относятся больные, физическая активность которых страдает при высоких физических нагрузках. Ко второму классу легочной гипертензии относятся пациенты, которые в покое ощущают себя комфортно, но умеренная физическая нагрузка приводит к появлению одышки, слабости, болей в грудной клетке или головокружения. К третьему функциональному классу относятся больные с легочной гипертензией, у которых даже бытовые нагрузки могут вызывать появление вышеописанных жалоб. Больные с четвертым классом легочной гипертензии не способны выполнять никакой физической нагрузки, и даже в покое у них могут присутствовать слабость и одышка.
При появлении вышеперечисленных клинических симптомов пациент должен немедленно обратиться к врачу. Для того, чтобы представлять весь объем обследования, который потребуется для диагностики данного заболевания, прежде всего, необходимо остановиться на механизмах развития легочной гипертензии. Среди причин легочной гипертензии важное место занимает хроническая обструктивная болезнь легких и её наиболее частый вариант хронический бронхит, возникающий у 90% курящих.
Наряду с патологией легких, к развитию легочной гипертензии нередко приводят повторные тромбэмболии в легочные сосуды. Легочная гипертензия является наиболее частым осложнением поражения сердечной мышцы у больных ишемической болезнью сердца, воспалительными заболеваниями миокарда и пороками сердца. Кроме заболеваний левых камер сердца, повышенное давление в легочной артерии — основное осложнение и причина смерти больных с врожденными пороками сердца, которым отказано в хирургическом лечении. Однако легочная гипертензия может развиваться и у больных ранее прооперированных по поводу врожденных пороков сердца. Наряду с вышеперечисленными заболеваниями, легочная гипертензия часто встречается у больных с аутоиммунной патологией: системной красной волчанкой, системной склеродермией и ревматоидным артритом. Легочная гипертензия осложняет тяжелые заболевания печени с развитием цирроза. Кроме того, повышение давления в сосудах легких может возникать у пациентов с ВИЧ-инфекцией, гематологическими заболеваниями.
В случае, когда при обследовании не находят причины для развития легочной гипертензии, диагностируют идиопатическую легочную гипертензию. Данное название возникло от двух греческих слов: idios и pathos — «своеобразное страдание». Идиопатическая легочная гипертензия является самостоятельным заболеванием в отличие от вторичной легочной гипертензии, возникающей как осложнение различных болезней органов кровообращения и дыхания. Идиопатическая легочная гипертензия впервые была описана в 1901 году аргентинскими терапевтами.
По статистике наиболее подвержены развитию идиопатической легочной гипертензией молодые женщины, в возрасте от 20 до 40 лет. Заболевание мужчин встречается гораздо реже. В среднем идиопатическая легочная гипертензия регистрируется всего в 2 случаях на миллион населения. Причины возникновения данного заболевания неизвестны. В последние годы изучению этого вопроса уделяется значительное внимание. Среди факторов риска развития идиопатической легочной гипертензии называют препараты для лечения ожирения, амфетамины, кокаин, триптофан, гормональные контрацептивы, курение и даже беременность. Высказывается мнение о роли генетических факторов развитии данного заболевания. Однако точного ответа о причине возникновения идиопатической легочной гипертензии пока не получено.
Диагноз легочной гипертензии
Диагноз ставится в том случае, если среднее давление в легочной артерии оказывается более 25 мм ртутного столба в покое при катетеризации правых камер сердца и манометрии. Основным неинвазивным методом диагностики легочной гипертензии является эхокардиография. Для диагностики легочной гипертензии, связанной с патологией легких, пациенту дополнительно необходимо выполнить бодиплетизмографию или, в крайнем случае, спирографию. Многоспиральная компьютерная томография легких в сосудистом режиме является обязательным исследованием, позволяющим не только подтвердить наличие легочной гипертензии, но и установить её причину: тромбэмболическая болезнь или патология легких. И только в случае малой информативности компьютерной томографии легких оправдано проведение ангиопульмонографии. Обязательным методом диагностики легочной гипертензии является такой инвазивный метод как катетеризация правых камер сердца, которая выполняется только в специализированных центрах, занимающихся лечением больных с легочной гипертензией.
Лечение больных с легочной гипертензией
Лечение больных с легочной гипертензией — одна из труднейших задач, стоящих перед кардиологом и врачем-терапевтом. Поэтому во всем мире создаются специализированные центры по лечению данной патологии. В Санкт-Петербурге такой центр существует в отделе некоронарогенных заболеваний сердца на базе Национального медицинского исследовательского центра имени В. А. Алмазова. В нашем центре накоплен богатый опыт не только диагностики, но и современного эффективного лечения легочной гипертензии. Сегодня в арсенале врачей появились новые группы препаратов, ранее не используемые в лечении данной патологии. Среди этих препаратов антагонисты эндотелиновых рецепторов, ингибиторы фосфодиэстеразы 5 типа и синтетические аналоги простациклина, которые не только улучшают качество жизни пациентов, но и существенно увеличивают её продолжительность. Однако среди больных и даже врачей существует ошибочное представление о том, что единственным методом лечения легочной гипертензии является трансплантация легких. Итоги 10-летней работы центров, занимающихся пересадкой органов, показали, что результаты трансплантации легких у больных с идиопатической легочной гипертензией хуже, чем у пациентов с патологией легких. Так выживаемость больных с идиопатической легочной гипертензией в течение 1 года после трансплантации составляет 70% и 50-60% в течение 3 лет. Поэтому трансплантацию легких у больных с легочной гипертензией следует рассматривать в качестве альтернативного метода лечения в случае низкой эффективности медикаментозной терапии. В последние годы в лечении больных с тромбозами и тромбэмболиями легочной артерии активно используется метод хирургического удаления тромба. Однако отдаленные результаты этого метода зависят от выраженности легочной гипертензии на момент проведения операции. Поэтому медикаментозное лечение с использованием всего арсенала лекарственных средств может использоваться в качестве «мостика» при подготовке больных к операции.
Вторичная и первичная легочная гипертензия
Легочная артериальная гипертензия развивается постепенно, на начальных стадиях заболевания понемногу ухудшается кровообращение в легких. Постепенно накапливается утомляемость, затрудняется сердечная деятельность. В дальнейшем происходит патологическое изменение кровеносных сосудов в легких. Все меньше кислорода доходит до альвеол легких, вызывая сердечную недостаточность. В конечном итоге это приводит к смерти человека.
Виды гипертонии легочной артерии
Это коварное и сложное патологическое состояние неизлечимо. Чаще всего диагностируется у женщин от 30 до 50 лет. Выделяют два вида заболевания:
Первичная легочная гипертензия встречается не часто, это наследственное заболевание невыясненной этиологии. Передается от родителей к детям, иногда через одно или два поколения. Патологическое состояние быстро прогрессирует, без надлежащего лечения приводит к инвалидности и смерти пациента.
Вторичная гипертензия возникает как осложнение заболеваний соединительной ткани, ВИЧ-инфекций, врожденных сердечных пороков. Проявляется после тромбоэмболии легочной артерии, ограниченной функции левого желудочка. Существует классификация патологического состояния:
- без нарушения уровня физической нагрузки;
- с незначительными проблемами при любой активности;
- затруднена физическая нагрузка;
- характерные признаки нарушения присутствуют даже в состоянии покоя.
Основные симптомы заболевания
На начальных этапах болезнь протекает бессимптомно. Первые видимые признаки проявляются, если артериальное давление в сосудах превышает показатели в два раза по сравнению с общепринятой нормой. С развитием легочной гипертензии симптомы усиливаются, появляются:
- нарушение частоты дыхания, недостаток воздуха;
- общая слабость;
- быстрая утомляемость;
- учащенный пульс;
- рефлекторный кашель;
- головокружение;
- кратковременные потери сознания;
- чувство сдавленности в загрудинном пространстве;
- избыточное скопление жидкости в голенях и стопах;
- болевые ощущения в области печени;
- охриплость в голосе.
Обусловлены такие проявления значительным сужением кровеносных сосудов. Изменяется их толщина стенок и форма, что приводит к отечности стенок и образованию сгустков крови.
Как поставить диагноз правильно
Установить верно первопричину плохого самочувствия и одышки достаточно сложно. Поможет в этом опытный врач-кардиолог, терапевт и пульмонолог. Важно своевременно поставить точный диагноз. Рекомендуется провести комплексные исследования, которые включают в себя:
- электрокардиографию;
- эхокардиографию;
- компьютерную томографию;
- рентгенографию;
- ангиопульмонографию;
- вентиляционно-перфузионную сцинтиграфию;
- магнитно-резонансную томографию;
- катетеризацию отделов сердца с правой стороны и легочной артерии.
Клинические исследования состоят из общего и биохимического анализа крови, определяется уровень гормонов щитовидной железы, делается тест на ВИЧ, коагулограмма.
Легочная гипертензия: лечение и профилактика
Основное лечение сконцентрировано на устранение первопричины, необходимо снизить артериальное давление в сосудах и предотвратить тромбообразования. Занимается терапией квалифицированный специалист. Медикаментозное лечение включает в себя антикоагулянты, диуретики, сердечные гликозиды, вазодилататоры, кислородотерапию.
В сложных случаях проводится трансплантация сердца и легких. Это хирургическое вмешательство выполняется при наличии донорских органов в оснащенных всем необходимым медицинских центрах. При подтвержденной легочной гипертензии, кроме терапевтического лечения, важно вести здоровый образ жизни, отказаться от вредных привычек, избегать больших нагрузок на сердце.
Легочная гипертензия
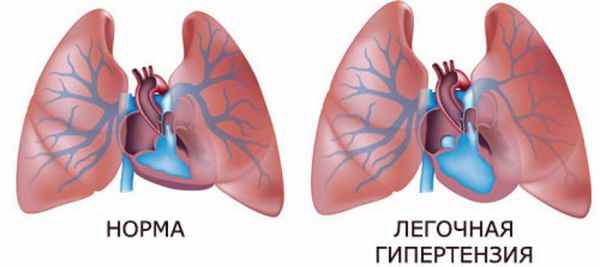
Среди всех заболеваний сердечно-сосудистой системы патология является одной из наиболее опасных. Она выражается в повышении давления в отделах легочной артерии. В норме оно составляет 23-26 на 7-9 мм ртутного столба. При возрастании показателей выше цифр 30 и 15 мм соответственно уже есть предпосылки говорить о легочной гипертензии. Нередко патология имеет вторичный характер, развиваясь на фоне других нарушений кровеносной системы. В случаях, когда ее не обусловливает излечимая причина, прогноз бывает неблагоприятным.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы легочной гипертензии (признаки)
Нарушение имеет симптомы, характерные для большинства сердечно-сосудистых заболеваний, особенно на ранних этапах. К ним относятся ухудшение общего самочувствия, слабость, головокружение, повышение артериального давления, одышка, невозможность переносить физические нагрузки, обмороки. Недомогание ярко проявляется при увеличении нормы давления больше, чем в два раза. По статистике, чаще всего заболевание развивается у женщин преклонного возраста. С прогрессированием недуга проявляются деформации сердца и изменение структур его тканей. К общим симптомам патологии относятся:
- одышка при физических нагрузках, а при развитии патологии — в состоянии покоя;
- беспричинная утомляемость;
- обмороки, обусловленные кислородным голоданием;
- дискомфорт и боль в области сердца;
- кашель с примесями крови;
- изменение тембра голоса, появление хрипоты;
- отеки ног, в особенности — голеней и стоп.
Нарушения кровообращения приводят к проблемам с печенью — болям и увеличению размеров, застоям жидкости. Изменения работы сердца проявляются в увеличении правого желудочка, стенокардии, аритмии.
Причины
Выделяют два основных подвида патологии — первичную и вторичную. Они зависят от того, развилась легочная гипертензия как самостоятельное заболевание или стала результатом другого недуга. Первичная гипертензия встречается крайне редко. Она бывает связана с генными мутациями и тяжелыми врожденными патологиями сердца. Ее вторичный подтип чаще всего развивается на фоне таких заболеваний:
- ишемия;
- артериальная гипертензия;
- патологии аортального клапана;
- кардиомиопатия;
- миокардит.
Большинство нарушений связано с левожелудочковой недостаточностью. Однако патологии сердечно-сосудистой системы очень разнообразны, и все они в итоге способны привести к развитию легочной гипертензии. Среди таких предпосылок выделяют:
- гипертонию левого предсердия;
- обструкцию легочных вен;
- паренхимы легких;
- гипоксию;
- гиперкапнию;
- патологии легочной артерии;
- альвеолярную гиповентиляцию.
Кроме того, различают острую и хроническую легочную гипертензию. Первая может развиться в результате тромбоза, левожелудочковой недостаточности, астмы, аллергической реакции на медицинские препараты. Второй подтип формируется при чрезмерном легочном кровотоке, гипертонии левого предсердия, резистентности в давлении дыхательной системы.
К какому врачу обратиться?
Признаки легочной гипертензии обычно начинаются с общего недомогания, и уже на этом этапе стоит уделить внимание проблеме. Так как это заболевание чаще всего является вторичным, оно диагностируется при контроле других нарушений. Проблемами сердечно-сосудистой системы занимается врач:
Чтобы правильно поставить диагноз, доктору потребуется собрать максимально полные сведения о болезни. Выявление сопровождающих и первичных нарушений позволяет с высокой точностью спрогнозировать дальнейшее течение и подобрать максимально эффективное лечение. Сбор анамнеза начнется с того, что пациенту будут заданы такие вопросы:
- Какие именно симптомы причиняют беспокойство?
- Как давно они дают о себе знать?
- Есть ли у пациента другие проблемы с сердцем и сосудами?
- Какой характер они носят — врожденный или приобретенный?
- Какие еще острые или хронические заболевания были диагностированы?
- Принимает ли пациент регулярно какие-либо медикаменты?
- Можно ли говорить о наследственном факторе заболевания?
После этого будет проведен внешний осмотр с прослушиванием при помощи стетоскопа. В диагностических целях выполняют лабораторные анализы и аппаратное обследование — кардиограмму, рентгенографию, допплеровское исследование.
Эффективное лечение легочной гипертензии
Терапевтические процедуры при данном заболевании зависят от того, какую природу оно имеет — первичную или вторичную. На разных этапах прогрессирования эффективными могут быть консервативные и хирургические методы лечения. При вторичной легочной гипертензии нужно бороться, прежде всего, с провоцирующими нарушениями. Для устранения проблемы используют такие препараты:
- блокаторы кальциевых каналов;
- легочные вазодилотаторы;
- антагонисты эндотелиновых рецепторов;
- сосудорасширяющие средства;
- препараты магния и калия;
- антикоагулянты;
- диуретики и инотропные вещества.
При этом далеко не всегда заболевание оказывает ощутимую реакцию на терапию. Чаще всего наблюдается незначительное или кратковременное улучшение, однако о полном излечении говорить затруднительно. Прогноз и лечение легочной гипертензии во многом зависят от стадии и сопутствующих осложнений. Для максимально эффективной борьбы с проблемой часто применяют хирургическое вмешательство таких типов:
- Межпредсердное шунтирование. Заключается в искусственном расширении просвета легочной артерии при помощи баллонной техники. Это приводит к снижению давления в сосуде.
- Трансплантация легкого. Пересадка органа позволяет улучшить состояние за счет «новых» сосудов. Однако отторжение инородного материала организмом может привести к развитию облитерирующего бронхита.
- Комбинированная трансплантация сердца и легких. Проводится только в крайне тяжелых случаях заболевания, чаще всего врожденных. Основная сложность заключается в подборе совместимого донорского материала.
При диагностированной легочной гипертензии для поддержания нормального самочувствия ключевую роль играет образ жизни больного. Категорически запрещены алкоголь и курение, жирная пища с большим количеством специй, крепкий чай и кофе.
Прогноз
Легочная гипертензия, как и большинство заболеваний сердечно-сосудистой системы, относится к категории опасных заболеваний. Особая сложность заключается в том, что деструктивные процессы, вызванные патологией, носят необратимый характер — деформированные сосуды и сердце невозможно вернуть в прежнюю форму. Основные нарушения при легочной гипертензии таковы:
- сужение устья легочной артерии;
- кальцификация сосудов;
- утолщение стенок правого предсердия и желудочка;
- деструктивные процессы в легких и бронхах;
- кислородное голодание мозга;
- инфаркты и инсульты.
Особую опасность составляет первичная легочная гипертензия, так как чаще всего она бывает связана с патологиями развития сердца и сосудов. Такие состояния диагностируют даже у детей. При своевременном выявлении лечение легочной гипертензии возможно, и прогноз благоприятен, однако только в случае хирургического вмешательства. Статистика при данном заболевании такова:
- при сопротивлении организма консервативной терапии этот показатель составляет около пяти лет;
- средняя продолжительность жизни при первичной гипертензии обычно не превышает двух с половиной лет;
- при высокой восприимчивости к медикаментозному лечению, а также при успешном хирургическом вмешательстве в 95 % случаев длительность жизни превышает пятилетний порог.
Основным показателем при прогнозировании ситуации является уровень легочного артериального давления. Шансы на то, что самочувствие не будет снижаться до критических состояний, значительно возрастают, если уровень ртутного столба не превышает цифр 35 на 20 мм.
Что такое легочная гипертензия?
Легочная гипертензия – опасное для жизни состояние, вызванное сужением легочных артерий. В медицинской практике существует как самостоятельное заболевание, но чаще – это следствие тяжелых заболеваний сердца или легких. Хотя заболевание «легочная гипертензия» (ЛГ) было описано более 100 лет назад, до сих пор нет исчерпывающего объяснения патогенеза.
Процесс выявления заболевания занимает достаточно длительный период времени: от первой консультации до постановки диагноза проходит в среднем два года. При этом одна из форм - идиопатическая - приводит к смерти в течение 3 лет, если не предпринимать никаких мер. Поэтому требуется незамедлительное обращение к специалисту при возникновении первых симптомов. Тщательное обследование позволит назначить курс лечения, в который могут входить диуретические средства.
Общие сведения
У здорового человека давление в легочной артерии находится в пределах 20 мм рт. ст. Согласно определению, давление в легочной артерии выше 25 мм рт. ст. называется легочной гипертензией. Значения от 20 до 24 мм рт. ст. представляют собой «серую зону», для которой в настоящее время нет адекватного определения. Различают две формы заболевания: острую и хроническую.
Хроническая или изолированная развивается идиопатическим путем (чрезвычайно редкое заболевание с частотой 1-2 случая на миллион), то есть без видимой причины.
Острая возникает в результате массивной тромбоэмболии легочной артерии, пневмоторакса или тяжелого приступа астмы. Без экстренной медицинской помощи застой крови в правом желудочке создает большую нагрузку на сердечную мышцу, что приводит к острой сердечной недостаточности и смерти.
Это состояние провоцирует ряд факторов:
- пороки сердца, приобретенные сердечные заболевания, вызывающие необратимое скопление крови в легких;
- аутоиммунные болезни (склеродермия, красная волчанка);
- инфекции (ВИЧ, шистосомоз); ;
- подавители аппетита, амфетамины.
При длительном воздействии ЛГ на организм нарушается регуляция роста клеток в кровеносных сосудах. Поскольку сосудисто-активные вещества-посредники вместе с другими факторами создают благоприятные условия для сильного роста эндотелиальных и гладкомышечных клеток, стенки сосудов утолщаются, что сужает кровоток.
В долгосрочной перспективе мышцы также превращаются в соединительную ткань. Кровеносные сосуды теряют эластичность, перестают перенаправлять временно увеличившийся кровоток. Это сокращает время, в течение которого кровь вступает в контакт с богатым кислородом воздухом. Результат – гипоксия.
Типы легочной гипертензии
В 2013 году после Всемирной конференции по легочной гипертензии в Вене международная группа ученых дополнила клиническую классификацию типов легочной гипертензии. Каждому типу соответствуют определенные критерии, симптомы и сопоставимый ответ на лекарственную терапию.
- Легочная артериальная гипертензия, в частности, идиопатическая форма. Изменения происходят исключительно в легочной сосудистой сети.
- Легочная гипертензия, вызванная болезнями левых отделов сердца.
- Легочная гипертензия, вызванная заболеванием легких и/или недостатком кислорода (гипоксия).
- Хроническая тромбоэмболическая легочная гипертензия (ХТЛГ) – заболевание развивается в результате часто повторяющихся тромбоэмболий легочной артерии. Исследования показали, что около 25% людей с ХТЛГ не имели ранее клинических симптомов тромбоэмболии легочной артерии.
- Легочная гипертензия с неясным или многофакторным механизмом.
Легочная гипертензия все еще слишком редко распознается несмотря на значительные достижения в диагностике. Клиническая картина развивается очень медленно, а основные признаки схожи с аналогичными симптомами других заболеваний легких.
Симптомы
Симптомы обычно незаметны и проявляются только тогда, когда потеряно более 60% сосудистого русла легких. Одышка (особенно одышка, связанная с физической нагрузкой) – частый ранний симптом, но не ключевой. Другими симптомами являются усталость, снижение работоспособности, боль в груди, повторяющиеся обмороки во время упражнений и приступов кашля, кровохарканье (возможно при всех формах легочной гипертензии) и головокружение.
На поздних стадиях характерны отек ног, асцит, защемление шейных вен, гепатомегалия и цианоз, которые также являются признаками декомпенсации правых отделов сердца.
В дополнение к клинической классификации Нью-Йоркская ассоциация здравоохранения разделила легочную гипертензию на четыре функциональных класса в зависимости от степени тяжести.
- Класс I – без ограничения физических нагрузок. Типичные симптомы - усталость, одышка, боль в груди, слабость - отсутствуют при обычных физических нагрузках.
- Класс II – умеренные ограничения физической активности. Симптомы возникают при обычной деятельности, в состоянии покоя – отсутствуют.
- Класс III – значительные ограничения физической активности. Даже незначительная активность вызывает усталость и одышку, в состоянии покоя симптомы отсутствуют. Насыщение крови кислородом составляет около 60%. На данном этапе существует острая необходимость в терапии.
- Класс IV – недостаточность правых отделов сердца, физические нагрузки запрещены. Сатурация ниже 50%.
Диагностика
Исследование сердца (эхокардиография) позволяет измерить кровяное давление в малом круге кровообращения и исключить такие заболевания, как слабость сердечной мышцы. Диагноз «легочная гипертензия» ставится только при положительном результате катетеризации правых отделов сердца.
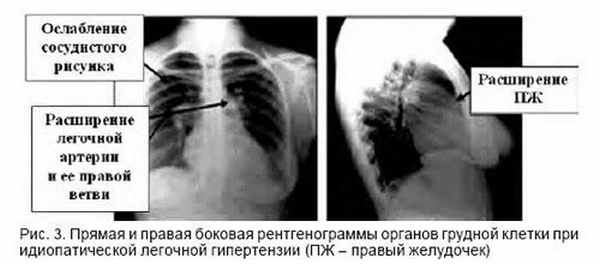
Рентген грудной клетки идентифицирует до 90% случаев. Клиническая картина – резкие изменения диаметра легочных кровеносных сосудов с расширенными центральными легочными артериями и потерей периферических кровеносных сосудов. Также просматривается увеличение правого предсердия и/или желудочка.
Еще один информативный способ диагностики - спиральная компьютерная томография с внутривенным введением контрастного вещества. КТ особенно подходит для оценки паренхимы легких и сосудов вокруг сердца.
Анализ крови применяется и для диагностики легочной гипертензии. На поздней стадии, связанной с врожденным пороком сердца или гипоксемией, анализ крови показывает полиглобулию и гематокрит > 50%.
Для оценки изменения функциональных возможностей проводят тест с 6-минутной ходьбой и эргометрию.
Для оценки успешности лечения используется исследование гемодинамики.
Лечение легочной гипертензии
В случае одышки и других тяжелых симптомов основное внимание уделяется симптоматическому лечению. В этих случаях применяют терапию кислородом и диуретиками для дренирования. Реабилитация с помощью дыхательной гимнастики и лечебной физкультуры помогает восстановить и поддерживать качества жизни после повреждения легких.
Для лечения легочной гипертензии рекомендуется длительная кислородная терапия не менее 16 часов в день. Эффективность данного метода доказана исследованиями: благодаря терапии пациенты могут пешком преодолевать большие расстояния, вести активную общественную жизнь, самостоятельно заботиться о себе.
Кислородная терапия
Кислородная терапия представляет собой подачу концентрированного кислорода с помощью специального устройства – кислородного концентратора. Устройство работает от электричества и фильтрует кислород из воздуха. Таким образом, содержание кислорода в воздухе, подаваемом через носовую канюлю, увеличивается до 96%. Преимущество концентраторов состоит в том, что они не требуют дозаправки. Бывают стационарные и мобильные концентраторы: стационарные подходят для ночного использования, небольшие портативные устройства можно использовать в дороге, а заряжать от прикуривателя.
Кроме этого, для кислородной терапии используются системы с жидким кислородом, который заправляется из бытового бака в небольшие емкости весом 2–6 кг, а также газовые баллоны.
Медикаментозная терапия
- Антикоагулянты - назначаются для устранения тромботического поражения сосудов. Препараты снижают частоту венозных обструкций.
- Диуретики – выводят лишнюю жидкость из организма, скапливающуюся из-за сердечной недостаточности.
- Кальциевые блокаторы – блокируют всасывание кальция клетками, в долгосрочной перспективе способствуют расширению кровеносных сосудов.
- Синтетический простациклин и аналоги простациклина обладают сосудорасширяющим, антипролиферативным, противовоспалительным и антикоагулянтным действием. Препараты предназначены для пациентов только с III и IV стадиями.
Хирургия
Пересадка легких. Если лекарственная терапия безуспешна, трансплантация легких – последний вариант. Средняя продолжительность жизни после трансплантации составляет 5 лет. Операция довольно опасна, так как успешными бывают только 45% случаев из 100%.
Легочная эндартерэктомия – хирургическое удаление пробок, закупоривающих легочные сосуды. Возможна установка баллонного катетера. В зависимости от центра поражения хирургическая летальность составляет от 5 до 24%.
Септостомия предсердий – показана при правосторонней сердечной недостаточности и частых обмороках. Цель - снизить конечное диастолическое давление в правом желудочке.
Приобретенная легочная гипертензия. Патогенез при легочной гипертензии


- НИО хирургии аорты, коронарных и периферических артерий
- НИО новых хирургических технологий
- НИО хирургической аритмологии
- НИО эндоваскулярной хирургии
- НИО сосудистой и гибридной хирургии
- НИО онкологии и радиотерапии
- НИО ангионеврологии и нейрохирургии
- НИО анестезиологии и реаниматологии
- НИО лучевой и инструментальной диагностики
- Состав совета по защите докторских и кандидатских диссертаций
- Требования к соискателям
- Соискатели
- Апелляции
- ГОСТ по оформлению диссертации и автореферата
- Контакты совета
- Генеральный директор Центра
- Руководство Центра
- Миссия
- История
- Мероприятия
- Фотопроекты
- Истории пациентов
- Нормативные документы
- Структура отдела
- Организационно-методическая работа с регионами
- Развитие телемедицинских технологий
- Кадровая политика и повышение квалификации
- Публичный отчет
- Устав и регистрационные документы
- Лицензии
- Публичный отчет
- Сведения о медицинских работниках
- План развития Центра
- Политика обработки персональных данных
- Охрана труда
- Политика в области охраны труда
- Противодействие коррупции
- Учетная политика
Код по МКБ I27.8
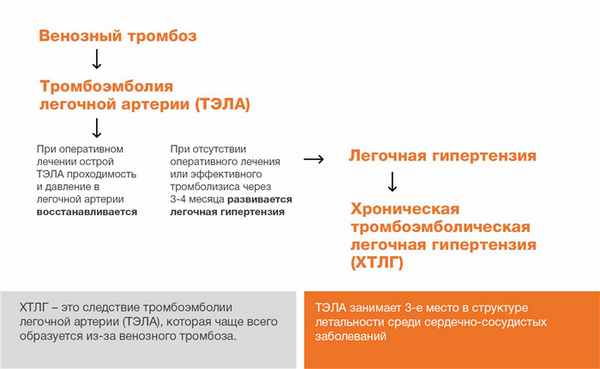
Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) – редкая тяжелая форма легочной гипертензии, развивающаяся вследствие сужения просвета или обструкции легочных артерий, являющаяся поздним осложнением острой тромбоэмболии легочной артерии (ТЭЛА). Без своевременного лечения заболевание приводит к повышению давления в легочной артерии (легочной гипертензии) и прогрессирующей сердечной недостаточности.
- выраженная одышка;
- слабая переносимость даже самой незначительной физической нагрузки;
- дыхательная недостаточность.
Чтобы не допустить длительного прогрессирования данного заболевания, необходима своевременная диагностика. Помимо обязательного наблюдения у кардиолога или терапевта после выписки из стационара по поводу лечения ТЭЛА (не ранее 3 мес.) пациенту назначается:
- эхокардиография (ультразвуковое исследование сердца) с обязательной оценкой давления в легочной артерии;
- вентиляционно-перфузионная сцинтиграфия легких;
- компьютерная томография с введением контрастного вещества;
- эндоваскулярная катетеризация правых отделов сердца.
Также пациентам с ХТЭЛГ рекомендуется обратиться к специалисту по заболеваниям свертывающей системы крови – гемостазиологу – для определения генетически обусловленных нарушений свертывающей системы крови и подбора лекарственных препаратов с целью кроверазжижающей (антикоагулянтной) терапии.
Решение о тактике лечения пациента с ХТЭЛГ, согласно международным и национальным рекомендациям, принимается консилиумом врачей в составе опытного кардиохирурга, кардиолога и эндоваскулярного хирурга. В отличие от других форм легочной гипертензии, ХТЭЛГ является потенциально излечимым заболеванием с помощью хирургического лечения – легочной эндартерэктомии.
Легочная эндатерэктомия
Легочная эндартерэктомия была разработана в 70-х годах в США и является «золотым стандартом» лечения ХТЭЛГ. Операция проводится под искусственным кровообращением и охлаждением организма (до 18 °C). Целью вмешательства является удаление тромботического материала из легочной артерии и восстановление кровотока в легких. После операции пациент находится в отделении около 3 недель.
Ангиопластика
Чрескожная транслюминальная ангиопластика ветвей легочной артерии (малоинвазивная операция) выполняется как самостоятельный метод, а также если невозможно осуществить тромбэндартерэктомию. Это эндоваскулярный метод лечения, целью которого является увеличение диаметра (дилатация) ветвей легочной артерии с помощью баллонных катетеров разного диаметра. В результате баллонной дилатации происходит увеличение кровотока в ветвях легочной артерии и снижение степени легочной гипертензии.
Центр Мешалкина является национальным лидером хирургического лечения ХТЭЛГ: выполнено 368 легочной эндартерэктомиий и 50 баллонных ангиопластик. В арсенале специалистов есть весь спектр медицинской помощи пациентам с ХТЭЛГ.
Во многом успех лечения зависит от своевременного обращения пациента в специализированный экспертный центр для лечения легочной гипертензии.
Для получения подробной информации по заболеванию, методам лечения и уточнения диагноза необходимо посетить первичную консультацию специалиста или подать документы через сайт на заочную консультацию.
Читайте также:
