Признаки нейрогенных опухолей. Внутригрудной зоб
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Диагностика и лечение новообразований средостения по-прежнему остается одной из наиболее сложных проблем торакальной хирургии. Составляя по частоте от 0,5 до 7% всех опухолей человека, по гистологической структуре выделяются более ста различных новообразований данной локализации. Имея общие клинико-рентгенологические характеристики, новообразования средостения имеют разнообразную морфологическую структуру, что требует дифференцированного подхода к данной патологии в диагностике и лечении.
Фундаментальные монографии Б.В. Петровского (1969), А.А. Вишневского и А.А. Адамяна (1977), И.Д. Кузнецова и Л.С. Розенштрауха, И.П. Дедкова и В.Д. Захарычева (1982) и других, в которых изложены основополагающие вопросы диагностики и лечения новообразований средостения, имеют большое теоретическое и практическое значение и в наши дни.
Стандартные методы исследования больных с новообразованиями средостения - клинический осмотр, рентгенография и компьютерная томография - являются общепризнанными и позволяют в большинстве случаев установить предварительный диагноз и решить вопрос топографии опухоли. Применение специальных методов исследования (пневмомедиастинография, диагностический пневмоторакс, ангиопульмонография и другие) в ряде случаев мало информативно и не безопасно для пациентов. Поэтому при наличии арсенала не инвазивных диагностических методов исследования в большинстве клиник отказались от данных процедур либо применяют их по специальным показаниям.
Хирургическое лечение доброкачественных и в ряде случаев злокачественных опухолей и кист средостения является основным и единственным методом. Однако нередко травма, причиненная при выполнении хирургического доступа к новообразованию, несравнимо выше травматичности самого этапа удаления опухоли. Предложенные авторами различные доступы к средостенным новообразованиям либо высоко травматичны, либо не позволяют свободно манипулировать в средостении.
На наш взгляд в настоящее время достойным высокоэффективным конкурентом в лечении больных с новообразованиями средостения является видеоторакоскопический метод. По мнению зарубежных авторов, до 70% операций на органах грудной полости могут выполняться с использованием видеохирургической техники.
Нами проведен ретроспективный анализ диагностики и лечения больных с опухолями, кистами и лимфопролиферативными заболеваниями средостения, находившихся на лечении в Клиническом онкологическом диспансере МЗ РТ за последние 20 лет. Методические подходы к лечению новообразований средостения значительно менялись, идя в ногу с научно-техническим прогрессом и совершенствованием материально-технической базы клиники.
С 1985 по 2005 гг. в отделении хирургии легких и средостения КОД МЗ РТ находились 595 больных с новообразованиями средостения, что составляет 4,5-6,3% от общего числа больных с новообразованиями органов грудной полости. Следует отметить, что в последние 10 лет отмечается тенденция роста количества больных за счет увеличения пациентов с медиастинальными лимфаденопатиями. Возраст пациентов колебался от 3 до 78 лет и составил в среднем средний 46,3 года; мужчин было 260 (43,8%), женщин - 335 (56,2%). По нозологическим группам больные распределились следующим образом: опухоли и кисты вилочковой железы - 150 (25,2%), злокачественные лимфомы - 115 (19,3%), неврогенные опухоли - 67 (11,3%), опухоли мезенхимального происхождения - 35 (5,9%), целомические кисты перикарда - 35 (5,9%), бронхоэнтерогенные кисты - 16 (2,7%), тератомы -16 (2,7%), саркоидоз - 124 (20,8%), внутригрудной зоб - 4 (0,7%), метастазы - 12 (2,0%), лимфаденопатии неясного генеза - 18 (3,0%), параганглиомы – 2 (0,3%), карциноид -1 (0,2%). Мы не включили в данную группу больных с медиастинальным зобом, не считая их истинными опухолями средостения.
Всем больным проводилось общеклиническое обследование, исследование функции внешнего дыхания, рентгеноскопия, рентгенография и в последние годы компьютерная томография.
Заболевание протекало бессимптомно у 124 (20,9%)больных. Эти данные объясняют тот факт, что у 160 (26,9%) больных опухоль была выявлена флюорографически или случайно при рентгеноскопии по поводу какой-либо другой патологии. Большинство же больных имели клинические проявления болезни в течение различного времени до поступления в специализированный стационар. Лишь 97 (16,3%) больных были госпитализированы в отделение в течение 1 месяца с момента заболевания. У 192 (32,3%) пациентов этот срок равнялся 1-3 месяца; у 181 (30,4%) больных - 3-6 месяцам; у 52 (8,7%) - до 1 года, и 73 (12,3%) больных поступили в клинику в сроки более 1 года. Последняя группа в основном состояла из больных с доброкачественными опухолями и кистами средостения, которые либо находились под наблюдением врачей либо отказывались от операции.
Из 595 больных новообразование локализовалось слева у 225 (37,8%) больных, справа - у 152 (25,6%) пациентов. Двухстороннее поражение средостения выявлено в 218 (36,6%) случаях.
Радикальные операции выполнены 246 (41,4%) больным, паллиативные - 4 (0,7%), инвазивные диагностические процедуры и операции - 345 (57,9%) пациентам.
Результат любой операции непосредственно зависит от выбранного операционного доступа. Этот постулат применим и в хирургии средостения. Если до 1993 г в клинике при новообразованиях средостения основным доступом была передне-боковая торакотомия и крайне редко - продольная стернотомия, то с появлением видеоторакоскопии последняя при новообразованиях средостения выполнена 298 больным. У 41 (13,8%) больного осуществлена конверсия, и операция закончена торакотомным доступом.
Торакоскопическое удаление опухоли средостения выполнено 112 больным, что составило 45,5% всех радикальных операций, выполненных в клинике за 20 лет и 63,4% операций, выполненных после освоения видеоторакоскопии. У 20 (15,2%) больных при радикальных операциях выполнен переход на торакотомию. В 2 случаях причиной конверсии явилось интраоперационное кровотечение, в 1 случае - непереносимость однолегочной вентиляции, в 2 - выраженный спаечный процесс в плевральной полости. В остальных же случаях (15 больных) торакотомия произведена для определения резектабельности или для выполнения комбинированной операции.
Видеоторакоскопия выполнена 38 больным по поводу неврогенных опухолей средостения. В 35 случаях операция удалась, у 3 больных осуществлена конверсия в связи с большими размерами опухоли и невозможностью завершения ее торакоскопически. У 1 больной торакоскопически удалена нейробластома заднего средостения, что установлено только при плановом гистологическом исследовании, и больной проведена послеоперационная лучевая терапия на ложе опухоли. У 1 пациентки на дооперационном этапе выявлена невринома типа «песочных часов», и произведено одномоментное удаление опухоли двумя бригадами хирургов (торакальных и нейрохирургов): внутрипозвоночная часть удалена при ляминэктомии, а внутригрудная - видеоторакоскопически.
По поводу новообразований вилочковой железы видеоторакоскопия выполнена у 46 больных: опухоль удалена у 37 больных, у 8 операция начата с видеоторакоскопии, но в дальнейшем осуществлена конверсия, и операция закончена традиционно. Причинами перехода на торакотомию были большие размеры опухоли у 3 больных, облитерация плевральной полости - у 1, неконтролируемое интраоперационное кровотечение - у 1 больного, в остальных случаях в связи с распространением на окружающие органы требовалась резекция легкого, перикарда и верхней полой вены (3 пациента). Радикальные операции выполнены торакоскопически при инкапсулированных тимомах у 17 больных, с минимальной инвазией - у 9 больных, и лишь в 1 случае при ограниченном прорастании опухоли в паренхиму легкого произведена тимэктомия с атипической резекцией легкого аппаратом эндо GIA-30. По поводу гиперплазии тимуса с миастеническим синдромом тимэктомия выполнена у 11 больных.
По поводу кист средостения различного генеза видеоторакоскопия выполнена у 33 больных. Из них у 22 больных - с целомическими кистами перикарда. Торакоскопически без технических трудностей удалены кисты перикарда, расположенные типично в передне-нижнем средостении (19 больных), в 3 случаях выполнена конверсия. В 1 случае - экстренно в связи с повреждением дуги аорты Г–образным электродом, в 2 других случаях причиной конверсии послужили локализация опухоли глубоко в средостении и технические сложности при мобилизации, обусловленные спаечным процессом в плевральной полости. По поводу бронхоэнтерогенных кист средостения торакоскопически оперированы 7 больных. Данные образования часто располагаются глубоко в клетчатке средостения, с выраженным рубцово-спаечным перипроцессом. Однако у 6 больных операция удалась торакоскопически, в 1 случае после конверсии операция завершена традиционно. Кисты вилочковой железы удалены при видеторакоскопии в 3 случаях, конверсий не было. Дермоидные кисты удалены торакоскопически у 2 больных.
Липомы средостения и абдомино-медиастинальные липомы наблюдали у 14 больных. В 7 случаях операция выполнена торакоскопически, но имелись значительные неудобства при удалении липом средостения, когда зачастую опухоль удаляется отдельными фрагментами. В последние годы при лечении абдоминомедиастинальных липом мы применяем срединный внеполостной доступ. Последний обеспечивает оптимальные условия при удалении абдомино-медиастинальных липом и на наш взгляд превосходит видеоторакоскопию: мало травматичен, не сопровождается вскрытием брюшной и плевральной полостей, позволяет надежно ушить щель Ларрея. Фибромы средостения выявлены у 3 больных: в 1 случае опухоль удалена торакоскопически с краевой резекцией легкого.
По поводу тератом средостения солидного строения видеоторакоскопия выполнена в 6 случаях: в 3 опухоль удалена, а в 3 осуществлена конверсия. Причиной конверсий во всех 3 случаях были технические трудности, связанные со значительными (более 11 см) размерами опухоли.
При истинном внутригрудном зобе у 2 больных предпринята попытка торакоскопического удаления, но размеры опухоли и повышенная кровоточивость тканей вынудила перейти на торакотомию.
Таким образом, из 246 радикальных операций за 1985-2005 гг. торакотомия выполнена в 130 случаях, стернотомия - в 3 и видеоторакоскопия - 132 больным, из них успешно операция осуществлена у 112 больных. В 20 (15,2%) случаях при торакоскопии возникла необходимость в переходе на торакотомию: в 2 случаях причиной конверсии явилось интраоперационное кровотечение, в 1 случае - непереносимость однолегочной вентиляции, в 2 - выраженный спаечный процесс в плевральной полости. В остальных же случаях торакотомия произведена для определения резектабельности или для выполнения комбинированной операции.
При изучении отдаленных результатов хирургического лечения больных с новообразованиями средостения торакоскопическим методом на сроках до 13 лет мы не наблюдали ни одного местного рецидива заболевания.
В послеоперационном периоде умерли 2 больных: 1 больной - после удаления тимомы на 4 сутки от инфаркта миокарда, и 1 больная, оперированная по поводу тимолипомы с тяжелым миастеническим синдромом. Смерть наступила на 6 сутки от острого инфаркта миокарда на фоне миастенического криза. Таким образом, послеоперационная летальность составила 0,8%.
Рентгеновская диагностика заболеваний верхнего средостения
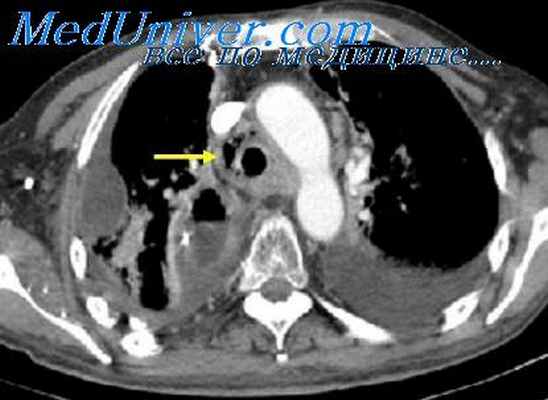
Большая часть объемных образований верхнего средостения, обнаруживаемых при рентгенографии и компьютерной томографии средостения, происходит из ткани щитовидной железы и является зобами. Более 99,9% всех локализаций зоба – верхнее средостение, и только 0,1% составляют другие (атипичные) локализации. Могут также быть обнаружены: лимфомы, бронхогенные кисты и опухоли плевры (мезотелиома). Классификация зобов по отношению к средостению при КТ следующая: выделяют внутригрудной зоб, который полностью располагается за грудиной (ретростернально), не пальпируется над incisura jugularis; загрудинный зоб, расположенный частично ретростернально, а частично – на шее; «ныряющий» зоб, полностью расположенный на шее, нижний край которого опускается ниже incisura jugularis только при совершении глотательного движения. Схематичное деление верхнего средостения на отделы при компьютерной томографии. Так, условная линия, проведенная параллельно горизонтали на уровне рукояточного сустава грудины, отграничивает верхнее средостение снизу; верхней границей средостения условно считается верхняя апертура грудной клетки. Переднее верхнее средостение условно включает в себя ретростернальную область, заднее верхнее – позвоночный столб, паравертебральную клетчатку; среднее верхнее – ткани и органы между двумя данными отделами. Условное деление верхнего средостения на рентгенограммах Условное деление верхнего средостения на рентгенограммах.
Клиническая картина зоба
В большинстве случаев зобы являются коллоидными, гормонально неактивными, и не провоцируют развитие симптомов тиреотоксикоза. При значительных размерах зоба он может провоцировать возникновение дисфагии (нарушение глотания) вследствие сдавления пищевода, а также нарушения дыхания. Может также наблюдаться клиническая картина, характерная для воспаления (изменения в анализах крови), но чаще зобы протекают без каких-либо симптомов.
Признаки зоба на рентгенограммах средостения
Основной признак зоба на рентгенограмме – расширение тени средостения в одну либо в обе стороны. Зоб вызывает смещение просветления трахеи на рентгеновском снимке, а также его сужение. Вместе с трахеей отклоняется и пищевод (что можно обнаружить при рентгеноскопии средостения после перорального приема контраста – взвеси сульфата бария). В структуре тени при зобе могут быть обнаружены просветления (при некрозах и абсцедировании), а также плотные объекты (петрификаты). Обызвествления в структуре зоба могут быть признаком его озлокачествления. При выявлении расширения тени верхнего средостения на рентгеновских снимках грудной клетки показано проведение рентгеноскопии и рентгеновской компьютерной томографии средостения. При рентгеноскопии средостения тень смещается при глотательных движениях – если этого не происходит, значит, искомое образование находится в легких либо в плевре (в грудной стенке), но не в средостении. Пульсация образования в средостении может быть характерна для зоба. Методом визуализации функционально активной паренхимы щитовидной железы является сцинтиграфия. Радиоизотопное исследование позволяет визуализировать участки пониженного либо повышенного накопления радиофармпрепарата и дать наглядную картину зоба.
Дифференциальная диагностика образований верхнего средостения
Кроме зобов в верхнем средостении также могут быть обнаружены бронхогенные кисты (более половины всех бронхогенных кист локализуются в верхнем средостении), а также опухоли из нервной ткани (невриномы и нейросаркомы), опухоли плевры (мезотелиома) и опухоли лиматических узлов. Так, плавный переход контура тени пристеночно расположенного образования вблизи тени позвоночника может быть характерен для нейрогенной опухоли. Если тень прилежит к внутренней поверхности грудной стенки, можно заподозрить мезотелиому, опухоль мягких тканей грудной стенки, или (реже) невриному из межреберных нервов. КТ. Выявлено образование верхнего средостения, расположенное частично за рукояткой грудины, прилежащее к стенке трахеи спереди и сбоку, не имеющее признаков инвазивного роста. Видно, что образование не связано с щитовидной железой (располагается отдельно от нее и отделено «полоской» жировой ткани) При компьютерной томографии средостения у пациента выявлено увеличение левой доли щитовидной железы за счет зобной трансформации (увеличенная доля отмечена стрелками на изображениях)
Другие статьи из раздела «Общие вопросы рентген»
Онлайн-консультация, Расшифровка снимков, Второе мнение - информационные, а не медицинские услуги.
Для постановки диагноза и назначения плана лечения следует записаться на очный прием к специалисту
Признаки нейрогенных опухолей. Внутригрудной зоб
Признаки нейрогенных опухолей. Внутригрудной зоб
Относительно динамики процесса следует указать, что в большинстве случаев доброкачественные нейрогенные опухоли обладают очень медленным ростом. Например, М. С. Перлин и С. А. Рейнберг отмечали отсутствие заметного роста опухоли в течение 9—12 лет. Но иногда опухоли (особенно ганглионевромы) начинают довольно интенсивно увеличиваться в размерах, оставаясь по своему характеру доброкачественными. Так, у одного больного Д. Б. Степенского и у одного нашего больного отмечалось заметное увеличение доброкачественной опухоли за один год. Следовательно, симптом быстрого роста сам по себе имеет все же относительное значение в определении злокачественности процесса.
Таким образом, для нейрогенных опухолей характерны следующие основные рентгенологические признаки:
1. Типичная локализация в реберно-позвоночном углу, чаще в верхнем отделе.
2. Полуовальная форма тени, плоское основание которой плотно прилежит к боковому отделу позвоночника и к области реберно-позвоночного угла.
3. Контуры патологической тени почти всегда четкие и выпуклые, реже волнистые.
4. Экспансивный рост и сравнительно редкое смещение органов средостения (последнее возникает при больших размерах опухоли).
5. Нередко признаки узурации прилежащих позвонков и ребер.
6. Быстрый рост при злокачественных нейрогенных опухолях с сохранением всех других рентгенологических признаков, характерных и для доброкачественных образований.
На основании всех этих признаков в сопоставлении с данными клинического исследования практически почти всегда можно правильно распознать нейрогенную природу опухоли, но без детализации ее гистоморфологического вида. Значительно труднее своевременно решить вопрос о злокачественности процесса. Клиника и динамические наблюдения в подобных случаях оказывают иногда существенную помощь.
Внутригрудной зоб
Как известно, внутригрудной зоб может происходить как из самой щитовидной железы, так и из мелких добавочных щитовидных железок. Последние могут располагаться в различных местах по ходу формирования щитовидной железы. Они образуются вследствие отшнуровывания отдельных ее частей в процессе эмбриогенеза (А. К. Горчаков). В частности, в средостении дополнительные щитовидные железы встречаются непосредственно за грудиной, позади трахеи и внутри ее, а также позади пищевода.
Учитывая тот факт, что локализация зоба в средостении может быть различной, а не только позади грудины, термин «внутригрудной зоб» является более оправданным, чем термин «загрудинный зоб».
Различают зобы, частично и полностью расположенные в грудной полости (О. В. Николаев, Б. К. Осипов). Обычно полный внутригрудной зоб возникает из добавочных щитовидных желез. Частично внутригрудной зоб, как правило, образуется в результате опускания или роста в сторону средостения зоба щитовидной железы.
К частично внутригрудному зобу Б. В. Аникандров и О. В. Николаев относят лишь те случаи зоба щитовидной железы, нижняя граница которых располагается не менее чем на 4—5 см книзу от яремной вырезки грудины. Менее выраженное опущение зоба за грудину не дает основания считать зоб внутригрудным. Чаще всего встречается зоб, частично расположенный в средостении, редко — полный внутригрудной.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Новообразования средостения (часть 2)
Стенограмма второй части видеолекции профессора Игоря Евгеньевича Тюрина о новообразованиях средостения из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, профессор, доктор медицинских наук:
- Другая распространенная проблема этой же области (я ее показываю специально, чтобы было понятно, насколько иногда непросто для врача-рентгенолога определить, о чем идет речь в этой ситуации) – тератома.
Чаще эти опухоли встречаются у более молодых пациентов. Большинству из них меньше 30-ти лет, в отличие от тимом. Большинство пациентов имеют явные клинические симптомы. Это опухоли, растущие и приводящие к сдавлению или оттеснению анатомических структур в грудной полости.
Тем не менее, большинство из них доброкачественные. Это один из наиболее частых вариантов герменогенных опухолей. Лучевые признаки обычно точно там же, где и располагаются тимомы, перед восходящей аортой. Четко очерченное округлое образование. Но, в отличие от тимомы как мягкотканого образования, иногда жировые включения, костные фрагменты, иногда даже фрагменты зубов – то, что позволяет рентгенологу сформулировать, предположить правильный диагноз.
Хотя если этого нет, то на обзорных снимках очень сложно сказать, что это такое. Такое же овальное патологическое образование в переднем средостении. Контрастированный пищевод, который проходит по задней поверхности сердца и вдоль задней стенки трахеи.
Но сказать на основании обзорной рентгенограммы, что это такое, может быть крайне сложно. Любое патологическое образование. Почему мы говорим, что это термоидное образование, герменогенная опухоль. Внутри мы видим включение жировой клетчатки, кистозные включения, множественные перегородки.
Расположение точно такое же – переднее средостение, средний этаж. Но достаточно характерная картина, которая позволяет говорить о том, что это такое и предпринимать соответствующее лечение.
Еще один очень важный признак, который позволяет нам иногда правильно характеризовать характер патологического образования в средостении – это взаимосвязь с другими анатомическими структурами. Классикой жанра здесь является внутригрудной зоб. Он чаще возникает у женщин. Чаще это патология у людей старше 40 – 45 лет. Достаточно частые по статистике образования.
Несмотря на очень большие размеры, оно длительное время может протекать бессимптомно. Важно, что почти всегда мы можем наблюдать связь со щитовидной железой. Это образование располагается в области верхней апертуры. Может быть в переднем или заднем средостении. Как правило, оттесняет и суживает трахею, что на рентгеновских снимках создает очень характерную типичную картину.
Если вы посмотрите на обзорный снимок в прямой проекции, то сразу же будет видно, насколько изменилась конфигурация воздушного столба в трахее на уровне грудино-ключичных расчленений и выше в области верхней апертуры. Трахея оттеснена по дуге вправо и практически достигает контура средостения и несколько сужена.
Почему? Ответ на этот вопрос в компьютерно-томографическом исследовании. Два огромных узла, один из которых располагается на шее. Второй в переднем средостении. Оба гиперваскулярны, неоднородной структуры. Это типичная картина огромных размеров внутригрудного зоба, который занимает переднюю часть средостения.
Еще одна особенность патологических образований, когда мы говорим об их локализации. Лимфомы, если говорить о преимущественной локализации этих патологических образований, часто занимают тот же средний этаж переднего средостения, что и тимомы и герменогенные опухоли. Но очень часто по характеру клинического течения, по дополнительным признакам они отличаются.
Здесь самое главное – системные поражения. Это поражения многих групп лимфатических узлов, в том числе и периферических лимфатических узлов, с чего начинается обследование такого пациента. Патология возникает либо в молодом возрасте 20-ти лет, либо старше 50-ти лет.
Это патологическое состояние разделяется на две большие группы. Сейчас это болезнь Ходжкина и злокачественные неходжкинские лимфомы (ЗНЛ). Последние чаще встречаются у людей более старшего возраста. По количеству они значительно чаще встречаются.
Но если говорить о патологии средостения, то там болезнь Ходжкина занимает первое место по частоте. Проявления одинаковые. Мы редко можем предположить нозологическую принадлежность, гистологическую форму, тип патологического процесса. Но когда мы видим отдельные увеличенные лимфатические узлы в переднем средостении или когда это сочетается с увеличением периферических лимфатических узлов, с характерной клинической симптоматикой, тогда предположение врача-рентгенолога становится более понятным и очевидным.
Расширение тени средостения на обзорном снимке влево в области аорто-пульмонального окна, в области талии сердца и при томографическом исследовании прекрасно виден конгламерат увеличенных лимфатических узлов, которые располагаются в переднем средостении. Объемные образования, которые состоят из множества лимфатических узлов, отличают такой процесс от обычных опухолей средостений.
С другой стороны, эти лимфатические узлы могут вырастать в патологическое образование, которое совершенно неотличимо ни от каких других опухолей средостений, с признаками инвазии, с вовлечением в грудной стенке, со сдавлением крупных сосудов, со стеснением и сужением трахеи главных бронхов.
В этой ситуации требуется морфологическая верификация, чтобы ответить на вопрос: что это за патологический процесс.
В качестве иллюстрации: почему рентгенологи предпочитают разделять средостения на различные части, отделы. Патология заднего средостения, которая совершенно отличается по нозологии от того, что мы видим в передней части средостения, потому что здесь может встречаться внутригрудной зоб.
Но все-таки это территория, где чаще возникают нейрогенные опухоли, где обычно локализуются бронхо- и энтерогенные кисты, могут увеличиваться лимфатические узлы при лимфомах, но очень редко, где возникают значительные аневризмы аорты в области дуги нисходящей части. Классикой жанра здесь являются нейрогенные опухоли. Иногда совсем маленькие, они случайно выявляются при рентгеновском исследовании.
Небольшое патологическое образование, которое по форме напоминает нисходящую часть аорты в поперечном сечении. Бессимптомное течение. Обычно 3-я или 4-я декады жизни, округлая форма, четкие контуры, тканевая плотность. Очень часто кальцификация, кисты. Самое главное – абсолютно типичная локализация в большинстве случаев в реберно-позвоночном углу.
В этом случае, даже если у нас есть обычное компьютерно-томографическое исследование, без всякого контрастирования, информации, локализация в заднем средостении, которая четко определяется по обзорным снимкам, проекция патологического образования на тень позвонков, которая позволяет нам говорить, что это образование находится в реберном позвоночном углу.
Подтверждение этому томографическое исследование со всеми типичными характерными признаками. По компьютерной томографии мы хорошо видим, что это образование не внедряется в позвоночный канал. В этом случае можно не выполнять МРТ.
В тех случаях, когда эти опухоли (что, к счастью, бывает редко) озлокачествляются и приобретают крупные размеры, тогда судить о природе, источнике чрезвычайно сложно. Это злокачественная нейрогенная опухоль, которая привела к оттеснению средостения в противоположную сторону – в сторону правого легкого с накоплением жидкости в правой половине плевральной полости.
Огромных размеров патологическое образование, оттесняющее аорту впереди в сторону сердца, занимающее практически всю левую половину грудной полости, оттесняющее селезенку, почку и диафрагму вниз. Это злокачественная нейрогенная опухоль. Но сказать о том, что эта опухоль исходит из нервных образований, при томографическом исследовании очень сложно и не всегда возможно.
Почему мы не можем сегодня ограничиваться только этими данными, только локализацией. Конечно, возможные ошибки. Различные опухоли могут располагаться в одном и том же отделе средостения. Мы это видели на примере средней части переднего средостения.
С другой стороны, одинаковые опухоли могут располагаться в совершенно различных отделах средостения. Классикой в этом случае являются нейрогенные опухоли, которые могут встречаться не только в заднем, но и в переднем, центральном средостении.
Здесь важен еще один вид анализа при лучевом исследовании. Это структура патологического образования. То, что мы очень плохо можем различить на обычных обзорных рентгенограммах, на линейных томограммах. Мы всегда говорим о том, что подозрение на патологическое образование в средостении есть прямое показание к выполнению компьютерной томографии или магнитного резонанса.
В зависимости от того, что мы обнаруживаем в этом случае (скопление жидкости, жира или необычные реакции на контрастное вещество, его избыточное накопление или обызвествления), мы можем более глубоко и более точно оценить характер этих образований.
Жиросодержащие образования (мы сегодня уже говорили о герменогенных опухолях и тератомах), которые отличаются от всех остальных образований тем, что содержат заключения жира. Другим таким же примером являются грыжи диафрагмы, которые очень часто вызывают затруднения при обычном рентгенологическом исследовании. Избытки жира скапливаются в области реберных диафрагмальных синусов, в области сердца или позвоночника.
В этом случае возникает предположение, нет ли здесь патологического образования, опухоли, которая требует хирургического лечения. Если этот вопрос нельзя решить на основании рентгеновского исследования, то томографическое исследование четко показывает скопление чаще всего жировой клетчатки.
Никаких сомнений в том, что здесь нет злокачественной опухоли и вообще опухоли, не остается. На этом процесс диагностики заканчивается.
Грыжи различаются по локализации, по характеру. Это описано в большинстве руководств и учебников. Я не буду на этом сейчас останавливаться. Другим примером такой же дифференциальной диагностики является кистозное образование, очень частое, особенно у детей.
Речь идет в том числе о врожденных кистах. Это примерно 20% всех патологических образований средостений. Каким образом их можно отличить от солидных опухолей той же локализации. По денситометрическим характеристикам.
Наиболее частые бронхогенные кисты, которые локализуются в паратрахеальной правой области или около бифуркации трахеи. Как правило, имеют плотность жидкости, если у них не возникает или не накапливается растворимый кальций. Тогда плотность может повышаться и в существенно большей степени.
Типичная локализация расположения патологического образования в правой паратрахеальной области. Контрастированная верхняя полая вена в том и другом случае смещены впереди. Само патологическое образование прилежит к правой стенке трахеи. Типичная локализация.
Очень часто такие пациенты выявляются при первом же флюорографическом исследовании. У них определяется расширение тени средостения вправо. Это может интерпретироваться как проявление увеличения лимфатических узлов. Нередко – как проявление туберкулезного поражения лимфатических узлов. Вследствие этого начинается лечение без томографического исследования.
Выполнение томографии здесь позволяет сразу же исключить какие-то воспалительные патологические процессы.
Про обызвествления мы уже говорили. Это внутригрудной зоб, тератомы, лимфатические узлы.
В заключение на чем бы мне хотелось остановиться сейчас – это мягкотканые образования, которые в некоторых случаях имеют либо обычную, либо не совсем обычную реакцию на введение контрастного препарата.
Обычное усиление, обычная реакция – так же как реагируют тканевые структуры – наблюдаются при тимомах, невриномах, герминогенных опухолях, мезенхимальных опухолях (фибромы, миомы и так далее), при злокачественных лимфомах. Здесь нет никакой специфики.
Локализация этих патологических образований в сочетании с другими признаками иногда позволяет предположить правильный диагноз. То, что имеет важное значение – в некоторых случаях мы видим обызвествления или повышенную плотность при первичном исследовании. Это характеризует, например, внутригрудной зоб или свежие гематомы.
Самое интересное – это необычная реакция на введение контрастного вещества. Она наблюдается в виде исключительно высокого повышения плотности патологического образования. Такие изменения мы наблюдаем у больных с внутригрудным зобом, при опухолях паращитовидных желез, при болезни Кастлмана, при некоторых формах карциноидных образований средостений.
Это характерная картина, которая должна подлежать интерпретации. Мы опять возвращаемся к опухолям, исходящим из щитовидной железы, которые через верхнюю апертуру спускаются вниз в область грудной полости средостения. Типичные, это хорошо видно, характерные проявления этого патологического образования с оттеснением средостения и локализацией его в области верхней апертуры.
Насколько повышает плотность это патологическое образование. Оно практически соответствует по плотности сосудистым структурам средостения, контрастированию крови в сосудах и камерах сердца. Это характерно для тканей щитовидной железы.
Другой пример. Болезнь Кастельмана. Здесь специально оставлены денситометрические показатели. Средняя плотность образования, которое располагается между типичных образований, между восходящей и нисходящей аортой и оттесняет трахею сзади и справа, составляет почти 140 или 150 единиц (неразборчиво, 15:07).
Практически так же как контрастированная кровь. Очень немногие патологические образования средостения реагируют таким образом на введение контрастного вещества. В этом случае сочетание точной локализации и реакции на контрастный препарат позволяют предположить правильный диагноз.
Но, с другой стороны, в некоторых случаях, особенно когда речь идет о мезенхимальных опухолях, как в данном случае – ангиомиосаркоме, мы видим избыточную васкуляризацию таких патологических образований, все признаки злокачественного процесса. Но сделать здесь какое-либо морфологическое заключение очень сложно. Это может быть сделано только на основании гистологического исследования самого патологического образования.
Подводя итог сегодняшнему разговору о томографическом исследовании, вообще о лучевом исследовании при патологии средостения и при новообразованиях средостения, хочу еще раз подчеркнуть, что первичные выявления – это выявления с помощью рентгеновских исследований, рентгенографии в прямой и боковой проекции.
В качестве уточняющих методов чаще всего это компьютерная томография. Обычно с внутривенным контрастированием, чтобы мы могли точно разграничить образования на две большие части. По их локализации в средостении и по реакции на введение контрастного вещества.
В этом случае мы можем четко определить и локализацию изменений и взаимоотношения с прилежащими структурами. Нередко поставить и нозологический диагноз.
Зоб: причины, симптомы, классификация и лечение
Зоб или струма - это заболевание, характеризующееся увеличением щитовидной железы. Щитовидка - важный орган, осуществляющий функцию управления обменом веществ в организме. Она хранит йод и вырабатывает йодсодержащие гормоны - тироксин и трийодтиронин, важные для организации обмена веществ, роста нужных клеток и организма в целом.
Зоб у человека визуально выглядит как припухлость на поверхности шеи спереди. Это заболевание сопровождается частичной или полной потерей функций щитовидной железы, что ведет к ухудшению здоровья. Зоб представляет собой доброкачественное новообразование в теле щитовидной железы. Больше всего этому заболеванию подвержены женщины. Частота заболевания зобом у женщин в 5 раз больше, чем у мужчин.
Причины зоба
Зоб щитовидной железы может развиваться по внешним или внутренним причинам. К экзогенным факторам его возникновения относят недостаточное потребление йода и плохие экологические условия. Эндогенными причинами появления зоба являются гипотиреоз и гипертиреоз (пониженная и повышенная функции щитовидной железы), нарушения со стороны желудочно-кишечного тракта, мешающие усвоению необходимых микроэлементов, аутоиммунные заболевания. Развитие зоба может происходить по причине других болезней, при которых назначается приём определённых видов медикаментозных средств, влияющих на синтез гормонов щитовидной железы.
Разрастанию тканей щитовидной железы могут способствовать не только заболевания, но и некоторые физиологические состояния, такие как переходный возраст, беременность, грудное вскармливание. Только примерно в 5 % случаев причиной возникновения зоба являются раковые заболевания. У остальных пациентов гиперплазия щитовидной железы имеет доброкачественный характер. При наложении неблагоприятных экзогенных факторов на предрасположенность к заболеванию, оно появится с большей вероятностью.
Симптомы и признаки зоба
Зоб щитовидной железы может давать ряд определённых симптомов, при обнаружении которых вам следует показаться врачу. Видимое увеличение органа выглядит как припухлость спереди на шее, в районе кадыка. Но до визуального проявления зоба во многих случаях наблюдаются и другие симптомы, которые могут указывать на лёгкую степень разрастания щитовидной железы. Их необходимо вовремя заметить и определить причину, что позволит на ранних этапах скорректировать имеющееся нарушение, не прибегая к серьёзной терапии и хирургическому вмешательству.
При зобе первой степени могут наблюдаться такие симптомы, как ощущение кома в горле, покашливание. Если у человека присутствуют нарушения продуцирования гормонов щитовидной железы, к данной картине присоединяются признаки основного заболевания. В зависимости от того, какой характер носит дисфункция, симптомы при зобе могут существенно варьироваться.
При повышенной выработке гормонов, помимо щитовидного зоба будут наблюдаться такие симптомы тиреотоксикоза, как:
- снижение веса;
- потливость;
- учащённое сердцебиение;
- аритмии;
- беспокойство;
- раздражительность;
- снижение внимания;
- расстройства в половой сфере.
Если, наоборот, функция работы органа снижена, раскрывается картина гипотиреоза. В этом случае при наличии щитовидного зоба могут проявляться следующие симптомы:
- сухость кожи;
- отёчность;
- выпадение волос;
- повышение массы тела;
- вялость, сонливость;
- снижение памяти.
В каждом из случаев перечисленные признаки эндокринных нарушений могут встречаться в различных комбинациях и иметь разную степень выраженности, что зависит от индивидуальных особенностей организма.
Классификация заболевания
Виды зоба по морфологии
Диффузный зоб
Диффузный токсический зоб – это заболевание эндокринной системы, при котором щитовидная железа увеличивается в размере и выделяет повышенное количество гормонов. К нарушению работы органа чаще всего приводит недостаточное поступление такого важного микроэлемента, как йод. Развитию заболевания способствуют и другие факторы: наследственность, воспалительные заболевания, травмы тканей щитовидной железы, аутоиммунные процессы, плохие экологические условия, частые стрессы.
Симптомы диффузного зоба чаще всего наблюдаются у женщин в возрасте от 30 до 50 лет. В 8 раз реже заболевание встречается у мужчин. В некоторых случаях нарушение работы железы может быть диагностировано в детстве или в пожилом возрасте. Если ткани органа разрастаются равномерно, говорят об эндемическом виде заболевания; при наличии локальных образований, зоб называют диффузно-узловым.
Степени диффузного токсического зоба различаются в зависимости от выраженности разрастания тканей щитовидной железы. На начальной стадии заболевание можно обнаружить только на УЗИ, на второй - обычно имеются такие симптомы, как ощущение помех, кома в горле и другие. В более позднем периоде зоб значительно увеличен в размерах и выступает в виде опухоли на шее спереди.
Лечение диффузного токсического зоба проводит эндокринолог. При незначительных нарушениях и для профилактики пациентам назначают препараты, содержащие йод, и специальную диету. При выраженном увеличении щитовидной железы проводятся анализы для контроля гормонального уровня. Медикаментозная терапия заключается в его коррекции и поддержании нормальных показателей. В некоторых ситуациях врач может назначить радиойодтерапию, при которой в организм вводится радиоактивный йод, который накапливается в клетках щитовидной железы и подвергает излучению всю железу, уничтожая опухолевые клетки и клетки железы. В сложных случаях, при значительном разрастании тканей и неэффективности консервативных методов лечения, может быть назначена операция по удалению опухоли.
Узловой зоб
Узловой зоб – заболевание, охватывающее все обособленных образований в тканях щитовидной железы. Образования могут быть любого размера и иметь капсулу. Узлы определяются визуально или пальпаторно. Причины образования многоузлового зоба могут быть различными.
Образования в тканях могут быть единичными или множественными, отдельно расположенными или сообщающимися. Они могут быть разного размера и разной плотности.
Лечение узлового зоба проводится в случаях, когда нарушена работа щитовидной железы или образование имеет значительные размеры и мешает нормальному функционированию соседних органов. В зависимости от полученных при диагностике результатов, лечение может заключаться в регулировании уровня гормонов или удалении разросшихся тканей.
Диффузно-узловой зоб
Смешанная форма зоба, сочетающая в себе черты диффузного и узлового зоба. При этом заболевании разрастаются как сами ткани щитовидной железы, так и наблюдается появление в ней отдельных опухолей - узлов.
Лечение диффузно-узлового зоба осуществляется гормональными и йодсодержащими препаратами, в некоторых случаях назначается хирургическая операция.
Виды зоба по этиопатогенетической классификации
Эндемический зоб
Заболевание, которое вызвано хроническим недостатком йода в организме из-за маленького содержания йода в еде, воде, воздухе и почве. Чаще встречается у жителей гор. Это приводит к разрастанию ткани щитовидной железы и изменению в ее работе. При недостатке йода щитовидной железе для своей функции необходимо забирать больше йода из крови. Эндемическому зобу способствуют генетическая предрасположенность и дефекты, наследственность, плохая экология, недостаток йода в окружающей среде, инфекционно-воспалительные процессы, прием лекарственных препаратов блокирующих транспорт йодида или нарушающих органификацию йода в щитовидной железе.
Спорадический зоб
Заболевание щитовидной железы, которое наблюдается у жителей регионов, в которых достаточное содержание йода в воздухе, воде, еде и почве.
Виды зоба по локализации
- С обычным расположением;
- Кольцевой;
- Частично загрудинный;
- Дистопированный зоб из эмбриональных закладок.
Виды зоба по функциональности
Эутиреоз
Зоб, при котором щитовидная железа функционирует нормально. Тиреоидные гормоны и тиреотропный гормон гипофиза в крови находятся на нормальном уровне.
Тиреотоксикоз
Зоб, при котором щитовидная железа вырабатывает повышенное количество тиреоидных гормонов. При этом возникает усиленный обмен веществ и даже при переедании человек с тиреотоксикозом может терять вес. К симптомам этого заболевания можно отнести учащенное сердцебиение, похудение, частый стул, повышенная потливость, нарушение памяти и внимания, снижение либидо и неусидчивость.
Гипотиреоз
Зоб, при котором щитовидная железа вырабатывает недостаточное количество тиреоидных гормонов. Замедляется обмен веществ и человек начинает набирать вес. К симптомам этого заболевания можно отнести снижение работоспособности, медлительность, вялость, быстрая утомляемость, ухудшение памяти, сонливость, снижении аппетита, ощущение зябкости, нарушения стула, запоры и прочие.
Степени зоба
Классификация зоба по ВОЗ:
- Степень 0 — зоб отсутствует.
- Степень 1 — зоб пальпируется, но не виден на глаз при нормальном положении шеи.
- Степень 2 — зоб пальпируется и хорошо обнаруживается визуально.
Классификация зоба по О. В. Николаеву:
- Степень 1 — зоб пальпируется.
- Степень 2 — зоб определяется визуально.
- Степень 3 — шея увеличена.
- Степень 4 — форма шеи изменена.
- Степень 5 — зоб гигантских размеров.
Профилактика зоба
Для того чтобы уменьшить риск заболевания зобом необходимо обеспечить поступления достаточного количества йода в организм. В России много регионов, где люди испытывают дефицит йода в своем рационе.
Для профилактики развития зоба рекомендуется употреблять пищу богатую йодом и добавлять в блюда йодированную соль. Продукты с содержанием йода: черника, сушеные морские водоросли, треска, запеченная картошка, чернослив, креветки, клюква, белый хлеб, зеленый горошек, куриные яйца, молоко и другие.
Людям проживающим в эндемичных областях могут быть назначены препараты йода. Суточная норма для взрослого человека составляет - 120 мкг йода, а беременным и кормящим женщинам — 250 мкг.
Лечение
Подозрения на зоб возникают если пациент жалуется на нарушения веса, сердцебиение, нарушение сна, нервозность и другие симптомы. но эти симптомы могут указывать и на другие заболевания. Для точного диагноза проводится обследование пациента.
Диагностика
Для диагностики зоба используются следующие методы:
- Визуальный осмотр шеи пациента. Железу видно только при 2 степени зоба.
- Ощупывание щитовидной железы:
- при нулевой степени зоба щитовидная железа находится в нормальном состоянии;
- при первом степени зоба щитовидная железа не видна, но прощупывается ее диффузное увеличение.
- УЗИ. Позволяет точнее определить узлы даже небольшого размера в щитовидной железе.
- КТ. Используется для диагностики загрудинного зоба и при большом размере щитовидной железы.
- Анализ крови на содержание гормонов щитовидной железы.
- Пункция щитовидной железы для биопсии. Как правило, делается при узлах более 1 сантиметра и при подозрении на недоброкачественность процесса. Позволяет определить тип опухоли.
После диагностики зоба и получения точных данных о заболевании назначается медикаментозная терапия или операция.
Терапия
При тиреотоксикозе, когда щитовидная железа вырабатывает повышенное количество тиреоидных гормонов, назначают зобогенные препараты, снижающие выработку гормонов.
При гипотиреозе, когда щитовидная железа вырабатывает недостаточное количество тиреоидных гормонов, назначают синтетические эндокринными лекарствами, восполняющие недостаток гормонов в организме.
Некоторые виды зоба лечатся радиойодтерапией. Эта процедура предполагает введения радиоактивного йода, который накапливается в клетках щитовидной железы и подвергает излучению всю железу, уничтожая опухолевые клетки и клетки железы. Радиойодтерапия, как правило, используется при лечении тиреотоксикоза, сопровождающего диффузный токсический зоб и аденомы.
Операция
Хирургическое удаление зоба назначается при:
- При давлении зоба на окружающие ткани организма;
- При подозрении на злокачественную опухоль щитовидной железы;
- При деформации шеи, мешающей пациенту нормально жить;
- При невозможности использовать радиойодтерапию.
В зависимости от состояния пациента и вида заболевания может быть осуществлено удаление одной доли щитовидной железы - гемитиреоидэктомия, или удаление 2 долей щитовидной железы - субтотальная резекция. При полном удалении хирург оставляет части тканей щитовидной железы, масса которых равна менее 6 граммов от изначального веса долей. Редко удалению подлежит абсолютно все ткани щитовидной железа - тиреоидэктомия.
Операция может быть:
- Обычной с большим разрезом, через который хирург, получает доступ к органу;
- Эндоскопической, с небольшими разрезами, через которые вводятся эндоскопические инструменты.
Способ операции выбирает хирург в зависимости от состояния пациента.
Осложнения зоба
Осложнения при зобе обычно возникают при неэффективности лечения, несвоевременном принятии терапевтических мер и в случае, если заболевания щитовидной железы носят прогрессирующий характер. Дополнительные нарушения чаще развиваются при наличии выраженной гиперплазии, легко определяемой при визуальном осмотре. Последствия зоба щитовидной железы зависят от его локализации и характера поражения тканей.
К отрицательным последствиям может привести зоб, который пережимает окружающие сосуды, нервы, давит на трахею. Если вовремя не принять меры, это может стать причиной кровоизлияния в щитовидную железу, повышения нагрузки на сердце и расширению его отделов. Чтобы предупредить проявление тяжелых последствий зоба, обычно назначают его удаление. Это позволяет устранить механические факторы, мешающие нормальному функционированию других органов.
К осложнениям зоба также относятся различные воспалительные процессы, возникающие в железе и близлежащих тканях. В редких случаях струмит протекает особенно тяжело и может привести к нагноению. К негативным последствиям приводит не только увеличение зоба в размерах, но и непосредственно гормональные нарушения. Тиреотоксикоз может стать причиной сердечной аритмии или недостаточности. Иногда длительное влияние неправильной работы щитовидной железы, в том числе зоб, приводят к таким последствиям, как необратимые изменения в сердце.
Риск возникновения осложнений повышается вследствие быстрого прогрессирования заболевания, отягощенной наследственности, сочетания сразу нескольких неблагоприятных факторов в состоянии здоровья. К последствиям несвоевременного удаления зоба относят и развитие раковых опухолей.
Для своевременного и правильного лечения зоба вы можете обратиться в нашу клинику Л-Мед.
Читайте также:
