Признаки вертикального продольного разрыва мениска коленного сустава
Добавил пользователь Skiper Обновлено: 30.01.2026
а) Терминология:
1. Аббревиатура:
• Вертикальный продольный разрыв (ВПР)
2. Синоним:
• Продольный разрыв
3. Определения:
• Разрыв вдоль вертикальной длинной оси мениска
• Красная зона мениска: периферическая треть мениска; сосудистая зона
• Переход красной зоны мениска в белую: средняя треть мениска
• Белая зона мениска: центральная треть мениска, рядом со свободным краем
• Менискэктомия: резекция части или всего (редко) оторванного мениска
б) Визуализация:
1. Общая характеристика:
• Основные диагностические критерии:
о Линейный гиперинтенсивный сигнал от внутреннего вещества мениска:
- Контактирует с одной или обеими суставными поверхностями мениска
- Распространяется через различную часть мениска, спереди-назад
• Локализация:
о Обычно во внешней трети мениска (в красной зоне)
о Обычно локализуется в заднем роге:
- ± распространение на тело, а в дальнейшем на передний рог
о Может поражаться или распространяться в область соединения мениска и капсулы:
- Особенно в задней части медиального мениска
• Размер:
о От 1-2 мм в длину до поражения всего мениска
о От 1-2 мм в глубину или на всю глубину мениска
• Морфология:
о Вертикально-ориентированный разрыв вещества мениска, распространяющийся на верхнюю и/или нижнюю суставную поверхность
о Разрывы распространяются через длинный сегмент мениска и могут смещаться:
- Разрыв по типу ручки лейки со смещением срединного фрагмента в межмыщелковую вырезку:
Медиальный > латеральный мениск
- Перевернутый мениск со смещением заднего рога кпереди:
Латеральный > медиальный мениск
(Слева) МРТ PDВИ, сагиттальный срез: у пациента с разрывом передней крестообразной связки (ПКС) (изображение отсутствует) определяется периферический ВПР медиального мениска. Центральный фрагмент мениска достаточно крупный настолько, что мог быть ошибочно принят за целый задний рог и интерпретирован как неповрежденный.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, сагиттальный срез: у этого же пациента определяется гиперинтенсивный сигнал от разрыва и темная ткань мениска на периферии разрыва. Периферический ВПР может быть с легкостью определяться на последовательностях чувствительных к жидкости. (Слева) MPT PDBИ, сагиттальный срез: определяется вертикальный продольный разрыв заднего отдела медиального мениска. Этот разрыв немного смещен. Небольшой периферический фрагмент мениска позволяет отличить данный разрыв от отделения мениска от капсулы.
(Справа) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента определяется продольное направление разрыва, распространяющаяся через задний рог медиального мениска. Разрыв распространяется в заднюю ветвь мениска. (Слева) МР-артрография, Т1, коронарный срез: определяется вертикальный продольный разрыв медиального мениска с небольшим смещением. Этот разрыв возник в области перехода красной зоны мениска в белую.
(Справа) MPT PDBИ, режим подавления сигнала от жира, аксиальный срез: у этою же пациента определяется продольный разрыв средней части тела медиального мениска. Такой разрыв встречается редко, поскольку он возник в области перехода красной зоны мениска в белую, вместо более типичной локализации в периферической (красной) зоне. Разрывы в сосудистой красной зоне чаще заживают спонтанно.
2. КТ при вертикальном продольном разрыве мениска коленного сустава:
• КТ-артрография:
о Затек контраста в вертикальный линейный дефект в верхнюю и/или нижнюю суставную поверхность:
- Лучше всего визуализируется на реконструкциях коронарных и сагиттальных изображений
3. МРТ при вертикальном продольном разрыве мениска коленного сустава:
• Вертикально-ориентированный, линейный гиперинтенсивный сигнал от внутреннего вещества мениска, контактирующий с верхней и/или нижней суставной поверхностью
• Разрыв в целом ориентирован параллельно продольным волокнам/оси мениска
• Обычно равная дистанция от периферического края мениска до всей длины разрыва
• Чаще всего локализуются в периферической трети (красной зоне) мениска
• Редко в белой зоне (возле свободного края)
• Обычно начинается с заднего рога
о Отмечается различное распространение разрыва кпереди от тела и непосредственно в переднем роге
• Может визуализироваться изолированное поражение нижней > верхней суставной поверхности
• Поражение обеих верхней суставной поверхностей и нижней суставной поверхности может быть очаговым
• Лучше всего визуализируется на коротких ТЕ последовательностях (PD ВИ):
о Разрывы заднего рога лучше всего визуализируются на сагиттальных изображениях
о Разрывы тела лучше визуализируются на коронарных изображениях
о Тонкосрезовые аксиальные изображения также позволяют визуализировать ВПР
• Иногда остается яркой на Т2 ВИ, но с меньшей чувствительностью, чем на PD ВИ:
о Чрезвычайно редко периферические разрывы могут определяться на Т2 ВИ → крохотный периферический фрагмент мениска будет темным, но может быть серым и слабовыраженным на PDВИ
• Контраст затекает в разрыв при МР-артрографии:
о Выполнение МР-артрографии в обычной ситуации не обязательно
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ
• Советы по протоколу исследования:
о Взаимосвязь коротких ТЕ коронарных и сагиттальных последовательностей для выявления полного распространения разрыва
(Слева) МРТ PDBИ, режим подавления сигнала от жира, сагиттальный срез: определяется вертикальный продольный разрыв задней красной зоны медиального мениска. Этот разрыв был пропущен при первоначальном исследовании. Важно распознать такие разрывы, так как при отсутствии лечения возможно смещение. Одним из потенциальных осложнений является травма по типу ручки лейки.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется неповрежденное тело медиального мениска с отсутствием распространения вертикального продольного разрыва в этой области. (Слева) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента через два месяца определяется разрыв медиального мениска по типу ручки лейки со смещением, с крупным фрагментом в межмыщелковой вырезке и ободком периферической ткани, оставшейся на месте.
(Справа) MPT PDВИ, режим подавления сигнала от жира, сагиттальный срез: определяется вертикальный продольный разрыв переднего рога медиального мениска. Задний рог нормальный. Продольные разрывы, а также все разрывы, гораздо реже возникают в переднем роге, чем в заднем роге. (Слева) МРТ PDВИ, режим подавления сигнала от жира, сагиттальный срез: у пациента 16 лет с разрывом передней крестообразной связки (изображение отсутствует) определяется вертикальный продольный разрыв заднего рога медиального мениска.
(Справа) МРТ PDВИ, режим подавления сигнала от жира, сагиттальный срез: у этого же пациента более латерально определяется вертикальный продольный разрыв в области белой зоны заднего отдела латерального мениска. Периферические вертикальные продольные разрывы, в частности, возникают чаще в сочетании с разрывами передней крестообразной связки.
в) Дифференциальная диагностика вертикального продольного разрыва мениска:
1. Подколенное отверстие:
• Задний отдел латерального мениска
• В норме содержит суставную жидкость, не должно быть ошибочно принято за скопление жидкости в разрыве
• Ограничена подколенно-менисковыми фасцикулами сверху и снизу
2. Отделение мениска от капсулы:
• Травма возникает в области периферической границы мениска:
о Не во внутреннем веществе мениска
• Обычно у заднего рога медиального мениска
3. Место прикрепления мениско-бедреннной связки:
• Задний отдел латерального мениска
• Локализуется более срединно чем подколенное отверстие
4. Место прикрепления поперечного межменисковой связки:
• Особенно в области переднего рога латерального мениска
5. Изменения мениска после хирургического лечения:
• Оперативное вмешательство на мениске в анамнезе
• Может определяться гиперинтенсивный сигнал, распространяющийся на суставную поверхность на коротких ТЕ последовательностях
• Не должны быть настолько яркими, как скопление жидкости на Т2ВИ
6. Разрыв мениска по типу ручки лейки:
• При ВПР всегда имеется смещение фрагмента в межмыщелковую вырезку
(Слева) MPT PDBИ, сагиттальный срез: определяется линейный вертикальный продольный разрыв заднего рога на часть глубины латерального мениска. Разрыв расположен медиально от нормального подколенного отверстия. Подколенное сухожилие может визуализировать -ся более кзади.
(Справа) МРТ Т2ВИ, сагиттальный срез: определяется вертикальный продольный разрыв заднего рога латерального мениска с небольшим смещением, со скоплением жидкости в разрыве. Вторая трещина, заполненная жидкостью, визуализируется между мениском и задней капсулой сустава, что указывает на частичный мениско-капсульный разрыв. (Слева) МРТ Т2ВИ, сагиттальный срез: у этого же пациента более латерально определяется небольшое дробление периферического фрагмента вертикального продольного разрыва заднего рога латерального мениска. Разрыв проходит через подколенное отверстие; подколенное сухожилие и может входит в капсулу сустава более кзади.
(Справа) MPT PDBИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента определяется вертикальный продольный разрыв со смещением, а также смещенный фрагмент, распространяющийся кпереди от подколенного отверстия. (Слева) MPT PDBИ, сагиттальный срез: определяется вертикальный продольный разрыв в наиболее периферической области заднего отдела латерального мениска. Верхняя подколенно-менисковая фасцикула также разорвана.
(Справа) MPT PDBИ, сагиттальный срез: определяется вертикальный продольный разрыв переднего рога латерального мениска. Нормальное соединение переднего рога и поперечной межменисковой связки имеет более косой ход, находясь под углом в передненижнем-задневерхнем направлении.
г) Патология. Общая характеристика:
• Этиология:
о Иногда вследствие отдельного травматического поврежде-ния/эпизода травмы
о Обычно начинается в области заднего рога, распространяется кпереди
о Вследствие увеличенной осевой нагрузки совместно со сдвигающей силой
о Может быть вызван вращательно-смещающим механизмом травмы:
- Также вызывает разрыв передней крестообразной связки (ПКС)
• Сопутствующие состояния:
о Высокая встречаемость при разрыве ПКС: почти все ВПР возникают при остром или предшествующем разрыве ПКС:
- Медиальный и латеральный мениски
о Разрыв подколенно-менисковой фасцикулы указывает на высокую вероятность периферического ВПР заднего рога латерального мениска, даже если разрыв не визуализируется:
- Особенно при разрыве ПКС
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и болезненность вдоль линии сустава
• Другие признаки/симптомы:
о Запирание или потеря опоры на ногу при смещении фрагмента
• Клинический профиль:
о Часто встречается у спортсменов после острой травмы
2. Демография:
• Возраст:
о Подростки и молодые, активные взрослые
• Пол:
о М>Ж
• Эпидемиология:
о Второй по частоте тип разрыва
о ВПР заднего рога зачастую встречается при:
- Остром разрыве ПКС
- Хронической недостаточности ПКС
3. Течение и прогноз:
• Небольшие разрывы в области красной зоны с отсутствием смещения часто заживают спонтанно
• Могут распространяться в продольном направлении (кзади → спереди)
• Срединный фрагмент может смещаться → разрыв по типу ручки лейки:
о Обычно распространяется с нижней на верхнюю суставную поверхность (т.е. разрыв на всю толщину)
• Крупная резекция мениска → прогрессирующий остеоартрит
4. Лечение вертикального продольного разрыва мениска:
• Консервативное: небольшие разрывы в области красной зоны с отсутствием смещения могут заживать спонтанно
• Хирургическое:
о При сохранности ткани мениска, по возможности, → хирургическое восстановление
о Хирургическое восстановление мениска: разрывы в области красной зоны, стабильные при артроскопии, не являются сложными
о Резекция мениска: нестабильные, неправильные разрывы в области красной зоны; любые разрывы в области перехода красной зоны в белую и разрывы в области белой зоны
е) Диагностическая памятка:
1. Следует учесть:
• ВПР при остром разрыве ПКС или при ее недостаточности:
о В частности, заднего рога медиального и латерального менисков
• Разрыв по типу ручки от лейки:
о Необходимо искать смещенный фрагмент
2. Советы по интерпретации изображений:
• Тщательное исследование задних рогов в области соединения мениска и капсулы
• Последовательности, чувствительные к жидкости, могут быть полезны для поиска периферических разрывов:
о Любой темный сигнал на периферии вертикальной линии скопления жидкости = периферический ВПР
3. Рекомендации по отчетности:
• Описание локализации, глубины и длины разрыва:
о Глубина = дистанция от периферии: указывает на сосудистую зону, возможность заживления ↑
• Описание сложности разрыва: более сложный → меньшая вероятность восстановления
• Измерение любого смещения фрагментов мениска
Разрыв передней крестообразной связки - симптомы и лечение
Что такое разрыв передней крестообразной связки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коновалова Евгения Александровича, травматолога со стажем в 13 лет.
Над статьей доктора Коновалова Евгения Александровича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Разрыв передней крестообразной связки (anterior cruciate ligament injury) — это одна из самых тяжёлых травм коленного сустава. Повреждение сопровождается щелчком в колене и невозможностью продолжать физическую активность. Затем появляется отёк и становится трудно сгибать и разгибать ногу в суставе.
![Разрыв передней крестообразной связки [13]](/pimg3/priznaki-vertikalnogo-prodolnogo-B77F.jpg)
Распространённость
Разрыв передней крестообразной связки (ПКС) является частой травмой коленного сустава. Встречается в 4 случаях на 1000 человек и занимает второе место после травмы мениска. ПКС — это самая травмируемая связка коленного сустава. Для сравнения: повреждения задней крестообразной связки встречаются в 15–30 раз реже, так как она примерно в 1,3–2 раза толще и в 2 раза прочнее ПКС [11] .
При занятии спортом разрыв ПКС у женщин происходит в среднем в 4–10 раз чаще, чем у мужчин [1] . Предположительно, это связано с более слабыми подколенными сухожилиями. Также встречается мнение, что на силу и гибкость связок могут влиять гормональные факторы. Однако это утверждение остаётся спорным и его ещё предстоит доказать [12] .
Причины разрыва ПКС
Прямая травма — возникает при ударе по бедру, голени и колену. Чаще встречается у спортсменов, например у футболистов, борцов и боксёров. Реже разрыв связки происходит при ДТП.
Непрямая травма — возникает, когда нет прямого удара по коленному суставу. Может произойти из-за резкого отклонения бедра с туловищем внутрь или наружу. Голень при этом повёрнута или фиксирована. Из-за такого отклонения в коленном суставе возникает «скручивание», вызывающее разрыв связки.
Чаще всего ПКС разрывается при отклонении голени наружу и кручении бедра внутрь. Особенно такая травма распространена среди спортсменов: футболистов, гандболистов, баскетболистов и волейболистов.
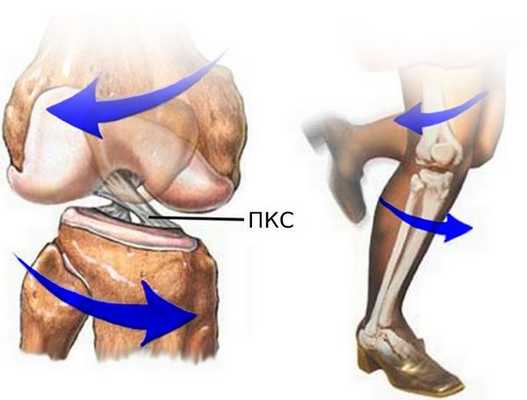
Зачастую при такой травме, помимо разрыва ПКС, повреждается внутренний мениск, а при сильном скручивании разрывается внутренняя боковая связка. Такое сочетание повреждений называют «несчастливой триадой» или «взрывом коленного сустава» [1] . При отклонении голени внутрь и кручении бедра наружу к травме ПКС может присоединиться разрыв наружного мениска.
![Фантом стопы [14]](/pimg3/priznaki-vertikalnogo-prodolnogo-44F9.jpg)
Механизм, обусловленный лыжным ботинком, — так называют травму, которая встречается среди горнолыжников, использующих высокие и жёсткие лыжные ботинки. При падении на спину бедро и туловище смещаются назад, ботинок при этом удерживает голень. В результате ПКС избыточно натягивается, что может привести к её разрыву.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы разрыва передней крестообразной связки
Симптомы острого периода:
- щелчок в колене в момент травмы;
- невозможность опираться на ногу и продолжать физическую активность;
- выраженный отёк коленного сустава, возникающий, как правило, в течение часа после травмы;
- симптомы «псевдоблока» — пациент не может согнуть и разогнуть ногу в суставе.
При застарелом разрыве передней крестообразной связки возникает боль, ощущение нестабильности и «расшатанности» в коленном суставе. Боль может появиться при повреждении хряща и мениска как в момент травмы, так и при развившемся гонартрозе. Больные жалуются, что «колено не слушается», «нога подгибается в колене», «ногу сложно контролировать» [3] . Из-за «расшатанности» в колене они часто оступаются, спотыкаются и падают.
Патогенез разрыва передней крестообразной связки
Передняя крестообразная связка состоит из спирально расположенных коллагеновых волокон, которые обеспечивают её прочность и растяжимость [7] [10] . Своим верхним концом ПКС прикрепляется к бедренной кости, а нижним — к большеберцовой. На середине хода ПКС пересекается с задней крестообразной связкой. И з-за характерного перекрёста данные связки и получили своё название [8] [9] .
![Передняя и задняя крестообразные связки [15]](/pimg3/priznaki-vertikalnogo-prodolnogo-9DFD.jpg)
Передняя крестообразная связка состоит из трёх пучков:
- Передневнутренний — самый длинный, расположен поверхностно и наиболее подвержен травмам. Как правило, при частичных повреждениях связки разрывается именно он.
- Задненаружный — лежит глубже предыдущего, наименее подвержен разрывам.
- Промежуточный.
Основная функция ПКС — удерживать голени от смещения. Чаще всего разрывы связки вызваны кручением на опорной ноге, когда бедро и корпус вращаются, а голень со стопой остаются фиксированными. Повреждение ПКС приводит к нестабильности в коленном суставе, т. е. дискомфорту от смещения голени относительно бедра.
Если такое состояние длится долго, то суставные хрящи, мениски и остальные структуры сустава изнашиваются и развивается деформирующий артроз. Этот процесс протекает с разной скоростью, зависящей как от травмирующего агента, так и от генетической предрасположенности. Со временем пациент начинает ощущать ноющую боль в колене, сначала при длительной нагрузке, а затем и в покое, дискомфорт не проходит даже во сне.
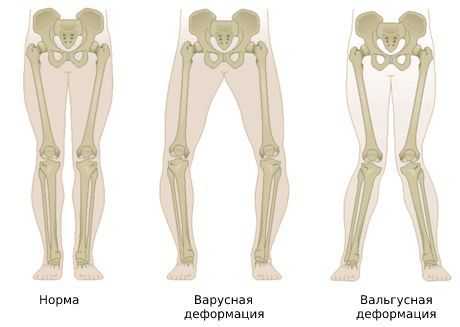
Больной начинает « щадить » ногу и меньше на неё опираться. Из-за этого нарушается биомеханика походки, увеличивается нагрузка на структуры сустава и возникает вальгусная (X-образная) либо варусная (O-образная) деформация.
Классификация и стадии развития разрыва передней крестообразной связки
Типы повреждения ПКС в зависимости от давности и распространённости травмы:
- острые разрывы;
- застарелые разрывы и хроническая нестабильность;
- частичные разрывы и рубцевание волокон;
- отрыв ПКС вместе с костным фрагментом [3] .
Степени повреждения ПКС:
- Незначительное растяжение связки (микроразрыв). Проявляется умеренным отёком и болью. Движения ограничены, но стабильность сустава сохранена.
- Умеренное растяжение (частичный разрыв). Отёк и боль выражены сильнее, стабильность сустава сохранена, но прочность связки снижена, что может приводить к многократным повторным травмам.
- Полный разрыв. Проявляется сильным отёком, интенсивной болью и нестабильностью в суставе. На больную ногу сложно опираться [1] .
Осложнения разрыва передней крестообразной связки
- контрактура коленного сустава — снижение подвижности колена как при сгибании, так и при разгибании;
- посттравматический артроз коленного сустава;
- хроническая нестабильность коленного сустава [1] .
Диагностика разрыва передней крестообразной связки
Крестообразные связки помогают поддерживать стабильность коленного сустава и нормальную биомеханику походки. Они также важны для правильного взаимодействия суставных поверхностей при ходьбе, беге, сгибании и разгибании голени. Поэтому следует своевременно выявлять и лечить их повреждения.
Заподозрить разрыв ПКС можно по вышеописанным симптомам, данным анамнеза, результатам специальных тестов и инструментальных методов обследования. Предположить повреждение и поставить окончательный диагноз можно ещё в острый период травмы. При значительном скоплении крови в полости сустава (гемартрозе) пациент чувствует распирание в коленном суставе, прикосновения к нему резко болезненны, возникает выраженный отёк колена.
Специфические тесты
При диагностике повреждений ПКС обязательно проводят специфические тесты.
- Тест Лахмана — нога согнута в колене под углом 20–30 ° , стопа лежит на кушетке. Одной рукой врач фиксирует бедро, обхватывая его в дистальной части, а другой — плавно тянет голень вперёд.
- Тест переднего выдвижного ящика — в отличие от теста Лахмана, нога согнута под углом 90 ° .
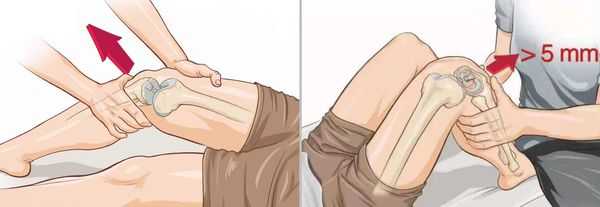
Оба метода позволяют выявить чрезмерное смещение голени кпереди и определить его степень. Чтобы сравнить результаты, тесты обязательно проводят и на здоровой ноге.
- Тест смещения стержня — пациент лежит на спине, врач одной рукой обхватывает коленный сустав, а второй придерживает стопу и отводит ногу с поворотом внутрь, т. е. придаёт вальгусную нагрузку. Если повреждена ПКС, то при разгибании происходит передний подвывих большеберцовой кости. Затем при сгибании ноги в коленном суставе примерно на 20 – 40 ° подвывих вправляется. Существуют различные модификации данного теста: градуированный тест смещения Якоба, модифицированный и мягкий тест смещения стержня [3] . Эти методы не всегда подтверждают разрыв ПКС, поэтому может потребоваться несколько разных тестов.
- Тест Мартенса — пациент лежит на спине, врач одной рукой обхватывает заднюю поверхность голени ниже коленного сустава, другая рука лежит на нижней трети бедра. Затем доктор одной рукой смещает голень вперёд и одновременно другой рукой отводит бедро назад. Вначале теста нога практически разогнута в коленном суставе. При достижении угла сгибания около 30 ° подвывихнутая боковая часть большеберцовой кости вправляется. Врач выявляет это при пальпации и по субъективным ощущениям пациента, который чувствует, что колено «встало на место».
- Тест Слокума — пациент лежит на боку на стороне неповреждённой ноги, согнутой в тазобедренном и коленном суставах. Травмированная нога развёрнута внутрь, а стопа максимально разогнута. Врач обхватывает бедро и ощупывает головку малоберцовой кости. При повреждении ПКС происходит подвывих боковой части головки большеберцовой кости. После сгибания в коленном суставе подвывих проходит.
- Тест перекрещивания Арнольда — проводится в положении стоя, врач фиксирует стопу повреждённой ноги. Затем пациент скрещивает над ней здоровую ногу, поворачивая таз и туловище в травмированную сторону. При повреждении ПКС возникают неприятные ощущения смещения коленного сустава.
- Тест подворачивания Якоба — пациент стоит возле стены, повернувшись к ней здоровой стороной, и равномерно распределяет вес тела на обе ноги. Врач поворачивает коленный сустав внутрь. В это время пациент сгибает ногу в колене. При ПКС возникает подвывих головки большеберцовой кости и ощущение подворачивания ноги в коленном суставе.
- Тест подёргивания Хьюстона — пациент лежит на спине, нога согнута в коленном суставе на 60–70 °. Одной рукой врач обхватывает голень и поворачивает её внутрь; другой — придаёт вальгусную нагрузку на уровне верхней трети голени. Затем нога плавно разгибается. Как только угол сгибания достигает 20 °, происходит спонтанный подвывих головки большеберцовой кости. Это говорит о разрыве ПКС.
Чтобы подтвердить диагноз, врач вряд ли будет использовать все тесты: обычно достаточно несколько методов. К ним прибегают, если разрыв связки не удалось выявить сразу, а по данным анамнеза и МРТ доктор подозревает её повреждение. Тесты может проводить только врач, самостоятельно их делать нельзя.
Инструментальные методы диагностики
Самым информативным методом диагностики ПКС является магнитно-резонансная томография (МРТ) коленного сустава. МРТ позволяет визуализировать мягкие ткани в области сустава и поставить окончательный диагноз [2] .
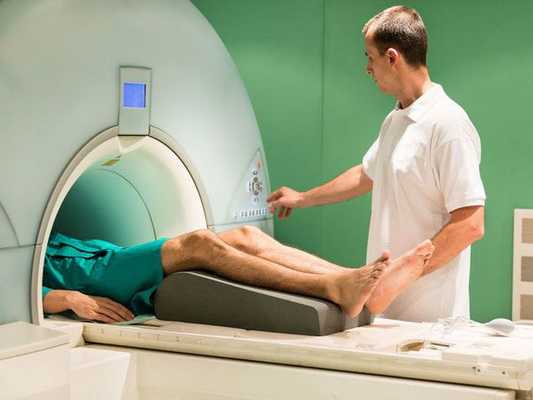
Признаки разрыва ПКС:
- связка не визуализируется;
- нарушена непрерывность её волокон;
- нетипичное расположение волокон;
- косвенные признаки — связка имеет волнистый контур, большеберцовая кость смещена вперёд, задняя крестообразная связка значительно отклонена назад.
В остром периоде обязательно проводится рентгенография. Метод позволяет исключить или выявить сопутствующие повреждения костных структур, которые могут указывать на разрыв ПКС:
- Перелом Сегонда — отрывной перелом межмыщелкового возвышения большеберцовой кости (места прикрепления передней крестообразной связки). Целостность связки при этом не нарушена, однако характерные симптомы её разрыва присутствуют.
- Отрыв связок вместе с фрагментом кости.
- Перелом головки малоберцовой кости.
Лабораторные анализы для диагностики разрыва ПКС не используются, поскольку они не дают никакой информации о состоянии сустава.
Лечение разрыва передней крестообразной связки
В остром периоде необходимо устранить боль, отёк и воспаление. При выраженном отёке коленного сустава проводят пункцию для эвакуации крови. Также назначают противовоспалительные препараты, на поражённую ногу прикладывают холод и обеспечивают покой.
После стихания острой фазы показан фиксатор — бандаж, ортез или суппорт. Его носят, чтобы стабилизировать коленный сустав и приступить к более качественной реабилитации. Основным минусом является строгий подбор по размеру и модели.
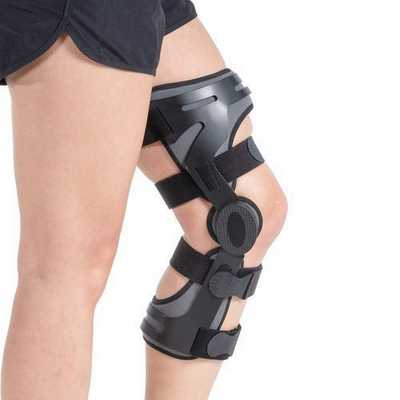
Восстановить подвижность сустава поможет лечебная физкультура и физиотерапия [3] . ЛФК проводится с первых часов после получения травмы и продолжается 8 – 10 месяцев после операции.
Однако ЛФК и симптоматическая терапия не всегда помогают восстановить нормальную работу сустава. Единственным методом, позволяющим полностью восстановить функции сустава, является артроскопическая реконструкция [1] .
Для операции используют трансплантаты:
- Аутотрансплантаты — из собственной связки надколенника, сухожилий подколенных мышц и сухожилий малоберцовой группы мышц.
- Аллотрансплантаты — из трупного материала. Существует гипотетический риск заражения инфекционными заболеваниями (ВИЧ, гепатит и т. д.), но он ничтожно мал. В России банков тканей мало, поэтому такие трансплантаты применяются редко.
Сперва трансплантат извлекается и обрабатывается, затем его устанавливают и фиксируют в области разорванной связки, остатки которой предварительно удаляются.
Все манипуляции на суставе производятся малоинвазивно, т. е. через несколько проколов и под контролем видеоаппаратуры. Это значительно уменьшает травматичность и позволяет пациенту быстрее восстановиться.
После операции больной наблюдается в стационаре 3 – 4 дня. Ему назначаются противовоспалительные и обезболивающие препараты. Также контролируется заживление и проводятся регулярные перевязки послеоперационной раны.
Затем, в среднем на две недели, на прооперированную ногу накладывается гипс или жёсткий ортез. Это создаёт неподвижность в суставе, уменьшает послеоперационный отёк и боль. Ходить в этот период следует с костылями, постепенно повышая нагрузку на ногу: в первые дни после операции без нагрузки, затем каждую неделю увеличивают на 25 %, к 4-й неделе выходят на полную нагрузку.
Полностью отказаться от костыля можно, когда восстановилась нормальная походка и пациент может перекатываться с пятки на носок. Чтобы ускорить заживление и улучшить питание тканей в области сустава, следует выполнять комплекс изометрических упражнений, т. е. сокращать мышцы без нагрузки.
Реабилитация
После выписки из больницы пациенту необходимо обратиться к реабилитологу, который подробно расскажет, как действовать дальше. Чтобы восстановить функции прооперированной ноги, назначается ЛФК и комплекс физиотерапевтического лечения. Методы физиотерапии подбираются строго индивидуально физиотерапевтом.
Также пациенту потребуются регулярные перевязки: не реже, чем раз в 3 – 4 дня. На 14-й день после операции снимают швы. Все эти манипуляции проводятся в поликлинике [4] .
Прогноз. Профилактика
При своевременном адекватном лечении и правильно проведённой реабилитации прогноз благоприятный. Более чем у 95 % пациентов функции сустава полностью восстанавливаются.
В среднем к 4-му месяцу после операции искусственно созданная связка полностью приживается. В дальнейшем трансплантат окончательно перестраивается и по своим свойствам максимально приближается к полноценной «родной» передней крестообразной связке [4] .
Без оперативного лечения прогноз неблагоприятный. Со временем почти неизбежно формируется деформирующий гонартроз. Это осложнение требует одномыщелкового либо тотального эндопротезирования коленного сустава — большой и травматической операции по замене коленного сустава на искусственный имплантат.
При нарушении рекомендаций врача или повторной травме возможны рецидивы. Также к повторному повреждению могут привести ошибки при проведении операции.
Профилактики повреждений ПКС, как системы чётких и последовательных мероприятий, к сожалению, не существует. Снизить риск травмы у спортсменов поможет полноценно выполненная разминка, укрепляющие тренировки и специальные упражнения в условиях нестабильности. При беге, прыжках и рывках важно соблюдать правильную технику. В быту и на производстве необходимо придерживаться общеизвестных правил безопасности.
Повреждение менисков коленного сустава ( Разрыв менисков коленного сустава )
Повреждения менисков - нарушение целостности хрящевой прокладки, расположенной в полости коленного сустава. В остром периоде пациента беспокоит боль в колене и ограничение движений, отмечается блокировка сустава, отечность, возможно появление жидкости в суставе или развитие гемартроза. В последующем иногда наблюдаются повторные блокады, признаки воспаления, рецидивирующий синовит. Диагноз устанавливает травматолог на основании данных осмотра, анамнеза, в некоторых случаях - МРТ коленного сустава. Лечение включает устранение блокады, обеспечение полного покоя, по показаниям - пункцию сустава. При невозможности устранения блокады, повторных блокадах, сохранении болевого синдрома требуется операция.
МКБ-10
Общие сведения
Повреждения менисков занимают первое место по распространенности среди всех травм коленного сустава. Чаще всего повреждения менисков являются следствием спортивной травмы. Внутренний мениск повреждается в 4-7 раз чаще наружного.
Причины
Обычно причиной разрыва менисков становится ротация (вращение) полусогнутой или согнутой голени в момент нагрузки на ногу (во время бега на коньках или лыжах, игры в хоккей или футбол). Повреждение внутреннего мениска происходит при вращении голени кнаружи, повреждение наружного – при вращении голени кнутри. Реже повреждения менисков возникают в результате падения на выпрямленные ноги (прыжки в длину и высоту, соскок со снаряда) или прямого удара в область коленного сустава (удары о край ступеньки, удары движущимся предметом).
Вероятность разрыва менисков увеличивается при дегенерации в результате повторных травм, хронических интоксикаций, подагры или ревматизма. Повреждения менисков могут сопровождаться травмами других элементов коленного сустава (связок, хряща, жирового тела или капсулы).
Патанатомия
Менисками называются хрящевые прокладки, расположенные внутри коленного сустава. Два мениска: латеральный (наружный) и медиальный (внутренний) находятся между суставными поверхностями большеберцовой и бедренной кости. Основные функции менисков – амортизация при беге и ходьбе. Кроме того, мениски выступают в роли стабилизаторов коленного сустава. Мениски эластичны и могут изменять свою форму во время движений в коленном суставе. Подвижность менисков неодинакова. Внутренний мениск связан с медиальной боковой связкой и менее подвижен, чем наружный, поэтому его повреждение возникает чаще.
По краям мениски срастаются с капсулой сустава и кровоснабжаются за счет сосудов капсулы. Внутренние части менисков не имеют собственных артерий и получают питание из внутрисуставной жидкости. Эта особенность питания обуславливает хорошее сращение менисков при краевых повреждениях и полное отсутствие сращения при повреждении внутренних частей.
Классификация
В травматологии и ортопедии выделяют следующие разновидности разрывов менисков:
- отрыв мениска в месте прикрепления (возможен отрыв переднего и заднего рога и отрыв тела мениска в зоне, расположенной рядом с капсулой сустава);
- разрывы внутренней (расположенной вдали от капсулы сустава) части тела, переднего и заднего рогов менисков;
- сочетание повреждений внутренней и перикапсулярной (расположенной рядом с капсулой сустава) зоны менисков;
- менископатия (изменения менисков в результате дегенерации или хронической травмы);
- кистозное перерождение мениска (обычно страдает наружный мениск).
Различают неполные, полные, поперечные, продольные («ручка лейки»), раздробленные и лоскутообразные разрывы менисков. Возможны повреждения менисков со смещением и без смещения оторванной части. Чаще всего наблюдаются продольные разрывы менисков по типу «ручки лейки». Реже встречаются изолированные повреждения заднего (25-30%) и переднего (9%) рогов. В результате повторных блокировок сустава при разрывах мениска возникают повреждения хряща внутреннего мыщелка бедренной кости (хондромаляция) и передней крестообразной связки.
Симптомы повреждения менисков
Выделяют острый и хронический периоды травмы. Острый период начинается непосредственно после разрыва мениска. Пациент жалуется на выраженные боли в области колена. Движения в суставе резко ограничены. Голень фиксирована в положении сгибания. При попытке движений появляется чувство заклинивания сустава – блокировка (блокада, блок) сустава. Возможно повреждение мениска, не сопровождающееся блокировкой коленного сустава. В этом случае боль вначале носит разлитой характер, а, после появления отека и гемартроза (крови) или выпота (жидкости) в суставе становится строго локализованной по линии суставной щели.
Даже если повреждение мениска не диагностировано, со временем боль, отек и выпот в суставе исчезают, однако, в последующем вновь появляются после незначительной травмы или неловкого движения. Если симптомы повреждения менисков появляются повторно, говорят о хроническом периоде заболевания, который характеризуется болями, уменьшением объема движений и воспалительными явлениями.
Диагностика
При отсутствии блокировки выявление разрыва мениска в остром периоде представляет значительные затруднения. Отсутствие характерных симптомов приводит к тому, что пациентам часто выставляют диагноз растяжения связок или ушиба коленного сустава. Диагностика наиболее информативна в подостром периоде (2-3 неделя с момента травмы), когда неспецифические симптомы травмы становятся менее выраженными. На этом этапе врач-травматолог может установить диагноз разрыва мениска на основании локальной боли и инфильрации в области суставной щели, специальных болевых тестов (медиолатеральный тест, симптомы компрессии, симптомы разгибания (Ланды, Байкова, Роше) и ротационные симптомы) и данных МРТ коленного сустава.
Лечение повреждения менисков
В остром периоде при блокировке сустава под местной анестезией выполняют устранение блокады, при наличии жидкости (гемартроза или выпота в суставе) проводят пункцию сустава. Затем на полусогнутый коленный сустав накладывают гипсовую логнету сроком на 3 недели. В последующем пациенту назначают ЛФК и физиолечение.
Операция показана при невозможности устранить блокаду в остром периоде, повторных блокадах, болях и ограничении движений в суставе в хроническом периоде. В настоящее время при выборе метода хирургического лечения предпочтение отдается артроскопическим вмешательствам, которые позволяют уменьшить уровень травматизации сустава и снизить вероятность развития осложнений. Мениск, по возможности, стараются сохранить, поскольку после его удаления ускоряется изнашивание суставных поверхностей, приводящее к быстрому развитию остеоартроза.
1. Повреждение менисков коленного сустава: клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР) - 2013
2. О хирургическом лечении пациентов с повреждением менисков при травме коленного сустава: от удаления до трансплантации (обзор литературы)/ Клюквин И.Ю., Филиппов О.П., Сластинин В.В.// Трансплантология - 2013 - №3
3. Диагностика и лечение повреждений менисков при травме коленного сустава: автореферат диссертации/ Филиппов, О.П. - 2014
Разрыв мениска
Разрыв мениска – это нарушение целостности хрящевой прокладки, выполняющей роль амортизатора коленного сустава. Причиной повреждения является резкая внутренняя или наружная ротация голени, чрезмерное резкое разгибание, отведение или приведение голени либо прямой удар по колену. В остром периоде проявляется резкой болью, ограничением движений, отеком и гемартрозом, в хроническом – умеренной болью, выпотом и повторными блокадами. Лечение – пункции, иммобилизация, физиотерапия, ЛФК, противовоспалительные препараты. При отсутствии эффекта от консервативной терапии показана менискэктомия.
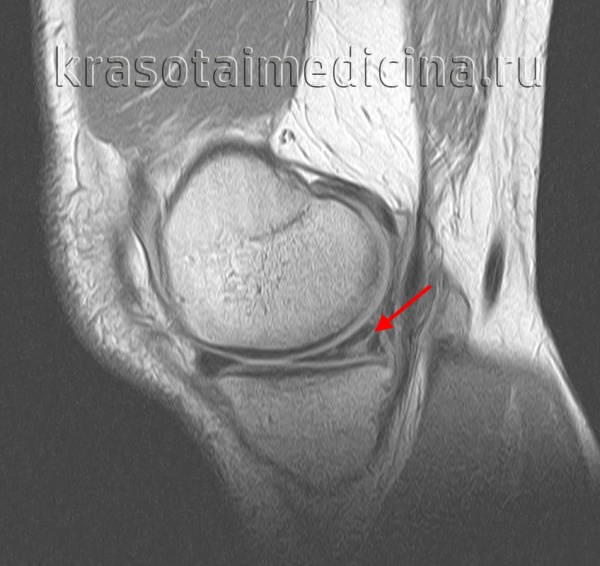
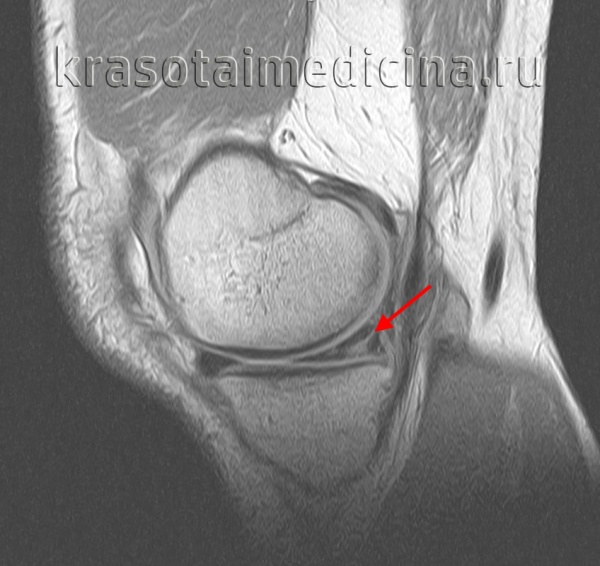
Чаще всего причиной разрыва мениска становится непрямая либо комбинированная травма, при которой голень резко ротируется внутрь (разрывается наружный мениск) или кнаружи (разрывается внутренний мениск). Иногда целостность мениска нарушается при чрезмерном разгибании голени либо при ее резком приведении или отведении. В отдельных случаях выявляются разрывы мениска вследствие прямой травмы – удара движущимся предметом, падения на край ступеньки и т. д. При комбинированной травме (сложном механизме травматического воздействия) вместе с менисками обычно повреждаются связки, капсула, хрящи и другие структуры сустава.
При повторных травмах (ушибах колена или растяжениях) иногда развивается дегенеративный процесс, сопровождающийся образованием кист и снижением эластичности мениска. Кроме того, причиной дегенерации мениска может стать подагра, ревматизм, частые микротравмы вследствие перегрузки и хронические интоксикации. Во всех перечисленных случаях разрывы мениска могут происходить даже в результате незначительного травматического воздействия.
Мениски – эластичные хрящевые пластинки, расположенные между суставными поверхностями бедренной и большеберцовой костей. Имеют форму полукруга, состоят из середины (тела) и краев (переднего и заднего рога). Передние рога менисков прикрепляются к передней части межмыщелкового возвышения, задние – к задней. Выпуклые боковые части менисков сращены с суставной капсулой. В коленном суставе человека есть два мениска: латеральный (наружный) и медиальный (внутренний), их передние части соединяются между собой при помощи поперечной связки. Внутренний мениск связан с боковой внутренней связкой сустава, поэтому данные анатомические образования часто повреждаются одновременно.
Мениски выполняют амортизационную функцию, участвуют в стабилизации коленного сустава и увеличивают площадь соприкосновения большеберцовой и бедренной кости, что позволяет снизить нагрузку на суставные поверхности. Кроме того, в менисках есть проприорецепторы, сигналы которых помогают мозгу определить, в каком положении в данный момент находится нижняя конечность. Сосудов в менисках нет, кровоснабжение их боковых частей осуществляется из капсулы сустава, а внутренние части получают питательные вещества только из синовиальной жидкости.
С учетом особенностей питания в менисках выделяют три зоны: красную, промежуточную и белую. Красная зона расположена рядом с капсулой, разрывы в ней, как правило, срастаются самостоятельно благодаря хорошему кровоснабжению. Промежуточная зона находится дальше от капсулы и хуже снабжается кровью, при повреждении мениска в этой зоне нередко приходится прибегать к оперативным вмешательствам. Белая зона располагается ближе к центру сустава, кровоснабжение в ней отсутствует, а питательных веществ из внутрисуставной жидкости оказывается недостаточно для полноценного сращения, поэтому при разрывах этой зоны требуется хирургическое лечение.
Разрывы бывают полными или неполными, изолированными (повреждается один мениск) или сочетанными (повреждаются оба мениска). Оторванная часть мениска может смещаться или оставаться на месте. В травматологии и ортопедии выделяют несколько видов разрывов менисков:
- разрыв по типу «ручки лейки» (продольный вертикальный разрыв)
- лоскутный косой разрыв
- горизонтальный разрыв
- радиально-поперечный разрыв
- повреждение заднего или переднего рога
- дегенеративный разрыв с массивным размозжением ткани.
Чаще всего наблюдаются повреждения типа «ручки лейки», реже – изолированные повреждения заднего рога (около 30% случаев), переднего рога (около 9% случаев). При длительном существовании патологии и повторных блокадах возникает хондромаляция (повреждение хряща) внутреннего мыщелка бедра и повреждение передней крестообразной связки.
Симптомы разрыва мениска
При свежем повреждении преобладает неспецифическое реактивное воспаление, поэтому постановка диагноза затруднена. Беспокоит локальная боль в области повреждения. Движения ограничены, особенно затруднено разгибание. При неполных незначительных разрывах симптоматика слабо выражена, все патологические проявления исчезают в течение нескольких недель.
При разрывах средней степени тяжести наблюдается острая боль и ограничение движений, ходьба возможна. При адекватном лечении симптомы также исчезают за несколько недель, в отсутствие лечения наступает хронизация. Разрывы менисков тяжелой степени сопровождаются выраженным отеком и сильной болью. В суставе определяется гемартроз. Ходьба невозможна или резко затруднена. Необходимо хирургическое вмешательство.
Спустя 2-3 недели наступает подострый период, реактивные явления стихают, становятся хорошо заметными типичные проявления: локальная инфильтрация капсулы, локализованная боль, выпот и повторные блокады. Для подтверждения диагноза проводят специальные тесты: медиолатеральный тест, симптомы компрессии, ротационные (Штейман-Брагарда), разгибания (Ланды, Байкова, Роше) и другие. Наиболее информативен симптом щелчка при пассивных движениях.
Самым ярким и точным подтверждением разрыва является блокада, чаще возникающая при повреждении внутреннего мениска. Данный симптом сохраняется не только в подостром, но и в отдаленном периоде. При застарелых разрывах также наблюдаются боли, рецидивирующие синовиты, постоянное или преходящее ограничение движений, некоторая атрофия мышц бедра. Иногда, особенно в пожилом возрасте, застарелые разрывы протекают без болей и синовитов.
Обследование пациентов с подозрением на разрыв мениска осуществляет врач-травматолог. При определении характера патологии учитывают анамнез и клиническую картину. Окончательный диагноз выставляют на основании дополнительных исследований:
- Рентгенографии. Ранее самым доступным и зачастую единственным способом инструментальной диагностики при разрывах менисков была рентгенография коленного сустава с использованием контрастного вещества. Такое исследование позволяло уточнить локализацию, вид и размер повреждения.
- МРТ. В настоящее время золотым стандартом диагностики считается МРТ коленного сустава, которая дает возможность детально изучить мягкотканные структуры сустава.
- Артроскопии. Наиболее информативный метод, позволяющий визуально оценить состояние менисков и, при необходимости, выполнить различные лечебные процедуры.

Истинные блокады дифференцируют с ущемлением внутрисуставных тел при болезни Гоффа, болезни Кенига, хондроматозе и хондромаляции, а также с рефлекторной мышечной контрактурой, которая может возникать при ушибах, повреждениях связок и капсулы. В отличие от блокады при разрыве мениска такие ущемления менее выражены, кратковременны и просто устраняются. Однако блокады наблюдаются не всегда, а другие симптомы неспецифичны и могут встречаться при многих заболеваниях, поэтому своевременная диагностика разрыва менисков порой представляет значительные трудности.
Лечение разрыва мениска
Лечение патологии обычно оперативное, в зависимости от времени постановки точного диагноза, тяжести и характера повреждения осуществляется при поступлении в ходе лечебно-диагностической артроскопии или в плановом порядке после завершения острого периода. При небольших разрывах в сосудистой зоне, особенно в подростковом возрасте, возможно восстановление целостности мениска без операции.
Консервативная терапия
План лечения составляется с учетом временного периода с момента травмы, включает медикаментозную и немедикаментозную терапию. Проводятся следующие лечебные мероприятия:
- Пункция сустава. Выполняется при первичном обращении, в последующем – по мере накопления жидкости. Уменьшает болевой синдром, создает более благоприятные условия для восстановления поврежденных структур, устраняет потенциальную питательную среду для развития инфекции.
- Охранительный режим. Накладывают гипс, рекомендуют ограничить нагрузку, держать конечность в возвышенном положении, во время ходьбы использовать костыли.
- Симптоматическая терапия. На начальном этапе пациентам выписывают обезболивающие средства, советуют прикладывать холод к пораженной зоне для уменьшения отека.
- Физиотерапия. В первые дни применяют электрофорез с новокаином и ультразвуковую терапию для борьбы с отечностью и болевым синдромом. В последующем проводят электростимуляцию для предупреждения мышечной атрофии. После прекращения иммобилизации используют лазеротерапию, фонофорез и массаж для стимуляции микроциркуляции. Назначают ЛФК.
- Лекарственная терапия. Для ликвидации воспаления больным показаны НПВС, для восстановления тканей сустава – хондропротекторы. После снятия гипса рекомендованы гели и мази с противовоспалительным действием.
Хирургическое лечение
Показанием к хирургическому вмешательству является отрыв тела и рогов мениска, разрыв мениска со смещением, раздавливание мениска и неэффективность консервативной терапии. Проводят менискэктомию или восстановление мениска с использованием швов и специальных конструкций. Второй способ предпочтительнее, поскольку полное удаление мениска нарушает анатомические соотношения, увеличивает давление на суставные поверхности и, в конечном итоге, может стать причиной развития посттравматического деформирующего артроза.
- Сшивание мениска. Наложение шва мениска возможно при отрыве от капсулы, периферических и продольных вертикальных разрывах. Обязательным условием является отсутствие дегенеративных изменений. Шансы на успешное восстановление повышаются при возрасте больного до 40 лет, свежей травме и локализации повреждения в промежуточной или красной зоне. Возможно также использование рассасывающихся фиксаторов дротикообразной или стреловидной формы.
- Менискэктомия. Показанием к менискэктомии (удалению всего мениска или его части) является крупный отрыв или дегенерация хрящевой ткани. В наши дни к данному оперативному вмешательству стараются прибегать как можно реже, поскольку оно позволяет устранить боль лишь в 50-70% случаев, после операции возникает высокий риск образования выпота, развития артритов и артрозов. При этом, чем больше удаленная часть мениска, тем выше риск развития отдаленных осложнений и неблагоприятных последствий.
Хирургические вмешательства могут проводиться как через открытый доступ, так и с использованием артроскопа. Второй метод – наиболее современный и менее травматичный. При использовании артроскопического оборудования уменьшается зона повреждения тканей и сокращается восстановительный период. Артроскопические методики с успехом применяют при разрывах тела и переднего рога мениска.
В остальных случаях чаще используют открытый доступ. Противопоказаниями к операции являются выраженные дегенеративные изменения в суставе, пожилой возраст и тяжелая соматическая патология. В послеоперационном периоде назначают физиотерапию, массаж, ЛФК, хондропротекторы и НПВП. Пациентам рекомендуют ограничивать нагрузку на сустав в течение 6-12 мес. после операции.
Прогноз
При своевременном адекватном лечении прогноз при разрывах мениска обычно благоприятный. В большинстве случаев боли исчезают, однако некоторые пациенты отмечают неустойчивость походки и боли при нагрузке на ногу. В отдаленные сроки повышается вероятность развития артроза, особенно при удалении мениска, поэтому больным рекомендуют избегать перегрузок, сохранять режим умеренной физической активности, в период больших нагрузок (например, при занятиях спортом) использовать ортопедические приспособления.
Профилактика
Профилактические мероприятия включают в себя меры по предупреждению травм на производстве и в быту. Особую роль играет предупреждение спортивных травм. Важно достаточно разогревать мышцы перед началом тренировки, постепенно наращивать тренировочные нагрузки, обеспечивать достаточный период восстановления после травм сустава.
1. Диагностика и лечение повреждений менисков при травме коленного сустава: автореферат диссертации / Филлипов О.В. - 2004
3. Лечебная тактика при повреждениях менисков / Зедгенидзе И.В., Прохоренко В.М. // Бюллетень ВСНЦ СО РАМН - 2011 - №4
Дискоидный мениск
Дискоидный мениск – это врожденная патология развития, при которой наружная, реже - внутренняя хрящевая прокладка в коленном суставе представляет собой не структуру в форме полумесяца, как обычно, а плоский диск. Нарушение сопряжено с повышенной склонностью к травматизации. Может проявляться щелчком при движениях, болями, блокадами, рецидивирующими синовитами, отечностью сустава. Диагноз выставляется на основании данных анамнеза и объективного обследования, результатов рентгенографии, УЗИ, МРТ и артроскопии. При отсутствии симптомов лечение не требуется. При повреждениях, наличии клинических проявлений выполняют частичную, реже полную менискэктомию.
Дискоидный (дисковидный) мениск – врожденная аномалия, которая нередко протекает бессимптомно, но сопровождается повышенной вероятностью травм. Измененный наружный мениск впервые был описан в 1889 году, встречается у 1-5% населения. Дискоидный внутренний мениск, известный с 1941 года, обнаруживается гораздо реже – в 0,1-0,9% от общего количества случаев патологии. Примерно в 20% случаев нарушение имеет двусторонний характер. Чаще всего страдают японцы, реже – американцы и жители скандинавских стран.
Причины образования дискоидных менисков окончательно не установлены. В середине прошлого века ведущей была теория, согласно которой патология появляется, потому что мениск «застревает» на эмбриональной стадии развития, не проходя через фазу резорбции центральных отделов. В последующем эта концепция была опровергнута, поскольку у эмбрионов не удалось выявить дискоидную стадию формирования данной анатомической структуры.
В настоящее время большинство исследователей придерживается точки зрения, согласно которой дискоидный мениск является следствием нарушения морфогенеза. Гипотеза относительно возможности возникновения патологии после рождения вследствие некоторых особенностей связочного аппарата не принимается большинством ученых, поскольку не объясняет наличие промежуточных вариантов строения латерального и поражение медиального мениска. Некоторые специалисты считают данное состояние передающимся по наследству вариантом нормы.
Патогенез
Мениск – хрящевая прослойка, которая располагается между суставными поверхностями большеберцовой и бедренной кости, играет роль амортизатора при движениях. В норме имеет форму полумесяца (центральная часть отсутствует). Если мениск выглядит как диск (центральная часть полностью или частично заполнена) – говорят о дискоидном мениске.
Такой мениск отличается от нормального не только формой, но и особенностями структуры. При гистологическом исследовании выявляется уменьшение количества коллагеновых волокон и нарушение их расположения. Нередко обнаруживаются признаки слизистой дегенерации, аномально большое количество сосудов. Перечисленные изменения в сочетании с увеличенной толщиной повышают склонность мениска к разрывам.
В современной травматологии и ортопедии используется следующая классификация дискоидных менисков:
- Полный тип. Хрящевая прокладка полностью закрывает плато большеберцовой кости, ее фиксация без отклонений, гипермобильность отсутствует.
- Неполный тип. Мениск тонкий, закрывает тибиальное плато менее чем на 80%.
- Гипермобильный тип. Обнаруживается только с наружной стороны. Фиксация мениска к задней поверхности плато отсутствует, выявляется связка Wrisberg.
Существует систематизация с учетом МРТ-признаков наличия либо отсутствия смещения мениска, позволяющая определить тактику лечения. Согласно этой классификации выделяют 4 варианта: без смещения, со смещением к центру, кпереди и к центру, кзади и в сторону центра. При определении варианта хирургического вмешательства может применяться артроскопическая классификация по месту разрыва: по типу заднелатерального угла, переднего или заднего рога.
Симптомы дискоидного мениска
При патологии полного и неполного типа клинические проявления в первые 5-14 лет жизни не обнаруживаются. В последующем беспричинно появляются щелчки при движениях. После травмы возможно возникновение выпота, блокад, отечности, атрофии мышц бедра. Больные отмечают скованность, ощущение нестабильности и присутствия постороннего предмета в суставе. При отсутствии лечения симптоматика постепенно усугубляется.
Для гипермобильного типа характерно раннее развитие и прогрессирование симптомов из-за постоянных ущемлений мениска в межмыщелковом пространстве. Пациенты предъявляют жалобы на боли по наружной поверхности сустава, усиливающиеся при переразгибании конечности. Выявляются щелчки, рецидивирующие синовиты, повторные блокады, ограничение движений, атрофия бедренных мышц, припухлость коленного сустава.
Осложнения
Основным осложнением являются повреждения мениска – надрывы, отрывы и сдавления хрящевой прослойки суставными поверхностями. При отсутствии лечебных мероприятий поврежденный дискоидный мениск повышает вероятность развития гонартроза из-за постоянной травматизации хряща, покрывающего суставные концы костей.
Диагноз дискоидного мениска устанавливается врачом-ортопедом с учетом анамнестических данных, результатов внешнего осмотра и объективных исследований. Программа обследования включает:
- Сбор анамнеза. При опросе подтверждается появление «щелкающего колена» в детском или подростковом возрасте. Выявляется наличие травматических повреждений колена в истории больного, исследуется динамика клинических проявлений.
- Физикальное обследование. При пальпации во время движений может определяться хлопок или хруст. Иногда край мениска выпячивается за пределы сустава и прощупывается на уровне суставной щели. Возможна болезненность при пассивном разгибании сустава (симптом Байкова) и боли при разгибании с разворотом голени кнутри (симптом Мак Мюррея).
- Рентгенография коленного сустава. Не позволяет оценить состояние хрящевой ткани. Назначается для исключения других патологий и выявления сопутствующих изменений костных структур: расширения суставной щели, уплощения суставных поверхностей бедренной и большеберцовой кости на стороне поражения.
- УЗИ коленного сустава. Из-за наличия анатомических структур, препятствующих изучению особенностей строения менисков, не всегда дает возможность подтвердить диагноз. Обнаруживает отрывы менисков, выпот, признаки кистозного перерождения.
- МРТ коленного сустава. Является золотым стандартом при данной патологии. Подтверждает повышенную толщину мениска, нарушение соотношений между максимальным диаметром и шириной рогов, изменение соотношений между шириной мениска и тибиального плато.
- Артроскопия коленного сустава. Назначается при неоднозначных результатах МРТ или на этапе подготовки к хирургическому вмешательству. Выявляет необычно большую площадь мениска, при травматических повреждениях обнаруживает разрывы.
Дифференциальную диагностику проводят с травмами неизмененных менисков, врожденной или постравматической нестабильностью сочленения большеберцовой и малоберцовой кости. Иногда требуется дифференцировка с нестабильностью надколенника.
Лечение дискоидного мениска
При бессимптомном течении лечебные мероприятия не требуются. При наличии клинической симптоматики показано хирургическое вмешательство. Операции проводятся с использованием артроскопического оборудования. В зависимости от характера патологии возможны:
- Резекция мениска. Удаление излишков тканей и придание дискоидному мениску нормальной анатомической формы является оптимальным вариантом при отсутствии грубых поражений хрящевой прокладки, поскольку позволяет сохранить ее амортизационную функцию. При гипермобильном типе дополнительно осуществляют подшивание заднего рога к суставной капсуле.
- Тотальная менискэктомия. Исключает риск последующих разрывов измененной хрящевой ткани, но влечет за собой утрату конгруэнтности суставных поверхностей, постоянную перегрузку сустава. Полное иссечение обеспечивает худшие отдаленные результаты, поэтому применяется преимущественно при тяжелых разрывах.
Послеоперационная реабилитация
В раннем послеоперационном периоде рекомендуется использование эластичного бинта или ношение наколенника. Опора на ногу разрешается с первых суток после вмешательства, для разгрузки конечности желательно применять трость или костыли. Занятия лечебной физкультурой начинают с первого дня.
Вначале выполняют упражнения с изометрическим напряжением мышц, движения в голеностопном суставе и суставах стопы. Со второго дня добавляют безболезненные пассивные, с седьмого – активные движения в области коленного сустава. Швы снимают на 7-10 сутки. Назначают массаж и физиотерапевтические процедуры: лазеротерапию, магнитотерапию, ультразвуковую терапию. Проводят электростимуляцию, лимфодренаж.
Прогноз обычно благоприятный. Наличие дискоидной хрящевой прокладки 1 и 2 типов может никак не проявляться в течение жизни. Проведение частичной менискэктомии при травмах и дискоидном гипермобильном мениске обеспечивает хороший отдаленный эффект, позволяет полностью восстановить функцию сустава. При правильном выборе тактики операции риск развития артроза незначительный.
Первичная профилактика отсутствует из-за врожденного характера и неясности причин формирования дискоидного мениска. Людям с данной патологией необходимо уделять повышенное внимание определению режима физической активности при занятиях спортом, избегать перегрузок сустава, использовать ортопедические средства для снижения вероятности травм.
3. Дискоидный мениск как компенсаторная функция коленного сустава/ Бабуркина О.П.// Украинский ревматологический журнал – 2018 - №3.
Читайте также:
- Операции при травме аорты, безымянной артерии. Хирургическая тактика
- Сдавление груди и живота. Органы при сдавлении груди и живота
- Лечение портальной гипертензии. Показания и противопоказания к операции при портальной гипертензии
- Диффузная алопеция: причины, симптомы и лечение
- Ожирение: лечение, симптомы, причины, осложнения
