Профилактика недостаточности двустворчатого клапана. Лечение митральной недостаточности
Добавил пользователь Alex Обновлено: 10.01.2026
Недостаточность двухстворчатого клапана. Митральная недостаточность
Нам кажется, что следовало бы отказаться от термина «митральный» клапан, ибо нередко на вопрос о том, что такое митральный клапан, студенты отвечают, что это обозначает сходство двустворчатого клапана с митрой, причем двустворчатый клапан они видели, а митру никогда не видели. Когда же мы встречаем сочетание терминов «affeetio mitralis», то это является полной филологической бессмысленностью; в точном переводе это означает: поражение или болезнь (не известно, какая), имеющая форму митры.
Органическое поражение двустворчатого клапана в 80—90% имеет ревматическую этиологию. Примерно в 5% оно развивается на почве артериосклероза. Сифилис чрезвычайно редко является причиной поражения двустворчатого клапана.
Относительная недостаточность на почве мышечной слабости левого желудочка встречается чаще всего при гипертонической болезни, при хроническом гломерулонефрите, при аортальных пороках и миокардиофиброзе, т. е. при развитии соединительной ткани в сердечной мышце на почве миокардита или коронаросклероза.
Иногда ревматический процесс захватывает только сухожильные нити и ведет к их укорочению, что также обусловливает неполное закрытие отверстия. Нередки находки (при ревматическом пороке) признаков перенесенного перикардита, который гораздо реже обнаруживается в клинической картине порока, так как иногда локализуется на небольшом участке или на задней поверхности сердца.
При вскрытии может быть также обнаружен ревматический миокардит в той или иной стадии развития ревматической грануломы. Раньше уже говорилось, что недостаточность двустворчатого клапана ревматической этиологии в дальнейшем течении почти всегда сопровождается сужением левого предсердно-желудочкового отверстия.
Наибольшее обезображивание двустворчатого клапана имеет место при отложении в нем извести.
Расширение сердечных полостей, а также степень гипертрофии и дистрофии миокарда (миофиброза) различных отделов сердца зависят от длительности и тяжести ревматического (в основном) процесса и особенно от повторного возникновения декомпенсации. Левый желудочек, как правило, гипертрофирован и расширен. Гипертрофия и расширение левого предсердия относительно невелики. Правый желудочек умеренно гипертрофирован и расширен. Наблюдается также расширение правого предсердия.
При длительном нарушении кровообращения поражается большинство органов и систем. В частности, обнаруживается увеличение печени на почве застоя, иногда с явлениями начинающегося цирроза, застой в селезенке, скопление транссудата в подкожной клетчатке и различных полостях (плевральной, брюшной, черепной). Иногда отмечается склероз ветвей легочной артерии и венных стволов.
Нередко можно обнаружить развитие органического поражения в большинстве органов и систем.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Профилактика недостаточности двустворчатого клапана. Лечение митральной недостаточности
Профилактические мероприятия определяются обычно этиологией и патогенезом данного заболевания. В отношении ревматизма и ревматических пороков существенное значение имеет борьба с ангинами и весенне-осенними катаррами верхних дыхательных путей. Настойчивое применение сульфаниламидов при этих болезненных состояниях, особенно в осенний и зимний сезоны, может предупредить атаку ревматизма (которая почти всегда влечет за собой поражение сердца), а при наличии порока — предохранить от повторной вспышки ревматизма и, следовательно, от возможности декомпенсации.
При хроническом тонзиллите с наклонностью к нагноению всегда следует удалять миндалины.
Диспансерное наблюдение за больным и правильное его трудоустройство также способствуют повышению работоспособности больного.
При ревматическом пороке известное значение имеет и перемена климата на сухой, теплый.
Профилактика при атеросклеротическом пороке и функциональной недостаточности двустворчатого клапана строится на основе этиологии и патогенеза атеросклероза и тех заболеваний, которые ведут к относительной недостаточности клапана.
Лечение митральной недостаточности
При компенсированном пороке, наряду с диспансерным наблюдением, необходимо проводить ряд лечебных мероприятий общеукрепляющего характера. При малокровии, истощении и нервно-психической реактивности очень важно достаточное питание (полноценный белок), витамины (С, B1), применение железа, бромидов, настойки ландыша, валерианы, мышьяка, фосфора, спермоля, стрихнина. При ятрогенных наслоениях показана психотерапия. Необходимо урегулировать сон. Больным, склонным к ожирению и ведущим неподвижный образ жизни, следует назначать диэту с ограничением калоража (избегать жирного, сдобного, сладкого), а также занятия физкультурой, проводимые под наблюдением врача. В таких случаях всегда оказывает благоприятное действие санаторно-курортный режим.
При нарушениях кровообращения лечение проводится в соответствии со степенью сердечно-сосудистой недостаточности и с индивидуальными особенностями в каждом данном случае (рецидивы ревматизма и пр.).
Приводим для иллюстрации две истории болезни.
Больной И., 49 лет, врач. В детстве корь и частые ангины. В возрасте 16 лет случайно обнаружен порок сердца, который ничем в дальнейшем себя не проявлял и не беспокоит больного до сих пор, несмотря на частые физические напряжения (участие в спортивных упражнениях, в частности, плавание на дальние расстояния). Объективно: сердце увеличено влево (на 1 см за левый сосок), другие размеры заметных отклонений от нормы не представляют.
Рентгеноскопия: сердце 4+9,5=13,5 см, округлой формы, с несколько сглаженной талией. Аускультация: систолический шум на верхушке, распространяющийся к аксилляряой области; умеренный акцент на втором тоне легочной артерии. Аорта немного удлинена и темнее нормальной при просвечивании: незначительное усиление второго тона на аорте. Симптом Сиротинина-Куковерова (систолический шум на грудине при поднимании рук кверху) отсутствует. Пульс нормальный. Артериальное давление 140/70 мм. Со стороны других органов ничего патологического. Больной хорошо сложен; мускулатура прекрасно развита, отложение подкожножирового слоя небольшое.
Заключение. Органическая недостаточность двустворчатого клапана, очевидно, в связи с бывшими ангинами, т. е., повидимому, ревматической этиологии. Полное сохранение работоспособности, никаких признаков поражения миокарда.
Больной М. Шестнадцатилетним юношей был ранен из револьвера в сердечную область. В первые же часы после ранения, наряду с явлениями кровоизлияния в полость перикарда и плевры, отмечался редкий пульс (45— 48 ударов в минуту). Через 2 месяца больной был на ногах, а еще через 3 месяца был подвергнут кардиологическому обследованию. Оказалось, что пуля находится в сердце, в задней стенке левого желудочка, вблизи его границы с левым предсердием, и во время пульсации описывает своеобразную кривую. Размеры сердца несколько увеличены вправо и влево. У верхушки сердца выслушивается систолический шум, второй тон легочной артерии несколько усилен. Артериальное давление понижено (75/30 мм по Короткову). Пульс 38 ударов в минуту, правильный.
Введение 1 мг атропина под кожу не вызвало учащения пульса. При физическом напряжении незначительная одышка и чувство некоторой слабости. Больной ни на что не жалуется и чувствует себя в общем здоровым, как прежде (сердце всегда находили нормальным).
Анатомо-топографические исследования В. М. Минца, ружили, что траектория полета пули пересекла направление пучка Гиса. Линия х показывает, что пуля проходит и через двустворчатый клапан.
Электрокардиограмма обнаруживает полную поперечную диссоциацию (атриовентрикулярную блокаду) с пушечным тоном на фонограмме.
Последующие 13 лет юноша находился под нашим постоянным наблюдением. Некоторое сужение амплитуды аккомодации сердца, имевшее место первые месяцы после катастрофы, сгладилось совершенно. В дальнейшем физическое напряжение не вызывает признаков сердечной слабости. Лишь при волнении испытывает иногда неприятное ощущение в сердце. Перенес несколько легких инфекций (аигина, грипп). Стал курить (после ранения не курил несколько лет).
Заключение. Травматический порок (недостаточность двустворчатого клапана), осложненный травматической предсердно-желудочковой блокадой и наличием пули в сердце. Ввиду молодости больного порок не отразился на его трудоспособности. В лечении не нуждается.
Диагноз недостаточности двустворчатого клапана. Диагностика митральной недостаточности
Только в последнем случае недостаточность двустворчатого клапана приобретает самостоятельное значение в клинической картине, повторяя патогенез порока при органическом вальвулите. Это так называемая митрализация недостаточности клапанов аорты. Что касается конфигурации сердца при данных условиях, то она приобретает характер аортально-митральной, в то время как при первичном заболевании миокарда сердце имеет треугольную форму.
После всего изложенного надо все же подчеркнуть, что обычное подразделение пороков сердца на компенсированные и декомпилированные сохраняет, конечно, свое значение, но оно не. дает наглядного представления о клинической картине, не охватывает всего разнообразия различных эндогенных и экзогенных влияний. Значительного нарушения кровообращения при неосложненном пороке без стеноза отверстия обычно не наблюдается. Порок иногда является вполне компенсированным даже при ограниченном миокардиофиброзе с блокадой сердца.
На протяжении нескольких десятков лет мы наблюдаем больную, у которой, наряду с ревматической недостаточностью митрального клапана, развилась полная атриовентрикулярная блокада сердца без какого-либо нарушения кровообращения.
Диагноз недостаточности двустворчатого клапана — одна из труднейших и ответственнейших проблем кардиологии. Допускаемые врачами ошибки особенно ощутительны при оценке трудоспособности заболевшего.
При развитии болезни по первому и третьему варианту трудность ее диагносцирования заключается в разраничении ревматического миокардита от ревматического эндокардита. Систолический шум в начале ревматической атаки (в первые 1—2 месяца), как правило, бывает мышечного происхождения и может совершенно исчезнуть с окончанием лихорадочного периода ревматизма и с восстановлением функций миокарда. Огрубение тембра систолического шума и изменение конфигурации сердца могут наступить иногда лишь спустя 3—4 месяца после начала болезни. Помогают распознать ревматический миокардит данные электрокардиографии, главным образом удлинение интервала Р—Q и деформация зубца Т.
Систолический шум выслушивается очень часто при различного рода физиологических и патологических состояниях: в юношеском возрасте (особенно у девушек), при беременности, при малокровии, истощении, у невропатов, при острых инфекционных болезнях, туберкулезе легких, базедовой болезни, а также при органических поражениях миокарда и при его ослаблении в связи с артериальной гипертонией, пороками аорты и пр.
Для так называемых функциональных шумов характерна наибольшая их интенсивность в покое и в лежачем положении. Шум, связанный с повреждением двустворчатого клапана, наоборот, усиливается при физическом напряжении, в стоячем положении и при улучшении общего состояния больного (если, конечно, это не происходит на фоне прогрессирующего эндокардита — вальвулита).
Акцент на втором тоне легочной артерии не всегда говорит о наличии органического поражения клапана, ибо при пороке двустворчатого клапана этот акцент мало выражен. Он часто определяется при базедовой болезни, туберкулезе легких, при анемическом состоянии.
Музыкального характера шум, патологическая (митральная) конфигурация сердца (правда, часто находимая рентгенологами и у совершенно здоровых людей), а особенно намечающийся диастолический шум, указывающий на формирование и другого порока, позволяют поставить диагноз органического повреждения двустворчатого клапана.
Систолический шум у верхушки сердца при поражениях миокарда, а также при отмеченных выше болезнях, не связан с повреждением клапана и возникает вследствие расслабления мышечного кольца вокруг клапана, а также и по другим причинам (ускорение кровотока и пр.).
В диагнозе должны найти отражение этиологическая, анатомическая и функциональная характеристика данного порока. Например: органическая недостаточность двустворчатого клапана на почве ревматического вальву-лита (или атеросклероза), компенсированная (или с недостаточностью кровообращения I, II, III степени).
Как уже упоминалось, недостаточность кровообращения II и III степени при неосложненном пороке бывает редко.
Недостаточность митрального клапана - симптомы и лечение
Что такое недостаточность митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Верещагиной Натальи Валентиновны, терапевта со стажем в 29 лет.
Над статьей доктора Верещагиной Натальи Валентиновны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
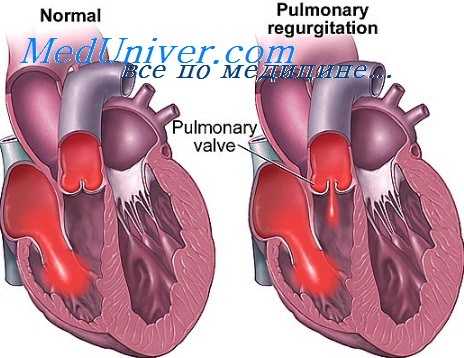
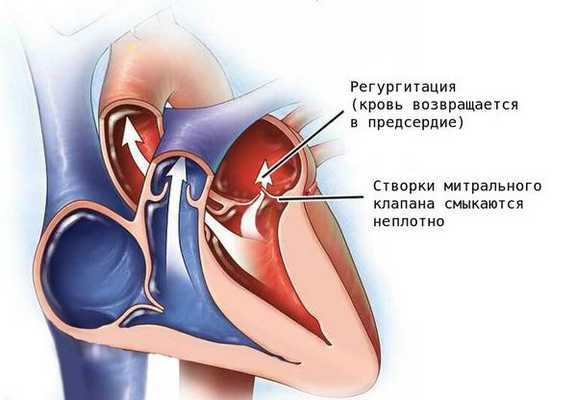
Недостаточность митрального клапана — порок, при котором из-за неполного смыкания створок клапана возникает обратный ток крови (регургитация) из левого желудочка в левое предсердие [8] .
Патология проявляется слабостью, головокружением, ощущением нехватки кислорода и утомлением, так как при заболевании нарушается кровоснабжение головного мозга. Без лечения тяжёлая регургитация митрального клапана может стать причиной сердечной недостаточности и нарушений сердечного ритма (аритмии).
Причины митральной недостаточности:
- ;
- бактериальный эндокардит;
- отложение солей кальция в тканях клапана;
- заболевания соединительной ткани — ревматоидный артрит, системная красная волчанка, склеродермия, синдромы Марфана и Элерса-Данло;
- травматический отрыв створок клапана при тяжёлой физической нагрузке;
- травмы при хирургических операциях на клапане;
- утолщение створок клапана;
- опухоли предсердия;
- лучевая терапия [8] .
Митральная недостаточность находится на первом месте среди всех приобретённых клапанных пороков сердца. Патология редко встречается изолированно, зачастую она сочетается с митральным стенозом и с пороками аортального клапана. Распространённость недостаточности митрального клапана в сочетании с пролапсом митрального клапана среди населения составляет 2–6 % [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы недостаточности митрального клапана
Симптомы заболевания:
- общая слабость и головокружение;
- учащённое сердцебиение;
- одышка, возникающая даже при незначительных нагрузках;
- ноющие, давящие и колющие боли в сердце, которые могут отдавать в левое плечо и руку;
- "неудовлетворённость вдохом" — больной делает один вдох за другим, но ощущает нехватку воздуха и впадает в панику;
- частые простудные заболевания;
- кровотечения из носа и дёсен, длительные менструации у женщин;
- ухудшение памяти, панические атаки, тревога, мнительность (это связано с нехваткой снабжения головного мозга кислорода, нарушением обменных процессов и замедлением передачи импульсов между нейронами);
- дрожь в теле;
- частое появление синяков;
- дискомфорт при нахождении в закрытом и душном помещении, возможны обмороки;
Постоянная тревога часто приводит пациента на консультацию к психиатру или неврологу. Очень важно не допустить таких больных в профессиональный спорт, так как чрезмерные нагрузки могут вызвать смерть на тренировках и соревнованиях.
У пациенток с митральной недостаточностью во время беременности возможны перебои в работе сердца, особенно нежелательные при родах, но в основном беременность протекает без осложнений [3] [4] .
Патогенез недостаточности митрального клапана
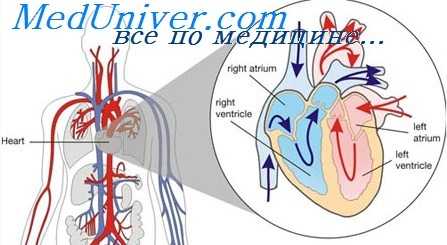
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
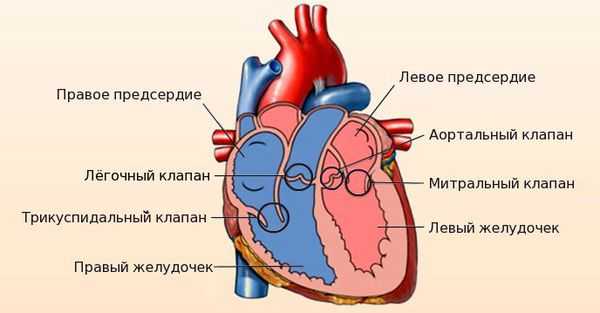
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
В патогенезе первичной или врождённой недостаточности митрального клапана важную роль играет хронический дефицит ионов магния. Нехватка магния приводит к тому, что фибробласты вырабатывают неполноценные эластин, коллаген и фибронектин, а также к нарушению свойств ферментов, регулирующих обмен коллагена. В результате нарушается строение и функции соединительных тканей сердца [14] .
Вторичная форма митральной недостаточности возникает в результате перенесённых заболеваний и травм. При патологии происходит расширение полости левого желудочка, прогибание створок митрального клапана, дисфункция сосочков мышц и разрыв сухожильных хорд, соединяющих клапаны с сосочковыми мышцами. Иногда причиной развития вторичной недостаточности митрального клапана становится кальциноз клапанного фиброзного кольца. Кальциноз митрального кольца — это хронический дегенеративный процесс, при котором происходит отложение кальция в кольце клапана. Митральное кольцо при кальцификации становится утолщённым и менее гибким. Хотя изначально кальциноз митрального клапана считался возрастным дегенеративным процессом, накапливаются данные о том, что его развитию способствуют атеросклероз и генетически обусловленные нарушения кальций-фосфорного обмена [16] .
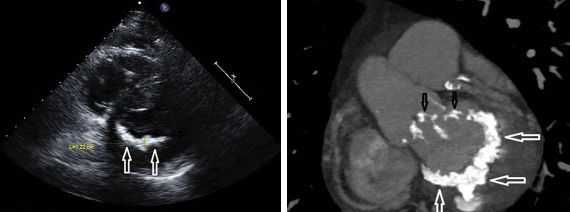
Классификация и стадии развития недостаточности митрального клапана
В течении заболевания выделяют три периода:
- Компенсация дефекта клапана усиленной работой левого предсердия и левого желудочка. Это продолжительный период хорошего самочувствия, но уже на этой стадии начинают появляться первые характерные симптомы: слабость, головокружение, частые простудные заболевания, чувство нехватки воздуха, перебои в работе сердца, одышка.
- Развитие венозной митральной недостаточности. Больные жалуются на одышку и учащённое сердцебиение. При интенсивной физической нагрузке наблюдаются приступы сильной одышки и кровохарканье.
- Одышка уменьшается, но пациент ощущает тяжесть в правом подреберье. Появляются отёки, уменьшается количество мочи, набухают шейные вены. Кровохарканье усиливается, развивается отёк лёгких, возникают нарушения сердечного ритма (мерцательная аритмия и наджелудочковая экстрасистолия) и тромбоэмболические осложнения.
С учётом выраженности обратного тока крови выделяют четыре степени митральной недостаточности: с незначительной митральной регургитацией, с умеренной, выраженной и тяжёлой.
Стадии митральной недостаточности:
- Митральный возврат крови составляет 20-25 %. На этой стадии пациент здоров.
- Митральный возврат крови в пределах 25-50 % от систолического объёма крови. Развивается застой крови в лёгких второй степени. Появляются кашель, одышка, перебои в работе сердца.
- Выраженная недостаточность митрального клапана. Возврат крови в левое предсердие составляет 50-90 %. Возникают кашель, кровохарканье, приступы удушья, увеличивается печень, появляются отёки [8] .
Осложнения недостаточности митрального клапана
Осложнения порока:
- Кровохарканье и отёк лёгких. Проявляется одышкой, затруднённым вдохом, влажным кашлем. В мокроте появляется кровь. Температура тела повышается до субфебрильных ( 37–38 °C ) и фебрильных ( 38–39 °C ) значений. Необходима срочная госпитализация в отделение реанимации.
- Нарушения сердечного ритма в виде мерцательной аритмии и наджелудочковой экстрасистолии. Проявляются перебоями в работе сердца, головокружением, слабостью, обмороками. Требуется госпитализация в отделение кардиологии.
- Тромбоэмболические осложнения (тромбоз левого предсердия, сосудов кишечника, почек, головного мозга). Последствия будут зависеть от локализации тромба. При тромбозе сосудов головного мозга возможен инсульт. Если тромб находится в почках и сосудах кишечника, то пациент испытывает острые боли в животе. Необходима госпитализация в отделение реанимации [8][9] .
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
- ощущает ли пациент нехватку воздуха при вдохе;
- беспокоят ли перебои в работе сердца;
- возникает ли одышка при незначительных физических нагрузках;
- мучает ли тревога, страх смерти, панические атаки.
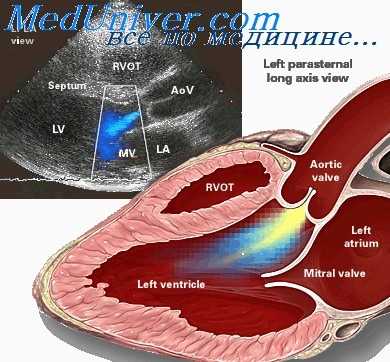
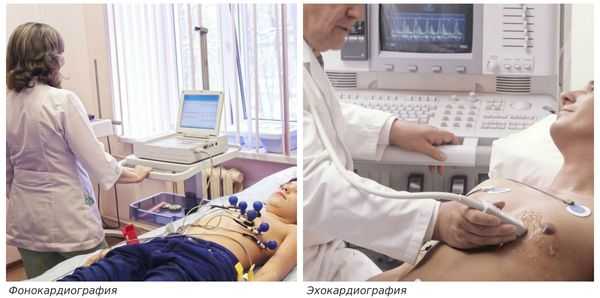
При аускультации ("выслушивании" сердца) выявляется систолический шум у верхушки и над основанием сердца. Важное значение для диагностики митральной недостаточности имеет фонокардиография (ФКГ). ФКГ – это метод исследования работы сердечной мышцы, который основан на регистрации и последующем анализе звуков, возникающих во время работы сердца .
Другой важный инструментальный метод диагностики — эхокардиография (Эхо-КГ) . Эхо-КГ — это безболезненное ультразвуковое исследование, которое позволяет исследовать работу сердца в реальном времени. Эхокардиография покажет уменьшение эластичности клапана, его повреждение, размер отверстия митрального клапана и расстояние между его створками. Также при исследовании можно увидеть разрыв папиллярной мышцы и провисание клапанных створок в полость левого предсердия [4] [8] [9] .
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, "Магнелис").
Обязательно следует проводить лечение и профилактику осложнений. Для предупреждения тромбоэмболии пациентам старше 30-40 лет назначают препарат "Тромбо АСС", препятствующий тромбообразованию .
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
При значительной недостаточности митрального клапана показано оперативное лечение.
Основные хирургические методы коррекции митральной недостаточности:
- пластика митрального клапана;
- протезирование с частичным или полным сохранением хордального аппарата;
- протезирование без сохранения хордального аппарата.
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
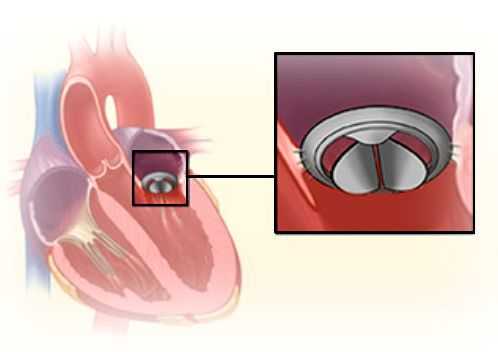
Прогноз. Профилактика
При соблюдении рекомендаций врача прогноз благоприятный.
Для профилактики осложнений следует:
- ежегодно проходить осмотр у терапевта и кардиолога и проводить эхокардиографию сердца (Эхо-КГ);
- принимать препараты магния, а для предупреждения тромбоэмболии — антикоагулянты;
- исключить тяжёлые физические нагрузки, переохлаждение и перегрев;
- снизить эмоциональные перегрузки;
- отдыхать в дневные часы;
- при тревожных расстройствах принимать успокоительные препараты, освоить методы аутотренинга и расслабления мышц;
- проходить санаторно-курортное лечение [4] .
При ревматизме и после перенесённой ангины для профилактики недостаточности митрального клапана назначают антибиотик "Бициллин-3". Препарат подавляет развитие стрептококковой и стафилококковой инфекций.
После 40 лет всем пациентам, страдающим недостаточностью митрального клапана, необходимо контролировать уровни фибриногена, РФМК (растворимых фибринмономерных комплексов), D-димера (продукта распада фибрина). Эти анализы нужны для предотвращения тромбоэмболии лёгочной артерии и артерий внутренних органов. При повышении вышеуказанных показателей назначают антикоагулянты.
Если недостаточность митрального клапана обнаружена у ребёнка и его беспокоит слабость, головокружение, расстройство внимания, то рекомендуется временно перейти на домашнее обучение. Таким детям следует избегать чрезмерных физических нагрузок, им разрешена только лечебная физкультура.
Если при проведении Эхо-КГ обнаружено сильное прогибание створок клапана, то необходима консультация у кардиохирурга. Восстановление клапана или его замена могут потребоваться при эндокардите, сердечной недостаточности, нарушениях ритма, сильных болях в грудной клетке, признаках застоя в лёгочной системе (одышке, уменьшении объёма вдоха и ощущении нехватки воздуха).
Митральная недостаточность
Митральная недостаточность – клапанный порок сердца, характеризующийся неполным смыканием или пролабированием створок левого атриовентрикулярного клапана во время систолы, что сопровождается обратным патологическим током крови из левого желудочка в левое предсердие. Митральная недостаточность приводит к появлению одышки, утомляемости, сердцебиения, кашля, кровохарканья, отеков на ногах, асцита. Диагностический алгоритм выявления митральной недостаточности подразумевает сопоставление данных аускультации, ЭКГ, ФКГ, рентгенографии, эхокардиографии, катетеризации сердца, вентрикулографии. При митральной недостаточности проводится медикаментозная терапия и кардиохирургическое лечение (протезирование или пластика митрального клапана).
Общие сведения
Недостаточность митрального клапана – врожденный или приобретенный порок сердца, обусловленный поражением створок клапана, подклапанных структур, хорд или перерастяжением клапанного кольца, приводящим к митральной регургитации. Изолированная митральная недостаточность в кардиологии диагностируется редко, однако в структуре комбинированных и сочетанных пороков сердца встречается в половине наблюдений.
В большинстве случаев приобретенная митральная недостаточность сочетается с митральным стенозом (комбинированный митральный порок сердца) и аортальными пороками. Изолированная врожденная митральная недостаточность составляет 0,6% всех врожденных пороков сердца; в сложных пороках обычно сочетается с ДМПП, ДМЖП, открытым артериальным протоком, коарктацией аорты. У 5-6% здоровых лиц с помощью ЭхоКГ выявляется та или иная степень митральной регургитации.
Причины
Острая митральная недостаточность может развиваться вследствие разрывов сосочковых мышц, сухожильных хорд, отрыва створок митрального клапана при остром инфаркте миокарда, тупой травме сердца, инфекционном эндокардите. Разрыв сосочковых мышц вследствие инфаркта миокарда сопровождается летальным исходом в 80–90% случаев.
Развитие хронической митральной недостаточности может быть обусловлено поражением клапана при системных заболеваниях: ревматизме, склеродермии, системной красной волчанке, эозинофильном эндокардите Леффлера. Ревматическая болезнь сердца обусловливает около 14% всех случаев изолированной митральной недостаточности.
Ишемическая дисфункция митрального комплекса наблюдается у 10% пациентов с постинфарктным кардиосклерозом. К митральной недостаточности может приводить пролапс митрального клапана, надрыв, укорочение или удлинение сухожильных хорд и папиллярных мышц. В ряде случаев митральная недостаточность является следствием системных дефектов соединительной ткани при синдромах Марфана и Элерса-Данлоса.
Относительная митральная недостаточность развивается в отсутствие повреждения клапанного аппарата при дилатации полости левого желудочка и расширении фиброзного кольца. Такие изменения встречаются при дилатационной кардиомиопатии, прогрессирующем течении артериальной гипертензии и ИБС, миокардитах, аортальных пороках сердца. К более редким причинам развития митральной недостаточности относят кальциноз створок, гипертрофическую кардиомиопатию и др.
Врожденная митральная недостаточность встречается при фенестрации, расщеплении митральных створок, парашютовидной деформации клапана.
Классификация
По течению митральная недостаточность бывает острая и хроническая; по этиологии – ишемическая и неишемическая. Также различают органическую и функциональную (относительную) митральную недостаточность. Органическая недостаточность развивается при структурном изменении самого митрального клапана либо удерживающих его сухожильных нитей. Функциональная митральная недостаточность обычно является следствием расширения (митрализации) полости левого желудочка при его гемодинамической перегрузки, обусловленной заболеваниями миокарда.
С учетом выраженности регургитации выделяют 4 степени митральной недостаточности: с незначительной митральной регургитацией, умеренной, выраженной и тяжелой митральной регургитацией.
В клиническом течении митральной недостаточности выделяют 3 стадии:
I (компенсированная стадия) - незначительная недостаточность митрального клапана; митральная регургитация составляет 20-25% от систолического объема крови. Митральная недостаточность компенсируется за счет гиперфункции левых отделов сердца.
II (субкомпенсированная стадия) - митральная регургитация составляет 25-50% от систолического объема крови. Развивается застой крови в легких и медленное нарастание бивентрикулярной перегрузки.
III (декомпенсированная стадия) - резко выраженная недостаточность митрального клапана. Возврат крови в левое предсердие в систолу составляет 50-90% от систолического объема. Развивается тотальная сердечная недостаточность.
Особенности гемодинамики при митральной недостаточности
Вследствие неполного смыкания створок митрального клапана в период систолы возникает регургитационная волна из левого желудочка в левое предсердие. Если обратный ток крови незначителен, митральная недостаточность компенсируется усилением работы сердца с развитием адаптационной дилатации и гиперфункции левого желудочка и левого предсердия изотонического типа. Этот механизм может достаточно длительно сдерживать повышение давления в малом круге кровообращения.
Компенсированная гемодинамика при митральной недостаточности выражается адекватным увеличением ударного и минутного объемов, уменьшение конечного систолического объема и отсутствием легочной гипертензии.
При тяжелой форме митральной недостаточности объем регургитации преобладает над ударным объемом, минутный объем сердца резко снижен. Правый желудочек, испытывая повышенную нагрузку, быстро гипертрофируется и дилатируется, вследствие чего развивается тяжелая правожелудочковая недостаточность.
При остро возникшей митральной недостаточности адекватная компенсаторная дилатация левых отделов сердца не успевает развиться. При этом быстрое и значительное повышение давления в малом круге кровообращения нередко сопровождается фатальным отеком легких.
Симптомы митральной недостаточности
В периоде компенсации, который может длиться несколько лет, возможно бессимптомное течение митральной недостаточности. В стадии субкомпенсации появляются субъективные симптомы, выражающиеся одышкой, быстрой утомляемостью, тахикардией, ангинозными болями, кашлем, кровохарканьем. При нарастании венозного застоя в малом круге могут возникать приступы ночной сердечной астмы.
Развитие правожелудочковой недостаточности сопровождается появлением акроцианоза, периферических отеков, увеличением печени, набуханием шейных вен, асцитом. При компрессии возвратного гортанного нерва расширенным левым предсердием или легочным стволом возникает осиплость голоса или афония (синдром Ортнера). В стадии декомпенсации более чем у половины пациентов с митральной недостаточностью выявляется мерцательная аритмия.
Диагностика
Основные диагностические данные, свидетельствующие о митральной недостаточности, получают в ходе тщательного физикального обследования, подтвержденного электрокардиографией, фонокардиографией, рентгенографией и рентгеноскопией грудной клетки, ЭхоКГ и допплеровским исследованием сердца.
Вследствие гипертрофии и дилатации левого желудочка у больных с митральной недостаточностью развивается сердечный горб, появляется усиленный разлитой верхушечный толчок в V-VI межреберье от среднеключичной линии, пульсация в эпигастрии. Перкуторно определяется расширение границ сердечной тупости влево, вверх и вправо (при тотальной сердечной недостаточности). Аускультативными признаками митральной недостаточности служат ослабление, иногда полное отсутствие I тона на верхушке, систолический шум над верхушкой сердца, акцент и расщепление II тона над легочной артерией и др.
Информативность фонокардиограммы заключается в возможности подробно охарактеризовать систолический шум. ЭКГ-изменения при митральной недостаточности указывают на гипертрофию левого предсердия и желудочка, при легочной гипертензии – на гипертрофию правого желудочка. На рентгенограммах отмечается увеличение левых контуров сердца, вследствие чего тень сердца приобретает треугольную форму, застойные корни легких.
Эхокардиография позволяет определиться с этиологией митральной недостаточности, оценить ее тяжесть, наличие осложнений. С помощью допплерэхокардиографии выявляется регургитация через митральное отверстие, определяется ее интенсивность и величина, что в совокупности позволяет судить о степени митральной недостаточности. При наличии фибрилляции предсердий прибегают к чреспищеводной ЭхоКГ с целью выявления тромбов в левом предсердии. Для оценки тяжести митральной недостаточности применяется зондирование полостей сердца и левая вентрикулография.
Лечение митральной недостаточности
При острой митральной недостаточности требует введение диуретиков и периферических вазодилататоров. Для стабилизации гемодинамики может выполняться внутриаортальная баллонная контрпульсация. Специального лечения легкой бессимптомной хронической митральной недостаточности не требуется. В субкомпенсированной стадии назначаются ингибиторы АПФ, бета-адреноблокаторы, вазодилататоры, сердечные гликозиды, мочегонные препараты. При развитии фибрилляции предсердий применяются непрямые антикоагулянты.
При митральной недостаточности средней и тяжелой степени выраженности, а также наличии жалоб показано кардиохирургическое вмешательство. Отсутствие кальциноза створок и сохранная подвижность клапанного аппарата позволяет прибегнуть к клапансохраняющим вмешательствам – пластике митрального клапана, аннулопластике, укорачивающей пластика хорд и др. Несмотря на низкий риск развития инфекционного эндокардита и тромбозов, клапансохраняющие операции часто сопровождаются рецидивом митральной недостаточности, что ограничивает их выполнение достаточно узким кругом показаний (пролапс митрального клапана, разрывы клапанных структур, относительная недостаточность клапана, дилатация кольца клапана, планируемая беременность).
При наличии кальцификации клапана, выраженного утолщения хорд показано протезирование митрального клапана биологическим или механическим протезом. Специфическими послеоперационными осложнениями в этих случаях могут служить тромбоэмболии, атриовентрикулярная блокада, вторичный инфекционный эндокардит протезов, дегенеративные изменения биопротезов.
Прогноз и профилактика
Прогрессирование регургитации при митральной недостаточности наблюдается у 5–10% пациентов. Пятилетняя выживаемость составляет 80%, десятилетняя – 60%. Ишемическая природа митральной недостаточности быстро приводит к тяжелому нарушению кровообращения, ухудшает прогноз и выживаемость. Возможны послеоперационные рецидивы митральной недостаточности.
Митральная недостаточность легкой и умеренной степени не является противопоказанием к беременности и родам. При высокой степени недостаточности необходимо дополнительное обследование с всесторонней оценкой риска. Больные с митральной недостаточностью должны наблюдаться у кардиохирурга, кардиолога и ревматолога. Профилактика приобретенной недостаточности митрального клапана заключается в предупреждении заболеваний, приводящих к развитию порока, главным образом, ревматизма.
Читайте также:
- Варианты рентгеновских снимков
- Показания к трепанации черепа при черепно-мозговой травме. Операции
- Лечение инфаркта миокарда. Лечение болей при инфаркте миокарда.
- Гуморальная регуляция секреции пищеварительных соков и моторики желудка и кишечника. Гормональная регуляция пищеварительного тракта.
- Образование метанефроса эмбриона. Формирование почки плода
