Пролиферирующий миозит. Характеристика пролиферирующего миозита.
Добавил пользователь Владимир З. Обновлено: 31.01.2026
Миозит мышц спины – это воспалительный процесс, сопровождающийся болевым синдромом и образованием узелков в толще мышечной ткани. Протекает остро или хронически. Проявляется напряжением мышц и болями, преимущественно возникающими в утренние часы или после физической нагрузки. Для уточнения диагноза и определения причины миозита могут быть назначены общий и биохимический анализ крови, МРТ, анализ на антитела, электромиография и биопсия пораженных мышц. Лечение консервативное, включает в себя симптоматическую (обезболивающие и противовоспалительные препараты, физиопроцедуры) и патогенетическую терапию, направленную на устранение основного заболевания.
МКБ-10
Общие сведения
Миозит мышц спины – достаточно широко распространенная патология. Может наблюдаться при целом ряде инфекционных и неинфекционных заболеваний, быть острым или хроническим. Возникновение возможно в любом возрасте, страдают как мужчины, так и женщины. Чаще всего развивается миозит в области поясничного, реже – в области шейного и грудного отдела позвоночника. Лечение осуществляют травматологи-ортопеды.
Причины
Миозит мышц спины может быть как самостоятельным заболеванием, так и осложнением других патологических процессов. Наиболее распространенной причиной развития являются острые инфекционные болезни (грипп, ангина, ОРЗ). Кроме того, симптомы миозита могут появляться при паразитарных инфекциях и интоксикациях вследствие болезней обмена веществ, отравления наркотиками, алкоголем, некоторыми другими промышленными и бытовыми токсинами.
Предрасполагающими факторами развития миозита, по мнению специалистов в сфере травматологии и ортопедии, являются травмы, вирусные заболевания, переохлаждение, длительная физическая активность в условиях низких температур, чрезмерная нагрузка, недостаток двигательной активности, постоянное перенапряжение определенной группы мышц при выполнении профессиональных или бытовых обязанностей, продолжительное пребывание в неудобном положении, мышечные судороги, стрессы и нервное перенапряжение.
Классификация
Наряду с обычным миозитом выделяют особые формы заболевания: острый гнойный миозит, миозит при специфических инфекциях (туберкулезе, сифилисе), травматический оссифицирующий миозит, генетически обусловленный оссифицирующий миозит (прогрессирующая оссифицирующая дисплазия), идиопатический и ювенильный дерматомиозит и полимиозит, дерматомиозит и полимиозит при злокачественных опухолях и некоторых болезнях соединительной ткани.
Симптомы
Клиническая симптоматика миозита мышц спины во многом определяется причиной болезни. Общим признаком являются боли в определенной области спины (шейной, грудной, поясничной), возникающие после сна, затем постепенно уменьшающиеся и вновь увеличивающиеся при физической нагрузке или пребывании в неудобном положении. При осмотре выявляется отек (обычно незначительный) и напряжение мышц. Возможна нерезко выраженная гиперемия кожи в области поражения. Движения в переднезаднем и боковых направлениях обычно ограничены. Пальпация болезненна, при ощупывании определяются узелки и участки уплотнения. При хроническом миозите нередко выявляется атрофия воспаленной мышцы.
Шейный миозит обычно возникает после пребывания на сквозняке. Пациенты жалуются на боли с одной стороны (справа или слева), распространяющиеся от нижней части затылка до надплечья или плечевого сустава. При грудном и поясничном миозите боли чаще также односторонние. При воспалении мышц грудного отдела возможна иррадиация по ходу ребер. При миозите в области поясницы боль может быть как слабой, доставляющей незначительный дискомфорт, так и интенсивной, существенно ограничивающей движения и ходьбу.
Виды миозита
Острый гнойный миозит возникает вследствие инфицирования мышц спины при травмах кожи, распространении гнойной инфекции с соседних тканей (при пиодермии, фурункулезе, карбункуле) или заносе болезнетворных микроорганизмов с током крови. В качестве возбудителей могут выступать стрептококки, гонококки, пневмококки и палочка Эберта. Возможно формирование ограниченных гнойных очагов в виде одного или нескольких абсцессов или развитие флегмонозной формы заболевания.
Болезнь начинается остро. Возникает боль в спине, сопровождающаяся слабостью, разбитостью, головной болью и повышением температуры. Область поражения отечна, гиперемирована. Вначале мышца уплотнена, затем в мышечной ткани образуются очаги зыбления. На ранних стадиях лечение консервативное, пациентам назначают УВЧ и антибиотикотерапию. При формировании гнойника осуществляют вскрытие и дренирование.
Оссифицирующий миозит наблюдается редко и подразделяется на два подтипа: травматический и прогрессирующий. Первый подтип заболевания возникает после травм мышц спины и сопровождается образованием участка окостенения мышечной ткани в области повреждения. Протекает благоприятно, лечение – иссечение оссифицированного участка. Второй подтип является генетически обусловленным заболеванием, поражает не только мышцы спины, но и практически все группы мышц. Возникает в результате мутации генов, склонен к неуклонному прогрессирующему течению, заканчивается летальным исходом вследствие окостенения мышц, участвующих в дыхании и глотании.
Дерматомиозит – системное заболевание, поражающее скелетные и гладкие мышцы, а также кожу и внутренние органы. Если изменения кожных покровов отсутствуют, говорят о полимиозите. Возникает редко, женщины болеют чаще мужчин. Является мультифакторным заболеванием, к числу провоцирующих факторов относят инсоляцию, некоторые вирусные и бактериальные инфекции, а также прием ряда лекарственных препаратов. Может протекать остро, подостро или хронически. Сопровождается слабостью мышц верхней части спины (шейного отдела), брюшного пресса, тазового и плечевого пояса, поражением легких, сердца, суставов и желудочно-кишечного тракта. Лечение – прием глюкокортикоидов и цитостатиков.
Туберкулезный миозит мышц спины, как правило, возникает при переходе процесса с регионарных лимфатических узлов, позвонков и суставов позвоночника. В отдельных случаях наблюдается гематогенный перенос инфекции. Может протекать в виде типичного миозита, холодного абсцесса и мышечного склероза. Проводится противотуберкулезная терапия, при необходимости выполняются хирургические операции.
Сифилитический миозит обычно развивается в третичном периоде сифилиса, для вторичного сифилиса характерны летучие миалгии без признаков воспаления. Поражение мышцы, как правило, носит диффузный характер. В ряде случаев в грудино-ключично-сосцевидной мышце могут формироваться отдельные гуммы. Проводится противосифилитическая терапия.
Диагностика
Диагноз выставляется на основании жалоб больного, анамнеза (излишняя нагрузка, простуда, пребывание на сквозняке и т. д.) и данных объективных исследований. Параллельно проводится дифдиагностика миозита мышц спины с радикулитом и корешковым синдромом, осложняющими течение остеохондроза и спондилеза. Для выявления признаков воспаления назначают общий и биохимический анализ крови. Для исключения аутоиммунных процессов осуществляют анализ на антитела.
Для оценки состояния мышечной ткани больного направляют на МРТ мягких тканей и электромиографию. При подозрении на туберкулезную природу заболевания проводят рентгенографию позвоночника. В сомнительных случаях выполняют биопсию пораженной мышцы. При необходимости назначают консультации инфекциониста, ревматолога, эндокринолога, фтизиатра, венеролога и других специалистов.
Лечение миозита мышц спины
В остром периоде показан постельный режим. Для устранения болевого синдрома используют НПВП общего и местного действия. В последующем пациентов направляют на физиопроцедуры. При хроническом миозите показана гидротерапия, тепловые процедуры (озокерит, парафин), грязелечение, паровые лечебные души, светолечение, электрофорез с новокаином, йодом и ихтиолом, а также массаж и ЛФК. При значительной атрофии мышц применяют аденозинтрифосфорную и глютаминовую кислоту. Больных направляют на санаторно-курортное лечение.
Травматический оссифицирующий миозит ( Гетеротопическая оссификация , Кальцификация и оссификация мышцы , Травматическая параоссальная костная формация )
Травматический оссифицирующий миозит – это заболевание, при котором после травмы в мышечной ткани формируется зона кальцификации. Провоцируется значительным однократным повреждением или повторной микротравматизацией. Сопровождается появлением быстро растущего, твердого, резко болезненного образования в толще мышцы, ограничением движений. В последующем боли уменьшаются, участок кальцификации рассасывается или окостеневает. При адекватном лечении функция конечности восстанавливается. Диагноз выставляется на основании клинических данных, результатов рентгенографии и других визуализационных методик. Лечение – массаж, физиотерапия. Операции требуются редко.
Оссифицирующий миозит травматического генеза (гетеротопическая оссификация, кальцификация и оссификация мышцы, травматическая параоссальная костная формация) – самая распространенная разновидность данной патологии. В отличие от врожденной генерализованной формы миозита протекает с локальным поражением одного мускула, имеет благоприятный исход. Чаще всего формируется в области плеча, второе место по распространенности занимает оссифицирующий миозит области тазобедренного сустава. Страдают преимущественно молодые мужчины спортивного телосложения с хорошо развитой мускулатурой.
В анамнезе больных имеется четкая связь с травматическим повреждением, но пусковые факторы миозита точно не установлены. Оссифицирующее поражение мускула возникает в следующих случаях:
- Значительная однократная травма. Патология чаще развивается после тупых травм с размозжением или раздавливанием мышечной ткани, обширными кровоизлияниями и крупными гематомами.
- Повторяющиеся микротравмы. Связаны с профессией или занятиями спортом. Наиболее распространены у футболистов, встречаются у теннисистов, грузчиков, военных и пр.
- Эндопротезирование сустава. В последние десятилетия в связи с широким распространением эндопротезирования все большую клиническую значимость приобретают оссифицирующие формации в зоне оперированных крупных суставов (тазобедренного, коленного).
Многие авторы указывают, что наряду с характером повреждения и значительной мышечной массой пациентов существенную роль играют особенности реабилитации, в частности – преждевременное увеличение объема движений и слишком энергичный массаж.
Патогенез
Очаг окостенения появляется на месте гематомы или кровоизлияния, происходит не непосредственно из мышечной ткани, а из соединительнотканных прослоек в толще мускула. Причиной его формирования является метаплазия фиброзной ткани, которая минерализуется и постепенно приобретает структуру губчатой кости. Размеры оссифицирующей формации обычно превышают 5 см.
Иногда вокруг основной зоны поражения выявляются мелкие островки аналогичного строения. Процесс оссификации начинается через 20-30 дней, реже – со второй недели после травмы и завершается спустя 3-6 или более месяцев. К этому моменту на поверхности очага образуется кортикальный слой, участок приобретает полное сходство с обычной костью.
Симптомы оссифицирующего миозита
Общим признаком заболевания является появление растущего опухолевидного образования, сопровождающееся болями и нарушением функции конечности. Образование имеет костную плотность, резко болезненно при пальпации. Болевой синдром усиливается при движениях. Через несколько месяцев боли постепенно стихают, ограничение движений нередко сохраняется. Степень нарушения функций зависит от объема и расположения очага, наличия или отсутствия его связи с надкостницей и других факторов.
Оссифицирующий миозит плеча
Возникает в области плечевой мышцы, чаще всего – после заднего вывиха локтевой кости или обеих костей предплечья. Вероятность развития не зависит от качества и времени вправления. Оссифицирующая формация проявляется формированием твердой припухлости и болями по передней поверхности плеча в нижней трети или ближе к локтевому суставу, ограничением сгибания предплечья.
Оссифицирующий миозит тазобедренного сустава и бедра
Провоцирующим фактором становится эндопротезирование тазобедренного сустава, перелом или вывих бедренной кости, обширные ушибы ягодичной области. В зависимости от вида травмы поражаются различные мышцы – четырехглавая, средняя ягодичная, приводящие. При вовлечении средней ягодичной мышцы участок затвердения обнаруживается в верхней или наружной части ягодицы, снаружи над тазобедренным суставом. Страдает отведение и вращение.
Оссификаты в зоне квадрицепса располагаются на передней поверхности: чуть ниже ТБС при вывихах, в средней или нижней части сегмента – при переломах. Развитие заболевания сопровождается ограничением сгибания голени и разгибания бедра, серьезно нарушается функция ходьбы. При вовлечении приводящих мускулов оссифицирующий миозит поражает передневнутреннюю поверхность тазобедренного сустава или внутреннюю поверхность бедра в верхней половине сегмента. Выявляется ограничение разгибания и приведения, поворота ноги кнаружи.
У футболистов оссифицирующие гетеротопии обычно появляются по наружной поверхности бедра, развиваются в результате столкновений. Страдают латеральная широкая (наружная часть квадрицепса), двуглавая, полусухожильная или полуперепончатая мышцы. Возможны нарушения разгибания, сгибания или вращения голени, разгибания бедра и туловища.
Осложнения
Обширные и гетеротопические очаги сопровождаются развитием контрактуры близлежащего сустава. В тяжелых случаях формируется внесуставной анкилоз. Перечисленные осложнения существенно ограничивают трудоспособность и возможности самообслуживания пациентов с миозитом, становятся причиной инвалидности.
Больным, перенесшим значительную однократную травму, диагноз выставляется курирующими врачами-травматологами, поскольку оссифицирующий процесс развивается в период лечения и реабилитации. При повторной микротравматизации пациенты могут обращаться к ортопедами или онкологам. План обследования включает следующие мероприятия:
- Объективный осмотр. На ранних стадиях в мышце выявляется твердая припухлость, резко болезненная при пальпации и движениях. Образование может быть неподвижным, связанным с надкостницей, подвижным или малоподвижным. В последующем размер опухоли увеличивается, болезненность уменьшается. Ограничения функции конечности достаточно вариабельны.
- Рентгенография. Является традиционным методом исследования при оссифицирующей гетеротопии. На снимках обнаруживаются облаковидные затемнения причудливой формы, напоминающие начальные этапы образования костной мозоли. В последующем тени сгущаются и достигают костной плотности.
- УЗИ мягких тканей. Чаще применяется в период манифестации миозита, когда измененные участки еще не просматриваются на рентгенограммах. Позволяет определить локализацию, форму и структуру образований. При прогрессировании оссификации выявляет дополнительные фрагменты обызвествления, не которые не визуализируются на рентгеновских снимках.
Дифференциальную диагностику проводят с остеосаркомой. Признаками оссифицирующего миозита являются изоляция от кости и отсутствие изменений близлежащей кости по данным визуализационных методик. В сомнительных случаях рекомендовано гистологическое исследование тканей оссификата.
Лечение травматического оссифицирующего миозита
На начальной стадии показаны консервативные мероприятия. При недавних крупных травмах лечение осуществляется в травматологическом отделении, в последующем пациент переводится под амбулаторное наблюдение. После окончательного оформления очага при ограничении функций и отсутствии признаков рассасывания проводятся хирургические вмешательства.
Консервативная терапия
Важнейшими элементами лечения являются специальный режим и тщательный подбор методов реабилитации. При прогнозировании возможного развития оссифицирующего миозита или появлении первых симптомов необходима иммобилизация конечности с последующей постепенной разработкой без форсирования физической активности.
Нагрузка на пораженный сегмент должна быть безболевой. Рекомендуется активная гимнастика. Пассивные форсированные упражнения и массаж на стадии формирования очага противопоказаны, поскольку могут спровоцировать увеличение оссификата. После «созревания» костного включения рекомендованы массаж и физиотерапия. В отдельных случаях, в том числе – при рецидивах после удаления зоны окостенения применяется рентгенотерапия.
Хирургическое лечение
Оперативные вмешательства показаны после появления структурированного участка костной ткани. При планировании операции необходимо учитывать возможность рецидива, поэтому данный метод лечения рекомендован только в случае существенного нарушения функции конечности, ограничения трудоспособности.
Гетеротопический очаг иссекают вместе с капсулой, стараясь минимально травмировать окружающие ткани. Выполняют тщательный гемостаз. Образовавшуюся полость ушивают, устанавливают вакуумный дренаж, чтобы не допустить формирования гематомы, которая может стать источником рецидива.
Прогноз
Прогноз обычно благоприятный. При планомерном комплексном консервативном лечении большинство оссификатов рассасывается или уменьшается в размерах, функции конечности восстанавливаются. При околосуставной локализации, распространении окостенения на всю мышцу или ее значительную часть возможны снижение или утрата трудоспособности.
Профилактика
Превентивные мероприятия включают предупреждение травматизма, ранее начало лечения переломов и вывихов, обязательное вскрытие и адекватное дренирование крупных гематом в мышечных массивах. Большое значение имеет продуманная постепенная реабилитация, исключающая использование форсированных методов восстановления функции конечности.
2. Посттравматические гетеротопические оссификации локтевого сустава/ Каралин А.Н., Овечкин Л.А. и др.// Казанский медицинский журнал – 2017 – Т.98, №3.
3. Гетеротопическая оссификация (взгляд на проблему)/ Корж А.А., Дедух Н.В.// Ортопедия, травматология и протезирование – 2004 - №4.
Миозит
Миозит – это воспалительный процесс в скелетных мышцах. Может поражать любые мышцы. Наиболее характерным общим симптомом является локальная боль в мышце (или мышцах), усиливающаяся при движениях и пальпации. Со временем вследствие защитного напряжения мышц может возникать ограничение объема движений в суставах. При длительном течении некоторых миозитов отмечается нарастание мышечной слабости, а иногда – даже атрофия пораженной мышцы. Диагноз устанавливается на основании жалоб и результатов осмотра. По показаниям назначаются дополнительные исследования. Схема лечения подбирается индивидуально и зависит от формы заболевания и вызвавшей его причины.
Миозит – воспалительный процесс в одной или нескольких скелетных мышцах. Этиология заболевания отличается редким многообразием. Чаще всего причиной развития миозита становятся различные инфекции (ОРВИ, грипп, хронический тонзиллит). Кроме того, миозит может возникать при аутоиммунных заболеваниях, вследствие паразитарных инфекций, воздействия токсических веществ и т. д. Болезнь может протекать как остро, так и хронически. В некоторых случаях в процесс вовлекается кожа. При определенных условиях (местном инфицировании) возможно развитие гнойного процесса в мышце.
Тяжесть миозита может сильно варьироваться. Самые распространенные миозиты – шейный и поясничный – хотя бы раз в жизни развиваются почти у всех людей. Часто они остаются недиагностированными, поскольку пациенты принимают проявления миозита за обострение шейного или поясничного остеохондроза. Но встречаются и тяжелые формы миозита, требующие госпитализации и длительного лечения.
Причины миозита
Первое место по частоте заболеваемости занимают поражения мышц, вызванные наиболее распространенными вирусными инфекционными заболеваниями (ОРВИ, грипп). Реже миозит возникает при бактериальных и грибковых инфекциях. Возможно как непосредственное воздействие микроорганизмов на мышцы, так развитие миозита вследствие действия токсинов.
Системные аутоиммунные заболевания являются не самой частой причиной миозитов, но именно они вызывают развитие самых тяжелых форм болезни. Как правило, наиболее тяжелое поражение мышц возникает при полимиозите, дерматомиозите и болезни Мюнхеймера (оссифицирующем миозите). Для других системных заболеваний (ревматоидного артрита, склеродермии, системной красной волчанки) характерны умеренно выраженные миозиты. В числе паразитарных инфекций, наиболее часто вызывающих миозит – токсоплазмоз, эхинококкоз, цистицеркоз и трихинеллез.
Причиной развития миозита может становиться действие различных токсических веществ, как постоянное, так и относительно кратковременное. Так, токсический миозит нередко развивается при алкоголизме или кокаиновой зависимости. Нестойкие поражения мышц могут возникать и при приеме некоторых медикаментов (альфа-интерферона, гидроксихлорохина, колхицина, статинов и т. д.). Такие поражения не всегда носят воспалительный характер, поэтому, в зависимости от симптомов, их могут относить как к миозитам, так и к миопатиям.
Благоприятно протекающие миозиты легкой, реже – средней степени тяжести могут возникать после переохлаждения, травм, мышечных судорог или интенсивных физических нагрузок (особенно – у пациентов с нетренированными мышцами). Боль, отек и слабость в течение нескольких часов или нескольких дней в последнем случае обусловлена мелкими надрывами мышечной ткани. В крайне редких случаях, обычно при экстремальных физических нагрузках возможно развитие рабдомиоза – некроза мышечной ткани. Рабдомиоз также может возникать при полимиозитах и дерматомиозитах.
У людей определенных профессий (скрипачей, пианистов, операторов ПК, водителей и т.д.) миозит может развиваться вследствие неудобного положения тела и продолжительной нагрузки определенных групп мышц. Причиной возникновения гнойного миозита может стать открытая травма с заносом инфекции, очаг хронической инфекции в организме либо местное инфицирование вследствие нарушения правил гигиены при проведении внутримышечных инъекций.
С учетом характера процесса в хирургии, неврологии, травматологи и ортопедии выделяют острые, подострые и хронические миозиты, с учетом распространенности – локальные (ограниченные) и диффузные (генерализованные). Кроме того, различают несколько особых форм миозита:
- Инфекционный негнойный миозит. Возникает при вирусных инфекциях (энтеровирусных заболеваниях, гриппе), сифилисе, бруццелезе и туберкулезе. Сопровождается сильной болью в мышцах и заметной общей слабостью.
- Острый гнойный миозит. Обычно является проявлением септикопиемии или осложнением хронического гнойного процесса (например, остеомиелита), характеризуется наличием гнойных и некротических процессов в мышцах. Сопровождается местным отеком и выраженной локальной болью. Возможно повышение температуры тела, озноб и лейкоцитоз.
- Миозит при паразитарных инфекциях. Возникает вследствие токсико-аллергической реакции. Сопровождается болью, отеком и напряжением мышц. Возможно недомогание, небольшое повышение температуры, лейкоцитоз. Нередко имеет волнообразное течение, обусловленное циклом жизнедеятельности паразитов.
- Оссфицирующий миозит. Как правило, возникает после травм, но может быть и врожденным. Отличительной чертой является отложение солей кальция в соединительной ткани. Чаще всего поражаются плечи, бедра и ягодицы. Сопровождается слабостью мышц, прогрессирующей мышечной атрофией, уплотнением мышц и образованием кальцинатов. Боли обычно нерезкие.
- Полимиозит. Множественное поражение мышц. Полимиозит обычно развивается при системных аутоиммунных заболеваниях, является одной из наиболее тяжелых форм миозита. Сопровождается болью и нарастающей мышечной слабостью. В отдельных случаях при таких миозитах возможна атрофия мышц и исчезновение сухожильных рефлексов. У детей может сочетаться с поражением легких, сердца, сосудов и кожи. У мужчин в возрасте старше 40 лет в половине случаев отмечается одновременное образование опухолей внутренних органов.
- Дерматомиозит (болезнь Вагнера-Унферрихта-Хеппа, болезнь Вагнера). Дерматомиозит является системным заболеванием, сопровождается поражением кожи, скелетных и гладких мышц, а также внутренних органов.
Симптомы миозита
Чаще всего локальный процесс (поражение одной или нескольких, но не множества мышц) развивается в мышцах шеи, поясницы, грудной клетки и голеней. Характерным симптомом миозита является ноющая боль, усиливающаяся при движении и пальпации мышц и сопровождающаяся мышечной слабостью. В отдельных случаях при миозите наблюдается незначительное покраснение (гиперемия) кожи и небольшая отечность в области поражения. Иногда миозиты сопровождаются общими проявлениями: субфебрильной температурой или лихорадкой, головной болью и увеличением количества лейкоцитов в крови. При пальпации пораженной мышцы могут определяться болезненные уплотнения.
Миозит может развиваться остро или иметь первично хроническое течение. Острая форма также может переходить в хроническую. Обычно это происходит в отсутствие лечения или при неадекватном лечении. Острые миозиты возникают после мышечного перенапряжения, травмы или переохлаждения. Для инфекционных и токсических миозитов характерно постепенное начало с менее ярко выраженными клиническими симптомами и первично хроническим течением.
Хронический миозит протекает волнообразно. Боли появляются или усиливаются при продолжительных статических нагрузках, изменении погоды, переохлаждении или перенапряжении. Отмечается слабость мышц. Возможно ограничение движений (обычно незначительное) в расположенных рядом суставах.
Шейный и поясничный миозиты
Шейный миозит – самый распространенный из всех миозитов. Обычно развивается в результате простуды, после перенапряжения мышц или длительного пребывания в неудобной позе. Сопровождается тупой болью, которая чаще локализуется только с одной стороны шеи. Иногда боль отдает в затылок, в висок, ухо, плечо или межлопаточную область. При движениях больной миозитом щадит шею, движения в шейном отделе позвоночника могут быть несколько ограничены из-за боли.
Поясничный миозит также достаточно широко распространен. Из-за одинаковой локализации боли пациенты иногда путают его с любмаго, однако, боль в этом случае не такая острая, преимущественно ноющего характера, не уменьшается в покое, усиливается при движениях и надавливании на мышцы пораженной области.
Шейный миозит и миозит поясничных мышц обычно приходится дифференцировать с обострением остеохондроза, а поясничный миозит – еще и с грыжей соответствующего отдела позвоночника. При постановке диагноза обращают внимание на характер боли (ноющая), усиление болезненности при пальпации мышц и наличие или отсутствие неврологической симптоматики. Для уточнения диагноза может быть выполнена рентгенография позвоночника, МРТ шеи, магнитно-резонансная томография позвоночника или компьютерная томография.
Следует учитывать, что иногда постоянная, не слишком интенсивная ноющая боль в поясничной области свидетельствует о заболевании почек. Поэтому при возникновении таких болей следует обязательно обратиться к врачу, чтобы он оценил клиническую симптоматику, подтвердил или исключил диагноз миозит и при необходимости направил пациента на дополнительные исследования (анализ крови и мочи, УЗИ почек и т.д.).
Дерматомиозиты и полимиозиты
Дерматомиозит относится к группе системных заболеваний соединительной ткани. Встречается достаточно редко – по данным зарубежных исследователей болеет пять человек на 1 миллион населения. Обычно поражает детей в возрасте до 15 лет или людей зрелого возраста (50 лет и старше). У женщин наблюдается вдвое чаще, чем у мужчин.
Классическими проявлениями таких миозитов считаются типичные симптомы со стороны кожи и мышц. Наблюдается слабость мышц тазового и плечевого пояса, мышц брюшного пресса и сгибателей шеи. Пациенты испытывают затруднения при вставании с низкого стула, подъема по лестнице и т.д. При прогрессировании дерматомиозита больному становится трудно удерживать голову. В тяжелых случаях возможно поражение глотательных и дыхательных мышц с развитием дыхательной недостаточности, затруднением глотания и изменением тембра голоса. Болевой синдром при дерматомиозите выражен не всегда. Отмечается уменьшение мышечной массы. Со временем участки мышц заменяются соединительной тканью, развиваются сухожильно-мышечные контрактуры.
Со стороны кожи наблюдаются гелиотропная сыпь (красные или лиловые высыпания на веках, иногда – на лице, шее и туловище) и симптом Готтрона (розовые или красные шелушащиеся бляшки и узелки по разгибательной поверхности мелких и средних суставов конечностей). Возможно также поражение легких, сердца, суставов, желудочно-кишечного тракта и нарушения со стороны эндокринной системы. Примерно у четверти пациентов возникают проявления только со стороны мышц. В этом случае болезнь носит название полимиозит.
Диагноз выставляется на основании клинической картины и данных биохимических и иммунологических исследований крови. Для подтверждения диагноза может выполняться биопсия мышц. Основу терапии составляют глюкокортикоиды. По показаниям применяются цитостатические препараты (азатиоприн, циклофосфамид, метотрексат), а также лекарственные средства, направленные на поддержание функций внутренних органов, устранение нарушений обмена веществ, улучшение микроциркуляции и предотвращение развития осложнений.
Оссифицирующий миозит
Является не одним заболеванием, а группой болезней соединительной ткани. Характеризуется образованием участков окостенения в мышцах. Может возникать вследствие травмы или быть врожденным, генетически обусловленным. Травматический оссифицирующий миозит отличается относительно благоприятным течением. Поражаются только мышцы и суставные связки в области травмы. Лечится хирургически. Конечный результат операции зависит от локализации и распространенности повреждения.
Прогрессирующий оссифицирующий миозит является наследственным заболеванием. Начинается спонтанно, постепенно охватывает все группы мышц. Течение миозита отличается непредсказуемостью. Специфической профилактики и лечения пока не существует. Смерть при прогрессирующем миозите наступает вследствие окостенения глотательных и грудных мышц. Встречается крайне редко – 1 заболевший на 2 миллиона человек.
Лечение миозита
Лечением занимаются врачи различного профиля, выбор специалиста определяется причиной заболевания. Так, миозиты паразитарной этиологии обычно лечат паразитологи, инфекционные миозиты – терапевты или инфекционисты, травматические миозиты и миозиты, развившиеся после значительной физической нагрузки – травматологи-ортопеды и т. д. Терапия миозитов включает в себя патогенетические и симптоматические мероприятия. При бактериальном поражении назначаются антибиотики, при паразитарном – антигельминтные средства. При миозитах, являющихся следствием аутоиммунного заболевания, показаны длительные курсы иммуносупрессоров и глюкокортикоидов.
При острых миозитах и обострении хронических миозитов пациенту рекомендуют постельный режим и ограничение физической активности. При повышении температуры назначают жаропонижающие средства. Для борьбы с болевым синдромом применяют анальгетики, для устранения воспаления – противовоспалительные препараты, обычно из группы НПВС ( кетопрофен, ибупрофен, диклофенак и т. д.). При локальных миозитах эффективны согревающие мази. Местное раздражающее действие этих препаратов способствует расслаблению мышц и позволяет уменьшить интенсивность болевого синдрома. Применяется также массаж (противопоказан при гнойном миозите), физиотерапевтические процедуры и лечебная физкультура. При гнойных миозитах выполняется вскрытие и дренирование гнойного очага, назначаются антибиотики.
Пролиферирующий миозит. Характеристика пролиферирующего миозита.
Пролиферирующий миозит впервые описан W. Н. Кеrn в 1960 г, выделившим его из оссифицирующего миозита. Наиболее полно он исследован в работах В. М. Блинова (1978), F. Enzinger, F. Ducley (1967), F. Filotico, A. Quarta (1970), D H Mackenzie (1970). Пролиферирующий миозит по сравнению с оссифицнрующим встречается значительно реже. Почти в половине случаев он диагностируется патологоанатомами как саркома.
Это поражение встречается одинаково часто у лиц обоего пола, преимущественно в пожилом возрасте, у детей не описан. Локализуется в глубоких отделах осматической мускулатуры, чаще иа верхних конечностях. Это быстро растущее, плохо контурированное, умеренно плотное образование, иногда болезненное. Травма встречается в анамнезе у 1/3 больных.
Из-за очень быстрого роста узла большинство больных оперируют обычно в течение 1-го месяца после обнаружения, как правило, с подозрением на саркому.
Макроскопически очаг поражения представляет собой плохо контурированное образование в толще мышц, редко превышающее 5 см в поперечинке. На разрезе можно отметить последовательное чередование серовато-белых (Рубцовых) и буроватых (остатки мышц) участков.
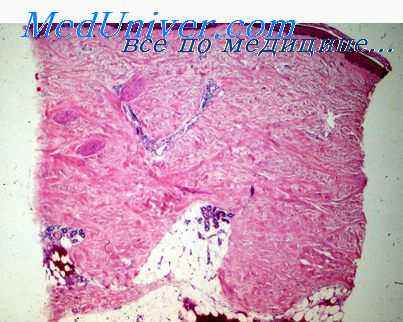
В микроскопической картине ведущим признаком является выраженная пролиферация межмышечной соединительной ткани (пери-, эпи и эидомизия) и прилежащих фасций. Клеточная масса раздвигает мышечные волокна, придавая препарату дольчатый вид. Клетки преимущественно фибробластоподоб-иые с продолговатыми или овальными ядрами, богатыми хроматином, н нечетко выраженной цитоплазмой. Промежуточное вещество рыхлое, миксоматозное.
В мышечных клетках в зоие пролиферации фибробластов отмечают явления дистрофии, хотя полной гибели их не происходит. Вокруг дегенерирующих мышечных элементов группами располагаются крупные клетки неправильной формы с отчетливо базофильиой мелкозернистой цитоплазмой н центрально лежащим пузырьковидным ядром; часто встречаются дву- и трехъядерные клетки. Цитоплазма этих клеток часто PAS-позитивна, окрашивается трихромом в бледно-розовый цвет. Эти клетки напоминают рабдомиобласты и ганглиозкые клетки, в них часто обнаруживают митозы, хотя атипические — редки.
Большинство авторов рассматривают эти клетки как производные фибробластов.
Большинство исследователей считают, что полного замещения мышечной ткани, как это имеет место, например, при оссифицирующем миозите или узловатом фасците, не происходит даже в длительно существующих очагах пролиферирующего миозита. Изредка, особенно в зоие коллагенизации, могут отмечаться фокусы хоидро- и остеогенеза.
Пролиферирующий миозит необходимо отличать от эмбриональной рабдомиосаркомы, ганглионейробластомы, фибросаркомы, экстраабдоминального десмоида и пролиферирующего фасциита.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Врожденный локализованный фиброматоз. Фиброматоз шеи.
Врожденный локализованный фиброматоз сходен с врожденным генерализованным и мультицентричным фиброматозом. Встречается у детей до 2 лет. преимущественно у новорожденных, чаще у мальчиков. Локализуется главным образом в мягких тканях головы, шеи и туловища. Изредка возникают рецидивы. Как отмечают Е. В. Chung и F. M. Knzinger (1981), митотическая активность, клеточная атипия и некоторый полиморфизм, как и внутрисосудистый рост, не играют прогностической роли.
Как видно, врожденный генерализованный, врожденный мультицентричный и врожденный локализованный фиброматоз имеет аналогичное гистологическое строение и различается степенью распространения, меняющейся также в зависимости от сроков существования. Поэтому при дагностике перед морфологом стоит трудноразрешимая проблема: образование может оказаться проявлением любого из этих вариантов. Окончательная диагностика основывается на динамических клинико-рентгеноморфологических сопоставлениях, а морфолог должен констатировать, что поражение может быть проявлением (в случае множественных очагов) врожденного минерализованного или врожденного мультицентричного фиброматоза, а в случае еолитарных очаюв врожденного локализованного или врожденного мультицентричного фиброматозов.
Фиброматоз шеи (кривошея) поражение грудино-ключнчно-сосцевидюй мышцы в раннем детском возрасте. Образование узловатою характера может определяться в толще мышцы с рождения, а деформация шеи проявляется только в 3-4 года. Двустороннее поражение наблюдается редко. Частое расположение узла нижняя треть мышцы. Иногда отмечают сочетание фиброматоза шеи с дргими врожденными аномалиями. Среди причин, проводящих к возникновению процесса, предполагают врожденный мышечный дефект в результате неправильного положения плода в матке, родовую травму, ишемическую мышечную контрактуру вследствие давления плеча на шею в эмбриональном периоде. Макроскопически он выглядит как серовато белый узел, обычно не превышающий 1-2 см в поперечнике.
Характеризуется пролиферацией соединительнотканных клеток между мышечными волокнами. В фиброзной ткани сохраняется значительное число мышечных ваюкон, что позволяет отличить его от агрессивного фиброматоза. Корреляция между возрастом больных и количеством коллагена отсутствует. Рецидивы наблюдаются редко.
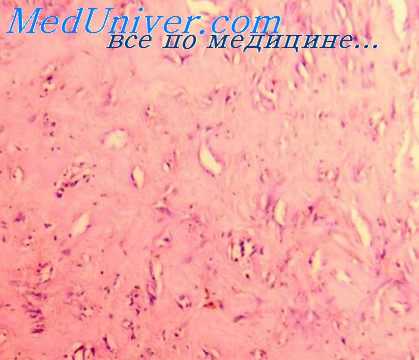
Диффузный инфантильный фиброматоз впервые описан в 1965 г F. M. Fnzinger. Это поражение встречается преимущественно в первые 2 года жизни, чаше у мальчиков. Очаг поражения локализуется главным образом на верхней конечности, голове и шее. В отличие от ювенильной апоневротической фибромы на кистях и стопах не описан. Макроскопически образование представляет собой нечетко отграниченный беловато-желтоватый узел, располагающийся обычно в толще мышц, отмечается разная степень пролиферации фибробластоподобных клеток, которые вместе с островками жировой ткани инфильтрируют мышцу. Процесс следует дифференцировать от ювенильной апоневротической фибромы и от оссифицируюшего миозита в ранних стадиях его развития.
Он отличается от него отсутствием хондрогенеза, кальцификации и остеогенеза. Приблизительно у 1/3 больных возникают рецидивы, иногда неоднократные.
Множественный ювенильный гиалиновый фиброматоз (множественный ювенильный фиброгиаликоз, системный гиалиноз) впервые был описан J. Murray в 1873 г. Это поражение встречается у новорожденных н грудных детей и характеризуется появлением множественных узлов в коже н подлежащих тканях по всему телу, особенно на волосистой части головы. Могут поражаться кости и суставы. Поражение вначале выглядит как беловатого цвета папулы на коже, которые в дальнейшем при прогрессировании приобретают вид грубых плотных выбухающих узлов.
Микроскопически процесс характеризуется обильными отложениями гомогенного аморфного ацидофильного вещества, в котором разбросаны небольшие скопления веретенообразных фибробластоподобных клеток. Основное вещество PAS-положительно, устойчиво к амилазе, метахроматически окрашивается толундиновым синим, т е имеет'в своем составе гликозамнногликаны. Отмечено повышенное содержание хондроитин-16-сульфата. Наблюдаются рецидивы.
Доброкачественная фиброзная опухоль пальцев младенцев (инфантильный дермальный фиброматоз, инфантильная фиброма пальцев, ювенильная дерматофиброма) впервые описана R. D. К. Reye (1965) Процесс поражает только пальцы, чаще кисти. Приблизительно у 1/3 больных наблюдаются множественные поражения. Первые пальцы кистей н стоп пора жаются редко. В 90% случаев опухоль возникает на 1-м году жизни, а в 20% — носит врожденный характер. Случаев возникновения процесса после 15-летнего возраста не описано. Поражение выглядит как несколько возвышающийся над поверхностью узелок в дерме, как правило, нескольких миллиметров в диаметре (максимально 1,5—2 см). Обычно располагается на заднебоковой разгибательной поверхности дистальных фаланг.
Микроскопически в дерме отмечается умеренная пролиферация фибробластоподобных клеток и коллагеновых волокон, формирующих беспорядочно переплетающиеся пучки. Узлы нечетко отграничены Характерны интрацитоплазматические тельца, выявляемые при окраске железным гематоксилином, метиловым зеленым — пиронином, которые ультраструктурно представлены фибриллами 4—6 нм и не имеют ограничительной мембраны. Рецидивы после эксцизии часты. Описаны случаи спонтанной регрессии.
Читайте также:
