Проптоз
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Автор: Олейник В.В, Центр ветеринарной офтальмологии и микрохирургии доктора Шилкина, г. Москва.
Проптоз глазного яблока – патология, требующая незамедлительного оказания лечебной помощи животному. Существующий до настоящего времени хирургический шаблон совершенно не учитывал степень повреждения экстра- и интраокулярных структур, что нередко приводило к осложнениям как во время оперативного вмешательства, так и после него.
Материалы и методы
Работа проведена на базе «Московского ветеринарного центра офтальмологии и микрохирургии глаза Эскулап» и «Центра ветеринарной офтальмологии доктора Шилкина», г. Москва. За период с 2004 по 2013 год включительно нами прооперировано 166 животных (из них 17 кошек и 149 собак) различных половозрастных групп.
Состояние окружающих глаз тканей и век определяли методом биомикроскопии при помощи налобного бинокулярного микроскопа; переднего отрезка глаза – при помощи щелевой лампы. Повреждения роговицы исключали проведением флюоресцеинового теста. Состояние заднего отрезка глаза исследовали методом прямой офтальмоскопии с помощью офтальмоскопов Neitz BXa-RP, PanOptic и обратной бинокулярной офтальмоскопии с использованием налобного бинокулярного офтальмоскопа НБО-3-01 и линз 20 и 28 Д. Внутриглазное давление измеряли по стандартной методике тонометром Маклакова. Ультрасонографию интраокулярных структур и ретробульбарного пространства проводили на аппаратах Honda 2000 и Medison Sonoace X6 в В-режиме с применением конвексных датчиков частотой 7,5 и 9 МГц соответственно. При подозрении на повреждение костей черепа и шеи проводили рентгенографию на аппарате 12-П6.
Техническое оснащение
Клиническое обследование и техника операции
На первом этапе, при поступлении животного в клинику проводили его общее клиническое обследование. Затем – стандартное офтальмологическое обследование, включающее осмотр и пальпацию окружающих глаз тканей, биомикроскопию век и глазного яблока, диагностическое окрашивание роговицы флюоресцеином, тонометрию, офтальмоскопию, УЗИ.
По результатам обследования устанавливали степень тяжести проптоза глазного яблока согласно разработанной нами классификации и принимали решение о методе хирургического вмешательства и соответствующей медикаментозной терапии.
При легкой степени проптоза глазного яблока перед хирургом стоят следующие задачи:
1) предотвратить отек и последующую атрофию зрительного нерва;
2) репозировать глазное яблоко в орбиту;
3) иммобилизировать глазное яблоко на период, необходимый для восстановления мышечного аппарата глаза.
Предоперационная медикаментозная терапия
Для купирования явлений отека зрительного нерва и сетчатки, возникших вследствие декомпрессионно-компрессионного синдрома и предупреждения геморрагий применяли лазикс, маннитол, метипред, дицинон.
Этапы операции
Подготовку операционного поля осуществляли по общепринятой методике.
Техника оперативного вмешательства при легкой степени проптоза глазного яблока достаточно проста и эффективна.
- При незначительном или умеренном отеке конъюнктивы и эластичных веках проводили следующую манипуляцию: края верхнего и нижнего века в средней части захватывали двумя лапчатыми пинцетами и, приподнимая над конъюнктивой, подтягивали к центру роговицы. Одновременно с этим оказывали умеренное давление на роговицу и репозировали глазное яблоко в орбиту.
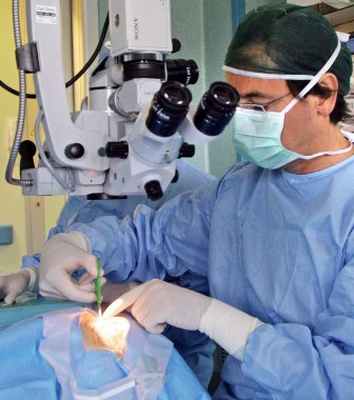
- При выраженном отеке конъюнктивы и неэластичных веках (что всегда отмечается у кошек) для репозиции глазного яблока необходимо осуществить латеральную кантотомию. Для этого проводили инфильтрационную анестезию (0,5% р-р новокаина, 0,1% адреналином 1:50) кожи в области латеральной спайки век. Затем на место предполагаемого разреза накладывали гемостатический зажим на 5-10 сек. (для предупреждения кровотечения из ветвей ангулярной артерии), после чего рассекали латеральную спайку век до костного края орбиты, благодаря этому натяжение век ослабевало, и репозиция глаза значительно облегчалась (Рис. 1, 2).
Следует отметить, что ретробульбарные инъекции противовоспалительных препаратов при проптозе глазного яблока мы не проводили, так как введение жидкости в ретробульбарное пространство (при имеющемся там отеке и гематоме) не оказывает ожидаемого лечебного эффекта, а лишь затрудняет репозицию глазного яблока.
Перед иммобилизацией глазного яблока необходимо удалить с поверхности роговицы некротизированные ткани. Для этого проводили ирригацию 0,9%-ным раствором натрия хлорида и при необходимости – суперфициальную кератэктомию.
Для иммобилизации глазного яблока использовали трехэтажную блефарорафию. Первый этаж формировали за счет третьего века, которое расправляли и фиксировали в области латерального угла глаза. Для этого на третье веко накладывали 2 петлевидных шва в области ножки хряща, далее швы выводили на кожу век и фиксировали как петлевидные валикообразные швы. В качестве валика использовали фрагмент трубки инфузионной системы. Второй этаж формировали путем наложения 3-4 одиночных узловатых швов на края верхнего и нижнего века, закрывая глазную щель (Рис. 3). При данной манипуляции важно правильно наложить швы. Для этого вкол иглы осуществляли в кожу верхнего века, отступая от края 5-8 мм, далее иглу проводили в толще века (через хрящ) и выводили строго в интрамаргинальном крае века в области точек выхода мейбомиевых желез. Далее вкол проводили в интрамаргинальный край нижнего века, также в зоне выхода протоков мейбомиевых желез, и через толщу века выводили на кожу на расстоянии 5-8 мм от края.
Наиболее распространенные ошибки в процессе наложения швов на веки происходят:
1) При смещении шва кнаружи от интрамаргинального края века, в результате чего возникает заворот ресничного края век и роговица травмируется.
2) При смещении шва внутрь от интрамаргинального края, что приводит к контакту шовного материала с роговицей и ее протрузии вплоть до перфорации.
На последнем этапе на верхнее и нижнее веко дополнительно накладывали 2-3 петлевидных валикообразных шва, что позволяло полностью репозировать глазное яблоко (Рис. 4, 5).
Петлевидные швы третьего этажа при легкой степени проптоза глазного яблока желательно снимать на 3-5-й день после операции.
Следует заметить, что мы давно отказались от наложения кисетного шва на веки, так как после его снятия у большинства животных отмечали стойкую рубцовую деформацию краев век. Помимо этого, данный шов не обеспечивает достаточную иммобилизацию глазного яблока.
В послеоперационном периоде ежедневно 4-6 раз в день проводили обработку швов и кожи век растворами антисептиков. В конъюнктивальную полость рекомендовали инстилляции глазных капель с антибиотиками (ципровет, ирис, тобрекс).
Системная терапия включала:
- антибиотикотерапию (кобактан, цефазолин, цефотаксим, байтрил, ципролет) 5-7 дней;
- противовоспалительную терапию (метипред, дексаметазон) 3-5 дней;
- дегидратационную терапию (лазикс и маннитол) 2-3 дня;
- ангиопротекторы (дицинон и аскорутин) 7-14 дней.
На 14-й день швы с верхнего и нижнего, а также третьего века снимали. Весь послеоперационный период до снятия швов животное должно находиться в защитном воротнике, пренебрежение к данной рекомендации приводило к расчесыванию глаза, прорезыванию швов и септическим осложнениям.
Состояние глаза после снятия швов на 14-й день после операции: конъюнктива бледно-розовая, инъекция сосудов не выражена, роговица прозрачная, гладкая, блестящая, влажная, сферичная, передняя камера нормальной глубины, влага передней камеры прозрачна, радужка без изменений, зрачок реагирует на свет, стекловидное тело прозрачно, сетчатка и зрительный нерв в большинстве случаев без видимых патологических изменений.
По данной методике прооперировано 80 животных, из них 75 собак и 5 кошек.
Осложнения
Интраоперационные осложнения при вышеописанном оперативном вмешательстве не встречаются из-за простоты его выполнения.
Послеоперационные осложнения:
- Длительно не заживающая эрозия роговицы – 12%.
- Частичная атрофия зрительного нерва – 23%.
- Отек зрительного нерва – 3%.
В целом простота техники хирургического вмешательства при легкой степени проптоза глазного яблока позволяет осуществлять данную операцию врачам широкого профиля и сохранить зрение животным без использования специального офтальмологического оборудования.
При средней степени проптоза глазного яблока перед хирургом стоят следующие задачи:
1. Снизить степень транссудации в зрительном нерве, его окружении, сетчатке и сосудистой оболочке. Купировать кровотечение в поврежденных тканях глаза.
2. Восстановить целостность глазодвигательных мышц.
3. Провести эвакуацию крови (при ее наличии) из передней камеры глаза.
4. Иммобилизировать глазное яблоко.
Предоперационная медикаментозная терапия включала следующие группы препаратов: обезболивающие, кортикостероиды, мочегонные, кровоостанавливающие.
На первом этапе операции проводили латеральную кантотомию по описанной выше методике.
Ретробульбарный отек и гематома, помимо затруднения репозиции глаза, оказывают негативное влияние на трофику зрительного нерва, что впоследствии может привести к его атрофии. Поэтому необходимо осуществить дренирование ретробульбарного пространства. С этой целью в области экватора глаза в 3 сегментах на 14, 16 и 20 часах проводили рассечение конъюнктивы и теноновой оболочки, затем изогнутым глазным шпателем формировали канал в ретробульбарное пространство (Рис. 6).
Эту процедуру необходимо выполнять с особой осторожностью, так как в зоне экватора глаза из склеры выходят вортикозные вены (основные пути оттока крови), повреждение которых приводит к нарушению гемо- и гидродинамики глаза вплоть до развития острого приступа глаукомы. С целью сокращения сроков резорбции гематомы в дренажные каналы вводили растворы фибринолитиков (гемаза, фибринолизин, лидаза).
При наличии страбизма и смещении зрительной оси пораженного глаза проводили восстановление поврежденных мышц путем фиксации их к склере П-образными швами. В некоторых случаях сокращение и деформация разорванной глазодвигательной мышцы не позволяет хирургически восстановить ее целостность. В данной ситуации для восстановления анатомического положения глазного яблока мы прибегаем к формированию искусственной связки между склерой и периорбитой. Склера в области экватора значительно тоньше роговицы, поэтому все связанные с ней манипуляции осуществляли с особой деликатностью только под операционным микроскопом, так как даже единичный сквозной прокол склеры неминуемо приведет к повреждению сосудистой оболочки и интраокулярному кровоизлиянию. Разрывы конъюнктивы ушивали непрерывным швом, используя рассасывающуюся нить VICRYL N 6-0.
Повреждения роговицы при проптозе глазного яблока средней степени могут варьироваться от субтотальных эрозий до обширного некроза и язв роговицы. Так, при эрозии, язве или некрозе роговицы, не превышающей 1/5 ее глубины, проводили суперфициальную кератэктомию, а при более глубоких повреждениях – трансплантацию искусственной роговицы.
При наличии гифемы необходимо удалить кровь из передней камеры с целью предотвращения развития транзиторной глаукомы вследствие блокады дренажной системы глаза форменными элементами крови и сгустками фибрина. Для этого через парацентез в сегменте с 10 до 14 часов с помощью ирригационно-аспирационной двухканальной системы проводили промывание передней камеры глаза. После удаления гифемы в переднюю камеру вводили раствор, содержащий антибиотики и мидриатики.
Иммобилизацию глазного яблока осуществляли путем проведения 2-этажной блефарорафии. Первый этаж формировали путем наложения 3-4 одиночных узловатых швов на края верхнего и нижнего века, закрывая глазную щель. Второй – путем наложения на верхнее и нижнее веко дополнительно 2-3 петлевидных валикообразных швов, что позволяло надежно репозировать глазное яблоко (Рис. 7).
Помимо перечисленных манипуляций, с 2011 года мы дополнили вышеописанную методику пластикой медиального и латерального углов глазной щели у брахицефальных собак. Данная манипуляция за счет уменьшения глазной щели позволяет устранить лагофтальм, сократить сроки эпителизации нейротрофических язв роговицы и снизить частоту развития синдрома сухого глаза.
Швы снимали на 14-й день после операции.
Послеоперационный уход осуществляли аналогично таковому при легкой степени проптоза.
По данной методике прооперировано 158 животных, из них 136 собак и 22 кошки.
Интраоперационные осложнения:
1. Перфорация склеры при подшивании мышц – 1,2% (2 случая).
2. Разрывы сосудов в ретробульбарном пространстве – 1,8% (3 случая).
Купирование интраоперационных осложнений необходимо проводить экстренно, так как перфорацию склеры необходимо закрывать силиконовой пломбой, фиксируя ее к склере П-образными швами. Ретробульбарное кровотечение блокировали путем введения через дренажный канал кусочка гемостатической губки.
Послеоперационные осложнения:
- Страбизм различной степени выраженности – 7%.
- Язва или эрозия роговицы – 50%.
- Синдром сухого глаза – 15%.
- Атрофия зрительного нерва – 59%.
- Лагофтальм – 34% (данное осложнение перестало встречаться после введения в технику операции пластики углов глазной щели).
- Ограничение подвижности глазного яблока – 24%.
Часть послеоперационных осложнений (язва или эрозия роговицы, синдром сухого глаза, лагофтальм) носят временный характер и компенсируются медикаментозно в течение 3–6 недель.
Что касается косоглазия, то его хирургическую коррекцию необходимо проводить в обязательном порядке, так как в противном случае развивается ксероз роговицы. Помимо этого, девиация (расхождение) зрительных осей влечет за собой отсутствие бинокулярного зрения и пространственного восприятия у животного (Рис. 8, 9).
Большой процент описанных нами осложнений обусловлен не столько характером поражений глазного яблока, сколько поздним обращением владельцев животного за специализированной помощью.
Сохранение глазного яблока при тяжелой степени проптоза является объемной темой, которая требует освещения в отдельной статье.
Заключение
Использование оценки степени тяжести повреждений глазного яблока по разработанной нами классификации позволяет с высокой степенью достоверности дать прогноз результатов лечения и выбрать соответствующую технику операции.
Несмотря на то что повреждения глазного яблока и его придаточного аппарата при проптозе достаточно тяжелы, своевременное хирургическое вмешательство в большинстве случаев позволяет сохранить не только глаз, но и зрение животному.
Пучеглазие (проптоз или экзофтальм)
Выпячивание одного или обоих глазных яблок называется проптозом или экзофтальмом.
Некоторые заболевания могут менять внешний вид лица и глаз, но они не вызывают истинного пучеглазия. К таким заболеваниям относятся болезнь Кушинга и ожирение высокой степени.
Глаза у пациентов с пучеглазием могут быть сухими и раздраженными (что вызывает слезотечение), потому что при пучеглазии веки могут не закрываться должным образом. Также при пучеглазии больные могут часто моргать, или может казаться, что они смотрят пристально.
В зависимости от причины пучеглазия у больных могут наблюдаться и другие симптомы - двоение зрения или затруднение с фокусированием на предметах.
Если пучеглазие сохраняется в течение длительного времени, оптический нерв вытягивается, и это может привести к нарушению зрения. Зрение также может ухудшаться, если в результате пучеглазия происходит давление на зрительный нерв.
Болезнь Грейвса
Признаки: Боль, слезотечение, сухость, раздражение, повышенная чувствительность к свету, двоение зрения и потеря зрения (глазные симптомы). Сильное сердцебиение, беспокойство, повышенный аппетит, потеря веса, диарея, непереносимость жары, повышенное потообразование, бессонница (общие симптомы). Обычно поражаются оба глаза.
Флегмона глазницы (инфекция тканей глазницы или глазницы)
Признаки: Обычно поражается только один глаз. Покраснение глаза, боль в глубине глаза, боль при движении глазами и боль вокруг глаза. Красные и отечные веки, невозможность совершать полные движения глазами во всех направлениях. Нарушение или потеря зрения, лихорадка. Иногда предшествуют симптомы синусита.
Новообразование в глазной впадине (опухоль или изменение формы кровеносного сосуда)
Признаки: Потеря или ухудшение зрения и боль в глазу, иногда двоение зрения и головная боль.
Ретробульбарное кровоизлияние (кровотечение в глазнице)
Признаки: Обычно поражается только один глаз. Внезапно возникающие симптомы. Потеря зрения, двоение зрения и боль в глазу. У больных, которые перенесли хирургическую операцию или травму глаза и которые страдают болезнями, сопровождающимися кровотечениями.
Настораживающие признаки (причина для беспокойства):
- потеря или ухудшение зрения;
- двоение в глазах;
- боль в глазу или покраснение глаза;
- головная боль;
- лихорадка;
- пульсация выпяченного глазного яблока;
- выпячивание глазного яблока у новорожденного или ребенка.
Когда обратиться к врачу?
- При наличии настораживающих признаков необходимо обратиться к врачу немедленно.
- Если пучеглазие развилось в течение нескольких дней или быстрее, также нужно как можно быстрее обратиться к врачу.
- При отсутствии настораживающих признаков следует обращаться к врачу, когда это возможно, но задержка примерно на неделю, вероятнее всего, не причинит вреда здоровью.
Опрос и осмотр
Сначала врачи расспрашивают пациента о его симптомах и медицинском анамнезе, уточняя следующие данные:
- как давно появилось пучеглазие;
- оба ли глаза выпучены;
- есть ли впечатление, что пучеглазие усиливается;
- есть ли другие симптомы глазных болезней ( сухость, усиленное слезообразование, двойное зрение, потеря зрения, раздражение или боль);
- есть ли у человека симптомы гипертиреоза (непереносимость жары, повышенное потообразование, непроизвольные дрожащие движения (тремор), беспокойство, повышенный аппетит, диарея, сильное сердцебиение и потеря веса).
Данные, полученные при сборе анамнеза и осмотра, часто указывают на причину пучеглазия и на анализы, которые могут потребоваться.
Обследование
С учетом симптоматики и сопутствующих факторов, врачи могут назначить следующие виды обследования:
- экзофтальмометрию;
- магнитно-резонансную томографию (МРТ);
- компьютерную томографию (КТ);
- анализы крови для оценки работы щитовидной железы.
Лечение
Методы лечения зависят от причины пучеглазия. В зависимости от причины, применяют:
Косметическая коррекция последствий эндокринной офтальмопатии
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Оглавление:
Как вам помогут в нашей клинике?
Почему лучше всего обратиться именно в нашу клинику?
К сожалению, неправильная работа эндокринной системы, в первую очередь, сказывается на нашей внешности. Людей с подобными заболеваниями не умиляют огромные чуть косящие глаза мультяшных персонажей: для них это жестокая реальность.
Если у вас или у ваших близких эндокринная офтальмопатия, не расстраивайтесь: мы знаем выход из данной ситуации. Хирурги-офтальмологи нашей клиники имеют большой опыт косметической коррекции последствий эндокринной офтальмопатии и помогут обрести прежнюю привлекательность и красоту.
Эндокринная офтальмопатия – это серьёзное аутоиммунное заболевание органов зрения, вызванное нарушением функции щитовидной железы. Его характерные признаки – патологические изменения в ретробульбарной клетчатке и глазодвигательных мышцах.
Иммунная система «сходит с ума» и вырабатывает огромное количество антител, которые атакуют здоровые клетки организма. В результате глаза становятся выпученными, и глазные мышцы перестают выполнять свою функцию. Когда воспалительный процесс переходит в разрастание соединительной ткани, то патологические изменения становятся необратимыми. Лечение этого заболевание сложное и длительное. Даже если человеку удается вылечиться, приобретенные характерные черты эндокринной офтальмопатии не исчезают сами по себе:
- проптоз – выпячивание глазного яблока вперед;
- косоглазие;
- деформация века.
Как вам помогут в нашей клинике?
Наши хирурги-офтальмологи проведут качественное хирургическое лечение последствий эндокринной офтальмопатии. Для этого необходимо сделать несколько операций в строгой последовательности.
- (Орбитотомия) (или орбитальная декомпрессия) – первый этап коррекции. Операция назначается, если лечение кортикостероидами не дает желаемого результата. Хирург удаляет излишки клетчатки позади глазного яблока. Это помогает существенно увеличить полость орбиты и поместить глаз анатомически правильно.
- Хирургическое устранение косоглазия назначается тогда, когда в течении офтальмопатии удается достичь ремиссии и параметры измерения призмы будут одинаковыми хотя бы в продолжение полугода. Это один из самых сложных этапов. Затруднение объясняется тем, что одновременно нельзя оперировать более двух глазных мышц, может потребоваться несколько процедур. Кроме того, в редких случаях удается полностью избавиться от дефекта. В основном, хирург может лишь свести диплопию к минимуму.
- Блефаропластика – заключительный этап хирургической коррекции. Если нет лишней кожи, то на нижнем веке используется трансконъюктивальный подход. При операции на верхнем веке производится иссечение кожи.
При оптимальном сочетании хирургических и терапевтических методов лечения и коррекции в большинстве случаев удается достичь значительного улучшения в состоянии пациента.
Почему лучше всего обратиться именно в нашу клинику?
Наша клиника – одна из лучших в Челябинске и Челябинской области среди медицинских центров офтальмологического профиля. Она оснащена современным и высокотехнологичным лечебно-диагностическим оборудованием. У нас работают грамотные и опытные офтальмологи всех специализаций. Для нас ваше здоровье дороже денег, поэтому все наши услуги отличаются неизменно высоким качеством и доступной стоимостью. Мы сделаем все возможное, чтобы сохранить ваше хорошее зрение и красоту!
Проптоз (выпадение) глазного яблока/ Proptosis of eyeball
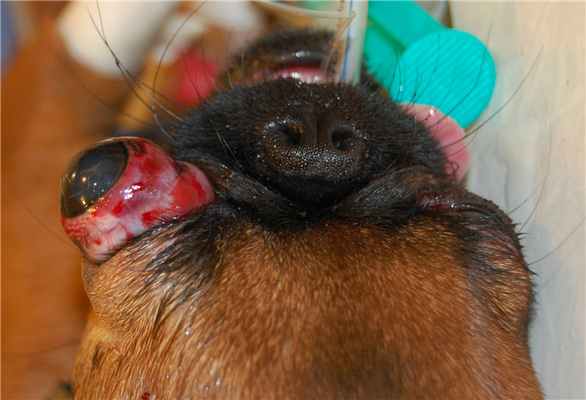
Чаще всего глазное яблоко выпадает у брахицефалов (мопсы. пекинесы, ши-тцу, грифоны), также у чихуахуа, йоркширских терьеров. Для этих групп пород даже малое физическое воздействие может быть опасно и закончиться выпадением глаза. У собак других пород и у кошек глаз тоже может выпасть, но для этого требуется большое физическое воздействие (падение с высоты, автотравма), поэтому прогноз для данной группы пациентов относительно плохой.
Диагноз ставится на основании осмотра. Дополнительно для определения прогноза относительно зрения используют оценку зрачкомоторных реакций, реакцию на ослепляющий свет, офтальмоскопию, УЗИ глазного яблока.
Хорошими прогностическими признаками служит присутствие зрения, зрачкового рефлекса, реакции на ослепляющий свет, нормальные данные офтальмоскопии, разрыв менее 2 экстраокулярных мышц, отсутствие крови в передней камере и стекловидном теле.
Плохие прогностические признаки для сохранения зрения и для сохранения глаза как органа: отсутствующие зрачкомоторные реакции, отсутствующая реакция на ослепляющий свет, отслойка сетчатки, разрыв более 2 экстраокулярных мышц, разрыв склеры, кровоизлияние в стекловидное тело.
Проптоз часто является результатом драк, автотравм, поэтому необходимо полноценно обследовать пациента с проптозом на предмет повреждения костей черепа, головного мозга, внутренних органов.
Глазное яблоко поддерживают в увлажненном виде все время до момента вправления, для предотвращения самотравмирования используют защитный воротник.
После оценки состояния глазного яблока проводят его вправление, даже при плохих прогностических признаках, поскольку часть из них (отсутствие зрачковых реакций, реакции на ослепляющий свет) могут иметь временный характер, а также вправление является быстрой и малотравматичной процедурой, относительно энуклеации, которую можно провести в плановом порядке позднее.
Для вправления глазного яблока его обильно смазывают гелем/мазью/вискоэластиком, далее веки выворачивают и слегка надавливают на глазное яблоко, пока оно не вернется в орбиту. В некоторых случаях предварительно проводят латеральную кантотомию. После вправления веки сшивают 1-2 П-образными швами, так чтобы шовный материал не контактировал с роговицей.
В послеоперационный период используют местный и системный антибиотик, системные противовоспалительные препараты, защитный воротник. На 7-10 день проводят снятие швов с век и повторную оценку глазного яблока.
Если глазное яблоко пострадало незначительно при выпадении, сохранилось зрение , такой глаз после снятия швов сможет и дальше хорошо функционировать.
Если глазное яблоко утратило функции из-за выпадения , но сохранило анатомическую целостность, есть пальпебральный и роговичный рефлекс, нет сухого кератоконъюнктивита, то такой глаз можно оставить под наблюдение (рисунок 2). В случае воспаления или изъязвления, сухости слепого глаза его целесообразно удалить.
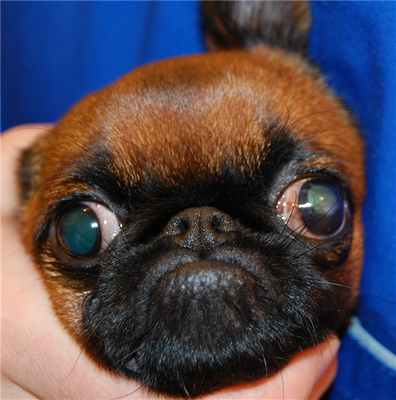
Если глаз сильно разрушился во время выпадения (разрыв склеры, роговицы, гемофтальм, авульсия многих мышц), то удаление глаза может быть рекомендовано через несколько дней после выпадения (эти несколько дней наблюдают за общим сосотянием животного после травмы). Делается это для того, чтобы избавить животное от слепого болезненного глаза.
Если состояние глаза позволяет, то такому пациенту можно выполнить протезирование глазного яблока вместо удаления, это даст хороший косметический результат.
Для профилактики выпадения глаз рекомедовано избегать фикации брахицефальных собак за шею, не допускать драк и агрессивных игр маленьких собак с крупными. Собакам с избыточно болльшой глазной щелью и мелкой орбитой можно профилактически укоротит глазную щель (хирургически).
Офтальмопатия щитовидной железы
Офтальмопатия щитовидной железы - это болезнь иммунологического происхождения, которая влияет, с одной стороны, на функционирование щитовидной железы, и с другой - на органы глаз, как вместе, так и по отдельности. Сопровождается увеличением объема мышц глазного яблока и орбитального жира, вызывающего проптоз или экзофтальм (выпученные глаза).
Почему она возникает?
В большинстве случаев, заболевание связано с гипертиреозом, хотя оно также может возникнуть у пациентов с гипотиреозом и даже у людей, не страдающих заболеваниями щитовидной железы.
Это происходит потому, что некоторые молекулы, которые имеются в щитовидной железе и на глазной орбите, воспаляются в процессе реакции на железу и орбитальные ткани (орбитальный жир и мышцы глазного яблока).
Как можно предупредить офтальмопатию?
Это заболевание нельзя предупредить. Тем не менее, офтальмологическая оценка на момент диагностирования проблемы щитовидной железы или перед лучевой терапией позволит лучше контролировать заболевание, выявить проблемы на ранней стадии и избежать осложнений.
Симптомы
Это заболевание начинается с воспаления глазной орбиты, которое проявляется в форме отека век, проптоза, ретракции века и иногда косоглазия (несоосность глаз), как правило, без болевых ощущений. Процесс развития и тяжесть офтальмопатии щитовидной железы значительно варьирует, в некоторых случаях даже приводя к опасности потери зрения.
После начала заболевания начинается воспалительный период, который может продолжаться от нескольких месяцев до 2-х лет. После этого наступает период стабилизации, практически без вариантов реактивации болезни.
Некоторые симптомы, которые могут быть связаны с офтальмопатией щитовидной железы:
- Ощущение инородного тела, раздражение глаз и слезотечение
- Двойное видение по причине косоглазия
- Снижение остроты зрения из-за компрессии зрительного нерва
Обычно повреждению подвергаются оба глаза, хотя и оно может быть и односторонним и ассиметричным Этим заболеванием в основном страдают женщины в возрасте от 40 до 60 лет, и ее развитие напрямую связано с курением.
Офтальмопатия щитовидной железы может появиться еще до того, как был установлен диагноз заболевания щитовидной железы.
Лечение
Лечение офтальмопатии щитовидной железы назначается в зависимости от стадии заболевания и обнаруженных проблем.
На ранних стадиях, когда происходят все воспалительные изменения, лечение направлено на защиту глазной поверхности от высушивания. Противовоспалительная терапия с кортикостероидами применяется в случаях, когда воспалительный процесс может вызвать потерю зрения.
У некоторых больных, после перенесенного воспалительного периода глаза возвращаются в нормальное состояние и не требуют хирургического лечения. Но в других случаях, после хронической стадии воспаления возникает фиброз мышц и орбитального жира, который требует хирургического лечения с использованием декомпрессии глазных орбит для коррекции проптоза. Затем, в случае необходимости, принимаются меры для исправления косоглазия и ретракции века.
Читайте также:
