Психогенный дерматоз - нейродермит. Причины и диагностика
Добавил пользователь Alex Обновлено: 28.01.2026
Психогенный дерматоз - нейродермит. Причины и диагностика
а) Пример из истории болезни. 35-летняя женщина обратилась к врачу с жалобами на выраженный зуд на руках и ногах, который мешал ей спать, иногда вынуждая расчесывать руки и ноги до полного изнеможения. Пациентка применяла увлажняющие и смягчающие препараты, а также местные кортикостероиды, но они приносили только временное облегчение. Зуд начался за 10 месяцев до обращения к врачу после развода с мужем, с которым пациентка прожила около 20 лет. Правая нога у женщины ампутирована выше колена после автомобильной аварии, в связи с чем она носит протез. Пациентка осознавала, что находится в состоянии сильного психологического стресса.
Депрессия началась после развода, а потеря ноги ухудшила ситуацию. Ей с трудом удавалось сохранить работу, возникло сильное беспокойство по поводу оплаты квартиры и других счетов. Ныл поставлен диагноз «невротические экскориации» и пациентке разъяснили, что вред своей коже она наносит сама. Состояние улучшилось после того, как женщина, осознав характер заболевания, коротко остригла ногти и изменила свое поведение; в качестве лекарственной терапии был назначен клобетазол. Год спустя осмотр пациентки, работавшей в это время в лаборатории больницы, показал, что состояние ее кожи значительно улучшилось.
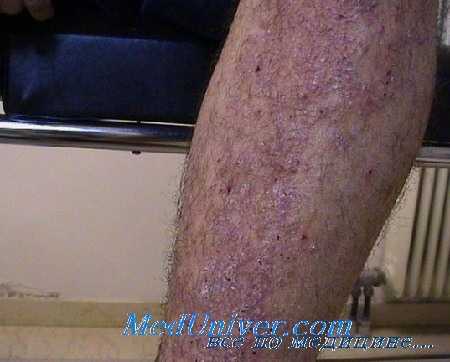
Невротические экскориации на конечностях. Правая голень протезирована Невротические экскориации на руке Та же пациентка после успешной терапии один год спустя Невротические экскориации на нижней конечности с сильно выраженной поствоспалительной гиперпигментацией
а) Синонимы:
• Невротические экскориации - нейродермит.
• Простой хронический лишай - ограниченный нейродермит.
• Узловатое пруриго, простой хронический лишай типа узловатого пруриго, атипичная узловатая форма ограниченного нейродермита.
б) Эпидемиология нейродермита:
• Исследования показывают, что невротические экскориации наблюдаются преимущественно у женщин, при этом средний возраст начала заболевания составляет 35-40 лет.
• Простым хроническим лишаем чаще болеют женщины, чем мужчины. Лишай задней поверхности шеи (Lichen nuchae) - форма простого хронического лишая, очаг которого находится в центре задней поверхности шеи и наблюдается почти исключительно у женщин.
• Простой хронический лишай развивается обычно у лип, среднего и старшего возраста, пик заболеваемости - между 30 и 50 годами.
• В случае узловатого пруриго разницы в частоте заболевания мужчин и женщин не выявлено. Узловатое пруриго, как правило, встречается у лиц среднего и старшего возраста.
в) Причины и механизмы развития нейродермита:
• Все указанные заболевания развиваются на коже в местах, доступных для расчесывания.
• Зуд провоцирует расчесы, которые приводят к появлению очагов.
• Механизм развития данных состояний неизвестен.
• Некоторые типы кожи более склонны к лихенификации, в частности кожа с тенденцией к экзематозным заболеваниям (например, при атоническом дерматите).
• Невротические экскориации (нейродермит) являются следствием психогенного расстройства, при котором сам пациент расчесывает кожу до экскориаций и изъязвлений, осознавая это.
• Патогенез узловатого пруриго неизвестен. У этого заболевания имеются некоторые общие характеристики с псориазом (эпидермальная пролиферация) и ихтиозом, но оно, в основном, имеет психогенную природу.
Невротические экскориации в области плеча с гипопигментированными рубцами Простой хронический лишай на кисти с выраженной лихенификацией, эритемой и гиперпигментацией у пациентки среднего возраста. Больная непрерывно расчесывала руку Простой хронический лишай на лодыжке Простой хронический лишай на шее у латиноамериканки, которая также страдает черным акантозом Простой хронический лишай в виде толстых бляшек на шее у латиноамериканки, которые напоминают узловатое пруриго Узловатое пруриго на верхних и нижних конечностях у 42-летней женщины
г) Клиника. Зуд в анамнезе является общим связующим звеном всех психогенных дерматозов.
К общим психологическим проблемам, возникаю щим при любом психогенном дерматозе, относятся сильный социальный стресс, депрессия, тревога и обсессивно-компульсивпое расстройство.
Часто можно наблюдать, как пациенты растирают и расчесывают кожу, в результате чего возникают:
• Лихенификация - утолщение кожи с сильно выраженным кожным рисунком.
• Изменение пигментации, в частности, гиперпигментация.
• Экскориации, эрозии и изъязвления.
Общие признаки, выявляемые при осмотре пациентов с этими заболеваниями, включают:
- Невротические экскориации в виде глубоких эрозий, покрытых корками, и окруженных эритемой язв или участков гипопигментированных рубцов.
- Очаги простого хронического лишая в виде одной или нескольких слегка приподнятых над поверхностью эритематозных шелушащихся лихенифицированных твердых и шершавых бляшек с четкими границами.
- Узловатое пруриго в виде выступающих узлов размером 2-20 мм, цвет которых варьирует от оттенков красного до коричневого цвета.
Узловатое пруриго на конечностях после безуспешного девятимесячного лечения пациентки, представленной на рисунке выше Тяжелое узловатое пруриго на руке. Узлы, развившиеся после многолетних расчесов, расположены линейно Узловатое пруриго на верхней части спины Группа узелков на спине у того же пациента с узловатым пруриго Тяжелое узловатое пруриго с выраженной гиперпигментацией узлов и вторичной инфекцией на голенях
При обращении к врачу практически всегда обнаруживаются экскориации. После лечения экскориации могут разрешиться, а узлы иногда остаются.
д) Типичная локализация на теле:
• Невротические экскориации отмечаются на участках, до которых пациент может легко дотянуться, а именно: па руках, ногах и верхней части спины.
• Локализация очагов простого хронического лишая:
- Кисти, запястья, разгибательные поверхности верхних конечностей
- Колени, голени и лодыжки
- Задняя поверхность шеи
- Вульва и мошонка.
• При узловатом пруриго очаги располагаются на разгибательной поверхности верхних и нижних конечностей и иногда на туловище.
е) Анализы при заболевании. Если диагноз неясен, может помочь биопсия.
ж) Дифференциальная диагностика психогенного дерматоза - нейродермита:
• Акне келоидальнос затылочной области - акнеформные высыпания у линии роста волос, возникающие вследствие врастания волосков; состояние ухудшается при бритье и короткой стрижке.
• Атопический дерматит - аллергическое заболевание кожи у пациентов с личным или семейным анамнезом атонических заболеваний. Пациенты с атопическим дерматитом более склонны к развитию простого хронического лишая.
• Контактный дерматит - распространенное воспалительное заболевание кожи с характерными эритематозными и зудящими очагами на коже после воздействия внешнего раздражителя.
• Паразитарный бред - бредовые представления о крошечных насекомых или паразитах, живущих на коже или под кожей пациента, что заставляет больного избавляться от воображаемых насекомых с помощью ногтей и острых предметов. Такое состояние похоже на невротические экскориации, однако пациент уверен, что зуд вызывают паразиты и убедить его, что это не так, очень сложно.
• Нумулярная экзема - экзантематозные очаги в форме монеты часто встречаются на голенях.
• При чесотке в межпальцевых промежутках наблюдаются чесоточные ходы. Типичная локализация па кистях, стопах, запястьях, в области талии и подмышечных впадин позволяет дифференцировать чесотку от психогенных дерматозов. Лучший способ подтвердить диагноз чесотки - получить кожные соскобы и выявить доказательства наличия клещей. Часто зуд отмечается и у членов семьи пациента, возможно также зараженных чесоткой.
а) Лечение. Имеется несколько терапевтических рекомендаций, годных для каждого психогенного дерматоза. При любом из трех заболеваний можно сделать следующие назначения, при этом выбор опирается на мнение экспертов и данные нескольких исследований с небольшим количеством участников:
• Местные кортикостероиды - препараты со средней и высокой фармакологической активностью, исключается применение на участках тонкой кожи.
• Системные антигистаминные препараты - седативные Н1-блокаторы; для торпидных случаев рекомендуется также доксеиин (начиная с дозы 10-25 мг перорально каждый вечер перед сном и подбирая ее в зависимости от полученной реакции).
• Системные антибиотики назначаются при наличии вторичной инфекции.
• В одном небольшом исследовании трем пациентам с воспалительными кожными заболеваниями и сильным ночным зудом назначали миртазаиин (Remeron), который предположительно может стать эффективной альтернативой при лечении ночного зуда.
Необходимо собрать тщательный психосоциальный анамнез и рекомендовать пациенту по возможности избавиться от выявленных вами проблем. Ваши указания должны помочь ему осознать связь между психогенными очагами на коже и стрессовыми факторами. У одних пациентов выявляются тревожные расстройства или депрессия, у других - сильные психологические стрессовые факторы, такие как потеря работы, жилья или личное горе. Предложите им фармакотерапию (включая селективные ингибиторы обратного захвата серотонина— SSRI) и консультацию психиатра (при наличии показаний).
Нейродермит
Другие виды специфической терапии:
1. Простой хронический лишай - 5% крем доксепина назначался пациентам с простым хроническим лишаем, пумулярпой экземой и контактным дерматитом. Крем наносился четыре раза в день в течение семи дней. Степень эффективности для уменьшения зуда (не очагов) составила 84%.
2. Узловатое пруриго - трудное для лечения заболевание, в лучшем случае успех незначительный или умеренный. Ниже перечислены возможные варианты лечения:
• Введение стероидов внутрь очага - триамцинолон 5-10 мг/см 3 .
• Криотерапия воздействие на каждый узел для уплощения узлов и уменьшения зуда.
• Кальципотриол - через восемь недель приема кальципотриола уменьшение количества и размера очагов составило 49% и 56% соответственно по сравнению с 18% и 25% при приеме бетаметазона валерата.
• Ультрафиолетовое облучение (узкополосное УФВ-облучение) иногда помогает в случае распространенного заболевания.
• При этом сложном заболевании сообщалось также об успешном применении дапсона.
б) Консультирование врачом пациента. Помогите пациентам понять, что вред своей коже они непреднамеренно наносят сами. Больным следует свести к минимуму прикосновения к коже, стараясь не растирать и не расчесывать пораженные участки. Предложите пациентам осторожно наносить лекарственный препа рат на зудящие участки, вместо того, чтобы расчесывать их. Ободрите пациентов, продемонстрируйте рисунки с пациентами страдающими данным заболеванием, пытаясь убедить в том, что даже самые тяжелые случаи излечимы.
в) Наблюдение пациента врачом. Наблюдение имеет большое значение, поскольку данные заболевания протекают хронически и трудно поддаются лечению. Пациент должен быть уверен, что лечащий врач не оставит его один на один с болезнью, а продолжит вместе с ним искать пути к облегчению состояния. Это особенно важно, когда пациент испытывает тревогу, депрессию или страдает нарушениями психики.
Нейродермит
Нейродермит – это кожное заболевание неврогенно-аллергического характера (нейроаллергодерматоз), имеющее хроническое рецидивирующее течение. Нейродермит характеризуется мокнущими кожными высыпаниями, приступами сильного зуда, расчесыванием с последующим образованием корочек, пигментации и утолщения кожи на пораженных участках. Нейродермит диагностируется на основании дерматологического осмотра, определения уровня IgE, кожно-аллергических проб, биопсии кожи. Лечение нейродермита включает гипоаллергенную диету, охранительный режим, прием антигистаминных, седативных, кортикостероидных препаратов, наружное применение мазей, бальнеотерапию, физиотерапию, курортолечение.
МКБ-10
Общие сведения
Нейродермит – хронический дерматоз нейроаллергического характера, протекающий с частыми обострениями. В настоящее время в клинической дерматологии для обозначения группы заболеваний, протекающих с кожными аллергическими проявлениями, принят термин «атопический дерматит». Это понятие объединило такие отдельные нозологические формы, как нейродермит, пруриго (почесуха), экзема, экссудативный диатез, пеленочный дерматит и др. Однако до сих пор отдельные диагнозы широко используются в клинической аллергологии, дерматологии, педиатрии, что диктует необходимость подробного рассмотрения к каждой из этих форм. По данным многочисленных исследований, нейродермит широко распространен в разных возрастных группах и встречается у 0,6–1,5% взрослых лиц. Заболеваемость нейродермитом выше среди женщин (65%) и жителей мегаполисов.
Причины нейродермита
Несмотря на многолетнее изучение проблемы нейродермита, в его этиологии и патогенезе до сих пор остается немало «белых пятен».
- Неврогенная теория происхождения нейродермита ведущую роль в генезе заболевания отводит нарушениям ВНД, что сопровождается дискоординацией нервных процессов, патологическим изменением их силы, уравновешенности и подвижности. У больных нейродермитом прослеживается прямая корреляция между тяжестью кожных проявлений и функциональных нарушений нервной системы. В пользу неврогенной теории говорит и тот факт, что провоцировать манифестацию нейродермита или его обострение могут стрессовые ситуации. Лицам, страдающим нейродермитом, присущи невротические черты личности: тревожность, эмоциональная лабильность, напряженность, подавленность, ипохондрия, депрессия и пр.
- Аллергическая теория генеза нейродермита во главу угла ставит гиперсенсибилизацию организма к тем или иным пищевым, лекарственным, химическим веществам. Последователи данной теории считают, что нейродермит является прямым продолжением экссудативно-катарального диатеза детского возраста. На близость нейродермита к аллергическим заболеваниям указывает частое сочетание аллергодерматоза с крапивницей, поллинозом, бронхиальной астмой, аллергическим конъюнктивитом.
- Наследственная теория рассматривает этиологию и патогенез нейродермита в русле генетической предрасположенности к атопии. Так, исследования показывают, что нейродермит развивается у 56-81% людей, чьи родители (соответственно один или оба) также страдали данным недугом. Учитывая выше сказанное, скорее всего, следует думать о неврогенно-аллергической природе нейродермита и его преимущественном развитии у лиц с наследственной предрасположенностью.
Толчком к началу и прогрессированию нейродермита могут послужить психогенные факторы, интоксикации, эндогенные и экзогенные раздражители (обострение хронических инфекций, пищевые, ингаляционные, контактные аллергены, инсоляция, вакцинация), эндокринные нарушения, беременность, лактация и пр. Значительная роль в развитии нейродермита отводится патологии ЖКТ (ферментопатиям, гастродуодениту, дисбактериозу кишечника, запорам, дискенезиям желчевыводящих путей, хроническому панкреатиту и т. д.) и ЛОР органов (гаймориту, этмоидиту, хроническому тонзиллиту и фарингиту), создающим условия для аутоаллергизации и аутоинтоксикации.
Патогенез
Основные патогенетические изменения при нейродермите касаются иммунных нарушений, избыточной продукции вазоактивных веществ и нарушений регуляции сосудистого тонуса. Так, у 80% пациентов с нейродермитом выявляется значительное увеличение уровня IgE и эозинофилов в крови. Повышенное высвобождение медиаторов воспаления, в частности гистамина, определяет характерные для нейродермита упорный зуд и чувствительность кожи. Следствием изменения тонуса сосудов кожи становится стойкий белый дермографизм, снижение температуры непораженных участков кожи. Нарушение липидного обмена, функции сальных и потовых желез приводит к сухости кожи. Патоморфологические изменения кожи при нейродермите представлены акантозом, межклеточным отеком (спонгиозом), гиперкератозом, наличием периваскулярных инфильтратов в дерме.
Классификация
В зависимости от распространенности поражения кожных покровов различают следующие формы нейродермита:
- ограниченную (лишай Видаля) - захватывает отдельные участки кожи
- диссеминированную - объединяет несколько очагов ограниченного нейродермита.
- диффузную – разлитое поражение кожных покровов.
Ряд авторов отождествляет с атопическим дерматитом именно диффузный нейродермит. По характеру изменений кожи в пораженных очагах выделяют следующие разновидности ограниченного нейродермита: псориазиформный (с очагами шелушения), белый (с очагами депигментации), декальвирующий (с поражением волосистой части головы и развитием алопеции), бородавчатый или гипертрофический (с опухолевидными изменениями кожи), линеарный (с кожными проявлениями в виде линейных полос), фолликулярный (с образованием остроконечных папул зоне волосяного покрова).
Симптомы нейродермита
При ограниченном варианте поражение кожи обычно представлено локальными зудящими бляшками величиной не более ладони в области задней или боковой поверхности шеи, пахово-бедренных складок, мошонки, половых губ, межъягодичной складки. Измененные участки кожи представляют собой зоны лихенификации, окруженные диссеминированными папулами по периферии. В позднем периоде нейродермита по краям очагов формируется гиперпигментация, на фоне которой, в местах расчесов, может образовываться вторичная лейкодерма - участки обесцвеченной кожи.
Формированию диффузного нейродермита, как правило, предшествует наличие экссудативного диатеза в грудном возрасте, затем детской экземы, и, наконец, собственно атопического дерматита (диффузного нейродермита). Типичная локализация поражения: лицо (лоб, щеки, красная кайма губ), шея, локтевые и коленные сгибы, грудная клетка, внутренняя поверхность бедер. Кожа в местах поражения сухая, гиперемированная, лихенизированнная с экскориациями, корочками, очагами экссудации; границы измененной кожи нерезкие. При вовлечении красной каймы губ развивается атопический хейлит.
Ведущий симптом нейродермита - мучительный кожный зуд, усиливающийся в ночное время. Интенсивный зуд доставляет пациенту эмоциональные и физические переживания, приводит к бессоннице, раздражительности, невротическим изменениям личности, депрессии. Расчесы кожи часто сопровождаются образованием длительно незаживающих ран, присоединением вторичной инфекции. Осложнения при нейродермите могут включать фолликулит, импетиго, фурункулез, стафилодермии, гидраденит, лимфаденит, лимфангит, грибковую инфекцию, вирусные поражения (контагиозный моллюск, простые и подошвенные бородавки, герпетиформную экзему Капоши) и др.
Среди других кожных симптомов при диффузном нейродермите встречаются темные круги под глазами, продольные суборбитальные складки (линии Денни-Моргана) под нижними веками, глубокие ладонные и подошвенные складки, фолликулярный кератоз. Для больных нейродермитом характерна слабость и быстрая утомляемость, снижение веса, артериальная гипотония, гипогликемия; иногда у них обнаруживается катаракта, кератоконус, экзема сосков, ихтиоз. Для диффузного нейродермита типичны обострения в осенне-зимний период и ремиссии в течение теплого времени года.
Диагностика
Диагноз нейродермита может быть выставлен специалистом-дерматологом или аллергологом-иммунологом уже на основании клинических признаков, поскольку специфические лабораторные и инструментальные маркеры данного заболевания отсутствуют. Критериями для диагностики нейродермита выступают: дерматит с типичной локализацией, сухость кожных покровов, интенсивный зуд и расчесы кожи, рецидивирующее хроническое течение. Большое диагностическое значение имеет наличие сопутствующих аллергических заболеваний (аллергического ринита, бронхиальной астмы и др.), наследственной отягощенности по атопическим заболеваниям, связь обострений с дополнительной аллергизацией организма и т. п.
В анализах крови при нейродермите отмечается эозинофилия, повышение уровня общего и аллергенспецифичных IgE. При проведении кожных аллергопроб (скарификационных, аппликационных) обнаруживается положительная реакция на те или иные аллергены. При проведении биопсии кожи выявляются характерная для нейродермитa морфологическая картина. Дифференциальная диагностика при нейродермите должна проводиться с дерматитами (себорейным, контактным), дерматофитией, розовый лишаем, чесоткой, псориазом, дисгидротической экземой и др.
Лечение нейродермита
Современная стратегия терапии нейродермита включает следующие направления: устранение причинно-значимых факторов (инфекционных, аллергенных, психогенных), приводящих к обострению аллергодермтоза; наружное местное (противовоспалительное, увлажняющее) лечение; системное лечение.
- Диетотерапия. Пациенту, страдающему нейродермитом, показана гипоаллергенная диета; соблюдение охранительного режима, включающего полноценный сон, отсутствие стрессов и т. п.; ношение белья и одежды из натуральных материалов; санация хронических очагов инфекции ЛОР-органов и зубо-челюстной системы.
- Местная терапиия нейродермита проводится с использованием кортикостероидных мазей, дегтярных мазей, нафталановой мази, лечебной косметики для ухода за кожей. Хороший эффект может давать криомассаж, физиотерапия (фонофорез с кортикостероидами, диадинамотерапия, магнитотерапия, индуктотермия, гальванизация, дарсонвализация, электросон), рефлексотерапия (электропунктура, лазеропунктура), обкалывание очагов ограниченного нейродермита бетаметазоном, гидрокортизоном.
- Системная фармакотерапия нейродермита проводится в различных направлениях. Ведущая роль в лечении отводится антигистаминным препаратам, седативным и иммуномодулирующим средствам, системным кортикостероидам, витаминам. Больным с тяжелыми формами диффузного нейродермита может быть показана иммуносупрессивная терапия, ПУВА-терапия и селективная фототерапия, УФО крови, гипербарическая оксигенация, плазмаферез.
Пациентам с нейродермитом рекомендуется курортолечение в условиях сухого морского климата, радоновые и сероводородные ванны, талассотерапия.
Прогноз и профилактика
Ограниченный нейродермит имеет более легкое течение, чем диффузная форма. Постоянный зуд и косметические дефекты вызывают фиксированность больных на своем состоянии, приводя к вторичным психическим наслоениям, ухудшают качество жизни, ограничивают работоспособность. Тем не менее, с возрастом (примерно к 25-30 годам) у многих больных даже при диффузном нейродермите может наблюдаться регресс симптомов до очаговых проявлений или даже спонтанное самоизлечение.
Профилактика нейродермита должна начинаться с раннего детства и включать грудное вскармливание, рациональное введение прикормов, соблюдение диетических рекомендаций по питанию детей, терапию сопутствующих заболеваний, исключение психотравмирующих факторов.
2. Лечение атопического дерматита у подростков и взрослых: проблемы и пути их решения/ Камашева Г.Р., Надеева Р.А., Амиров Н.Б.// Вестник современной клинической медицины. - 2016.
3. Дерматовенерология. Национальное руководство. Краткое издание/ под ред. Ю.С. Бутова, Ю.К. Скрипкина, О.Л. Иванова. — 2013.
4. Дерматовенерология: учебник для студентов ВУЗов/ В.В. Чеботарёв, О.Б. Тамразова, Н.В. Чеботарёва, А.В. Одинец. - 2013.
Герпетиформный дерматит Дюринга
Герпетиформный дерматит Дюринга — хроническое рецидивирующее поражение кожи, проявляющееся полиморфной сыпью в виде эритематозных пятен, пузырей, папул, волдырей и сопровождающиеся выраженным зудом и жжением. Заболевание получило свое название благодаря тому, что элементы сыпи при дерматите Дюринга группируются таким же образом, как высыпания при герпесе. Диагностика проводится при помощи гистологического исследования, анализа содержимого пузырей и реакции прямой иммунофлуоресценции. В лечении герпетиформного дерматита Дюринга эффективна сульфоновая группа препаратов и кортикостероиды.
Герпетиформный дерматит Дюринга встречается в любом возрасте, но наиболее часто он развивается в 30-40 лет. Мужчины более подвержены этому заболеванию, чем женщины. В некоторых случаях герпетиформный дерматит Дюринга является кожной реакцией на имеющуюся в организме злокачественную опухоль внутренних органов, то есть выступает в качестве параонкологического дерматоза.
Причины возникновения
Причины и механизм развития герпетиформного дерматита Дюринга неизвестны. У многих пациентов выявляется непереносимость белка глютеина, содержащегося в злаковых растениях. В пользу аутоиммунного компонента в развитии заболевания говорит обнаружение IgA-антител на границе дермы и эпидермиса — в области базальной мембраны. Предполагают, что определенную роль в возникновении герпетиформного дерматита Дюринга играют повышенная йодная чувствительность, наследственность, аскаридоз, воспалительные процессы желудочно-кишечного тракта (гастрит, язвенная болезнь), вирусные заболевания (ОРВИ, герпетическая инфекция и др.).
Симптомы
Обычно герпетиформный дерматит Дюринга имеет острое начало с появлением очагов полиморфной сыпи. Высыпаниям могут предшествовать умеренный подъем температуры тела, общая слабость, зуд и чувство покалывания. Элементы сыпи могут возникать на любом участке кожного покрова, кроме подошв и ладоней. Но наиболее частое их расположение — это разгибательные поверхности рук и ног, область лопаток, плечи, поясница и ягодицы. На ладонях могут возникать петехии и экхимозы — крупные (больше 3мм) пятна внутрикожных кровоизлияний. Высыпания сопровождаются выраженным дискомфортом: ощущением жжения, интенсивным зудом и парестезиями. Поражение слизистых оболочек при герпетиформном дерматите Дюринга, как правило, отсутствует. В редких случаях в полости рта могут возникать пузыри, быстро переходящие в эрозии.
Истинный полиморфизм сыпи при герпетиформном дерматите Дюринга связан с одновременным появлением на коже различного размера эритематозных пятен, волдырей, папул и пузырей. Со временем к истинному полиморфизму присоединяется ложный: образуются связанные с трансформацией высыпаний эрозии и корочки, а также вызванные сильным расчесыванием кожи экскориации. При заживлении элементов сыпи на коже остаются очаги гипо- и гиперпигментации, иногда рубцы.
Эритематозные пятна при герпетиформном дерматите Дюринга имеют четкий контур и округлую форму. Их гладкая поверхность часто покрыта расчесами, кровянистыми и серозными корочками. Со временем они пропитываются выпотом из расширенных сосудов и превращаются в похожие на волдыри (уртикароподобные) образования. Последние растут по периферии и сливаются, трансформируясь в розово-синюшные очаги, покрытые корочками, расчесами и пузырьками. Наряду с этим эритематозные пятна могут переходить в сочные розово-красные папулы. Кроме того, возникновение папул и уртикароподобных высыпаний может происходить без стадии эритематозного пятна.
Пузырные элементы сыпи при герпетиформном дерматите Дюринга могут быть небольшого размера — везикулы и диаметром более 2 см — буллезные высыпания. Они заполнены прозрачной жидкостью, помутнение которой говорит о присоединении инфекции. Пузыри вскрываются и подсыхают с образованием корки. Из-за расчесывания происходит снятие корки и на месте пузыря остается эрозия.
В зависимости от преобладания того или иного вида сыпи над остальными выделяют следующие виды герпетиформного дерматита Дюринга: папулезную, везикулезную, буллезную и уртикароподобную. Возможны атипичные варианты заболевания: трихофитоидные, экзематоидные, строфулоидные и др.
Острые периоды герпетиформного дерматита Дюринга сочетаются с довольно продолжительными ремиссиями (от нескольких месяцев до года и более). Обострения часто протекают с ухудшением общего состояния больного, подъемом температуры, нарушениями сна.
При подозрении на герпетиформный дерматит Дюринга проводят йодную пробу Ядассона. На здоровый участок кожи накладывают компресс с мазью, содержащей 50% йодида калия. Через 24 ч компресс снимают. Выявление на его месте покраснения, везикул или папул говорит в пользу герпетиформного дерматита Дюринга. Если проба отрицательна, то ее повторяют. Для этого через 48 ч накладывают такой же компресс на область пигментации, оставшейся после бывших высыпаний. Пробу Ядассона можно проводить с приемом препарата йода внутрь. Но такое исследование чревато резким обострением заболевания.
При герпетиформном дерматите Дюринга в клиническом анализе крови обнаруживается повышенное содержание эозинофилов. При цитологическом исследовании содержимого пузырей также выявляется большое количество эозинофилов. Однако эти данные, как и проба Ядассона, не являются обязательными или строго специфичными для заболевания.
Наиболее надежным способом диагностики герпетиформного дерматита Дюринга считается гистологическое исследование участков пораженной кожи. Оно выявляет расположенные под эпидермисом полости, скопления эозинофилов, нейтрофилов и остатков их разрушенных ядер. Реакция прямой иммунофлуоресценции (РИФ) обнаруживает на верхушках дермальных сосочков отложения IgA.
В диагностике буллезной формы герпетиформного дерматита Дюринга необходима дифференциация с другими буллезными дерматитами: буллезным пемфигоидом, вульгарной пузырчаткой и другими видами пузырчатки.
Поскольку герпетиформный дерматит Дюринга является параонкологическим заболеванием, для пациентов пожилого возраста желательно проведение дополнительных обследовании для исключения онкологической патологии внутренних органов: УЗИ органов брюшной полости и моче-половой системы, рентгенограмму легких, КТ почек и т. п.
Лечение герпетиформного дерматита Дюринга
Больным герпетиформным дерматитом Дюринга показано лечение у дерматолога. Назначают диету, исключающую злаки и йодосодержащие продукты (морская рыба, морепродукты, салат и др.). Медикаментозная терапия проводится препаратами сульфоновой группы: диафенилсульфон, сульфасалазин, солюсульфон и другие. Эти препараты обычно назначают внутрь циклами по 5-6 дней с перерывами в 1-3 дня. В случаях неэффективности сульфоновой терапии лечение проводят средними дозами кортикостероидов (преднизолон, дексаметазон и др.) Для купирования зуда применяют антигистаминные препараты: лоратадин, цетиризин, дезлоратадин.
Местное лечение герпетиформного дерматита Дюринга включает теплые ванны с раствором марганцовки, вскрытие пузырей и их обработку зеленкой или фукарцином, наложение кортикостероидных мазей или аэрозолей, применение 5% дерматоловой мази.
Атопический дерматит
Атопический дерматит – это хроническое незаразное воспалительное поражение кожи, протекающее с периодами обострений и ремиссий. Проявляется сухостью, повышенным раздражением кожи и сильным зудом. Доставляет физический и психологический дискомфорт, снижает качество жизни пациента в быту, семье и на работе, внешне представляет косметические недостатки. Непрерывное расчесывание кожи приводит к ее вторичному инфицированию. Диагностика атопического дерматита проводится аллергологом и дерматологом. Лечение базируется на соблюдении диеты, проведении общей и местной медикаментозной терапии, специфической гипосенсибилизации и физиотерапии.
Атопический дерматит является наиболее распространенным дерматозом (заболеванием кожи), развивающимся в раннем детстве и сохраняющим те или иные свои проявления в течение всей жизни. В настоящее время под термином «атопический дерматит» понимается наследственно обусловленное, незаразное, аллергическое заболевание кожи хронического рецидивирующего течения. Заболевание является предметом курации специалистов в сфере амбулаторной дерматологии и аллергологии.
Синонимами атопического дерматита, также встречающимися в литературе, служат понятия «атопическая» или «конституциональная экзема», «экссудативно-катаральный диатез», «нейродермит» и др. Понятие «атопия», впервые предложенное американскими исследователями A. Coca и R. Cooke в 1923 г., подразумевает наследственную склонность к аллергическим проявлениям в ответ на тот или иной раздражитель. В 1933 г. для обозначения наследственных аллергических реакций кожи Wiese и Sulzberg ввели термин "атопический дерматит", который в настоящее время считается общепринятым.
Причины
Наследственно обусловленный характер атопического дерматита определяет широкую распространенность заболевания среди родственных членов семьи. Наличие у родителей или ближайших родственников атопической гиперчувствительности (аллергического ринита, дерматита, бронхиальной астмы и т. д.) определяет вероятность возникновения атопического дерматита у детей в 50% случаев. Атопический дерматит в анамнезе обоих родителей повышает риск передачи заболевания ребенку до 80%. Подавляющее большинство начальных проявлений атопического дерматита приходится на первые пять лет жизни (90%) детей, из них 60% отмечается в период грудного возраста.
По мере дальнейшего роста и развития ребенка симптомы заболевания могут не беспокоить или ослабевать, однако, большинство людей живут с диагнозом «атопический дерматит» всю жизнь. Нередко атопический дерматит сопровождается развитием бронхиальной астмы или аллергии.
Широкое распространение заболевания во всем мире связано с общими для большинства людей проблемами: неблагоприятными экологическими и климатическими факторами, погрешностями в питании, нервно-психическими перегрузками, ростом инфекционных заболеваний и количества аллергических агентов. Определенную роль в развитии атопического дерматита играют нарушения в иммунной системе детей, обусловленные укорочением сроков грудного вскармливания, ранним переводом на искусственное вскармливание, токсикозом матери во время беременности, неправильным питанием женщины во время беременности и лактации.
Симптомы атопического дерматита
Начальные признаки атопического дерматита обычно наблюдаются в первые полгода жизни. Это может быть спровоцировано введением прикормов или переводом на искусственные смеси. К 14-17 годам у почти 70% людей заболевание самостоятельно проходит, а у остальных 30% переходит во взрослую форму. Заболевание может протекать долгие годы, обостряясь в осенне-весенний период и затихая летом.
По характеру течения различают острую и хроническую стадии атопического дерматита.
Острая стадия проявляется красными пятнами (эритемой), узелковыми высыпаниями (папулами), шелушением и припухлостью кожи, образованием участков эрозий, мокнутия и корочек. Присоединение вторичной инфекции ведет к развитию гнойничковых поражений.
Для хронической стадии атопического дерматита характерны утолщение кожи (лихенизация), выраженность кожного рисунка, трещины на подошвах и ладонях, расчесы, усиление пигментации кожи век. В хронической стадии развиваются типичные для атопического дерматита симптомы:
- Симптом Моргана – множественные глубокие морщинки у детей на нижних веках
- Симптом «меховой шапки» - ослабление и поредение волос на затылке
- Симптом «полированных ногтей» - блестящие ногти со сточенными краями из-за постоянных расчесов кожи
- Симптом «зимней стопы» - одутловатость и гиперемия подошв, трещины, шелушение.
В развитии атопического дерматита выделяют несколько фаз: младенческую (первые 1,5 года жизни), детскую (от 1,5 лет до периода полового созревания) и взрослую. В зависимости от возрастной динамики отмечаются особенности клинических симптомов и локализации кожных проявлений, однако ведущим симптомам во всех фазах остается сильнейший, постоянный или периодически возникающий кожный зуд.
Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица, конечностей, ягодиц участков эритемы ярко-розового цвета, на фоне которых возникают пузырьки (везикулы) и участки мокнутия с последующим образованием корочек и чешуек.
Во взрослой фазе очаги эритемы бледно-розового цвета с выраженным кожным рисунком и папулезными высыпаниями. Локализуются преимущественно в локтевых и подколенных сгибах, на лице и шее. Кожа сухая, грубая, с трещинами и участками шелушения.
При атопическом дерматите встречаются очаговые, распространенные или универсальные поражения кожи. Зонами типичной локализации высыпаний являются лицо (лоб, область вокруг рта, около глаз), кожа шеи, груди, спины, сгибательные поверхности конечностей, паховые складки, ягодицы. Обострять течение атопического дерматита могут растения, домашняя пыль, шерсть животных, плесень, сухие корма для рыбок. Часто атопический дерматит осложняется вирусной, грибковой или пиококковой инфекцией, является фоном для развития бронхиальной астмы, поллиноза и других аллергических заболеваний.
Осложнения
Главной причиной развития осложнений при атопическом дерматите служит постоянное травмирование кожи в результате ее расчесывания. Нарушение целостности кожи ведет к снижению ее защитных свойств и способствует присоединению микробной или грибковой инфекции.
Наиболее частым осложнением атопического дерматита являются бактериальные инфекции кожи – пиодермии. Они проявляются гнойничковыми высыпаниями на теле, конечностях, в волосистой части головы, которые, подсыхая, образуют корочки. При этом часто страдает общее самочувствие, повышается температура тела.
Вторыми по частоте возникновения осложнением атопического дерматита служат вирусные инфекции кожи. Их течение характеризуется образованием на коже пузырьков (везикул), заполненных прозрачной жидкостью. Возбудителем вирусных инфекций кожи является вирус простого герпеса. Наиболее часто поражается лицо (кожа вокруг губ, носа, ушных раковинах, на веках, щеках), слизистые оболочки (конъюнктива глаз, полость рта, горло, половые органы).
Осложнениями атопического дерматита нередко служат грибковые инфекции, вызываемые дрожжеподобными грибками. Зонами поражения у взрослых чаще являются складки кожи, ногти, кисти, стопы, волосистая часть головы, у детей - слизистая полости рта (молочница). Часто грибковое и бактериальное поражение наблюдаются вместе.
Лечение атопического дерматита
Лечение атопического дерматита проводится с учетом возрастной фазы, выраженности клиники, сопутствующих заболеваний и направлено на:
- исключение аллергического фактора
- десенсибилизацию (снижение чувствительности к аллергену) организма
- снятие зуда
- детоксикацию (очищение) организма
- снятие воспалительных процессов
- коррекцию выявленной сопутствующей патологии
- профилактику рецидивов атопического дерматита
- борьбу с осложнениями (при присоединении инфекции)
Для лечения атопического дерматита используются разные методы и лекарственные средства: диетотерапия, ПУВА-терапия, акупунктура, плазмаферез, специфическая гипосенсибилизация, лазерное лечение, кортикостероиды, аллергоглобулин, цитостатики, кромогликат натрия и т. д.
Диетотерапия
Регуляция питания и соблюдение диеты могут значительно улучшить состояние и предотвратить частые и выраженные обострения атопического дерматита. В периоды обострений атопического дерматита назначается гипоаллергенная диета. При этом из рациона убираются жареные рыба, мясо, овощи, наваристые рыбные и мясные бульоны, какао, шоколад, цитрусовые, черная смородина, земляника, дыня, мед, орехи, икра, грибы. Также полностью исключаются продукты, содержащие красители и консерванты: копчености, пряности, консервы и другие продукты. При атопическом дерматите показано соблюдение гипохлоридной диеты – ограничение употребляемой поваренной соли (однако, не меньше 3 г NaCl в сутки).
У пациентов с атопическим дерматитом наблюдается нарушение синтеза жирных кислот, поэтому диетотерапия должна включать в себя пищевые добавки, насыщенные жирными кислотами: растительные масла (оливковое, подсолнечное, соевое, кукурузное и др.), линолевую и линоленовую кислоты (витамин Ф-99).
Медикаментозное лечение
Лекарственная терапия в лечении атопического дерматита включает в себя применение транквилизаторов, противоаллергических, дезинтоксикационных и противовоспалительных средств. Наибольшее значение в практике лечения имеют препараты, обладающие противозудным действием – антигистаминные (противоаллергические) препараты и транквилизаторы. Антигистаминные средства используются для облегчения зуда и снятия отечности кожи, а также при других атопических состояниях (бронхиальная астма, поллиноз).
Существенным недостатком антигистаминных препаратов первого поколения (мебгидролин, клемастин, хлоропирамин, хифенадин) является быстро развивающееся привыкание организма. Поэтому смену этих препаратов необходимо проводить каждую неделю. Выраженный седативный эффект, ведущий к снижению концентрации внимания и нарушению координации движений, не позволяет применять препараты первого поколения в фармакотерапии людей некоторых профессий (водители, учащиеся, и др.). Из-за оказываемого атропиноподобного побочного действия противопоказанием к применению этих препаратов служит ряд заболеваний: глаукома, бронхиальная астма, аденома предстательной железы.
Значительно более безопасно в лечении атопического дерматита у лиц с сопутствующей патологией применение антигистаминных средств второго поколения (лоратадин, эбастин, астемизол, фексофенадин, цетиризин). К ним не развивается привыкание, отсутствует атропиноподобное побочное действие. Самым эффективным и безопасным на сегодняшний день антигистаминным препаратом, применяемым в лечении атопического дерматита, является лоратадин. Он хорошо переносится пациентами и наиболее часто используется в дерматологической практике для лечения атопии.
Для облегчения состояния пациентов при сильных приступах зуда назначаются средства, воздействующие на вегетативную и центральную нервную систему (снотворные, успокоительные средства, транквилизаторы). Применение кортикостероидных препаратов (метипреднизолона или триамцинолона) показано при ограниченных и распространенных поражениях кожи, а также при выраженном, нестерпимом зуде, не снимающимся другими медикаментами. Кортикостероиды назначаются на несколько дней для купирования острого приступа и отменяются с постепенным понижением дозы.
При тяжелом течении атопического дерматита и выраженных явлениях интоксикации применяется внутривенное вливание инфузионных растворов: декстрана, солей, физиологического раствора и др. В ряде случаев бывает целесообразным проведение гемосорбции или плазмафереза – методов экстракорпорального очищения крови. При развитии гнойных осложнений атопического дерматита обоснованным является применение антибиотиков широкого спектра действия в возрастных дозировках: эритромицин, доксициклин, метациклин в течение 7 дней. При присоединении герпетической инфекции назначаются противовирусные препараты - ацикловир или фамцикловир.
При рецидивирующем характере осложнений (бактериальные, вирусные, грибковые инфекции) назначаются иммуномодуляторы: солюсульфон, препараты тимуса, нуклеинат натрия, левамизол, инозин пранобекс и др. под контролем иммуноглобулинов крови.
Наружное лечение
Выбор метода наружной терапии зависит от характера воспалительного процесса, его распространенности, возраста пациента и наличия осложнений. При острых проявлениях атопического дерматита с мокнутием поверхности и корочками назначаются дезинфицирующие, подсушивающие и противовоспалительные примочки (настой чая, ромашки, жидкость Бурова). При купировании острого воспалительного процесса применяются пасты и мази с противозудными и противовоспалительными компонентами (ихтиолом 2-5%, дегтем 1-2%, нафталанской нефтью 2-10%, серой и др.). Ведущими препаратами для наружной терапии атопического дерматита остаются кортикостероидные мази и кремы. Они оказывают антигистаминное, противовоспалительное, противозудное и противоотечное действия.
Световое лечение атопического дерматита является вспомогательным методом и применяется при упорном характере заболевания. Процедуры УФО проводятся 3-4 раза в неделю, практически не вызывают побочных реакций (кроме эритемы).
Профилактика
Различают два вида профилактики атопического дерматита: первичную, направленную на предотвращение его возникновения, и вторичную – противорецидивную профилактику. Проведение мероприятий по первичной профилактике атопического дерматита должно начинаться еще в период внутриутробного развития ребенка, задолго до его рождения. Особую роль в этот период играют токсикозы беременной, прием медикаментов, профессиональные и пищевые аллергены.
Особое внимание вопросам профилактики атопического дерматита следует уделять на первом году жизни ребенка. В этот период важно избежать излишнего приема медикаментов, искусственного вскармливания, чтобы не создавать благоприятного фона для гиперчувствительности организма к различным аллергическим агентам. Соблюдение диеты в этот период не менее важно и для кормящей женщины.
Вторичная профилактика имеет своей целью предотвращение обострений атопического дерматита, а, в случае возникновения, - облегчение их протекания. Вторичная профилактика атопического дерматита включает в себя коррекцию выявленных хронических заболеваний, исключение воздействия провоцирующих заболевание факторов (биологических, химических, физических, психических), соблюдении гипоаллергенной и элиминационной диет и т. д. Профилактический прием десенсибилизирующих препаратов (кетотифена, кромогликата натрия) в периоды вероятных обострений (осень, весна) позволяет избежать рецидивов. В качестве противорецидивных мер при атопическом дерматите показано лечение на курортах Крыма, Черноморского побережья Кавказа и Средиземноморья.
Особое внимание следует уделять вопросам ежедневного ухода за кожей и правильному выбору белья и одежды. При ежедневном душе не следует мыться горячей водой с мочалкой. Желательно применять нежные гипоаллергенные сорта мыла (Dial, Dove, детское мыло) и теплый душ, а затем аккуратно промокнуть кожу мягким полотенцем, не растирая и не травмируя ее. Кожу следует постоянно увлажнять, питать и защищать от неблагоприятных факторов (солнца, ветра, мороза). Средства по уходу за кожей должны быть нейтральными не содержащими ароматизаторов и красителей. В белье и одежде следует отдавать предпочтение мягким натуральным тканям, не вызывающим зуд и раздражение, а также использовать постельные принадлежности с гипоаллергенными наполнителями.
Прогноз
Наиболее тяжелыми проявлениями атопического дерматита страдают дети, с возрастом частота обострений, их длительность и тяжесть становятся менее выраженными. Почти половина пациентов выздоравливает в возрасте 13-14 лет. Клиническим выздоровлением считается состояние, при котором симптомы атопического дерматита отсутствуют в течение 3–7 лет.
Периоды ремиссии при атопическом дерматите сопровождаются стиханием или исчезновением симптомов болезни. Промежуток времени между двумя обострениями может колебаться от нескольких недель до месяцев и даже лет. Тяжелые случаи атопического дерматита протекают практически без светлых промежутков, постоянно рецидивируя.
Прогрессирование атопического дерматита значительно повышает риск развития бронхиальной астмы, респираторной аллергии и др. заболеваний. Для атопиков чрезвычайно важным моментом является выбор профессиональной сферы деятельности. Им не подходят профессии, предусматривающие контакт с моющими средствами, водой, жирами, маслами, химическими веществами, пылью, животными и прочими раздражающими агентами.
К сожалению, невозможно полностью оградить себя от влияния окружающей среды, стрессов, болезней и т. д., а это значит, что всегда будут присутствовать факторы, обостряющие атопический дерматит. Однако, внимательное отношение к своему организму, знание особенностей течения заболевания, своевременная и активная профилактика позволяют значительно уменьшить проявления заболевания, продлить периоды ремиссии на многие годы и повысить качество жизни. И ни в коем случае не следует пытаться лечить атопический дерматит самостоятельно. Это может вызвать осложненные варианты течения заболевания и тяжелые последствия. Лечение атопического дерматита должны осуществлять врачи аллергологи и дерматовенерологи.
1. Атопический дерматит у детей: современные клинические рекомендации по диагностике и терапии/ Намазова-Баранова Л.С. и соавт.// Вопросы современной педиатрии. - 2016.
4. Лечение атопического дерматита у подростков и взрослых: проблемы и пути их решения/ Камашева Г.Р., Надеева Р.А., Амиров Н.Б.// Вестник современной клинической медицины. - 2016.
Читайте также:
- Осмотр шейного и грудного отделов позвоночника
- КТ, МРТ при пигментном ворсинчато-узловом синовите височно-нижнечелюстного сустава (ВНЧС)
- Персонализированная генетическая медицина. Анамнез и наследственные болезни
- Огнестрельные ранения средостения. Инородные тела средостения
- Кости, суставы при интоксикации свинцом - лучевая диагностика
