Пупочные гранулемы у новорожденных
Добавил пользователь Дмитрий К. Обновлено: 07.01.2026
Новообразования на коже вызывают беспокойство на физическом, эстетическом и эмоциональном уровнях. Гранулема у детей и взрослых – это небольшое по размерам узловое скопление грануляций в тканях, которое характеризуется воспалительным процессом. Располагаться может на поверхности кожи, в мягких и костных тканях или во внутренних органах в виде очаговых разрастаний. Диаметр новообразований – от нескольких миллиметров до 3 см. Очаги поражения могут появиться в любом возрасте.
Классификация гранулем и формы
В медицине гранулемы классифицируются по нескольким критериям: по этиологии, патогенезу и морфологии. В отдельной группе собраны специфические разновидности. В группе по критерию этиологии находятся виды установленной и неустановленной этиологии: инфекционные и неинфекционные. К последним причисляют гранулемы пылевого, медикаментозного типа и новообразования вокруг инородных тел. Группа по патогенезу: иммунные и неиммунные. К первому типу относятся гранулемы эпителиоидноклеточные. Неиммунные возникают при токсических факторах и при острых инфекциях. Группа по морфологии делится на две основные группы: зрелые и эпителиоидноклеточные. По морфологии гранулемы бывают с образованием гранулематозного инфильтрата диффузного типа и с образованием гранулем туберкулоидного типа.
Основные виды гранулем
В медицинской практике встречается много видов новообразований этого типа. Они могут быть одиночными или множественными. Не всегда можно увидеть начало их образования, поскольку патогенные клетки находятся глубоко в слоях дермы. Гранулема у детей и взрослых может появляться и без лечения пропадать. Это должно обосновывать необходимость применения щадящей терапии в перспективе. Диагностируются чаще всего у детей и взрослых гранулемы следующего типа:
- кольцевидная;
- пиогенная;
- туберкулезная.
Причины и факторы развития
Кольцевидная гранулема у детей может появляться по разным причинам, которые до конца пока не установлены. Провоцирующий фактор – очаг хронической инфекции в виде ревматизма, тонзиллита. Повышает риски развития наличие сахарного диабета, аллергических заболеваний, патологий обменных процессов. У детей многое зависит от иммунитета. Если есть сбой, развитие новообразование будет запущено. Пиогенная гранулема у ребенка возникает из-за пиококковой инфекции. Причина развития кроется в травмах кожи, из-за которых в раны попадает инфекция. Локализуется в основном на лице, ногах, пальцах и руках. Эозинофильная гранулема у детей младшего возраста обнаруживается редко. Пик заболеваемости приходится на период от 5 до 10 лет. Такая гранулема у ребенка причины развития имеет неоднозначные. До сих пор вопрос остается открытым. Ученые предполагают, что в основе лежат иммунопатологические процессы.
Стадии развития гранулемы
От момента зарождения новообразование проходит 4 стадии. На начальном этапе происходит скопление клеток со склонностью к фагоцитозу. На второй стадии запускается процесс их быстрого разрастания. Для третьей стадии характерна трансформация фагоцитов в эпителиальные клетки. На последней четвертой стадии происходит непосредственно образование гранулемы.
Симптомы и признаки
Кольцевидная гранулема у детей причины имеет разные, но симптоматика от этого не меняется. Преимущественно поражает кости таза, черепа, позвоночника. Течение заболевания медленное. Симптом эозинофильной гранулемы – боль и припухлость в месте локализации. Бывают случаи отсутствия дискомфорта. На поверхности кожи выглядит полукруглыми внутрикожными очагами. Кольцевидная гранулема у детей локализованной формы обычно располагается на кистях и руках, на стопах и голенях. Диагностируется преимущественно в возрасте до 6 лет. Кольцевидные очаги в диаметре бывают от 2 до 5 см. Гигантские размеры до 10 см встречаются реже.
На теле пиогенная гранулема у ребенка не превышает диаметра 2 см. Она имеет тонкую поверхность – может кровить. Структура хрупкая. Возникает быстро из-за полученной травмы кожи. При надавливании она не бледнеет. Вокруг гранулемы есть ободок кожи или она может возвышаться на ножке. Редко в зоне поражения появляется сыпь. Характерный симптом, на который жалуются дети – зуд. Кольцевидная и пиогенная разновидности встречаются у детей чаще остальных других новообразований из гранулематозной группы.
Когда следует обратиться к врачу
При появлении на коже папул красно-розового и синюшного цвета стоит обратиться к дерматологу для подтверждения диагноза в АО «Медицина» (клиника академика Ройтберга) в центре Москвы. Кольцевидная гранулема у детей причины и лечение имеет в зависимости от степени разрастания очагов и интенсивности. Понадобится помощь специалиста и в случае зуда. Заниматься лечением самостоятельно или посетить врача – конфликт интересов неуместен. Гранулема у ребенка причины может иметь характерные, но клинические проявления элементарно спутать с другим серьезным заболеванием. Речь идет о лишае, который по внешним признакам иногда ошибочно самодиагностируется. Есть еще ряд заболеваний, которые стоят обособленно, но могут быть приняты за кольцевидную гранулему: возвышающаяся эритема, некробиотические очаги, ревматоидные узелки.
Доступные методы диагностики
В АО «Медицина» (клиника академика Ройтберга) рядом с метро Маяковская можно комплексно обследовать здоровье взрослых и детей. Новейшее оборудование (УЗИ, МРТ, КТ) и передовые методы диагностики, специально оснащенные кабинеты – все есть, чтобы кольцевая гранулема у детей была подтверждена или опровергнута. На ранних стадиях развития новообразования выявить невозможно. Симптоматика проявляется при появлении изъявлений на поверхности эпидермиса. Диагностический осмотр дерматологом проводится при появлении жалоб на наличие изменений кожи. Только после этого обращаются к лабораторным и гистологическим анализам биоптатов кожи из очагов поражения в случае подозрения на глубокие формы поражения.
Способы лечения заболевания
Кольцевидная гранулема у детей лечение предполагает сдержанное. Особенности организма позволяют ожидать спонтанное разрешение. Согласно статистике, в 75% случаев в течение 2 лет гранулемы регрессируют. Появиться повторно гранулема на коже у ребенка может у 40% пациентов. Важно, что новообразования в рецидиве проявляют себя доброкачественно. При болезненных симптомах применяют кортикостероидную мазь с выраженным противовоспалительным и противоаллергическим действием. Еще один способ лечения – поверхностная скарификация. Кольцевидная гранулема у ребенка как лечить без вреда для здоровья – важная тема. Методики основаны на применении физиотерапевтических процедур: ПУВА-терапии, УФО и фототерапия, импульсивного лазера. Для лечения пиогенного новообразования характерно избыточное разрастание кровеносных капилляров. При таком диагнозе рекомендуется лечиться методом иссечения, кюретажа, жидкого азота и электрокоагуляции. Кольцевидная гранулема у детей лечение проходит в течение месяца. Необходимость манипуляций и применения мазей определяется индивидуально.
Профилактика у детей
Любая гранулема у ребенка лечение проходит только после консультации у дерматолога. Специальных методов профилактики нет. Кольцевидная гранулема у детей причины развития заболевания имеет вариативные. С учетом влияния иммунитета на возникновение образований нужно своевременно пролечиваться. Надо учитывать и инфекционную природу, обмен веществ в организме. Любые заболевания должны получать терапию для купирования рисков. В этом и заключается профилактика – в исключении факторов, которые могут спровоцировать заболевание.
Как записаться к дерматологу
Гранулема или фунгус пупка новорожденного Причины, симптомы и лечение

Буквально с первого дня после рождения все мысли мамы заняты переживаниями о малыше, особенно, во время осмотров ребенка педиатрами, неонатологами в роддоме. И даже хорошие показатели здоровья ребенка, вес, высокие показатели по Апгару не дают расслабиться, потому что дальше начинается самое сложное…постоянный и внимательный уход за крохотным человечком.
Когда родилась наша долгожданная малышка, а это уже второй ребенок в семье, меня также не оставляло чувство постоянной тревоги за ее здоровье, несмотря на то, что родилась она абсолютно здоровым и доношенным ребенком. После выписки, как и положено, мы стали на учет в детскую поликлинику, наблюдались у участкового педиатра, а также в частной клинике. Выполняли все рекомендации врачей касательно ухода за ребенком. Но, тем не менее, я сразу обратила внимание на пупок, потому что было с чем сравнивать, у старшего заживление пупка произошло в срок без каких-либо проблем.
Пупочные инфекции и кровотечение являются ключевыми проблемами.
Обычно на заживление пупка необходимо 2-3недели.
На мои вопросы «почему не заживает пупок и почему он мокнет?» мне отвечали, что не стоит беспокоиться, возможно, у малышки широкое пупочное кольцо. Необходимо дважды в день обрабатывать перекисью, а после зеленкой.
И, тем не менее, я обратила внимание на то, что в пупке есть какое-то бурое образование. Я стала искать информацию, всевозможные рекомендации в интернете, как себя вести в подобной ситуации. Изучив множество статей, я поняла, что у ребенка фунгус или пупочная гранулема.
Пупочная гранулема - это небольшое разрастание сосудов и соединительной ткани в месте пупочного основания, которое образуется в течение первых нескольких недель после перерезания пуповины.
Несмотря на то, что подобная проблема встречается довольно редко и в большинстве случаев опасности никакой не несет, пупок у новорожденного может кровоточить постоянно, а это означает, что рана ребенка может быть инфицирована.
Фунгус – это специфическое заболевание, поэтому очень важно знать признаки данной патологии с тем, чтобы своевременно принять меры для исключения развития осложнений.
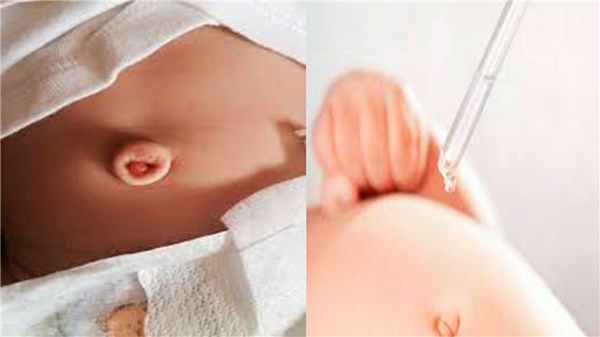
Основные признаки патологии
- Пупочная гранулема выглядит, как маленький красный комочек и может быть покрыта желтыми или прозрачными выделениями
- Довольно плотная структура образования
- Гранулема развивается в течение продолжительного периода
Проблема в том, что заметным фунгус становится лишь в завершающей стадии развития. Однако лечению данная патология поддается на любой стадии.
Причины появления фунгуса
- Достаточно большая пуповина, после усыхания которой свободное место может заполнится соединительной тканью
- Проникновение бактерий в пуповину
По оценкам, 1 из 500 новорожденных имеет пупочную гранулему.
Пупочную гранулему можно вылечить в большинстве случаев без осложнений. Если вы заметили формирование гранулемы, обязательно обратитесь к своему педиатру. Если же рекомендации педиатра не дадут должного результата, покажите ребенка детскому хирургу. Особенно в тех случаях, когда гранулема сопровождается серьезными симптомами, такими как:
- повышение температуры
- кровотечение вокруг гранулемы
- отек или покраснение вокруг гранулемы
- боль или раздражение вокруг пупка
- неприятный запах из пупка
У нашей малышки гранулема особенно заметна была во время сильного плача. Не на шутку испугавшись, я показала ее детскому хирургу, который буквально за пару минут извлек это бурое образование из пупка малышки. По сути, это был бурый сгусток, который практически весь показался снаружи. Самостоятельно я не стала его удалять, не зная о последствиях. А дальше необходимо было выполнять рекомендации врача по обработке пупка в течение нескольких дней. Буквально через пару дней пупок ребенка преобразился.
Нам было назначено орошение пупка мирамистином 1 раз в день по 2 капли, после чего необходимо подсушивание пупка ватным стерильным тампоном, и аккуратно нанести фукорцин 2 капли. Также было назначено узи мягких тканей пупка.

Стоимость лечения
- Фукорцин 25мл -50 руб
- Мирамистин 50 мл – 200 руб/
- Ватные диски Bella 80 шт – 55 руб
Прочитав множество советов и рекомендаций касательно лечения фунгуса народными средствами, я все-таки считаю, что не стоит рисковать здоровьем младенца! Здоровьем детей должны заниматься врачи, а самолечение может нести определенные риски.
Если вам понравилась данная статья, поделитесь, пожалуйста, в комментариях своим опытом.
Желаю всем хорошего настроения и удачи!
Понравилась статья? Поделись!
2 комментария
Только сегодня столкнулись с диагнозом :Фунгус пупка. Нам 19 дней. Долго не отпадала прищепка. 3 дня назад появилось покраснение и запах. Вызвали дет. педиатра. Она назначила нас к хирургу.
Прочитав статью, поняла, что поздно она мне попалась. Но и за это спасибо. В общем изложено немного, но доступно. Мне статья понравилась.
Автор: Сабина Мифтахова
Людмила, добрый день! Я желаю Вашему малышу крепкого здоровья.
Оставить комментарий
Делюсь интересной информацией не только на блоге, но и в социальных сетях!
Что такое пупочная гранулема и как ее лечить?

Когда пуповина вашего ребенка перерезана, вам нужно внимательно следить за пупком, чтобы убедиться, что он правильно заживает. Пупочные инфекции и кровотечения являются ключевыми проблемами.
Другое развитие, за которым стоит наблюдать, называется пупочной гранулемой. Это небольшое разрастание ткани, которое образуется в пупке в течение первых нескольких недель после перерезания пуповины.
Пупочная гранулема выглядит как небольшой красный комочек и может быть покрыта желтыми или прозрачными выделениями. По оценкам, у 1 из 500 новорожденных есть пупочная гранулема.
Пупочная гранулема может не беспокоить вашего ребенка. Однако можно заразиться. Это может привести к другим симптомам, таким как раздражение кожи вокруг пупка и лихорадка.
Гранулемы у взрослых
В то время как пупочные гранулемы в первую очередь поражают новорожденных, эти небольшие наросты могут образовываться и в пупке у взрослых. Пирсинг пупка иногда может спровоцировать образование гранулем. Они могут быть болезненными у взрослых.
Если из комка выходит гной, это признак инфекции. Для лечения вам понадобятся антибиотики. Если вы испытываете боль и опухоль вокруг пупка, это также может быть пупочная грыжа.
Чтобы точно знать, в чем проблема, следует обратиться к врачу, если в пупке или вокруг него образовался нарост.
Что вызывает это?
В норме при перерезании пуповины в пупке остается небольшая «культя». Обычно он засыхает и отваливается без каких-либо осложнений. Однако иногда при отпадении культи образуется пупочная гранулема. Пупочная гранулема похожа на рубцовую ткань, которая образуется, когда пупок заживает после потери пуповины.
Как его лечить?
Пупочную гранулему следует лечить. В противном случае он может заразиться и представлять опасность для здоровья вашего ребенка.
К счастью, большинство пупочных гранулем можно легко лечить небольшим количеством химического вещества, называемого нитратом серебра. Он сжигает ткань. В наросте нет нервов, поэтому процедура не вызывает боли.
Если нитрат серебра не работает или предпочтительна другая процедура, у вас и педиатра вашего ребенка есть несколько вариантов:
- На гранулему можно налить небольшое количество жидкого азота, чтобы заморозить ее. Затем ткань растворяется.
- Нарост можно перевязать шовной нитью. Вскоре он высохнет и исчезнет.
- На гранулему можно положить немного соли и зафиксировать ее кусочком марли, наложенным на пупок. Через 10–30 минут очистите пораженный участок марлевым тампоном, смоченным в теплой воде. Повторяйте дважды в день в течение двух или трех дней. Если гранулема не уменьшается и не начинает подсыхать, обратитесь к врачу. Если лечение солью кажется эффективным, продолжайте его до тех пор, пока гранулема не исчезнет и пупок не начнет заживать.
- В редких случаях требуется хирургическое вмешательство для удаления гранулемы и остановки распространения инфекции.
Домашний уход во время и после лечения
В общем, вы хотите, чтобы пупок оставался чистым и сухим в течение этого времени. Аккуратно очистите пупок теплой водой с мылом. Очень важно следовать инструкциям вашего педиатра при любом лечении, но особенно, если ваш ребенок лечится нитратом серебра.
Также может быть полезно подвергать пупок воздействию воздуха. Вы можете помочь, скатывая переднюю часть подгузника так, чтобы он не закрывал пупок. Вам также следует избегать купания ребенка в воде, пока пупок не заживет.
Что такое перспектива?
Пупочная гранулема в большинстве случаев поддается эффективному лечению без осложнений. Если вы заметили формирование гранулемы, не стесняйтесь, чтобы ваш педиатр оценил состояние. Это особенно актуально, если гранулема сопровождается другими симптомами, такими как:
- лихорадка более 100.4 ° F
- кровотечение вокруг гранулемы
- отек или покраснение вокруг гранулемы
- боль или нежность вокруг пупка
- зловонные выделения из пупка
- сыпь возле пупка
Раннее выявление гранулемы и начало лечения раньше, чем позже, может помочь обеспечить более быстрое выздоровление.
Вы также должны спросить своего врача о том, что искать в случае, если первоначальное лечение не работает. К счастью, простые методы лечения, такие как нитрат серебра, обычно эффективны для полного избавления от пупочной гранулемы.
Уход за пупком новорожденного

Какие процедуры требуется проводить с пупком новорождённого расскажет в данной статье педиатр клиники DocDeti Александра Жуковская.
Нужно ли обрабатывать пупок зелёнкой? Клеить к пупочной грыже пластырь с монеткой? Посыпать ли солью заживший пупок с гранулемой?
После рождения пуповина перерезается с помощью стерильного инструмента и на неё накладывается зажим из пластика. Оставшаяся часть пуповины высохнет, почернеет и отвалится без дополнительных вмешательств примерно за 2 недели.
Какой уход за пупком требуется?
Во всем мире принято «сухое ведение пуповинного остатка»:
1. Перед тем как трогать незаживший пупок, обязательно нужно помыть руки с мылом.
2. Даже чистыми руками лишний раз трогать пупок не рекомендуется.
3. Пупок должен быть открытым на воздухе, для этого подворачивайте подгузник или пользуйтесь памперсами, у которых есть вырез.
4. Избегайте намокания. Если на пупок попала моча/кал, то осторожно смойте водой и промокните чистым полотенцем.
5. Купание в ванне отложите до тех пор, пока пуповина не отпадёт. До этого протирайте малыша с помощью влажной губки или умывайте только лицо и подмывайте попу.
6. Не нужно мешать нормальной микрофлоре выполнять свою работу: НЕ мажем пупок зелёнкой, перекисью, спиртовыми антисептиками.
Такой подход безопасен и эффективен – это доказали крупные научные исследования.
Если соблюдаются все перечисленные меры гигиены, то антисептики только увеличат время заживления, нарушив естественные процессы.
Из-за зелёнки, к тому же, можно не заметить покраснение и пропустить воспаление.
В случае, когда роды происходили не в роддоме и пуповину перерезали нестерильным инструментом – потребуется консультация врача. Обычно в таких ситуациях рекомендовано обрабатывать пупок хлоргексидином.
Остаток пуповины отпал, что дальше?
- После этого на дне пупка будет видно слизистое вязкое отделяемое (без покраснений, неприятного запаха, отёчности). Обычно на подсыхание требуется 1-2 дня.
- Если появились кровянистые корочки, то не нужно их отковыривать, они отпадут самостоятельно.
В каких ситуациях следует насторожиться?
1. Пуповина не отпала после 2-3 недель.
2. Пупок кровит, будто ранка свежая (не просто оставляет след, как при случайном прикосновении).
3. Пупок покраснел и отек.
4. В пупке виднеется гнойное отделяемое с резким запахом.
При подозрении, что пупок воспалился, рекомендуется срочно обращаться к доктору. Омфалит – воспаление пупка – очень серьёзная вещь, но при своевременном лечении с этим справляются.
Перейдём к пупочной грыже, которая представляет собой дырочку в мышечном каркасе живота на месте бывшей пуповины. Каждый пятый новорождённый имеет пупочную грыжу.
Пластырь с монетой, бандаж, повязка – не ускоряют зарастание грыжевого отверстия.
Зачастую проходит самостоятельно к 1-1,5 годам (в крайних случаях к 4 годам).
Бывает, что на месте отпавшей пуповины возникает «грибочек»/«пупырка» с гладкой поверхностью – это называется пупочной гранулемой.
Она возникает, когда соединительные ткани «перестарались», заживляя ранку.
Лечится с помощью простого и доступного метода: насыпаем щепотку соли на гранулему, накрываем сухим ватным диском на полчаса 3 раза в день, повторяем действия на протяжении 3х дней.
Кажется, что это какая-то подозрительная процедура, но в доказательной медицине есть место и простым народным методам, которые тщательно изучаются на предмет эффективности и безопасности. К сожалению, только небольшая часть народных рекомендаций проходит данный отбор и показывают свою эффективность, как соль при лечении гранулемы.
Фунгус пупка (гранулема) у новорожденных: причины, лечение и последствия
Рождение ребенка — трогательный и волнительный момент, который может омрачиться таким неприятным и опасным воспалительным процессом, как фунгус пупка. Прежде, чем перерезать пуповину (неважно, кто это будет делать: врач или отец, присутствующий на родах), на нее накладывается специальный пластиковый зажим для предотвращения кровотечения. В дальнейшем новоиспеченным родителям за пупочной ранкой необходимо грамотно ухаживать, иначе попавшая грязь, пыль, инфекция приведет к различным заболеваниям. Так, фунгус пупка у новорожденных не лечится в домашних условиях и требует незамедлительного вмешательства врачей.
Уход за новорожденным предполагает тщательное наблюдение за здоровьем ребенка, особенно за пупочком малыша
Что такое фунгус пупка?
Фунгус (или гранулема) пупка — это разрастание и воспаление грануляционной ткани на дне пупочной ямки. Внешне напоминает гриб — плотная шляпка на толстом основании. Такое уплотнение может образоваться как сразу после отпадения пуповинного остатка, так и через несколько дней, недель, месяцев. Воспалительный процесс у всех происходит по-разному, поэтому важно следить за пупком крохи на всем этапе его заживления. Кроме того, фунгус может иметь различные размеры от миллиметра до сантиметра. Чтобы подобный недуг не застал врасплох молодых родителей, стоит заранее позаботиться о качественном и правильном уходе за малышом. При незнании и неопытности лучше проконсультироваться с врачом или хотя бы с опытными мамочками.
Причины появления
Гранулема не считается инфекционным заболеванием и может образоваться из-за слишком широкого пупочного кольца. Конечно, неправильная обработка ранки после перерезания пуповины тоже может стать причиной осложнений в виде фунгуса, однако встречаются такие случаи реже. В основном недуг приравнивают к индивидуальным особенностям организма, приспособлению к окружающей среде, а у некоторых новорожденных это даже, своего рода, защитная реакция.
Несмотря на то, что слишком широкие пуповина и пупочное кольцо не считаются патологией, наблюдение у врача просто необходимо. Так, даже крошечный фунгус может привести к тяжелым последствиям, поэтому важно помнить, что лечение заболеваний на ранних стадиях всегда протекает легче и быстрее, тем более для ребенка.
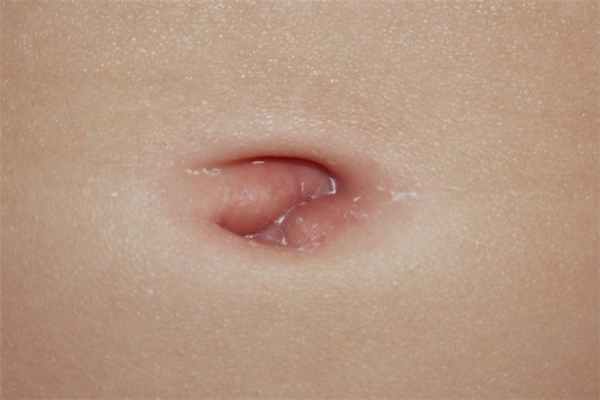
Фунгус пупка может быть похож на другие заболевания, точно определить его и назначить соответствующее лечение может только врач
Симптоматика: как проявляется фунгус?
Воспаление грануляционной ткани в основном проявляется внешне и не сопровождается никакими симптомами. Родители могут лишь заметить незначительное на первый взгляд увеличение и воспаление пупочного остатка внутри кольца. Однако в запущенных случаях опухолевидное образование уже распространяется по всей поверхности передней брюшной стенки. Естественно, новорожденный будет ощущать в таких случаях дискомфорт, поэтому плаксивость, плохой сон, отказ от грудного молока должны насторожить маму. У ослабленных деток иногда может наблюдаться высокая температура.
Важно не перепутать фунгус пупка у новорожденных с другими заболеваниями, схожими по симптоматике. Не стоит самостоятельно заниматься лечением без консультации с врачом, ведь, например, подобные симптомы могут также наблюдаться и при развитии омфалита.
Диагностика заболевания
Если неправильно диагностировать болезнь, то лечение может не только не принести никакой пользы и результата, но и наоборот навредить. Среди похожих на фунгус опасных недугов можно выделить такие, как грыжевое выпячивание, катаральный и гнойный омфалит, липома и др. Рассмотрим некоторые из них подробнее:
- Грыжа пупочного канатика (см. также: пупочная грыжа у детей: симптомы с фото). Органы брюшной полости переплетаются с пуповиной. Печень и петли кишечника могут даже располагаться в ее оболочках. Домашнее лечение в этом случае невозможно, необходимо хирургическое вмешательство.
- Кожный пупок. Пупочный остаток зарастает кожей, которая в итоге сморщивается и выпячивается на животе. Врачи называют это косметическим дефектом и, соответственно, приводят в порядок косметической операцией.
- Омфалит. В пупочную ранку попадает инфекция, в результате чего образуется бактериальное воспаление как самого пупка, так и кожи, сосудов вокруг него.
Виды омфалита
Омфалит, в свою очередь, делится на несколько разновидностей. При диагностировании врач первым делом спросит у родителей о характере и течении заболевания. Формы омфалита:
- Мокнущий пупок. Проявляется внешним дискомфортом, воспаления или температуры у ребенка не наблюдается. Пупочная ранка не заживает из-за того, что постоянно выделяется гной и прозрачная жидкость. На животике появляется раздражение, а засохшие корочки со временем болезненно отпадают. В результате на их месте появляются кровоточащие язвочки, а на дне пупочной ранки — фунгус.
- Флегмона пупка. Мокнущий и гнойный пупок выпячен и имеет ярко выраженную отечность и покраснение кожи, при этом видны воспаленные вены, лимфатические узлы и артерии. Новорожденный мучается от жара, тошноты, постоянно срыгивает и не может или не хочет кушать. При игнорировании заболевания инфекция может распространиться в паховую и подмышечную область.
- Некроз пупка. У деток с ослабленным иммунитетом может развиться перитонит — глубокая инфекция, сопровождающаяся воспалением брюшной стенки.
- Пупочный сепсис. Инфекция проникает в кровь и органы малыша. Это самая тяжелая и опасная форма заболевания, которая требует немедленного врачебного вмешательства.
Если у новорожденного было выявлено разрастание грануляционной ткани, то родители должны отслеживать увеличение или уменьшение ее в размерах, реакцию ребенка на внешние раздражители или принимаемые лекарства и даже пищу.
О наличии в пупочной ранке серьезного воспаления свидетельствуют дополнительные симптомы:
- серозные или гнойные выделения;
- покраснения и отеки;
- боль и дискомфорт в области пупка;
- высокая температура;
- отсутствие аппетита.
Сдача анализов
При малейшем подозрении на фунгус важно сразу обратиться за медицинской помощью, сдать все необходимые анализы, чтобы выявить возбудителя заболевания. Так, если присутствуют воспалительные процессы, будь то лейкоцитоз или ускорение СОЭ, то скорее всего у малыша омфалит. Для точного диагностирования из пупочной ранки берется на анализ выделяющаяся жидкость или гной. В сложных случаях дополнительно могут назначить ультразвуковое исследование мягких тканей живота.
Случается, что родители сами пытаются определить вид появившихся грануляций по фото в медицинских справочниках по неонаталогии. Заниматься этим строго запрещено, ведь неправильным лечением можно только усугубить болезнь.
Лечение заболевания
Если гранулема пупка у новорожденного была замечена вовремя, то никаких следов после лечения остаться не должно. Так, без хирургического вмешательства детский педиатр может назначить в качестве устранения проблемы прижигание пупочной ранки палочкой ляписа, обработку перекисью водорода (зеленкой, хлорофиллиптом и пр (подробнее в статье: как использовать Хлорофиллипт для обработки пупка новорожденных?).) или употребление антибиотиков, использование мазей, кремов, гелей. В любом случае лечение и профилактические работы должны назначаться индивидуально, ведь дети в таком нежном маленьком возрасте очень чувствительны к внешним факторам, а некоторые лекарства попросту могут вызвать аллергию, сыпь или даже астму.
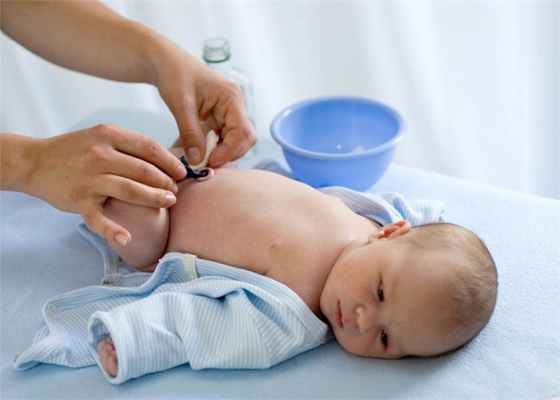
Лечение заболевания предполагает тщательную обработку пупка, а также применение препаратов и специальных мазей
Также доктор Комаровский рекомендует следить за тем, чтобы одежда (в том числе подгузники, трусики, пеленки) не натирали пупок и не повреждали гранулезную ткань. Иначе могут образоваться болезненные кровоточащие язвочки и ранки.
Тщательный уход
Обработка пупочной ранки обычно происходит после купания, когда малыш чист, свеж и в хорошем настроении. Все процедуры должны проводиться не меньше 1-2 раз в сутки, а в зависимости от тяжести воспаления — еще чаще. Так, эффективно применение пероксида водорода, бриллиантовой зелени на спирту или спиртовой настойки хлорофиллипта в зависимости от особенностей детского организма и предписаний врача.
В народе также известен солевой метод, когда в пупочную ранку на полчаса засыпается поваренная соль, а сверху прикрывается ватным тампоном. Однако подобные народные рецепты не дают стопроцентных гарантий, что кожа ребенка и имеющийся фунгус отреагируют адекватно. Лучше не экспериментировать со здоровьем новорожденного и сразу обращаться к врачу.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Читайте также:
