Пузырно-мочеточниковый рефлюкс: причины, симптомы и лечение
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Ретроградный, патологический заброс мочи во время сокращения детрузора мочевого пузыря (микции) так и во время фазы накопления, сопровождающийся повреждением почечной паренхимы почки (почек) называется пузырно-мочеточниковым рефлюксом.
Начало изучения пузырно-мочеточникового рефлюкса приходится на 1883 г. когда W.Semiblinon в эксперименте доказал существование пузырно-мочеточникового рефлюкса (далее в тексте – ПМР).
Причины возникновения пузырно-мочеточникового рефлюкса?
Мочеточник имеет два мышечных слоя, благодаря которому происходит его перистальтика и активный транспорт мочи из полости почки в мочевой пузырь. Это наружный циркулярный и внутренний продольный слой гладкой мускулатуры.
В области пузырно-мочеточникового соустья циркулярный слой у мочеточника отсутствует, а продольный расщепляясь, создает площадку треугольной формы. Так называемый глубокий и поверхностный треугольник мочевого пузыря. Притом волокна правого и левого мочеточника, переплетаются, их согласованное сокращение вызывает удлинение внутрипузырного отдела мочеточника, что приводит к замыканию внутреннего отверстия мочеточника и препятствует обратному току мочи.
В эксперименте Э.Танаго удалось доказать, что нарушения функции мочепузырного треугольника ведет к возникновению пузырно-мочеточникового рефлюкса. Для этого он пересекал мышечные волокна треугольника Льето, в итоге возникал ПМР. После регенерации структуры упомянутого треугольника рефлюкс прекращался.
Это важное открытие дало ключ к пониманию механизма возникновения пузырно-мочеточникового рефлюкса (ПМР) у детей и взрослых. Так, например, хронический воспалительный процесс слизистой мочевого пузыря (хронический цистит) приводит к отеку и гиперемии слизистой, что меняет ее физические свойства, а так же приводит к снижению сократительной способности мышц мочепузырного треугольника. Подобным образом, у беременных женщин, под действием высокого уровня прогестерона, сократительная способность глубокого и поверхностного треугольника мочевого пузыря так же снижается. Что приводит к возникновению ПМР и как следствие – гестационному пиелонефриту (пиелонефриту беременных).
Перерастяжение мочевого пузыря при вынужденной, длительной задержке мочеиспускания, а так же у пациентов с нарушением сократительной функции мочевого пузыря либо в случае инфравезикальной обструкции (аденома, стриктура уретры, рак простаты) так же приводит к возникновению пузырно-мочеточникового рефлюкса.
Вышеперечисленное создает приобретенные и функциональные предпосылки для возникновения ПМР. Но, существуют и врожденные причины для возникновения пузырно-мочеточникового рефлюкса. Прежде всего, это полное удвоение мочеточника (по статистике встречается у одного из 140 новорожденных), в этом случае мочеточник, по закону Вейрта-Майера, идущий от нижней половины удвоенной почки, имеет короткий интрамуральный отдел мочеточника с нарушенной замыкательной функцией и локализуется проксимальнее.
Поэтому рефлюкс, как правило, поражает нижнюю половину удвоенной почки. Эктопия устья мочеточника, уретероцеле, парауретеральный дивертикул являются так же распространенной врожденной причиной возникновения ПМР.
К приобретенным анатомическим причинам необходимо отнести ятрогенное повреждение области мочевого треугольника и устья мочеточника во время ТУР мочевого пузыря или рассечение устья мочеточника при экстракции камня. При удалении предстательной железы происходит травматизация мышечных структур треугольника Льето, что часто приводит к временному, или сохраняющемуся ПМР. Этот механизм объясняет возникновение острого пиелонефрита после радикальной простатэктомии.
Как часто у детей встречается Пузырно-мочеточниковый рефлюкс?
В детской практике, более 50% случаев возникновения пиелонефрита, связано с наличием функционального интермитирующего или врожденного пузырно-мочеточникового рефлюкса.
Какое влияние на почку оказывает пузырно-мочеточниковый рефлюкс у детей?
В норме, давление в лоханке почки равно нулю мм.вод.ст. Мышечный слой лоханки и мочеточника по сути является единым органом, имеет два слоя, и не обладает большой силой. Мочевой пузырь, напротив, способен сокращаться с достаточной мощностью. Так, например, давление в наполненном мочевом пузыре составляет от 20 до 30 мм.вод.ст. И при мочеиспускании это давление многократно усиливается.
Теперь представьте, что мочеточник, не имеющий замыкательного аппарата в области мочевого пузыря (рефлюксирующий), передает это давление в неподготовленные для этого лоханки и чашечки почки. Моча попадает ретроградно под давлением в тубулярный аппарат и форниксы чашечек, повреждает их, попадая в интерстиций почки, вызывая асептическое воспаление. А при наличии бактерий воспаление становиться септическим.
Если принять во внимание, что врожденный рефлюкс, связанный с аномалией мочеточников, начинается еще внутриутробно, то становиться понятным, почему пузырно-мочеточниковый рефлюкс является главной причиной ХПН (хронической почечной недостаточности), инвалидности и основной причиной пересадки почки либо перевода на аппарат «искусственная почка».
Бывает ли пузырно-мочеточниковый рефлюкс у взрослых?
У взрослых пациентов, на долю острого и хронического пиелонефрита приходится 8% пузырно-мочеточникового рефлюкса. Как правило, это приобретенные (рак мочевого пузыря, рак шейки матки, рак простаты, доброкачественная гиперплазия простаты) или ятрогенные причины возникновения.
Отдельная группа возникновения ПМР это пузырно-мочеточниковый рефлюкс после перенесенной уретероцистонеостомии (пересадка мочеточника), выполненной по причине обструктивного уретерогидронефроза, травмы мочеточника или во время пересадки донорской почки.
Диагностика Пузырно-мочеточникового рефлюкса у детей.
Специфической клинической картины ПМР у детей нет. Как правило, клинические проявления ПМР сопряжены с симптомами острого или хронического пиелонефрита. У небольшого количества пациентов отмечается боль в области живота или реберно-позвоночном углу во время мочеиспускания. Пальпация почек и мочевого пузыря в период ремиссии пиелонефрита безболезненные. Ректальный осмотр может выявить снижение тонуса анального сфинктера, что нередко при аномалии развития позвоночника в районе S2-S4 ( менингомиелоцеле, тетрапарез, рассеяный склероз).
Важное значение имеет лейкоцитурия и бактерийурия, особенно если изменения в ОАМ (общий анализ мочи) сопровождаются расширением верхних мочевых путей по типу пиелоэктазии обнаруживаемых по данным УЗИ. Необходимо отметить, что у мальчиков возможен стерильный пузырно-мочеточниковый рефлюкс. Наличие, которого, однако, не умаляет его разрушительной сути. Наличие пиелоэктазии, вместе с уровнем резидуальной мочи часто указывает на возможность обнаружения ПМР при проведении специальных методов обследования. За рубежом давно и активно используется ультразвуковой метод микционной цистографии с использованием ультразвуковых контрастов. Метод лишен лучевой нагрузки, а чувствительность метода превосходит таковую при традиционной рентгеновской цистографии.
По данным экскреторной урографии можно догадаться о наличии рефлюкса, в случае, если наблюдается расширенный дистальный участок мочеточника или же мочеточник контрастирован на всем протяжении. Если по данным экскреторной урографии обнаружена деформация ЧЛС (чашечно-лоханочная система), то это более чем в 85% случаев может оказаться следствием ПМР.
Традиционным методом диагностики пузырно-мочеточникового рефлюкса является рентгеновская микционная цистография.
Которая должна проводиться при строгом соблюдении правил антисептики. Желательно, чтобы проводил ее квалифицированный специалист. В нашей клинике это врачебная процедура. Суть ее выполнения заключается в физиологическом наполнении мочевого пузыря теплым, стерильным раствором рентген-контрастного препарата необходимой концентрации, после предварительного обезболивания мочеиспускательного канала одним из лидокаин содержащих препаратов (лидохлор, катаджель, инстиллягель). Я целенаправленно выделил в тексте слова: теплый, стерильный, необходимой концентрации, обезболивание.
Так как предварительное введение вышеуказанных препаратов (например, катаджель) в уретру, обеспечивает ее максимальную безболезненность и предотвращает инфицирование мочевых путей, а, следовательно, профилактирует обострение хронического пиелонефрита.
Введение же теплого раствора рентгенконтрастного препарата в физиологическом объеме, позволяет избежать ложных результатов. Так как холодный и концетрированный растовор рентгенконтрастного препарата введенный даже в физиологическом объеме, способен вызвать нарушение работы замыкательного аппарата устья мочеточника, что в свою очередь дает неверный результат и может привести к ненужному оперативному вмешательству.
Какие степени пузырно-мочеточникового рефлюкса бывают?
Предложено несколько классификаций и степеней пузырно-мочеточникового рефлюкса, основанных на степени распространения контрастного препарата в мочевых путях при выполнении микционной цистографии. А так же в зависимости от степени деформации верхних мочевых путей и толщины паренхимы, а так же ее структурных изменений выявляемых по данным УЗИ. Все эти попытки достаточно не объективны и далеко не всегда отображают степень поражения ткани почки.
Гораздо важнее, с практической точки зрения, определение активного или пассивного пузырно-мочеточникового рефлюкса (рефлюкс малого давления). Рефлюкс малого давления регистрируется при выполнении микционной цистографии вне акта мочеиспускания. Его наличие говорит о глубокой структурной аномалии и в большинстве случаев соответствует выраженной латеропозиции устья мочеточника, дисплазии замыкательного аппарата треугольника Льето. Во время цистоскопии, такое устье имеет форму подковы или лунки для гольфа. Обнаружение , пассивного пузырно-мочеточникового рефлюкса у детей, в подавляющем большинстве случаев, является показанием для оперативного лечения.
Наличие пузырно-мочеточникового рефлюкса высокого давления (активного) в ряде случаев позволяет урологу или детскому урологу прибегнуть к консервативному лечению. Прежде всего, задачей такой терапии является нормализация функции мочевого пузыря (устранение гиперактивности) или инфравезикальной обструкции. Так, например устранение КЗУ (клапана задней уретры) у мальчиков в подавляющем большинстве случаев устраняет и ПМР. Либо лечение, направленное на купирование и профилактику рецидивирования хронического цистита, нормализует состояние слизистой мочевого пузыря и функцию мышечного аппарата треугольника Льето, что в свою очередь так же приводит к купированию ПМР.
Какие существуют методы лечения Пузырно-мочеточникового рефлюкса у детей.
Выше я уже вкратце упомянул о методах лечения активного пузырно-мочеточникового рефлюкса у детей. Они сводятся к консервативному лечению воспалительного процесса слизистой мочевого пузыря и восстановлению эвакуаторной функции мочевого пузыря. Однако, в случае, если при контрольном исследовании, выполненном через 6 месяцев с начала лечения, ПМР продолжает регистрироваться. Это является показанием для оперативного лечения.
В подавляющем большинстве случаев избавиться от ПМР можно при помощи эндоскопической коррекции объем образующим препаратом. Мы в своей практике лечения ПМР использовали все известные препараты, за исключением, разве что тефлоновой пасты.
С 2010 г. мы используем стабильный объем образующий препарат «Вантрис». Стабильный-значит не биодиградируемый, «не рассасывающийся» препарат. То есть с течением времени, после его имплантации в область устья мочеточника, данный препарат не исчезнет и рефлюкс не рецидивирует, проявившись очередной атакой пиелонефрита. Или что еще хуже станет стерильным. Что, тем не менее, продолжит процесс нефросклероза на субклиническом (незаметном) до поры уровне. И проявиться лишь при возникновении хронической почечной недостаточности при двустороннем процессе или потери функции одной почки.
Даже если рецидив заболевания будет вовремя диагностирован во время очередного выполнения рентгеновской микционной цистографии, а данный вид, малоприятного исследования необходимо проводить с интервалом 6 месяцев после введения препарата «коллагена» или «дефлюкс», мы не видим смысла в повторном введении биодеградируемых объем образующих препаратов. Ведь проблему ПМР можно закрыть однократным введением стабильного «вантриса» и больше к этому не возвращаться.
Тем более что выполнение микционной цистографии после введения «вантриса» требуется лишь однократно, спустя два месяца после коррекции. В 99% случаев при констатации выздоровления по данным цистографии, ПМР не возвращается.
Когда выполняются открытые оперативные вмешательства при наличии ПМР?
Эндоскопическая коррекция пузырно-мочеточникового рефлюкса имеет неоспоримые преимущества в тех случаях, когда выполнение данного вида оперативного вмешательства абсолютно показаны. Этот вид оперативного вмешательства малотравматичен, спустя несколько часов после операции под общим наркозом ребенок не ощущает дискомфорт. Продолжительность операции составляет две-три минуты. Продолжительность наркоза не многим больше. Таким образом, эндоскопическое пособие является абсолютно показанным в подавляющем большинстве случаев. Эффективность, если операция выполнена по четким показаниям и правильной технике выполнения, составляет от 95 до 98%.
В каких же случаях показана традиционная антирефлюксная защита мочеточника? Абсолютным показанием для антирефлюксной уретероцистонеостомии является дистопия устья при удвоении мочеточника или без такового. Уретероцеле и парауретеральный дивертикул, так же вынуждает оперирующего детского уролога прибегнуть к антирефлюксной пересадке мочеточника (уретероцистонеостомия). Неэффективность либо обструкция вызванная использованием стабильного объем-образующего препарата для коррекции ПМР - это прямое показание для выполнения уретероцистонеостомии. Выраженная латеропозиция устья мочеточника или его большой диаметр в виде лунки для гольфа, так же является показанием для уретероцистонеостомии. При выраженной дилатации (расширении) мочеточника, в ряде случаев выполняется его модуляция до необходимого диаметра.
Индивидуальный подход к лечению конкретного пациента с ПМР выбирает оптимальный вид оперативного лечения. В отдельных случаях мы выполняем операцию Личь Грегуар без отсечения мочеточника. Прекрасные результаты дает лапароскопический вариант данной операции. Суть этой операции заключается в том, что мочеточник укладывается как бы в ложбину между предварительно рассеченными мышцами детрузора боковой стенки мочевого пузыря и нетронутой слизистой. Мышечный слой сшивается над мочеточником, таким образом, формируется тоннель, который обеспечивает антирефлюксную защиту.
В иных случаях (эктопия устья мочеточника, выраженная дилатация мочеточника) мы выполняем внепузырный вариант уретероцистонеостомии. Эта операция выполняется аналогично предыдущему варианту и дополняется лишь предварительным отсечением мочеточника от стенки мочевого пузыря, в ряде случаев сопровождается модуляцией дистального отдела мочеточника до приемлемого диаметра. Мы любим данную модификацию в связи с малой травматичностью. Так как для создания антирефлюксного механизма мы выполняем тоннелинг в детрузоре без его рассечения, то есть, не повреждая его иннервацию как это происходит в предыдущем варианте.
Классической является чрезпузырная уретероцистонеостомия (антирефлюксная неоимплантация мочеточника) по Коэну или Политано. Мы выполняем и этот вид оперативного пособия, но, как правило, только при уретероцеле большого диаметра либо наличии парауретерального дивертикула.
Длительность госпитализации после оперативного лечения пузырно-мочеточникового рефлюкса?
Длительность госпитализации после эндоскопической коррекции - один день. Госпитализация после того или иного метода уретероцистонеостомии может быть от четырех до десяти суток. Зависит от продолжительности гематурии.
Методы лечения пузырно-мочеточникового рефлюкса при нейрогенной дисфункции мочевого пузыря.
Пациенты со спинальным мочевым пузырем, осложненным пузырно-мочеточниковым рефлюксом, это отдельная большая и сложная группа. Это, как правило, пациенты, перенесшие спинальную травму либо имеющие врожденное менингомиелоцеле. Детский церебральный паралич (ДЦП) так же в той или иной степени приводит к нарушению замыкательной функции дистального отдела мочеточника и развитию ПМР тяжелой степени. Выполнение простой антирефлюксной операции в данном случае не является выходом. Подробнее о методах оперативного лечения спинального мочевого пузыря осложненного пузырно-мочеточниковым рефлюксом мы рассказываем в отдельной статье нашего сайта.
Реабилитация и исходы лечения Пузырно-мочеточникового рефлюкса
Реабилитация пациента в послеоперационном периоде заключается в профилактике обострения хронического пиелонефрита. С этой целью мы используем притивомикробную терапию, препараты, улучшающие микроциркуляцию в почке и иммунокоррегирующее лечение.
Антибактериальный препарат подбирается с учетом предварительного бактериологического исследования. Притом, забор мочи на посев, производится только по уретральному катетеру. Как правило, это происходит во время выполнения микционной цистографии. С целью улучшения фильтрационной функции почки, а так же в качестве иммуномодулятора, мы активно используем фитотерапию. Отсутствие побочных явлений, мягкое и комплексное действие фитопрепаратов позволяет нам назначать их на длительный срок.
Амбулаторное наблюдение, за пациентами, перенесшими ту или иную операцию по поводу пузырно-мочеточникового рефлюкса, мы так же оставляем за собой. В течение года, пациенты контролируют ОАМ ежемесячно. Затем, в последующие годы, только лишь при возникновении каких либо острых респираторных заболеваниях. УЗИ контроль в динамике, проводится дважды в год, желательно у одного и того же специалиста ультразвуковой диагностики.
Микционная цистография после выполнения эндоскопической коррекции ПМР препаратом «вантрис» проводится лишь однажды, спустя два месяца после выполнения операции. У пациентов перенесших уретероцистонеостомию тем или иным способом, микционная цистография в сочетании с УЗИ почек выполняется через 6 месяцев и через один год после проведенного оперативного лечения. В ряде случаев, перечисленные методы исследования дополняются выполнением изотопного исследования почек.
Возможна ли дистанционная консультация по поводу пузырно-мочеточникового рефлюкса?
Дистанционное, заочное консультирование пациентов с пузырно-мочеточниковым рефлюксом мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
Оперирующий в Тюмени уролог, детский уролог-андролог. Кандидат Медицинских Наук, врач высшей категории.
Государственное бюджетное учреждение здравоохранения Тюменской области "Областная клиническая больница №1"
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника.
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправленно из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 20% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
Чем опасен пузырно-мочеточниковый рефлюкс у детей?
У детей ПМР – наиболее частая причина вторичного сморщивания почек и нарушения почечной функции. Рефлюкс мешает удалению проникающей в мочевые пути микрофлоры, приводя к хроническому воспалению почек (пиелонефриту). Кроме того, при мочеиспускании давление в почечной лоханке резко возрастает, вызывая повреждение почечной ткани. Исходом хронического воспаления протекающего на фоне нарушения оттока мочи является рубцевание почечной ткани с потерей функции почки (вторичное сморщивание почки, нефросклероз). Рубцевание почки нередко сопровождается устойчивым высоким артериальным давлением, плохо поддающимся консервативной терапии, что вызывает необходимость удаления почки.
Каковы причины ПМР?
Выделяют несколько основных факторов, приводящих к нарушению функции клапана в нижнем отделе мочеточника. Повышенное давление в мочевом пузыре вместе с недостаточной фиксацией устья мочеточника, сопровождаются укорочением клапанного отдела мочеточника и возникновением ПМР. Хронический цистит (воспаление) нарушает эластичность тканей устья мочеточника, способствуя нарушению смыкания клапана. Особое место среди причин ПМР занимают врожденные аномалии пузырного отдела мочеточника, включающие различные варианты нарушения анатомии мочеточниково-пузырного соединения.
Каковы клинические проявления ПМР?
Атака острого пиелонефрита является первым клиническим проявлением наличия пузырно-мочеточникового рефлюкса у большинства детей. Заболевание начинается с повышение температуры выше 38,0 без катаральных явлений. В анализах мочи повышается количество лейкоцитов, количество белка. В анализах крови также определяется высокий уровень лейкоцитов, повышение СОЭ. Дети с острым пиелонефритом направляются на стационарное лечение, после которого обычно проводится урологическое обследование. Изредка встречаются жалобы на боли в животе или в поясничной области стороне поражения. У новорожденных подозрение на рефлюкс чаще возникает при обнаружении расширения лоханки (пиелоэктазии) по данным УЗИ.
Как устанавливается диагноз?
Основным методом диагностики ПМР является микционная цистография: в мочевой пузырь через катетер, проведенный по мочеиспускательному каналу, вводится 15-20%-ный раствор рентгеноконтрастного вещества до появления позыва к мочеиспусканию. Производится 2 рентгеновских снимка: первый – непосредственно после заполнения мочевого пузыря, второй - во время мочеиспускания. На основании цистографии ПМР разделяются по степеням от 1 до 5ст (Рис.1). Критериями - является уровень заброса мочи и выраженность расширения мочеточника. Наиболее легкой является первая степень, а наиболее тяжелой - 5степень рефлюкса.
Выявленные при цистографии рефлюксы также подразделяются на активные (во время мочеиспускания) и пассивные (вне мочеиспускания при низком давлении в мочевом пузыре). Помимо обнаружения рефлюкса и определения его степени, цистография позволяет получить важную информацию о проходимости мочеиспускательного канала, и заподозрить нарушения функции мочевого пузыря. Пузырно-мочеточниковый рефлюкс, появляющийся время от времени, носит название транзиторного.
Какие еще методы используются для обследования?
Дополнительную информацию о состоянии органов мочевыделения у детей с ПМР позволяют получить внутривенная урография, исследование функции мочевого пузыря (уродинамическое исследование), цистоскопия и лабораторные анализы. Функция почек определяется на основании радиоизотопного исследования (нефросцинтиграфия). В результате этих исследований рефлюксы дополнительно подразделяются на первичные (патология устья мочеточника) и вторичные, возникшие из-за воспаления и повышения давления в мочевом пузыре.
Как лечится вторичный рефлюкс?
При вторичном ПМР проводится лечение заболеваний, приводящих к его возникновению (лечение цистита, дисфункции мочевого пузыря, восстановление проходимости мочеиспускательного канала). Вероятность исчезновения вторичного рефлюкса после устранения причины составляет от 20 до 70% в зависимости от заболевания. Реже происходит «самоизлечение» вторичных ПМР при врожденной патологии. Нередко и после устранения причины, вторичный рефлюкс сохраняется, тогда лечение проводится оперативными методами.
Как лечится первичный ПМР?
При первичных рефлюксах, возникающих на фоне патологии устья мочеточника, выполняются хирургические или эндоскопические операции, направленные на восстановление клапанной функции мочеточника. Хирургические операции тяжелее переносятся детьми и выполняются на открытом мочевом пузыре. Эндоскопические операции намного легче и безопаснее для ребенка и проводятся в процессе цистоскопии через мочеиспускательный канал.
Как выбирается метод лечения рефлюкса?
И при хирургическом и при эндоскопическом лечении можно получить хорошие результаты лечения. Однако на практике результаты лечения в разных клиниках значительно варьируют. Как правило, хирург использует тот метод, которым он лучше владеет и который позволяет ему получить приемлемые результаты лечения. В российском здравоохранении выбор метода операции определяется установками, принятыми в данном учреждении. Нефрологи реже направляют больных для оперативного лечения, наблюдая детей и проводя антибактериальное лечение и профилактику инфекции. Следует отметить, что такой подход оправдан при малых степенях рефлюксов и отсутствии инфекции мочевых путей.
Может ли первичный ПМР исчезнуть без операции?
Если не лечить первичный рефлюкс оперативными методами, то с годами он может исчезнуть самостоятельно в 10-50% случаев, однако, за это время в почке происходят необратимые изменения. Чем выше степень рефлюкса, тем ниже вероятность его самоизлечения. Наиболее вероятно исчезновение рефлюкса 1ст, поэтому при ПМР 1 ст. операции обычно не проводятся. Маловероятно самоизлечение рефлюксов 3-5 степени – поэтому они подлежат оперативному лечению. Рефлюкс 2 степени и транзиторный рефлюкс оперируют при рецидивирующем пиелонефрите. Методом выбора является эндоскопический.
Насколько срочно нужно лечить ПМР?
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
Каков принцип хирургического лечения ПМР?
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Каковы недостатки хирургического лечения ПМР?
Различные хирургические методики в разных руках позволяют добиться положительных результатов в 75 - 98% случаев. Недостатки: травматичность, длительный наркоз, длительный послеоперационный период. При рецидиве рефлюкса повторные операции сложны и имеют более высокий риск неудач.
Что такое эндоскопическое лечение ПМР?
Суть метода заключается в восстановлении нарушенной антирефлюксной функции мочеточника путем введения под его выходной отдел белка коллагена или инертной пасты («безразличной» для человеческих тканей) (рис. 2). Полимер формирует бугорок, который прижимает нижнюю стенку мочеточника к верхней, восстанавливая клапанную функцию.
Как осуществляется эндоскопическое лечение?
Вмешательство проводится в процессе цистоскопии, под кратковременным ингаляционным (масочным) или внутривенным наркозом. Используются современные детские операционные цистоскопы фирмы и специальные иглы. Продолжительность процедуры составляет 10-15 минут. Через 1-3 часа состояние пациента нормализуется. Через 2-4 суток дети выписываются под амбулаторное наблюдение. До выписки проводится антибактериальная профилактика мочевой инфекции. Контрольное обследование - через 3-6 месяцев.
Каковы преимущества эндоскопического лечения?
Преимущества эндоскопических операций при рефлюксе очевидны: малая травматичность, короткий госпитальный период, минимальный риск осложнений. Если при этом достигается высокая эффективность (не менее 70-80% стойкого излечения после первой процедуры), то преимущества эндоскопического лечения оказываются бесспорными. В тоже время при низкой эффективности возрастает количество повторных вмешательств и наркозов, что снижает целесообразность использования метода, поэтому хирургическое лечение рефлюкса сохраняет актуальность. Следует отметить, что неправильно выполненная первичная эндоскопическая процедура резко снижает эффективность лечения, так как устье мочеточника фиксируется в невыгодном положении.
От чего зависят результаты эндоскопического лечения?
Метод имеет множество технических нюансов, поэтому результаты его применения значительно различаются. Излечение после одной эндоскопической процедуры от 25 до 95% , а окончательные результаты лечения в разных руках сотавляют от 40 до 97%. Более надежные результаты получены при использовании нерассасывающихся паст – Тефлон, Дефлюкс, Дам+. Лучшие результаты отмечены при : первичных процедурах, рефлюксах малых степеней, отсутствии грубой аномалии устья мочеточника и патологии мочевого пузыря.
Каковы собственные результаты эндоскопического лечения ПМР?
По нашим данным (урологическое отделения РДКБ) стойкое излечение ПМР при эндоскопическом лечении всех его форм составляет 95%, при рефлюксе 2-3 степени 98%, при рефлюксах 4-5степени 84-89%. В настоящее время проведено лечение более 2.500 пациентов. Таким образом, эффективность эндоскопического лечения в нашей клинике выше, чем хирургических методов, что и определяет его приоритетное использование.
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы (Москва, Ленинский проспект 117)
Пузырно-мочеточниковый рефлюкс: как избавиться от ПМР
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой заброс мочи из мочевого пузыря в мочеточники, иногда – в почки. По данным медицинской статистики, первичный пузырно-мочеточниковый рефлюкс встречается в 1 случае из 100, в основном у детей, чаще у мальчиков (в 80% случаев). Пузырно-мочеточниковый рефлюкс выявляется у 35-60% детей, страдающих инфекционными заболеваниями мочевыводящих путей.
Причины пузырно-мочеточникового рефлюкса
Причины пузырно-мочеточникового рефлюкса разнообразны, чаще встречается первичный (врожденный) рефлюкс, вызванный обычно анатомическими причинами:
- Наследственные аномалии развития органов мочеполовой системы у родителей.
- Дефекты нервной трубки (спина бифида и др.).
- Наличие других аномалий мочеполовой системы (например, аномальные задние клапаны уретры, уретроцеле, двойные мочеточники, короткий отдел мочеточника, дивертикулы мочевого пузыря, контрактура шейки мочевого пузыря, нейрогенный мочевой пузырь и др.).
Приобретенный (вторичный) пузырно-мочеточниковый рефлюкс может развиваться в результате длительного инфекционного процесса мочевыводящих путей, травмирования мочевого пузыря, опухоли.
Симптомы пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс не имеет специфических симптомов. Клиническая картина заболевания схожа с клиникой пиелонефрита (воспалительным заболеванием почечной лоханки). Основными симптомами пузырно-мочеточникового рефлюкса являются боли в пояснице после мочеиспускания и повышение температуры тела. Если пузырно-мочеточниковый рефлюкс возникает на фоне цистита – воспаления мочевого пузыря или дисфункции мочевого пузыря, возможно недержание мочи или боли внизу живота.
Диагностика пузырно-мочеточникового рефлюкса
- Консультация уролога, осмотр уролога.
- УЗИ почек.
- Лабораторное исследование мочи.
- Урофлоуметрия – измерение скорости потока мочи.
- Экскреторная урография – исследование для оценки состояния мочевыводящих путей, для проведения которого используются рентгеноконтрастные вещества, вводимые внутривенно.
- Цистография – рентгенография мочевого пузыря с помощью заполнения органа рентгеноконтрастным веществом. При цистографии определяется одна из пяти степеней пузырно—мочеточникового рефлюкса, а также один из трех видов рефлюкса (пассивный, при котором заброс мочи возникает при наполнении мочевого пузыря, активный (при мочеиспускании) и смешанный (пассивно-активный).
- Цистоскопия – осмотр полости мочевого пузыря с помощью цистоскопа – эндоскопического прибора, оснащенного оптической системой.
- Цистометрия – измерение давления внутри мочевого пузыря при заполнении его через уретральный катетер.
Лечение пузырно-мочеточникового рефлюкса
Лечение пузырно-мочеточникового рефлюкса может осуществляться как консервативными, так и оперативными методами. Как правило, воспалительные заболевания мочевыводящей системы подлежат консервативному лечению – медикаментозной терапии антибактериальными (против конкретных возбудителей), десенсебилизирующими, иммунокорригирующими средствами. Также применяется местная и общая физиотерапия.
Оперативное лечение пузырно-мочеточникового рефлюкса проводится при неэффективности проведенной консервативной терапии (в течение 6-12 месяцев). В настоящее время хирургическое лечение пузырно-мочеточникового рефлюкса осуществляется эндоскопическим (при I-III степени рефлюкса) и оперативным способами (при рефлюксе IV—V степени).
Пациенты, страдающие пузырно-мочеточниковым рефлюксом, а также перенесшие операцию по поводу заболевания, находятся на диспансером наблюдении у урологов и нефрологов (специалистов по диагностике и лечению заболеваний почек). Рекомендуется регулярное выполнение лабораторных исследований мочи, УЗИ почек, цистографии и др. исследований, профилактическое лечение пиелонефрита и других заболеваний мочевыводящих путей.
ГУТА КЛИНИК располагает диагностической базой, представленной оборудованием экспертного уровня от ведущих мировых производителей. У нас работают высококвалифицированные специалисты, имеющие богатый клинический опыт диагностики и лечения всех видов и степеней пузырно-мочеточникового рефлюкса у детей и взрослых. Мы проводим динамическое наблюдение за больными, перенесшими операцию по поводу пузырно-мочеточникового рефлюкса, профилактику и лечение сопутствующих заболеваний мочевыводящей системы (пиелонефрита, цистита и др.).
Пузырно-мочеточниковый рефлюкс у детей
Пузырно-мочеточниковый рефлюкс (ПМР) – заболевание, при котором происходит обратный заброс мочи из мочевого пузыря в почку. Этот процесс обуславливается неправильной работой сфинктера, который запирает ток мочи в обратном направлении к мочеточнику и почке.
Это одна из самых распространенных урологических патологий, особенно среди детей. Врожденный ПМР диагностируется у 1 % детей. В первый год жизни девочки болеют в 5 раз чаще мальчиков. В более взрослом возрасте ситуация меняется в противоположную сторону. Многие пациенты в результате ПМР становятся инвалидами, потому что это заболевание имеет высокий риск серьезных осложнений – почечная недостаточность, гнойные патологии почек, вторичная артериальная гипертензия. Источник:
Ю.А. Ермолаева, О.П. Харина, С.Н. Иванов, Г.П. Филиппов
Современные представления о пузырно-мочеточниковом рефлюксе и рефлюкс-нефропатии в детском возрасте (обзор литературы) // Сибирский медицинский журнал, 2008, №4 (выпуск 2), с.111-119
Формы и степени ПМР у детей
Заболевание может быть первичным и вторичным. Причина ПМР первичного типа – врожденный дефект устья мочеточника либо стенки мочевого пузыря. Вторичное заболевание – это продолжение болезней мочевыводящей системы, например рецидивирующего цистита.
Также болезнь может быть постоянной или транзиторной. Постоянный ПМР присутствует всегда, а транзиторный появляется при других заболеваниях – остром простатите, цистите.
Степени ПМР
Рефлюкс малого объема мочи ограничен тазовым отделом мочеточника, который не расширен. Симптомов нет, риск осложнений минимален.
Заброс мочи по всей протяженности мочеточника, но без его расширения. Моча не доходит до почек и чашечно-лоханочной системы. Ярко выраженных симптомов нет, появляется небольшой риск получения инфекции, рефлюкс быстро прогрессирует.
Моча попадает в почки, но лоханки не расширяются. Почечная функция может быть снижена на 20 %. Мочеточник расширяется, моча застаивается в выделительной системе, что повышает риск инфекционного осложнения. Появляются средне выраженные симптомы.
Мочеточник существенно расширен, чашечно-лоханочная область деформирована, функция почек снижена на 50 %, вырабатывается меньше мочи. Выражена симптоматика, повышается температура тела, появляются отеки. Если ПМР двухсторонний, могут развиваться угрожающие жизни ребенка состояния.
Сохраняются все признаки предыдущих степеней, почки сильно поражены, их паренхима истончена. Мочеточник приобретает коленообразные изгибы. Нарастают симптомы почечной недостаточности – тошнота, рвота, снижение мочевыделения, кожный зуд.
Причины развития пузырно-мочеточникового рефлюкса
Общие причины появления пузырно-мочеточникового рефлюкса:
- Нарушение развития мочевыделительной системы.
- Повышенное давление мочи внутри мочевого пузыря.
- Воспалительные процессы.
- Перенесенные операции на выделительной системе.
Какие симптомы ПМР могут быть у ребенка?
На ранних стадиях болезнь может протекать без симптомов. Первые признаки появляются при отсутствии лечения или присоединении инфекции.
При врожденном или приобретенном рефлюксе в раннем возрасте для детей характерны:
- болезненный вид;
- бледность кожи;
- сниженный вес;
- уровень развития и рост, которые не соответствуют возрасту;
- боль в пояснице, животе;
- беспокойное поведение.
При утяжелении состояния развивается задержка мочи, повышается температура тела. Это признаки того, что присоединилась инфекция. У детей грудного возраста признаки инфекции – это отсутствие аппетита, диарея, раздражительность, лихорадка. Источник:
Н.А. Пекарева, Е.Ю. Пантелеева, С.А. Лоскутова
Особенности течения и диагностики пузырно-мочеточникового рефлюкса у детей // Педиатрия. Журнал им. Г.Н. Сперанского, 2008, т.87, №3, с.31-36
Чем старше ребенок, тем выраженнее рефлюкс, если отсутствует лечение:
- ночной энурез;
- почечная недостаточность;
- белок в моче;
- повышенное артериальное давление.
Диагностика заболевания у детей
Диагноз ставит детский уролог. Обычно достаточно опроса пациента и его осмотра. Дополнительные методы диагностики позволяют определить причину и тяжесть патологии:
- УЗИ мочевого пузыря, уретры, простаты дает возможность определить причину заболевания, обнаружить аденому, стриктуры, воспалительные отеки, опухоли.
- Неврологическое исследование, то есть консультация детского невролога. Она может потребоваться, если подозревается нейрогенное происхождение ПМР.
- Рентгенография с контрастом и эндоскопические методики (цистоскопия). Помогают определить причину задержки мочи – стриктуры, кровяные сгустки, камень. Источник:
В.А. Шарифуллин
Новые подходы к диагностике пузырно-мочеточникового рефлюкса у детей. Литературный обзор // Вестник Российского научного центра рентгенорадиологии Минздрава России, 2010
Методы лечения у детей
Для коррекции ПМР у детей может применяться диета, медикаментозное лечение, физиотерапия и операция, если у ребенка есть к ней показания.
Диета
Детям с таким заболеванием показан стол №7 по Певзнеру. Общие клинические рекомендации по диете №7 при ПМР у детей:
- Объем свободной жидкости – не более 1 л в сутки.
- Питание дробное, пищу надо принимать 4-6 раз в день малыми порциями.
- Блюда из рыбы и мяса рекомендуется варить, а потом запекать.
- Все блюда готовятся почти без соли. Разрешенное количество соли – 2-3 г в сутки (1/3 чайной ложки). Если у ребенка повышено артериальное давление, то соль исключается полностью.
Необходимо исключить пряности, острые блюда, ограничить белок. В качестве источников белка разрешены яйца, нежирная птица, мясо, рыба. Количество белковых продуктов в рационе ребенка назначает его лечащий врач.
Полностью исключают из рациона:
- жирную рыбу, копченую, соленую, консервированную, икру;
- бобовые, грибные, рыбные, мясные бульоны;
- жирные сорта рыбы и мяса;
- жареную и тушеную пищу без предварительного отваривания;
- сосиски, колбасы, консервы, копчености;
- бобовые;
- сыры;
- шоколад;
- редьку, лук, чеснок, шпинат, щавель, редис, грибы;
- маринованные, соленые, квашеные овощи;
- рыбные, мясные, грибные соусы, хрен, перец, горчицу;
- какао, натриевые минеральные воды;
- любые продукты, приготовленные с солью, – покупная выпечка, хлеб, макаронные изделия, полуфабрикаты.
Медикаментозное лечение
Для профилактики и лечения инфекций мочевыделительной системы ребенку показаны антибиотики, уросептики, фитотерапия или иммунотерапия. Применение антибиотиков оправдано тем, что чем меньше рецидивов пиелонефрита, тем ниже риск развития ПМР. После курса лечения, через полгода-год, делаю контрольную цистографию.
При I-III степени ПМР эффективность медикаментозного лечения достигает 70 %, у маленьких детей – до 90 %.
Физиотерапия
Физиотерапия – вспомогательный способ лечения, который сильно повышает эффективность основного лечения. Методы физиотерапии зависят от рефлекторной функции мышечной оболочки мочевого пузыря.
При гипорефлекторности назначают электрофорез с хлоридом кальция, прозерином, ультразвук на мочевой пузырь, электростимуляцию.
При гиперрефлекторности показаны: электрофорез с папаверином, атропином, ультразвук на мочевой пузырь, расслабляющая электростимуляция, магнитотерапия.
Хирургическое лечение
Если у ребенка высокая степень ПМР или неадаптированный мочевой пузырь, то показана операция. Она проводится по эндоскопической методике. Показания к операции:
- постоянные рецидивы инфекций мочевыделительной системы даже на фоне приема антибиотиков;
- сохранение ПМР даже после устранения дисфункции мочевого пузыря;
- пузырно-мочеточниковый рефлюкс в сочетании с аномалиями развития – дивертикулы мочевого пузыря, удвоение мочеточника и др.
Эндоскопическая операция проводится для того, чтобы усилить клапанный механизм. Для этого какое-либо вещество («Уродекс», коллаген или «Вантрис») имплантируется в подслизистый отдел устья мочеточника. Эта методика малоинвазивна, дети быстро восстанавливаются, есть возможность проводить вмешательства повторно. Недостаток – постепенное рассасывание или миграция введенного вещества, что приводит к необходимости оперировать снова.
Классическая хирургическая операция может быть, в зависимости от доступа, внутрипузырной, внепузырной или комбинированной. Общий принцип всех вмешательств – создание клапанного механизма путем формирования подслизистого тоннеля. Отношение диаметра мочеточника к длине тоннеля – 1:5. Самые распространенные операции – Коэна, Политано-Леадбеттера, Жиль-Вернэ, Гленн-Андерсона, Лич-Грегуара.
Если рефлюкс возникает вторично, то лечение сосредоточено на устранении тех факторов, которые его вызывают.
Если у ребенка присутствует такая врожденная патология, как клапан задней уретры, то створки это клапана резицируются эндоскопически. После этого устанавливается уретральный катетер и мочевой пузырь дренируется. Через 10 дней делают контрольную уретроскопию для решения вопроса о дальнейшем дренировании.
Методы профилактики
Если у ребенка хронический ПМР, то повышается риск инфицирования. Поэтому нужно регулярно показывать ребенка детскому урологу. Чтобы моча не задерживалась в мочевом пузыре, надо своевременно лечить болезни, которые вызывают такое состояние, – МКБ, стриктуры и др.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
ЛЕЧЕНИЕ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ В ДОКБ
ЛЕЧЕНИЕ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ В ДОКБ
Пузырно-мочеточниковый рефлюкс (ПМР) является одной из наиболее частых форм нарушения уродинамики в детском возрасте.
У здорового человека моча движется из почки через мочеточник в мочевой пузырь. Если мочевой пузырь полный, давление в нем растет, и клапан пузырного отдела мочеточника смыкается. Поэтому обратное движение мочи исключено. Но при пузырно-мочеточниковом рефлюксе (ПМР) клапан поврежден или ослаблен, и моча движется назад к почке.
Чаще всего такую патологию диагностируют у детей до 2 лет.
Во многих случаях причиной развития рефлюкса у ребенка становится воспаление. В результате него теряется эластичность тканей устья мочеточника, и клапан перестает смыкаться.
Часто ПМР возникает ввиду врожденных аномалий пузырного отдела мочеточника.
Это расстройство уродинамики играет ведущую роль в развитии хронического пиелонефрита, следствием которого является нефрогенная гипертония, а при двустороннем поражении - хроническая почечная недостаточность.
Частота рефлюкса составляет от 0,4 до 1,8 % среди всей популяции, а у детей с инфекцией мочевых путей пузырно-мочеточниковый рефлюкс выявляется у 31,1 %
В связи с этим своевременное лечение ПМР является одной из актуальных проблем.
В норме, мочеточники соединяются с мочевым пузырём таким образом, что образуется клапанный механизм, препятствующий обратному току мочи. В случае различных врождённых патологий, и заболеваний мочевого пузыря, мочеточников, уретры, нервной системы клапанный механизм не формируется или перестаёт действовать. Моча поднимается по мочеточника обратно в лоханку и чашечки почки и даже проникает в ткань почки - паренхиму, что вызывает хроническое воспаление - пиелонефрит и склерозирование паренхимы почки - рефлюкснефропатию.
У кого же из детей можно заподозрить наличие пузырно-мочеточникового рефлюкса. В первую очередь, это дети у которых выявляются изменения в анализах мочи, подъёмы температуры, имеются так называемые дизурические расстройства, т.е. нарушения акта мочеиспускания. Очень часто таким детям первоначально выставляется диагноз: инфекция мочевыводящих путей. Нередко ПМР осложнённый пиелонефритом с начальными проявлениями рефлюкснефропатии маскируется под диагноз: дисметаболическая нефропатия. Это связано с тем, что лабораторный признаки дисметаболической нефропатии, а именно анализ мочи на АКСМ (антикристаллообразующую способность мочи) изменяется в результате поражения клеточных мембран ткани почки на фоне рефлюкснефропатии (что было доказано многочисленными научными исследованиями, в том числе и нашей клиники). Поэтому, все дети с повторяющимися "плохими анализами мочи", нарушением мочеиспускания, требуют тщательного обследования.
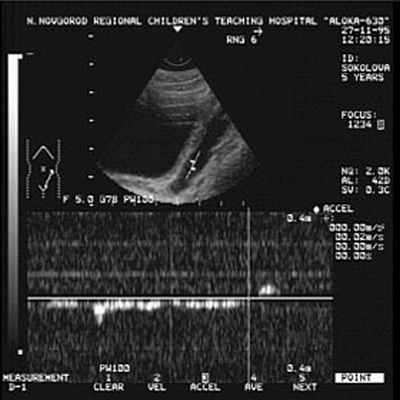
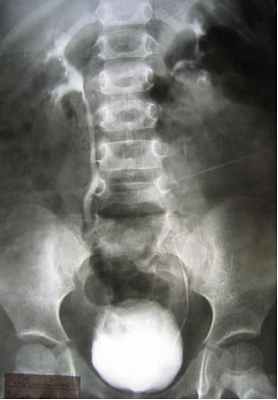
Заподозрить наличие ПМР можно данным УЗС, причём достоверность данных возрастает при использовании допплерографии (рис. 1), но наибольшей информативностью обладает рентгенологический метод - микционная цистография (рис.2). При цистографии контрастное вещество по тонкому катетеру, безболезненно вводится в мочевой пузырь и на рентгеновских снимках, выполненных в покое и при мочеиспускании отчётливо определяется проникновение контрастного вещества в мочеточники и в полостную систему почки (чашечно-лоханочную систему). Дальнейший план обследования зависит от выявленной патологии и может включать: лабораторное обследование, экскреторную урография, статическую и динамическую сцинтиграфию почек, уректро-цистоскопию, уродинамическое обследование, консультация невролога.
Для лечения ПМР применяется, как консервативное лечение, направленное на улучшение функции мочевого пузыря и лечение осложнения ПМР - пиелонефрита, так и оперативное лечение для восстановления клапанного механизма в месте впадения мочеточников в мочевой пузырь. Естественно, что план лечения выбирается врачом индивидуально и зависит от выявленных при обследовании пациента причин, вызывающих ПМР и степени ПМР.
Различные методики антирефлюксных операций направлены на удлинение подслизистого туннеля, т.е. увеличение внутрипузырной части мочеточника и изменение угла вхождения мочеточника в мочевой пузырь.
Необходимо отметить, что длительное время основными оперативными методиками лечения ПМР были "открытые" операции по методу Коэна, Политано – Лидбеттера, при которых мочеточник пересаживается в мочевом рузыре на новое место с формированием, так называемого подслизистого туннеля, обеспечивающего клапанный механизм, или применялась операция Грегуара, при которой мочеточник укладывается в разрез стенки мочевого пузыря, без вскрытия его полости. В настоящее время данные операции не потеряли своей актуальности, но основным методом лечения ПМР стала малоинвазивная эндоскопическая коррекция.
Эндоскопический метод заключается в имплантации специальных препаратов в определённые области устья мочеточника, изменяя форму устья и угол вхождения мочеточника в мочевой пузырь (рис. 3). В зависимости от возраста пациента, степени рефлюкса и других индивидуальных особенностей выявляемых при обследовании ребёнка определяются точки имплантации препарата и его состав. Применяются, как рассасывающиеся, так и сохраняющие свой объём вещества. Операция выполняется под кратковременным наркозом, через мочеиспускательный канал с использованием специального, очень тонкого эндоскопа, позволяющего выполнять операцию практически в любом возрасте. При тяжёлом ПМР эндоскопическое вмешательство может потребовать повторения, в редких случаях применения открытой операции.
Урологическое отделение ДОКБ оснащено всей необходимой эндоскопической аппаратурой фирмы KARL STORZ (Германия) (рис. 4), врачи отделения имеют большой опыт в проведении эндоскопических операций по коррекции пузырно - мочеточникового рефлюкса.
При эндоскопической коррекции ПМР отсутствует длительный и тяжелый для ребенка послеоперационный период с необходимость массивной антибактериальной терапии. Дети легко переносят операцию без разрезов и быстро выписываются из стационара.
Главное вовремя заподозрить заболевание и выполнить необходимое полноценное обследование. В дальнейшем дети перенесшие коррекцию ПМР наблюдаются урологом, проходят курсы лечения в целях профилактики осложнений перенесённого ПМР, предотвращения склеротических изменений в почечной паренхиме.
Врач уролог - андролог
урологического отделения
ДОКБ к.м.н. А.Л. Аврасин

Торжественное завершение в Тверском регионе федерального проекта «Даже у стен есть душа»
10 августа 2021 года в городе Тверь на территории пяти больниц стартовал социальный проект от платформы SWOYS «Даже у стен есть Душа» под патронажем «Золотой скрипкой России», культурно- общественного деятеля Санкт-Петербурга Анастасии Агличевой и при поддержке Общественной палаты Российской Федерации.
Поздравляем с юбилеем Нусинова Евгения Владимировича!
Сегодня, 21 июля, отмечает юбилей главный внештатный детский специалист аллерголог-иммунолог Министерства здравоохранения Тверской области, кандидат медицинских наук, врач аллерголог-иммунолог Нусинов Евгений Владимирович. Евгению Владимировичу исполнилось 50 лет.
6 июля - Всемирный день кардиолога
6 июля в нашей стране отмечают Всемирный день кардиолога. Это ежегодный праздник, посвященный врачам, лечащим заболевания сердечно-сосудистой системы.
Читайте также:
