Раннее выявление преэклампсии. Скрининг населения на преэклампсию.
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Эффективность раннего обнаружения преэклампсии.
Раннее обнаружение гипертензивности позволяет вести клинические наблюдения и проводить терапевтическое вмешательство для предотвращения преэклампсии. Хотя некоторые исследования поддерживают применение фармакологических средств и раннего извлечения плода для предотвращения осложнений, неясна эффективность этих мер. Контрольные исследования показали, что сочетание антигипертензивной терапии и госпитализации по сравнению с просто госпитализацией не дает преимуществ.
Многие акушеры считают, что раннее обнаружение и лечение преэклампсии является необходимым. Исследования, проведенные еще в 40-е годы, поддерживают необходимость раннего терапевтического вмешательства. Эти исследования не обнаруживают, однако, прямой связи между улучшением показателей здоровья и постоянным измерением давления из-за возможного изменения других параметров, зависящих от предродового ухода или самой роженицы.

Американский колледж акушеров и гинекологов рекомендует измерять кровяное давление в первый визит, каждые 4 недели до 28 недель, каждые 2—3 недели до 36 недель и затем каждую неделю. Канадцы рекомендуют проводить измерение кровяного давления в следующие периоды: 1—13, 14—27, 28—30, 31—33, 34—36, 37—40 недели и после рождения.
Наиболее эффективной стратегией обнаружения преэклампсии является раннее обнаружение аномальной тенденции развития кровяного давления. Серией измерений давления во втором и третьем триместрах увеличивают вероятность того, что гипертензивность или аналогичные патологии будут обнаружены. Нет доказательств, что эти результаты приведут к снижению материнской и младенческой смертности и заболеваемости. Обследование, однако, можно оправдать, поскольку оно является полезным по мнению многих специалистов, недорогим и приемлемым для пациентов. Необходимо улучшать развитие техники для получения информации о кровяном давлении. Хотя использование определенных уровней кровяного давления (например, 140/90) широко используется для диагностики преэклампсии, но из-за разброса данных часто оказывается неточным. Подсчет ПАД во втором триместре также может оказаться полезным для диагностики.
Систолическое и диастолическое давления должны измеряться всем пациентам во время первого пренатального визита и периодически в третьем триместре. Оптимальная частота тестирования зависит от клинических условий. Хотя измерение давления необязательно во втором триместре, его полезно проводить для всех женщин, приходящих в это время к врачу. Сбор данных по давлению крови требует хорошей техники и аккуратности. Пациент должен соблюдать рекомендации главы 3 и находиться в расслабленном состоянии. Дальнейшие анализы давления и мочи рекомендуются, если давление нормально не спадает в течение 2 триместра, если диастолическое давление больше, чем на 15 мм рт. ст. или систолическое на 30 мм рт. ст. выше нормы, или если давление превышает 140/90. Медицинское вмешательство не должно происходить до полного подтверждения диагноза.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Раннее выявление преэклампсии. Скрининг населения на преэклампсию.
Рекомендации: Все беременные женщины должны проходить измерение систолического и диастолического кровяного давления в первый пренатальный визит и периодически в третьем триместре.
Гипертензивность является наиболее частым осложнением при беременности, наблюдаемым в 6—8% случаев. Она наблюдается в группе заболеваний, которые включают преэклампсию — эклампсию, латентную или хроническую гипертензивность и гипертензивность при беременности. Определения, используемые для различения этих заболеваний, являются предметом обсуждения и ведут к неопределенности.
Преэклампсия (или токсикоз беременных) является наиболее опасным из этих заболеваний. Хотя определения различны, многие описывают преэклампсию как острую гипертензивность (более 140/90 или больше чем 15 мм р.т. ст. и 30 мм рт. ст. выше обычного диастолического или систолического давления соответственно), имеющую место после 20 недели беременности, вместе с отеком, протеинурией (более, чем 0,3 г/24 часа) или и тем, и другим. У женщин с преэклампсией очень высок риск таких осложнений, как отрыв плаценты, острая почечная недостаточность, мозговые кровоизлияния, отек легких, распространение свертываемости крови в сосудах, тромбоз и эклампсия. Плод подвержен риску возникновения гипоксии, низкого веса при рождении, преждевременных родов и прена-тальной смертности. Эклампсия — развитая стадия этого заболевания, характеризующаяся припадками, является основной причиной материнской смертности в США Женщинь с преэклампсией не находятся в группе повышенного риск развития хронической гипертензивности. В группу риска развития преэклампсии входят также женщины, у которых первая беременность, женщины, у которых было много беременностей, женщины с хронической гипертензивностью или диабетом или наличием в семье случаев эклампсии или преэклампсии.
Другие причины гипертензивности в течение беременности включают в себя гестативную и идиопатическую гипертензивность. Гестативная гипертензивность является острым случаем гипертензивности в течение беременности или в течение раннего послеродового периода и не связана с протеинурией или отеком. Идиопатическая гипертензивность может быть латентной до беременности и проявляться во время ношения плода. Женщины с латентной идиопатической гипертензивностью находятся в группе повышенного риска по рождение мертвых младенцев, младенческой смертности и других заболеваний плода, но эта опасность много ниже, чем у женщин с преэклампсией. У женщин с латентной идиопатической гипертензивностью также может впоследствии развиться хроническая гипертензивность.

Эффективность скрининговых тестов на преэклампсию.
Постановка тестов на преэклампсию сложна из-за отсутствия «золотого стандарта» для подтверждения диагноза. Клубочковый эндотелиоз — почечная характеристика преэклампсии — присутствует только у 54% пациентов, проявлявших клинические симптомы заболевания. Кроме того, клубочковые поражения не специфичны именно для этого заболевания и могут проявляться и при других заболеваниях, таких, как обрыв плаценты и хроническая почечная недостаточность. Для практического применения большинство исследований потенциальных анализов на преэклампсию предлагают использовать клинические симптомы.
Большинство предлагающихся скрининговых тестов на преэклампсию не применимы для раннего обнаружения преэклампсии. Наличие водянки или протеинурии не является надежным, так как водянка часто встречается при нормальных беременностях. Измеримая протеинурия часто возникает в конце течения болезни и не может быть использована для раннего обнаружения. В одном из исследований, охватывавшем женщин между 24 и 34 неделями беременности, определение концентрации альбумина в моче больше или равной 11 мкг/мл, имело 50% чувствительность предсказания последующей преэклампсии. Другой тест на протеинурию — 24-часовой сбор анализа мочи, неудобен для тестирования. Другие предлагаемые тесты включают введение ангиотензина II и вазопрессорный тест, проводимый на спине, но они также не являются приемлемыми.
Наиболее распространенным тестом на преэклампсию является измерение кровяного давления, хотя при этом возникает ряд проблем при использовании для предсказаний значений кровяного давления. Существуют постоянные источники ошибок, связанные с недостатками постановки опыта или экспериментальной техники. Кроме того, положение тела тоже может существенно влиять на измерение кровяного давления, результаты могут быть также неточными, если женщина лежит на спине. Более важным является то, что единичное повышение кровяного давления не подтверждает наличие преэклампсии. Динамика развития кровяного давления является более важной, чем одно изолированное измерение.
Как было замечено выше, обычно критерием наличия преэклампсии является кровяное давление больше, чем 140/90 или превышение диастолического давления на 15 мм рт. ст. или систолического на 30 мм рт. ст. выше обычного. Последний критерий требует по меньшей мере двух повышенных измерений, что увеличивает ошибку эксперимента, и имеет ограниченную чувствительность (21 —52% и 7—23% для диастолического и систолического критериев соответственно). Более целесообразной представляется комбинация этих критериев.
Во втором триместре у женщин с преэклампсией отсутствует тенденция к возвращению кровяного давления на нормальный уровень. Обнаружение этого или увеличение кровяного давления может быть ранним симптомом преэклампсии. Некоторые специалисты рекомендуют использовать во втором триместре так называемое приведенное артериальное давление — ПАД — равное : (систолическое давление + [2х(диастолическое давление])/3 в качестве скринингового теста. Исследования показывают, что превышение ПАД во втором триместре 90 мм рт. ст. имеет чувствительность 61—71% и специфичность 62—74% и даже выше. Последние исследования предполагали, что чувствительность этого теста намного ниже (29—35%). В одном из обзоров заключается, что ПАД является более точным датчиком гипертензивности, чем, собственно, преэклампсии.
Раннее выявление несовместимости по резус фактору. Скрининг женщин на несовместимость по резус фактору.
Рекомендации: Всем беременным женщинам необходимо определить группу крови и резус-фактор в их первый пренатальный визит. Также необходимо пройти тестирование на наличие антител к отрицательному резус-фактору. Нечувствительные женщины с отрицательным резус-фактором должны получать резус иммуноглобулин на 28—29 неделях беременности и в течение 72 часов после родов, так же как после выкидыша или аборта, внематочной беременности, амниоцентеза, дородового плацентного кровотечения или переливания резус-позитивных препаратов крови.
Несовместимость по резус-фактору развивается, когда у резус-отрицательной женщины плод резус-положительный. Это происходит в 9—10% случаев. Если не принято никаких превентивных мер, у 0,7—0,8% таких женщин развивается дородовая изоиммунизация с развитием антител к резус-фактору; у 8—15% возникает изоиммунизация при родах; у 3—5% при выкидышах и абортах и 2,1—3,4% после амниоцентеза. Резус-изоиммунизация в настоящее время возникает в 1,5 случаях на 1000 рождений. Ее действие на "плод или новорожденных включает: гипербиллирубинемию, гемолитическую анемию, биллирубиновую энцефалопатию и внутриматочные смерти от водянки плода. В 45% случаев требуется переливание крови для выживания, и на каждые 100 000 родов приходится 4 смертельных случая. Наличие резус-изоиммунизации потребовало введения новых методов лечения в 60-х годах. Между 1970 и 1979 годами количество заболеваний сократилось с 40,5 до 14,3 на 10 000 рождений. Заболевания, вызванные резус-несовместимостью, составляют сейчас только 0,33% всех родовых и предродовых заболеваний.
Эффективность скрининговых тестов на несовместимость по резус фактору.
Выявление резус-фактора с помощью гемагглютинации является установленным стандартом тестом, сопровождающим определение группы крови. Косвенный тест Кумпса используется для точного определения антител к антирезус-фактору и применяется для точного выявления женщин с положительным резусом. Титры антител сами по себе не являются хорошим тестом из-за возможности эритробластоза.
Эффективность раннего обнаружения несовместимости по резус фактору.
Раннее обнаружение резус-несовместимости представляется выгодным для нечувствительных пациентов (не имеющих антител к антирезусу). Введение резус-иммуноглобулина (РИГ) таким женщинам предотвращает развитие чувствительности у матери и последующих гемолитических заболеваний у резус-положительных детей. РИГ должен вводиться после абортов, амниоцентезов, внематочных беременностей и дородовых кровотечений, также как после родов. Эффективность РИГ-профилактики была продемонстрирована в серии экспериментов в начале 60-х годов. Несмотря на большое количество изъянов при постановке опытов, эти исследования ясно показали, что у нечувствительных к моменту введения РИГ женщин после введения, изоиммунизация не развивалась. Эти исследования привели к введению общей РИГ-профилактики в конце 60-х годов. Как показали длительные исследования, резус-изоиммунизация снизилась с 13—17% в середине 60-х до 0,3—1,9% в середине 70-х.
В Канаде, где профилактика достигла наиболее широкого уровня, резус-иммунизация снизилась с 10,3 на 1000 родов и 55 смертей в 1964 году до 3,4 на 1000 родов и 1 смерти в 1975 году. Снижение смертности не может быть связано только с одной програмой РИГ-профилактики, так как тенденция эта стала проявляться до ее введения. До 1945 года умирало более половины младенцев с эритробластозом, к 1963 году смертность снизилась до 2%. Эти ранние улучшения были связаны с тенденцией к уменьшению состава семьи и введением новых методов лечения, таких, как обменное переливание крови, внутриматочное переливание крови, улучшение методов диагностики и заботы о детях с эритробластозом.
Сочетание дородовой и послеродовой профилактики предотвращает изоиммунизацию у 95—99% лиц повышенного риска. Оставшиеся случаи связаны с невведением РИГ при необходимости, изоиммунизацией от предыдущих беременностей, введением недостаточной дозы или ошибками в лечении. По крайней мере 20—30% таких случаев связаны с ошибками персонала.
Резус-глобулин безопасен, и, хотя некоторые зародыши становятся впрямую антиглобулинопозитивными после введения РИГ, анемия и гипербиллирубинемия встречаются крайне редко. Ясно, что раннее обнаружение нечувствительных резус-отрицательных женщин необходимо для предотвращения изоиммунизации.
Для женщин, которые уже были изоиммунизированы, риск возникновения заболеваний значительно выше. Даже при этих условиях ранняя постановка диагноза необходима, так как дает возможность вмешательства при ранних родах и внутриматочном переливании. Внутриматочное переливание является технически сложным делом и вызывает повышенную смертность, но технические достижения, такие, как ультразвуковое введение и прямое переливание крови плоду, повысили выживаемость плода до 50—74% и 90% в специально подготовленных клиниках. Более часто вызываются преждевременные роды с последующим обыкновенным переливанием крови, при этом смертность составляет всего 1%.
Хотя распространение несовместимости по резус фактору достаточно низко, число случаев составляло по крайней мерр 10 на 1000 новорожденных до введения превентивных мер в 60-х годах, обследование и послеродовая РИГ-профилактика дают отличные результаты. Хотя дородовая терапия дает отдельные дополнительные преимущества, некоторые считают, что эффект дородовой профилактики не существенен по сравнению с эффектом послеродовой, уменьшая ее рентабельность в 16 раз. Другие исследователи высказывают противоположную точку зрения.
Преэклампсия
Она развивается достаточно часто – у 5-8 из 100 беременных.
Ее симптомы возникают после 20 недель, хотя предшествующие им патологические изменения начинаются намного раньше. Это опасное осложнение, оно может приводить к серьезным расстройствам у будущей мамы и ребенка, представляет угрозу не только для здоровья, но и для жизни. Всё, что может сделать врач, когда симптомы уже появились – назначить лечение для облегчения симптомов.
ЛЮБАЯ ЖЕНЩИНА. ЛЮБОЙ ВОЗРАСТ. ЛЮБАЯ БЕРЕМЕННОСТЬ.
В настоящее время существуют скрининговые исследования для раннего выявления риска преэклампсии, эффективные меры профилактики. Вы можете пройти полное обследование в нашей специализированной лаборатории ЦИР.
1 ТРИМЕСТР БЕРЕМЕННОСТИ –
ВРЕМЯ СДЕЛАТЬ СКРИНИНГ ПРЕЭКЛАМПСИИ.
Своевременное выявление и лечение помогает до 90% беременных.
Пройдите скрининг сейчас:
Почему развивается преэклампсия у беременных?
Самая главная причина таких осложнений - нарушения плацентарной функции, которые закладываются в первые недели беременности, в первом триместре. Тогда и необходимо действовать, чтобы предотвратить осложнения.А на более поздних сроках беременности, доктор уже практически не может изменить ситуацию к лучшему и вынужден делать нелёгкий ввбор между пролонгированием беременности и досрочным родоразрешением.
Плацента работает как эндокринный орган: она выделяет в кровь некоторые биологически активные вещества, которые нужны для нормального протекания беременности, развития плода. Если этих веществ вырабатывается слишком много, они поступают в кровоток будущей матери и вызывают в ее организме нарушения.
Например, одно из таких веществ – растворимая fms-подобная тирозинкиназа (sFlt-1). Поступая в материнский кровоток, она повышает свертываемость крови, способствует сужению сосудов, повреждает их стенку и усиливает проницаемость. В ходе научных исследований доказано, что повышенный уровень sFlt-1 играет важную роль в развитии преэклампсии.
Существуют и другие теории. Считается, что развитию преэклампсии способствуют: системное воспаление, нарушения работы иммунитета, неспособность сердечно-сосудистой системы женщины адаптироваться к беременности, гестационный диабет, нехватка некоторых питательных веществ, витаминов, минералов.
Чаще всего преэклампсия развивается во время первой беременности
у женщин младше 20 и старше 40 лет.
Известны некоторые факторы риска:
- Повышенное артериальное давление во время предыдущих беременностей.
- Преэклампсия во время предыдущих беременностей.
- Преэклампсия в анамнезе у близких родственниц: матери, сестры.
- Некоторые заболевания в анамнезе: ревматоидный артрит, системная красная волчанка, сахарный диабет, патологии почек.
Патологические изменения начинаются еще на ранних сроках беременности, но симптомы и осложнения развиваются к её концу (после 20 недели). Когда возникают выраженные проявления, сделать уже практически ничего нельзя. Но в настоящее время существуют исследования, которые помогают выявить риск преэклампсии на ранних сроках и своевременно принять некоторые меры. Поэтому так важно проходить скрининг.

Преэклампсия и эклампсия
По данным Минздрава России, преэклампсия и другие осложнения беременности, связанные с повышенным артериальным давлением, занимают четвертое место среди причин материнской смертности в течение последних десяти лет. Преэклампсия – одна из самых распространенных причин преждевременных родов, задержки развития плода, антенатальной гибели плода. Она часто становится показанием к кесареву сечению. Возможные осложнения преэклампсии: отслойка плаценты и мертворождение, инсульт, сердечная недостаточность, отек легких, обратимая слепота, кровотечение в печени, HELLP-синдром, острая почечная недостаточность. Когда уже возникли тяжелые симптомы, единственный способ спасти маму и ребенка – как можно раньше провести оперативное родоразрешение. Но проявления могут сохраняться еще в течение 1–6 недель после того, как ребенок появился на свет.
Даже после родов преэклампсия приводит к серьезным последствиям для здоровья мамы и ребенка. У женщины повышается риск ожирения, артериальной гипертонии, сахарного диабета, ишемической болезни сердца, инсульта. У ребенка повышается риск гормональных, сердечно-сосудистых расстройств, заболеваний, связанных с нарушением обмена веществ.
Опасное осложнение преэклампсии – эклампсия. Это состояние проявляется в виде судорожных припадков, причем, оно может возникать, даже если симптомы преэклампсии выражены слабо или совсем отсутствуют.
Сложно сказать, у кого именно разовьется преэклампсия. Если женщина совершенно здоровая, и у нее нет факторов риска, это еще ни о чем не говорит. Преэклампсия может развиваться у любой женщины во время любой беременности.
Преэклампсия (гестоз) - симптомы и лечение
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубового Александра Александровича, акушера со стажем в 14 лет.
Над статьей доктора Дубового Александра Александровича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Преэклампсия — это осложнение беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
Сроки развития преэклампсии
Преэклампсия развивается во второй половине беременности, после 20-й недели. В редких случаях она возникает после рождения ребёнка, такое состояние называется послеродовой преэклампсией [13] [14] .
Причины преэклампсии
По сути, причина преэклампсии — беременность, именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения.
Факторы риска
Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы преэклампсии
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией при беременности понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
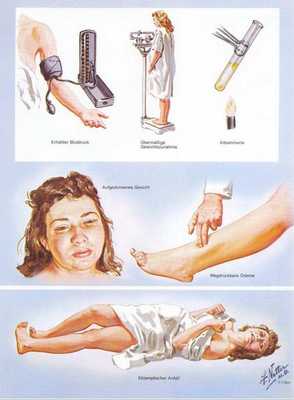
3. Отечный синдром
Триада признаков преэклампсии, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
Патогенез преэклампсии
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
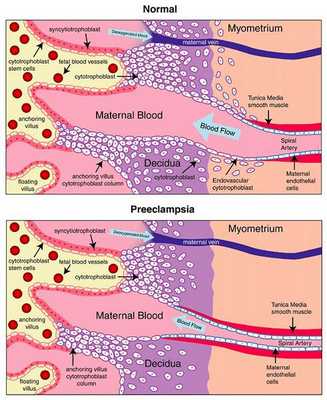
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
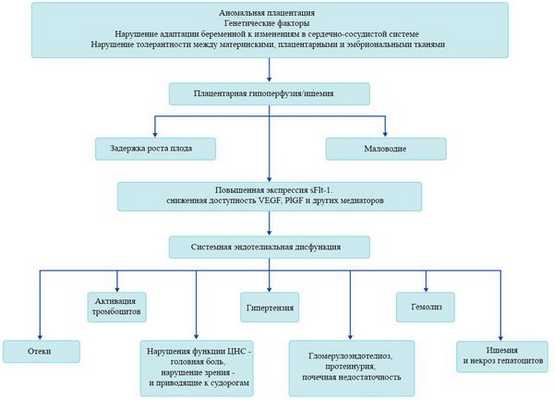
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
В Международной классификации болезней (МКБ-10) преэкслампсия кодируется как О14. Выделяют умеренную и тяжёлую форму заболевания.
| Умеренная преэклампсия | Сочетание двух основных симптомов: I. Систолическое АД 141-159 мм рт. ст. и/или диастолическое АД,91-99 мм рт. ст. при двукратном измерении с интервалом 6 часов II. Содержание белка в суточной моче 0,3 гр. и более |
|---|---|
| Тяжелая преэклампсия | I. Цифры АД 160/100 мм рт. ст. и выше, измеренного как минимум дважды с интервалом 6 часов в горизонтальном положении беременной и/или II. Протеинурия 5 грамм в сутки и более или 3 грамма в отдельных порциях мочи, полученных дважды с разницей 4 часа и более и/или присоединение к симптомам умеренной преэклампсии хотя бы одного из следующих: - олигурия, 500 мл в сутки и менее; - отек легких или дыхательная недостаточность, (цианоз); - боль в эпигастрии или правом подреберье, тошнота, рвота, ухудшение функции,печени; - церебральные нарушения (головная боль, нарушение сознания, ухудшения зрения — фотопсии); - тромбоцитопения (ниже 100х109/мл); - выраженная задержка роста плода; - начало до 32-34 недель и наличие признаков фетоплацентарной недостаточности. |
| Диагноз тяжелой преэклампсии устанавливается при наличии: - двух основных критериев тяжелой степени (АГ и протеинурия) или - одного основного критерия любой степени и дополнительного критерия. | |
Осложнения преэклампсии
Основные осложнения при преэклампсии у беременных:
- гипертоническая энцефалопатия;
- геморрагический инсульт;
- субарахноидальное кровоизлияние;
- преждевременная отслойка плаценты (7-11%);
- ДВС-синдром (8%);
- острая гипоксия плода (48%) и внутриутробная гибель плода;
- отек легких (3-5%);
- легочно-сердечная недостаточность (2-5%);
- аспирационная пневмония (2-3%);
- нарушения зрения;
- острая почечная недостаточность (5-9%);
- гематома печени (1%);
- HELLP-синдром (10-15%);
- послеродовый психоз.
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
- При умеренной преэклампсии беременную следует госпитализировать, чтобы уточнить диагноз и провести тщательный мониторинг ее состояния и плода, но при этом возможно продолжение вынашивания до 37 недель. При ухудшении состояния матери и плода показано родоразрешение.
- При тяжелой преэклампсии нужно сначала стабилизировать состояние матери, а затем решать вопрос о родоразрешении, желательно после проведения профилактики респираторного дистресс-синдрома плода, если беременность менее 34 недель.
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
- Метилдопа (допегит) — антигипертензивный препарат центрального действия, α2-адреномиметик (препарат первой линии);
- Нифедипин — блокатор кальциевых каналов (препарат второй линии);
- β-адреноблокаторы: метопролол, пропранолол, соталол, бисопролол;
- По показаниям: верапамил, клонидин, амлодипин.
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
- выявление женщин, входящих в группу высокого риска;
- качественное ведение беременности до клинических появлений осложнения беременности;
- адекватная тактика после клинической манифестации акушерского осложнения.
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
6. сахарный диабет;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Профилактика преэклампсии
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
Перед профилактикой преэклампсии в домашних условиях необходима консультация врача.
Читайте также:
