Рефлекс мочеиспускания. Воздействие головного мозга на мочеиспускание
Добавил пользователь Валентин П. Обновлено: 30.01.2026
Удержание мочи в мочевом пути, выделение мочи регулируется вегетативной нервной системой и соматической нервной системой. Их тесное взаимодействие обеспечивает физиологическую координацию деятельности мускулатуры мочевого пузыря, сфинктеров мочеиспускательного канала. Большое значение в процессе мочеиспускания играют поперечно-полосатые мышцы брюшного пресса, промежности, мочеполовой диафрагмы.
Произвольное и непроизвольное мочеисускание
Мочеиспускание осуществляется рефлекторным путем. Оно бывает произвольным и непроизвольным. Мочеиспускание происходит за счет сокращения и расслабления определенных мышечных групп, которые образуют стенки мочевого пузыря, сфинктеры шейки мочевого пузыря и уретры (внутренний сфинктер уретры и наружный сфинктер уретры). Гладкая мускулатура мочевого пузыря, состоящая из детрузора и внутреннего сфинктера, имеет вегетативную симпатическую и парасимпатическую иннервацию. Парасимпатические центры располагаются в боковых рогах 2 – 4 крестцовых (S 2 – S 4) сегментов спинного мозга. От боковых рогов спинного мозга преганглионарные волокна идут в составе передних корешков, затем отделяются от них в виде тазовых внутренностных нервов, вступают во внутриорганный узел мочепузырного сплетения. Затем потсганглионарные волокна заканчиваются в гладкой мускулатуре мочевого пузыря. Нервные импульсы парасимпатических волокон вызывают сокращение детрузора и расслабление внутреннего сфинктера мочевого пузыря. Это сопровождается опорожнением мочевого пузыря. Симпатические центры располагаются в области 1 - 2 поясничных (L1 – L 2) сегментов спинного мозга, откуда выходят симпатические волокна, идут в составе передних корешков, отделяются от них в виде белых соединительных ветвей, проходят без перерыва через поясничные узлы симпатического ствола и в составе брыжеечных нервов достигают нижнего брыжеечного узла. От нижнего брыжеечного узла постганглионарные волокна в составе подчревных нервов достигают гладкой мускулатуры мочевого пузыря. Импульсы от симпатических волокон расслабляют детрузор и сокращают внутренний сфинктер. В результате этого происходит задержка мочи.
Роль симпатической и парасимпатической нервной системы
Сарклиник считает, что в регуляции рефлекторной деятельности мочевого пузыря большую роль играет парасимпатическая нервная система и парасимпатическая иннервация. Симпатическая нервная система осуществляет преимущественно регуляцию просвета сосудов мочевого пузыря, а также иннервирует мышцы пузырного треугольника. Кроме нисходящих эфферентных вегетативных импульсов на гладкую мускулатуру мочевого пузыря существуют также восходящие афферентные воздействия на вегетативные спинальные центры и супрасегментарные отделы нервной системы на уровне ствола и подкорковых структур. Восходящая цепочка импульсов идет от интерорецепторов мочевого пузыря, идет в восходящем направлении, достигает сначала вегетативных центров спинного мозга, а далее гипоталамолимбических структур.
Произвольная иннервация при акте мочеиспускания
Произвольная иннервация при акте мочеиспускания осуществляется по следующему механизму. От рецепторов наружного сфинктера мочевого пузыря через половой нерв чувствительные волокна направляются в спинной мозг ко 2 – 4 крестцовым сегментам (S2 – S4), далее по задним и боковым канатикам достигают сводчатой извилины. Сводчатая извилина является сенсорной областью мочеиспускания. Далее по ассоциативным волокнам импульсы поступают в двигательную корковую зону мочевого пузыря, она располагается в парацентральной дольке рядом с проекцией стопы. Специалисты частной медицинской практики Сарклиник считают, что корковый центр мочеиспускания также располагается в предцентральной извилине около проекции мышц бедра и тормозит произвольное мочеиспускание. Нисходящие волокна от корковых центров мочеиспускания по системе пирамидного пути направляются к клеткам передних рогов спинного мозга на уровне 2 – 4 крестцовых сегментов (S2 – S4), далее идут вместе с передними корешками и достигают наружного сфинктера мочевого пузыря, обеспечивая позыв на мочеиспускание. Рецепторы наружного сфинктера мочевого пузыря имеют двустороннее корковое представительство, поэтому при одностороннем спинальном поражении выше вегетативных непроизвольно-рецепторных центров произвольное мочеиспускание чаще не нарушено.
Механизм возникновения недержания мочи, почему происходит, бывает недержание мочи?
Механизмы возникновения разнообразных видов недержания мочи основываются на физиологических механизмах рефлекторного выделения мочи в раннем послеродовом периоде. В течение первых 6 месяцев жизни ребенка мочеиспускание осуществляется автоматически по типу безусловного рефлекса с частотой от 15 до 20 раз в сутки. С 6 месяцев до 12 месяцев в дневное время дети перед мочеиспусканием начинают проявлять определенное беспокойство. Они потягиваются, кряхтят, произносят различные звуки, елозят. Во втором полугодии жизни возникает субъективное ощущение позыва на мочеиспускание и начинает вырабатываться условный рефлекс. В ночное время дети в этом возрасте продолжают мочиться в постель, что свидетельствует о функционировании только спинальных механизмов. Постепенно потребность к мочеиспусканию на короткий период времени может подавляться, и формируется навык опрятности сначала в дневное время, а позже и в ночное время. В возрасте 2 года здоровый ребенок обычно уже не мочится непроизвольно ни ночью, ни днем. При тяжелых соматических заболеваниях может наступать временная утрата произвольного мочеиспускания.
Недержание мочи может быть связано с изменениями в самом мочеиспускательном канале, а также сфинктерном аппарате, что приводит к нарушению функции замыкательного аппарата. Недержание мочи может быть связано с ослаблением и дислокацией связочного аппарата уретровезикального сегмента и неизмененного мочеиспускательного канала.
Лечение недержания мочи в Саратове
Сарклиник (Саратов, Россия) проводит лечение недержания мочи в Саратове. Если у Вас частое затрудненное мочеиспускание, боль после или во время мочеиспускания, частое мочеиспускание, жжение, рези, частые позывы, кровь, болезненное учащенное мочеиспускание, проблемы с мочеиспусканием, ночной энурез, обращайтесь в Сарклиник.
Рефлекс мочеиспускания. Воздействие головного мозга на мочеиспускание
а) Рефлекс мочеиспускания. На рисунке ниже показано, что на относительно постоянном фоне давления по мере наполнения пузыря возникает множество быстрых колебаний в виде мочеиспускательных сокращений (изображены на графике прерывистыми линиями). Эти сокращения возникают рефлекторно, стимулом для рефлекса служит активация рецепторов растяжения стенки пузыря, особенно отдела задней уретры, который начинает заполняться при высоком внутрипузырном давлении. Чувствительные импульсы от рецепторов растяжения распространяются в крестцовые сегменты спинного мозга по тазовым нервам, возвращаясь оттуда к пузырю по парасимпатическим порциям тех же нервов.
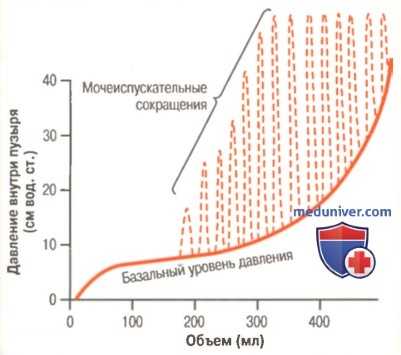
Нормальная цистометрограмма, на которой пунктиром показаны быстрые колебания давления, вызванные рефлексом мочеиспускания
Мочеиспускательные сокращения при частичном заполнении пузыря в течение нескольких секунд обычно самопроизвольно приводят к расслаблению детрузора, и давление возвращается к исходному уровню. Поскольку пузырь продолжает наполняться, рефлекс мочеиспускания возникает все чаще, а сила сокращений детрузора увеличивается.
Возникнув однажды, рефлекс мочеиспускания становится самоподдерживаемым, т.е. первичное сокращение пузыря активирует рецепторы растяжения, поток чувствительной импульсации от пузыря и задней уретры нарастает, усиливая рефлекторное сокращение стенки. Цикл повторяется вновь, пока мочевой пузырь не достигнет высокой степени сокращения. Затем через несколько секунд (иногда проходит более 1 мин) самоподдерживаемый рефлекс мочеиспускания угасает, позволяя пузырю расслабиться.
Итак, рефлекс мочеиспускания является завершенным циклом реакций, состоящим из следующих периодов: (1) постепенно и быстро возрастающего давления; (2) стойкого поддержания давления; (3) возврата давления к банальному тонусу мочевого пузыря. Рефлекс мочеиспускания, возникнув и не завершившись изгнанием мочи, затормаживается, пребывая в таком состоянии от нескольких минут до 1 ч и более, вплоть до наступления следующего цикла. Поскольку мочевой пузырь наполняется все сильнее, частота и выраженность рефлекса мочеиспускания возрастают все больше.
Став достаточно сильным, рефлекс мочеиспускания запускает другую рефлекторную реакцию, которая реализуется с помощью тормозного влияния срамных нервов на наружный сфинктер уретры. Если торможение будет преобладать над произвольными сигналами ЦНС, увеличивающими тонус наружного сфинктера, произойдет мочеиспускание. В противном случае мочевой пузырь будет наполняться до тех пор, пока рефлекс мочеиспускания не станет более выраженным.
б) Способность головного мозга оказывать содействие или подавлять мочеиспускание. Рефлекс мочеиспускания относится к вегетативным рефлексам спинного мозга, однако его можно подавить или усилить с помощью высших отделов головного мозга, которые включают: (1) столовые центры, вызывающие стойкое возбуждение и торможение, расположенные преимущественно в мосте\ (2) несколько центров, расположенных в коре и в основном выполняющих тормозную функцию, иногда способных оказывать и возбуждающее действие.
Рефлекс мочеиспускания является основой одноименного процесса, окончательная роль в его регуляции, однако, принадлежит высшим отделам ЦНС.
1. Центры, расположенные в головном мозге, способствуют постоянному слабому торможению рефлекса мочеиспускания. Торможение прекращается лишь при осознанном желании помочиться.
2. Высшие центры способны предотвратить мочеиспускание даже при начавшемся опорожнении пузыря посредством тонического сокращения наружного сфинктера, которое продолжается вплоть до подходящего момента, когда мочеиспускание может быть вновь продолжено.
3. Корковые влияния могут содействовать активации центра мочеиспускания, расположенного в крестцовом отделе, и одновременному с ним торможению сокращения наружного сфинктера уретры, что может привести к мочеиспусканию наполненного пузыря.
Произвольное мочеиспускание обычно вызвано следующими причинами: произвольным сокращением брюшной стенки, которое способствует повышению давления внутри пузыря, попаданию мочи в область шейки и задней уретры, растяжению стенок, возбуждению механорецепторов, активации рефлекса мочеиспускания и одновременному торможению наружного сфинктера уретры. При мочеиспускании, как правило, пузырь опорожняется целиком, за редким исключением в нем остается более 5—10 мл мочи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Физиология мочевого пузыря. Иннервация мочевого пузыря
Мочеиспускание — процесс, в результате которого опорожняется наполненный мочевой пузырь. Процесс состоит из двух этапов. Первый этап — постепенное наполнение мочевого пузыря до тех пор, пока напряжение его стенок не достигнет предельного уровня, что приводит ко второму этапу, на котором благодаря рефлексу мочеиспускания происходит опорожнение мочевого пузыря или возникает осознанный позыв к мочеиспусканию. Несмотря на то, что рефлекс мочеиспускания регулируется автономной нервной системой с центрами в спинном мозге, он может быть заторможен или активирован под влиянием корковых или стволовых структур.
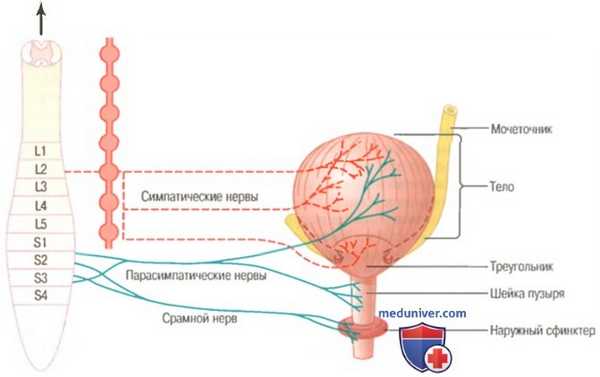
Мочевой пузырь и его иннервация
а) Физиологическая анатомия и нервные связи мочевого пузыря. Мочевой пузырь, изображенный на рисунке выше, представляет собой камеру из гладких мышц и состоит из двух основных частей: (1) тела, в котором собирается моча; (2) шейки — воронкообразного продолжения тела, идущего вниз и кпереди в область урогенитального треугольника, соединяясь с уретрой. Нижнюю часть шейки пузыря из-за связи с уретрой также называют задней уретрой.
Гладкую мышцу пузыря называют детрузором. Его мышечные волокна распространяются во всех направлениях, при сокращении мышцы давление в пузыре возрастает от 40 до 60 мм рт. ст. Следовательно, сокращения детрузора является главным моментом опорожнения пузыря. Гладкие мышцы детрузора, соединяясь в единое целое, создают между собой электрические контакты с низким сопротивлением. Следовательно, потенциал действия способен распространяться по детрузору от клетки к клетке, вызывая затем одновременное сокращение всего органа целиком.
На задней стенке пузыря, сразу выше шейки, находится небольшая треугольная область, называемая мочевым треугольником. Самый нижний угол треугольника обращен к задней уретре. Два мочеточника впадают в мочевой пузырь в области верхних углов треугольника. Опознать область треугольника можно по следующему признаку: слизистая оболочка, выстилающая пузырь изнутри, в области треугольника является гладкой в отличие от других частей, где она образует складки. Каждый мочеточник перед впадением в мочевой пузырь направляется к нему под косым углом, проходя в толще детрузора под слизистой на протяжении 1-2 см.
Длина шейки пузыря (задней уретры) составляет 2-3 см, ее стенка состоит из мышечных волокон детрузора, переплетенных с большим количеством эластических волокон. Мышечную ткань данной области называют внутренним сфинктером. Его тонические сокращения в норме не позволяют моче находиться в шейке и задней уретре, предотвращая таким образом опорожнение мочевого пузыря до тех пор, пока давление в нем не достигнет критической величины.
Задняя уретра, продолжаясь, прободает урогенитальную диафрагму, содержащую мышечный слой, называемый наружным сфинктером мочевого пузыря. Эта мышца — поперечнополосатая, ее сокращения — произвольные в отличие от других отделов мочевого пузыря, стенка которого содержит гладкие мышцы. Мускулатура наружного сфинктера находится под контролем нервной системы, подчиняясь сознанию. Такой осознанный контроль способен подавить непроизвольную попытку опорожнить мочевой пузырь.
б) Иннервация мочевого пузыря. Основная иннервация мочевого пузыря осуществляется тазовыми нервами, являющимися частью крестцового сплетения спинного мозга, в основном на уровне S2 и S3. В состав тазовых нервов входят как чувствительные, так и двигательные волокна. Информация о степени растяжения стенки мочевого пузыря распространяется по чувствительным волокнам. Сигналы о растяжении задней уретры особенно интенсивны, именно они в основном ответственны за активацию рефлексов, направленных на опорожнение мочевого пузыря.
Двигательные волокна тазовых нервов являются парасимпатическими, они заканчиваются в ганглиях стенки пузыря, откуда берут начало короткие постганглионарные волокна, иннервирующие детрузор.
Помимо парасимпатической иннервации с помощью тазовых нервов в нервной регуляции мочевого пузыря участвуют еще два вида волокон. Наиболее важными являются соматические двигательные волокна, иннервирующие с помощью срамного нерва произвольную скелетную мускулатуру наружного сфинктера пузыря. Мочевой пузырь также получает симпатическую иннервацию от подчревного нерва, содержащего волокна в основном от сегмента L2 спинного мозга. Эти симпатические волокна иннервируют преимущественно сосуды и мало влияют на сокращения стенки. В составе симпатических нервов содержатся также чувствительные волокна, способные играть важную роль в формировании ощущений переполнения пузыря и в некоторых случаях — боли.
Высшие центры контроля мочеиспускания: цикл мочеиспускания, его нарушения
Нижние мочевыводящие пути разделены на два отдела—вместилище мочи (мочевой пузырь), а также собственно выводящие пути—уретру и наружный сфинктер уретры, действующих скоординировано для хранения и выведения мочи. На уровне спинного мозга парасимпатические нейроны крестцовых сегментов вызывают сокращение мочевого пузыря (детрузора). Симпатические нейроны поясничных сегментов угнетают парасимпатические влияния и позволяют мочевому пузырю наполниться.
Двигательные нейроны крестцовых сегментов, иннервирующие наружный сфинктер уретры, вносят вклад в функционирование обеих систем: при их возбуждении облегчается накопление мочи, при их торможении—облегчается ее выведение. Взаимодействие между этими системами происходит на различных уровнях ЦНС.
Мостовой центр контроля мочеиспускания (ядро Баррингтона) находится в парамедианной мостовой ретикулярной формации с каждой стороны, соединяясь по срединной линии. Отсюда отходят волокна крупноклеточных нейронов к отвечающим за мочеиспускание парасимпатическим нейронам в сегментах S2-S4 спинного мозга. Возбуждение центра контроля мочеиспускания приводит к акту мочеиспускания посредством повышения внутрипузырного давления (в результате сокращения гладких мышц стенки мочевого пузыря) и одновременного расслабления поперечно-полосатых мышц наружного уретрального сфинктера (вследствие возбуждения ГАМК-ергических вставочных нейронов ядра Онуфа, образующих синапсы с крестцовыми сегментами спинного мозга).
Аксоны этих двигательных нейронов проходят в составе половых нервов, иннервирующих наружный уретральный сфинктер. (В более латеральном отделе ретикулярной формации моста расположена L-зона, имеющаяся у млекопитающих, от которой волокна направляются к ядру Онуфа и вызывают сокращение наружного сфинктера уретры. Мостовой центр контроля мочеиспускания обозначают как М-зону, однако его взаимодействие с L-зоной вызывает сомнения.)
На более высоких уровнях к клеткам латерального отдела правого ОВСВ подходят восходящие волокна от задних рогов крестцовых сегментов, а от них—возбуждающие волокна к островку, который генерирует чувство наполненности мочевого пузыря и передает возбуждение на медиальные отделы лобной коры. Возбуждение латерального отдела ОВСВ осуществляет также правый гипоталамус. Часть спиноретикулярных волокон от крестцовых сегментов возбуждает L-зону. Другие волокна переключаются через таламус на клетки правой передней поясной коры (ППК), возбуждающиеся в ситуациях, требующих концентрации внимания.
Такое доминирование правых отделов может быть связано с эмоциональными аспектами мочеиспускания. При функциональном исследовании мозга было установлено, что дальнейшее заполнение жидкостью уже полного мочевого пузыря приводит к активации островка и дорсальной передней поясной коры/дополнительной моторной области. Когда мочевой пузырь не наполнен, заполнение жидкостью приводит к активации среднего мозга и парагиппокампальной области, осуществляющих бессознательный контроль афферентных сигналов от мочевого пузыря.
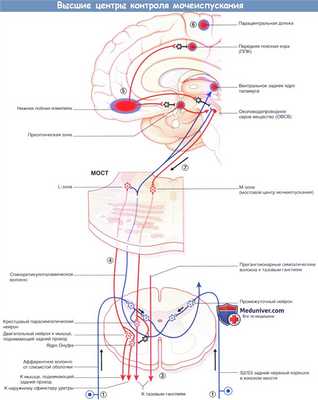
а) Цикл мочеиспускания:
1. Когда мочевой пузырь заполнен наполовину, восходящие волокна от рецепторов растяжения в детрузоре и слизистой оболочке в мочепузырном треугольнике передают эту информацию по спиноретикулярным волокнам через таламус к мосту, среднему мозгу и мозжечку.
2. От коры островка информация поступает в центр принятия решений в медиальной лобной коре, которая получает данные о степени наполнения мочевого пузыря.
3. Активация симпатической системы увеличивается постепенно, позволяя увеличить растяжимость мочевого пузыря (через β2-адренорецепторы). При взаимодействии с α2-адренорецепторами происходит торможение парасимпатических нейронов.
4. Спиноретикулярные волокна, образующие синапсы с L-зоной моста, возбуждают ядро Онуфа в крестцовых сегментах спинного мозга, повышая, таким образом, тонус наружного сфинктера уретры.
5. При полном заполнении возникает ощущение непреодолимого желания. При неподходящем времени или месте активируется отдел медиальной лобной извилины. Эта область тормозит ППК, уменьшая уровень ее активности путем возбуждения ее тормозных вставочных нейронов. Аналогичным образом через переключение в гипоталамусе и среднем мозге происходит торможение пре-оптической области и ОВСВ посредством возбуждения тормозных нейронов.
6. Последняя, но кратковременная мера —произвольное сокращение мышц тазовогодна. Команду на сокращение посылает лобная кора к промежностному отделу в медиальной области моторной коры парацентральной дольки.
7. Когда время и место позволяет, медиальная лобная извилина «освобождает троих своих пленников». Происходит расслабление тазового дна, гипоталамус активирует М-зону ОВСВ, одновременно с этим ингибируя L-зону путем возбуждения тормозных вставочных нейронов. Правостороннее доминирование центра контроля мочеиспускания согласуется с клиническими данными: у пациентов обоих полов, перенесших инсульт, недержание мочи чаще возникает при правосторонней локализации очага.
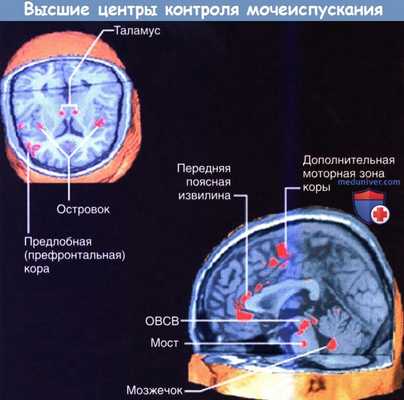
Показаны высокоактивные области при функциональной магнитно-резонансной томографии (фМРТ) в фазу наполнения мочевого пузыря в цикле мочеиспускания.
ОВСВ — околоводопроводное серое вещество. Мост — подразумевается мостовой центр контроля мочеиспускания.
б) Роль моноаминов. К двигательным и чувствительным ядрам спинного мозга, иннервирующим мочевой пузырь, подходит огромное количество серотонинергических нисходящих волокон от большого ядра шва (БЯШ) продолговатого мозга. Доказано, что растяжение мочевого пузыря приводит к стимуляции БЯШ (путем спиноретикулярной активации ОВСВ). Кратко излагая, контроль мочеиспускания на низшем уровне означает, что БЯШ создает тонус мочевого пузыря, направленный, прежде всего, на его наполнение.
Норадренергические нисходящие волокна из голубого пятна к передним рогам спинного мозга усиливают действие глутамата, локально вырабатываемого из клеток ядра Онуфа, увеличивая, тем самым, тонус наружного сфинктера в фазу наполнения.
в) Императивное недержание мочи. Императивное недержание мочи — неспособность взрослой женщины контролировать опорожнение мочевого пузыря до завершения фазы наполнения цикла мочеиспускания. Оно характеризуется неотложным позывом, быстро переходящим в неконтролируемое мочеиспускание, независимо от обстоятельств (отсюдатермин — «гиперактивный мочевой пузырь», или «гиперактивность детрузора»), Во многих случаях в анамнезе имеется указание на раздраженный мочевой пузырь в детском возрасте в форме частого дневного мочеиспускания и/или ночного энуреза (ночного недержания мочи).
При функциональном исследовании мозга (фМРТ) у здорового взрослого человека можно обнаружить повышение активности правой островковой области, которая, вероятно, отвечает за повышенную реактивность мочевого пузыря, и передней (отвечающей за эмоции) области поясной коры, обусловливающей возникновение неотложного позыва и «страх» неизбежного мочеиспукания.
G-белковые мускариновые рецепторы, активируемые постганглионарными волокнами тазовых ганглиев, в большом количестве присутствуют в детрузоре мочевого пузыря. Соответственно, препаратами выбора в данном случае служат блокаторы м-холинорецепторов. Однако появление антихолинергических побочных эффектов, таких как сухость во рту и запор, может потребовать отмены терапии.
В последние годы для лечения гиперактивности детрузора все чаще используют ботулотоксин. Известно, что он нарушает взаимодействие между холинергическими синаптическими везикулами и мышечными волокнами (как гладкими, так и поперечно-полосатыми), делая синаптическую передачу неэффективной. Гибкий цистоскоп проводят через уретру и выполняют многочисленные небольшие инъекции ботокса в стенку мочевого пузыря. Для получения долговременного результата процедуру повторяют 2 раза в год.
Недержание мочи у женщин
Недержание мочи у женщин - это нарушение мочеиспускания, сопровождающееся невозможностью произвольной регуляции опорожнения мочевого пузыря. В зависимости от формы проявляется бесконтрольным подтеканием мочи при напряжении или в покое, внезапными и неудержимыми позывами помочиться, неосознанным недержанием мочи. В рамках диагностики недержания мочи у женщин проводится гинекологический осмотр, УЗИ мочеполовой системы, уродинамические исследования, функциональные тесты, уретроцистоскопия. Методы консервативной терапии могут включать специальные упражнения, фармакотерапию, электростимуляцию. При неэффективности выполняются слинговые и иные операции.
Общие сведения
Недержание мочи у женщин – непроизвольное и неконтролируемое выделение мочи из уретры, обусловленное нарушениями различных механизмов регуляции микции. Согласно имеющимся данным, с непроизвольным выделением мочи в репродуктивном возрасте сталкивается каждая пятая женщина, в перименопаузальном и раннем менопаузальном возрасте - каждая третья, а в пожилом (после 70 лет) – каждая вторая.
Проблема недержания мочи наиболее актуальна для рожавших женщин, особенно имеющих в анамнезе естественные роды. Недержание мочи имеет не только гигиенический, но и медико-социальный аспект, поскольку оказывает выраженное отрицательное влияние на качество жизни, сопровождается вынужденным снижением физической активности, неврозами, депрессиям, сексуальной дисфункцией. Медицинские стороны данного нарушения рассматриваются специалистами в сфере теоретической и клинической урологии, гинекологии, психотерапии.
Причины
Предпосылками для стрессового недержания мочи у женщин могут служить ожирение, запоры, резкое похудение, тяжелый физический труд, лучевая терапия. Известно, что заболеванием чаще страдают рожавшие женщины, при этом не столь важно количество родов, сколько их течение. Рождение крупного плода, узкий таз, эпизиотомия, разрывы мышц тазового дна, использование акушерских щипцов – эти и другие факторы являются предопределяющими для последующего развития инконтиненции.
Непроизвольное мочеиспускание обычно отмечается у пациенток менопаузального возраста, что связано с возрастным дефицитом эстрогена и других половых стероидов и возникающими на этом фоне атрофическими изменениями органов мочеполовой системы. Свою лепту вносят операции на органах малого таза (оофорэктомия, аднексэктомия, гистерэктомия, пангистерэктомия, эндоуретральные вмешательства), опущение и выпадение матки, хронические циститы и уретриты.
Непосредственным производящим фактором стрессового недержания выступает любое напряжение, приводящее к повышению внутрибрюшного давления: кашель, чихание, быстрая ходьба, бег, резкие движения, подъем тяжестей и другое физическое усилие. Предпосылки возникновения ургентных позывов такие же, как при стрессовом недержании, а провоцирующими факторами могут выступать различные внешние раздражители (резкий звук, яркий свет, льющаяся из крана вода).
Рефлекс-недержание может развиваться как следствие повреждений головного и спинного мозга (травм, опухолей, энцефалита, инсульта, рассеянного склероза, болезни Альцгеймера, болезни Паркинсона и др.). Ятрогенное недержание возникает как побочный эффект некоторых лекарственных препаратов (мочегонных, седативных, адреноблокаторов, антидепрессантов, колхицина и др.) и исчезает после отмены этих средств.
Патогенез
Механизм возникновения стрессового недержания мочи у женщин связан с недостаточностью уретрального или пузырного сфинктеров и/или слабостью структур тазового дна. Важная роль в регуляции мочеиспускания отводится состоянию сфинктерного аппарата – при изменениях архитектоники (соотношения мышечных и соединительнотканных компонентов) нарушается сократимость и растяжимость сфинктеров, в результате чего последние становятся неспособными регулировать выделение мочи.
В норме континенция (удержание) мочи обеспечивается положительным градиентом уретрального давления (т. е. давление в уретре выше, чем в мочевом пузыре). Непроизвольное выделение мочи происходит в том случае, если этот градиент изменяется на отрицательный. Непременным условием произвольного мочеиспускания является стабильное анатомическое положение органов малого таза относительно друг друга. При ослаблении миофасциального и связочного аппарата нарушается опорно-фиксационная функция тазового дна, что может сопровождаться опущением мочевого пузыря и уретры.
Патогенез императивного недержания мочи связан с нарушением нервно-мышечной передачи в детрузоре, приводящим к гиперактивности мочевого пузыря. В этом случае при накоплении даже небольшого количества мочи возникает сильный, нестерпимый позыв к микции.
Классификация
По месту выделения мочи различают трансуретральное (истинное) и экстрауретральное (ложное) недержание. При истинной форме моча выделяется по интактной уретре; при ложной – из аномально расположенных или поврежденных мочевых путей (из эктопически расположенных мочеточников, экстрофированного мочевого пузыря, мочевых свищей). В дальнейшем речь пойдет исключительно о случаях истинной инконтитенции. У женщин встречаются следующие разновидности трансуретрального недержания мочи:
- Стрессовое – непроизвольное выделение мочи, связанное с несостоятельностью уретрального сфинктера либо слабостью мускулатуры тазового дна.
- Императивное (ургентное, гиперактивный мочевой пузырь) – нестерпимые, несдерживаемые позывы, обусловленные повышенной реактивностью мочевого пузыря.
- Смешанное – сочетающее в себе признаки стрессового и императивного недержания (внезапная, неудержимая потребность помочиться возникает при физическом напряжении, вслед за чем происходит неконтролируемое мочеиспускание.
- Рефлекс-недержание (нейрогенный мочевой пузырь) – самопроизвольное выделение мочи, обусловленное нарушением иннервации мочевого пузыря.
- Ятрогенное - вызывается прием некоторых лекарственных веществ.
- Прочие (ситуативные) формы - энурез, недержание мочи от переполнения мочевого пузыря (парадоксальная ишурия), при половом акте.
Первые три вида патологии встречаются в большинстве случаев, на все остальные приходится не более 5-10%. Стрессовая инконтиненция классифицируется по степеням: при легкой степени неудержание мочи происходит при физическом усилии, чихании, кашле; при средней – во время резкого вставания, бега; при тяжелой – во время ходьбы или в покое. Иногда в урогинекологии используется классификация, основанная на количестве используемых гигиенических прокладок: I степень - не более одной в сутки; II степень - 2–4; III степень - более 4-х прокладок в сутки.
Симптомы недержания мочи
При стрессовой форме заболевания начинают замечать непроизвольное, без предварительного позыва к мочеиспусканию, подтекание мочи, которое случается при каком-либо физическом напряжении. По мере прогрессирования патологии количество теряемой мочи увеличивается (от нескольких капель до практически всего объема мочевого пузыря), а толерантность к физической нагрузке уменьшается.
Ургентное недержание может сопровождаться целым рядом других симптомов, характерных для гиперактивного мочевого пузыря: поллакиурией (учащением мочеиспускания свыше 8 раз в сутки), ноктурией, императивными позывами. Если инконтиненция сочетается с опущением мочевого пузыря, может отмечаться дискомфорт или боли внизу живота, чувство неполного опорожнения, ощущение инородного тела во влагалище, диспареуния.
Осложнения
Сталкиваясь с неконтролируемым подтеканием мочи, женщина испытывает не только гигиенические проблемы, но и серьезный психологический дискомфорт. Пациентка вынуждена отказываться от привычного образа жизни, ограничивать свою физическую активность, избегать появления в публичных местах и в компании, отказываться от секса.
Постоянное подтекание мочи чревато развитием дерматита в паховой области, рецидивирующих мочеполовых инфекций (вульвовагинита, цистита, пиелонефрита), а также нервно-психических расстройств – неврозов и депрессии. Однако в силу стыдливости или ложного представления о недержании мочи, как о «неизбежном спутнике возраста», женщины крайне редко обращаются с этой проблемой за медицинской помощью, предпочитая мириться с очевидными неудобствами.
Диагностика
Пациентка, столкнувшаяся с проблемой недержания мочи, должна быть обследована врачом-урологом и гинекологом. Это позволит не только установить причины и форму инконтиненции, но и выбрать оптимальные пути коррекции. При сборе анамнеза врача интересует давность появления недержания, его связь с нагрузкой или другими провоцирующими факторами, наличие императивных позывов и других дизурических симптомов (жжения, резей, болей). При беседе уточняются факторы риска: травматичные роды, хирургические вмешательства, неврологическая патология, особенности профессиональной деятельности.
Обязательно проводится осмотр на гинекологическом кресле; это позволяет выявить пролапс гениталий, уретро-, цисто- и ректоцеле, оценить состояние кожи промежности, обнаружить мочеполовые свищи, провести функциональные пробы (проба с натуживанием, кашлевая проба), провоцирующие непроизвольное мочеотделение. До повторного приема (в течение 3-5 дней) пациентке предлагается вести дневник мочеиспусканий, где отмечается частота микций, объем каждой выделенной порции мочи, количество эпизодов недержания, число использованных прокладок, объем потребляемой в сутки жидкости.
Для оценки анатомо-топографических взаимоотношений органов малого таза проводится гинекологическое УЗИ, УЗИ мочевого пузыря. Из лабораторных методов обследования наибольший интерес представляют общий анализ мочи, бакпосев мочи на флору, обзорная микроскопия мазка. Методы уродинамического исследования включает урофлоуметрию, цистометрию наполнения и опорожнения, профилометрию внутриуретрального давления – эти диагностические процедуры позволяют оценить состояние сфинктеров, дифференцировать стрессовое и ургентное недержание мочи у женщин.
При необходимости функциональное обследование дополняется методами инструментальной оценки анатомического строения мочевыводящих путей: уретроцистографией, уретроскопией и цистоскопией. Итогом обследования становится заключение, отражающее форму, степень и причины недержания.
Лечение недержания мочи у женщин
Консервативное лечение
Если отсутствует какая-либо грубая органическая патология, обусловливающая инконтиненцию, лечение начинают с консервативных мер. Пациентке рекомендуют нормализовать вес (при ожирении), отказаться от курения, провоцирующего хронический кашель, исключить тяжелый физический труд, соблюдать бескофеиновую диету. На начальных стадиях могут быть эффективны упражнения, направленные на укрепление мышц тазового дна (гимнастика Кегеля), электростимуляция мышц промежности, БОС-терапия. При сопутствующих нервно-психических расстройствах может потребоваться помощь психотерапевта.
Фармакологическая поддержка при стрессовой форме инконтиненции может включать назначение антидепрессантов (дулоксетина, имипрамина), эстрогенов местного применения (в виде вагинальных свечей или крема) или системную ЗГТ. Для лечения императивного недержания применяются М-холинолитики (толтеродин, оксибутинин, солифенацин), α-адреноблокаторы (алфузозин, тамсулозин, доксазозин), имипрамин, заместительная гормонотерапия. В некоторых случаях пациентке могут назначаться внутрипузырные инъекции ботулинического токсина типа А, периуретральное введение аутожира, филлеров.
Хирургическое лечение
Хирургия стрессового недержания мочи у женщин насчитывает более 200 различных методик и их модификаций. Наиболее распространенными способами оперативной коррекции стресс-инконтиненции на сегодняшний день являются слинговые операции (ТОТ, TVT, TVT-О, TVT-S). Несмотря на различия в технике исполнения, они базируются на едином общем принципе - фиксации уретры с помощью «петли» из инертного синтетического материала и снижении ее гипермобильности, предотвращающих утечку мочи.
Однако, несмотря на высокую эффективность слинговых операций, у 10-20% женщин развиваются рецидивы. В зависимости от клинических показаний возможно выполнение других видов хирургических вмешательств: уретроцистопексии, передней кольпорафии с репозицией мочевого пузыря, имплантации искусственного сфинктера мочевого пузыря и др.
Прогноз и профилактика
Прогноз определяется причинами развития, тяжестью патологии и своевременностью обращения за медицинской помощью. Профилактика состоит в отказе от вредных привычек и зависимостей, контроле веса, укреплении пресса и мышц тазового дна, контроле за дефекацией. Важным аспектом является бережное ведение родов, адекватное лечение урогенитальных и неврологических заболеваний. Женщинам, столкнувшимся со столь интимной проблемой, как недержание мочи, необходимо преодолеть ложную стыдливость и как можно раньше обратиться за специализированной помощью.
Читайте также:
