Рентгенограмма, КТ, МРТ при хроническом реактивном артрите
Добавил пользователь Дмитрий К. Обновлено: 16.01.2026
В последние годы отмечается рост заболеваемости реактивным артритом. Причины и механизм развития болезни изучены далеко не полностью, но уже существуют клинически подтвержденные схемы лечения, позволяющие подавлять воспалительный процесс на ранних стадиях. Надеемся, что информация из этой статьи поможет пациентам своевременно заподозрить заболевание и обратиться за медицинской помощью. Как лечить реактивный артрит, хорошо знают специалисты московской клиники «Парамита».
Что такое реактивный артрит (РеА)
Термин «реактивный артрит» впервые был использован более 50 лет назад для названия артритов, развивающихся после перенесенного иерсиниоза при отсутствии в суставах возбудителей инфекции. Но уже через несколько лет это название стали связывать с некоторыми инфекциями желудочно-кишечного тракта, мочеполовых органов и носоглотки.
В настоящее время реактивным артритом считается негнойное воспаление суставов, развивающееся не позднее, чем через 6 – 8 недель после перенесенной урогенитальной, кишечной или носоглоточной инфекции. Код по МКБ-10 М02.
Болеют чаще молодые мужчины в возрасте 17 – 40 лет после перенесенных половых инфекций (женщины болеют значительно реже). У детей, подростков, а также лиц любого возраста и пола реактивный артрит может развиваться после перенесенных кишечных инфекций, а также инфекций носоглотки.
Распространенность РеА в нашей стране среди взрослых около 43 на 100000 населения, среди детей - 99, среди подростков - 172. Заболеваемость растет, что во многом связано с генетической предрасположенностью, бессимптомным течением инфекций и несвоевременным назначением адекватного лечения.
Выделяют также синдром Рейтера, развивающийся после перенесенной урогенитальной инфекции и проявляющийся в виде трех основных симптомов: артрита, конъюнктивита и уретрита.
Причины заболевания
Основными причинами реактивного артрита являются перенесенная инфекция и генетическая предрасположенность. К инфекциям, способным вызывать РеА, относятся:
- урогенитальная форма РеА – хлимидиоз, уреаплазмоз, микоплазмоз;
- кишечная форма РеА – шигенеллез (дизентерия), сальмонеллез, иерсиниоз, кишечная инфекция, вызванная кишечной палочкой;
- носоглоточная форма – перенесенные носоглоточные инфекции, вызванные стафилококковой, стрептококковой и др. инфекцией.
Перенесенная инфекция является триггером (пусковым фактором), запускающим цепь иммуно-аллергических и воспалительных реакций. Происходит это преимущественно у генетически предрасположенных лиц, имеющих в организме антиген HLA–B27, вызывающий дисбаланс в иммунной системе, что приводит к усиленному образованию простагландинов и цитокинов – биологически активных веществ, вызывающих воспаление.
Длительный воспалительный процесс поддерживается также не полностью удаленными инфекционными возбудителями и появлением антител к ним. Особенно длительно протекают реактивные артриты, вызванные урогенитальной инфекцией (хламидиями, микоплазмами, уреаплазмами), внедряющейся в клетки и сохраняющей жизнеспособность в течение длительного времени. Сбои в иммунной системе вызывают аллергические и аутоиммунные (с аллергией на собственные ткани организма) процессы, также поддерживающие длительное воспаление.
Симптомы реактивного артрита
Независимо от причины заболевания, реактивный артрит развивается одинаково. К моменту появления первых симптомов реактивного артрита все проявления триггерной инфекции заканчиваются или протекают незаметно.
Боль, отек и покраснение над пораженным суставом - одни из первых симптомов реактивного артрита
Первые признаки РеА
Заболевание начинается через 3 – 30 дней (иногда больше) после перенесенной инфекции остро с повышения температуры тела, головной боли, недомогания, появления воспалительного процесса в суставах. Поражаются чаще один или несколько асимметрично расположенных суставов нижних конечностей. Чаще всего это коленный, голеностопный и суставы пальцев стоп.
Кожа и подкожные ткани над пораженным суставом покрасневшие, отекшие, болезненные. Иногда сразу же появляются боли в нижней части спины – признак поражения крестцово-подвздошных сочленений и суставов позвоночника. При появлении первых признаков воспаления суставов необходимо обращаться в врачу. В клинике «Парамита» вам обязательно помогут.
Явные симптомы
Реактивный артрит может протекать в виде:
- острого воспалительного процесса – до 3-х месяцев;
- подострого – в течение 3 – 6 месяцев;
- затяжного – 6 – 12 месяцев;
- хронического – более 12 месяцев;
- рецидивирующего – с рецидивами и ремиссиями.
Кроме симптомов реактивного артрита с болями и нарушением функции пораженных суставов характерно также поражение околосуставных тканей – связок, сухожилий, околосуставных капсул (энтезиты). Особенно характерно поражение пятки (подпяточный бурсит), сопровождающееся сильными болями и воспаление околосуставных тканей, а также 1-го пальца стопы с покраснением и отеком тканей – «палец-сосиска». Такие симптомы могут полностью нарушать функцию нижних конечностей – передвигаться становится невозможно из-за боли.
РеА урогенитального происхождения часто сочетается с длительно протекающим уретритом у мужчин или цервицитом у женщин, а также с поражением глаз (синдром Рейтера). Поражение глаз может протекать в виде небольшого конъюнктивита, но в некоторых случаях поражаются и более глубокие оболочки глаза.
Иногда при реактивном артрите появляются псориазоподобные высыпания на коже, ладонях и подошвах, а также похожие на псориатические поражения ногтей. На слизистой полости рта появляются безболезненные эрозии. Возможно также увеличение лимфатических узлов в паховой области.
Опасные симптомы
Наиболее опасным является реактивный артрит, связанный с урогенитальной инфекцией. Эта форма заболевания склонна к длительному рецидивирующему течению с последующим формированием ревматоидоподобного течения. Поэтому очень важно своевременно проводить адекватное лечение артрита.
Чем опасно заболевание
Опасность реактивного артрита в том, что он может перейти в длительно протекающее хроническое рецидивирующее заболевание с трудом поддающееся лечению.
Стадии РеА
Воспалительный процесс в суставах протекает в несколько стадий:
- начальная – при остром начале появляются общие симптомы: лихорадка, головная боль, недомогание, а также воспаление, отечность и болезненность суставов; вначале чаще поражаются голеностопные суставы и суставы 1-го пальца стопы;
- развернутая - асимметричное поражение суставов ног (снизу вверх), начиная от голеностопных суставов до коленных; появляются боли в нижней части спины, связанные с поражением суставов позвоночника, кожные высыпания, эрозии на слизистых, увеличение лимфоузлов; при синдроме Рейтера – конъюнктивиты и уретриты;
- завершающая – при кишечной и носоглоточной форме реактивного артрита воспалительный процесс заканчивается через 3 месяца выздоровлением; при подостром течении процесс может длиться до 6 месяцев и также заканчиваться выздоровлением; урогенитальная форма РеА часто протекает хронически.
Возможные осложнения

Хронический реактивный артрит может стать причиной хромоты
Реактивный артрит нужно начинать лечить как можно раньше.
Длительный воспалительный процесс может привести к появлению хронических болей, особенно, в области пятки, стопы и пальцев ног, что приведет к хромоте.
При длительном хроническом течении синдрома Рейтера возможно поражение зрительного нерва и слепота, а также к поражение репродуктивной системы и бесплодие.
Что делать при обострении
Если воспалительный процесс принял хроническое рецидивирующее течение, то необходимо проводить длительное лечение под контролем врача. При появлении первых признаков рецидива реактивного артрита следует:
- ограничить двигательную активность;
- принять лекарство из группы НПВП (нестероидных противовоспалительных препаратов) – Диклофенак, Ибупрофен, Мелоксикам; таблетку любого средства можно принять внутрь, а наружно нанести на область пораженного сустава крем, гель или мазь с тем же составом;
- срочно обратиться к лечащему врачу за назначением адекватного лечения.
Возможная локализация воспаления
При кишечной и урогенитальной формах реактивного артрита чаще поражаются суставы нижних конечностей. При носоглоточной форме – суставы верхних конечностей и височно-челюстной сустав.
Артрит нижних конечностей
Поражение нижних конечностей преимущественно начинается с больших пальцев ног и поднимается вверх (симптом лестницы), асимметрично поражая вышележащие суставы. При реактивном артрите воспаляются от одного до пяти суставов:
- межфаланговые пальцев ног; чаще всего поражается I палец стопы, он отекает и краснеет – симптом «палец-сосиска»; с поражением окружающих тканей; особенно характерно поражение сухожилий и связок в пяточной области с формированием рыхлых пяточных шпор, что вызывает постоянную боль, усиливающуюся при хождении и наступлению на пятку;
- коленные – для этой локализации характерно образование большого количества экссудата (воспалительной жидкости в суставе), что приводит к образованию подколенных кист; разрыв кист приводит к развитию тромбофлебитов и нарушению венозного кровообращения;
- тазобедренные – поражается редко, протекает в виде умеренных суставных болей.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Артрит верхних конечностей
Локализация реактивного артрита в суставах верхних конечностей встречается гораздо реже. В основном это происходит при заболеваниях носоглотки и стоматологических инфекционно-воспалительных процессах.
Чаще всего при РеА поражаются суставы:
- локтевой – локоть отекает, краснеет, становится болезненным, рука с трудом сгибается и разгибается;
- лучезапястный с поражением связок и сухожилий кисти – боли в суставе передаются на кисть; сильная боль не позволяет сжимать и разжимать кисть, удерживать в ней предметы;
- плечевой – поражается редко, характерна отечность и болезненность.
Височно-челюстной артрит
Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Триггером являются инфекции носоглотки, уха и полости рта. Характерна небольшая припухлость, покраснение и отечность в области развития реактивного артрита. При открытии рта наблюдается небольшая асимметричность, может нарушаться и становиться болезненным процесс жевания. Заболевание протекает остро или подостро, хорошо лечится, прогноз благоприятный.
Диагностика
Диагностика реактивного артрита включает в себя выявление характерных проявлений заболевания и подтверждение диагноза следующими исследованиями:
- Лабораторная диагностика:
- общеклинические анализы крови и мочи – данные исследования выявляют наличие воспалительного процесса, анемии;
- биохимические исследования крови – общий белок и белковые фракции, наличие С-реактивного белка (признак воспалительной реакции);
- иммунологические исследования – ревматоидный фактор, антитела к циклическим цитруллинированным пептидам для исключения ревматоидного артрита; маркеры системной красной волчанки;
- выявление антигена HLA-B27 путем исследования крови методом ПЦР (полимеразной цепной реакции), позволяющим выявить мельчайшие частицы ДНК этого белка;
- выявление урогенитальных, кишечных инфекций и очагов носоглоточных инфекций с помощью микроскопических, микробиологических (посев на питательные среды), иммунологических исследований;
- для исключения гнойного артрита иногда исследуется синовиальная жидкость.
- Рентгенография суставов, в процессе которой выявляется степень их поражения.
- УЗИ – позволяет выявить изменения в околосуставных тканях.
- Артроскопия – исследование внутренней суставной поверхности с помощью оптической аппаратуры. При РеА применяется редко.
Лечение реактивного артрита
Вылечить реактивный артрит может только врач после проведенного обследования и с учетом его результатов. Основные принципы лечения реактивного артрита:
- устранение воспаления и болей в суставах;
- подавление инфекционно-аллергического и аутоиммунного процессов;
- устранение триггерной инфекции.
Проводятся следующие виды лечения реактивного артрита:
- медикаментозное;
- немедикаментозное;
- с использованием народных средств.
Медикаментозная терапия
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Лечение реактивного артрита начинается с устранения воспаления, отека и болей. С этой целью больным назначают лекарственные препараты группы НПВП. К наиболее эффективным лекарствам относятся Диклофенак, Ацеклофенак, Ибупрофен и другие в виде инъекций, таблеток или наружно (гели, мази).
При выраженном отеке и воспалении не устраняющимися лекарствами группы НПВС, назначают глюкокортикоидные гормоны. Их назначают курсами в виде таблеток внутрь (Преднизолон), в виде пульс-терапии - коротких интенсивных курсов внутривенно капельно (Метилпреднизолон), а также путем введения в сустав или в околосуставные ткани (Гидрокортизон, Дипроспан).
Если появляется риск перехода в хроническое течение, назначают базисную терапию – лекарственные препараты, подавляющие иммунные реакции: Сульфасалазин, Метотрексат, Азатиоприн и др. Назначаются также биологические агенты – биологически активные вещества (антитела, цитокины и др.), принимающие участие в иммунных реакциях (Мабтера).
При триггерных урогенитальных инфекциях обязательно назначают длительный курс антибактериальной терапии: антибиотики из группы макролидов (Кларитромицин), тетрациклинов (Доксициклин) или фторхинолонов (Ципрофлоксацин) на протяжении месяца и более.
При кишечных инфекциях антибактериальная терапия считается нецелесообразной. При носоглоточных и стоматологических инфекциях решение о назначении антибиотиков принимается врачом индивидуально.

Лекарства для лечения реактивного артрита
Немедикаментозное лечение
К немедикаментозным методам лечения относятся:
- Диета. Специальной диеты нет, но учитывая аллергический компонент заболевания, из рациона исключаются продукты, вызывающие аллергию (яйца, орехи, цитрусовые, красные и оранжевые овощи и фрукты и др.), острые приправы, жареные, консервированные, копченые блюда, сладости и сдоба.
- Физиотерапевтические процедуры. В остром периоде для устранения отека и болей назначают электрофорез с Гидрокортизоном, а затем лазеро-, магнитотерапию. На стадии восстановления рекомендуется санаторно-курортное лечение с проведением бальнео- и грязелечения.
- Курсы рефлексотерапии. – стимуляция регенеративных способностей организма путем введения собственной плазмы пациента, обогащенной тромбоцитами.
- Лечебная гимнастика и массаж – проводятся после устранения острого воспалительного процесса.
Народные средства
Лечение реактивного артрита народными средствами часто включается в состав комплексного лечения для усиления эффективности лекарств и снижения лекарственной нагрузки на организм пациента. Народные средства подбираются для каждого больного индивидуально в зависимости от характера течения заболевания.
Подход к лечению заболевания в нашей клинике
При поступлении в клинику пациента с симптомами реактивного артрита перед назначением комплексного лечения проводится обязательное всестороннее обследование. Одновременно пациенту проводятся экстренные процедуры для устранения воспаления и боли. Это медикаментозное лечение, иглоукалывание, физиопроцедуры и др. После обследование назначается комплексное лечение, в состав которого входят:
- современные западные способы лечения с применением новейших препаратов, лечебных схем и немедикаментозных методов, направленных на устранение симптомов реактивного артрита;
- традиционные восточные методы лечения, направленные на восстановление здоровья всего организма, в том числе функции суставов.
Общие клинические рекомендации
При остром и подостром течении РеА после проведения курса лечения пациент должен находиться под наблюдением ревматолога в течение полугода с проведением клинического и лабораторного контроля раз в 3 месяца.
При хроническом течении заболевания диспансерное наблюдение более длительное с назначением курсов противорецидивной терапии до появления состояния стойкой ремиссии.
После перенесенного заболевания рекомендуется избегать тяжелых физических нагрузок и силовых видов спорта. Для восстановления функции суставов хорошо подойдут занятия плаванием.
Лицам, имеющим генетическую предрасположенность (наличие антигена HLA–B27) к реактивному артриту, рекомендуется иметь одного проверенного полового партнера.
Рентгенограмма, КТ, МРТ при хроническом реактивном артрите
а) Терминология:
1. Аббревиатура:
• Хронический реактивный артрит (ХРА)
2. Синонимы:
• Реактивный артрит, реактивный артрит, обусловленный инфекцией, передающейся половым путем, ВИЧ-обусловленный артрит, болезнь Рейтера (Reiter):
о Термин «болезнь Рейтера» больше не используется, поскольку были раскрыты медицинские преступления, описавшего это заболевание врача в отношении заключенных
3. Определение:
• Артрит, как часть триады, включающей в себя артрит, уретрит (цервицит) и конъюнктивит:
о Полная триада наблюдается менее чем в 33% случаев
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Пяточная кость: эрозии и энтезит заднего отдела пяточного бугра
о «Пальцы-колбаски», периостит, особенно пальцы ног:
- Пальцы кистей рук поражаются не всегда
о Аксиальное поражение:
- Двухсторонний сакроилеит
- Массивная асимметричная паравертебральная оссифи-кация
• Локализация:
о Пяточная кость > суставы пальцев стоп > другие суставы нижних конечностей
о Крестцово-подвздошные суставы
о Грудопоясничный отдел позвоночника > шейный отдел
• Морфология:
о Эрозии, периостит, анкилоз
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография обычно позволяет установить правильный диагноз
о На ранней стадии заболевания необходимо выполнение МРТ для выявления воспалительных явлений, которые еще не привели к рентгенографическим изменениям
(Слева) Рентгенография в ПЗ проекции: позвоночник пациента с ХРА. Ранняя паравертебральная оссификация начинается от тела позвонка на некотором удалении от замыкательной пластинки и распространяется в направлении тела прилежащего позвонка, чем отличается от синдесмофита.
(Справа) Рентгенография грудопоясничного перехода в ПЗ проекции: типичные для этого заболевания зрелая оссификация и несколько асимметричное формирование синдесмофитов у мужчины 48 лет. (Слева) МРТ, сагиттальная проекция, режим TV. мостовидные синдесмофиты, некоторые из которых содержат костный мозг (тот же случай). Обратите внимание на изменения Романуса в углах тел позвонков, характеризующиеся сигналом высокой интенсивности. Эти изменения с сигналом высокой интенсивности в режиме Т1 указывают на хронический характер процесса, когда происходит жировое замещение в зонах имевшегося воспаления. В активную фазу воспаления в режиме Т1 был бы получен сигнал низкой интенсивности, однако в режиме Т2 сигнал был бы гиперинтенсивным.
(Справа) МРТ, сагиттальная проекция, режим Т2: также визуализируются изменения Романуса и костный мозг в синдесмофите, поскольку в этой последовательности режим подавления жира не применялся. (Слева) КТ, аксиальная проекция, костный режим: начальные, еще слабовыраженные изменения аксиального скелета с ранними эрозиями крестцово-подвздошного сустава и легким сопутствующим склерозом. Изменения были в большей степени выражены справа, чем слева; пациенту был установлен диагноз ХРА.
(Справа) Рентгенография в ПЗ проекции: двухстороннее, но асимметричное поражение крестцово-подвздошных суставов со склерозом. Слева изменения более выражены, чем справа.
3. Рентгенография при хроническом реактивном артрите:
• Костная плотность: обычно нормальная:
о Юкстаартикулярная остеопения в активной зоне с последующей нормализацией
• Симметрия: реже, чем при ревматоидном артрите (РА) и анкилозирующем спондилите (АС)
• Энтезопатия представляет собой выраженный признак:
о Оссификация в зоне сухожильного прикрепления:
- Область прикрепления ахиллова сухожилия к пяточной кости
- Надколенник
- Таз: подвздошные ости, седалищные бугры, лонные кости
• Периферические суставы:
о Пяточная кость:
- Ранняя стадия: деоссификация заднего отдела пяточного бугра
- В последствии: эрозии заднего отдела пяточного бугра
- Энтезит заднего отдела пяточного бугра, реактивные костные изменения
о Пальцы:
- «Пальцы-колбаски»: отек мягких тканей на протяжении всего луча, а не вокруг отдельного сустава
- Периостит: костная реакция вдоль диафизов фаланг пальцев, в зонах сухожильных прикреплений
- Эрозии: поздние остеофиты
• Осевой скелет:
о Крестцово-подвздошные суставы:
- Двухсторонний сакроилеит:
Поражается синовиальная часть сустава (нижние 1/2-2/3)
На ранней стадии заболевания, как правило, асимметричное поражение
Ранняя стадия: эрозии, уширение
Может становиться симметричным на любой из стадий заболевания. Не опирайтесь на признак симметричности для исключения ХРА
Поздняя стадия: склероз, фиброз или костный анкилоз
о Позвоночник:
- Грудопоясничный отдел поражается чаще шейного
- Массивная паравертебральная оссификация:
Наилучшим образом визуализируется в передне-задней проекции; распространяется вокруг дискового пространства, а не лежит сопряженно фиброзному кольцу
Асимметрична: пропускает тела позвонков; не всегда охватывает левую и правую стороны
- Обычно может быть дифференцирована как от спондилеза при остеоартрозе, так и от синдесмофитов при АС:
На раннем этапе костеобразование характеризуется рыхлостью и аморфностью при всех этих процессах
Шейный отдел поражается реже и менее интенсивно
Может проявляться атланто-аксиальным подвывихом
- Может наблюдаться сращение дугоотростчатых суставов:
Реже и менее выражено, чем при АС
Этот признак не используется для исключения ХРА
о Воспалительные изменения могут иметь место в других аксиальных суставах:
- Реберно-вертебральные, грудинно-ключичные
4. КТ при хроническом реактивном артрите:
• Обычно при ХРА не выполняется; дублирует рентгенографию
• Исключите признаки поражения крестцово-подвздошных суставов при КТ позвоночника по поводу боли в нижней части спины
5. МРТ при хроническом реактивном артрите:
• Выраженные изменения отражают данные рентгенографии:
о Эрозии, воспалительные изменения
о Костный мозг в массивном паравертебральном оссификате
о В последовательностях, чувствительных к жидкости сакроилеит характеризуется сигналом высокой интенсивности, а анкилоз - сигналом низкой интенсивности
• Ранние МРТ признаки аналогичны таковым при других артритических процессах:
о Последовательности, чувствительные к жидкости:
- Энтезопатия:
Особенно в зонах прикрепления ахиллова сухожилия, подошвенного апоневроза, межостистых связок и по окружности таза
- Отек костного мозга в зонах раннего воспаления костной ткани:
Задний отдел пяточной кости, пальцы стопы
Крестцово-подвздошные суставы, тела позвонков
6. УЗИ:
• Синовит, теносиновит.
(Слева) Рентгенография в ПЗ проекции: склероз и эрозии крестцово-подвздошных суставов. Поражение двухстороннее, но асимметричное: слева более выражено, чем справа. Тем не менее, не забывайте, что у пациента с ХРА может наблюдаться симметричное поражение на любой стадии заболевания.
(Справа) Рентгенография в ПЗ проекции: тяжелые изменения при ХРА с двухсторонним анкилозом крестцово-подвздошных суставов. Визуализируется одностороннее эрозивное поражение тазобедренного сустава. При длительном течении заболевания патологический процесс может затрагивать проксимальные суставы. (Слева) Рентгенография в боковой проекции: выраженные эрозии заднего отдела пяточного бугра. Плотность костной ткани нормальная. Признаки типичны для ХРА, но не патогномоничны. Они могут наблюдаться, хотя и с меньшей вероятностью, и при других эрозивных артритах, таких как РА, ПСА и АС.
(Справа) Рентгенография в боковой проекции: типичная картина ХРА с реактивными изменениями и энтезопатией в местах прикрепления ахиллова сухожилия и подошвенного апоневроза. Такие реактивные изменения не должны иметь место при РА или АС. (Слева) Рентгенография левой пяточной кости пациента с ХРА в боковой проекции: изменений нет, отчетливо выражены кортикальный слой и предахиллесово жировое тело. Рентгенография представлена для сравнения.
(Справа) Рентгенография противоположной пяточной кости у этого же пациента в боковой проекции: размытость кортикального слоя и начальные эрозивные изменения. Предахиллесово жировое тело замещено воспалительной тканью. Это ранняя стадия заболевания, признаки которого на рентгенограмме могут быть выражены слабо и, потому, требуют всестороннего анализа.
в) Дифференциальная диагностика хронического реактивного артрита:
1. Псориатическая спондилоартропатия:
• Идентичное поражение аксиальных суставов:
о Двухсторонний сакроилеит, часто асимметричный
о Массивная паравертебральная оссификация
• Поражение периферических суставов: при псориатической спондилоартропатии (ПСА) преимущественно поражаются суставы кистей рук (суставы стоп при ХРА), однако пальцы стоп и пятки часто вовлекаются в процесс, как при одном, так и при другом заболевании
2. Ревматоидный артрит:
• Эрозивное поражение плюснефаланговых суставов и заднего отдела пяточного бугра проявляется одинаково
• Отсутствие продуктивных изменений (периостит, энтезит, остеофиты) при РА
3. Анкилозирующий спондилит/воспалительное заболевание кишечника с сопутствующим периферическим артритом:
• Характер аксиального поражения обычно иной:
о Двухсторонний сакроилеит более симметричный
о Наличие вертикальных синдесмофитов, а не массивной паравертебральной оссификации
• Поражение периферических суставов: как правило, тазобедренные, коленные и плечевые суставы при АС/ВЗК:
о На поздней стадии могут поражаться пальцы стоп и пяточные кости
• Остеопороз на поздней стадии АС или ВЗК, но не при ХРА
(Слева) Рентгенография переднего отдела стопы в ПЗ проекции: преимущественно эрозивное поражение плюснефаланговых и межфаланговых суставов у пациента с ХРА. Предполагается наличие энтезопатии в области медиальной клиновидной кости. Помните, что любая спондилопатия на любом этапе может характеризоваться эрозивным, продуктивным или комбинированным поражением суставов.
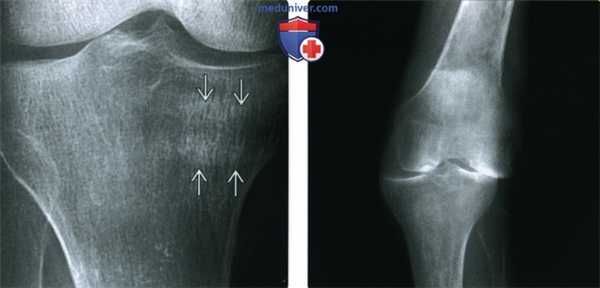
(Справа) Рентгенография в ПЗ проекции: продуктивные изменения с энтезопатией в области лодыжки у этого же пациента. Локализация и характер изменений типичны для ХРА. (Слева) Рентгенография в ПЗ проекции: «палец-колбаска» с отеком луча на всем протяжении у пациента с ХРА и болью в пальцах стопы. На данный момент признаков периостита или эрозивных изменений не визуализируется (межфаланговое суставное пространство облитери-ровано, поскольку палец согнут), «пальцы-колбаски» отмечаются при ХРА и ПСА.
(Справа) Рентгенография в ЗП проекции: «палец-колбаска» с периоститом и истончением хряща в дистальном межфаланговом суставе. Такой «палец-колбаска» может наблюдаться при ПСА или ХРА. Последнее заболевание ассоциируется с ВИЧ инфекцией, как у этого пациента. (Слева) Рентгенография коленного сустава в боковой проекции: выпот с юкстаартикулярным остеопорозом и эрозивными изменениями. Пациент страдает ХРА; суставы нижних конечностей наиболее подвержены риску развития патологических изменений.
(Справа) МРТ, аксиальная проекция, режим Т1, с контрастным усилением, с подавлением сигнала от жира: характерный синовите умеренно утолщенной и на -капливающей контрастное вещество синовиальной оболочкой. Такие признаки не специфичны. Посев аспирата, взятого для исключения инфекционной природы заболевания роста патологических микроорганизмов не дал. В результате дальнейшего обследования был установлен диагноз ХРА.
г) Патология:
1. Общая характеристика:
• Этиология:
о Неизвестна, однако имеется прочная HLA-B27 ассоциация:
- HLA (+) у 65-75% лиц европеоидной расы с ХРА
о Может инициироваться мочеполовой (хламидия) или кишечной инфекцией (сальмонелла, иерсиния, кампилобактер):
- Артрит, как правило, развивается через 1-4 недели после инфицирования
- Синовиальная оболочка и суставная жидкость стерильны (отсюда термин «реактивный»)
- Часто отсутствие инфекционного заболевания в анамнезе, которое может протекать субклинически
• Генетика:
о HLA-B27 ассоциация
• Сопутствующие заболевания:
о Косвенная взаимосвязь с ВИЧ инфекцией:
- Частота и тяжесть ХРА возрастают у ВИЧ инфицированных пациентов
- Этиологическим фактором может служить инфекция, передающаяся половым путем
2. Макроскопические и хирургические особенности:
• Реактивное костеобразование
3. Микроскопия:
• Стерильные, но воспалительно измененные синовиальная оболочка и выпот
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль в области пятки в 61% случаев:
- Рентгенографические изменения пяточной кости в 16% случаев
- Один из наиболее ограничивающих трудоспособность симптомов
о Боль в коленном суставе (68%)
о Боль в голеностопном суставе (49%)
о Поражение малых суставов стопы (64%):
- Поражение малых суставов кисти (42%)
- «Пальцы-колбаски» (52%)
о Боль в нижней части спины:
- Боль в 61% случаев
- Только у 20% пациентов имеются рентгенографические изменения аксиального скелета (вероятно, этот показатель будет большим, если использовать МРТ):
Рентгенографические признаки сакроилеита (17%)
Рентгенографические признаки спондилита (7%)
о Уретрит/цервицит: кожно-слизистые изъязвления
о В 33% отмечаются признаки конъюнктивита; обычно слабовыраженные
о Уретрит/синовит могут предшествовать появлению суставных симптомов
• Другие признаки/симптомы:
о У 25% пациентов имеются признаки бленнограгической кератодермии:
- Сыпь на подошвах/ладонях; клинически сходна с пустулезным псориазом
о Сравнительно часто отмечается повышение температуры тела
о Возможна быстрая потеря веса
о Аортит встречается у 1 -2% пациентов с длительно текущим заболеванием
о Амилоидоз (редко)
2. Демография:
• Возраст:
о Начало клинических проявлений в возрасте 16-60 лет
о Средний возраст начала заболевания 26 лет
• Пол:
о М:Ж = 5-6:1
• Этническая принадлежность:
о Представители европеоидной расы заболевают чаще афроамериканцев или представителей других рас (4:1)
• Эпидемиология:
о 3,5 случая на 100000 мужчин моложе 50 лет
3. Течение и прогноз:
• В большинстве случаев спонтанное выздоровление в течение нескольких месяцев
• Значительное меньшинство (15%): рецидивирующее течение с персистирующим артритом/энтезитом и утратой трудоспособности:
о У 70% этих пациентов развиваются патологические изменения в аксиальных суставах
4. Лечение:
• Аналогично лечению АС и ПСА
• НПВП, базисные противоревматические препараты
• Инъекции глюкокортикостероидов при моноартрите
• Применение ингибиторов фактора некроза опухоли альфа перспективно: обеспечивает симптоматическое облегчение и уменьшает выраженность воспалительного процесса:
- Доказательств того, что они замедляют прогрессирование заболевания, нет
е) Диагностическая памятка:
1. Следует учесть:
• ХРА может проявляться наряду с тяжелыми симптомами при ВИЧ инфекции; учитывайте вероятность этого основополагающего заболевания
2. Советы по интерпретации изображений:
• Аксиальное поражение при ХРА идентично таковому при ПСА
• Эрозии заднего отдела пяточного бугра не являются исключительным признаком при ХРА:
о Также учитывайте вероятность РА, ПСА, АС и ВЗК артрита
• Тщательно оценивайте мягкие ткани; «пальцы-колбаски» являются высоко показательным признаком как для ХРА, так и для ПСА:
о Обычно на ранней стадии артрита будут иметь место признаки периостита
ж) Список использованной литературы:
1. Keithlin J et al: Systematic review and meta-analysis of the proportion of non-typhoidal Salmonella cases that develop chronic sequelae. Epidemiol Infect. 143(7):1333-51, 2015
2. Lew PP et al: Imaging of disorders affecting the bone and skin. Radiographics. 34(0:197-216, 2014
3. Hannu T: Reactive arthritis. Best Pract Res Clin Rheumatol. 25(3):347-57, 2011
1. Аббревиатура:
• Ревматоидный артрит (РА)
2. Определение:
• Хроническое прогрессирующее системное воспалительное заболевание с преимущественным поражением суставов
1. Общая характеристика:
• Лучший диагностический критерий:
о Симметричное сужение суставного пространства
о Исключительно эрозивная патология
о Остеопороз
о Вальгусная деформация
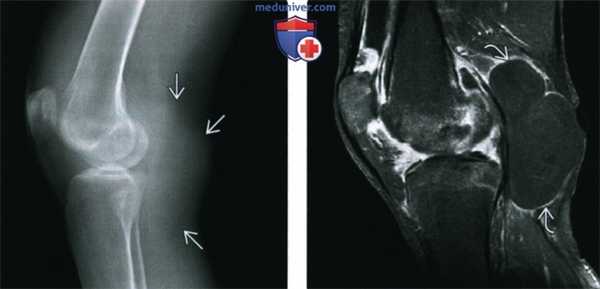
(Слева) Рентгенография в боковой проекции: признаки остеопении, наличия выпота в суставе и мягкотканного образования в заднем отделе без очевидной костной деструкции. Такая картина не является специфичной.
(Справа) МРТ, сагиттальная проекция, режим Т1 с подавлением сигнала от жира: визуализируется образование, представляющее собой скопление жидкости; МРТ в аксиальной проекции подтверждает, что это подколенная киста. Обратите внимание на утолщенную контрастированную стенку кисты, указывающую на наличие синовита, аналогично тому, который визуализируется в суставе. Определяются характерные для РА выраженное истончение хряща, небольшие эрозии и отек костного мозга.
2. Рентгенография:
• Остеопения:
о Вначале: юкстаартикулярная
о Затем: диффузная
о Обращайте внимание на ассоциированные зоны линейного склероза, указывающие на патологический перелом (особенно в медиальном отделе большеберцовой кости)
• Массивный выпот:
о Деформирует наднадколенниковый заворот и жировое тело Гоффа
о Часто происходит декомпрессия в подколенную кисту:
- Может быть крупной, распространяющейся дистально или проксимально
• Общее истончение хряща, визуализируется как сужение суставного пространства, с вовлечением всех трех отделов
• Эрозии:
о Вначале краевые:
- Плато большеберцовой кости, непосредственно ниже суставной линии
- Мыщелки бедренной кости, на 1-2 см выше суставной линии
- Надколенник, несуставные края
о В развернутой стадии заболевания - субхондральные по всей площади
• Рельефные субхондральные кисты
• Деформация, обусловленная слабостью связок и капсулы:
о Вальгусная деформация (коллатеральная связка)
о Медиальное или латеральное смещение большеберцовой кости относительно бедренной кости (капсула, коллатеральная связка)
о Переднее или заднее смещение большеберцовой кости (крестообразные связки)
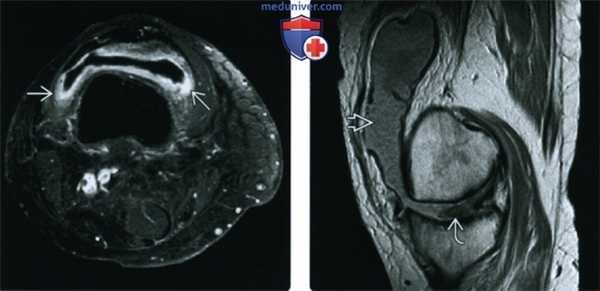
(Слева) МРТ, аксиальная проекция, режим Т1, с контрастным усилением, с подавлением сигнала от жира: контрастируемая утолщенная синовиальная оболочка с подтвержденным синовитом, что не является специфичным и может иметь место при септическом артрите. При анализе аспирата микроорганизмов или кристаллов обнаружено не было. Пациент был пролечен по поводу обострения РА и болевой синдром уменьшился.
(Справа) МРТ, сагиттальная проекция, режим протонной плотности: массивный выпот с многочисленными мелкими образованиями, соответствующими рисовым телам, которые наблюдаются при воспалительных заболеваниях суставов. Визуализируются признаки полной утраты хряща наряду с разрушением мениска.
3. МРТ при ревматоидном артрите коленного сустава:
• Режим Т1:
о Выпот и подколенная киста (сигнал низкой интенсивности)
о Эрозии, субхондральные кисты, отек костного мозга характеризуются сигналом низкой интенсивности
о Линии патологических переломов (низкоинтенсивный сигнал)
• Последовательности, чувствительные к жидкости:
о Выпот, характеризующийся сигналом высокой интенсивности окружен утолщенной синовиальной оболочкой, имеющей сигнал низкой интенсивности
о Подколенная киста имеет сигнал высокой интенсивности:
- Идентифицируется в икроножно-полуперепончатой сумке, распространяется проксимально или дистально
- Разорванная киста: менее четкий сигнал высокой интенсивности, окружена отечными мягкими тканями; часто имеет шейку, демонстрирующую исходную локализацию
о Хрящ визуализируется непосредственно, особенно в последовательностях с подавлением сигнала от жира, которые демонстрируют различный сигнал, обусловленный выпотом
о Отек костного мозга (сигнал высокой интенсивности)
о Эрозии и субхондральные кисты имеют сигнал высокой интенсивности
о Линии патологических переломов характеризуются сигналом высокой интенсивности
о Хорошо визуализируются повреждения связок и сухожилий:
- Четырехглавая мышца подвержена риску повреждения при РА
о Последовательности, взвешенные по протонной плотности: сопутствующие повреждения менисков
• Режим Т1, с контрастированием, с подавлением сигнала от жира:
о Интенсивно контрастируемая синовиальная оболочка, окружающая выпот и подколенную кисту (сигнал низкой интенсивности)
о Контрастируемые костные края вокруг жидкости в эрозиях и субхондральных кистах (сигнал низкой интенсивности)
• Одно из исследований показывает эффективность МРТ при проведении дифференциальной диагностики РА и недифференцированного артрита и/или спондилоартропатии с поражением коленного сустава:
о РА демонстрирует боле деструктивные изменения (утолщение синовиальной оболочки, отек костного мозга, эрозии)
о При спондилоартропатии отмечаются признаки энтезита (отсутствуют при РА)
4. Рекомендации по визуализации:
• Лучшие методы визуализации:
о Рентгенография имеет диагностическое значение, когда процесс достиг стадии сужения суставного пространства
о МРТ позволяет установить правильный диагноз на более раннем сроке и предоставляет дополнительную информацию касательно внутренних нарушений
(Слева) Рентгенография в ПЗ проекции: выраженная остеопения и умеренное сужение медиального отдела сустава у пациента с РА и впервые возникшей болью. Также обратите внимание на две склеротичные линии в структуре медиального мыщелка большеберцовой кости. Они являются диагностическими признаками патологического перелома.
(Справа) Рентгенография в ПЗ проекции является классическим методом исследования при РА. Визуализируются общее сужение суставного пространства и выраженная остеопения. Кроме того, имеется слабость связок, что определяется по медиальному смещению большеберцовой кости относительно бедренной кости. Также обратите внимание на характерную вальгусную деформацию коленного сустава.
в) Дифференциальная диагностика ревматоидного артрита коленного сустава:
1. Септический артрит:
• Аналогичные признаки реактивного утолщения синовиальной оболочки, деструкции хряща и костных эрозий
• Монооссальный процесс следует дифференцировать; моноо-ссальное поражение с вовлечением только коленного сустава крайне редко встречается при РА
2. Анкилозирующий спондилит:
• Аналогичные признаки остеопении
• Ранняя стадия заболевания может быть исключительно эрозивной, аналогично РА
• Коленный сустав поражается на поздней стадии заболевания; должны быть признаки аксиального поражения и энтезита, что позволяет проводить дифференциальную диагностику
3. Псориатический артрит/хронический реактивный артрит:
• Может поражаться коленный сустав, однако на сравнительно поздней стадии заболевания
• Вначале поражение может быть исключительно эрозивным, а затем становится комбинированным эрозивно-продуктивным
• Аксиальное поражение, при его наличии позволяет дифференцировать патологию от РА
4. Ювенильный идиопатический артрит:
• Характерно поражение коленного сустава с наличием выпота, деструкцией хряща и эрозиями
• Увеличеные метафизы и эпифизы (обусловлено полнокровием и избыточным ростом при созревании скелета) позволяют дифференцировать эти патологические изменения от РА взрослых
5. Гемофильный артрит:
• Характерно поражение коленного сустава с наличием выпота, деструкцией хряща и эрозиями
• Увеличеные метафизы и эпифизы (обусловлено полнокровием и избыточным ростом при созревании скелета) позволяют дифференцировать патологию от РА взрослых
• Обычно одностороннее поражение, всегда у мужчин
1. Общая характеристика:
• Этиология:
о Этиология РА неизвестна
о Предполагается патофизиологическая связь со стойким иммунным ответом генетически восприимчивого хозяина к некоторому неизвестному антигену
• Генетика:
о Генетическая предрасположенность:
- Конкордантность в парах монозиготных близнецов (25%)
- Частота возникновения РА у родственников первой степени родства в четыре раза выше, чем у людей в общей популяции
о Маловероятно, что отдельный индивидуум будет иметь члена семьи с данной патологией
• Сопутствующие изменения:
о Подкожные ревматоидные узелки у 30%:
- Разгибательные поверхности (область локтевой кости, ахиллова сухожилия) и пальцы
о Отложения амилоида
о Плевральная полост: выпот, ревматоидные узелки, редко интерстициальный фиброз
о Васкулиты
о Синдром Фелти: РА + спленомегалия + лейкопения
о Синдром Шегрена: РА + кератоконьюнктивит + ксеростомия
о Высокий риск развития лимфомы
о Системное воспаление может являться причиной повышенного риска сердечно-сосудистых заболеваний, почечной недостаточности и инфекции
о Высокий уровень смертности, сокращение продолжительности жизни на 10-18 лет
2. Стадирование, градации ревматоидного артрита коленного сустава:
• Клинические критерии РА (2010 Американский Ревматологический Колледж/Европейская антиревматическая лига):
о Алгоритм, основанный на расчете бальных показателей: сложите баллы категори А-D; при значении ≥6/10 пациента необходимо классифицировать, как страдающего РА
- (А) Поражение суставов:
1 крупный сустав - 0 баллов
2-10 крупных суставов - 1 балл
1-3 малых сустава - 2 балла
4-10 малых сустава - 3 балла
>10 суставов (не менее одного малого сустава) - 5 баллов
- (В) Серология (для классификации требуется не менее одного положительного результата тестирования):
Отрицательный ревматоидный фактор (РФ) и отсутствие антител к циклическому цируллинированному пептиду (АЦЦП) - 0 баллов
Слабо положительный РФ и слабоположительный АЦЦП - 2 балла
Резкоположительный РФ и резко положительный АЦЦП - 3 балла
- (С) Белки острой фазы (для классификации требуется не менее одного положительного результата):
С-реактивный белок (СРВ) и СОЭ в норме - 0 баллов
Патологическое значение СРБ и СОЭ - 1 балл
- (D) Продолжительность симптомов:
>6 недель - 1 балл
1. Проявления:
• Типичные признаки/симптомы:
о Общие симптомы: утомляемость, субфебрилитет
о Боль и развитие вальгусной деформации коленных суставов
о Заднее мягкотканное образование (подколенная киста); болезненная при разрыве
о Обычно развиваются в течение недель или месяцев; иногда скоротечное течение
2. Демография:
• Возраст:
о Пик начала заболевания приходится на 4-5 десятилетия
• Пол:
о М:Ж= 1:3
• Эпидемиология:
о РА страдают 1% людей в мировой популяции:
- 5% в некоторых популяциях коренных американцев
о У 75% пациентов с РА поражаются тазобедренные суставы
3. Течение и прогноз:
• Развитие процесса часто тормозится на фоне активной медикаментозной терапии
• При неэффективности медикаментозной терапии отмечается прогрессирующие деструкция сустава, болевой синдром и утрата трудоспособности
4. Лечение:
• Как правило, комбинированное лечение, направленное на облегчение болевого синдрома, незамедлительная нарастающая терапия для подавления заболевания до разрушения суставов:
о Нестероидные противовоспалительные средства:
- Симптоматическое облегчение боли; не влияет на патологический процесс
о Глюкокортикоиды (перорально или интраартикулярно):
- Тормозят воспаление; дает возможность наращивания эффекта медленно действующим препаратам
о Базисные противоревматические препараты, модифицирующие течение болезни:
- Препятствуют деструкции суставов (например, метотрексат, сульфасалазин, противомалярийные препараты, препараты золота)
о Биологические препараты: ингибиторы фактора некроза опухоли альфа, антиинтерлейкин-1:
- Установлена роль цитокинов (особенно фактора некроза опухоли альфа и интерлейкина-1) в патофизиологии РА
• Хирургическое лечение:
о Артроскопическое устранение сопутствующих повреждений менисков
о Эндопротезирование; риск перипротезных переломов, несостоятельность конструкции, инфицирования
1. Следует учесть:
• Подколенная киста может распространяться проксимально и дистально настолько далеко, что может ввести в заблуждение
• Разрыв подколеннной кисты может вводить в заблуждение как клинически, так и при анализе изображений; может ошибочно расцениваться как опухоль
2. Советы по интерпретации изображений:
• Обращайте внимание на зоны линейного периартикулярного склероза, указывающие на патологические переломы, как до, так и после эндопротезирования
Хронический реактивный артрит - лучевая диагностика
а) Терминология:
• Артрит, как часть триады, включающей в себя артрит, уретрит (цервицит) и конъюнктивит
• Заболевание проявляется полной триадой менее чем в 33% случаев
б) Визуализация:
• Рентгенография обычно позволяет установить правильный диагноз:
о Пяточная кость: типичная локализация изменений:
- Ранняя стадия: деоссификация заднего отдела пяточного бугра
- Позже: эрозии заднего отдела пяточного бугра, энтезит
о «Пальцы-колбаски», периостит, особенно пальцев ног
• Аксиальное поражение
о Двухсторонний сакроилеит, часто асимметричный
о Массивная паравертебральная оссификация
- Асимметричная: пропуск тел позвонков; не всегда вовлекается правая и левая стороны; наилучшим образом визуализируется в передне-задней проекции
• На ранней стадии заболевания необходимо выполнение МРТ для выявления воспалительных явлений, которые еще не привели к рентгенографическим изменениям
(Слева) Рисунок пояснично-крестцового отдела позвоночника в корональной проекции: патологические изменения осевого скелета, часто встречающиеся при хроническом реактивном артрите (ХРА). Показаны признаки двухстороннего, но асимметричного сакроилеитат. Также показана массивная паравертебральная оссификация, мостовидно соединяющая тела позвонков.
(Справа) Рентгенография в ПЗ проекции: массивная паравертебральная оссификация у пациента с ХРА. Она не обязательно должна быть симметричной и часто пропускает уровни. В крестцово-подвздошных суставах с обеих сторон визуализируется уширение и склероз, которые слева выражены в большей степени. (Слева) Рентгенография в боковой проекции: мостовидные синдесмофиты на двух уровнях в шейном отделе позвоночника у пациента с ХРА. У пациента имеются более выраженные массивные синдесмофиты в грудопоясничном отделе позвоночника (не показаны). Обратите внимание на нормальную плотность костной ткани. На развернутой стадии заболевания, нормальная плотность костной ткани делает диагноз ХРА или ПСА более вероятным, чем АС или ВЗК артрит.
(Справа) Рентгенография в ПЗ проекции, этот же пациент: двухсторонний асимметричный склероз крестцово-подвздошных суставов (справа более выражено расширение).
в) Клинические особенности:
• Боль в области пятки в 61% случаев:
о Один из наиболее ограничивающих трудоспособность симптомов
• М:Ж = 5-6:1
• У представителей европеоидной расы заболевание встречается гораздо чаще, чем у афроамериканцев или в других расовых группах (4:1)
• Мелкие суставы стоп (64%)
• «Пальцы-колбаски» (52%)
• Боль в нижней части спины в 61 % (рентгенографические изменения в 20%)
г) Диагностическая памятка:
• Аксиальное поражение при ХРА аналогично ПСА
• Внимательно оценивайте состояние мягких тканей; «пальцы-колбаски» являются высоко специфичным признаком, как для ХРА, так и для ПСА
• Эрозии заднего отдела пяточного бугра не являются специфичными для ХРА:
о Также учитывайте вероятность РА, ПСА, АС/ВЗК артритов
• ХРА может наблюдаться наряду с другими тяжелыми проявлениями ВИЧ инфекции.
1. Аббревиатура:
• Воспалительное заболевание кишечника (ВЗК)
2. Синоним:
• Энтеропатический артрит
3. Определение:
• Воспалительное заболевание кишечника с сопутствующим периферическим артритом и/или спондилоартропатией
1. Общая характеристика:
• Лучший диагностический критерий:
о Спондилоартропатия, аналогичная анкилозирующему спондилиту (АС):
- Двухсторонний сакроилеит
- Синдесмофиты → часто сращение тел позвонков
о Периферическая артропатия с преимущественным поражением проксимальных суставов
о Признаки хирургического вмешательства по поводу воспалительного заболевания кишечника (ВЗК)
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография позволяет установить диагноз при умеренно выраженных изменениях
о Ранняя диагностика: МРТ
(Слева) Рентгенография в ПЗ проекции: двухсторонние возвышения в области головчато-шеечных переходов бедренных костей. Их расположение способствует бедренно-вертлужному импиджменту, симптомы которого имеются у пациента. Однако также определяется асимметричное эрозивное поражение крестцово-подвздошных суставов. У пациента имеется ВЗК; возвышения, наряду с сакроилеитом являются результатом сопутствующей спондилоартропатии.
(Справа) Рентгенография в ПЗ проекции: сращение крестцово-подвздошных суставов и энтезопатия, типичные либо для АС, либо для поздней стадии ВЗК спондилоартропатии. (Слева) Рентгенография в ПЗ проекции: изменения поясничного отдела по типу «бамбукового» позвоночника (полный анкилоз) и симметричное, практически полное сращение крестцово-подвздошных суставов у того же пациента.
(Справа) Рентгенография в боковой проекции: вертикальные синдесмофиты и полное сращение тел поясничных позвонков у того же пациента. Также обратите внимание на сращение дугоотростчатых суставов поясничного отдела позвоночника. Удивительно, но такое тяжелое костное поражение не было диагностировано, прежде чем пациент не обратился в клинику с болью в нижней части спины. Пациент имел диагноз ВЗК. (Слева) КТ, аксиальная проекция: тяжелое двухсторонне симметричное поражение крестцово-подвздошных суставов у этого же пациента пятью годами ранее, которое не было диагностировано.
(Справа) Рентгенография в боковой проекции: характерный вертикальный синдесмофит и другие, менее организованные области формирования синдесмофитов у пациента с ВЗК. Наступил полный анкилоз в поясничном отделе позвоночника. У таких пациентов шейный отдел позвоночника поражается, как правило, в меньшей степени, чем грудопоясничный.
3. Рентгенография при артрите из-за воспалительного заболевания кишечника:
• Крестцово-подвздошные суставы:
о Двухстороннее, симметричное воспалительное поражение с признаками, идентичными АС:
- Ранние эрозии и уширение
- Более поздний склероз и фиброзный анкилоз
- Как правило, двухстороннее, симметричное поражение:
Процесс может протекать асимметрично на любой стадии заболевания у любого из пациентов
Даже при асимметричности процесса, поражение всегда двухстороннее
Не опирайтесь на асимметричность поражения крестцово-подвздошных суставов для исключения диагноза ВЗК артропатии
• Позвоночник:
о Тонкие вертикальные синдесмофиты из внешних волокон фиброзного кольца:
- Ранние признаки наилучшим образом визуализируются в боковой проекции
- На ранней стадии может визуализироваться не столько организованные синдесмофиты, сколько аморфная костная ткань
о Блестящие углы - приобретение телами позвонков прямоугольной формы
о Изменения распространяясь, могут затрагивать переднюю продольную связку и мостовидно соединять тела позвонков
о Результатом может являться сращение позвонков на протяжении:
- «Бамбуковый позвоночник» с симптомом кинжала по ходу остистых отростков при рентгенографии в передне-задней проекции
- Результатом хронического сращения служит остеопороз
- Риск поперечного трехколонного перелома на фоне сравнительно незначительной травмы, аналогично АС
• Другие аксиальные суставы:
о Реберно-позвоночные, реберно-хондральные, грудинно-ключичные:
- Эрозии с исходом в анкилоз
• Периферические суставы:
о Преимущественное поражение проксимальных суставов (тазобедренные > плечевые, коленные):
- Эрозии или остеофиты
- Не путайте остеофиты у молодых пациентов с морфологическим вариантом дисплазии тазобедренного сустава
о Мелкие периферические суставы поражаются по типу полиартропатии:
- Как правило, без костных изменений
- В активную стадию осуществляйте поиск скрытых приходящих нарушений:
Отек мягких тканей
Остеопения, фокальная утрата четкости хряща
• Остеонекроз (ОН):
о Использование стероидов для лечения ВЗК увеличивает риск развития остеонекроза, особенно головок бедренных костей
о Субхондральные переломы
о Уплощение в нагружаемом передневерхнем отделе
• Конечный остеопороз
• Признаки хирургического вмешательства на кишечнике:
о Колостома
о Шовные скобы в области таза, свидетельствующие о резекции
о Расположение скоб, характерное для подвздошно-анального низведения
4. КТ при артрите из-за воспалительного заболевания кишечника:
• Обычно КТ не используют для оценки состояния костных структур при ВЗК артропатии:
о Исключение: посттравматическая оценка на предмет перелома при сращении позвонков на протяжении
• КТ часто выполняют при болях в животе у пациентов с ВЗК:
о Диагноз ВЗК должен предупреждать исследователя о необходимости поиска патологических изменений аксиального скелета
5. МРТ при артрите из-за воспалительного заболевания кишечника:
• Режим Т1:
о Зоны воспалительного отека-сигнал низкой интенсивности:
о Синдесмофиты-сигнал низкой интенсивности:
- Легко не заметить при МРТ
• Последовательности, чувствительные к жидкости:
о Ранние признаки воспаления - сигнал высокой интенсивности:
- Отек мягких тканей в зоне энтезита:
Межостистые связки
Энтезисы области таза: ветви лонной кости, седалищная кость, подвздошные ости, вертелы
- Крестцово-подвздошные суставы
- Изменения Романуса в углах тел позвонков
- Отек костной ткани в периферических суставах:
Наиболее часто в тазобедренных: отек, ранние эрозии
В суставах кистей и стоп могут наблюдаться отек и выпот, которые, как правило, разрешаются без костных изменений
о Остеонекроз: симптом параллельной линии в зоне головки бедренной кости
• Режим Т1 с подавлением сигнала от жира, с контрастным усилением:
о Накопление контрастного вещества в активных зонах мягких тканей или в области костных изменений
(Слева) КТ, корональная проекция: утолщение стенки и изъязвления в подслизистом слое поперечной ободочной кишки у пациента с язвенным колитом (ЯК) Визуализируется ярко выраженная мезентериальная клетчатка, что является типичным признаком для пациентов с ЯК.
(Справа) КТ, корональная проекция: классические признаки ВЗК спондилоартропатии у этого же пациента. Произошло слияние синдесмофитов, что привело к анкилозу и формированию «бамбукового позвоночника». Визуализируются признаки симметричного фиброзного анкилоза крестцово-подвздошных суставов. Эти признаки нельзя отличить от АС, однако наличие патологических изменений со стороны кишечника подтверждают диагноз. (Слева) КТ, выполненная этому же пациенту более кзади, корональная проекция: визуализируется выраженная мезентериальная клетчатка в пределах таза. Определяются типичные костные изменения с наличием симметричных вертикальных синдесмофитов. Отчетливо визуализируются типичные признаки склероза и энтезопатии по ходу подвздошной кости.
(Справа) Рентгенография в ПЗ проекции: признаки двухстороннего сакроилеита. Ряд шовных скоб указывает на подвздошно-анальное низведение и подтверждает диагноз ВЗК спондилоартропатии. Также определяются признаки остеонекроза головки бедренной кости, являющегося результатом лечения стероидами. (Слева) КТ брюшной полости, аксиальная проекция: утолщение кишечной стенки у пациента с ВЗК артритом. Визуализируется линейное депонирование жира в стенке кишки, типичный признак воспалительного заболевания кишечника. Обратите внимание на фиброзно-жировую мезентериальную пролиферацию и увеличенные лимфатические узлы, что также характерно для этого заболевания.
(Справа) Рентгенография в боковой проекции, этот же пациент: признаки длительно протекающей энтезопатии связки надколенника. Как и при анкилозирующем спондилите, энтезопатия выражена при ВЗК артропатии.
в) Дифференциальная диагностика артрита из-за воспалительного заболевания кишечника:
1. Анкилозирующий спондилит:
• Признаки поражения позвоночника, крестцово-подвздошных суставов, периферических суставов идентичны ВЗК
2. Остеоартроз:
• Остеофиты тазобедренного сустава при ВЗК часто указывают на остеоартроз (ОА)
• Возраст пациентов с ОА, как правило, старше
• Наличие патологических изменений со стороны крестцово-подвздошных суставов и позвоночника позволяют различать два заболевания
3. Псориатический артрит:
• Комбинация эрозий и остеофитов может давать схожую картину
• При псориатическом артрите (ПСА) симметричное поражение подвздошно-крестцовых суставов выглядит аналогично
• Массивная паравертебральная оссификация обычно позволяет отличить ПСА от ВЗК или АС
4. Хронический реактивный артрит:
• Проявляется аналогично ПСА; иногда проявления схожи с ВЗК, если поражение крестцово-подвздошных суставов симметричное, а спинальная оссификация не настолько массивная, как могла бы быть при хроническом реактивном артрите (ХРА) или ПСА
5. Бедренно-вертлужный импиджмент:
• Возвышение в латеральном отделе головчато-шеечного перехода может имитировать остеофиты, характерные для ВЗК или АС:
о Всегда оценивайте состояние крестцово-подвздошных суставов при подозрении на ОА или бедренно-вертлужный импиджмент (БВИ) у молодых пациентов
(Слева) Рентгенография в ПЗ проекции: двустороннее сращение крестцово-подвздошных суставов у молодого мужчины с подтвержденным диагнозом ВЗК. Также определяются умеренно выраженные продуктивные изменения в тазобедренных суставах, типичные для ВЗК артропатии.
(Справа) КТ, сагиттальная проекция: склероз и эрозии дугоотростчатых суставов грудопоясничного отдела позвоночника у этого же пациента. ВЗКспондилоартропатия, подобно АС представляет собой комбинированный эрозивно-продуктивный процесс. (Слева) КТ, выполненная более центрально этому же пациенту, сагиттальная проекция: полное сращение остистых отростков, однако сращения тел позвонков еще не наступило.
(Справа) КТ, сагиттальная проекция: множественные переломы в шейном отделе позвоночника без смещения у того же пациента после незначительной травмы. Подобные переломы у пациентов со сращением позвонков на протяжении могут быть не безопасными. Для оценки состояния спинного мозга требуется МРТ. (Слева) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: ранее не диагностированные переломы тел двух позвонков у этого же пациента, повреждение связок и признаки повреждения спинного мозга. Высокая тяжесть повреждения характерна даже для незначительных переломов позвоночника у пациентов со сращением позвонков на протяжении, подобных этому.
(Справа) Рентгенография в боковой проекции: слабовыраженные патологические изменения в области пятки. Визуализируются отек мягких тканей кзади от ахиллова сухожилия и облитерация преджирового тела, указывающие на воспалительные изменения у ребенка с ВЗК.
1. Общая характеристика:
• Этиология:
о Очевидно предрасполагающее влияние генов, регулирующих взаимодействие «патоген-хозяин» на поверхностях слизистой:
- Ряд исследований свидетельствует о взаимосвязи между воспалением суставов и кишечника
• Сопутствующие нарушения:
о Активность воспалительного периферического артрита соответствует воспалительному процессу кишечника:
- Применительно к аксиальному артриту такая взаимосвязь отсутствует
о Тесная взаимосвязь с анкилозирующим спондилитом:
- 60% пациентов с АС имеют субклинические изменения со стороны толстого или тонкого кишечника
о HLA-В 27 (+) у 50% пациентов с ВЗК артритом
2. Микроскопия:
• Синовиальная жидкость: асептические воспалительные изменения
1. Проявления:
• Типичные признаки/симптомы:
о Боль в животе, потеря массы тела, диарея
о Гастроинтестинальные симптомы обычно развиваются раньше или совпадают с проявлениями артрита
о Клинические проявления артрита неотличимы от таковых при АС:
- Боль в нижней части спины, скованность
- Снижение экскурсии грудной клетки (- Боль и ограничение движений в тазобедренном суставе
- Отек и боль в периферических суставах
2. Демография:
• Пол:
о М = Ж при ВЗК-ассоциированном периферическом артрите
о М > Ж при ВЗК-ассоциированном аксиальном артрите
• Эпидемиология:
о Артрит является наиболее распространенной внекишечной патологией при ВЗК
о У 10-25% пациентов с ВЗК развиваются признаки артрита:
- Аксиальный артрит возникает у 10-15% пациентов с ВЗК
- Периферический артрит развивается у 20% пациентов с ВЗК (возможно без костных повреждений)
3. Течение и прогноз:
• Сальмонелла, иерсиния, шигелла:
о Самопроходящий полиартрит; рентгенографические изменения - редко
о Только изменения со стороны крестцово-подвздошных суставов, редко
• Язвенный колит, болезнь Крона, болезнь Уиппла:
о Артропатия развивается у 10-15% пациентов:
- Наиболее легкие и периферические проявления с небольшими костными изменениями
- У 20-30% пациентов развивается спондилоартропатия, подобная АС
• При правильном лечении функция и подвижность сохранены:
о Может потребоваться эндопротезирование тазобедренного или коленного суставов
• При отсутствии правильного лечения могут развиваться тяжелые постуральные нарушения:
о Избыточный кифоз грудного отдела и сглаживание поясничного лордоза, аналогично АС
• Сращение позвонков на протяжении ± остеопороз ставят пациента перед риском трехколонного перелома в результате незначительной травмы
• При лечении патологии кишечника стероидными препаратами увеличивается риск развития остеонекроза
4. Лечение:
• Аналогично лечению при АС
• НПВП, базисные противоревматические препараты:
о Подавляют симптомы воспаления
о Не влияют на прогрессирование заболевания
• Кортикостероиды:
о Часто используются для подавления воспалительного процесса в кишечнике; повышают риск развития остеонекроза
о При моноартритах возможно внутрисуставное введение стероидных препаратов
• Ингибиторы фактора некроза опухоли альфа при стойком аксиальном поражении:
о Улучшает функцию, уменьшает выраженность воспалительных изменений при МРТ
о Долгосрочный контроль прогрессирования заболевания еще не испытан
• Колэктомия:
о Может улучшать состояние периферических суставов, но в минимальном количестве случаев
1. Следует учесть:
• При подозрении на ОА или БВИ у взрослых молодого возраста, всегда оценивайте состояние крестцово-подвздошных суставов для своевременного выявления признаков ВЗК артрита или АС
2. Советы по интерпретации изображений:
• КТ часто выполняют при болях в животе у пациентов с ВЗК:
о Оценивайте состояние аксиального скелета в костном режиме для выявления костных изменений
• Подразумевайте наличие ВЗК артропатии у пациента со скелетными проявлениями АС, перенесшим хирургическое вмешательство на кишечнике
• На МРТ, в последовательностях чувствительных к жидкости, необходим поиск признаков энтезита, которые являются ранними предвестниками заболевания
ж) Список использованной литературы:
1. Bazso A et al: Importance of intestinal microenvironment in development of arthritis. A systematic review. Immunol Res. 61 (1-2): 172-6, 2015
2. Gamsjaeger S et al: Altered bone material properties in HLA-B27 rats include reduced mineral to matrix ratio and altered collagen cross-links. J Bone Miner Res. 29(11):2382-91, 2014
3. Paparo F et al: Seronegative spondyloarthropathies: what radiologists should know. Radiol Med. 119(3):156-63, 2014
Читайте также:
