Рентгенограмма, КТ, МРТ при остеоартрозе осевого скелета
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Боли в суставах и ограничение подвижности могут указывать на совершенно разные заболевания. Чтобы поставить или опровергнуть диагноз «артроз», ревматологи и ортопеды проводят ряд исследований, по результатам которых определяется тактика лечения.
Субъективные признаки артроза
На первичном осмотре врач констатирует ограничение подвижности сустава, а порой и характерный грубый хруст при изменении положения. Пациент может жаловаться на боль и дискомфорт, что является прямым показанием к назначению рентгенологического исследования.
Болит сустав? Не отказывайтесь от рентгена
Рентгенологический метод
Проще всего и с высокой точностью диагностировать артроз позволяет рентген-снимок. На нем будут видны признаки, характерные для той или иной стадии заболевания:
- 1 стадия. На снимке еще не видны костные разрастания, но поверхность сустава неровная, иногда со слегка окостеневшими участками. Суставная щель незначительно сужена, поэтому внешние симптомы пока не выражены.
- 2 стадия. Уже хорошо заметны костные разрастания, щель – примерно в 2-3 раза уже нормы. Специалист отмечает субхондральный склероз – один из признаков артроза, уплотнение и разрастание костной ткани.
- 3 стадия. На снимке вообще не видна суставная щель. Большая часть суставной поверхности закостенела, увеличилась за счет краевых разрастаний. Один из признаков – «суставная мышь», перемещение осколка мениска, хряща или кости, что кардинально ограничивает двигательную активность.
Только рентген позволяет точно установить степень артроза
Анализ крови при артрозе
Поскольку артроз имеет схожую симптоматику с другими заболеваниями суставов, чтобы отличить его, например, от инфекционного или ревматоидного артрита, назначают:
- Клинический анализ крови. Как правило, артроз не вызывает серьезных изменений в показателях крови, за исключением незначительного роста СОЭ – максимально до 25. При артрите СОЭ увеличивается значительно интенсивнее – до 40-80 единиц.
- Биохимический анализ крови. Материал берут строго натощак из вены. При артрозе показатели остаются в норме, а при артрите – появляются специфические маркеры воспаления – С-реактивный белок, определенные иммуноглобулины и т. д.
Анализ крови нужен для дифференциации артроза от артрита
В каких случаях назначают МРТ и КТ
Иногда, особенно на ранней стадии заболевания, рентгенологическое исследование неинформативно. В этом случае назначают магнитно-резонансную томографию – дорогой, но высокоточный метод. В его основе – применение магнитных волн. С их помощью удается распознать даже незначительные изменения в хряще, в том числе на начальной стадии.
МРТ противопоказана при:
- установленном кардиостимуляторе, поскольку вследствие изменения магнитного поля может страдать сердечный ритм;
- наличии электронных или ферромагнитных имплантов среднего уха;
- больших металлических имплантах;
- беременности до 12-ти недель.
Исследование не проводят и при некоторых относительных противопоказаниях, например при декомпенсированной сердечной недостаточности, клаустрофобии, других тяжелых состояниях пациента.
Если МРТ противопоказано, прибегают к компьютерной томографии, современному аналогу рентгена. Этот метод, дающий изображение всех прослоек сустава, отличается более высокой точностью, чем рентгенография, но уступает МРТ.
МРТ – метод, который гарантирует максимальную точность и достоверность трехмерного изображения. В отличие от КТ, при МРТ не используется радиация. Об этих и других особенностях магнитно-резонансной терапии суставов рассказывает врач-рентгенолог:
Ультразвук в диагностике артроза
Ультразвуковая диагностика при подозрении на артроз используется нечасто, поскольку не дает столь точных результатов, как рентген или МРТ. С помощью метода можно увидеть все ткани и хрящи, оценить их степень изношенности, утонщения, количественные изменения синовиальной жидкости. Эффективность во многом зависит от квалификации специалиста, поскольку расшифровка увиденного часто носит субъективный характер.
УЗИ колена определяет степень сохранности менисков, кристаллы мочевой кислоты, кисту Бейкера
Чем отличаются УЗИ, КТ и МРТ?В каких случаях показано то или иное исследование? На эти вопросы отвечает эксперт:
Исследование синовиальной жидкости
Для выполнения анализа проводят пункцию сустава. Исследованию подлежат основные параметры синовиальной жидкости:
- макроскопические показатели – цвет, объем, вязкость, мутность и муциновый сгусток;
- количество клеток;
- цитология окрашенного препарата;
- микроскопия нативного препарата.
В норме синовиальная жидкость имеет соломенно-желтый цвет и прозрачную консистенцию. При артрозе повышается ее вязкость, муциновый сгусток формируется хорошо, количество клеток – нормальное или чуть увеличенное (максимально до 5000/мкл). Остальные показатели остаются преимущественно в норме. При реактивном синовите количество нейтрофилов снижается вдвое.
Серьезное изменение наблюдается при воспалительных процессах, сопровождающих разные формы артрита. Так или иначе, интерпретация результатов проводится только опытным ревматологом с учетом анамнеза, лабораторных и инструментальных исследований.
Анализ синовиальной жидкости позволяет четко разграничить артроз от артрита
Дополнительные инструментальные методы
Иногда для уточнения диагноза назначают и другие методы. Они имеют ряд противопоказаний ввиду инвазивности, отличаются достаточно высокой стоимостью и практикуются нечасто.
- Артроскопия. Метод ранней диагностики, позволяющий обнаружить изменения в хрящевой ткани, даже если они еще незаметны на рентген-снимке. Проводится под местным обезболиванием в течение 30-60 минут. Отличается высокой диагностической достоверностью и минимальными рисками осложнения.
- Хондроскопия. Разновидность артроскопии, цель которой – изучение состояния хряща, а именно степень его поражения. Чаще всего применяют, чтобы оценить эффективность лечения хондропротекторами при артрозе.
- Остеосцинтиграфия. Разновидность радионуклидной диагностики, предполагающая введение в организм радиофармацевтического препарата для выявления патологии костей.
Артроскопия – высокоинформативный визуальный метод диагностики с помощью артроскопа
Диагностика артроза часто бывает затруднена тем, что внешняя симптоматика не так очевидна и дублируется с признаками других заболеваний суставов. Существует целый ряд инструментальных и лабораторных методов, позволяющих поставить точный диагноз. Не стоит игнорировать рекомендации специалиста в отношении обследования, ведь от этого зависит правильность выбора тактики лечения, а значит, и результат.
Рентгенограмма, КТ, МРТ при остеоартрозе осевого скелета
а) Терминология:
1. Аббревиатура:
• Остеоартроз (ОА)
2. Синонимы:
• Дегенеративное заболевание суставов
• Артропатия дугоотростчатых суставов
• Унковертебральный ОА
• Остеофитоз, деформирующий спондилез
3. Определения:
• Невоспалительная артропатия с прогрессирующим разрушением хряща, приводящая к гипертрофическим изменениям кости
• Для простоты обсуждения в этот раздел включены внесуставные аксиальные костные гипертрофические изменения:
о Деформирующий спондилез: формирование остеофитов переднего и боковых отделов тел позвонков, сопряженных с замыкательными пластинками, берущих начало в кортикальном слое кости
о Болезнь Бострупа: костные разрастания между остистыми отростками
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Костная пролиферация тел позвонков, дугоотростчатых и унковертебральных суставов
о Обычно имеются сопутствующие дегенеративные изменения диска
• Локализация:
о Деформирующий спондилез: передние и боковые остеофиты тел позвонков
о Дугоотростчатые суставы
о Унковертебральные (апофизарные) суставы (заднебоковые отделы тел шейных позвонков)
о Болезнь Бострупа: чаще всего поясничный отдел позвоночника
• Размер:
о Размер костных образований варьирует от незначительного до крупного
• Морфология:
о Нормальное костеобразование; достаточно большое гипертрофическое костное образование содержит костный мозг
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография позволяет установить правильный диагноз
о При МРТ оценивается выраженность стеноза позвоночного канала/фораминального стеноза
• Совет, касающийся протокола:
о МРТ в косой сагиттальной проекции эффективна для оценки фораминального стеноза
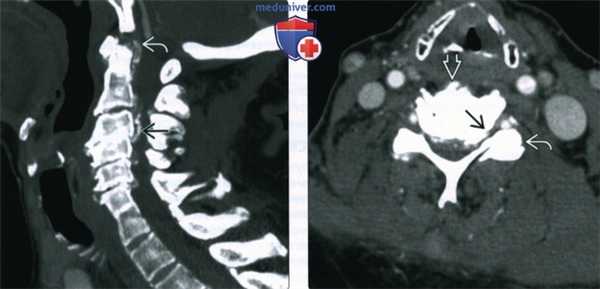
(Слева) КТ, сагиттальная проекция, с контрастным усилением: признаки многоуровневого спондилеза шейного отдела позвоночника с выраженным стенозом позвоночного канала. Визуализируется многоуровневое поражение дисков со склерозом замыкательных пластинок. Часто имеет место гипертрофия кости вокруг С1-С2. Обызвествление задней продольной связки способствует развитию стеноза.
(Справа) КТ, аксиальная проекция, с контрастным усилением: выраженный двухсторонний фораменальный стеноз с гипертрофией унковертебральных суставов у этого же пациента. Также визуализируются признаки деформирующего спондилеза и гипертрофия дугоотростчатых суставов.
3. Рентгенография при остеоартрозе осевого скелета:
• Нормальная плотность костной ткани
• Эбурнеация замыкательных пластинок тел позвонков
• Деформирующий спондилез (остеофитоз позвоночника):
о Костный вырост берет начало в кортикальном слое замыкательной пластинки тела позвонка, сопряженно диску
о Отсутствует связь с синовиальным суставом
о Обычно ассоциируется с уменьшением дискового пространства
• ОА унковертебральных (апофизарных) суставов:
о Суставы задненаружных отделов тела позвонка присутствуют только в шейном отделе позвоночника
о Костные разрастания визуализируются в трех проекциях:
- При рентгенографии в боковой проекции визуализируется костное разрастание с поперечной зоной просветления в проекции задней половины тела позвонка
- При рентгенографии в передне-задней проекции визуализируется верхнее костное разрастание у бокового края тела позвонка
- При рентгенографии в косой проекции визуализируется костное разрастание от тела к невральному отверстию
• ОА дугоотростчатых суставов:
о При рентгенографии в передне-задней и боковой проекциях визуализируется повышенная плотность фасеток
о При рентгенографии в косой цервикальной проекции визуализируется костное разрастание в невральное отверстие
• Гипертрофическое костеобразование вокруг зубовидного отростка и передней дуги атланта
• Обызвествление задней продольной связки
• Болезнь Бострупа:
о Грубое костеобразование вокруг остистых отростков
о Отростки гипертрофируются и утолщаются
о Может привести к формированию неоартроза и дополнительной сумки
• Крестцово-подвздошные суставы: как правило, два признака:
о Склероз по ходу кортикального слоя синовиальной части сустава
- Отсутствие эрозий или анкилоза
о Краевые остеофиты:
- Либо у основания крестцово-подвздошного сустава, либо у места переходя синовиальной части в несиновиальную (от 1/2 до 1/3 расстояния от вершины крестцово-подвздошного сустава)
- Визуализируется в качестве округлого уплотнения; иногда ошибочно расценивается в качестве костного островка или метастаза
4. КТ при остеоартрозе осевого скелета:
• Хорошо визуализируется гипертрофия кости во всех вышеописанных отделах
• Дополнительные признаки:
о Грыжевого выпячивания диска
о Стеноза позвоночного канала о Фораминального стеноза
о Гипертрофии желтой связки
• Болезнь Бострупа:
о Грубое костеобразование вокруг остистых отростков с эбурнеацией кости
о Формирование костных кист в остистых отростках
• Краевые остеофиты крестцово-подвздошного сустава: хорошо визуализируется переднее перекрытие
5. МРТ при остеоартрозе осевого скелета:
• Гипертрофия костной ткани:
о Мелкие остеофиты характеризуются сигналом низкой интенсивности в режиме Т1, а также в последовательностях, чувствительных к жидкости
о Крупные остеофиты содержат костный мозг, который характеризуется нормальным костномозговым сигналом на МР-томограммах
• Грыжевое выпячивание диска, разрывы фиброзного кольца
• Гипертрофия желтой связки (сигнал низкой интенсивности во всех последовательностях) один из факторов развития стеноза
• Синовиальные кисты, берущие начало в дугоотростчатых суставах, могут вызывать импиджмент/стеноз
• Оценка выраженности сужения позвоночного канала и фораминального сужения
• Болезнь Бострупа:
о Гипертрофированная кость, окружающая остистый отросток, характеризуется сигналом низкой интенсивности
о Кисты характеризуются сигналом высокой интенсивности в последовательностях, чувствительных к жидкости
о Гипертрофированная межостистая связка (характеризуется сигналом низкой интенсивности во всех последовательностях) может являться одним из факторов развития стеноза позвоночного канала
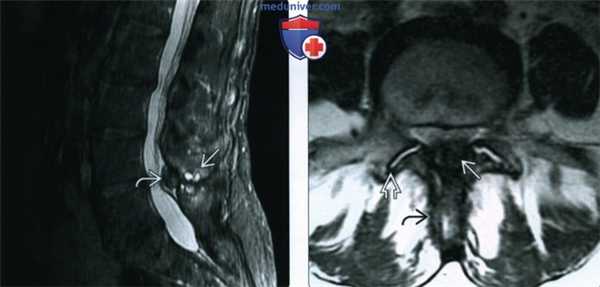
(Слева) МРТ, сагиттальная проекция, режим STIR: типичная межостистая дегенерация (болезнь Бострупа). Визуализируется кистозная дегенерация связки L4-L5 с округлыми зонами Т2 гиперинтенсивного сигнала в структуре гипертрофированной связки, характеризующейся сигналом низкой интенсивности.
(Справа) МРТ, аксиальная проекция, режим Т2: дегенеративные изменения сопряженных кортикальных краев заднего отдела остистого отростка у этого же пациента. Избыточная желтая связка и гипертрофия дугоотростчатых суставов способствуют развитию стеноза позвоночного канала.
в) Дифференциальная диагностика остеоартроза осевого скелета:
1. Анкилозирующий спондилит:
• Синдесмофиты отличаются по характеру от остеофитов
• Для анкилозирующего спондилита характерен остеопороз; при ОА отмечается нормальная плотность костной ткани
• Сакроилеит, эрозии и/или анкилоз
2. Диффузный идиопатический скелетный гиперостоз:
• Обызвествление передней продольной связки обычно визуально отличается от остеофитов
• Иногда костеобразование при диффузном идиопатическом скелетном гиперсотозе (ДИСГ) нельзя отличить от деформирующего спондилеза
• При ДИСП как правило, отсутствуют дегенеративные изменения межпозвонковых дисков
• При ДИСД как правило, отсутствуют признаки артроза дугоотростчатых суставов
3. Ретиноид-ассоциированный спондилез:
• Признаки спондилеза нельзя отличить от таковых при дегенеративном поражении позвоночника
• Более молодые пациенты; отсутствуют патологические изменения дисков или дугоотростчатых суставов
4. Спондилоартропатия при псориатическом или хроническом реактивном артрите:
• Массивная паравертебральная оссификация обычно берет начало на некотором расстоянии от области соединения диска и замыкательной пластинки
• Паравертебральная оссификация распространяется дальше от тела позвонка, по сравнению с большинством остеофитов
• При рентгенографии в передне-задней проекции признаки оссификации более выражены, в отличие от рентгенографии в боковой проекции
• Сакроилеит
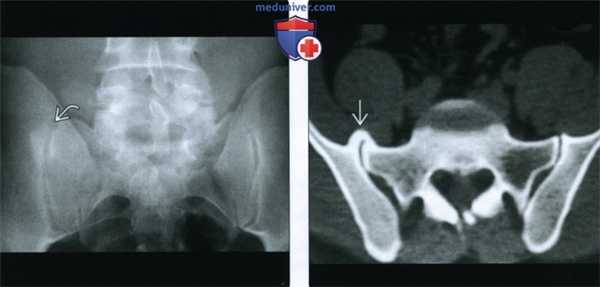
(Слева) Рентгенография в ПЗ проекции: склеротическое «повреждение» на уровне верхней части правого крестцово-подвздошного сустава. Важно помнить, что ОА крестцово-подвздошных суставов может проявляться либо диффузным склерозом кортикального слоя, либо в виде округлых участков склероза в верхней или нижней части синовиальной порции сустава.
(Справа) КТ, аксиальная проекция, костный режим: у этого же пациента подтверждается наличие очага склероза, представленного типичным краевым остеофитом, перекрывающим крестцово-подвздошный сустав.
г) Патология:
1. Общая характеристика:
• Этиология:
о Механическое воздействие:
- Травма
- Стрессовая/повторяющаяся травматизация
- Ожирение
- Аномалия строения или патология соединительной ткани:
Дисплазия
Синдром Марфана
Синдром Элерса-Данло
о Воспалительный артрит:
- Обычно неактивный ревматоидный артрит (в первую очередь с поражением шейного отдела позвоночника)
- Патологические изменения связок на фоне имевшегося ранее повреждения → неадекватная нагрузка на измененную кость
о Метаболические нарушения:
- Болезнь Вилсона
- Охроноз
- Гемохроматоз
о Биохимические изменения в стареющем хряще:
- Уменьшение содержания воды, уменьшение количества протеогликанов и коллагена, уменьшение количества хондроцитов → размягчение хряща и увеличение риска его повреждения в результате любого травматического воздействия
• Генетика:
о Полигенное проявление, на основании изучения близнецов и семей
о Генетическая предрасположенность у женщин с ОА дистальных межфаланговых суставов (до 65%)
• Сопутствующие изменения:
о Лабораторные показатели в норме
о Синовиальная жидкость без патологических изменений
2. Макроскопические и хирургические особенности:
• Релевантная анатомия:
о Шарпеевские волокна соединяют внешние волокна фиброзного кольца с кортикальным слоем тела позвонка
о В результате протрузии фиброзного кольца шарпеевские волокна в месте прикрепления к телу позвонка приподнимаются
о Остеофиты из места прикрепления шарпеевских волокон:
- Направлены горизонтально
- По мере роста приобретают вертикальную направленность
- В конечном итоге могут перекрывать дисковое пространство
• Макроскопические изменения:
о Образование фиссур, углублений и изъязвлений в хряще
о Реакция сопряженной кости (остеофиты, субхондральный склероз)
о Синовиальная жидкость нормальная, либо с признаками умеренного воспаления
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль при нагрузке (отсутствие боли в покое)
о Утренняя скованность
о Крепитация
о Уменьшение объема движений
о Субхондральне кисты зубовидного отростка могут являться фактором, предрасполагающим к перелому в результате падения с небольшой скоростью
о Болезнь Бострупа всегда ассоциируется с другими дегенеративными изменениями позвоночника:
- Следует внимательно подходить к ее определению в качестве причины боли в спине
• Другие признаки/симптомы:
о Отсутствие отека/местного повышения температуры
о Отсутствие системных симптомов
2. Демография:
• Возраст:
о Как правило, старше 65 лет:
- Встречается у 80% людей старше 75 лет
• Пол:
о М• Эпидемиология:
о В США страдает 12% населения (20 миллионов человек)
3. Течение и прогноз:
• Может формироваться стеноз позвоночного канала и фораменальный стеноз
4. Лечение:
• Аналгетики для снижения интенсивности боли и сохранения функции
• Физиотерапия, снижение массы тела
• Введение кортикостероидов внутрь сустава
• Хирургическая декомпрессия при стенозе позвоночного канала или фораминальном стенозе
• Спондилодез при нестабильности
е) Список использованной литературы:
1. Raastad J et al: The association between lumbar spine radiographic features and low back pain: a systematic review and meta-analysis. Semin Arthritis Rheum. 44(5):571-85, 2015
2. Maataoui A et al: Association between facet joint osteoarthritis and the Oswestry Disability Index. World J Radiol. 6(11):881-5, 2014
2. Синоним:
• Дегенеративное заболевание суставов
3. Определения:
• Невоспалительное заболевание сустава, характеризующееся прогрессирующим разрушением хряща:
о Приводит к гипертрофическим костным изменениям
• Часто выделяют первичный и вторичный ОА:
о Первичный остеоартроз: развивается на фоне хронической микротравматизации и возрастных изменений:
- Плечевой и локтевой суставы в меньшей степени предрасположены к развитию первичного ОА, по сравнению стазобедренным, коленным, межфаланговыми и 1-м запястно-пястным суставами
о Вторичный ОА развивается в результате специфического травматического воздействия, на фоне морфологических изменений, инфекции или нарушения обмена
1. Общая характеристика:
• Лучший диагностический критерий:
о Утрата хряща в нагружаемых областях сустава
о Формирование остеофитов
о Нормальная плотность костной ткани, субхондральный склероз
• Локализация:
о Плечевой сустав:
- Наиболее раннее поражение хряща в верхневнутреннем отделе головки плечевой кости
о Локтевой сустав:
- Области сочленения лучевой кости с головкой мыщелка плечевой кости и/или локтевой кости с блоком плечевой кости
• Размер:
о Размер остеофитов варьирует от незначительного до крупного:
- Плечевой сустав особенно подвержен формированию огромных краевых остеофитов в нижневнутреннем отделе головки плечевой кости
• Морфология:
о Костеобразование: склероз, остеофиты
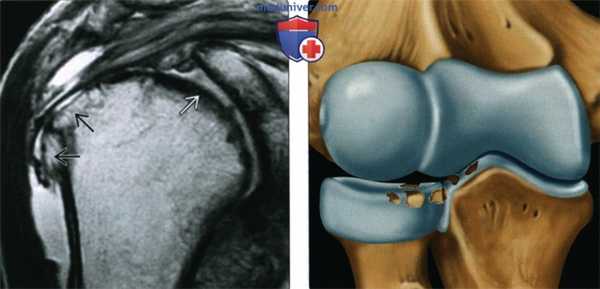
(Слева) МРТ, корональная проекция, режим протонной плотности: признаки ОА, включая полную утрату хряща, субкортикальный склероз и верхние краевые остеофиты. Определяется истончение сухожилия надостной мышцы. На других срезах визуализировались признаки полнослойного разрыва вращательной манжеты. Выпот визуализируется как в плечевом суставе, так и в подакромиально-поддельтовидной сумке.
(Справа) Рисунок: признаки ОА локтевого сустава, включая несколько фокальных дефектов хряща. ОА часто является результатом предшествовавшей травмы и/или наличия свободных тел.
2. Рентгенография при остеоартрозе плечевого и локтевого суставов:
• Плечевой сустав:
о Нормальная плотность костной ткани
о Субхондральный склероз
о Формирование остеофитов:
- Вокруг суставной впадины лопатки; чаще всего наилучшим образом визуализируются в аксиллярной проекции
- Вокруг анатомической шейки плечевой кости (краевые):
Наибольшее разрастание направлено вниз и кнутри в подмышечный карман
о Субхондральные кисты
о Сужение суставного пространства
о Подвывих в плечевом суставе может формироваться на фоне патологических изменений:
- Верхний подвывих головки плечевой кости на фоне хронического повреждения вращательной манжеты
- Задний подвывих головки при хронической нестабильности (визуализируется при рентгенографии в аксиллярной проекции)
о Внутрисуставные свободные тела:
- Визуализация затруднена, если сустав не растянут выпотом
- Ищите оссифицированные тела в подмышечном и подклювовидном заворотах
• Локтевой сустав:
о Нормальная плотность костной ткани
о Субхондральный склероз
о Формирование остеофитов:
- Локтевой отросток
- Венечный отросток
- Вокруг шейки/головки лучевой кости
о Формирование субхондральных кист
о Сужение суставного пространства
о Подвывих
о Внутрисуставные свободные тела:
- Визуализация затруднена при отсутствии выпота
- Осуществляйте поиск оссифицированных тел в переднем и заднем заворотах сустава, отграниченных жировыми телами
3. КТ при остеоартрозе плечевого и локтевого суставов:
• Локтевой сустав
о КТ применяется для визуализации свободных тел
- Если свободные тела не оссифицированы, может потребоваться выполнение КТ артрографии
4. МРТ при остеоартрозе плечевого и локтевого суставов:
• Режим Т1:
о Сигнал низкой интенсивности: субхондральные кисты, субхондральный склероз
о Крупные, зрелые остеофиты отличаются наличием сигнала, характерного для костного мозга
о При наличии крупного остеофита нижневнутреннего отдела головки плечевой кости используйте режим Т1 в сагиттальной и аксиальной плоскостях для оценки сближения с подмышечным нервом в четырехстороннем отверстии
• Последовательности, чувствительные к жидкости:
о Сигнал низкой интенсивности: субхондральный склероз
о Сигнал высокой интенсивности: отек костного мозга, субхондральные кисты
о Для синовита характерно утолщение с сигналом низкой интенсивности, граничащее с высоко интенсивным выпотом,
о При наличии выпота осуществляйте поиск фокальных дефектов хряща или его диффузное истончение
о Сопутствующий разрыв сухожилия или тендинопатия
о Нейропатия, характеризующаяся сигналом высокой интенсивности:
- ОА плечевого сустава: подмышечный нерв в четырехстороннем отверстии
- ОА локтевого сустава: локтевой нерв в кубитальном канале
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография позволяет установить диагноз при ОА от легкого до умеренного
о КТ или КТ артрография выполняются с целью обнаружения свободных тел
о МРТ или МРТ артрография выполняются с целью обнаружения ранних признаков повреждения хряща, предваряющих формирование остеофитов
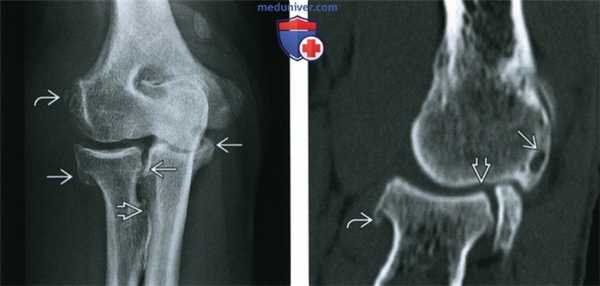
(Слева) Рентгенография в ПЗ проекции: признаки умеренно выраженного ОА локтевого сустава, включая остеофиты и гипертрофию костной ткани в области бугристости лучевой кости. Оссификат, покрытый кортикальным слоем в проксимальном сухожилии разгибателя, соотносится с хронической тендинопатией, либо предшествующим повреждением.
(Справа) КТ, сагиттальная проекция, без контрастного усиления: хронический ОА локтевого сустава с субхондральными кистами, остеофитами и сужением суставного пространства. Распространение костных патологических изменений иногда лучше визуализируется при КТ, чем при рентгенографии.
в) Дифференциальная диагностика остеоартроза плечевого и локтевого суставов:
1. Остеоартроз плечевого сустава:
• Остеонекроз:
о Также как и ранний ОА, развивается в верхневнутреннем отделе головки плечевой кости
о Симптом двойной линии может имитировать субхондральный склероз
• Септический артрит:
о Истончение хряща (сужение суставного пространства)
о Выпот
о Размытость кортикальной костной пластинки позволяет отличить септический артрит от костно-образующего ОА
о При подозрении необходима пункция сустава
• Хроническое повреждение вращательной манжеты:
о Является причиной вторичного ОА
• Плечо «Милуоки» (Milwaukee):
о Отложение кристаллов гидроксиапатита
о Может приводить к тяжелым дегенеративным изменениям с разрушением хряща и последующим формированием остеофитов
2. Остеоартроз локтевого сустава:
• Ювенильный идиопатический артрит (ЮИА):
о Избыточный рост эпифизов, особенно головки лучевой кости
о В активной фазе ЮИА признаки синовита выражены в большей степени, чем при ОА
о Свободные тела, эрозии, деструкция хряща
• Гемофильная артропатия:
о Избыточный рост эпифизов, особенно головки лучевой кости
о При кровоизлиянии в сустав признаки синовита выражены в большей степени, нежели при ОА
о Свободные тела, эрозии, деструкция хряща
о В режиме градиентного эха, на фоне отложения гемосидерина в синовиальной оболочке возникают отблески
• Первичный синовиальный хондроматоз (ПСХ):
о Свободные тела при ПСХ обычно имеют аналогичный размер
о Может приводить к развитию вторичного ОА
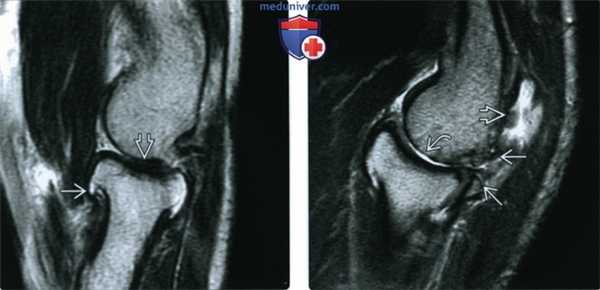
(Слева) МРТ, сагиттальная проекция, режим Т2: признаки ОА локтевого сустава от легких до умеренных, включая остеофиты и легкое истончение хряща.
(Справа) МРТ, сагиттальная проекция, режим Т2: ОА сочленения между головкой лучевой кости и головкой мыщелка плечевой кости со свободными телами в растянутом заднем завороте. Признаки остеофитоза визуализируются сзади. Также имеются признаки субхондрального склероза и утраты хряща. Визуализация мелких свободных тел при МРТ или рентгенографии затруднена.
г) Патология. Общая характеристика:
• Этиология:
о Первичный остеоартроз плечевого и локтевого суставов:
- Биохимические изменения в структуре хряща:
↓ жидкость, ↓ протеогликаны, ↓ количество хондроцитов → патологические изменения хряща, ↑ риск повреждения в результате микротравмы
- Низкий уровень эстрогена ассоциируется с повышенным риском развития ОА
о Вторичный остеоартроз плечевого сустава:
- Травма:
Предшествующий перелом или вывих
Чрезмерная производственная нагрузка
- Предшествующий нелеченный полнослойный разрыв вращательной манжеты:
Высокое стояние головки плечевой кости — нарушение артикуляции
- Предшествующая воспалительная артропатия:
Разрушение хряща
Слабость связок/сухожилий → нестабильность
- Болезнь накопления кристаллов:
Обычно отложение гидроксиапатита
- Морфологические изменения:
Гипоплазия суставной впадины лопатки
Метафизарные и эпифизарные морфологические изменения при различных дисплазиях
Слабость связок при коллагенозах сосудов
о Вторичный остеоартроз локтевого сустава:
- Травма (предшествующий перелом или несращение)
- Повреждение на фоне экстензионно-вальгусной перегрузки
- Разрушение сустава на фоне воспалительной артропатии
- Повреждение сустава телами при синовиальном хондро-матозе
• Генетика:
о Очевидна повышенная экспрессия определенных генов при остеоартрозе, в сравнении с неостеоарозными плечевыми суставами
- Экспрессия генов CJ1, COX2, VCAN, COL1A1, ADAMTSS, ММРЗ и TNF значительно повышена
- Могут служить биомаркерами
1. Проявления:
• Типичные признаки/симптомы:
о Плечевой сустав:
- Нарастающая боль при движениях, отсутствие боли в покое
- Часто предшествующая травма или травма, связанная с работой
- Уменьшение объема движений, крепитация
о Локтевой сустав:
- Нарастающая боль при движениях
- Ограничение сгибания и разгибания
- Пощелкивание и блокирование сустава по причине наличия свободных тел
- Подвывих, деформация
• Другие признаки/симптомы:
о Нейропатия подмышечного нерва на фоне ОА плечевого сустава (редко)
о Нейропатия локтевого нерва на фоне ОА локтевого сустава (редко)
2. Демография:
• Возраст:
о Первичный ОА: пожилые пациенты
о Вторичный ОА: молодые пациенты
• Пол:
о М > Ж как для плечевого, так и локтевого суставов
- Обратное соотношение полов для коленного сустава и межфаланговых суставов кисти
- Имеется связь с травмой и факторами, связанными с работой для плечевого и локтевого суставов
• Эпидемиология:
о Плечевой сустав:
- Один из шести взрослых испытывает хроническую боль в плечевом суставе
- Более половины взрослых, имеющих патологические симптомы со стороны плечевого сустава, продолжают испытывать их через пять лет
- Люди, испытывающие стрессовые нагрузки на плечевой сустав, связанные с работой находятся в зоне высокого риска развития ОА
- в 2004 году в США патологические состояния плечевого сустава привели к наиболее продолжительной нетрудоспособности, по сравнению с другими повреждениями костно-мышечной системы, связанными с профессиональной деятельностью
о Локтевой сустав: поражается реже тех суставов, которые испытывают осевую нагрузку, например тазобедренного и коленного
3. Течение и прогноз:
• Без вмешательства прогрессирующее изнуряющее заболевание
4. Лечение:
• Как правило, консервативное:
о Физиотерапия, НПВП
о Введение кортикостероидов внутрь сустава
• Хирургическое лечение: эндопротезирование при тяжелом ОА
Остеоартроз (остеоартрит) - симптомы и лечение
Что такое остеоартроз (остеоартрит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичева Артура Андреевича, ортопеда со стажем в 9 лет.
Над статьей доктора Фомичева Артура Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
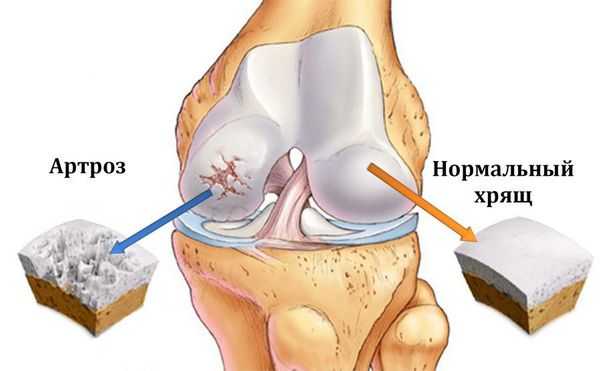
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза. [1]
Артрит и артроз: в чём разница
Различий нет, и то и другое название корректное. В зарубежных руководствах болезнь называют остеоартритом (ОА).
Причины артроза
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется. [5]
Основными факторами риска артроза принято считать:
- нарушения обмена веществ;
- повышенный вес тела;
- неполноценное и нерегулярное питание;
- артрит (воспалительный процесс в суставе);
- очаги хронической инфекции или воспаления (например, хронический тонзиллит).
- варикозное расширение вен нижних конечностей.
Артроз у детей
У детей заболевание встречается редко. В основном оно возникает при тяжёлых остеохондропатиях, например при болезни Пертеса, и протекает с сильной болью. Тактика лечения такая же, как у взрослых, но с акцентом на органосохраняющую хирургию.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеоартроза
Общие симптомы артроза включают:
- боль во время нагрузок;
- ограничение движений в суставе;
- чувство скованности по утрам, чувство «хруста»;
- боль после долгого отдыха (так называемая «стартовая»).
Суставные боли при артрозе редко бывают острыми, чаще ноющего или тупого характера, как правило, прекращающиеся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Основной питательной средой сустава является синовиальная жидкость. Она же выполняет и роль смазывающего агента между суставными поверхностями. Огромную и главную роль в развитии остеоартроза отводят метаболическим процессам в суставе и в его структурах. На начальной стадии, когда развиваются биохимические нарушения в синовиальной жидкости, ее свойства снижаются, что запускает механизм разрушения. Первой под удар попадает синовиальная оболочка сустава, которая выполняет важную роль мембраны и является подобием фильтра для самого главного питательного вещества хряща — гиалуроновой кислоты, не давая ей покинуть ее основное место работы — полость сустава. Насыщенность свойств суставной жидкости определяет ее циркуляция, чего без регулярного движения самого сустава быть не может. Отсюда и известная фраза «движение — это жизнь». Постоянная циркуляция синовиальной жидкости в полости сустава — залог полноценного обмена веществ в нем. При недостатке питательных веществ хрящ истончается, образование новых клеток останавливается, суставная поверхность становится неровной, грубой, с участками дефектов. Известна взаимосвязь между заболеваниями вен нижних конечностей (например, варикоз) и развитием нарушений обмена веществ в суставах, преимущественно коленных. [6] Костная структура, находящаяся под хрящевой, отвечает на процесс компенсаторным механизмом — она утолщается, становится грубее и расширяет зону покрытия, в результате чего образуются экзостозы и остеофиты, что и является основной причиной ограничений и деформаций сустава. Синовиальная жидкость насыщается клетками воспаления и элементами распада, суставная капсула в ответ на это утолщается, становится грубой и теряет эластичность, мягкие ткани буквально становятся сухими (происходит их дегидратация), отсюда и жалобы на утреннюю скованность, «стартовые боли». Патологический процесс в последних стадиях провоцирует организм включить последний компенсаторный механизм — обездвиживание. В состоянии покоя и так называемом физиологическом положении болезненность минимальна, связочный аппарат максимально расправлен. В таком положении сустав стремится зафиксироваться, и ему это удается быстрым образованием более грубых экзостозов, которые «фиксируют» сустав, а пациент при этом теряет способность полноценно двигать им. Мышцы такой конечности гипотрофируются, становятся слабее и меньше. Такие изменения уже считаются необратимыми.
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный.
Первичная и вторичная форма артроза
Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Стадии артроза
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
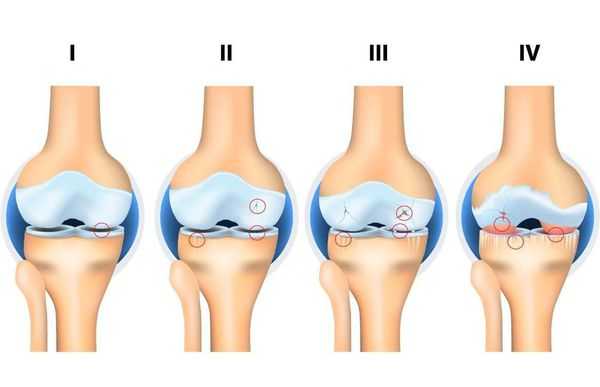
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
2 стадия: сопровождается «запуском» механизма разрушения твердых структур сустава, образуются краевые твердые образования (экзостозы, остеофиты). Умеренные жалобы на изменения в объеме движений.
3 стадия: сопровождается сужением суставного просвета, выраженным разрушением нагружаемой поверхности с образованием костно-хрящевых дефектов, выраженным ограничением движений, постоянным чувством «хруста» при движении, начальными изменениями оси конечности.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Классификация артроза по локализации
Выделяют следующие виды артроза:
- пателлофеморальный артроз (поражение надколеннико-бедренного сочленения );
- артроз голеностопного сустава и суставов стопы; ; ;
- артроз челюстно-лицевого сустава;
- остеоартроз акромиально-ключичного сочленения;
- артроз локтевого сустава;
- остеоартроз кистей;
- дегенеративные изменения суставов позвоночника (вертебральный артроз).
Все перечисленные виды артроза проявляются болью и нарушением функции сустава. Специфических симптомов для каждой локализации нет.
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
- повреждения мягких структур сустава (дегенеративные разрывы менисков, разрывы связок и т. д.);
- хронический воспалительный процесс;
- анкилоз (полное отсутствие движений в суставе);
- деформация сустава.
Если это вторичная форма, то осложнения зависят от процесса, вызвавшего развитие артроза. Например, это может привести к остеопорозу, хроническому заболеванию, которое характеризуется прогрессирующим нарушением обмена веществ в костной ткани. Вследствие этого кости становятся хрупкими, нарушается их питание, в итоге остеоартроз осложняется угрозой внутрисуставных переломов. Поэтому так важно обратиться к врачу своевременно. Как писал выдающийся русский хирург Н.И.Пирогов: «Будущее принадлежит медицине профилактической».
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Анализы и другие виды обследований
Ревмопробы, общий и биохимический анализы крови назначают для дифференциальной диагностики. Чтобы выявить артроз, достаточно КТ, МРТ и рентгенограммы.
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение.
Медикаментозная терапия
Для лечения артроза применятся противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективная терапия (приём препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставные инъекции (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо. [2]
Физиотерапия
При лечении артроза чаще всего применяется фонофорез и магнитотерапия.
Упражнения при артрозе
Полезна любая активность, не вызывающая боль. Особенно эффективны плавание, ЛФК, пилатес, тайчи, цигун, йога и изометрические упражнения.
Массаж при артрозе
Массаж может быть полезен, так как улучшает лимфодренаж. Однако во многих руководствах по лечению артроза такого пункта нет.
Нужно ли соблюдать диету при артрозе
Специальная диета при артрозе не требуется. Достаточно отказаться от продуктов, которые приводят к набору лишнего веса.
Наколенники при артрозе
При выборе наколенников нужно определить, какая нестабильность в суставе. Чем она больше, тем жёстче должен быть фиксатор.
Народные средства лечения артроза
Эффективность лечения артроза народными методами научно не доказана. Без адекватной терапии заболевание может привести к осложнениям: разрыву менисков и связок, хроническому воспалению, остеопорозу, деформации и полному отсутствию движений в суставе.
Хирургическое лечение артроза
При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли, [3] а в ряде случаев и может нанести значительный вред при некачественном выполнении. [4]
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.
- Регулярная двигательная активность. Ошибочно мнение, что физическая активность способна «изнашивать» сустав. [7] Повышенная – да, но не регулярная и умеренная. По последним данным, любая активность, направленная на укрепление и поддержание мышечной массы, на улучшение координации, поддерживает двигательную функцию суставов и их кровоснабжение. Любая двигательная активность позволяет добиться регулярной циркуляции суставной жидкости, которая является основным источником питания для сустава и его структур. Известно, что люди, ежедневно пользующиеся общественным транспортом и имеющие пешие нагрузки, реже подвержены развитию остеоартроза.
- Контроль веса тела и адекватное его снижение. Повышенная масса увеличивает нагрузку на суставы нижних конечностей и позвоночника. Поэтому в любой протокол реабилитации и консервативного лечения остеоартроза включен курс ЛФТ (лечебной физкультуры и гимнастики).
- Коррекция и устранение врожденных деформаций. Важную роль отводят плоскостопию, с годами приводящему к нарушению оси ног, что за собой влечет повышенную непропорциональную нагрузку на отдельные участки суставов и позвоночника, деформируя их.
- Полноценное питание. Оно позволяет создать условия для полноценного обогащения сустава питательными веществами. Поэтому отказ от большого ряда продуктов, частые диеты, нерегулярное питание бедной веществами пищей (фастфуд и т.п.) может стать «пусковым механизмом» для развития остеоартроза.
- Своевременное устранение сопутствующих заболеваний. Ныне забытые диспансеризации, которые во времена СССР были обязательными, позволяли своевременно выявить и устранить заболевания еще на начальной стадии. Сопутствующие заболевания могут быть весомой причиной развития и прогрессирования артроза (например, заболевания эндокринной системы, органов ЖКТ, хронические очаги инфекций или воспаления).
Дают ли при артрозе инвалидность
Чтобы получать пенсию и социальные выплаты по инвалидности, необходимо пройти медико-социальную экспертизу (МСЭ). Инвалидность при артрозе положена, если на обследовании выявлены заметные ограничения в подвижности сустава и больной не может себя обслужить в быту.
За дополнение статьи благодарим Никиту Геращенко — травматолога, ортопеда, научного редактора портала « ПроБолезни » .
Остеоартроз
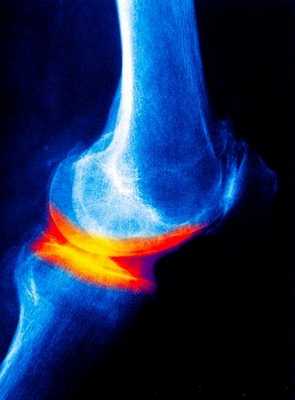
Остеоартроз (деформирующий артроз) – это хроническое дегенеративное заболевание суставов. Для этого заболевания характерно повреждение суставных хрящей и тканей,окружающих суставы. Как правило, воспалительный процесс в суставах не выраженный. Основным механизмом развития заболевания считается нарушение в хрящевой ткани (избыточный износ) вследствие различных причин.
Это может быть как естественное старение организма, так и развитие аналогичных изменений в суставах в более молодом возрасте (преждевременное старение) из-за нарушения питания хрящевой ткани, что и приводит к более быстрому износу хрящевой ткани. При развитии остеоартроза происходит накопление в окружающих сустав тканях солей, деформация сустава и воспаление суставной сумки (синовит). Остеоартрозом болеет около 10-12 % населения, чаще всего это женщины старше 40-45 лет, а в более старшей возрастной группе (старше 60-65 лет) болеет практически 100%.
Чаще всего происходит поражение крупных суставов таких, как тазобедренный сустав, коленный, голеностопный сустав, несколько реже плечевой и локтевой суставы Мелкие суставы тоже могут быть вовлечены в процесс (суставы кистей стоп). Остеоартроз (ДОА), как правило, часто сочетается с другими дегенеративными заболеваниями опорно-двигательного аппарата такими, как остеохондроз, деформирующий спондилез. Этиология остеоартроза не до конца изучена, но факторы, которые способствуют развитию остеоартроза можно разделить на наследственные и приобретенные.
Различают также первичный и вторичный деформирующий остеоартроз. К причинам первичного остеоартроза относят:
Избыточные или повторяющиеся нагрузки, значительно превышающие физические возможности хрящевой ткани суставов. Это могут быть как занятия спортом, так, и связаны с тяжелой физической работой.
Врожденные нарушения геометрической формы суставов, что приводит к нарушению биомеханики сустава и изменению правильного распределения векторов нагрузки на суставной хрящ. Это могут быть врожденные дисплазии суставов, деформирующие заболевания позвоночника, аномалии развития скелета, недоразвитие и гипермобильность связок.
Изменение структуры хрящевой ткани суставов вследствие микротравматизации, нарушения микроциркуляции, травм суставов (внутрисуставные переломы, вывихи подвывихи, гемартрозы).
Причинами вторичного остеоартроза чаще всего считаются следующие состояния:
Воспалительные процессы, вызванные инфекцией или травмой, врожденная дисплазия тазобедренного и коленного суставов, нарушения развития сустава, нестабильность сустава (в том числе и после травмы), эндокринные заболевания (например, сахарный диабет) метаболические изменения (подагра, гемахроматоз) некротические изменения в костной ткани, интоксикация солями тяжелых металлов, ревматологические заболевания такие, как ревматоидный артрит, СКВ, заболевания крови (гемофилия). В развитии остеоатроза различают три стадии:
- 1 стадия характеризуется наличием незначительных морфологических изменений в суставе и проявляется болями при физической нагрузке (рентгенологически будет лишь сужение суставной щели). Морфологические изменения в суставном хряще в1 стадии проявляются появлением шероховатости разволокнения структуры ткани.
- 2 стадия характеризуется постоянными болями в суставах рентгенологически более выражено сужение уставной щели появляются остеофиты морфологически эта стадия характерна появлением бугристости поверхности хряща развитием остеофитов.
- 3 стадия остеоартроза характерна не только болевыми проявлениями, но и появлением нарушений функций суставов. Морфологически 3 стадия проявляется истончением хряща вплоть до исчезновения утолщением внутрисуставных связок резким уменьшением внутрисуставной жидкости
Симптомы
Симптоматика остеоартроза развивается, как правило, постепенно. Вначале в процесс бывает вовлечено один или несколько суставов. Существуют определенные характерные проявления остеоартроза:
Первым симптомом остеоартроза бывает боль в суставах, которая возникает при физической нагрузке и иногда утренняя скованность, но в отличие от ревматологических заболеваний скованность быстро регрессирует после небольшой физической активности. Боли обусловлены микропереломами трабекул, застойными явлениями венозной системы сустава, что может проявляться также тупыми болями по ночам.
- Характерны также стартовые боли появляющиеся при начале движения и потом исчезающие по мере увеличения активности. При наличии синовита возможно появление припухлости вокруг сустава. Увеличение пораженного сустава ведет к растяжению связок, что в свою очередь приводит к увеличению нестабильности сустава. В дальнейшем возможно возникновение деформация и подвывих сустава. Если для тазобедренного сустава характерно уменьшение объема движений,то для коленного сустава избыточная подвижность.
- Кроме того при выраженных изменениях в суставе появляются эпизоды заклинивания сустава – возникает резкая боль при даже небольшой амплитуде движений (объясняется это тем, что происходит ущемление кусочка некротизированного хряща между суставными поверхностями). Боль исчезает при выполнении определенных движений высвобождающих кусочек ущемленной хрящевой ткани
- Для остеоартроза также характерны крепитация при движениях в суставе, стойкая деформация суставов Уменьшение объема движений в основном затрагивает только тазобедренный сустав.
При поражении остеоартрозом позвоночника (как правило, шейного и поясничного отдела) частым проявлением этого заболевания является миелопатия, но клинически миелопатия проявляется достаточно умеренно. Возникновение миелопатии связано с компрессионным воздействием утолщенной и гипертрофированной продольной связки,которая оказывает давление на переднюю часть спинного мозга, при гипертрофии желтых связок происходит компрессия задних отделов спинного мозга. Кроме того возможно воздействие остеофитов на позвоночные артерии, что может служить причиной спинальных инсультов. Болевые проявления также могут быть обусловлены изменениями в связках, сухожилиях, межпозвонковых дисках. В зависимости от пораженного сустава различают следующие виды деформирующего остеоартроза:
Коксартроз
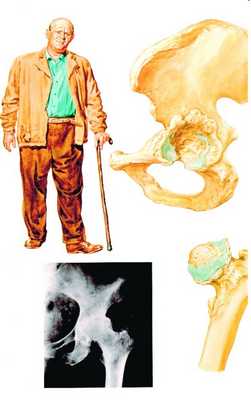
Коксартроз - чаще всего встречающаяся и тяжело протекающая форма деформирующего остеоартроза. Коксартроз, как правило, приводит к грубым нарушениям функции тазобедренного сустава и инвалидизации пациентов. У 50-60% больных коксартроз имеет вторичный генез и развивается вследствие процесса некротизации (остеонекроза) при пороках развития опорно-двигательной системы наличия нарушенной биомеханики (например, разная длина нижних конечностей), при повышенной нагрузке на сустав (ожирение). Как правило, пациент начинает прихрамывать на ногу, затем появляются боли и в паховой области, иногда с иррадиацией в колено, возникает уменьшение объема движений в суставе (ограничение ротации, сгибания, разгибания). Эпизодически возможно заклинивание в тазобедренном суставе. Уменьшение объема движений в суставе приводит в свою очередь к гипотрофии и атрофии мышц бедра и ягодицы, появлению контрактур, изменению длины конечности, нарушается походка, осанка, ходьба с выраженной хромотой (при двухстороннем поражении тазобедренных суставов появляется « утиная походка». Течение коксартроза перманентно прогрессирующее и рентгенологически процесс начинается с сужения суставной щели, а в дальнейшем костные разрастания приводят к деформации головки бедренной кости (сплющиванию) и укорочению конечности.
Гонартроз протекает, как правило, более благоприятно, чем коксартроз. Обычно гонартроз бывает вторичным, связан с травмой сустава или статическим.Симптоматика проявляется болями с внутренней или передней части коленного сустава, боли возникают при ходьбе (наиболее сильно при подъеме по лестнице).Кроме того возникает хруст при интенсивных движениях, в суставе появляется нестабильность сустава. Кроме того, возможна скованность в суставе в утренние часы с регрессом в течение 30 минут.
Остеоартроз локтевого сустава
Может проявляться болями при движении в локтевом суставе возможно также ограничение подвижности (в основном при разгибании). Такая симптоматика объясняется значительными костными разрастаниями в околосуставных тканях локтевого сустава.
Остеоартроз плечевого сустава
Как правило, плечевой артроз бывает вторичного генеза. Проявляется болезненностью и ограничением отведения плеча в сторону и обусловлено это патологическими изменениями в субакромиальном суставе.Возможен также хруст при движениях в плечевом суставе. Ограничение объема движений может привести к атрофии прилежащих мышц. Плечевой остеоартроз, как правило, не сопровождается деформацией плечевого сустава.
Остеоартроз грудинно-ключичного сочленения
Такая форма остеоартоза нередко сопровождается плечелопаточным периартритом. Для этой формы остеоартроза характерны боли при движении припухлость и деформация грудино-ключичного сочленения.
Остеоартроз голеностопного сустава
Как правило, имеет посттравматический генез и проявляется болями в суставе нарушением походки. Происходит также деформация сустава.
Остеоартроз первого плюснефалангового сустава
Причиной этого вида артроза чаще всего является плоскостопие травма поражение бывает в основном двухстороннее. Проявляется этот артроз болезненностью и ограничением подвижности большого пальца стопы болями при ходьбе вальгусной деформацией большого пальца стопы и деформацией сустава. Сустав вследствие деформации подвержен травмам (например, неудобной обувью.) подчас бывают воспаления околосуставной сумки (бурсит).
Остеоартроз мелких суставов кисти
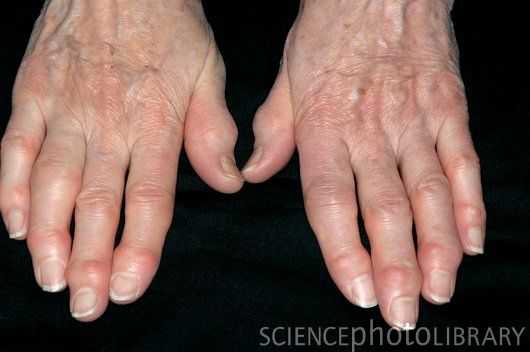
Характеризуется следующими клиническими признаками:
- Наличие плотных узелков на боковых поверхностях дистальных межфаланговых суставов (узелки Гебердена) и на тыльно-боковой поверхности проксимальных межфаланговых суставов (узелки Бушара); Образование узелков сопровождается жжением, покалыванием, онемением (после завершения формирования узелков эти симптомы исчезают)
- Боль и некоторая скованность в суставах кисти, уменьшение объема движений.
- Прогностически наличие узелков Гебердена или Бушара является неблагоприятным признаком течения остеоартроза. (эта форма остеоартроза имеет генетическую детерминированность и передается по женской линии).
Остеоартроз пястно-запястного сустава большого пальца
Этот вид остеоартроза наблюдается, как правило, у женщин климактерического возраста чаще всего двухсторонний и проявляется болями в месте сочленения пястной и трапециевидной кости при совершении движений в большом пальце кисти. Кроме того возможно ограничение в объеме движений и хруст. При выраженном остеоартрозе возможна значительная деформация кисти. Но обычно для этой формы остеоартроза не характерны выраженные болевые проявления и нарушения подвижности.
Полиостеоартроз
Полиостеоартроз или болезнь Келлгрена) - это разновидность остеоартроза с поражением большого числа периферических и межпозвонковых суставов. В генезе этого вида артроза лежит генетически детерминированная генерализованная хондропатия со снижением функциональных свойств хряща и слабость связочного аппарата, детерминированная распадом протеингликанов. Главными проявлениями полиостеоартроза являются следующие клинические проявления:
- Множественное поражение суставов (3 и более) двухстороннее поражение. Процесс обычно затрагивает тазобедренные коленные дистальные межфаланговые суставы (геберденовские узелки); поражение суставов большого пальца стопы кисти и голеностопные суставов происходит гораздо реже;
- Полиартрозу сопутствует остеохондроз, который может проявляться болями в позвоночнике нарушениями чувствительности. При компрессионном воздействие на позвоночные артерии могут быть головные боли головокружения и т.д.
- Возможно также спондилеза в шейном и поясничном отделах позвоночника.
- Воспаление околосуставных тканей (периартриты - плечелопаточный, эпикондилит, трохантерит;
- Воспаление сухожилий (тендовагиниты.)
Полиостеоартроз делится на безузелковую и узелковую формы (узелки Гебердена и Буршара). По клиническим признакам выделяют малосимптомные и манифестные формы ДОА. Манифестные формы, подразделяют на медленно и быстро прогрессирующие.
Малосимптомные формы встречаются в основном в молодом возрасте. Пациентов беспокоят эпизодические неинтенсивные, непродолжительные боли и хруст в 1-3 суставах, возникающие после избыточной физической нагрузки; возможны эпизоды судорог икроножных мышц, узелки Гебердена. Функции суставов, как правило, не нарушаются.
Медленно прогрессирующее течение манифестной формы может дебютировать в любом возрасте. Болевой синдром в суставах умеренный. Функциональные и клинические признаки развиваются достаточно медленно в течение 5 и более лет. Боли в суставах возникают как после нагрузок, так и при изменении метеоусловий по характеру боли ноющего характера средней интенсивности. По мере прогрессирования остеоартроза появляется эпизоды блокировки (заклинивания сустава) деформация сустава.
Быстро прогрессирующее течение манифестной формы ДОА обычно встречается у молодых людей. Функциональные проявления прогрессируют быстро в течение нескольких лет. Болевой синдром, более выраженный боли могут быть одновременно во многих суставах усиливаются при нагрузке. Обнаруживаются узелки Гебердена, нередко узелки Бушара. Характерно также наличие периартритов появляются трофические изменения в мышцах (гипотрофии атрофии синовиты неврологические нарушения).
Диагностика
Диагностика остеоартроза (деформирующего артроза) основанная на совокупности клинических и инструментальных данных. В современной медицине существуют определенные диагностические критерии этого заболевания как клинические, так и инструментальные. Клиническими критериями считаются: Наличие болей в суставах преимущественно в конце дня или вначале ночи боли как правило, возникают также при физической нагрузке и регрессируют после небольшого покоя и визуально определяется деформация суставов (в том числе за счет узелков Гебердена и Буршара). Рентгенологически проявлениями остеоартроза являются: уменьшение суставной щели наличие склеротических изменений в костной ткани наличие костных наростов (остеофиты).Определенные особенности характерны для некоторых форм остеоартроза (коксартроза).Для коксартроза характерны следующие клинические проявления: уменьшение объема движений в тазобедренном суставе (уменьшение наружной ротации) и боль при внутренней ротации скованность в суставе в утренние часы длительностью не более часа возраст пациентов старше 50 лет.
Лабораторные обследования показывают отклонения при наличии осложнений (например, при синовите может увеличение СОЭ и в биохимических показателях при синовите увеличивается количество фибрина серомукоида сиаловых кислот).
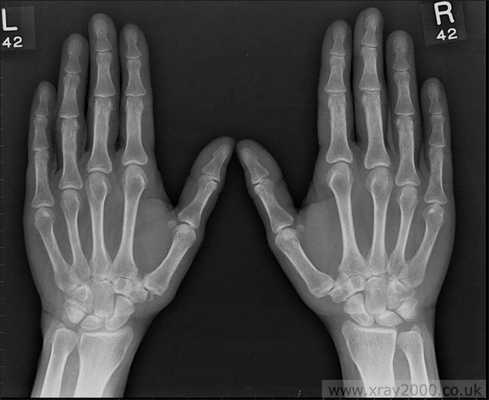
Рентгенологические методы исследования дают, как правило, достаточную информацию о наличии дегенеративных изменениях в суставе. В зависимости от рентгенологической картины проводится и классификация остеоартроза:
- 0 отсутствие рентгенологических признаков остеоартроза
- 1 стадия – кистозная перестройка костной структуры ткани появление маленьких остеофитов признаки линейного остеосклероза
- 2 стадия остеосклероз, более выраженный и появляются признаки сужения суставной щели.
- 3 стадия выраженный остеосклероз остеофиты становятся большими, суставная щель значительно сужается.
- 4 стадия остеофиты более массивные суставная щель практически не визуализируется деформация эпифизов костей их уплощение.
Рентгенологическое исследование суставов.
Для диагностики остеоартроза нередко назначается анализ биоптата синовиальной жидкости, который позволяет определить наличие признаков дегенерации или воспалительного процесса.
МРТ и КТ назначаются при необходимости детальной визуализации морфологических изменений и дифференциальной диагностики с другими заболеваниями суставов
Лечебные мероприятия при остеоартрозе направлены на выполнении нескольких задача: это уменьшение нагрузки на пораженные суставы минимизацию воспалительного процесса и таким образом приостановить прогрессирование заболевания. Разгрузка пораженных суставов предполагает уменьшение механического воздействия на суставы (избегать длительной статической нагрузки (например, стояния на ногах длительной ходьбы переноса больших тяжестей снижение веса и таким образом уменьшение как непосредственной нагрузки на суставы, так и улучшение благодаря этому метаболических процессов.
Медикаментозное лечение. Включает в себя большую группу препаратов НПВС (мовалис целебрекс вольтарен и т.д). Назначение этих препаратов позволяет уменьшить воспалительный процесс и снизить болевой синдром. Кроме НПВС возможно назначение миорелаксантов, особенно когда есть мышечные спазмы местное назначение различных мазей содержащих анестетики. Широкое применение получило назначение курсового приема хондропротекторов, которые позволяют компенсировать избыточное разрушение хрящевой ткани суставов.
Внутрисуставные инъекции эндопротезов синовиальной жидкости (таких как ферматрон, остенил, дюралан) позволяет улучшить движения в суставе. Кроме того при выраженном воспалительном процессе возможно введение в сустав пролонгированных стероидов (таких как дипроспан) ингибиторов протеолиза.
Физиотерапия. Является неотъемлемой и ведущей в лечении остеоартроза. Физиопроцедуры являясь неивазивными позволяют проводить длительное лечение и результатами их применения является уменьшение болевого синдрома улучшение микроциркуляции уменьшение воспалительного процесса в суставах. В настоящее применяются различные физиотерапевтические методики * электрофорез фонофорез лазерная терапия магнитотерапия). Хороший результат дает применение современных методик, таких как криотерапия электромиостимуляция. В некоторых случаях возможно применение УВТ (ударно-волновой терапии)
Массаж и мануальная терапия показаны особенно при наличии поражения суставов в позвоночнике.
ЛФК. Задача физических нагрузок сохранить функциональность суставов и замедлить дегенеративные изменения. Упражнения при остеоартрозе позволяют улучшить кровоснабжение уменьшить болевой синдром и сохранить качество жизни. У американских ортопедов есть такой девиз при заболеваниях суставов « Use it or loss it» и это хорошо отражает значение физических нагрузок при остеоартрозе.
К сожалению, консервативные методы лечения не всегда бывают, эффективны при выраженных изменениях в суставе и если функция сустава значительно снижается, а также при стойком выраженном болевом синдроме (обычно это бывает при 3-4 стадии артроза) то рекомендуется оперативное лечение – эндопротезирование. Современные эндопротезы позволяют практически полностью восстановить функцию сустава.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:
- Рентгенограмма, КТ при изолированной травме таза
- Прионопатия с изменчивой чувствительностью к действию протеаз
- Гипотензия при острой сердечной недостаточности. Перегрузка объемом при сердечной недостаточности
- Примеры аутофлюоресценции при невусе хориоидеи
- Восстановление слезных канальцев при травме. Принципы
