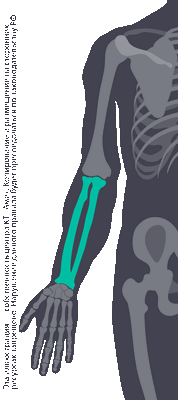
Рентгенограмма, КТ при переломе костей предплечья
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Рентгенограмма, КТ, МРТ при переломе головки и/или шейки лучевой кости
а) Синонимы:
• Повреждение латерального столбика локтевого сустава
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Положительный симптом жировой подушки на боковой рентгенограмме
о Перелом головки лучевой кости: вертикальная линия перелома в суставном кортикальном слое
о Перелом шейки лучевой кости: перелом по типу пряжки или с угловым отклонением в соединении головка/шейка лучевой кости
• Локализация:
о Головка и/или шейка лучевой кости
о Переднебоковая поверхность головки более чувствительна в связи с отсутствием субхондральной кости
• Размер:
о Может быть разной от небольшого перелома без смещения до многооскольчатого перелома и со значительным смещением
о 50% переломов головки и шейки лучевой кости без смещения
• Морфология:
о Перелом головки лучевой кости:
- Линия перелома обычно продольная
- Обычно по латеральному краю головки лучевой кости (сегментарный)
о Перелом шейки лучевой кости:
- Линия перелома обычно поперечная
- Вдавление, особенно, спереди
- 20% со смещением
- 20% оскольчатые
о Перелом Эссекс-Лопрести:
- Многооскольчатый перелом головки лучевой кости
- Миграция диафиза лучевой кости в проксимальном направлении
- Разрыв межкостной перепонки предплечья
- Разрыв дистального лучелоктевого сустава обычно с дорсальным подвывихом/вывихом
(Слева) На передне-задней рентгенограмме локтевого сустава определяется едва заметный перелом суставной поверхности головки лучевой кости без смещения. Переломы со смещением (Справа) На косой рентгенограмме локтевого сустава определяется перелом головки лучевой кости со смещением на 4 мм и угловым отклонением. Переломы со смещением >2 мм, захватывающие больший объем головки лучевой кости, или с угловым отклонением классифицируются как повреждения II типа. (Слева) На сагиттальной КТ с реформатированием через лучезапястный сустав можно видеть раздробление головки лучевой кости, соответствующее картине перелома III типа.
(Справа) На поверхностной 3D КТ с реформатированием у этого же пациента определяется вдавление и раздробление головки лучевой кости. Хотя такие реконструкции часто не дают дополнительных преимуществ оценивающему рентгенологу, хирурги-ортопеды находят их полезными при планировании операции. (Слева) На передне-задней рентгенограмме определяется заднебоковой вывих локтевого и лучеголовчатого сустава. Имеется перелом головки лучевой кости со смещением. Это повреждение III типа.
(Справа) Боковая рентгенограмма у этого же пациента подтверждает задний и боковой вывих. Отломок головки лучевой кости виден лучше. Кроме того, хорошо виден дефект в головке лучевой кости. Это сочетание вывиха предплечья и перелома головки лучевой кости составляет повреждение III типа и часто требует удаления головки лучевой кости.
2. Рентгенография при переломе головки и/или шейки лучевой кости:
• Положительный симптом жировой подушки:
о Передний наклон передней жировой подушки
о Рентгенологическая визуализация задней жировой подушки
• Положительный симптом жировой подушки супинатора:
о Расплывчатость или потеря нормального края супинатора кпереди от головки лучевой кости на боковой рентгенограмме
• Перелом головки лучевой кости:
о Прямая линия перелома
о Резкое отхождение кортикального края
о Симптом двойного кортикального слоя
о Лучше видно в боковой проекции
• Перелом шейки лучевой кости:
о Истинную линию перелома удается увидеть нечасто
о Угловое отклонение у соединения головки и шейки лучевой кости
о Лучше виден в боковой проекции
• При многооскольчатом переломе или при переломе полученном вследствие вывиха предплечья, встречаются сопутствующие переломы смежных костей (венечный отросток, головка плечевой кости, локтевой отросток)
• Перелом Эссекс-Лопрести:
о Многооскольчатый перелом головки лучевой кости
о Укороченный диафиз лучевой кости
о Положительное локтевое отклонение
о Разрыв дистального лучелоктевого сустава
о ± перелом шиловидного отростка локтевой кости
3. КТ при переломе головки и/или шейки лучевой кости:
• Может быть информативна для выявления слабовыраженного перелома головки лучевой кости
• Характеризует степень раздробления и смещения
• Оценивает стабильность дистального лучелоктевого сустава при переломе Эссекс-Лопрести
4. МРТ при переломе головки и/или шейки лучевой кости:
• Линия перелома в головке или шейке лучевой кости
• Отек костного мозга, окружающего перелом
• Выпот в локтевом суставе
• ± отек или разрыв локтевой коллатеральной связки локтевого сустава
• + разрыв лучеголовчатого сустава
• ± разрыв кольцевой связки
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография при первичной диагностике:
- Наиболее полезна боковая проекция
- Часто полезна проекция головки лучевой кости
о КТ при определении точного расположения отломков
о МРТ при оценке локтевой коллатеральной связки или кольцевой связки
• Рекомендация по протоколу:
о Проекция головки лучевой кости под углом (изолирует головку от перекрытия) может быть полезной дополнительной проекцией
о Включают проекции предплечья и запястья в случае:
- Многооскольчатого перелома головки лучевой кости
- Значительного укорочения диафиза лучевой кости
(Слева) На косой рентгенограмме виден оскольчатый перелом головки/шейки лучевой кости со смещением, а также некоторое вдавление, указывающее на то, что этот пациент получил высокоэнергетическую травму Это должно побудить обследующего врача на поиск более существенного повреждения, как например, разрыв локтевой коллатеральной связки, перелом венечного отростка или повреждения Эссекс-Лопрести.
(Справа) Передне-задняя рентгенограмма запястья у этого же пациента подтверждает повреждение Эссекс-Лопрести с относительным локтевым отклонением и сопутствующей нестабильностью дистального лучелоктевого сустава. (Слева) На передне-задней рентгенограмме предплечья определяется вдавленный перелом шейки лучевой кости. Кроме того, пациент жаловался на боль в запястье; более того, имеется перелом дистального эпиметафиза лучевой кости (перелом луча в типичном) месте без смещения.
(Справа) На боковой рентгенограмме локтевого сустава при острой травме видны приподнятые околосуставные жировые подушки, свидетельствующие в пользу гемартроза. Обратите внимание на плотный склеротический поясок поперек шейки лучевой кости, указывающий на слабовыраженный вдавленный перелом. Поскольку это молодой пациент, нет необходимости в дифференциальной диагностике с остеофитами. (Слева) На боковой рентгенограмме определяется задний вывих предплечья и оскольчатый перелом головки лучевой кости.
(Справа) На боковой рентгенограмме после операции у этого же пациента виден протез головки лучевой кости. При сильном раздроблении головки лучевой кости пластика часто исключена и требуется установка протеза.
в) Дифференциальная диагностика перелома головки и/или шейки лучевой кости:
1. Перелом головки мыщелка плечевой кости:
• Смещенный отломок располагается проксимально от головки лучевой кости
• Отломки головки мыщелка лучевой кости редко мигрируют в проксимальном направлении
2. Остеоартрит локтевого сустава:
• Круглый остеофит в шейке может имитировать вдавленный перелом
3. Вывих предплечья:
• Сопутствующий перелом локтевого отростка и разрывы связок
4. Подвижный локтевой сустав:
• Перелом дистальной трети плечевой кости + перелом проксимальной трети костей предплечья
(Слева) На сагиттальной КТ с реформатированием у пациента с протезом головки лучевой кости определяется новый перелом через задний кортикальной слой лучевой кости на уровне стержня протеза. Перелом не был виден на рентгенограммах.
(Справа) На сагиттальной КТ с реформатированием у пациента, которому проведена пластика шурупами головки лучевой кости и мыщелка плечевой кости, можно видеть выступание шурупа головки лучевой кости в проксимальный лучезапястный сустав. Пациент жаловался на боль при супинации/пронации. (Слева) На сагиттальной КТ с реформатированием у пациента, рентгенограммы которого интерпретировали как нормальные после травмы локтевого сустава, определяется незначительно смещение переднего кортикального слоя головки лучевой кости.
(Справа) На фронтальной КТ с реформатированием у этого же пациента визуализируется линия перелома, проходящая через шейку лучевой кости. Этот перелом невозможно было выявить даже при тщательном анализе рентгенограмм. Несмотря на то, что КТ известна как лучший метод выявления и характеристики переломов головки лучевой кости, иногда удается выявить переломы шейки лучевой кости. (Слева) Этот пациент с болью в локтевом суставе получил травму, однако на рентгенограммах (не показаны) перелом не определялся. На фронтальной МРТ Т2ВИ FS определяется отек костного мозга в головке лучевой кости. В этом случае пациенту необходимо лечение по поводу перелома шейки лучевой кости без смещения.
(Справа) На сагиттальной МРТ Т2ВИ у этого же пациента определяется едва заметная линия перелома в головке лучевой кости без прерывания или отхождения кортикального слоя. При таких рентгенологически скрытых переломах для контроля лечения может быть полезна МРТ.
г) Патология:
1. Общая характеристика:
• Этиология:
о Вдавленное повреждение вследствие осевой перегрузки латеральной области локтевого сустава при падении на вытянутую руку
о Вальгусный несущий угол локтевого сустава предрасполагает к повреждению по латеральной стороне
• Сопутствующие патологические изменения:
о «Несчастная» триада локтевого сустава:
- Перелом головки лучевой кости, перелом венечного отростка и вывих предплечья
о Перелом головки плечевой кости:
- Смещенный отломок находится проксимально от головки лучевой кости
о Перелом дистального эпиметафиза лучевой кости (Коллиса и др.)
о Перелом ладьевидной кости
о Разрыв сухожилия трехглавой мышцы
о Вывих дистального лучелоктевого сустава
о Травма локтевой коллатеральной связки локтевого сустава (вальгусный механизм)
2. Стадирование, градации и классификация перелома головки и/или шейки лучевой кости:
• Классификация Масона в модификации Хотчкисса:
о 1 тип: смещения нет или смещение минимальное (- Без механической блокады
- Двойной
о 2 тип: небольшое смещение (>2 мм):
- Возможна механическая блокада движения
- Угловое отклонение
о 3 тип: многооскольчатый:
- Захватывает всю головку лучевой кости
- Может быть ассоциирован с вывихом предплечья
• Исходная система классификации Масона не совсем точная и поэтому по-разному интерпретируется
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Точечная болезненность над головкой лучевой кости
о Боль в локтевом суставе и потеря функции
• Другие признаки/симптомы:
о Болезненность запястья, если сочетается с переломом костей запястья или дистального лучезапястного сустава
• Клинический профиль:
о Падение на вытянутую руку
2. Демография:
• Возраст:
о Головка лучевой кости: взрослые
о Шейка лучевой кости: взрослые и дети
• Пол:
о М>Ж
• Эпидемиология:
о 50% переломов локтевого сустава у взрослых:
- Наиболее частый перелом локтевого сустава у взрослых
о 15 % переломов локтевого сустава у детей:
- Обычно локализуется в шейке лучевой кости
о Переломы Эссекс-Лопрести встречаются редко
3. Течение и прогноз:
• Ранние осложнения:
о Компартмент-синдром
о Повреждение нервно-сосудистого пучка: задний межкостный нерв (нечастое)
о Инфекция
• Поздние осложнения:
о Несостоятельность металлической конструкции
о Несрастание/неправильное срастание
о Инфекция
о Синостоз
о Устойчивая боль и неподвижность
4. Лечение:
• Перелом шейки плечевой кости:
о Почти всегда лечится консервативно, кроме случаев многооскольчатого перелома или перелома со смещением
• Перелом головки лучевой кости без смещения/с минимальным смещением:
о Как правило, лечится консервативно:
- Гипсовая лонгета с ранней разработкой функции кисти
• Перелом головки лучевой кости со смещением или с угловым отклонением:
о Как правило, требуется оперативное лечение
• Многооскольчатый перелом:
о Возможно, потребуется удалить > 1 отломка
о Удаление головки лучевой кости и замена протезом, если сохраняется вальгусная нестабильность
• Перелом Эссекс-Лопрести:
о Открытая репозиция с внутренней фиксацией перелома головки лучевой кости
о В случае многооскольчатого перелома, возможно, потребуется удаление головки лучевой кости
о Стабилизация дистального лучезапястного сустава
е) Диагностическая памятка:
1. Следует учесть:
• Степень раздробления (количество отломков)
• Наличие других переломов:
о Локтевой сустав
о Запястье
• Наличие вальгусной нестабильности:
о Повреждение локтевой коллатеральной связки
• Перелом Эссекс-Лопрести
2. Советы по интерпретации изображений:
• Укорочение лучевой кости + многооскольчатый перелом головки лучевой кости должны натолкнуть на мысль о необходимости исследовать запястье:
о Дополнительные переломы
о Разрыв дистальной лучезапястной связки (перелом Эссекс-Лопрести)
3. Рекомендации по отчетности:
• Описывают смещение и раздробление головки лучевой кости, если имеются:
о Западение в мм
о Угловое отклонение
о Раздробление
Рентгенограмма, КТ при переломе костей предплечья
Рентгенограмма, КТ, МРТ при переломе венечного отростка локтевой кости
а) Определения:
• Перелом венечного отростка локтевой кости:
о Обычно сочетается с задним вывихом предплечья
• Повреждение по типу «несчастной триады»:
о Перелом венечного отростка
о Перелом головки лучевой кости
о Вывих предплечья
1. Общая характеристика:
• Лучший диагностический критерий:
о Отделение части венечного отростка на боковой рентгенограмме
• Локализация:
о Проксимальный конец локтевой кости кпереди от локтеблокового сустава
• Размер:
о Отломок может быть разного размера от крошечного до целого венечного отростка
• Морфология:
о Обычно треугольный отломок
о Перелом во фронтальной плоскости
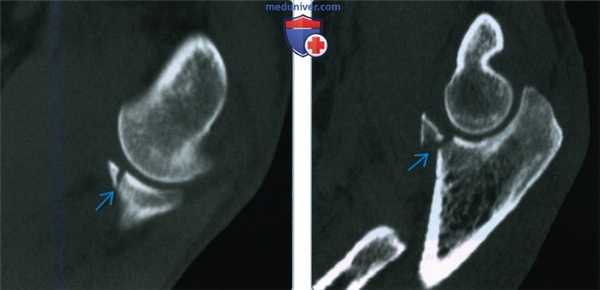
(Слева) На сагиттальной 2D КТ с реформатированием виден перелом верхушки венечного отростка с минимальным смещением. Это повреждение I типа по Регану/Моррею, которое обычно лечится консервативно.
(Справа) На сагиттальной 2D КТ с реформатированием виден перелом с захватом 50% венечного отростка. Это повреждения II типа в системе классификации Регана/Моррея. Операция при повреждениях II типа зависит от клинической оценки стабильности локтевого сустава.
2. Рентгенография при переломе венечного отростка локтевой кости:
• Лучше определяется в боковой проекции
• Костный отломок около кончика венечного отростка
3. КТ при переломе венечного отростка локтевой кости:
• Один или больше мелких, покрытых кортикальным слоем отломков, исходящих из венечного отростка
• Часто наблюдается после вправления вывиха предплечья:
о Подтверждает анатомическое вправление
о Выявляет рентгенологически скрытые переломы венечного отростка и головки лучевой кости
4. МРТ при переломе венечного отростка локтевой кости:
• Ищут сопутствующий разрыв связок локтевого сустава в случае вывиха:
о Передний пучок локтевой коллатеральной связки
о Разрыв передней капсулы
• Сопутствующее повреждение сухожилие плечевой мышцы
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Боковая рентгенография
• Рекомендация по протоколу:
о Некоторые переломы лучше видны в косой проекции
о Исследование после вправления вывиха дает лучшие результаты
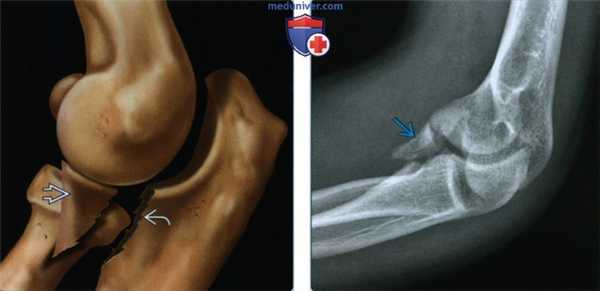
(Слева) На рисунке перелома венечного отростка определяется смещение всего венечного отростка от локтевой кости. Это повреждение III типа по Регану/Моррею.
(Справа) На боковой рентгенограмме локтевого сустава определяется перелом венечного отростка со смещением. Отломок перелома раздроблен и захватывает практически весь венечный отросток; это перелом IV типа Регана/Моррея с медиальным расширением, включая выступающий бугорок на последующей КТ (не показано).
в) Дифференциальная диагностика:
1. Внутрисуставное тело в венечной ямке:
• Венечный отросток сохраняет нормальный размер и форму
2. Перелом головки мыщелка плечевой кости:
• Криволинейный, а не треугольный отломок
1. Общая характеристика:
• Этиология:
о Обычно в результате заднего вывиха предплечья:
- Падение на вытянутую руку
- Венечный отросток вдавливается в блок
о Изолированный перелом встречается редко:
- Отрыв в месте прикрепления сухожилия плечевой мышцы
- Прямое сдавливание блока без вывиха
2. Стадирование, градации и классификация перелома венечного отростка локтевой кости:
• Классификация Регана/Моррея:
о I тип: перелом кончика венечного отростка:
- В результате заднего вывиха предплечья
- Механизм сдвига
о II тип: перелом - 50% венечного отростка
о III тип: перелом целого венечного отростка
о IV тип: II или III тип + расширение в медиальную сторону:
- Может захватывать выступающий бугорок (прикрепление локтевой коллатеральной связки)
1. Течение и прогноз:
• Обычно в результате заднего вывиха предплечья
• Изолированные переломы венечного отростка встречаются редко
• Осложнения:
о Неподвижность
о Нестабильность
о Гетеротопная оссификация
о Отломки могут стать свободными в полости сустава:
- Ограниченный объем движений
2. Лечение:
• Зависит от типа Регана/Моррея:
о I тип: лечится консервативно
о II тип: необходимо определить степень нестабильности локтевого сустава:
- Оценивают при разгибании >60°
- При нестабильности требуется операция
о III или IV тип: первичная пластика связок локтевого сустава:
- Венечный отросток можно репонировать хирургически
1. Следует учесть:
• Вывих предплечья как предрасполагающий фактор
• Симптомы, ассоциированные с нестабильностью локтевого сустава
• Перелом головки лучевой кости («несчастная триада»)
2. Советы по интерпретации изображений:
• Исследуют рентгенограммы после вправления при небольших отломках
3. Рекомендации по отчетности:
• Описывают размер отломка (классификация Регана/Моррея)
ж) Список использованной литературы:
1. Chen HW et al: Complications of treating terrible triad injury of the elbow: a systematic review. PLoSOne. 9(5):e97476, 2014
2. Rouleau DM et al: Management of fractures of the proximal ulna. J Am Acad Orthop Surg. 21 (3):149-60, 2013
3. Manidakis N et al: Fractures of the ulnar coronoid process. Injury. 43(7):989-98, 2012
4. Steinmann SP: Coronoid process fracture. J Am Acad Orthop Surg. 16(9):519-29, 2008
5. Wells J et al: Coronoid fractures of the elbow. Clin Med Res. 6(1):40-4,2008
6. Ring D: Fractures of the coronoid process of the ulna. J Hand Surg Am. 31(10):1679-89, 2006
КТ при переломах
Компьютерная томография (КТ, или МСКТ) является наиболее информативным методом визуальной оценки посттравматических изменений костей, суставов и окружающих тканей. В отличие от других видов лучевой диагностики, при КТ тело человека сканируется поперечно тонкими срезами, на сканах визуализируются ткани различной морфологической структуры (кости, внутренние органы, системы кровообращения и лимфотока), а на основании полученных изображений создается трехмерная модель-реконструкция исследуемой части тела и сканы в трех плоскостях.
Таким образом, будучи пространственным, а не плоскостным (как рентген) методом визуализации любых костных анатомических структур, КТ позволяет достоверно определить тип травмы, увидеть возможные осложнения и повреждения соседних тканей. Поэтому среди врачей это исследование считается предпочтительным для диагностики переломов, особенно осложненных, в том числе внутрисуставных, не рутинных. Плюсом КТ также является оперативность и простота обследования для пациента.
В этой статье мы ответим на вопрос, когда при переломах костей и суставов достаточно обычного рентгена, а когда следует делать КТ, и расскажем об особенностях посттравматических изменений.
Признаки перелома
По ощущениям легкие переломы мало чем отличаются от ушибов — пострадавший так же испытывает довольно сильную боль, ограничение подвижности, а в месте травмы наблюдается припухлость, отек, гематома. При наличии этих признаков диагностика проводится с целью исключения перелома.
В свою очередь переломы различаются по степени тяжести, к общим симптомам относятся:
- Боль (ноющая, усиливается при нагрузке, острая и резкая при разрыве кости);
- Отек и припухлость в месте травмы;
- Гематома;
- Неестественная подвижность травмированной конечности, аномальный сгиб, деформация;
- Похрустывание, нетипичные звуки костей и суставов при аускультации;
- Нарушение подвижности конечности / сустава.
Виды переломов
Для описания перелома и важных особенностей клинической картины врачи, не только травматологи, но и рентгенологи, обращаются к общепринятым классификациям научно-доказательной медицины. В этой связи, на приеме специалиста или читая заключение, пациент может столкнуться с новыми терминами.

Открытые и закрытые переломы
Открытые переломы достаточно легко определяются при визуальном осмотре травмы — в месте повреждения имеется нарушение целостности кожи, формируется открытая кровоточащая рана, в которой виден обломок кости. Закрытые переломы неочевидны, внешним признаком является гематома и сильная боль. Кость может быть сломана, однако о переломе говорят и в том случае, если имеет место только трещина, идущая, как правило, поперек кости.
По линии перелома:
- Поперечные — линия перелома перпендикулярна трубчатой кости.
- Косые — кость сломана не перпендикулярно, а под углом, который не равен 90 градусам.
- Винтообразные (спиральные) — линия перелома не прямая, а изогнутая, неровная, поскольку произошло осевое скручивание костных отломков.
- Оскольчатые — нет единой линии перелома, произошло дробление кости.
По механике перелома, движению костных отломков:
- Компрессионные переломы — диагностируют, если произошло сжатие: отломки костей в месте разрыва сближаются и надавливают друг на друга. Такое часто наблюдается при травме позвоночника и бедренной кости.
- Отрывные переломы — диагностируют, если, напротив, костные отломки отдалились друг от друга в результате перелома.
- Винтообразные (спиральные, торзионные) переломы — диагностируют, если костные отломки смещаются по отношению друг к другу по кругу, спирали.
По степени тяжести:
- Осложненные переломы — о них говорят, если происходит повреждение соседних органов и тканей, расположенных в месте травматического перелома кости или сустава.
- Простые переломы — сопутствующие значимые повреждения не наблюдаются. Следует отметить, что при переломах поражение соседних тканей имеет место всегда, однако не всегда требуется предпринимать какие-либо дополнительные меры, со временем ткани восстанавливаются самостоятельно.
По локализации
- Диафизарные переломы — рутинные переломы трубчатых костей. Самые распространенные в клинической практике.
- Внутрисуставные (эпифизарные) переломы — абсолютные переломы суставов, при которых происходит разрыв суставной капсулы с повреждением прилегающих хрящевых структур и суставной поверхности кости. Считаются наиболее тяжелыми, поскольку такие травмы лечатся долго, а последствия могут быть необратимыми — в таком случае форма и подвижность сустава меняются навсегда. Симптоматика сходна с разрывом суставной капсулы, однако в этом случае сроки восстановления быстрее и ход реабилитации более благоприятный для пациента.
- Околосуставные (метафизарные, вколоченные) переломы — перелом трубчатой кости рядом с суставом, надкостница при этом чаще всего не повреждается, однако костный отломок может сместиться относительно своего нормального положения.
Другие виды переломов
Интерпозиционные переломы — в пространство между костными отломками вклиниваются мягкие ткани, мышцы, нервные окончания, что усугубляет тяжесть травмы и усложняет лечение.
Зачем делать КТ при переломе?
Компьютерная томография позволяет детально визуализировать кости, суставы и окружающие ткани в режиме 3D, что делает этот метод идеальным для диагностики переломов разной степени сложности. Врач-рентгенолог увидит даже небольшое смещение костей, сколы и трещины, а также сможет точно рассчитать любые отклонения с помощью программного обеспечения. На трехмерной реконструкции отсутствуют артефакты (искажения), так что врач сможет точно и достоверно описать результат в заключении.
На КТ в высоком разрешении будут видны деструктивные и воспалительные процессы в костях, суставах и, что не менее важно, в прилегающих тканях. Квалифицированный врач-травматолог, хирург или другой специалист сможет не только ознакомиться с письменным заключением, но и изучить КТ-сканы.
Неправильное сращение костей / восстановление суставов может привести к нарушению биомеханики травмированной конечности, поэтому в особенных случаях лечащий врач может рекомендовать повторное КТ-сканирование после реабилитационного курса. Это особенно важно для профессиональных спортсменов (спортивные переломы требуют особого внимания) и людей, занятых физическим трудом.
Когда делать КТ, а когда рентген при переломе?
Алгоритм диагностики переломов обычно таков, что сначала пациента осматривает врач-травматолог, после отправляет пострадавшего на рентген. Исключением являются заведомо диагностически сложные случаи, когда предпочтение сразу отдается КТ — переломы черепа (смотрим головной мозг), позвонков (смотрим спинной мозг), тазобедренного (самый подвижный) и коленного сустава (самый сложный), особенно при подозрении на внутрисуставной перелом.
Если по результатам рентгена становится ясно, что травма легкая, например, заурядный диафизарный перелом без осколков, компрессии и разрыва, то необходимости в КТ, как правило, нет. Решение в пользу того или иного метода, сроках и способе контрольного обследования принимается квалифицированным врачом.Рентген является наиболее доступным методом диагностики переломов, но если травма непростая и у пострадавшего есть возможность сделать КТ, то он может пройти обследование самостоятельно, после чего с результатами обратиться к доктору. Целесообразность компьютерной томографии можно уточнить на консультации специалиста.
Как долго срастается перелом: реабилитация и осложнения
Сроки реабилитации, сращения костей и суставов, зависят от многих факторов: вид перелома, кровообращение в области травмы, питание пациента, анамнез, индивидуальные особенности организма пациента. Даже врач на первом приеме может не обозначить сроки. Сращение лучевой кости при легком переломе длится около одного месяца, в то время как перелом основания черепа лечат около года. Реабилитация после компрессионного перелома позвоночника занимает, как минимум, три месяца.
Врачу необходимо сопоставить костные отломки, оценить их ротацию, а также состояние окружающих кость или сустав тканей. Чем больше масса тела пациента (особенно мышечная), тем тяжелее восстановление. Особую группу составляют пациенты с остеопорозом и артритом, то есть отягчающими заболеваниями в анамнезе.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson's disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
а) Терминология:
1. Синонимы:
• Перелом обеих костей: обычно перелом средней трети диафиза лучевой и локтевой костей
• Перелом «полицейской дубинки»: перелом диафиза локтевой кости без смещения
• Пластическая деформация: перелом по типу изгиба
2. Определения:
• Перелом, полный или неполный лучевой и/или локтевой кости
• Переломовывих: как правило, перелом одной кости предплечья с сопутствующим вывихом другой как в локтевом, так и в лучезапястном суставе
1. Общая характеристика:
• Лучший диагностический критерий:
о Переломы или вывих одной или обеих костей предплечья
• Локализация:
о В любом месте предплечья от лучеголовчатого сустава до дистального лучелоктевого сустава
• Морфология:
о Лучевая и локтевая кость надежно связаны крепкой межкостной связкой:
- Перелом одной кости со смещением обычно приводит к:
Перелому другой кости и
Вывиху другой кости
о Травма, вызванная прямым ударом, может привести к перелому без смещения только одной кости
о Перелом обеих костей: как правило, от средней до дистальной 1/3 предплечья
о Перелом «полицейской дубинки»: изолированный перелом локтевой кости, как правило, от средней до дистальной 1/3
о Перелом по типу изгиба: локтевая кость чаще, чем лучевая кость; обычно полный перелом смежной кости предплечья
(Слева) На передне-задней рентгенограмме определяются двойной перелом лучевой кости и оскольчатый перелом средней трети диафиза локтевой кости. Обратите внимание, что в то время как дистальные трети костей предплечья и запястья видны в передне-задней проекции, проксимальная треть костей предплечья и локтевой сустав находятся в боковой проекции, что указывает на вращение на 90° в местах переломов.
(Справа) На боковой рентгенограмме у этого же пациента определяются переломы лучевой и локтевой костей со смещением на ширину диафиза. (Слева) На передне-задней рентгенограмме определяется перелом дистальной трети локтевой кости с легким угловым локтевым отклонением дистального отломка перелома. Лучевая кость интактна. В случае, когда перелом возникает в кости предплечья вследствие травмы при прямом ударе, как например, этот, другая кость часто остается интактной.
(Справа) Боковая рентгенограмма у этого же пациента подтверждает, что, несмотря на наличие перелома дистальной трети диафиза локтевой кости, лучевая кость интактна. Это называется повреждением «полицейской дубинки», поскольку оно часто возникает в результате удара в предплечье при защите лица или головы. (Слева) На передне-задней и боковой рентгенограммах виден угловой перелом проксимальной трети лучевой костив. Локтевая кость интактна и отсутствует диастаз дистального лучелоктевого сустава. Изолированные переломы диафиза лучевой кости встречаются нечасто.
(Справа) На боковой рентгенограмме у восьмилетнего мальчика определяется смещение ладонного кортикального слоя каждого перелома, но дорсальный кортикальный слой интактный. Такая картина обусловлена жесткой надкостницей у детей, что называется переломом по типу «зеленой ветки», поскольку он имитирует картину сломанной свежей ветки дерева без разрыва коры.
2. Рентгенография при переломе костей предплечья:
• Линии перелома обычно расположены в средней трети диафиза
• Локальное повреждение кортикального слоя при неполном переломе
• Изгиб обеих костей
3. КТ при переломе костей предплечья:
• Может использоваться для подтверждения слабовыраженного вывиха дистального лучелоктевого сустава
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография в ортогональных проекциях
в) Дифференциальная диагностика перелома костей предплечья:
1. Повреждение Галеацци:
• Перелом диафиза лучевой кости и вывих дистального лучелоктевого сустава
2. Повреждение Монтеджи:
• Перелом диафиза локтевой кости и вывих лучеголовчатого сустава
3. Повреждение Эссекс-Лопрести:
• Оскольчатый перелом головки лучевой кости (или простой перелом и тяжелый разрыв связок) и вывих дистального лучелоктевого сустава
(Слева) На передне-задней рентгенограмме у пациента 19 лет, рука которого попала под роликовый пресс, видна лучевая изгибистая деформация диафизов лучевой и локтевой костей. Отчетливая линия перелома не определяется, локтевой и лучезапястный сустав интактны.
(Справа) На боковой рентгенограмме у этого же пациента в острый период травмы виден заметный дорсальный изгиб диафизов лучевой и локтевой костей. Отчетливая линия перелома отсутствует. (Слева) Боковая рентгенограмма противоположной конечности у этого же пациента, полученная в острый период травмы, патологические изменения отсутствуют.
(Справа) На передне-задней и боковой рентгенограммах пораженного предплечья у этого же пациента после закрытой репозиции виден возврат к нормальной картине. Репозиция таких переломов обычно заключается в постоянном давлении на кости, помещенных на опору, для возврата к состоянию до повреждения (как в этом случае). В некоторых случаях, чтобы осуществить фиксацию, такие переломы необходимо перевести в линейные переломы. (Слева) В передне-задней проекции предплечья виден очевидный перелом со смещением лучевой кости. Однако перелом локтевой кости отсутствует, что является очень необычной находкой. Обратите внимание на неправильное срастание локтевой кости в дистальном лучезапястном суставе, свидетельствующее о вывихе.
(Справа) В боковой проекции дистальной трети предплечья и лучезапястного сустава у этого же пациента более четко виден полный вывих локтевой кости в дистальном лучелоктевом суставе.
г) Патология. Общая характеристика:
• Этиология:
о Падение на вытянутую руку
о Осевая нагрузка, передаваемая на лучевую и локтевую кость, что приводит к обоим из следующих повреждений:
- Парные переломы обеих костей с одинаковой локализацией
- Перелом одной и вывих другой кости
о Прямой удар:
- Одна локтевая кость:
Более частый
Перелом «полицейской дубинки» встречается, когда рукой пытаются защитить лицо от удара
- Одна лучевая кость:
Значительно менее частый
о Изгибающая (пластическая) деформация:
- Почти исключительно у детей
- Редко у взрослых
1. Демография:
• Возраст:
о Дети: 1-10 лет; взрослые
• Эпидемиология:
о Частые: 23% всех переломов у детей
о Переломы предплечья встречаются в 10 раз чаще, чем повреждения запястья как у взрослых, так и у детей
2. Течение и прогноз:
• Неполный перелом срастается в анатомическом положении
• У детей неполный перелом срастается с ремоделированием
• Пластический перелом не ремоделируется
3. Лечение:
• Репозиция; перелом обеих костей у взрослых, как правило, требует открытого вправления с внутренней фиксацией
• Вправление и стабилизация смежного нестабильного сустава
1. Следует учесть:
• Если виден только один перелом ищут сопутствующие повреждения
• Может присоединиться компартмент-синдром
2. Советы по интерпретации изображений:
• Тщательно исследуют локтевой и лучезапястный сустав на предмет сопутствующих переломов или вывиха
ж) Список использованной литературы:
1. Bartoncek J et al: History of operative treatment of forearm diaphyseal fractures. J Hand Surg Am. 39(2):335-42, 2014
2. Jayakumar P et al: Non-union in forearm fractures. Acta Chir Orthop Traumatol Cech. 81(1 ):22-32, 2014
3. Massobrio M et al: Forearm post-traumatic deformities: classification and treatment. Injury. 45(2):424-7, 2014
4. Tianhao W et al: Plastic deformation of the forearm in adults: an analysis of 30 cases. J Orthop Surg Res. 9( 1): 117, 2014
5. Edwards SG et al: Proximal forearm fractures. Orthop Clin North Am. 44( 1 ):67-80, 2013
КТ костей предплечья
В отличие от рентгена предплечья, КТ — более информативный метод послойного сканирования исследуемого участка тела. Томограф делает множество снимков, создавая трехмерную модель костей и прилегающих тканей. Врач увидит открытые и закрытые переломы предплечья, трещины, пораженные суставы, подозрительные уплотнения и опухоли.
Самое главное
Видео о центре
Стоимость обследования
Скидки и акции
Показания к КТ предплечья
- ушиб предплечья;
- закрытый или открытый перелом костей предплечья, перелом сустава, осколки костей в мягких тканях;
- недостаточная информативность рентгена предплечья;
- подозрение на деструкцию костей при воспалительных заболеваниях различной природы;
- подозрение на новообразования в костной ткани: доброкачественные или злокачественные опухоли, а также онкологию смежных тканей с возможной инвазией в кость;
- аномалии развития тканей лучевой или локтевой кости предплечья, нарушение проходимости сосудов;
- боли в плечевом суставе и предплечье, причина которых до конца не ясна;
- подозрение на артрит или артроз предплечья;
- остеофиты костей руки;
- флегмона предплечья;
- экссудат сустава;
- абсцесс предплечья;
- остеомиелит;
- перед операцией на предплечье или после нее (оценка срастания переломов, расположение металлоконструкций и т.д.).
Что показывает КТ костей предплечья
Кости предплечья хорошо видны на рентгеновских снимках, однако в некоторых случаях требуется более детальная визуализация структур данной области. В таком случае применяется мультиспиральная КТ.
Помимо лучевой и локтевой костей во время данного исследования в зоне сканирования визуализируются лучезапястный и локтевой суставы, а также прилегающие мягкие ткани. Благодаря компьютерной обработке получаются не только 2D-томограммы, но и трехмерная модель (3D) исследуемой зоны.
На КТ предплечья можно выявить широкий спектр патологий: гематомы, трещины и переломы, костные отломки в мягких тканях, деструктивные процессы в костях и суставах (например, остеомиелит, сирингомиелия), аномалии развития тканей и суставов. При введении контрастного вещества можно выявить новообразования в костях и мягких тканях, повреждения сосудов, инородные тела в зоне сканирования.
КТ костей предплечья с контрастом
КТ предплечья с контрастом применяется крайне редко — в случаях, когда необходимо визуализировать не только саму кость, но и прилегающие к ней мягкие ткани и сосуды. Контрастный йодсодержащий препарат с разной интенсивностью накапливается в тканях, особенно активно этот процесс проходит в патологических тканях, поэтому его используют для диагностики новообразований, в том числе злокачественных. Также с помощью контраста можно выявить сосудистые патологию, разрывы мышц и т.д.
Контрастное вещество безопасно для здоровья человека, быстро выводится из организма, однако необходимо учитывать, что препарат может вызывать аллергическую реакцию.
КТ руки с контрастом занимает 15-20 минут.
| Вес пациента — до 130 кг | Объем контраста — 100 мл | Цена контраста — 3 500 ₽ |
Противопоказания к КТ
Абсолютные противопоказания
- беременность;
- масса тела более 130 кг.
Противопоказания к проведению КТ с контрастом
- аллергия на йод;
- перекрестная аллергия в анамнезе;
- тяжелая форма бронхиальной астмы.
Подготовка к КТ костей предплечья
В подготовке нет необходимости, но прежде чем сделать КТ с контрастом необходимо убедиться в отсутствии аллергии на йодсодержащие вещества. За 2-2,5 часа перед диагностикой рекомендуется воздержаться от приема пищи.
Результат КТ костей предплечья
Пациент получает результаты на диске сразу после обследования. В стоимость КТ руки (предплечья) запись сканов на этот носитель уже включена. По желанию пациента мы можем перенести результаты КТ на флешку или распечатать на пленке. При необходимости врач-рентгенолог даст устный комментарий и порекомендует пациенту специалиста нужного профиля. Заключение КТ вы можете получить как на бумаге, так и по электронной почте.
Результаты КТ представляют собой
Сканы КТ
На DVD-диске — входит в стоимость
На пленке — 600 ₽ за лист
Письменное заключение врача-рентгенолога
Краткий устный комментарий врача-рентгенолога при необходимости
- Engelke K., Libanati C., Liu Y., Wang H., Austin M., Fuerst T., Stampa B., Timm W., Genant H.K. Quantitative computed tomography (QCT) of the forearm using general purpose spiral whole-body CT scanners: accuracy, precision and comparison with dual-energy X-ray absorptiometry (DXA) / Bone, 2009.
- Prommersberger K.J., Schmitt R. Special aspects of fractures of the distal forearm / Article in German, 2020.
- Boyd D.P, Computed tomography: physics and instrumentation / Acad Radiol – 1995.
- Bushong S. Computed Tomography / McGraw Hill Professional – 2000. – 162 p.
- Bruna J., Sehr A. Computed tomography of bones and joints / Acta Univ Carol Med Monogr, 1989.
- Cole H.A., Ohba T., Ichikawa J., Nyman J.S., Cates J.M., Haro. H., Schwartz H.S., Schoenecker J.G. Micro-Computed Tomography Derived Anisotropy Detects Tumor Provoked Deviations in Bone in an Orthotopic Osteosarcoma Murine Model, 2014.
- Fuller H., Fuller R., Pereira R.M. High resolution peripheral quantitative computed tomography for the assessment of morphological and mechanical bone parameters / Rev Bras Reumatol, 2014.
- Ladd L.M., Roth T.D. Computed Tomography and Magnetic Resonance Imaging of Bone Tumors / Semin Roentgenol, 2017.
- Матиас Х. Компьютерная томография — М.: «Медицинская литература» — 232 с.
- Прокоп М., Галански М. Спиральная и многослойная компьютерная томография / Т.1,2 под ред. А.В.Зубарева, Ш.Ш.Шотемора — М., 2011 — 712 с.
Наши врачи
Сотрудники нашего центра – эксперты в области лучевой диагностики.
Томограф Siemens go.Now
Мультиспиральный томограф Центра КТ «Ами» — это аппарат нового поколения Siemens go.Now, который дает оптимальное качество КТ-снимков при значительно сниженной лучевой нагрузке. На полученных томограммах анатомические структуры визуализируются с высокой точностью. Такой результат обеспечивают новые технологии, использованные в нашем аппарате.
Томограф Siemens go.Now дает распределенную лучевую нагрузку, адаптированную для каждого пациента и каждого отдельного исследования. Например, технология снижения лучевой нагрузки для определенных частей тела при сканировании головы защищает хрусталики глаз, при сканировании грудного отдела — грудную клетку.
Технология «Оловянный фильтр» повышает качество изображения мягких тканей и костных структур. Технология низковольтного сканирования позволяет повысить диагностическую уверенность, увеличив четкость изображения. При этом значительно уменьшается количество контрастного вещества, что делает исследование безопасней и дешевле.
Отзывы
Наша задача — не только проводить диагностику на неизменно высоком уровне, но и всегда внимательно относиться к каждому, кто приходит к нам за помощью. Отзывы, которые мы получаем от посетителей, подтверждают — у нас это получается!
Клиника производит благоприятное впечатление. Персонал вежлив, сотрудники доброжелательно общаются; работают быстро, слаженно, профессионально. Учитывая обстановку, связанную с коронавирусной пандемией, важно отметить, что клиника оснащена необходимым оборудованием (санитайзеры, одноразовые маски, бахилы, спецодежда). Сотрудники внимательно следят за соблюдением противоэпидемических мер.
Возникла острая необходимость сделать КТ органов грудной клетки, клинику нашёл через Google, и был приятно удивлён всем. Неожиданно дружелюбный персонал, фантастический уровень чистоты, оперативность услуг, на секунду мне показалось, что я не в России, а где-то в Европе. Дмитрий, владелец бара «Гравитация»
Прекрасные впечатления. Диагностика проводилась на высоком профессиональном уровне, очень быстро, безболезненно, в приятной обстановке. Персонал очень внимателен, доброжелателен. Быстрая, грамотная расшифровка, ответили на все интересующие вопросы. При необходимости подобных процедур в следующий раз выберу эту клинику.
О центре диагностики
Команда сотрудников центра КТ «Ами» обеспечивает превосходное качество услуг и внимательное отношение к каждому пациенту. Мы знаем, что своевременное и правильное лечение возможно лишь благодаря профессиональной диагностике.
Экспертные врачи
Наши специалисты — профессионалы с опытом.
Лучшее оборудование
Главное для нас — диагностическая безупречность.
Центр КТ «Ами» — это команда экспертов, высококлассное оборудование и упор на качество диагностики
Мы открылись,
чтобы помогать
Провели уже более 17 000 исследований.

Центр КТ «Ами» — это команда экспертов, высококлассное оборудование и упор на качество диагностики.
Как проходит процедура
Запишитесь по телефону или через форму на сайте
Если исследование требует предварительной подготовки, вам об этом сообщат.
Придите за 15 минут до назначенного времени
Постарайтесь прибыть в центр КТ заранее,
чтобы оформить необходимые документы.
Пройдите процедуру КТ быстро и безболезненно
Одно исследование занимает от 1 до 20 минут в зависимости от сложности и выявленных изменений.
Получите результаты КТ после обследования
Запись сканов КТ на DVD-диске будет готова сразу же после обследования. Заключение придет на email.
Частые вопросы
Компьютерная томография (КТ) — современный, информативный, неинвазивный метод диагностики. Томограф сканирует участки тела тонкими срезами (до 1 мм) с разных ракурсов с помощью рентгеновского излучения. На основании множества детализированных снимков в высоком разрешении в процессе компьютерной обработки можно воссоздать 3D-модель исследуемого участка тела — визуализировать внутренние органы, кости, суставы, сосуды. КТ позволяет исследовать ткани различной морфологии (мягкую, костно-хрящевую), при этом на снимках видны даже очень небольшие повреждения, очаги воспалений, опухоли, метастазы.
Пациент ложится на стол, который движется к гентри — кольцевой раме томографа. Пока стол с пациентом проходит через кольцо, томограф делает снимки. Важно лежать неподвижно, иначе на снимках могут быть искажения (артефакты). Врач-рентгенолог управляет аппаратом из соседней комнаты, при этом сохраняется голосовая связь с пациентом. Кольцо КТ-аппарата — широкое, при прохождении через него у пациента не возникает ощущения замкнутого пространства.
В ходе диагностики сканируют только исследуемые области. Непосредственно сканирование занимает около 60 секунд. В некоторых случаях перед исследованием пациенту вводят препарат для контрастного усиления снимков.
Оба исследования относятся к высокоинформативным, но не всегда отвечают на одни и те же вопросы. КТ остается наиболее предпочтительным методом диагностики после травм (переломов, ушибов, вывихов), лучше показывает костно-хрящевую ткань, онкологию костей, метастазы. КТ легких также показывает больше, чем другие диагностические методы.
МРТ предпочтительнее для обследования головного мозга, мягких тканей, выявления опухолей (некоторые новообразования лучше визуализируются на КТ-сканах).
Принцип работы МРТ основан на действии магнитного поля, а КТ — на ионизирующем излучении. Поэтому КТ нежелательно делать часто, а беременным женщинам назначается только МРТ.
Делать КТ не страшно — это неинвазивная и быстрая диагностическая процедура, которая не вызывает побочных эффектов и приступов клаустрофобии (последнее иногда наблюдается при МРТ). При введении контрастного препарата внутривенно пациент не испытывает выраженных болевых ощущений ни во время инъекции, ни после нее.
Зависит от объемов исследования и особенностей клинической картины пациента. Мы заботимся о вашей безопасности и строго соблюдаем стандарты радиационной безопасности, утвержденные Главным санитарным врачом РФ. Аппарату Siemens Somatom go.Now присвоена категория «Сниженная лучевая нагрузка». Принято считать, что абсолютно безопасно делать КТ пяти зон в год или что между плановыми исследованиями лучше делать перерыв 6–12 месяцев, но важно понимать, что все индивидуально, поэтому лучше уточнить у врача.
Бывает, что у пациента есть показания к повторению КТ с контрастом сразу после первого сканирования или в течение 2-12 недель. Переживать и беспокоиться из-за этого не нужно — врач-рентгенолог не допустит необоснованной лучевой нагрузки, превышающей безопасную норму.
Направление от врача — необязательное условие посещения центра КТ. Нам важна ваша забота о своем здоровье, согласие на проведение обследования, отсутствие противопоказаний к КТ. Однако важно учитывать, что КТ не рекомендовано делать часто, поскольку в ходе диагностики применяется ионизирующее излучение. В качестве альтернативы мы можем предложить МРТ.
Если вы планируете делать КТ с контрастом, заранее убедитесь в отсутствии аллергии на йод. Если у вас сахарный диабет II типа, то необходимо посоветоваться с эндокринологом — КТ с контрастом требует временной отмены (на 1-2 дня) сахароснижающих препаратов, а препарат содержит йод, что может быть неприемлемо, если у вас проблемы с щитовидной железы.
Читайте также:
